BAB II
TINJAUAN PUSTAKA
A. Infeksi Saluran Kemih
Infeksi saluran kemih (ISK) adalah istilah umum yang dipakai untuk menyatakan adanya invasi mikroorganisme pada saluran kemih (Tessy et al., 2001). Infeksi saluran kemih (ISK) adalah ditemukannya bakteri pada urin di kandung kemih, yang umumnya steril (Mansjoer et al., 2001). Infeksi saluran kemih dapat disebabkan oleh berbagai macam mikroorganisme, terbanyak adalah bakteri (Tjay dan Rahardja, 2007). ISK dapat mengenai laki-laki atau wanita dari semua umur, tetapi dari dua jenis kelamin ini ternyata wanita lebih sering dari pria dengan angka populasi umum kurang lebih 5-15%. Untuk menyatakan adanya ISK harus ditemukan bakteri di dalam urin (Tessy et al., 2001). Bakteriuria ialah air kemih yang didalamnya ada bakteri bukan cemaran flora normal uretra, atau ditemukan flora normal dalam jumlah yang bermakna pada pemeriksaan laboratorium, baik yang disertai gejala ataupun tanpa gejala. Pada umumnya seseorang dianggap menderita ISK bila terdapat lebih dari 100.000 kuman dalam 1 ml urinnya (Tjay dan Rahardja, 2007).
1. Etiologi
Bakteri Escherichia coli (E. coli) adalah penyebab yang paling lazim dari Infeksi Saluran Kemih dan merupakan penyebab ISK pertama pada kira-kira 90% wanita muda (Jawetz, 2007). Pada orang sehat, ginjal, ureter dan kandung kemih bebas dari mikroorganisme, namun bakteri pada umumnya pada uretra bagian bawah pria maupun wanita yang jumlahnya berkurang oleh efek anti bakterial yang dilancarkan oleh selaput lendir uretra dan seringnya epitelium terbilas oleh air seni (Purnomo, 2003). Penyebab terbanyak adalah gram negatif termasuk bakteri yang berada di usus kemudian naik ke sistem saluran kemih (Tessy et al., 2001). Pada Infeksi saluran kemih disebabkan karena meningkatnya jumlah kuman
atau bakteri yang berada pada uretra bahkan bisa sampai ke ginjal. Bebarapa macam mikroorganisme yang menyebabkan ISK antara lain :
Tabel 1. Jenis-Jenis Mikroorganisme Penyebab ISK
Mikroorganisme Prosentase biakan(dg > 10 cfu/ml) Escherisia coli 50 – 90 %
Klebsiella atau Enterobacter
Proteus morganella Pseudomonas aeruginosa Staphylococcus epidermidis Candida albicans 10 – 40 5 – 10 2 – 10 2 – 10 1 – 2 Staphylococcus aureus 1 – 2 (Tessy et al., 2001:369).
Penyebab ISK bagian bawah atau cystitis (radang kandung kemih) adalah terutama kuman gram negatif, yakni untuk bagian terbesar E. coli (k.l 80%) dan jarang Proteus, Klebsiella, Enterobacter dan Pseudomonas. Penyebab kuman gram positif adakalanya enterokok dan jarang sekali stafilokokus (Tjay dan Rahardja, 2007).
E.coli adalah bakteri gram negatif berbentuk batang dalam sel tunggal atau berpasangan, merupakan anggota famili Enterobacteriacea dan flora normal intestinal yang mempunyai kontribusi pada fungsi normal intestin dan nutrisi tetapi bakteri ini akan menjadi patogen bila mencapai jaringan di luar jaringan intestinal. Spesies E. coli bersifat motil dengan flagel peritrik yang dimilikinya, tetapi beberapa ada yang nonmotil. E. coli termasuk famili Enterobacteriaceae yaitu bakteri yang habitat alaminya adalah saluran usus manusia dan hewan (Brooks, 2001).
E.coli merupakan flora normal dalam usus kita dan kadang-kadang menyebabkan penyakit. Bakteri enterik lain (spesies Proteus, Enterobacter, Klebsiella, Morganella, Providencia, dll) juga ditemukan sebagai anggota flora normal tetapi masih lebih jarang dibandingkan E. coli. Bakteri E. coli dapat menjadi pathogen (berbahaya) hanya bila berada diluar usus. Tempat yang sering terkena infeksi dan penting secara klinik adalah saluran kemih, saluran empedu, dan tempat lain dirongga perut (Jawetz, 2007).
2. Patogenesis
Pertahanan sistem saluran kemih yang baik adalah mekanisme wash-urine, yaitu aliran urin yang mampu membersihkan kuman-kuman yang ada di urin bila jumlah cukup. Kebiasaan jarang minum menghasilkan urin yang tidak adekuat sehingga memudahkan terjadinya ISK (Purnomo, 2003). Suatu mikroorganisme bisa masuk ke saluran kemih dapat melalui penyebaran endogen, hematogen, limfogen, eksogen.
Dua jalur utama terjadinya ISK adalah hematogen dan asending, tetapi dari kedua cara ini asending-lah yang paling sering terjadi, dua cara tersebut sebagai berikut:
a) Pada penyebaran hematogen, bakteri berasal dari pembuluh darah yang masuk ke dalam ginjal dan menginfeksi jalur perkemihan. Infeksi hematogen kebanyakan terjadi pada pasien dengan daya tahan tubuh yang rendah karena menderita suatu penyakit kronik atau pada pasien yang mendapat pengobatan imunosupresif.
b) Pada jalur asending, bakteri masuk ke saluran kemih melewati uretra lalu menuju kandung kemih. Bakteri lalu berkembang biak dalam urin dan naik melewati ureter menuju pelvis dan ginjal (Tessy et al., 2001).
3. Resistensi
Infeksi pada saluran kemih adalah penyakit infeksi yang membutuhkan pemberian antibiotik. Tetapi pemilihan antibiotik sangat penting untuk mempertimbangkan toksisitas dan resistensi bakteri penyebab ISK. Bahaya dari timbulnya resistensi bakteri adalah semakin sulitnya pengobatan, semakin lamanya infeksi serta resiko peningkatan komplikasi atau kematian (Tjay dan Rahardja, 2007).
Tabel 2. Resistensi antibiotik
Golongan Resistensi ( dalam % ) Ceftriakson. 0,3
Fluorokuinolon 22,9 Ampisilin 43,3 ( Kiefer et al., 2007 )
Menurut Jawetz (2007) mikroorganisme dapat memperlihatkan resistensi terhadap obat melalui berbagai mekanisme, yaitu :
a) Mikroorganisme menghasilkan enzim yang merusak obat aktif. b) Mikroorganisme mengubah permeabilitasnya terhadap obat tersebut. c) Mikroorganisme mengembangkan sasaran struktur yang diubah
terhadap obat.
d) Mikroorganisme mengembangkan jalur metabolisme yang lain yang memintas reaksi yang dihambat oleh obat.
e) Mikroorganisme mengembangkan enzim baru yang masih dapat melakukan fungsi metaboliknya tapi sedikit dipengaruhi obat.
4. Gejala
ISK yang biasa di temui adalah Infeksi saluran kemih yang disertai dengan gejala ditemukan sejumlah bakteri dalam urin atau lebih dikenal dengan simtomatik bakteriuria (Symptomatic Bacteriuria). Akan tetapi terdapat beberapa kasus dimana penderita ISK tertentu menampilkan tanpa gejala (Asymptomatic Bacteriuri).
Gejala klinis ISK sesuai dengan bagian saluran kemih yang terinfeksi sebagai berikut:
a) Pada ISK bagian bawah, keluhan pasien biasanya berupa rasa sakit atau rasa panas di uretra sewaktu kencing dengan air kemih sedikit-sedikit serta rasa tidak enak di daerah suprapubik.
b) Pada ISK bagian atas dapat ditemukan gejala sakit kepala, malaise, mual, muntah, demam, menggigil, rasa tidak enak atau nyeri di pinggang (Tessy et al., 2001:372).
5. Pemeriksaan Laboratorium a) Urinalisis
1) Leukosoria atau piuria : merupakan salah satu petunjuk penting adanya ISK. Leukosuria positif bila terdapat lebih dari 5 leukosit / lapang pandang besar (LPB) sediment air kemih.
2) Hematuria : hematuria positif bila terdapat 5-10 eritrosit / LPB sediment air kemih. Hematuria dapat pula disebabkan oleh
berbagai keadaan patologis baik berupa kerusakan glomerulus ataupun urolitiasis.
b) Bakteriologis 1) Mikroskopis
Pada pemeriksaan mikroskopis dapat digunakan air kemih segar tanpa diputar atau tanpa pewarnaan gram. Bakteri dinyatakan positif bermakna bilamana dijumpai satu bakteri lapang pandang minyak imersi.
2) Biakan bakteri
Pemeriksaan biakan bakteri contoh air kemih dimaksudkan untuk memastikan diagnosis ISK yaitu jika ditemukan bakteri dalam jumlah bermakna sesuai kriteria (Tessy et al., 2001:373).
Tabel 3. Kriteria Jumlah Bakteriuria
Cistisis Pyelonefritis Komplikasi Rekuren Asimtomatik Bakteriuria (CFU/ml) WBC (WBC/mm³) ≥103 ≥10 ≥104 ≥10 Wanita,≥105 Pria,≥ 104 ≥10 <103 ≥ 105 ≥10 (Kiefer et al., 2010:93-94) 6. Penatalaksanaan
Tujuan pengobatan ISK adalah mencegah dan menghilangkan gejala, mencegah dan mengobati bakteriemia dan bakteriuria. Pola pengobatan harus disesuaikan dengan bentuk ISK, keadaan anatomi saluran kemih serta faktor faktor penyerta lain (Tessy et al., 2001:373). Penatalaksanaan infeksi saluran kemih menurut pedoman pengobatan dasar di Puskesmas adalah:
a) Secara empiris dapat diberikan kotrimoksazol 2 x 2 tablet atau trimetoprim 300 mg selama 5 hari.
b) Pengobatan ini perlu disertai anjuran untuk minum banyak.
c) Bila infeksi sering berulang perlu dicari kelainan organik yang mendasarinya dan dilakukan kultur urin. Alternatif antibiotik lain ialah ampisilin atau kuinolon (Anonim, 2010).
Untuk pengobatan jangka pendek maupun jangka panjang, obat yang paling tepat adalah yang sesuai dengan hasil biakan bakteri dan tes kepekaan (Tessy et al., 2001).
B. Antibiotik 1. Definisi
Antibiotik ialah zat yang dihasilkan oleh mikroba, terutama fungi, yang dapat menghambat pertumbuhan atau membasmi mikroba jenis lain. Antibiotik juga dapat dibuat secara sintetis (misalnya sulfonamide dan kuinolon). Obat yang digunakan untuk membasmi mikroba penyebab penyakit pada manusia harus memiliki sifat toksisitas selektif (Setiabudy, 2007).
2. Aktivitas Spektrum
Berdasarkan dari sifat toksisitas selektif, ada anti mikroba yang bersifat menghambat pertumbuhan mikroba (bakteriostatik) dan ada yang bersifat membunuh pertumbuhan mikroba (bakterisid). Masing-masing mempunyai kadar hambat minimal (KHM) dan kadar bunuh minimal (KBM). Antibiotik spektrum luas dapat menghambat/membunuh mikroba gram positif maupun gram negatif dan antibiotik dengan spektrum sempit menghambat/membunuh gram positif atau gram negatif saja.
3. Mekanisme Kerja
Berdasarkan mekanisme kerjanya, antibiotik dibagi dalam 5 kelompok :
a. Mengganggu metabolisme sel mikroba, yang termasuk kelompok ini ialah sulfonamid, trimetoprim, asam p-aminosalisilat (PAS) dan sulfon.
b. Menghambat sintesis dinding sel mikroba, yang termasuk kelompok ini ialah penisilin, sefalosporin, basitrasin, vankomisin, dan sikloserin.
c. Mengganggu permeabilitas membran sel mikroba, yang termasuk kelompok ini ialah polimiksin, golongan polien serta berbagai berbagai antimikroba kemoterapeutik, umpamanya antiseptik.
d. Menghambat sintesis protein sel mikroba, yang termasuk kelompok ini ialah aminoglikosid, linkomisin, tetrasiklin, dan kloramfenikol. e. Merusak asam nukleat sel mikroba, yang termasuk kelompok ini
ialah rifampisin, dan golongan kuinolon (Setiabudy, 2007). 4. Antibiotik Golongan Kuinolon dan Fluorokuinolon
Quinolon menyekat sintesis DNA bakteri dengan menghambat topoimerase II bakteri (DNA gyrase) dan topoisomerase IV bakteri. Penghambatan DNA gyrase secara positif dibutuhkan untuk transkripsi dan replikasi normal. Enzim DNA gyrase adalah target utama dalam E. coli dengan mutan-mutan langkah tunggal yang menyebabkan penggantian asam amino dalam subunit A dari gyrase (Katzung, 2004).
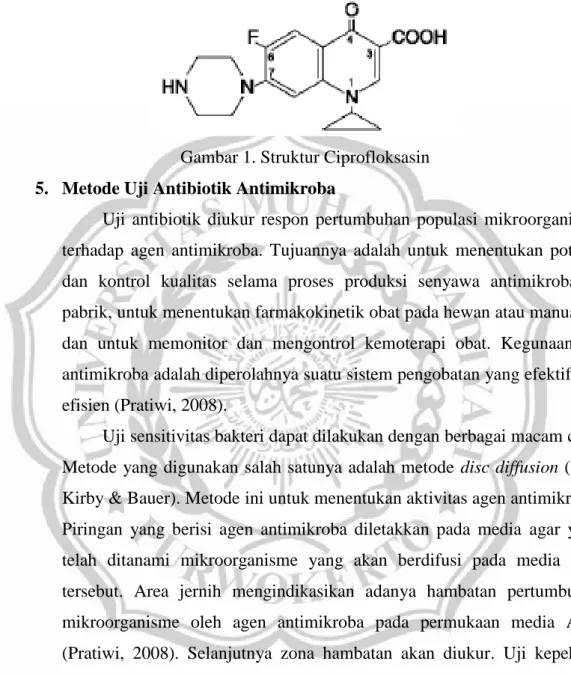
Ciprofloxacin merupakan derivat siklopropil dari kelompok fluorokuinolon ini berkhasiat lebih luas dan kuat daripada nalidiksat dan piperimidinat, juga menghasilkan kadar darah / jaringan dan plasma t ½ yang lebih tinggi. Senyawa ini berkhasiat bakterisid pada pertumbuhan kuman dengan menghambat kerja enzim DNA gyrase bakteri, sehingga sintesis DNAnya dihindarkan. Karena enzim hanya terdapat pada kuman dan tidak pada sel organisme yang lebih tinggi, sehingga tidak akan menghambat sintesis DNA manusia, yang berarti antibiotik ini tidak toksik pada hospes (Tjay dan Rahardja, 2002).
Mekanisme resistensinya melalui mekanisme mutasi pada DNA/membrane sel kuman. Untuk menghambat resistensi, sebaiknya ciprofloxacin digunakan sebagai obat cadangan (Tjay dan Rahardja, 2007). Efek yang tidak diinginkan, yang paling umum adalah mual muntah dan diare. Kadang-kadang timbul pusing, sakit kepala, insomnia, ruam kulit. Selain itu juga dapat merusak pertumbuhan kartilago, jadi obat ini tidak dianjurkan untuk anak yang berusia kurang dari 18 tahun. Obat ini juga di
ekskresikan dalam air susu ibu sehingga kontra indikasi untuk ibu-ibu yang menyusui (Katzung, 2004).
Gambar 1. Struktur Ciprofloksasin 5. Metode Uji Antibiotik Antimikroba
Uji antibiotik diukur respon pertumbuhan populasi mikroorganisme terhadap agen antimikroba. Tujuannya adalah untuk menentukan potensi dan kontrol kualitas selama proses produksi senyawa antimikroba di pabrik, untuk menentukan farmakokinetik obat pada hewan atau manuasia, dan untuk memonitor dan mengontrol kemoterapi obat. Kegunaan uji antimikroba adalah diperolahnya suatu sistem pengobatan yang efektif dan efisien (Pratiwi, 2008).
Uji sensitivitas bakteri dapat dilakukan dengan berbagai macam cara. Metode yang digunakan salah satunya adalah metode disc diffusion ( Tes Kirby & Bauer). Metode ini untuk menentukan aktivitas agen antimikroba. Piringan yang berisi agen antimikroba diletakkan pada media agar yang telah ditanami mikroorganisme yang akan berdifusi pada media agar tersebut. Area jernih mengindikasikan adanya hambatan pertumbuhan mikroorganisme oleh agen antimikroba pada permukaan media Agar (Pratiwi, 2008). Selanjutnya zona hambatan akan diukur. Uji kepekaan terhadap antibiotik digolongkan ke dalam tiga kriteria sesuai dengan CLSI, yaitu resisten (R) bila besarnya zona hambatan < 15 mm, intermediet (I) bila besarnya zona hambatan 16-20 mm, dan sensitif (S) bila besarnya zona hambatan di atas 21mm (Matthew et al., 2008).
C. Urin
Urin yang disekresi dalam ginjal bersifat steril kecuali jika ginjal terinfeksi. Urin dalam kandung kemih yang tidak terkontaminasi juga steril dalam keadaan normal. Namun, uretra mengandung flora normal sehingga urine normal yang dikeluarkan mengandung sedikit bakteri. Oleh karena penting untuk membedakan organisme yang mengkontaminasi dengan organisme penting secara etiologis, hanya pemeriksaan urin kuantitatif yang dapat memberikan hasil berarti (Jawetz, 2007).
D. Puskesmas
Puskesmas adalah Unit Pelaksana Teknis Dinas Kesehatan Kabupaten/Kota yang bertanggung jawab menyelenggarakan pembangunan kesehatan di suatu wilayah kerja. Secara nasional standar wilayah kerja Puskesmas adalah satu kecamatan. Apabila di satu kecamatan terdapat lebih dari satu Puskesmas, maka tanggung jawab wilayah kerja dibagi antar Puskesmas dengan memperhatikan keutuhan konsep wilayah yaitu desa/ kelurahan atau dusun/rukun warga (Depkes RI,2006:1).