6 BAB II
TINJAUAN PUSTAKA
A. Teori Medis 1. Pengertian
DBD adalah penyakit menular yang disebabkan oleh virus dengue dan ditularkan oleh nyamuk Aedes aegypti dan Ae.albopictus, ditandai dengan demam 2 – 7 hari disertai dengan manifestasi perdarahan, penurunan jumlah trombosit < 100.000 / mm3, adanya kebocoran plasma ditandai peningkatan hematokrit ≥ 20% dari nilai normal (Kemenkes, 2013)
2. Etiologi
Penyebab penyakit DBD adalah virus dengue termasuk famili Flaviviridae, secara serologi terdapat 4 tipe 1, 2, 3, 4. Dikenal 3 macam lagi arbovirus yaitu Chikungunya dan 0’nyong-nyong dari genus Togavirus dan West Nile fever dari genus Flavivirus, yang mengakibatkan gejala demam dan ruam yang mirip DBD (Widagdo, 2011).
3. Patofisiologi dan patogenesis
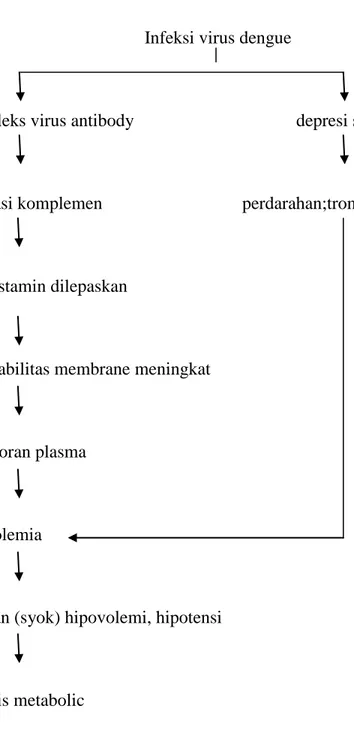
Virus dengue akan masuk ke dalam tubuh melalui gigitan nyamuk aedes aegypti dan kemudian akan bereaksi dengan antibodi dan terbentuklah kompleks virus antibodi, dalam sirkulasi akan mengaktivasi sistem komplemen. Akibat aktivasi C3 dan C5 akan dilepas C3a dan C5a, dua peptide yang berdaya untuk melepaskan histamin dan merupakan
mediator kuat sebagai faktor meningginya permeabilitas dinding pembuluh darah dan menghilangkan plasma melalui endotel dinding itu.
Terjadinya trombositopenia, menurunnya fungsi trombosit dan menurunnya faktor koagulasi (protrombin, faktor V, VII, IX, X, dan fibrinogen) merupakan faktor penyebab terjadinya perdarahan hebat, terutama peradarahan saluran gastrointestinal pada DBD.
Faktor yang menentukan beratnya penyakit adalah meningginya permeabilitas dinding pembuluh darah, menurunnya volume plasma, terjadinya hipotensi, trombositopenia dan diatesis hemoragik.Renjatan terjadi secara akut.
Nilai hematokrit meningkat bersamaan dengan hilangnya plasma melalui endotel dinding pembuluh darah, dengan hilangnya plasma klien mengalami hypovolemik. Apabila tidak diatasi akan terjadi anoksia jaringan, asidosis metabolic dan kematian.
Infeksi virus dengue
Kompleks virus antibody depresi sumsum tulang
Aktivasi komplemen perdarahan;trombositopenia
Antihistamin dilepaskan
Permeabilitas membrane meningkat
Kebocoran plasma
hipovolemia
renjatan (syok) hipovolemi, hipotensi
asidosis metabolic
Gambar 2.1. Patofisiologi DBD (Suriadi dan Yuliani, 2010).
4. Klasifikasi
Menurut Suriadi dan Yuliani (2010) derajat demam berdarah dengue dibagi menjadi empat tingkatan yaitu :
a. Derajat I : Demam disertai gejala klinis lain atau perdarahan spontan, uji tourniquet positif, trombositopenia dan hemokonsntrasi.
b. Derajat II : Derajat I disertai perdarahan spontan di kulit dan atau perdarahan lain.
c. Derajat III : Kegagalan sirkulasi, nadi cepat dna lemah, hipotensi, kulit dingin lembab, dan gelisah.
d. Derajat IV : Renjatan berat, denyut nadi dan tekanan darah tidak dapat di ukur.
5. Keluhan Subjektif
Alasan atau keluhan utama pada pasien DBD ketika datang ke rumah sakit adalah panas tinggi dan anak lemah (Nursalam, Susilaningrum, Utami, 2008). Keluhan lain yang menandai adanya infeksi virus dengue sesuai dengan keluhan dari pasien adalah sakit kepala (pada dahi dan belakang mata), nyeri pada otot atau persendian, muntah, diare, batuk, kadang-kadang nyeri perut dan nyeri dada (Widagdo, 2011).
Penderita mengeluh sakit tenggorokan, tetapi tidak disertai batuk atau pilek. Sakit epigastrium, dan nyeri perut umum terjadi. Terkadang terjadi kejang akibat panas tinggi. Penderita biasanya mempunyai riwayat pernah mengunjungi daerah dengan penyakit endemis, karena masa inkubasi dengue antara 3-14 hari, jika gejala klinik baru terjadi 2 minggu sesudah seseorang meninggalkan daerah endemis dengue, kemungkinan besar
bukan dengue. Banyak penderita dengue menunjukkan gejala awal yang berlangsung selama 2-3 hari berupa menggigil, terdapat bercak eritema pada kulit dan wajah kemerahan (facial flushing) (Soedarto, 2012).
6. Kriteria Klinik dan Laboratoris Menurut Rampengan (2008) : a. Kriteria klinik
1) Demam tinggi mendadak dan terus menerus selama 2-7 hari, dengan sebab yang tidak jelas dan hampir tidak dapat dipengaruhi oleh antipiretika maupun surface cooling.
2) Manifestasi perdarahan
a) Dengan manipulasi, yaitu uji tourniquet positif
b) Spontan, yaitu petekie, ekimose, epistaksis, perdarahan gusi, hematemesis atau melena.
3) Pembesaran hati
4) Syok yang ditandai dengan nadi yang lemah dan cepat sampai tak teraba, tekanan nadi menurun menjadi 20 mmHg atau sampai nol, disertai kulit yang teraba lembap dan dingin, terutama pada ujung jari tangan, kaki dan hidung, penderita menjadi lemah, gelisah sampai menurunnya kesadaran dan timbul sianosis di sekitar mulut.
b. Kriteria laboratoris
1) Trombositopenia : jumlah trombosit ≤100.000/mm3
2) Hemokonsentrasi : meningginya angka hematokrit atau Hb ≥20% dibandingkan dengan nilai pada masa konvalesen, atau dibandingkan dengan nilai Hct/Hb rata-rata pada anak di daerah tersebut.
7. Prognosis
Bila tidak terjadi renjatan, dalam 24-36 jam biasanya prognosis menjadi baik. Jika lebih dari 36 jam belum ada tanda-tanda perbaikan, kemungkinan sembuh kecil dan prognosis menjadi buruk (Rampengan, 2008). Kematian akibat DBD adalah 40-50 % dari anak yang mengalami renjatan, tetapi dengan perawatan di ICU, maka angka kematian dapat dikurangi menjadi 2 %. Kadang-kadang terdapat sekuele berupa defek otak akibat dari renjatan dan perdarahan otak (Widagdo, 2011).
8. Penatalaksanaan
Penatalaksanaan untuk klien dengan DBD adalah penanganan pada derajat I hingga derajat IV.
a. Derajat I & II
1) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 75 ml/kgBB/hari untuk anak dengan berat badan kurang dari 10 kg atau bersama diberikan oralit, air buah atau susu
secukupnya, atau pemberian cairan dalam waktu 24 jam antara lain sebagai berikut.
a) 100 ml/kgBB/24 jam untuk anak dengan BB <25 kg b) 75 ml/kgBB/24 jam untuk anak dengan BB 26-30 kg c) 60 ml/kgBB/24 jam untuk anak dengan BB 31-40 kg d) 50 ml/kgBB/24 jam untuk anak dengan BB 41-50kg 3) Pemberian obat antibiotik apabila infeksi sekunder
4) Pemberian antipieretika untuk menurunkan panas dan berikan surface cooling (kompres)
5) Apabila perdarahan hebat maka berikan tranfusi darah 15 cc/kgBB/hari
6) Pemberian antikonvulsan bila anak mengalami kejang a) Diazepam (Valium)
b) Fenobarbital (Luminal) (Rampengan, 2008) b. Derajat III
1) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 20 ml/kgBB/jam, apabila ada perbaikan lanjutkan pemberian RL 10 ml/kgBB/jam, jika nadi dan tensi tidak stabil lanjutkan jumlah cairan berdasarkan kebutuhan dalam waktu 24 jam dikurangi cairan yang sudah masuk dengan perhitungan sebagai berikut.
b) 75 ml/kgBB/24 jam untuk anak dengan BB 26-30 kg c) 60 ml/kgBB/24 jam untuk anak dengan BB 31-40 kg d) 50 ml/kgBB/24 jam untuk anak dengan BB 41-50kg
2) Pemberian plasma atau plasma ekspander (dextran L atau lainnya) sebanyak 10 ml/kgBB/jam dan dapat diulang maksimal 30 ml/kgBB dalam 24 jam, apabila setelah 1 jam pemberian RL 20 ml/kgBB/jam keadaan tekanan darah kurang dari 80 mmHg dan nadi lemah, maka berikan cairan yang cukup berupa infus RL dengan dosis 20 ml/kgBB/jam, jika baik lanjutkan RL sebagaimana perhitungan di atas.
3) Apabila 1 jam pemberian RL 10 m/kgBB/jam keadaan tensi masih menurun dan dibawah 80 mmHg, maka penderita harus mendapatkan plasma ekspander sebanyak 10 ml/kgBB/jam di ulang maksimal 30 mg/kgBB/24 jam. Bila baik, lanjutkan cairan RL sebagaimana perhitungan di atas.
c. Derajat IV
1) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 30 ml/kgBB/jam, apabila keadaan tekanan darah baik, lanjutkan RL sebanyak 10 ml/kgBB/jam sebagaiman perhitungan diatas.
2) Apabila keadaan tensi memburuk maka harus dipasang dua saluran infus dengan tujuan satu untuk RL 10 ml/kgBB/jam dan satunya
pemberian plasma ekspander (dextran L) sebanyak 20 ml/kgBB/jam selama 1 jam, jika membaik lanjutkan RL sebagaimana perhitungan diatas.
3) Apabila keadaan masih juga buruk, maka berikan plasma ekspander 20 ml/kgBB/jam, jika membaik lanjutkan RL sebagaimana perhitungan diatas.
4) Apabila masih tetap buruk, maka berikan plasma ekspander 10 ml/kgBB/jam diulangi maksimum 30 ml/kgBB/jam, jika membaik, lanjutkan RL sebagaimana perhitungan diatas.
5) Jika setelah dua jam pemberian plasma dan RL tidak menunjukkan perbaikan, maka konsultasikan ke bagian anestesi untuk perlu tidaknya dipasang central vascular pressure / CVP
B. Teori Manajemen Kebidanan
Manajemen asuhan kebidanan pada balita sakit dengan demam berdarah dengue adalah sebagai berikut :
1. Langkah I (Pertama) : Tahap Pengumpulan atau Penyajian Data Dasar Secara Lengkap
a. Data subjektif 1) Keluhan
Alasan/keluhan yang menonjol pada pasien DBD untuk datang ke rumah sakit adalah panas tinggi dan anak lemah (Nursalam, susilaningrum, Utami, 2013).
2) Identitas a) Usia
Rata-rata penderita DBD adalah anak-anak, ini menunjukkan bahwa usia anak belum mengerti arti hidup sehat dan menjaga kehidupan sehat (Sigalingging, 2011).
b) Alamat
Alamat diperlukan untuk mengetahui lingkungan tempat tinggal, nyamuk Aedes Aegypti hidup di sekitar rumah yang banyak tempat penampungan air (Rampengan, 2008).
c) Pendidikan orang tua
Pendidikan mempunyai pengaruh yang kuat terhadap kemauan keluarga untuk menjaga kesehatan dan memelihara lingkungan
yang bersih untuk mencegah terjadinya sarang nyamuk artinya dengan makin tingginya pendidikan responden maka secara mudah menerima informasi yang diberikan petugas kesehatan tentang pencegahan penyakit DBD ( Sigalingging, 2011). d) Pekerjaan orang tua
Keluarga yang datang berkunjung ke pelayanan kesehatan dan mau melakukan penyuluhan yang diberikan petugas kesehatan adalah keluarga yang menghargai dan memelukan pemeliharaan hidup sehat. Hal ini ditentukan oleh jenis pekerjaan untuk mengahsilkan uang sehingga dapat mempertahankan kesehatannya (Sigalingging, 2011).
3) Data kesehatan meliputi a) Riwayat imunisasi
Bila anak mempunyai kekebalan tubuh yang baik, kemungkinan timbul komplikasi dapat dihindarkan (Nursalam, Susilaningrum, Utami, 2013).
b) Riwayat penyakit sekarang
Badan panas, suhu tubuh tinggi secara mendadak dalam waktu 2 – 7 hari, terdapat bintik merah pada ektremitas dan dada, selaput mukosa mulut kering, epistaksis, gusi berdarah, pembesaran hepar, kadang disertai kejang dan penurunan kesadaran (Elyas, 2013).
c) Riwayat penyakit terdahulu
Penyakit apa saja yang pernah diderita. Pada DBD, anak biasanya mengalami serangan ulangan DBD dengan tipe virus yang lain (Nursalam, Susilaningrum, Utami, 2013).
d) Riwayat penyakit keluarga
Untuk mengetahui apakah ada anggota keluarga yang terserang DBD (Elyas, 2013)
e) Kondisi lingkungan
DBD sering terjadi pada daerah yang padat penduduknya, lingkungan yang kurang kebersihannya (air yang menggenang), dan gantungan baju di kamar (Nursalam, Susilaningrum, Utami, 2013).
4) Data pemenuhan kebutuhan sehari-hari a) Nutrisi
Pemberian suplemen makanan penderita DBD tentu merupakan pilihan yang bijak. Mengingat belum adanya obat virusid yang tersedia, sewajarnya promosi kesehatan ditegaskan sebagai salah satu upaya pencegahan DBD, dengan cara meningkatkan status gizi setiap insan yang hidup di daerah endemis dapat ditingkatkan sehingga kelak diharapkan berperan meredam keganasan virus penyebab DBD (Effendi dkk, 2010). Pada penderita DBD terjadi gangguan pemenuhan
nutrisi yang disebabkan oleh penurunan nafsu makan (Hidayat, 2013).
b) Eliminasi
Eliminasi alvi (buang air besar) kadang-kadang anak mengalami diare atau konstipasi. DBD pada grade III dan IV biasanya terjadi melena. Eliminasi urine ( buang air kecil) perlu dikaji apakah sering kencing, sedikit/banyak, sakit/tidak. DBD pada grade IV sering terjadi hematuria (Nursalam, Susilaningrum, Utami, 2013).
c) Pola tidur
kebiasaan tidur pagi/sore hari dimana pada pagi/sore hari adalah puncaknya nyamuk menggigit manusia karena aktifitas menggigit nyamuk aedes aegypti lebih efektif dimana saat tersebut kondisi tingkat kelembaban dan penerangan dalam rumah memungkinkan untuk lebih aktif menggigit (Abbas, Arsin, Syafar, 2010).
b. Data objektif
Data objektif meliputi pemeriksaan secara umum, pemeriksaan fisik, dan pemeriksaan penunjang.
Pemeriksaan secaran umum berdasarkan tingkatan (Grade) DBD meliputi kesadaran, keadaan umum dan tanda-tanda vital menurut Nursalam, Susilaningrum dan Utami (2013)
a) Grade I : kesadaran komposmentis, keadaan umum lemah, tanda-tanda vital nadi lemah.
b) Grade II : kesadaran komposmentis, keadaan umum lemah, tanda-tanda vital nadi lemah dan tidak teratur, tensi menurun. c) Grade III : kesadaran apatis/somnolen, keadaan umum lemah,
tanda-tanda vital nadi lemah dan tidak teratur, tensi menurun. d) Grade IV : kesadaran koma, nadi tidak teraba, tensi tidak
terukur dan pernapasan tidak teratur. 2) Pemeriksaan fisik
Pemeriksaan fisik menurut Nursalam, Susilaningrum, dan Utami (2013)
a) Kepala dan leher
Kepala terasa nyeri dan tenggorokan mengalami hiperemia faring.
b) Muka
Muka tampak kemerahan karena demam ( flushy ). c) Mata
Mata tampak anemis. d) Telinga
Terjadi perdarahan pada telinga (grade II,III,IV). e) Mulut
Pada mulut didapatkan mukosa mulut kering, kotor, dan perdarahan pada gusi.
f) Hidung
Hidung kadang mengalami perdarahan/epistaksis (grade II,III,IV)
g) Dada
Bentuk simetris, kadang-kadang sesak, pada foto thoraks adanya cairan yang tertimbun pada paru sebelah kanan (efusi pleura) biasanya pada grade III dan IV.
h) Perut
Pada perut terdapat nyeri tekan dan pembesaran hati (hepatomegali)
i) Kulit
Adanya petekie, turgor kulit menurun, keringat dingin dan lembab.
3) Pemeriksaan penunjang
Menurut Rampengan (2008) pemerikasaan penunjang meliputi, a) Laboratorium
Trombositopenia (≤100.000/mm3
), Hematokonsentrasi yaitu meningginya nilai hematokrit atau Hb ≥20% dibandingkan
dengan nilai konvaselen, atau dibandingkan dengan nilai Hct/Hb rata-rata pada anak di daerah tersebut
b) Uji tourniquet
Uji tourniquet positif, yaitu dengan mempertahankan manset tensimeter pada tekanan antara sistole dan diastole selama 5 menit kemudian dilihat apakah timbul petekie atau tidak di daerah volar lengan bawah.
2. Langkah II (Kedua) : Interpretasi Data Dasar a. Diagnosis kebidanan
Diagnosis kebidanan: An. A umur 3 tahun dengan demam berdarah dengue (DBD)
Dasar dari diagnosis tersebut adalah 1) Dasar subjektif
a) Pernyataan orang tua/keluarga tentang biodata pasien meliputi nama, umur, jenis kelamin, alamat, pendidikan, nama orang tua, pekerjaan orang tua, pendidikan orang tua (Nursalam, Susilaningrum, Utami, 2013).
b) Pernyataan orang tua/keluarga tentang keadaan pasien yaitu demam, batuk, lemas, muntah, terdapat bintik merah pada kulit, dan terdapat darah pada waktu muntah, batuk, kencing atau berak (Wadigdo, 2011)
a) Terdapat kenaikan suhu, denyut nadi cepat, lemah, dan hipotensi (Rampengan, 2008).
b) Perdarahan terutama perdarahan dibawah kulit dan pembesaran hati (Suriadi dan Yuliani, 2010)
c) Pemeriksaan darah pasien menunjukkan trombosit yang kurang dari 100.000 per ml, hematocrit lebih dari 20 % dan hemoglobin lebih dari 20% (Soedarto, 2012)
b. Masalah
Kekurangan cairan dan elektrolit akibat demam dan muntah yang dialami anak (Widagdo, 2011)
c. Kebutuhan
Istirahat selama demam, pemberian cairan dan asupan nutrisi ( Widagdo, 2011)
3. Langkah III (Ketiga) : Mengidentifikasi Diagnosis atau Masalah Potensial dan mengantisipasi penanganannya
Diagnosis potensial yang mungkin terjadi pada kasus DBD adalah terjadinya Dengue Shock Sindrom (DSS). Antisipasi penanganan yang diakukan bidan meliputi :
a. Memonitor vital sign setiap 4-6 jam (Rampengan, 2008).
b. Pemberian minum banyak 1,5-2 liter/24 jam dengan air teh, gula, atau susu (Suriadi dan Yuliani, 2010)
4. Langkah IV (Keempat) : Kebutuhan Terhadap Tindakan Segera Kolaborasi dengan tim laboratorium diperlukan dalam menegakkan diagnosis yang tepat, meliputi pemeriksaan hemoglobin, hematokrit, trombosit, dan titer IgG dan IgM yang digunakan untuk memberikan terapi yang tepat (Rampengan, 2008). Diperlukan kolaborasi dengan dokter Sp.A untuk pemberian terapi (Nursalam, Susilaningrum, Utami, 2008).
5. Langkah V (Kelima) : Perencanaan Asuhan yang Menyeluruh Perencanaan asuhan pada anak dengan DBD adalah :
a. Observasi keadaan umum, nadi, tekanan darah, suhu dan pernafasan setiap 4 - 6 jam. Jika ditemukan tanda-tanda syok, observasi tiap 15-30 menit (Rampengan, 2008).
b. Berikan air minum sebanyak 1,5-2 liter/ 24 jam dengan air teh, gula, atau susu (Suriadi dan Yuliani, 2010). Apabila anak terus menerus muntah, tidak mau minum dan nilai hematokrit cenderung meningkat pada pemeriksaan berkala dilakukan pemberian cairan intravena (Rampengan, 2008).
c. Observasi dan catat intake dan output cairan (Suriadi dan Yuliani, 2010). Bila dengan pemberian cairan ini ternyata hematokrit masih tinggi maka hal ini merupakan indikasi untuk memberi plasma. Perlu diperhatikan pada pemberian cairan ini adalah menghindari kelebihan cairan tubuh yang dapat menimbulkan gagal jantung (Widagdo, 2011).
d. Lakukan surface cooling atau kompres untuk menurunkan demamnya (Rampengan, 2008)
e. Lakukan Kolaborasi dengan dokter Sp. A untuk pemberian terapi : 1) Derajat I & II
a) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 75 ml/kgBB/hari untuk anak dengan berat badan kurang dari 10 kg atau bersama diberikan oralit, air buah atau susu secukupnya, atau pemberian cairan dalam waktu 24 jam antara lain sebagai berikut.
b) Pemberian obat antibiotik apabila ada infeksi sekunder
c) Pemberian antipieretika untuk menurunkan panas dan berikan surface cooling (kompres)
d) Apabila perdarahan hebat maka berikan tranfusi darah 15 cc/kgBB/hari
e) Pemberian antikonvulsan bila anak mengalami kejang (Rampengan, 2008)
2) Derajat III
a) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 20 ml/kgBB/jam, apabila ada perbaikan lanjutkan pemberian RL 10 ml/kgBB/jam, jika nadi dan tensi tidak stabil lanjutkan jumlah cairan berdasarkan kebutuhan dalam waktu
24 jam dikurangi cairan yang sudah masuk dengan perhitungan sebagai berikut.
b) Pemberian plasma atau plasma ekspander (dextran L atau lainnya) sebanyak 10 ml/kgBB/jam dan dapat diulang maksimal 30 ml/kgBB dalam 24 jam, apabila setelah 1 jam pemberian RL 20 ml/kgBB/jam keadaan tekanan darah kurang dari 80 mmHg dan nadi lemah, maka berikan cairan yang cukup berupa infus RL dengan dosis 20 ml/kgBB/jam, jika baik lanjutkan RL sebagaimana perhitungan di atas.
c) Apabila 1 jam pemberian RL 10 m/kgBB/jam keadaan tensi masih menurun dan dibawah 80 mmHg, maka penderita harus mendapatkan plasma ekspander sebanyak 10 ml/kgBB/jam di ulang maksimal 30 mg/kgBB/24 jam. Bila baik, lanjutkan cairan RL sebagaimana perhitungan di atas.
3) Derajat IV
a) Pemberian cairan yang cukup dengan infus ringer laktat (RL) dengan dosis 30 ml/kgBB/jam, apabila keadaan tekanan darah baik, lanjutkan RL sebanyak 10 ml/kgBB/jam sebagaiman perhitungan diatas.
b) Apabila keadaan tensi memburuk maka harus dipasang dua saluran infus dengan tujuan satu untuk RL 10 ml/kgBB/jam dan satunya pemberian plasma ekspander (dextran L) sebanyak
20 ml/kgBB/jam selama 1 jam, jika membaik lanjutkan RL sebagaimana perhitungan diatas.
c) Apabila keadaan masih juga buruk, maka berikan plasma ekspander 20 ml/kgBB/jam, jika membaik lanjutkan RL sebagaimana perhitungan diatas.
d) Apabila masih tetap buruk, maka berikan plasma ekspander 10 ml/kgBB/jam diulangi maksimum 30 ml/kgBB/jam, jika membaik, lanjutkan RL sebagaimana perhitungan diatas. e) Jika setelah dua jam pemberian plasma dan RL tidak
menunjukkan perbaikan, maka konsultasikan ke bagian anestesi untuk perlu tidaknya dipasang central vascular pressure / CVP (Hidayat, 2013).
6. Langkah VI (Keenam) : Pelaksanaan Langsung Asuhan dengan Efisien dan Aman
Melaksanaan rencana perawatan secara menyeluruh, langkah ini dapat dilakukan secara keseluruhan oleh bidan atau dilakukan oleh bidan atau tim kesehatan yang lain. Apabila tidak dapat melakukannya sendiri bidan bertanggungjawab untuk memastikan bahwa implementasi benar-benar dilakukan. Melakukan kolaborasi dengan dokter dan memberi kontribusi terhadap penatalaksaan perawatan pasien, pelaksanaan rencana tindakan disesuaikan dengan rencana tindakan (Varney, 2007).
7. Langkah VII (Ketujuh) : Evaluasi
Diharapkan ada perbaikan klinis dan laboratoris, anak menunjukkan tanda terpenuhinya kebutuhan cairan, perfusi jaringan perifer yang adekuat, kebutuhan nutrisi yang adekuat, dan tanda-tanda vital dalam batas normal (Suriadi dan Yuliani, 2010).
C. Follow Up Catatan Perkembangan Kondisi Pasien
Tujuh Langkah Varney disarikan menjadi 4 langkah, yaitu SOAP (Subjektif, Objektif, Assesment, dan Plan). SOAP disarikan dari proses pemikiran penatalaksanaan kebidanan sebagai perkembangan catatan kemajuan keadaan klien.
KepMenKes RI No : 938/MenKes/SK/VIII/2007 menjelaskan sebagai berikut: S : Subjektif
Menggambarkan pendokumentasian hasil pengumpulan data klien melalui anamnesa sebagai langkah 1 Varney. Keluhan utama yang menonjol pada pasien DBD antara lain anak mulai aktif dan demamnya turun (Nursalam, Susilaningrum. Utami, 2013).
O : Objektif
Menggambarkan pendokumentasian hasil pemeriksaan fisik klien, hasil laboratorium dan tes diagnostik lain yang dirumuskan dalam data fokus untuk mendukung asuhan sebagai langkah 1 Varney. Pemeriksaan lanjut meliputi pemeriksaan petekie berkurang atau hilang, pemeriksaan suhu
menunjukkan dalam batas normal dan pemeriksaan laboratorium jumlah trombosit dan hematokrit dalam batas normal (Suriadi dan Yuliani, 2010). A : Assesment
Menggambarkan pendokumentasian hasil analisa dan interpretasi data subyektif dan objektif dalam suatu identifikasi sebagai langkah 2 Varney. Diagnosis lanjut pada An. A umur 3 tahun dengan Demam Berdarah Dengue (DBD). Masalah yang biasa timbul adalah kebutuhan nutrisi kurang adekuat sehingga kebutuhan nutrisi perlu di tinggkatkan dengan memberikan makanan yang disertai suplemen nutrisi (Suriadi dan Yuliani, 2010).
P : Plan
Menggambarkan pendokumentasian dari tindakan dan evaluasi perencanaan berdasarkan Asessment sebagai langkah 3, 4, 5, 6 dan 7 Varney. Penatalaksanaan lanjut sesuai perkembangan pasien. Diharapkan ada perbaikan klinis dan laboratoris, anak menunjukkan tanda terpenuhinya kebutuhan cairan, perfusi jaringan perifer yang adekuat, kebutuhan nutrisi yang adekuat, dan tanda-tanda vital dalam batas normal. Pada saat pasien pulang, menjelaskan terapi yang diberikan, menjelaskan gejala kekambuhan penyakit DBD, dan menekankan untuk melakukan kontrol sesuai waktu yang ditentukan (Suriadi dan Yuliani, 2010).