BAB II
TINJAUAN PUSTAKA
A. PENGERTIAN
Gastritis merupakan suatu keadaan peradangan atau pendarahan mukosa
lambung yang dapat bersifat akut, kronik difus atau local. Dua jenis gastritis
yang sering terjadi adalah gastritis superficial akut dan gastritis atrotik kronis
(Price, 2005).
Gastritis adalah peradangan local atau penyebaran pada mukosa lambung
dan berkembang dipenuhi bakteri (Charlene, 2001).
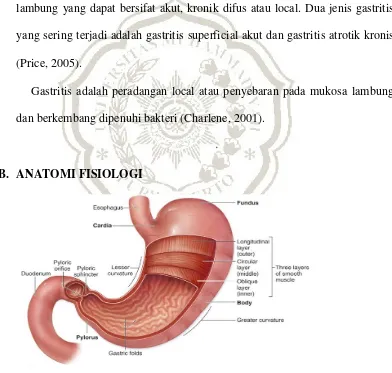
B. ANATOMI FISIOLOGI
Gaster merupakan bagian dari saluran pencernaan yang dapat mengembang
paling banyak terutama didaerah epigaste. Lambung terdiri dari bagian atas
fundus uteri berhubungan dengan esophagus melalui orifasum pilorik, terletak
di bagian diafragma di depan pancreas dan limfa, menempel di sebelah kiri
fundus uteri.
Bagian lambung terdiri dari (Syaifuddin, 2006)
a. Fundus ventrikuli
Adalah bagian yang menonjol ke atas terletak di sebelah kiri osteum
kardium dan biasanya penuh berisi gas.
b. Korpus ventrikuli, setinggi oestum kardium
Adalah suatu lekukan pada bagian bawah kuvatura minor.
c. Antrum pylorus
Adalah bagian lambung berbentuk tabung mempunyai otot yang tebal
membentuk spinter pylorus.
d. Kurvatura minor
Terdapat di sebelah kanan lambung terbentang dari sisi kiri osteum
kardiak sampai ke pylorus.
e. Kurvatura mayor
Lebih panjang dari kurvatura minor terbentang dari sisi kiri osteum
kardiokum melalui fundus ventrikuli menuju kekanan sampai ke pilorus
f. Osteum kardiak
Merupakan tempat dimana esofagusbagian kanan abdomen masuk
kelambung.
Susunan lapisan dari dalam keluar, terdiri dari lapisan selaput lender,
apabila lambung ini dikosongkan, lapisan ini akan berlipat-lipat yang
disebut rugae, lapisan otot melingkar (muskulus aurikularis), lapisan otot
miring (muskulus obiliqus), lapisan otot panjang (muskulus longitudinal)
dan lapisan jaringan ikat/serosa (peritoneum).
Sekresi getah lambung mulai terjadi pada awal orang makan. Bila
melihat orang makan dan mencium bau makanan maka sekresi lambung
akan terangsang. Rasa makanan merangsang sekresi lambung karena kerja
saraf menimbulkan rangsangan kimiawi yang menyebabkan dinding
lambung melepaskan hormone yang disebut sekresi getah lambung, getah
lambung dihalangi oleh sisitem saraf simpatis yang dapat terjadi pada
waktu gangguan emosi seperti marah dan rasa takut.
Fisiologi
Fungsi lambung menurut Syaifuddin (2006), terdiri dari :
1) Menampung makanan, menghancurkan dan menghaluskan olih
peristaltic lambung dan getah lambung.
2) Getah cerna lambung yang dihasilkan :
Fungsinya memecah putih telur menjadi asam amino (albumin dan
pepton).
b) Asam garam (HCL)
Fungsinya mengasamkan makanan, sebagai antiseptic dan
desinfektan dan membuat suasana asam pada pepsinogen menjadi
pepsi.
c) Rennin
Fungsinya sebagai ragi yang membekukan susu dan membentuk
kasein dari kasinogen (kasinogen dan protein susu).
d) Lapisan lambung
Memecah lemak yang merangsang sekresi getah lambung.
C. ETIOLOGI
Gastritis disebabkan oleh infeksi kuman Helicobacter Pylori dan pada awal
infeksi mukosa lambung menunjukan respon inflamasi akut dan jika
diabaikan akan menjadi kronik (Aru, 2009).
Klasifikasi gastritis :
1) Gastritis Akut
Salah satu gastritis akut yang sering dijumpai di klinik ialah gastritis
akut erosive. Gastritis akut erosive adalah suatu peradangan mukosa
apabila kerusakan yang terjadi tidak lebih dalam daripada mukosa
muskularis.
Gastritis akut berasal dari makan terlalu banyak atau cepat, makan
makanan yang terlalu berbumbu atau yang mengandung mikroorganisme
penyebab penyakit, iritasi bahan semacam alcohol, aspirin, NSAID, lisol,
serta bahan korosif lain, refluks empedu atau cairan pancreas.
2) Gastritis Kronik
Gastritis kronis adalah suatu peradangan bagian permukaan mukosa
lambung yang berkepanjangan yang disebabkan baik oleh ulkus lambung
jinak maupun ganas atau oleh bakteri Helicobacter Pylori (Smeltzer,
2001).
3) Gastritis Bacterial
Gastritis bacterial yang disebut juga gastritis infektiosa desebabkan
oleh refluks dari duodenum.
D. PATOFISIOLOGI
1) Gastritis Akut
Gastritis akut dapat disebabkan oleh karena stress, zat kimia misalnya
obat – obatan dan alcohol, makanan yang pedas, panas maupun asam.
Pada para yang mengalami stress akasraf simpatis NV Nervus Vagus)
Adanya HCL yang berda di dalam lambung akan menimbulkan rasa mual,
muntah dan anoreksia.
Zat kimia maupun makanan yang merangsang akan menyebabkan sel
epitel kolumner, yang berfungsi untuk menghasilkan mucus, mengurangi
produksinya. Sedangkan mucus itu fungsinya untuk memproteksi mukosa
lambung agar tidak ikut tercerna. Respon mukosa lambung karena
penurunan sekresi mucus bervariasi diantaranya vasodilatasi sel mukosa
gaster nyeri. Lapisan mukosa gaster terdapat sel yang memproduksi HCL
(terutama daerah fundus) dan pembuluh darah. Vasodilatasi mukosa gaster
akan menyebabkan produksi HCL meningkat. Anoreksia juga dapat
menyebabkan rasa nyeri. Rasa nyeri ini ditimbulkan oleh karena kontak
HCL dengan mukosa gaster.
Respon mukosa lambung akibat penurunan sekresi mucus dapat berupa
eksfeliasi (pengelupasan). Eksfeliasi sel mukosa gaster akan
mengakibatkanerosi pada sel mukosa. Hilangnya sel mukosa memicu
timbulnya perdarahan. Perdarahan yang terjadi dapat mengancam hidup
penderita, namun dapat juga berhenti sendiri karena proses regenerasi,
sehingga erosi menghilang dalam waktu 24-48 jam setelah perdarahan.
2) Gastritis Kronis
Helicobacter Pylori merupakan bakteri gram negative. Organisme ini
menyerang sel permukaan gaster, memperberat timbulnya desquamasi sel
dan metaplasia. Metaplasia adalah salah satu mekanisme pertahanan tubuh
terhadap iritasi, yaitu dengan mengganti sel mukosa gaster, misalnya
dengan sel desquamosa yang lebih kuat. Karena sel desquamosa lebih kuat
maka elastisitasnya juga berkurang. Pada saat mencerna makanan,
lambung melakukan gerakan peristaltic tetapi karena sel penggantinya
tidak elastic maka akan timbul kekakuan yang pada akhirnya
menimbulkan rasa nyeri. Metaplasia ini juga menyebabkan kerusakan
pembuluh darah lapisan mukosa. Kerusakan pembuluh darah ini akan
menimbulkan perdarahan (Price, 2006).
E. MANIFESTASI KLINIS
1. Gastritis akut : nyeri epigastrium, mual, muntah, dan perdaraha
terselubung maupun nyata. Dengan endoskopi terlihat mukosa lambung
hyperemia dan udiem, mungkin juga ditemukan erosi dan pendarahan
aktif.
2. Gastritis kronik : kebanyakan gastritis asimptomatik, keluhan lebih
berkaitan dengan komplikasi gastritis atrofik, seperti tukak lambung,
F. PENATALAKSANAAN MEDIK
Pada gastritis, penatalaksanaannya dapat dilakukan dengan :
1. Gastritis akut
a. Instruksikan pasien untuk menghindari alcohol.
b. Bila pasien mampu makan melalui mulut diet mengandung gizi
dianjurkan.
c. Bila gejala menetap, cairan perlu diberikan secara parental.
d. Bila pendarahan terjadi, lakukan penatalaksanaan untuk hemorargi
saluran gastrointestinal.
e. Untuk menetralisir alkali gunakan jus lemon encer atau cuka encer.
f. Pembedahan darurat mungkin diperlukan untuk mengangkat gangrene
atau perfonasi.
g. Reaksi lambung diperlukan untuk mengatasi obstruksi pylorus.
2. Gastritis kronis
a. Dapat diatasi dengan memodifikasi diet pasien, diet makanan lunak
diberikan sedikit tapui sering.
b. Mengurangi stress
c. Helicobacter Pylori diatasi dengan antibiotic (seperti tetrasiklin 1/4 ,
G. PEMERIKSAAN PENUNJANG
Apabila pasien terdiagnosis terken Gastritis, biasanya dilanjutkan dengan
pemeriksaan penunjang untuk mengetahui secara jelas penyebabnya.
1. EGD (Esofagogastriduodenoskopi) : tes diagnosik kunci untuk perdarahan
GI atas, dilakukan untuk melihat sisi perdarahan/derajat ulkus
jaringan/cedera.
2. Minum barium dengan foto rontgen : dilakukan untuk membedakan
diagnose penyebab/sisi lesi.
3. Analisa gaster : dapat dilakukan untuk menentukan adanya darah,
mengkaji aktivitas sekretori mukosa gaster, contoh peningkatan asam
hidroklorik dan pembentukan asam nocturnal penyebab ulkus duodenal.
Penurunan atau jumlah normal diduga ulkus gaster, dipersekresi berat dan
asiditas menunjukan sindrom Zollinger-Elison.
4. Amylase serum : meningkat dengan ulkus duodenal, kadar rendah diduga
gastritis.
H. PENGKAJIAN
Pengumpulan data dasar dilakukan menunjuk pada klasifikasi
pengumpulan data oleh Dongoes, dkk dalam rencana asuhan keperawatan,
yaitu :
1. Data dasar
a) Aktivitas/ istirahat
Do : takikardia
b) Sirkulasi
Ds : -
Do: hipotensi, kelemahan/nadi perifer lemah, warna kulit: pucat,
sianosis (tergantung pada jumlah kehilangan darah), kelembaban
kulit/membrane mukosa: berkeringat (menunjukan status syok,
nyeri akut, respon psikologic), takikardia, disritmia.
c) Integritas ego
Ds : factor stress akut/kronis, perasaan tidak berdaya.
Do: tanda ansietas, misalnya: gelisah, pucat, berkeringat.
d) Eliminasi
Ds : riwayat perawatan dirumah sakit karena Gastritis.
Do : nyeri tekan abdomen.
e) Makanan/cairan
Ds: anoreksia, mual, masalh menelan: nyeri ulu hati, tidak toleran
terhadap makanan: makanan pedas, diet, penurunan berat badan.
Do: muntah, membrane mukosa kering, penurunan produksi mukosa,
berat jenis urin meningkat.
f) Nyeri/kenyamanan
Ds: nyeri: digambarkan sebagai tajam, dangkal, rasa terbakar, perih,
nyeri hebat. Rasa ketidaknyaamanan/distress samar-samar setelah
I. PHATWAYS
Melekat pada epitel lambung Mengganggu pembentukan
swat mukosa lambung
Menghancurkan lapisan mukosa lambung
Menurunnya kemampuan protektif terhadap asam
Menurunnya produksi bikarbonat (HCO3-)
Obat-obatan (NISAD, aspirin, sulfanomeda, steroid, digitalis.
Kafein Helicobacter Pylori
Menurunnya barier lambung terhadap asam dan pepin.
Menyebabkan difusi kembali asam lambung dan pepsin
Erosi mukosa lambung Inflamasi
Menurunnya tonus dan peristaltic lambung
Mukosa lambung kehilangan integritas jaringan Nyeri epigastrium
Nyeri Akut
Menurunnya sensori untuk makan
Refluk isi duodenum ke lambung
Anoreksia Mual
Dorongan eksplusi isi lambung ke mulut
Ketidak seimbangan nutrisi kurang dari kebutuhan
tubuh. Muntah
J. DIAGNOSA KEPERAWATAN
1. Nyeri akut berhubungan dengan Mukosa lambung teriritasi
2. Ketidak seimbangan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan Masukan nutrisi yang tidak adekuat.
3. Kekurangan volume cairan berhubungan dengan Masukan cairan tidak
cukup dan kehilangan caiaran.
4. Ketidakefektifan perfusi jaringan perifer berhubungan dengan suplai
K. INTERVENSI KEPERAWATAN
DIAGNOSA TUJUAN (NOC) INTERVENSI (NIC)
Nyeri Akut b.d Mukosa lambung teriritasi
Pain level, Pain control,
Setelah dilakukan tindakan keperawatan selama 2 x 24 jam diharapkan nyeri dapat berkurang atau hilang.
Kriteria hasil:
Indikator Target
Melaporkan adanya nyeri Frekuensi nyeri
Pernyataan nyeri
Ekspresi nyeri pada wajah
5
Pain Management :
1. Kaji tingkat nyeri secara komprehensif (lokasi, durasi, karakteristik, frekuensi, intensitas dan faktor pencetus)
2. Monitor skala nyeri dan observasi
ketidaknyamanan non verbal
3. Gunakan pendekatan yang positif terhadap pasien, hadir dekat pasien untuk memenuhi
kebutuhan rasa
nyamannya dengan cara: masase, perubahan
posisi, berikan
perawatan yang tidak terburu-buru
lingkungan yang dapat mempengaruhi respon
pasien terhadap
ketidaknyamanan
5. Anjurkan pasien untuk istirahat
6. Kolaborasi medis dalam pemberian analgetik 7. Pantau tanda – tanda
vital.
Ketidak seimbangan
nutrisi kuarang dari kebutuhan tubuh b.d masukan nutrisi yang tidak adekuat
Nutrtiion Status
Setelah dilakukan tindakan keperawatan selama 2x24 jam diharapkan kebutuhan nutrisi pasien terpenuhi dengan criteria hasil :
Indicator Target
Tidak ada tanda-tanda malnutrisi Berat badan ideal sesuai dengan tinggi badan
Tidak terjadi penurunan berat badan yg berarti
5
5
5 1: ekstrem ,2: berat ,3: sedang ,4: ringan , 5: tidak ada
Nutrition Management:
1. BB pasien dalam batas normal
2. Monitor adanya
penurunan berat badan 3. Monitor tipe dan jumlah
aktivitas yang biasa dilakukan
4. Monitor lingkungan selama makan
5. Jadwalkan pengobatan dan tindakan tidak selama jam makan 6. Monitor kulit kering dan
7. Monitor turgor kulit 8. Monitor kekeringan,
rambut kusam, dan
12. Monitor pertumbuhan dan perkembangan
Kekurangan volume
cairan b.d masukan cairan
tidak cukup dan
kehilangan cairan
berlebihan.
Fluid Balance,
Setelah dilakukan tindakan keperawatan selama 2x24 jam diharapkan volume cairan pasien terpenuhi dengan criteria hasil :
Indikator Target
Intake dan output seimbang BB stabil
Trugor kulit baik
5 5 5 1: ekstrem ,2: berat ,3: sedang ,4: ringan , 5: tidak ada
Fluid Management :
1. Pertahankan catatan intake dan output yang akurat
2. Monitor status hidrasi (kelembaban
membrane mukosa,
nadi adekuat, tekanan darah orostatik)
3. Monitor vital sign
4. Monitor masukan
6. Kolaborasi pemberian cairan IV
7. Monitor status cairan termasuk intake dan output cairan
8. Monitor tingkat Hb dan hematokrit
9. Monitor berat badan 10.Pemberian cairan IV
Diagnosa Tujuan (NOC) Intervensi (NIC)
Ketidak Efektifan Perfusi Jaringan Perifer b.d suplai oksigen berkurang.
Circulation status :
Setelah dilakukan tindakan keperawatan selama 2 x 24 jam diharapkan masalah ketidakefektifan perfusi jaringan perifer teratasi dengan criteria hasil:
Indikator Target
Tekanan darah dalam rentan normal Tidak terdapat sianosis
Berkomunikasi dengan jelas Hb dalam rentan normal
5
Manajemen sensasi perifer :
1. Monitor tanda-tanda vital
4. Diskusikan mengenai penyebab perubahan sensasi
5. Kolaborasi pemberian : kalnek
6. Tranfusi Darah.