BAB II
TINJAUAN PUSTAKA
A. Pengertian
Gastroenteritis didefinisikan sebagai inflamasi membrane mukosa lambung dan usus halus (Betz & Linda, 2009). Diare pada dasarnya adalah frekuensi buang air besar yang lebih sering dari biasanya dengan konsistensi yang lebih encer (Nursalam et al, 2008). Diare adalah defekasi encer lebih dari tiga kali sehari, dengan atau tanpa darah dan/atau lender dalam feses, sedangkan diare akut sendiri didefinisikan dengan diare yang terjadi secara mendadak pada bayi dan anak yang sebelumnya sehat (Sodikin, 2011). Diare akut didefinisikan sebagai keadaan peningkatan dan perubahan tiba-tiba frekuensi defekasi yang sering disebabkan oleh agens infeksius dalam traktus gastrointestinal (Wong, 2009).
Sehingga dapat disimpulkan dari beberapa pendapat ahli bahwa diare adalah meningkatnya frekuensi buang air besar lebih dari tiga kali dengan konsistensi yang encer atau cair, dan disertai atau tidak disertai oleh lendir maupun darah yang biasanya disebabkan oleh agen infeksius.
B. Anatomi Fisiologi
1. Mulut
Mulut merupakan bagian pertama saluran cerna. Bagian atas mulut dibatasi oleh palatum, sedangkan pada bagian bawah dibatasi oleh mandibula, lidah, dan struktur lain dari dasar mulut. Bagian lateral mulut dibatasi oleh pipi. Sementara itu, bagian depan mulut dibatasi oleh bibir dan bagian belakang oleh lubang yang menuju faring (Sodikin, 2012).
Rongga mulut atau nama lainnya rongga bukal atau rongga oral mempunyai beberapa fungsi yaitu menganalisis material makanan sebelum menelan, proses mekanis dari gigi, lidah, dan permukaan palatum, lubrikasi oleh sekresi saliva, dan digesti pada beberapa material karbohidrat dan lemak (Simon, 2003 dalam Muttaqin & Kumala, 2011). 2. Lidah
Menurut Sodikin (2012), lidah tersusun atas otot yang dilapisi, pada bagian atas dan samping oleh membrane mukosa. Lidah menempati rongga mulut dan melekat secara langsung pada epiglotis dalam faring. Lidah diinervasi oleh berbagai saraf. Bagian sensorik diinervasi oleh nevrus lingualis, yang merupakan cabang saraf kranial V (trigeminal). Nevrus ini menginervasi dua pertiga anterior lidah untuk pengecapan. Saraf kranial VII (fasialis) meninervasi dua pertiga anterior untuk rasa kecap. Saraf kranial IX (glosofaringeal) meginervasi sepertiga posterior untuk raba dan rasa kecap. Sementara itu, inervasi motorik dilakukan oleh saraf kranial XII (hipoglosus).
Fungsi utama lidah meliputi 1) proses mekanik dengan cara menekan, melunakkan, dan membagi material; 2) melakukan manipulasi material makanan di dalam rongga mulut dan melakukan fungsi dalam proses menelan; 3) analisis sensori terhadap karakteristik material, suhu, dan reseptor rasa; serta 4) menyekresikan mukus dan enzim (Muttaqin & Kumala, 2011).
3. Gigi
Pertumbuhan gigi merupakan proses fisiologis dan dapat menyebabkan salvias yang berlebihan serta rasa tidak nyaman (nyeri). Manusia mempunyai dua set gigi yang tumbuh sepanjang masa kehidupan mereka. Set pertama adalah gigi primer (gigi susu atau desisua) yang bersifat sementara dan tumbuh melalui gusi selama tahun pertama serta kedua kehidupan. Gigi susu berjumlah 5 buah pada setiap setengah rahang (jumlah seluruhnya 20), muncul (erupsi) pada sekitar 6 bulan sampai 2 tahun. Gigi susu berangsur tanggal pada usia 6 sampai 12-13 tahun, kemudian diganti secara bertahap oleh gigi tetap (gigi permanen) pada orang dewasa. Set kedua atau set gigi permanen berjumlah 8 buah pada setiap setengah rahang (jumlahnya seluruhnya 32) dan mulai tumbuh pada usia sekitar 6 tahun. Pada usia 25 tahun ditemukan semua gigi permanen, dengan kemungkinan pengecualian dari gigi molar ketiga atau gigi sulung (Sodikin, 2012).
bawahnya. Gigi dibuat dari bahan yang sangat keras, yaitu dentin. Di dalam pusat strukturnya terdapat rongga pulpa. Pulpa gigi berisi sel jaringan ikat, pembuluh darah, dan serabut saraf. Bagian gigi yang menjulang di atas gusi ditutupi email, yang jauh lebih keras daripada dentin (Pearce, 2009).
4. Esophagus
Esophagus adalah saluran berotot dengan panjang sekitar 25 cm dan diameter sekitar 2 cm yang berjalan menembus diafragma untuk menyatu dengan lambung di taut gastroesofagus. Fungsi utama dari esofagus adalah membawa bolus makanan dan cairan menuju lambung (Gavaghan, 2009 dalam Muttaqin & Kumala, 2011).
Merupakan saluran otot yang membentang dari kartilago krikoid sampai kardia lambung. Esophagus dimulai di leher sebagai sambungan faring, berjalan ke bawah leher dan toraks, kemudian melalui crus sinistra diagfragma memasuki lambung. Secara anatomis bagian depan esophagus berbatasan dengan trachea dan kelenjar tiroid, jantung, dan diafragma. Dibagian belakang esophagus berbatasan dengan kolumne vertebra, sementara ditiap sisi berbatasan dengan paru-paru dan pleura. Bagian tersempit esophagus bersatu dengan faring. Area ini mudah mengalami cidera akibat instrument, seperti bougi, yang dimasukkan ke dalam esophagus (Sodikin, 2012).
5. Lambung
Lambung adalah bagian dari saluran pencernan yang dapat mekar paling banyak. Terletak terutama di daerah epigastrik, dan sebagian di sebelah kiri daerah hipokondriak dan umbilikal. Lambung terdiri dari bagian atas yaitu fundus, batang utama, dan bagian bawah yang horizontal, yaitu antrum pilorik. Lambung berhubungan dengan esofagus melalui orifisium atau kardia, dan dengan duodenum melalui orisium pilorik. Lambung terletak di bawah diafragma, di depan pankreas. Dan limpa menempel pada sebelah kiri fundus (Pearce, 2009).
Fungsi utama lambung adalah menyimpan makanan untuk pencernaan didalam lambung, deudenum, dan saluran cerna bawah, mencampur makanan dengan sekresi lambung hingga membentuk campuran setengah cair (kimus) dan meneruskan kimus ke deudenum (Sodikin, 2012).
6. Usus Halus
Usus halus terbagi menjadi duodenum, jejunum, dan ileum. Panjang usus halus saat lahir 300-350 cm, meningkat sekitar 50% selama tahun pertama kehidupan. Saat dewasa panjang usus halus mencapai ± 6 meter (Sodikin, 2012).
Duodenum merupakan bagian terpendek usus, sekitar 7,5-10 cm, dengan diameter 1-1,5 cm. Jejenum terletak diantara duodenum dan ileum. Panjang jejunum 2,4 m. panjang ileum sekitar sekitar 3,6 m. Ileum masuk sisi pada lubang ileosekal, celah oval yang dikontrol oleh sfinker otot (Sodikin, 2012).
7. Usus Besar
Usus besar berfungsi mengeluarkan fraksi zat yang tidak diserap, seperti zat besi, kalium, fosfat yang ditelan, serta mensekresi mukus, yang mempermudah perjalanan feses. Usus besar berjalan dari katup ileosekal ke anus. Panjang usus besar bervariasi, sekitar ± 180 cm. Usus besar dibagi menjadi bagian sekum, kolon asenden, kolon transversum, kolon desensen, dan kolon sigmoid. Sekum adalah kantong besar yang terletak pada fosa iliaka kanan. Sekum berlanjut ke atas sebagai kolon asenden. Dibawah lubang ileosekal, apendiks membuka ke dalam sekum (Sodikin, 2012).
8. Hati
Hati merupakan kelenjar paling besar dalam tubuh dengan berat ±1300-1550 g. hati merah cokelat, sangat vascular, dan lunak. Hati terletak pada kuadran atas kanan abdomen dan dilindungi oleh tulang rawan kosta. Bagian tepi bawah mencapai garis tulang rawan kosta. Tepi hati yang sehat tidak teraba. Hati dipertahankan posisinya oleh tekanan organ lain di dalam abdomen dan ligamentum peritoneum (Sodikin, 2012).
9. Pankreas
Merupakan organ panjang pada bagian belakang abdomen atas, memiliki struktur yang terdiri atas kaput (didalam lengkungan duodenum), leher pankreas, dan kauda (yang mencapai limpa). Pancreas merupakan organ ganda yang terdiri atas dua tipe jaringan, yaitu jarinagan sekresi interna dan eksterna (Sodikin, 2012).
10. Peritoneum
Peritoneum ialah membran serosa rangkap yang terbesar di dalam tubuh. Peritoneum terdiri atas dua bagian utama, yaitu peritoneum parietal, yang melapisi dinding rongga abdominal, dan peritoneum viseral, yang meliputi semua organ yang berada di dalam rongga itu (Pearce, 2009).
Fisiologi saluran cerna terdiri atas rangkaian proses memakan atau ingesti makanan dan skresi getah pencernaan kedalam sistem pencernaan. Getah pencernaan membantu pencernaan atau digesti makanan. Hasil pencernaan akan diabsorbsi kedalam tubuh, berupa zat gizi.
11. Kolon dan Rektum
Kolon mempunyai panjang sekitar 90-150 cm, berjalan dari ileum ke rektum. Secara fisiologis kolon menyerap air, vitamin, natrium, dan klorida, serta mengeluarkan kalium, bikarbonat, mukus, dan menyimpan feses serta mengeluarkannya. Selain itu, kolon merupakan tempat pencernaan karbohidrat dan protein tertentu, maka dapat menghasilkan lingkungan yang baik bagi bakteri untuk menghasilkan vitamin K (Muttaqin & Kumala, 2009).
C. Etiologi
Menurut Suriadi danYuliani (2006) penyebab diare yaitu sebagai berikut: 1. Faktor Infeksi :
a. Bakteri : Enteropathogenic, Escherichia coli, Salmonella, Shigella, Yersinia enterocolitica I
b. Virus : Enterovirus echoviruses, Adenovirus, Human Retrovirus seperti Agent, Rotavirus
c. Jamur : Candida enteritis
d. Parasit : Giardia clambia, Crytosporidium
e. Protozoa
2. Bukan Faktor Infeksi :
a. Alergi makanan: Susu, Protein, Keracunan makanan b. Gangguan metabolik atau malabsorbsi: Penyakit Celiac
c. Iritasi langsung pada saluran pencernaan oleh makanan d. Obat-obatan: Antibiotik
e. Penyakit usus: Colitis Ulcerative, Crohn Disease, Enterocolitis
f. Emosional atau stress g. Obstruksi usus
3. Penyakit Infeksi : Otitis Media, Infeksi Saluran Nafas Atas, Infeksi Saluran Kemih.
D. Manifestasi Klinis
Menurut Betz dan Linda (2009) manifestasi klinis dari gastroenteritis adalah : 1. Konsistensi feses cair dan frekuensi defekasi meningkat
2. Muntah (umumnya tidak lama) 3. Demam (mungkin ada atau tidak) 4. Kram abdomen, tenesmus
5. Membran mukosa kering 6. Fontanel cekung (bayi) 7. Berat badan turun 8. Malaise
E. Patofisiologis
Menurut Ngastiyah (2005), mekanisme dasar yang menyebabkan timbulnya diare adalah :
1. Gangguan Osmotik
Akibat terdapatnya makanan atau zat yang tidak dapat diserap akan menyebabkan tekanan osmotik dalam rongga usus meningkat sehingga terjadi pergeseran air dan elektrolit kedalam rongga usus. Isi rongga usus yang berlebihan akan merangsang usus untuk mengeluarkannya sehingga timbul diare.
2. Gangguan Sekresi
Akibat rangsangnya tertentu (misalnya toksin) pada dinding usus akan terjadi peningkatan sekresi air dan elektrolit kedalam rongga dan selanjutnya timbul diare karena terdapat peningkatan isi rongga usus.
3. Gangguan motilitas usus
Hiperperistaltik akan mengakibatkan berkurangnya kesempatan usus untuk menyerap makanan sehingga timbul diare. Sebaliknya pada peristaltik usus menurun akan mengakibatkan bakteri tumbuh berlebihan, selanjutnya juga akan timbul diare.
F. Pemenuhan Kebutuhan Nutrisi pada Bayi dan Anak
1. Air
Pada masa bayi, terutama bayi muda jumlah air yang dianjurkan untuk diberikan sangat penting, dibandingkan dengan bayi yang lebih tua dan golongan umur selanjutnya, karena air merupakan nutrien yang menjadi medium untuk nutrien lainnya. Untuk bayi yang yang menyusu pada ibunya, masukan air rata-rata 175-200 ml/kgbb/hari dalam 3 bulan pertama, kemudian menurun menjadi 150-175 ml/kgbb/hari dalam 3 bulan kedua, 130-140 ml/kgbb/hari dalam 3 bulan ketiga dan 120-140ml/kgbb/hari dalam 3 bulan terakhir (FKUI, 2007).
2. Protein
Nilai gizi protein ditentukan oleh kadar asam amino esensial. Protein hewani biasanya mempunyai nilai gizi yang lebih tinggi dibandingkan dengan protein nabati. Protein telur dan protein susu biasanya dipakai sebagai standar untuk nilai gizi protein. Nilai gizi protein nabati ditentukan oleh asam amino yang kurang, misalnya seperti protein kacang-kacangan kekurangan asam amino sulfur mentionin dan sistin sedangkan protein
bahan makanan tepung (sereal) kekurangan lisin. Nilai protein dalam makanan orang Indonesia sehari-hari umumnya diperkirakan 60% daripada nilai gizi protein telur (FKUI, 2007).
3. Karbohidrat
Rekuiremen karbohidrat belum diketahui dengan pasti. Bayi yang menyusu pada ibunya mendapat 40% kalori dari laktosa. Pada usia yang lebih tua, kalori dan hidrat arang bertambah jika bayi telah diberi makanan lain, terutama yang mengandung banyak tepung, seperti misalnya bubur susu, nasi tim (FKUI, 2007).
4. Lemak
Lemak merupakan zat gizi yang berperan dalam pengangkatan vitamin A, D, E, K yang larut dalam lemak. Komponen lemak terdiri dari lemak alamiah sekitar 98% di antaranya trigliserida, dan gliserol sedangkan 2%-nya adalah asam lemak bebas di antara2%-nya monogliserida, digliserida, kolesterol dan fosfolipid termasuk lesitin, sefalin, sfingomielin dan serebrosid. Lemak merupakan sumber energy, sebagai pelindung organ tubuh, membantu rasa kenyang, kekurangan lemak dalam tubuh dapat menyebabkan terjadinya perubahan kulit (Hidayat, 2008)
5. Vitamin dan Mineral
Merupakan senyawa organik yang digunakan untuk mengkatalisator metabolisme sel yang dapat berguna untuk pertumbuhan dan perkembangan serta mempertahankan organism, vitamin yang dibutuhkan adalah vitamin A (retinol), B kompleks (thiamin), B2 (riboflavin), B12
(sianokobalamin), Vit C (asam askorbat), vitamin D, vitamin E, dan vitamin K, yang masing-masing mempunyai fungsi dan kelemahan.
Merupakan komponen zat gizi yang tersedia dalam kelompok makro, yang terdiri dari kalsium, klorida, chromium, kobalt, tembaga, flourin, jodium, besi, magnesium, mangan, fosfor, kalium, natriun, sulfur,dan seng. Tabel 2.1 Kebutuhan Mineral Per Hari
Umur Barat Badan (kg) Tinggi Badan (cm) Kalsium (mg) Fosfor (mg) Besi (mg) Seng
(mg) Iodium
0-6 bulan 5,5 60 600 200 3 3 50
7-12 bulan 8,5 71 400 250 5 5 70
1-3 tahun 12 89 500 250 8 10 70
4-6 tahun 18 108 500 350 9 10 100
7-9 tahun 23,5 120 500 400 10 10 120
Pria 10-12
tahun 30 135 700 500 14 15 150
13-15
tahun 40 152 700 500 17 15 150
16-19
tahun 53 160 600 500 23 15 150
Perempuan 10-12
tahun 32 139 700 450 14 15 150
13-15
tahun 42 153 700 450 19 15 150
16-19
tahun 46 154 600 450 25 15 150
(Sumber : Widya Karya Nasional Pangan dan Gizi, 1988, dikutip dari Solihin Pudjiadi, 2001)
G. Komplikasi
Menurut FKUI (2007), sebagai akibat kehilangan cairan dan elektrolit secara mendadak, dapat terjadi berbagai macam komplikasi seperti :
1. Dehidrasi (ringan, sedang, hipotonik, isotonik, atau hipertonik) 2. Renjatan hipovolemik
3. Hipokalemia (dengan gejala meteorismus, hipotoni otot, lemah, bradikardi, perubahan pada elektrokardiogram)
4. Hipoglikemia
5. Intoleransi laktosa sekunder, sebagai akibat defisiensi enzim laktase karena kerusakan vili mukosa usus halus
6. Kejang, terutama pada dehidrasi hipertonik
7. Malnutrisi energi protein, karena selain diare dan muntah, penderita juga mengalami kelaparan
H. Penatalaksanaan Medis
Menurut Mansjoer (2000), penatalaksanaan untuk gastroenteristis pada anak adalah sebagai berikut :
1. Diare cair membutuhhkan penggantian cairan dan elektrolit tanpa melihat etiologinya. Tujuan terapi rehidrasi untuk mengoreksi kekurangan cairan dan elektrolit secara cepat kemudian mengganti cairan yang hilang sampai diarenya berhenti (terapi rumatan). Jumlah cairan yang diberi harus sama dengan jumlah cairan yang telah hilang melalui diare atau muntah (previous water losses =PWL) ; ditambah dengan banyaknya
cairan yang hilang melalui keringat, urine, dan pernafasan (normal water losses=NWL) ; dan ditambah dengan banyaknya cairan yang hilang melalui tinja dan muntah yang masih terus berlangsung (concomitant water losses=CWL). Jumlah ini tergantung pada derajat dehidrasi, berat badan anak, dan golongan umur.
2. Makanan harus diteruskan bahkan ditingkatkan selama diare untuk menghindarkan efek buruk pada status gizi.
3. Antibiotik dan antiparasit tidak boleh digunakan secara rutin, tidak ada manfaatnya untuk kebanyakan kasus, termasuk diare berat dan diare dengan panas, kecuali pada disentri, suspek kolera dengan dehidrasi berat, dan diare persisten. Obat-obatan antidiare meliputi anti motilitas (misal loperamid, difenoksilat, kodein, opium), adsorben (misal norit, kaolin, attapulgit). Anti muntah termasuk prometazim, klorpromazin. Tidak satupun obat-obat ini terbukti mempunyai efek yang nyata untuk diare akut dan beberapa malahan mempunyai efek yang membahayakan. Obat-obat ini tidak boleh diberikan pada anak < 5 tahun.
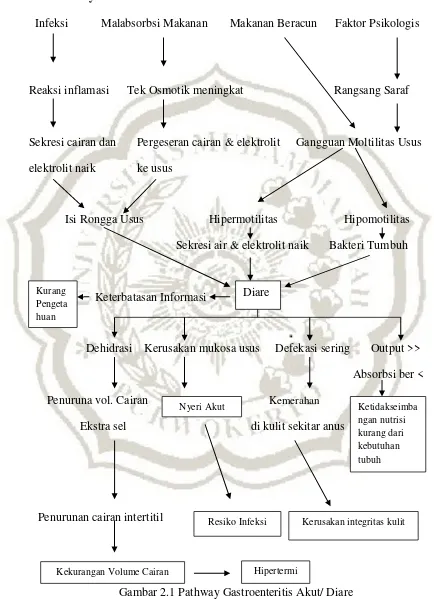
I. Pathway
Infeksi Malabsorbsi Makanan Makanan Beracun Faktor Psikologis
Reaksi inflamasi Tek Osmotik meningkat Rangsang Saraf
Sekresi cairan dan Pergeseran cairan & elektrolit Gangguan Moltilitas Usus elektrolit naik ke usus
Isi Rongga Usus Hipermotilitas Hipomotilitas Sekresi air & elektrolit naik Bakteri Tumbuh
Keterbatasan Informasi
Dehidrasi Kerusakan mukosa usus Defekasi sering Output >> Absorbsi ber <
Penuruna vol. Cairan Kemerahan Ekstra sel di kulit sekitar anus
Penurunan cairan intertitil
Gambar 2.1 Pathway Gastroenteritis Akut/ Diare Sumber : Suriadi & Yuliani R (2001), Ngastiyah (2005)
Kekurangan Volume Cairan Hipertermi
Kurang Pengeta huan
Resiko Infeksi Kerusakan integritas kulit Ketidakseimba ngan nutrisi kurang dari kebutuhan tubuh Nyeri Akut
Diare
J. Fokus Keperawatan
1. Pengkajian Menurut Nursalam (2008) :
a. Identitas pasien/biodata
Meliputi nama lengkap, tempat tinggal, jenis kelamin, tanggal lahir, umur, tempat lahir, asal suku bangsa, nama orang tua, pekerjaan orang tua, dan penghasilan. Pada pasien diare akut, sebagian besar adalah anak yang berumur dibawah 2 tahun. Insiden paling tinggi terjadi pada umur 6-11 bulan karena pada masa ini mulai diberikan makanan pendamping. Kejadian diare akut pada anak laki-laki hampir sama dengan anak perempuan.
b. Keluhan utama
Buang air besar (BAB) lebih 3 kali sehari, BAB < 4 kali dan cair (diare tanpa dehidrasi), BAB 4-10 kali dan cair (dehidrasi ringan/sedang), atau BAB >10 kali (dehidrasi berat). Apabila diare berlangsung <14 hari maka diare tersebut adalahdiare akut, sementara apabila berlangsung selama 14 hari atau lebih adalah diare persisten/kronik.
c. Riwayat penyakit sekarang, yaitu :
1) Mula-mula bayi/anak menjadi cengeng, gelisah, suhu badan mungkin meningkat, nafsu makan berkurang atau tidak ada, dan kemungkinan timbul diare.
2) Tinja makin cair, mungkin disertai lendir atau lendir dan darah. Warna tinja berubah menjadi kehijauan karena bercampur empedu.
3) Anus dan daerah sekitarnya timbul lecet karena sering defekasi dan sifatnya makin lama makin asam.
4) Gejala muntah dapat terjadi sebelum atau sesudah diare.
5) Apabila pasien telah banyak kehilangan cairan dan elektrolit, maka gejala dehidrasi mulai tampak.
6) Diuresis : terjadi oliguri (kurang 1ml/kg/BB/jam) bila terjadi dehidrasi. Urine normal pada diare tanpa dehidrasi. Urine sedikit gelap pada dehidrasi ringan atau sedang. Tidak ada urine dalam waktu 6 jam (dehifrasi berat).
d. Riwayat kesehatan meliputi :
1) Riwayat imunisasi terutama campak, karena diare lebih sering teradi atau berakibat berat pada anak-anak dengan campak atau yang baru menderita campak dalam 4 minggu terakhir, sebagai akibat dari penurunan kekebalan pada pasien.
2) Riwayat alergi terhadap makanan atau obat-obatan (antibiotik) karena faktor ini merupakan salah satu kemungkinan penyebab diare.
3) Riwayat penyakit yang sering terjadi pada anak berusia di bawah 2 tahun biasanya adalah batuk, panas, pilek, dan kejang yang terjadi sebelum, selama, atau setelah diare. Ini diperlukan untuk melihat tanda atau gejala infeksi lain yang menyebabkan diare seperti OMA, tonsilitis, faringitis, bronkopneumonia, dan ensefalitis.
e. Riwayat nutrisi
Riwayat pemberian nutrisi makanan sebelum sakit diare meliputi : 1) Pemberian ASI penuh pada anak umur 4-6 bulan sangat
mengurangi resiko diare dan infeksi yang serius. 2) Pemberian susu formula.
3) Perasaan haus. Anak yang diare tanpa dehidrasi tidak merasa haus (minum biasa). Pada dehidrasi ringan/sedang anak merasa haus ingin minum banyak. Sedangkan pada dehidrasi berat, anak malas minum atau tidak bisa minum.
f. Pemeriksaan fisik 1) Keadaan umum :
a) Baik, sadar (tanpa dehidrasi)
b) Gelisah, rewel (dehidrasi ringan atau sedang). c) Lesu, lunglai, atau tidak sadar (dehidrasi berat).
2) Berat badan. Menurut S. Partono (1999), anak yang diare dengan dehidrasi biasanya mengalami penurunan berat badan sebagai berikut:
Tabel 2.2 Penurunan Berat Badan
Tingkat Dehidrasi % Kehilangan berat badan
Bayi
Anak besar
Dehidrasi ringan
5% (50 ml/kg) 3% (30 ml/kg)
Dehidrasi sedang
5-10% (50 – 100 ml/kg) 6% (60 ml/kg)
Dehidrasi berat
10 – 15% (100 – 150 ml/kg) 9% (90 ml/kg)
(Sumber : Partono, 1999 dalam Nursalam, 2008)
Persentase penurunan berat badan tersebut dapat diperkirakan saat anak dirawat dirumah sakit. Sedangkan di lapangan, untuk menentukan dehidrasi, cukup dengan menggunakan penilaian keadaan anak sebagaimana yang telah dibahas pada bagian konsep dasar diare.
3) Kulit
Untuk mengetahui elastisitas kulit, dapat dilakukan pemeriksaan turgor, yaitu dengan cara mencubit daerah perut menggunakan kedua ujung jari (bukan kedua kuku). Apabila turgor kulit kembali dengan cepat (<2 detik) berarti diare tersebut tanpa dehidrasi. Apabila turgor kembali dengan lambat (dalam 2 detik), ini berarti diare dengan dehidrasi ringan/sedang. Apabila turgor kembali sangat lambat (>2 detik), ini termasuk diare dengan dehidrasi berat.
4) Kepala
Anak berusia di bawah 2 tahun yang mengalami dehidrasi, ubun-ubunnya biasanya cekung.
5) Mata
Anak yang diare tanpa dehidrasi, bentuk kelopak matanya normal. Apabila mengalami dehidrasi ringan/sedang, kelopak matanya cekung (cowong). Sedangkan apabila mengalami dehidrasi berat, kelopak matanya sangat cekung.
6) Mulut dan lidah
a) Mulut dan lidah basah (tanpa dehidrasi)
b) Mulut dan lidah kering (dehidrasi ringan/sedang) c) Mulut dan lidah sangat kering (dehidrasi berat) 7) Abdomen, kemungkinan mengalami distensi, kram, dan bising
usus yang meningkat.
8) Anus, apakah ada iritasi pada kulitnya.
2. Diagnosa dan Intervensi Keperawatan
a. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh
berhubungan dengan intake yang tidak adekuat.
Tujuan : Setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan nutrisi pasien terpenuhi.
NOC : Nutritional status food and fluid intake Kriteria Hasil :
1) Adanya peningkatan BB sesuai tujuan (BB dan TB ideal). 2) BB ideal sesuai dengan tinggi badan.
3) Mampu mengidentifikasi kebutuhan nutrisi (pasien mengerti jadwal makanan dan jenis makanan).
4) Tidak ada tanda-tanda mal nutrisi (tanda-tanda malnutrisi dan jenis makanan bibir pecah-pecah kulit, rambut rontok, BB menurun dan rambut kemerahan).
5) Menunjukkan peningkatan fungsi pengecapan menelan (pasien mau makan, porsi makan habis).
6) Tidak terjadi penurunan berat badan yang berarti (BB normal) Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Nutrition management Intervensi :
1) Kolaborasi dengan gahli gizi untuk menentukan nurisi yang dibutuhkan pasien.
2) Berikan makanan yang terpilih udah dikonsultasikan dengan ahli gizi.
3) Monitor jumlah nutrisi dan kandungan kolaborasi.
4) Kaji kemampuan pasien untuk mendapatkan nutrisi yang dibutuhkan.
NIC : Nutrition monitoring Intervensi :
1) BB pasien dalam batas normal.
2) Monitor adanya penurunan BB pasien.
3) Monitor interaksi anak/orang tua selama makan. 4) Monitor kulit kering dan perubahan pigmentasi. 5) Monitor turgor kulit.
6) Monitor makanan kesukaan.
7) Monitor pucat, kemerahan, dan kekeringan jangan konjungtiva.
b. Kekurangan volume cairan berhubungan dengan kehilangan
cairan dan elektrolit pada tubuh.
Tujuan : Setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan kebutuhan cairan dan elektrolit terpenuhi. NOC : Fluid balance
Kriteria Hasil :
1) Mempertahankan urine output sesuai dengan usia
2) Tidak ada tanda-tanda dehidrasi, elastisitas turgor kulit baik. Membran mukosa lembat, tidak ada rasa haus yang berlebihan. Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Fluid manajement
1) Timbang pokok/pembalut jika diperlukan
2) Pertahankan catatan intake dan output yang akurat.
3) Monitor status hidrasi (kelemahan membran mukosa, nadi adekuat) 4) Monitor vital sign
5) Monitor cairan/makanan dan hitung intake kalon harian 6) Kolaborasikan pemberian cairan IV.
c. Kerusakan integritas kulit berhubungan dengan sering defekasi. Tujuan : Setelah dilakukan tindakan keperawatan selama proses
keperawatan diharapkan integritas kulit kembali normal. NOC : Tissue integrty: skin and mucous membranes.
Kriteria Hasil :
1) Integritas kulit yang baik, bisa dipertahankan/kulit elastis, tidak. 2) Tidak ada luka (lesi pada kulit pada kemerahan, kulit tidak kering). 3) Mampu melindungi kulit dan mempertahankan kelembahan kulit
dan perawat alami (pemberian baby oil/lotioon, tidak diberikan bedak)
Keterangan :
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Pressure management Intervensi :
1) Anjurkan pasien untuk menggunakan pakaian yang normal. 2) Jaga kebersihan kulit agar tetap bersih dan kering.
3) Monitor kulit akan adanya kemerahan.
4) Oleskan lotion/minyak/baby oil pada daerah yang tertekan. 5) Memandikan pasien dengan sabun dan air hangat
d. Kurang pengetahuan berhubungan dengan kurang terpaparnya
informasi
Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan pengetahuan pasien betambah.
NOC : Knowledge: disease proces Kriteria Hasil :
1) Pasien dan keluarga mengatakan pemahaman tentang penyakit, kondisi, prognosis, program pengobatan.
2) Pasien dan keluarga mampu melaksanakan prosedur yang dijelaskan secara benar.
3) Pasien dan keluarga ampu menjelaskan kembali apa yang dijelaskan perawat/tim kesehatan lainnya.
Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Teaching: disease process Intervensi :
1) Jelaskan patofisiologi, dan penyakit.
2) Gambarkan tanda dan gejala yang biasa muncul pada penyakit dengan cari yang benar.
3) Gambarkan proses penyakit dengan cara yang tepat.
4) Sediakan informasi pada pasien tentang kondisi dengan cara yang tepat.
5) Diskusikan perubahan gaya hidup yang baik dan tepat.
e. Nyeri Akut berhubungan dengan agen injury biologi
Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan nyeri akut pasien berkurang.
NOC : Pain Level, Pain Control, Comfort Level
Kriteria Hasil :
1) Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan tehnik nonfarmakologi untuk mengurangi nyeri, mencari bantuan).
2) Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri.
3) Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri).
4) Menyatakan rasa nyaman setelah nyeri berkurang. Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Pain Management Intervensi :
1) Lakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas, dan faktor presipitasi. 2) Observasi reaksi non verbal dari ketidaknyamanan.
3) Gunakan teknik komunikasi terapeutik untuk mengetahui pengalaman nyeri pasien.
4) Kontrol lingkungan yang dapat mempengaruhi nyeri seperti suhu ruangan, pencahayaan dan kebisingan.
NIC : Analgesic Administrasion Intervensi :
1) Tentukan lokasi, karakteristik, kualitas, dan derajat nyeri sebelum pemberian obat.
2) Cek riwayat alergi
3) Tentukan pilihan analgesik tergantung tipe dan beratnya nyeri. 4) Berikan analgesik tepat waktu terutama saat nyeri hebat.
f. Hipertermi berhubungan dengan proses penyakit
Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan hipertermi tidak terjadi lagi.
NOC : Thermoregulation Kriteria Hasil :
1) Suhu tubuh dalam rentang normal 2) Nadi dan RR dalam rentang normal
3) Tidak ada perubahan warna kulit dan tidak ada pusing Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Fever Treatment Intervensi :
1) Monitor suhu sesering mungkin 2) Monitor IWL
3) Monitor warna dan suhu kulit 4) Monitor tekanan darah, nadi dan RR 5) Monitor intake dan output
6) Lakukan tepid sponge 7) Selimuti pasien
NIC : Temperature Regulation 1) Monitor suhu minimal tiap 2 jam
2) Rencanakan monitoring suhu secara kontinyu 3) Monitor TD, nadi dan RR
4) Monitor tanda-tanda hipertermi dan hipotermi 5) Tingkatkan intake cairan dan nutrisi
g. Diare berhubungan dengan proses infeksi
Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan diare berkurang
NOC : Bowel Elimination, Fluid Balance, Hydration, Electrolyte and Acid Base Balance
Kriteria Hasil :
1) Feses berbentuk, BAB sehari sekali 3 hari.
2) Menjaga daerah sekitar rektal dari iritasi 3) Tidak mengalami diare
4) Menjelaskan penyebab diare 5) Mempertahankan turgor kulit Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Diarhea Management Intervensi :
1) Evaluasi efek samping pengobatan terhadap gastrointestinal 2) Ajarkan pasien untuk menggunakan obat antidiare
3) Instruksikan pasien/keluarga untuk mencatat warna, jumlah, frekuensi, dan konsistensi dari feses
4) Evaluasi intake makanan yang masuk 5) Identifikasi faktor penyebab diare 6) Monitor tanda dan gejala diare 7) Observasi turgor kulit secara rutin
h. Resiko Infeksi
Tujuan : Setelah dilakukan tindakan keperawatan/selama proses keperawatan diharapkan resiko infeksi tidak terjadi
NOC : Immune Status, Knowledge : Infection control, Risk control
Kriteria Hasil :
1) Klien bebas dari tanda dan gejala infeksi
2) Mendeskripsikan proses penularan penyakit, factor yang mempengaruhi penularan serta penatalaksanaannya
3) Menunjukkan kemampuan untuk mencegah timbulnya infeksi 4) Jumlah leukosit dalam batas normal
5) Menunjukkan perilaku hidup sehat Keterangan skala:
1. Tidak pernah menunjukkan 2. Jarang menunjukkan 3. Kadang menunjukkan 4. Sering menunjukkan 5. Selalu menunjukkan
NIC : Infection Control (Kontrol infeksi) Intervensi :
1) Bersihkan lingkungan setelah dipakai pasien lain 2) Pertahankan teknik isolasi
3) Batasi pengunjung bila perlu
4) Instruksikan pada pengunjung untuk mencuci tangan saat berkunjung dan setelah berkunjung meninggalkan pasien
5) Gunakan sabun antimikrobia untuk cuci tangan
6) Cuci tangan setiap sebelum dan sesudah tindakan keperawatan
NIC : Infection Protection (proteksi terhadap infeksi) Intervensi :
1) Monitor tanda dan gejala infeksi sistemik dan lokal 2) Monitor hitung granulosit, WBC
3) Monitor kerentanan terhadap infeksi 4) Batasi pengunjung
5) Saring pengunjung terhadap penyakit menular 6) Dorong masukkan nutrisi yang cukup
7) Dorong masukan cairan 8) Dorong istirahat