P
ANDUAN
M
AHASISWA
K
EPERAWATAN
2012
KUMPULAN ASUHAN
KEPERAWATAN
Acute Kidney Injury(AKI) Definisi
AKIN mendefinisikan AKI sebagai penurunan fungsi ginjal secara tiba-tiba (dalam 48
jam) ditandai dengan peningkatan serum kreatinin (SCr) >0.3 mg/dL (>25 mol/L) atau
meningkat sekitar 50% dan adanya penurunan output urin < 0.5 mL/kg/hr selama >6 jam
(Molitoris et al, 2007).
Suatu kondisi penurunan fungsi ginjal yang menyebabkan hilangnya kemampuan
ginjal untuk mengekskresikan sisa metabolisme, menjaga keseimbangan elektrolit dan cairan
(Eric Scott, 2008).
Secara konseptual AKI adalah penurunan cepat (dalam jam hingga minggu) laju
filtrasi glomerulus (LFG) yang umumnya berlangsung reversibel, diikuti kegagalan ginjal
untuk mengekskresi sisa metabolisme nitrogen, dengan/ tanpa gangguan keseimbangan cairan
dan elektrolit (Brady et al, 2005).
Penurunan tersebut dapat terjadi pada ginjal yang fungsi dasarnya normal (AKI
“klasik”) atau tidak normal (acute on chronic kidney disease atau AoCKD). Dahulu, hal di
atas disebut sebagai gagal ginjal akut dan tidak ada definisi operasional yang seragam,
sehingga parameter dan batas parameter gagal ginjal akut yang digunakan berbeda-beda pada
berbagai kepustakaan. Hal itu menyebabkan permasalahan antara lain kesulitan
membandingkan hasil penelitian untuk kepentingan meta-analisis, penurunan sensitivitas
kriteria untuk membuat diagnosis dini dan spesifisitas kriteria untuk menilai tahap penyakit
yang diharapkan dapat menggambarkan prognosis pasien (Mehta et al, 2003)
Atas dasar hal tersebut, Acute Dialysis Quality Initiative (ADQI) yang beranggotakan
para nefrolog dan intensives di Amerika pada tahun 2002 sepakat mengganti istilah ARF
menjadi AKI. Penggantian istilah renal menjadi kidney diharapkan dapat membantu
pemahaman masyarakat awam, sedangkan penggantian istilah failure menjadi injury dianggap
menyangkut beberapa hal antara lain (1) kriteria diagnosis harus mencakup semua tahap
penyakit; (2) sedikit saja perbedaan kadar kreatinin (Cr) serum ternyata mempengaruhi
prognosis penderita; (3) kriteria diagnosis mengakomodasi penggunaan penanda yang sensitif
yaitu penurunan urine output (UO) yang seringkali mendahului peningkatan Cr serum;
(4)penetapan gangguan ginjal berdasarkan kadar Cr serum, UO dan LFG mengingat belum
adanya penanda biologis (biomarker) penurunan fungsi ginjal yang mudah dan dapat
dilakukan di mana saja (Rusli, 2007).
Klasifikasi Etiologi
Etiologi AKI dibagi menjadi 3 kelompok utama berdasarkan patogenesis AKI, yakni
(1) penyakit yang menyebabkan hipoperfusi ginjal tanpa menyebabkan gangguan pada
parenkim ginjal (AKI prarenal,~55%); (2) penyakit yang secara langsung menyebabkan
gangguan pada parenkim ginjal (AKI renal/intrinsik,~40%); (3) penyakit yang terkait dengan
obstruksi saluran kemih (AKI pascarenal,~5%). Angka kejadian penyebab AKI sangat
tergantung dari tempat terjadinya AKI. Salah satu cara klasifikasi etiologi AKI dapat dilihat
pada Tabel 1.
w w w . s a k t y a i r l a n g g a . w o r d p r e s s . c o m Page 4
AKI Prarenal I. Hipovolemia
- Kehilangan cairan pada ruang ketiga, ekstravaskular
- Kerusakan jaringan (pankreatitis), hipoalbuminemia,
obstruksi
- usus
- Kehilangan darah
- Kehilangan cairan ke luar tubuh
- Melalui saluran cerna (muntah, diare, drainase), melalui
saluran
- kemih (diuretik, hipoadrenal, diuresis osmotik), melalui kulit
- (luka bakar)
II. Penurunan curah jantung
- Penyebab miokard: infark, kardiomiopati
- Penyebab perikard: tamponade
- Penyebab vaskular pulmonal: emboli pulmonal
- Aritmia
- Penyebab katup jantung
III. Perubahan rasio resistensi vaskular ginjal sistemik
- Penurunan resistensi vaskular perifer
- Sepsis, sindrom hepatorenal, obat dalam dosis berlebihan
- (contoh: barbiturat), vasodilator (nitrat, antihipertensi)
- Vasokonstriksi ginjal
- Hiperkalsemia, norepinefrin, epinefrin, siklosporin,
takrolimus,
- amphotericin B
- Hipoperfusi ginjal lokal
- Stenosis a.renalis, hipertensi maligna
AKI Renal I. Obstruksi renovaskular
- Obstruksi a.renalis (plak aterosklerosis, trombosis, emboli,
- diseksi aneurisma, vaskulitis), obstruksi v.renalis (trombosis,
- kompresi)
II. Penyakit glomerulus atau mikrovaskular ginjal
- Glomerulonefritis, vaskulitis
III. Nekrosis tubular akut (Acute Tubular Necrosis, ATN)
- Iskemia (serupa AKI prarenal)
- Toksin
- Eksogen (radiokontras, siklosporin, antibiotik, kemoterapi,
- pelarut organik, asetaminofen), endogen (rabdomiolisis,
hemolisis,
- asam urat, oksalat, mieloma)
IV. Nefritis interstitial
- Alergi (antibiotik, OAINS, diuretik, kaptopril), infeksi
(bakteri,
- viral, jamur), infiltasi (limfoma, leukemia, sarkoidosis),
- idiopatik
V. Obstruksi dan deposisi intratubular
- Protein mieloma, asam urat, oksalat, asiklovir, metotreksat,
sulfonamida
AKI pascarenal I. Obstruksi ureter
- Batu, gumpalan darah, papila ginjal, keganasan, kompresi
eksternal
II. Obstruksi leher kandung kemih
- Kandung kemih neurogenik, hipertrofi prostat, batu,
keganasan, darah
III. Obstruksi uretra
- Striktur, katup kongenital, fimosis
Klasifikasi AKI
ADQI mengeluarkan sistem klasifikasi AKI dengan kriteria RIFLE yang terdiri
dari 3 kategori (berdasarkan peningkatan kadar Cr serum atau penurunan LFG atau
kriteria UO) yang menggambarkan beratnya penurunan fungsi ginjal dan 2 kategori yang
menggambarkan prognosis gangguan ginjal, seperti yang terlihat pada tabel 2. (Rusli,
2007).
Tabel 2. Klasifikasi AKI dengan Kriteria RIFLE, ADQI Revisi 2007
Kategori Peningkatan kadar SCr Penurunan LFG Kriteria UO
Risk >1,5 kali nilai dasar >25% nilai dasar <0,5 mL/kg/jam,
>6 jam
Injury >2,0 kali nilai dasar >50% nilai dasar <0,5 mL/kg/jam,
>12 jam
Failure >3,0 kali nilai dasar >75% nilai dasar <0,3 mL/kg/jam, >24
Loss Penurunan fungsi ginjal menetap selama lebih dari 4
minggu
End stage Penurunan fungsi ginjal menetap selama lebih dari 3
Bulan
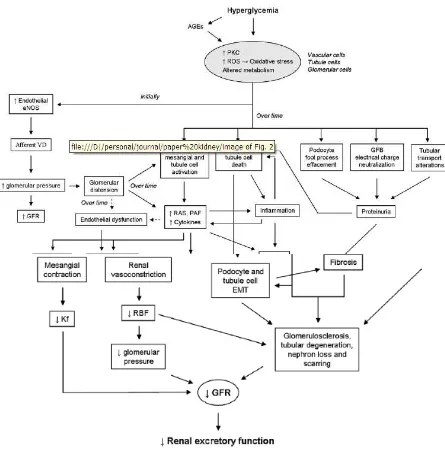
2.1.2 Patofisiologi
Patofisiologi Aki dapat dibagi menjadi mikrovaskular dan komponen tubular
seperti yang terdapat didalam gambar (Bonventre, 2008) berikut ini:
Gambar 1. Patofisiologi AKI (Bonventre, 2008)
Patofisiologi dari AKI dapat dibagi menjadi komponen mikrovaskular dan tubular,
bentuk lebih lanjutnya dapat dibagi menjadi proglomerular dan komponen pembuluh medulla
ginjal terluar. Pada AKI, terdapat peningkatan vasokonstriksi dan penurunan vasodilatasi pada
respon yang menunjukkan ginjal post iskemik. Dengan peningkatan endhotelial dan
kerusakan sel otot polos pembuluh, terdapat peningkatan adhesi leukosit endothelial yang
menyebabkan aktivasi system koagulasi dan obstruksi pembuluh dengan aktivasi leukosit dan
berpotensi terjadi inflamasi.
apoptosis dan nekrosis, obstruksi intratubular, dan kembali terjadi kebocoran filtrate
glomerulus melalui membrane polos dasar. Sebagai tambahan, sel-sel tubulus menyebabkan
mediator vasoaktif inflamatori, sehingga mempengaruhi vascular untuk meningkatkan
kerjasama vascular. Mekanisme positif feedback kemudian terjadi sebagai hasil kerjasama
vascular untuk menurunkan pengiriman oksigen ke tubulus, sehingga menyebabkan mediator
vasoaktif inflamatori meningkatkan vasokonstriksi dan interaksi endothelial-leukosit
(Bonventre, 2008).
Pendekatan Diagnosis 1. Pemeriksaan Klinis
Petunjuk klinis AKI prarenal antara lain adalah gejala haus, penurunan UO dan
berat badan dan perlu dicari apakah hal tersebut berkaitan dengan penggunaan OAINS,
penyekat ACE dan ARB. Pada pemeriksaan fisis dapat ditemukan tanda hipotensi
ortostatik dan takikardia, penurunan jugular venous pressure (JVP), penurunan turgor
kulit, mukosa kering, stigmata penyakit hati kronik dan hipertensi portal, tanda gagal
jantung dan sepsis. Kemungkinan AKI renal iskemia menjadi tinggi bila upaya pemulihan
status hemodinamik tidak memperbaiki tanda AKI. Diagnosis AKI renal toksik dikaitkan
dengan data klinis penggunaan zat-zat nefrotoksik ataupun toksin endogen (misalnya
mioglobin, hemoglobin, asam urat). Diagnosis AKI renal lainnya perlu dihubungkan
dengan gejala dan tanda yang menyokong seperti gejala trombosis, glomerulonefritis akut,
atau hipertensi maligna.
AKI pascarenal dicurigai apabila terdapat nyeri sudut kostovertebra atau
suprapubik akibat distensi pelviokalises ginjal, kapsul ginjal, atau kandung kemih. Nyeri
pinggang kolik yang menjalar ke daerah inguinal menandakan obstruksi ureter akut.
Keluhan terkait prostat, baik gejala obstruksi maupun iritatif, dan pembesaran prostat pada
pemeriksaan colok dubur menyokong adanya obstruksi akibat pembesaran prostat.
disfungsi saraf otonom (Sinto, 2010).
2. Pemeriksaan Penunjang
Dari pemeriksaan urinalisis, dapat ditemukan berbagai penanda inflamasi glomerulus,
tubulus, infeksi saluran kemih, atau uropati kristal. Pada AKI prarenal, sedimen yang
didapatkan aselular dan mengandung cast hialin yang transparan. AKI pascarenal juga
menunjukkan gambaran sedimen inaktif, walaupun hematuria dan piuria dapat ditemukan
pada obstruksi intralumen atau penyakit prostat. AKI renal akan menunjukkan berbagai cast
yang dapat mengarahkan pada penyebab AKI, antara lain pigmented “muddy brown”
granular cast, cast yang mengandung epitel tubulus yang dapat ditemukan pada ATN; cast
eritrosit pada kerusakan glomerulus atau nefritis tubulointerstitial; cast leukosit dan
pigmented “muddy brown” granular cast pada nefritis interstitial (Schrier et al, 2004).
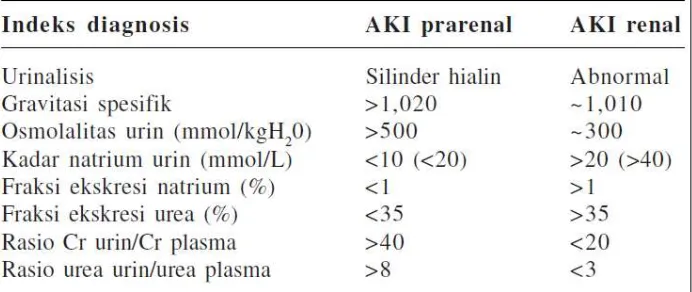
Hasil pemeriksaan biokimiawi darah (kadar Na, Cr, urea plasma) dan urin (osmolalitas
urin, kadar Na, Cr, urea urin) secara umum dapat mengarahkan pada penentuan tipe AKI,
seperti yang terlihat pada tabel berikut ini:
Pemeriksaan yang cukup sensitif untuk menyingkirkan AKI pascarenal adalah
pemeriksaan urin residu pascaberkemih. Jika volume urin residu kurang dari 50 cc, didukung
dengan pemeriksaan USG ginjal yang tidak menunjukkan adanya dilatasi pelviokalises, kecil
kemungkinan penyebab AKI adalah pascarenal. Pemeriksaan pencitraan lain seperti foto
polos abdomen, CT-scan, MRI, dan angiografi ginjal dapat dilakukan sesuai indikasi.
Pemeriksaan biopsi ginjal diindikasikan pada pasien dengan penyebab renal yang
belum jelas, namun penyebab pra- dan pascarenal sudah berhasil disingkirkan. Pemeriksaan
tersebut terutama dianjurkan pada dugaan AKI renal non-ATN yang memiliki tata laksana
spesifik, seperti glomerulonefritis, vaskulitis, dan lain lain (Brady, 2005).
Penatalaksanaan 1. Terapi nutrisi
Kebutuhan nutrisi pasien AKI bervariasi tergantung dari enyakit dasarnya dan kondisi
komorbid yang dijumpai. Sebuah sistem klasifikasi pemberian nutrisi berdasarkan status
katabolisme diajukan oleh Druml pada tahun 2005 dan telah dimodifikasi oleh Sutarjo seperti
pada tabel berikut:
2. Terapi Farmakologi: Furosemid, Manitol, dan Dopamin
Dalam pengelolaan AKI, terdapat berbagai macam obat yang sudah digunakan
selama berpuluh-puluh tahun namun kesahihan penggunaannya bersifat kontoversial.
Obatobatan tersebut antara lain diuretik, manitol, dan dopamin. Diuretik yang bekerja
menghambat Na+/K+-ATPase pada sisi luminal sel, menurunkan kebutuhan energi sel
thick limb Ansa Henle. Selain itu, berbagai penelitian melaporkan prognosis pasien
AKI non-oligourik lebih baik dibandingkan dengan pasien AKI oligourik. Atas dasar
hal tersebut, banyak klinisi yang berusaha mengubah keadaan AKI oligourik menjadi
non-oligourik, sebagai upaya mempermudah penanganan ketidakseimbangan cairan
dan mengurangi kebutuhan dialisis. Meskipun demikian, pada keadaan tanpa fasilitas
dialisis, diuretik dapat menjadi pilihan pada pasien AKI dengan kelebihan cairan
tubuh. Beberapa hal yang harus diperhatikan pada penggunaan diuretik sebagai bagian
dari tata laksana AKI adalah: (Mohani, 2008)
keadaan dehidrasi. Jika mungkin, dilakukan pengukuran CVP atau dilakukan tes
cairan dengan pemberian cairan isotonik 250-300 cc dalam 15- 30 menit. Bila
jumlah urin bertambah, lakukan rehidrasi terlebih dahulu.
b. Tentukan etiologi dan tahap AKI. Pemberian diuretik tidak berguna pada AKI
pascarenal. Pemberian diuretik masih dapat berguna pada AKI tahap awal
(keadaan oligouria kurang dari 12 jam).
Pada awalnya, dapat diberikan furosemid i.v. bolus 40mg. Jika manfaat tidak
terlihat, dosis dapat digandakan atau diberikan tetesan cepat 100-250 mg/kali dalam
1-6 jam atau tetesan lambat 10-20 mg/kgBB/hari dengan dosis maksimum 1 gram/hari.
Usaha tersebut dapat dilakukan bersamaan dengan pemberian cairan koloid untuk
meningkatkan translokasi cairan ke intravaskuler. Bila cara tersebut tidak berhasil
(keberhasilan hanya pada 8-22% kasus), harus dipikirkan terapi lain. Peningkatan
dosis lebih lanjut tidak bermanfaat bahkan dapat menyebabkan toksisitas (Robert,
2010).
Secara hipotesis, manitol meningkatkan translokasi cairan ke intravaskuler
sehingga dapat digunakan untuk tata laksana AKI khususnya pada tahap oligouria.
Namun kegunaan manitol ini tidak terbukti bahkan dapat menyebabkan kerusakan
ginjal lebih jauh karena bersifat nefrotoksik, menyebabkan agregasi eritrosit dan
menurunkan kecepatan aliran darah. Efek negatif tersebut muncul pada pemberian
manitol lebih dari 250 mg/kg tiap 4 jam. Penelitian lain menunjukkan sekalipun dapat
meningkatkan produksi urin, pemberian manitol tidak memperbaiki prognosis pasien
(Sja’bani, 2008).
Dopamin dosis rendah (0,5-3 g/kgBB/menit) secara historis digunakan dalam
tata laksana AKI, melalui kerjanya pada reseptor dopamin DA1 dan DA2 di ginjal.
Dopamin dosis rendah dapat menyebabkan vasodilatasi pembuluh darah ginjal,
dan natriuresis. Sebaliknya, pada dosis tinggi dopamin dapat menimbulkan
vasokonstriksi.
Faktanya teori itu tidak sesederhana yang diperkirakan karena dua alasan yaitu
terdapat perbedaan derajat respons tubuh terhadap pemberian dopamin, juga tidak
terdapat korelasi yang baik antara dosis yang diberikan dengan kadar plasma dopamin.
Respons dopamin juga sangat tergantung dari keadaan klinis secara umum yang
meliputi status volume pasien serta abnormalitas pembuluh darah (seperti hipertensi,
diabetes mellitus, aterosklerosis), sehingga beberapa ahli berpendapat sesungguhnya
dalam dunia nyata tidak ada dopamin “dosis renal” seperti yang tertulis pada literatur.
Dalam penelitian dan meta-analisis, penggunaan dopamin dosis rendah tidak
terbukti bermanfaat bahkan terkait dengan efek samping serius seperti iskemia
miokard, takiaritmia, iskemia mukosa saluran cerna, gangrene digiti, dan lain-lain.
Jika tetap hendak digunakan, pemberian dopamin dapat dicoba dengan pemantauan
respons selama 6 jam. Jika tidak terdapat perubahan klinis, dianjurkan agar
menghentikan penggunaannya untuk menghindari toksisitas. Dopamin tetap dapat
digunakan untuk pengobatan penyakit dasar seperti syok, sepsis (sesuai indikasi)
untuk memperbaiki hemodinamik dan fungsi ginjal (Sinto, 2010).
3. Dialisis
Menurut Workeneh (2012), indikasi dialisis pada pasien dengan AKI adalah sebagai
berikut:
1. Ekspansi volume yang tidak dapat dikelola dengan diuretik
2. Refrakter terhadap terapi medis hiperkalemia
3. Koreksi parah gangguan asam-basa yang refrakter terhadap terapi medis
4. Parah azotemia (BUN> 80-100)
2.1.7 Komplikasi dan Penatalaksanan
Pengelolaan komplikasi yang mungkin timbul dapat dilakukan secara
konservatif, sesuai dengan anjuran yang dapat dilihat pada tabel berikut:
Tabel 5. Penatalaksanaan Komplikasi AKI (Sinto, 2010)
Teori Asuhan Keperawatan AKI 1. Fokus Pengkajian (Efendy, 2008)
Sistem Pernafasan (B1)
a. Gejala : nafas pendek
b. Tanda : Takipnoe, dispnoe, peningkatan frekuensi, kusmaul, nafas amonia, batuk
produktif dengan sputum kental merah muda( edema paru ).
Sistem Kardiovaskuler (B2)
Tanda : hipotensi/hipertensi (termasuk hipertensi maligna,eklampsia, hipertensi
akibat kehamilan), disritmia jantung, nadi lemah/halus, hipotensi
ortostatik(hipovalemia), DVI, nadi kuat, hipervolemia, edema jaringan umum
Sistem Persyarafan (B3)
a. Gejala : Sakit kepala penglihatan kabur. Kram otot/kejang, sindrom “kaki
Gelisah”.
b. Tanda :Gangguan status mental, contoh penurunan lapang perhatian,
ketidakmampuan berkonsentrasi, kehilangan memori, kacau, penurunan tingkat
kesadaran (azotemia, ketidak seimbangan elektrolit/ asama basa, kejang, faskikulasi
otot, aktifitas kejang.
Sistem Perkemihan (B4)
a. Gejala : Perubahan pola berkemih, peningkatan frekuensi, poliuria 2-6 liters / day
(kegagalan dini), atau penurunan frekuensi/oliguria 12-21 hari (fase akhir), disuria,
ragu-ragu, dorongan, dan retensi (inflamasi/obstruksi, infeksi), abdomen kembung
diare atau konstipasi, riwayat HPB, batu/kalkuli
b. Tanda : Perubahan warna urine contoh kuning pekat,merah, coklat, berawan.
Oliguri (biasanya 12-21 hari) poliuri (2-6 liter/hari).
Sistem Pencernaan (B5)
a. Gejala : Peningkatan berat badan (edema) ,penurunan berat badan (dehidrasi), mual
, muntah, anoreksia, nyeri uluhati.
b. Tanda : Perubahan turgor kulit/kelembaban, edema (umum, bagian bawah).
2. Diagnosa Keperawatan
Menurut Doenges (1999) dan Lynda Juall (2000), diagnosa keperawatan yang muncul
pada pasien AKI adalah:
1. Penurunan curah jantung berhubungan dengan beban jantung yang meningkat.
2. Gangguan keseimbangan cairan dan elektrolit berhubungan dengan udem sekunder:
volume cairan tidak seimbang oleh karena retensi Na dan H2O.
3. Perubahan nutrisi: kurang dari kebutuhan tubuh berhubungan dengan anoreksia, mual,
4. Perubahan pola nafas berhubungan dengan hiperventilasi sekunder, kompensasi melalui
alkalosis respiratorik.
5. Gangguan perfusi jaringan berhubungan dengan suplai O2 ke jaringan menurun.
3. Intervensi
1. Penurunan curah jantung berhubungan dengan beban jantung yang meningkat
Tujuan : Penurunan curah jantung tidak terjadi
Kriteria hasil : Mempertahankan curah jantung dengan bukti tekanan darah dan
frekuensi jantung dalam batas normal, nadi perifer kuat dan sama dengan waktu
pengisian kapiler
Intervensi:
a. Auskultasi bunyi jantung dan paru
R/ Adanya takikardia frekuensi jantung tidak teratur
b. Kaji adanya hipertensi
R: Hipertensi dapat terjadi karena gangguan pada sistem aldosteron-renin
angiotensin (disebabkan oleh disfungsi ginjal)
c. Selidiki keluhan nyeri dada, perhatikanlokasi, rediasi, beratnya (skala 0-10)
R: HT dan GGK dapat menyebabkan nyeri
d. Kaji tingkat aktivitas, respon terhadap aktivitas
R: Kelelahan dapat menyertai GGK juga anemia
2. Gangguan keseimbangan cairan dan elektrolit berhubungan dengan edema sekunder :
volume cairan tidak seimbang oleh karena retensi Na dan H2O
Tujuan : Mempertahankan berat tubuh ideal tanpa kelebihan cairan dengan
Kriteria hasil: tidak ada edema, keseimbangan antara input dan output
Intervensi:
haluaran, turgor kulit tanda-tanda vital
b. Batasi masukan cairan
R/ Pembatasan cairan akn menentukan BB ideal, haluaran urin, dan respon terhadap
terapi
c. Jelaskan pada pasien dan keluarga tentang pembatasan cairan
R/ Pemahaman meningkatkan kerjasama pasien dan keluarga dalam pembatasan
cairan
e. Anjurkan pasien / ajari pasien untuk mencatat penggunaan cairan terutama
pemasukan dan haluaran
R/Untuk mengetahui keseimbangan input dan output
3. Perubahan nutrisi: kurang dari kebutuhan berhubungan dengan anoreksia, mual,
muntah
Tujuan : Mempertahankan masukan nutrisi yang adekuat
Kriteria hasil : Menunjukan BB stabil
Intervensi:
a. Awasi konsumsi makanan / cairan
R/ Mengidentifikasi kekurangan nutrisi
b. Perhatikan adanya mual dan muntah
R/ Gejala yang menyertai akumulasi toksin endogen yang dapat mengubah atau
menurunkan pemasukan dan memerlukan intervensi
c. Berikan makanan TKTP
R/ Porsi lebih kecil dapat meningkatkan masukan makanan
d. Tingkatkan kunjungan oleh orang terdekat selama makan
R/ Memberikan pengalihan dan meningkatkan aspek sosial
R/ Menurunkan ketidaknyamanan stomatitis oral dan rasa tak disukai dalam mulut
yang dapat mempengaruhi masukan makanan
4. Perubahan pola nafas berhubungan dengan hiperventilasi sekunder: kompensasi
melalui alkalosis respiratorik
Tujuan : Pola nafas kembali normal / stabil
Intervensi:
a. Auskultasi bunyi nafas, catat adanya crakles
R/ Menyatakan adanya pengumpulan sekret
b. Ajarkan pasien batuk efektif dan nafas dalam
R/ Membersihkan jalan nafas dan memudahkan aliran O2
c. Atur posisi senyaman mungkin
R/ Mencegah terjadinya sesak nafas
d. Batasi untuk beraktivitas
R/ Mengurangi beban kerja dan mencegah terjadinya sesak atau hipoksia
5. Kerusakan integritas kulit berhubungan dengan pruritis
Tujuan: Integritas kulit dapat terjaga
Kriteria hasil :
- Mempertahankan kulit utuh
- Menunjukan perilaku / teknik untuk mencegah kerusakan kulit
Intervensi:
a. Inspeksi kulit terhadap perubahan warna, turgor, vaskuler, perhatikan kadanya
kemerahan
R/ Menandakan area sirkulasi buruk atau kerusakan yang dapat menimbulkan
b.Pantau masukan cairan dan hidrasi kulit dan membran mukosa
R/ Mendeteksi adanya dehidrasi atau hidrasi berlebihan yang mempengaruhi
sirkulasi dan integritas jaringan
c. Inspeksi area tergantung terhadap udem
R/ Jaringan udem lebih cenderung rusak / robek
d. Ubah posisi sesering mungkin
R/ Menurunkan tekanan pada udem , jaringan dengan perfusi buruk untuk
menurunkan iskemia
e. Berikan perawatan kulit
R/ Mengurangi pengeringan , robekan kulit
f. Pertahankan linen kering
R/ Menurunkan iritasi dermal dan risiko kerusakan kulit
g. Anjurkan pasien menggunakan kompres lembab dan dingin untuk memberikan
tekanan pada area pruritis
R/ Menghilangkan ketidaknyamanan dan menurunkan risiko cedera
h. Anjurkan memakai pakaian katun longgar
R/ Mencegah iritasi dermal langsung dan meningkatkan evaporasi lembab pada
kulit
Gagal Ginjal Kronik Definisi CKD
Menurut The Kidney Disease Outcomes Quality Initiative (K/DOQI) of the
National Kidney Foundation (NKF) pada tahun 2009, mendefenisikan gagal ginjal kronis
sebagai suatu kerusakan ginjal dimana nilai dari GFR nya kurang dari 60 mL/min/1.73 m2
ginjal dengan sklerosa yang irreversibel dan hilangnya nephrons ke arah suatu
kemunduran nilai dari GFR.
Dalam CKD juga terdapat kondisi Acute On CKD (AoCKD). Perbedaan antara
acute on CKD dengan AKI ada lima kondisi yaitu :
1. Pada AKI kondisi umum ginjal masih bagus, sedangkan pada AoCKD kondisi
ginjal umumnya sudah rusak
2. Pada AKI sebelumnya telah disertai dengan penyakit akut baik pra-renal, renal
maupun post-renal, sedangkan pada AoCKD tidak ada.
3. Pada AoCKD selalu diawali dengan penyakit kronis, sedangkan AKI tidak
4. Pada AoCKD ada gejala klinis khas seperti anemia, peningkatan kadar fosfat
dalam darah dan tekanan darah tinggi, sedangkan pada AKI tidak ada.
5. AKI sifatnya reversible, sedangkan AoCKD sifatnya irreversible.
Klasifikasi
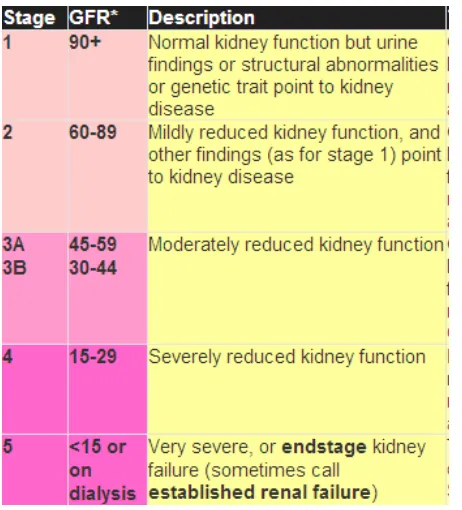
Menurut KDOQI, ada 5 tingkatan atau stage dari CKD seperti yang ditunjukkan
oleh table 6 dibawah ini :
(The Renal Association, 2010)
Suffixes:
p suffix:tambahan p pada tiap tingkatan (misal 3Ap, 4p) menunjukkan adanya proteinuria
T - : tambahan T pada tiap tingkatan (misalnya 3AT) mengindikasikan bahwa pasien telah menjalani transplantasi ginjal.
D -: tambahan D pada tingkatan/stage ke 5 (misalnya. 5D) mengindikasikan bahwa pasien sedang menjalani Dialisis.
Etiologi
Menurut Arora (2012) penyebab Chronic Kidney Disease adalah sebagai
berikut :
1. Diabetes Mellitus
2. Hipertensi
3. Penyakit glomerular (primer atau sekunder)
4. Penyakit tunulointerstisial
5. Obstruksi saluran kemih
Penyakit pembuluh darah yang dapat menyebabkan Chronic Kidney Disease
adalah sebagai berikut :
1. Renal artery stenosis
2. Pola cytoplasmic antineutrophil cytoplasmic antibody ( C-ANCA)- vaskulitis
positif dan pola perinuclear antineutrophil cytoplasmic antibody ( C-ANCA)-
vaskulitis positif
3. Antineutrophil cytoplasmic antibody ( ANCA)- vaskulitis negatif
4. Atheroemboli
5. Hipertensi nefrosklerosis
7. Acute kidney injury (AKI) yang tidak tertangani
Penyakit glomerulus primer yang dapat menyebabkan Chronic Kidney Disease
adalah sebagai berikut :
1. Membranous nephropathy
2. Immunoglobulin A (IgA) nephropathy
3. Glomerulosclerosis fokal dan segmental
4. Perubahan penyakit yang minimal
5. Membranoproliferative glomerulonephritis
Progresifitas cepat glomerulonefritis sekunder disebakan oleh penyakit glomerulus
meliputi :
1. Diabetes Mellitus
2. Sistemik lupus eritematosus
3. Rheumatoid arthritis
4. Penyakit campuran jaringan ikat
5. Scleroderma
6. Sindrom Goodpasture
7. Wegener granulomatosis
8. Postinfectious glomerulonephritis
9. Endocarditis
10.Hepatitis B dan C
11.Sifilis
12.Human immunodeficiency virus (HIV)
13.Infeksi parasit
14.Penggunaan Heroin
15.Emas
17.Amiloidosis
18.Light chain deposition disease
19.Neoplasia
20.Thrombotic thrombocytopenic purpura (TTP)
21.Hemolytic-uremic syndrome (HUS)
22.Henoch Schonlein purpura
23.Alport syndrome
24.Refluks nefropati
Penyebab penyakit tubulointerstitial meliputi:
1. Obat-obatan (misalnya sulfa, allopurinol)
2. Infeksi (virus, bakteri, parasit)
3. Sjögren syndrome
4. Hipokalemia kronis
5. Hiperkalsemia kronis
6. Sarkoidosis
7. Multiple myeloma cast nephropathy
8. Logam berat
9. Radiasi nefritis
10. Polikistik ginjal
11. Cystinosis
Obstruksi saluran kemih dapat disebabkan oleh salah satu dari berikut ini:
1. Urolitiasis
2. Benign prostatic hypertrophy
3. Tumor
4. Retroperitoneal fibrosis
6. Neurogenic bladder
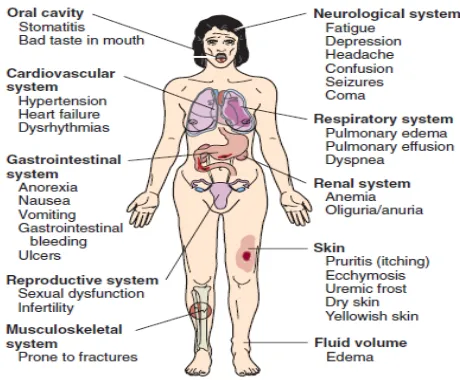
Manifestasi Klinik
Ada beberapa manifestasi klinik gagal gagal ginjal kronik : ( Schrier, 2003)
1. Gangguan keseimbangan elektrolit : hipernatremia, huiperkalemia
2. Asidosis metabolic (ditemukan jika LFG<25%)
3. Gangguan metabolism karbohidrat dan lemak
4. Anemia normokrom mormositer
5. Hipertensi
6. Gangguan neurologi
7. Osteodistrofi ginjal
8. Gangguan pertumbuhan
9. Gangguan perdarahan
Gambar 3. Gejala CKD (Schrier, 20030
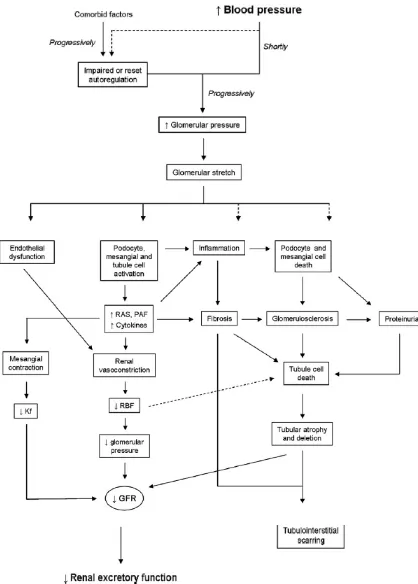
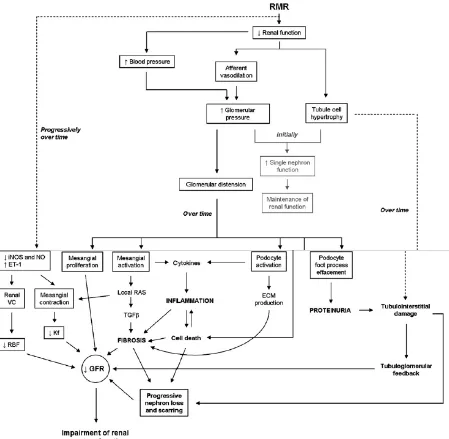
Patofisiologi
Perjalanan penyakit dari CKD akan digambarkan dalam bagan berikut ini: (Novoa
Gambar 8. Mekanisme CKD
Pemeriksaan Diagnostik
a. Laboratorium
1. LED: meninggi, yang diperberat oleh adanya anemia, dan hipoalbuminemia.
Anemia normositer normokrom, dan jumlah retikulosi yang rendah.
2. Ureum dan kreatinin: meninggi, biasanya perbandingan antara ureum dan
kreatinin kurang lebih 20:1. Ingat perbandingan bisa meninggi oleh karena
perdarahan saluran cerna, demam, luka bakar luas, pengobatan steroid, dan
obstruksi saluran kemih. Perbandingan ini berkurang: ureum lebih kecil dari
kreatinin, pada diet rendah protein, dan tes Klirens Kreatinin yang menurun.
3. Hiponatremi: umumnya karena kelebihan cairan. Hiperkalemia: biasanya terjadi
pada gagal ginjal lanjut bersama dengan menurunnya dieresis.
D3 pada GGK.
5. Phosphat alkaline meninggi akibat gangguan metabolism tulang, terutama
isoenzim fosfatase lindi tulang
6. Hipoalbuminemia dan hipokolesterolemia: umumnya disebabkan gangguan
metabolism dan diet rendah protein.
7. Peninggian gula darah, akibat gangguan metabolism karbohidrat pada gagal
ginjal (resitensi terhadap pengaruh insulin pada jaringan perifer).
8. Hipertrigliserida, akibat gangguan metabolism lemak, disebabkan peninggian
hormone insulin dan menurunnya lipoprotein lipase.
9. Asidosis metabolic dengan kompensasi respirasi menunjukkan pH yang
menurun, BE menurun, HCO3 menurun, PCO2 menurun, semuanya disebabkan
retensi asam-asam organic pada gagal ginjal.
b. Pemeriksaan lain
1. Foto polos abdomen: untuk menilai bentuk dan besar ginjal (adanya batu atau
adanya suatu obstruksi). Dehidrasi akan memperburuk keadaan ginjal, oleh
sebab itu penderita diharapkan tidak puasa.
2. IVP (Intra Vena pielografi): untuk menilai system pelviokalises dan ureter.
Pemeriksaan ini mempunyai resiko penurunan faal ginjal pada keadaan tertentu,
misalnya usia lanjut, diabetes mellitus, dan nefropati asam urat.
3. USG: untuk menilai besar dan bentuk ginajl, tebal parenkim ginjal, kepadatan
parenkim ginjal, anatomi system pelviokalises, ureter proksimal, kandung kemih,
dan prostat.
4. Renogram, untuk menilai fungsi ginjal kanan dan kiri, lokasi dari gangguan
(vascular, parenkim, ekskresi) serta sisa fungsi ginjal.
5. EKG, untuk melihat kemungkina hipertropi ventrikel kiri, tanda-tanda
Penatalaksanaan 1. Stage 1 dan 2
Pada CKD stage 1 fungsi ginjal sebenarnya normal tapi terdapat beberapa tanda
adanya kelainan pada ginjal. CKD stage 2 ditandai dengan menurunnya sebagian
fungsi ginjal, GFR 60-89mls/min/1.73m2 Pengkajian Awal pada CKD stage 1+2:
Tujuannya adalah untuk mengidentifikasi resiko peningkatan kelainan
ginjal pada klien, dan untuk mengurangi resiko terkait. Yang perlu dikaji adalah
a. Hematuria
b. Proteinuria
Jika pengkajian pertama menemukan adanya peningkatan kreatinin maka
penting bagi kita untuk memastikan kestabilan nilainya. Ulangi test 14 hari
berikutnya.
Managemen CKD stage 1+2 :
Dalam 12 bulan pencapaian yang harus didapat adalah :
a. Kreatinin : perubahan signifikan pada eGFR telah ditentukan sebagai
short-term eGFR fall >15% atau [creatinine] meningkat >20%; atau yang terbaru
berdasar NICE guideline adnya kehilangan GFR 1y dari 5ml/min, atau
kehilangan dalam 5y dari 10ml/min.
b. Urinary protein for ACR or PCR : pertahankan nilai ACR 30 atau PCR 50
bagi klien dengan tekana darah yang tinggi(dan suffix 'p' pada CKD stage)
c. Tekanan darah: maksimal 140/90 (130-139/90), atau maksimal 130/80
(120-129/80) bagi pasien dengan proteinuria: urinary ACR>30 atau PCR>50.
d. Resiko Kardiovaskular : berikan eduksi dalam hal kebiasaan merokok,
2. Stage 3
Dalam CKD stage 3 ini nilai eGFR 30-60%: eGFR 45-59 (3A) atau 30-44 (3B).
Pengkajian awal CKD stage 3
a. Pengakajian klinis : khususnya untuk sepsis, gagl jantung, hipovolemi,
memeriksa adanya pembesaran kandung kemih
b. Review ulang medikasi: periksa apakah diperlukan perubahan dosis obat ketika
GFR terjadi penurunan, untuk mencegah nephrotoxic drug.
c. Tes Urin : adanya hematuria atau proteinuria menunjukkan adanya kelainan
ginjal yang progresif
d. Pencitraan: perlu dilakuakan bila klien diindikasikan adanya obstruksi pada
sistem ginjal
Manajemen CKD stage 3
Dalam 6 sampai 12 bulan targetnya adalah :
a. Creatinine and K :pertimbangkan turunnya nilai eGFR yang tib-tiba >25%
sebagai ARF. NICE menyarankan untuk meminta advis dari specialist ketika
GFR turun lebih 1y dari 5ml/min, atau 5y dari 10ml/min.
b. Hb – bila di bawah 110 g/l, terapi spesifik perlu dilakukan. Hb turun secara
progresif mengindikasikan turunnya GFR.
c. Urinary protein for ACR or PCR : pertahankan nilai ACR 30 atau PCR 50 bagi
klien dengan tekana darah yang tinggi(dan suffix 'p' pada CKD stage)
d. Tekanan darah: maksimal 140/90 (130-139/90), atau maksimal 130/80
(120-129/80) bagi pasien dengan proteinuria: urinary ACR>30 atau PCR>50.
e. Resiko Kardiovaskular : berikan eduksi dalam hal kebiasaan merokok, olahraga
teratur dan gaya hidup.
f. Immunization - influenza dan pneumococcal
untuk mencegah nephrotoxic drugs
3. Stage 4+5
Tanda CKD stage4 adalah adanya penurunan fungsi ginjal yang parah, 15-30% (eGFR
15-29ml/min/1.73m2). Tanda CKD stage 5 adalah adanya penurunan fungsi ginjal
yang sangat parah (endstage atau ESRF/ESRD), <15% (eGFR kurang dari 15 ml/min).
Pengkajian awal CKD stage 4
a. Pengakajian klinis : khususnya untuk sepsis, gagl jantung, hipovolemi,
memeriksa adanya pembesaran kandung kemih
b. Review ulang medikasi: periksa apakah diperlukan perubahan dosis obat ketika
GFR terjadi penurunan, untuk mencegah nephrotoxic drug.
c. Tes Urin : adanya hematuria atau proteinuria menunjukkan adanya kelainan
ginjal yang progresif
d. Tes darah : Ca, PO4, Hb
e. Pencitraan: perlu dilakuakan bila klien diindikasikan adanya obstruksi pada
sistem ginjal
f. Persiapan pelaksanaan TPG atau Terapi Pengganti Ginjal
Manajemen CKD stage 4 dan 5
Dalam 3 bulan :
a. Kretainin dan K : waspadai hiperkalemia
b. Hb : Hb rendah, waspadai penyebab lain selain ginjal
c. Ca dan PO4 : obat oral phospat seringkali dibutuhkan
d. Urinary protein for ACR or PCR : pertahankan nilai ACR 30 atau PCR 50 bagi
klien dengan tekanan darah yang tinggi(dan suffix 'p' pada CKD stage)
e. Tekanan darah: maksimal 140/90 (130-139/90), atau maksimal 130/80
(120-129/80) bagi pasien dengan proteinuria: urinary ACR>30 atau PCR>50.
teratur dan gaya hidup.
g. Immunization - influenza dan pneumococcal, dan imunisasi Hepatitis B jika
transplantasi ginjal akan dilakukan
h. Medication review – review teratur terhadap jenis-jenis obat yang diberikan untuk
mencegah nephrotoxic drugs
i. Jika klien osteoporosis: jangan menggunakan bisphosphonates karena bisa
mengarah ke renal osteodystrophy.
j. Tindakan Terapi Pengganti Ginjal (TPG) atau Renal Replacement Theraphy
Gambar 9. CKD stages
Terapi Pengganti Ginjal (Renal Replacement Theraphy)
Pada penderita Gagal Ginjal Kronis stadium terminal dengan fungsi ginjal yang tersisa
di bawah 10-15% maka ginjal tidak dapat memengeluarkan zat-zat sisa metabolisme,
mengatur keseimbangan asam-basa, dan fungsi ginjal yang lain sehingga memerlukan
penanganan yang disebut Terapi Pengganti Ginjal atau Renal Replacement Therapy (RRT).
Berikut adalah macam RRT secara umum (Phillip et al, 2005)
Terapi Pengganti Ginjal yang secara umum digunakan saat ini ada dua pilihan yaitu
Dialisis dan Transpalantasi Ginjal. Dialisis sendiri ada dua metode yaitu Hemodialisis dan
Peritoneal Dialisis (Wijaya, 2010).
Menurut Philip et al (2005), indikasi dan kontraindikasi dari RRT ini adalah seperti
yang ditunjukkan dalam table berikut :
1. Hemodialisis
Hemodialisis merupakan suatu membrane atau selaput semi permiabel. Membran ini
dapat dilalui oleh air dan zat tertentu atau zat sampah. Proses ini disebut membrane yaitu
proses berpindahnya air atau zat, bahan melalui membrane semi permiabel. Terapi
hemodialisa merupakan teknologi tinggi sebagai terapi pengganti untuk mengeluarkan
sisa-sisa membrane atau racun tertentu dari peredaran darah manusia seperti air, natrium, kalium,
membrane, urea, kreatinin, asam urat, dan zat-zat lain melalui membrane semi permiabel
sebagai pemisah darah dan cairan dialisat pada ginjal buatan dimana terjadi proses difusi,
osmosis dan ultra filtrasi (Brunner & Suddarth, 2001).
Kandungan cairan dialisat adalah macam-macam garam/elektrolit/zat antara lain:
1. NaCl/sodium klorida
2. CaCl/kalium klorida
3. MgCl2/magnesium klorida
4. NaC2H3O2 3H2O/acetat atau NaHCO3/bikarbonat
5. KCl/potassium klorida, tidak selalu terdapat pada dialisat.
Gambar 11. Mekanisme Hemodialisis (Mehta et al, 2003)
Gambar 13. Akses pembuluh darah untuk HD (Davis, 2005)
Jika kondisi ginjal sudah tidak berfungsi diatas 75 % (gagal ginjal terminal atau tahap
akhir), proses cuci darah atau hemodialisa merupakan hal yang sangat membantu penderita.
Proses tersebut merupakan tindakan yang dapat dilakukan sebagai upaya memperpanjang usia
penderita. Hemodialisa tidak dapat menyembuhkan penyakit gagal ginjal yang diderita pasien
tetapi hemodialisa dapat meningkatkan kesejahteraan kehidupan pasien yang gagal ginjal
(Wijayakusuma, 2008).
Diet merupakan faktor penting bagi pasien yang menjalani hemodialisa mengingat
adanya efek uremia. Apabila ginjal yang rusak tidak mampu mengekskresikan produk akhir
metabolisme, substansi yang bersifat asam ini akan menumpuk dalam serum pasien dan
bekerja sebagai racun dan toksin. Gejala yang terjadi akibat penumpukan tersebut secara
kolektif dikenal sebagai gejala uremia dan akan mempengaruhi setiap sistem tubuh. Diet
rendah protein akan mengurangi penumpukan limbah nitrogen dan dengan demikian
meminimalkan gejala (Brunner & Suddarth, 2001).
Penumpukan cairan juga dapat terjadi dan dapat mengakibatkan gagal jantung
kongestif serta edema paru. Dengan demikian pembatasan cairan juga merupakan bagian dari
pasien dapat diperbaiki meskipun biasanya memerlukan beberapa penyesuaian dan
pembatasan pada asupan protein, natrium, kalium dan cairan (Brunner & Suddarth, 2001).
Banyak obat yang diekskresikan seluruhnya atau sebagian melalui ginjal. Pasien yang
memerlukan obat-obatan (preparat glikosida jantung, antibiotik, antiaritmia dan
antihipertensi) harus dipantau dengan ketat untuk memastikan agar kadar obat-obat ini dalam
darah dan jaringan dapat dipertahankan tanpa menimbulkan akumulasi toksik (Brunner &
Suddarth, 2001).
Indikasi, Kontraindikasi dan Komplikasi Terapi Hemodialisis
Pada umumya indikasi dari terapi hemodialisa pada gagal ginjal kronis adalah laju
filtrasi glomerulus ( LFG ) sudah kurang dari 5 mL/menit, sehingga dialisis dianggap baru
perlu dimulai bila dijumpai salah satu dari hal tersebut dibawah :
a. Keadaan umum buruk dan gejala klinis nyata
b. K serum > 6 mEq/L
c. Ureum darah > 200 mg/Dl
d. pH darah < 7,1
e. Anuria berkepanjangan ( > 5 hari )
f. Fluid overloaded (Shardjono dkk, 2001).
Menurut Rayner (2002) indikasi akut hemodialisis adalah :
1. Uremia
2. Hiperkalemia
3. Kelebihan cairan
4. Asidosis metabolik
1. lemah, asteriksis, kejang, mual &
muntah, perikarditis, kesadaran
turun
K+ > 6,5 mmol/L
2. K+ 5,5-6,5 mmol/L + kelainan
EKG
3. kelebihan cairan, resisten
diuretika ; terutama edema paru
4. pH tetap < 7,2 walau sudah terapi
bikarbonat / tidak bisa terapi
bikarbonat karena kelebihan
cairan
Menurut Rayner (2002) kontaindikasi dari hemodialisis adalah :
Absolut Relatif
• Tidak ada akses vaskuler (pembuluh
darah tidak dapat diakses)
• Akses vaskuler sulit
• Fobia jarum
• Gagal jantung
• Kelainan pembekuan darah
fungsi ginjal yang rusak tetapi hemodialisa juga dapat menyebabkan komplikasi umum
berupa hipertensi (20-30% dari dialisis), kram otot 20% dari dialisis), mual dan muntah
(5-15% dari dialisis), sakit kepala (5% dari dialisis), nyeri dada (2-5% dialisis), sakit tulang
belakang(2-5% dialysis), 5% dari dialisis), rasa gatal (5% dari dialisis) dan demam pada
anak-anak (<1% dari dialisis). Sedangkan komplikasi serius yang paling sering terjadi adalah
sindrom disequilibrium, arrhythmia, tamponade jantung, perdarahan intrakaranial, hemolisis
dan emboli paru.
2. Peritoneal Dialisis
Peritoneal Dialisis merupakan dialisis yang berlangsung di dalam rongga perut. Cairan
dialisis (dialisat) dimasukkan ke dalam rongga perut melalui kateter two way (disebut
Tenckhoff Catheter) yang lembut dan didiamkan dalam beberapa waktu(disebut dwell time).
Darah dengan cairan dialisis dibatasi oleh membran peritonium yang berfungsi sebagai media
pertukaran zat. Ketika cairan dialisis (dialisat) berada di rongga peritonium maka terjadi
pertukaran zat. Zat yang masih berguna akan terserap kembali dalam darah sedangkan zat
yang tidak berguna dan kelebihan air akan terserap ke dalam cairan dialisis melalui proses
Gambar 14. Ilustrasi Peritoneal dialysis (Davis, 2005)
Menurut Wijaya (2010) Peritonal Dialisis dilakukan setiap hari dan cairan dialisis
harus senantiasa berada di rongga perut agar terjadi pembersihan darah scara adekuat.
Metode Peritoneal Dialisis:
1. Continous Ambulatory Peritoneal Dialisys (CAPD). CAPD dilakukan sementara
pasien aktif melakukan aktivitas sehari-hari, dilakukan 3-6 kali perhari dengan jumlah
cairan dialisis sebanyak 2 liter tiap satu putaran. Cairan dialisis berada dalam rongga
peritoneium selama 4-6 jam.
2. Continous Cyclic Peritonel Dialisys (CCPD). CCPD dilakuakn dengan memakai
bantuan mesin ketika pasien sedang tidur. Mesin secara otomatis akan melakukan
penukaran cairan dialisis sebanyak 4-8 kali pada malam hari selama 8-12 jam ketika
pasien tidur.
Komplikasi Peritonal Dialisis:
1. Peritonitis
2. Peningkatan kadar glukosa
3. Kekurangan vitamin dan mineral
Keuntungan Peritonal Dialisis :
1. Pasien diajar mandiri dalam dialisis sehingga lebih percaya diri.
2. Waktu lebih bebas, dapat dilakukan dirumah atau di tempat kerja.
3. Tidak terjadi lonjakan penurunan tekanan darah yang drastis separti pada hemodialisis
sehingga lebih cocok bagi pasien dengan gangguan fungsi jantung.
4. Tahan lama asalkan dilakukan dengan benar sesuai petunjuk serta dilakukan secra
higienis
Absolut Relatif
• Hilangnya fungsi peritoneal sehingga
klirens tidak memadai
• Ada perlekatan
• Adanya hernia yang tidak dapat
dioperasi
• Adanya stoma di dinding abdomen
• Kebocoran cairan lewat diafragma
• Pasien tidak dapat melakukan
penggantian cairan sendiri.
• Adanya graft aorta di abdomen yang
baru
• Shunt ventriculoperitoneal
• Tidak tahan terhadap adanya cairan di
abdomen
• Massa otot yang besar
• Obesitas morbid
• Malnutrisi berat
• Infeksi kulit
• Penyakit usus
3. Transplantasi Ginjal
Menurut The Indonesian Diatrans Kidney Foundation (2010) Transplantasi ginjal
adalah suatu metode terapi dengan cara operasi dimana seseorang yang mengalami gagal
ginjal menerima ginjal yang sehat dari pendonor yang masih hidup atau yang telah meninggal,
untuk menganbil alih fungsi ginjalnya yang sudah tidak berfungsi lagi. Kedua ginjal yag lama
tidak dibuang dan tetap pada tempat yang semula, kecuali kedua ginjalnya mengalami infeksi
atau tekanan darah tinggi. Ada dua jenis transplantasi ginjal: orang-orang yang berasal dari
donor hidup dan orang-orang yang berasal dari berhubungan donor yang telah meninggal
(non-living donor atau cadaver).
Pemeriksaan untuk memastikan kecocokan ginjal
1. Tes kecocokan golongan darah (blood Type Matching). Tes ini untuk melihat apakah
golongan darah pasien dan pendonor sejenis.
jaringan antara donor dan penerima donor. (recipient) Kecocokan 100 persen antara
donor dan recipent sulit untuk dicapai kecuali kembar. Untuk itu dicari kompabilitas
yang setinggi mungkin. Donor dan recipient dikatakan memiliki compatibilitas yang
terbaik apabila terdapat kesamaan pada 6 set antigen, diikuti selanjutnya dengan 5 set
antigen, 4 set antigen dan seterusnya. Namun saat ini dengan perkembangan obat –
obatan obat anti-rejeksi atau imunosupresan memungkinkan dilakukannya
transplantasi meskipun tidak terdapat kecocokan jaringan (zero antigen match). Atas
dasar tersebut kecocokan jaringan dapat dianggap sebagai keuntungan (benefit) namun
bukan sebagai prasyarat untuk kesuksesan transplantantasi ginjal.
3. Uji Cocok Silang (Crossmatching). Tes ini dilakukan untuk mengidentifikasi adanya antibodi dalam tubuh recipient yang dapat merusak HLA. Hasil tes positif
menunjukkan adanya antibodi didalam darah recipient sehingga sebuah operasi
transplantasi ginjal tidak mungkin untuk dilakukan. Sebaliknya hasil tes negatif
menunjukkan tidak adanya respon negatif dari tubuh recipient sehingga operasi dapat
dilakukan.
Terjadinya penolakan tubuh terhadap ginjal yang baru mungkin saja terjadi. Sistem
pertahanan tubuh mungkin saja mengenali jaringan di ginjal yang baru sebagai benda asing
yang masuk di dalam tubuh serta melakukan reaksi yang negatif terhadap ginjal yang baru.
Untuk mencegah terjadinya reaksi penolakan ini, pasien perlu mengonsumsi obat-obatan
diantaranya obat anti-rejeksi atau imunosupresan segera sesudah menjalani transplantasi
ginjal. Obat-obat imunosupresan bekerja dengan jalan menekan sistem imun tubuh sehingga
mengurangi risiko terjadinya reaksi penolakan tubuh terhadap ginjal cangkokan.
Berkurangnya sistem imun dalam tubuh akibat obat immunosupresan akan menyebabkan
tubuh lebih rentan terhdapa infeksi. Untuk itu pasien akan diberikan juga obat – obat
Tindakan yang diperlukan pascatransplantasi ginjal
Selain mengkonsumsi obat –obatan yang diberikan oleh dokter seumur hidupnya,
pasien juga diharuskan secara berkala memeriksakan ginjalnya. Diet tinggi protein bagi
pasien pasca transplantasi juga perlu dijalani. Pasien yang sebelumnya menjalani dialisis akan
merasakan bahwa diet pasca transplant tidak akan seketat seperti saat dialisis.
Semua terapi ada kelemahan dan kelebihan masing-masing. Berikut perbandingan
antara HD, RRT dan PD menurut Mehta et al (2005):
ASUHAN KEPERAWATAN
Teori Keperawatan CKD
Fokus Pengkajian (Efendy, 2008) 1. Sistem Pernafasan (B1)
Gejala : nafas pendek
Tanda : Takipnoe, dispnoe, peningkatan frekuensi, kusmaul, nafas amonia, batuk
produktif dengan sputum kental merah muda( edema paru ).
2. Sistem Kardiovaskuler (B2)
Tanda : hipotensi/hipertensi (termasuk hipertensi maligna,eklampsia, hipertensi
akibat kehamilan), disritmia jantung, nadi lemah/halus, hipotensi
ortostatik(hipovalemia), DVI, nadi kuat, hipervolemia, edema jaringan umum
(termasuk area periorbital mata kaki sakrum), pucat, kecenderungan perdarahan.
3. Sistem Persyarafan (B3)
Gejala : Sakit kepala penglihatan kabur. Kram otot/kejang, sindrom “kaki
Gelisah”.
Tanda : Gangguan status mental, contoh penurunan lapang perhatian,
ketidakmampuan berkonsentrasi, kehilangan memori, kacau, penurunan tingkat
kesadaran (azotemia, ketidak seimbangan elektrolit/ asama basa, kejang,
faskikulasi otot, aktifitas kejang.
4. Sistem Perkemihan (B4)
Gejala : Perubahan pola berkemih, peningkatan frekuensi, poliuria (kegagalan
dini), atau penurunan frekuensi/oliguria (fase akhir), disuria, ragu-ragu, dorongan,
dan retensi (inflamasi/obstruksi, infeksi), abdomen kembung diare atau konstipasi,
Tanda : Perubahan warna urine contoh kuning pekat,merah, coklat, berawan.
Oliguri (biasanya 12-21 hari) poliuri (2-6 liter/hari).
5. Sistem Pencernaan (B5)
Gejala : Peningkatan berat badan (edema) ,penurunan berat badan (dehidrasi),
mual , muntah, anoreksia, nyeri uluhati.
Tanda : Perubahan turgor kulit/kelembaban, edema (umum, bagian bawah).
Diagnosa Keperawatan
Menurut Doenges (1999) dan Lynda Juall (2000), diagnosa keperawatan yang muncul
pada pasien CKD adalah:
1. Kelebihan volume cairan b.d penurunan haluaran urin, diet berlebihan dan retensi cairan dan
natrium
2. Perubahan nutrisi : kurang dari kebutuhan tubuh b.d anoreksia, mual, muntah, pembatasan
diet dan perubahan membran mukosa mulut
3. Intoleransi aktivitas b.d keletihan, anemia, retensi produk sampah dan prosedur dialisis
4. PK Anemia
Asuhan Keperawatan
1. Kelebihan volume cairan b.d penurunan haluaran urin, diet berlebihan dan retensi cairan dan
natrium
Tujuan : Mempertahankan berat tubuh ideal tanpa kelebihan cairan
Kriteria Hasil : dalam waktu 3x24 jam pasien akan :
a. Menunjukkan perubahan berat badan
b. Mempertahankan pembatasan diet dan cairan
c. Menunjukkan turgor kulit normal tanpa edema
Intervensi :
2. Identifikasi sumber potensial cairan :
a. Medikasi dan cairan yang digunakan untuk pengobatan : oral, intravena
b. Makanan
3. Monitor status cairan
a. Timbang berat badan harian
b. Keseimbangan masukan dan haluaran
c. Turgor kulit dan adanya edema
d. Distensi vena leher
e. Tekanan darah, denyut dan irama nadi
4. Jelaskan pada pasien dan keluarga rasional pembatasan
Rasional : 1. Mempertahankan pembatasan diet dan cairan
2. Sumber kelebihan cairan yang tidak diketahui dapat diidentifikasi
3. Pengkajian merupakan dasar dan data dasar berkelanjutan untuk memantau
perubahan dan mengevaluasi intervensi
4. Pemahaman meningkatkan kerjasama pasien dan keluarga dalam
pembatasan cairan
2. Perubahan nutrisi : kurang dari kebutuhan tubuh b.d anoreksia, mual, muntah, pembatasan
diet dan perubahan membran mukosa mulut
Tujuan : Mempertahankan masukan nutrisi yang adekuat
Kriteria Hasil : a. Pasien melaporkan peningkatan nafsu makan
b. Pasien menunjukkan turgor kulit yang normal
Intervensi : 1. Monitor status nutrisi
2. Tambahkan diet TKTP
3. Tingkatkan masukan protein
Rasional : 1. Menyediakan data dasar untuk memantau perubahan dan mengevaluasi
intervensi
2. Pola diet dapat dipertimbangkan dalam menyusun menu
3. Protein diberikan untuk mencapai keseimbangan nitrogen yang diperlukan
untuk pertumbuhan dan penyembuhan
4. Meminimalkan faktor tidak menyenangkan dan menimbulkan anoreksia
3. Intoleransi aktivitas b.d keletihan, anemia, retensi produk sampah dan prosedur dialisis
Tujuan : Pasien berpartisipasi dalam aktivitas yang dapat ditoleransi
Kriteria Hasil : Dalam 3x24 jam pasien akan
a. Melaporkan peningkatan rasa sejahtera
b. Berpartisipasi dalam meningkatkan tingkat aktivitas dan latihan
c. Melakukan istirahat dan aktivitas secara bergantian
d. Berpartisipasi dalam aktivitas perawatan mandiri yang dipilih
Intervensi : 1. Cegah faktor yang menimbulkan keletihan
2. Tingkatkan kemandirian dalam aktivitas perawatan diri yang dapat
ditoleransi
3. Anjurkan aktivitas alternatif sambil istirahat
4. anjurkan untuk istirahat setelah melakukan dialisis
Rasional : 1. Menyediakan informasi tentang indikasi tingkat keletihan
2. Meningkatkan aktivitas ringan/sedang dan memperbaiki harga diri
3. Mendorong latihan dan aktivitas dalam batas-batas yang dapat
ditoleransi dan istirahat yang adekuat
4. Istirahat yang adekuat dianjurkan setelah dialisis yang bagi banyak
4. PK Anemia
Tujuan : Pasien tidak menunjukkan gejala anemia
Kriteria Hasil : Dalam 3x24 jam pasien menunjukkan :
a. Warna kulit pasien normal
b. Nilai hematologi dalam batas yang diterima
c. Tidak mengalami perdarahan
Intervensi : 1. Instruksikan pasien bagaimana untuk mencegah perdarahan (menghindari
olahraga yang berat dan anjurkan pemakaian sikat gigi yang lembut)
2. Berikan terapi komponen darah sesuai indikasi
3. Berikan medikasi sesuai resep mencakup suplemen besi, asam folat,
Epogen maupun multivitamin
4. Hindari pengambilan spesimen darah yang tidak perlu
5. Pantau hitung sel darah merah dan kadar hematokrit sesuai indikasi
Rasional : 1. Perdarahan dapat memperburuk anemia
2. Terapi komponen darah mungkin diperlukan
3. Sel darah merah membutuhkan zat besi, asam folat dan vitamin untuk
produksinya.Epogen menstimulasi sumsum tulang untuk memproduksi
sel darah merah
4. Anemia dicetuskan oleh pengambilan sejumlah spesimen
5. Untuk mengetahui tingkat keparahan dan untuk memantau perkembangan
anemia setelah dilakukan intervensi
Kasus
Ny. A usia 65 tahun mengeluh sulit berkemih dan sakit pinggang sebelah kanan, disertai
lemah, mual, sakit kepala, nafsu makan akhir-akhir ini berkurang, dan penurunan berat badan
ginjal sekitar 1 tahun yang lalu. Ny. A mengeluhkan edema di sekitar mata, ekstremitas pucat
dan edema, Ny. A mengatakan tangan dan kakinya terasa dingin, sehingga terasa sangat
lemah untuk digerakkan. Nafasnya pun pendek dan cepat, sekitar 28 x/menit. Ny. A
mengeluhkan kencingnya sedikit sekali, diperkirakan produksi urin tidak sampai 300ml dan
terjadi lebih dari 1 bulan, urin berwarna coklat seperti teh. TD 130/ 90 mmHg. Nadi 110 x/
menit, suhu Badan 36,2 C. Ny.A telah memeriksakan diri ke RSP Unair, dengan hasil ureum
urin meningkat, BUN dan kreatinin meningkat, serta dokter mendiagnosa Ny. A mengalami
kegagalan ginjal akut.
Pengkajian
Anamnesa, meliputi :
1. Identitas pasien
Nama : Ny. A
Umur : 65 tahun
Berat badan : 45 kg
Tinggi badan : 160 cm
Alamat : Surabaya
Pekerjaan : Ibu rumah tangga
2. Riwayat sakit dan kesehatan
2.1 Keluhan utama
Klien mengeluh sulit berkemih dan sakit pinggang sebelah
kanan.
2.2 Riwayat penyakit sekarang
Ny. A mengatakan sulit berkemih, sakit pinggang sebelah
kanan, lemah, mual, sakit kepala, nafsu .makan akhir-akhir ini
2.3 Riwayat penyakit dahulu
Adanya riwayat hipertensi lama atau berat, palpitasi dan nyeri
dada. Serta pernah memiliki riwayat urolithiasis.
2.4 Riwayat keluarga
Adanya riwayat hipertensi.
2.4 Riwayat psikososial
Klien merasa stress, tak ada kekuatan, ansietas dan takut.
3. Pemeriksaan fisik
Review Of System (ROS)
a. B1(BREATH)
Napas pendek, dispnea, RR : 28x/menit. Pada pemeriksaan perkusi : redup
b. B2(BLOOD)
Nadi lemah dan cepat, hipotensi ortostatik yang menunjukkan hipovolemia,
pucat, TD : 130/90, nadi : 110x/menit, Hb : 5 g/dl, CRT: 4 detik.
c. B3(BRAIN)
Stress, ansietas, takut, penurunan kesadaran, bicara agak melantur.
d. B4(BLADDER)
Oliguria (produksi urine 300cc/24 jam), adanya rasa nyeri saat buang air
kecil dan kandung kemih yang menegang.
e. B5(BOWEL)
Antropomeri : BB = 45kg, TB = 160 cm
Biochemical : Hb= 5 g/dl, creatin = 65 µmol/l, albumin = 60 g/dl
Clinis : Pucat, nafsu makan menurun, mual dan muntah, pucat, turgor jelek
dan edema
Diet : Makan 2x sehari, porsi makan tidak pernah habis.
Klien mengalami kelemahan serta edema ekstremitas
4. Pemeriksaan diagnostik
a. Urin
Warna : secara abnormal warna urin kotor, kecoklatan seperti teh
menunjukkan adanya darah, Hb, mioglobin, porfirin.
Volume urin: kurang dari 300 ml/ 24 jam
Berat jenis: kurang dari 1,010 menunjukkan kerusakan ginjal berat
Osmolatas : kurang dari 350 m0sm/ kg menunjukkan kerusakan ginjal
tubular dan resiko urin / serum sering 1:1
Protein: derajat tinggi proteinuria (3-41) secara kuat menunjukkan
kerusakan glomerulus bila SDM dan fragmen juga ada
Klirens kreatinin: agak menurun
Natrium : lebih besar dari 40 mEg / l karena ginjal tidak mampu
mereabsorbsi natrium
b.
DarahHT: menurun karena adanya anemia. Hb 5 gr/ dl
BUN/ kreatinin : 65 µmol/l
GDA: asidosis metabolic, pH 6
Albumin = 60 g/dl
Natrium serum: 125 mEq/L
Kalium : 6,0 mEq/L
c.
Osmolalitas Serum350 mOsm/ kg
d.
Pelogram Letrograde.
Ultrasonografi ginjalGinjal berukuran panjang 11-12 cm, lebar 5-7 cm, tebal 2,3-3 cm dan tidak
ada masa kista obtruksi pada saluran perkemihan bagian atas
f.
Endoskopi ginjal, nefroskopiTidak terdapat pulvis ginjal, keluar batu dan pengangkutan tumor selektif
g.
EKGTinggi puncak gelombang T rendah atau sangat tinggi
Analisa Data
Data Etiologi Masalah
DS: -
DO:- TD 130/90 mmHg
- Nadi perifer tidak
teraba dan cepat
Sindrom uremik
↓
Asidosis metabolic
↓
Hipertensi sitemik
↓
Beban kerja jantung ↑ ↓
Curah jantung ↓
DS:-
Aliran darah ginjal ↓ ↓
DS: - klien mengatakan mual,
tidak nafsu makan
DO: - porsi makan sedikit dan
tidak pernah habis, hanya 3
sendok makan.
- Mata cowong
Sindrom uremik
↓
Ureum pada saluran cerna
↓
Perubahan nutrisi kurang dari
DS: - klien mengeluh nafas
Gangguan pola nafas tidak
efektif
DS:
DO:- nadi tidak teraba
- CRT >2 detik= 4 detik
- Ekstremitas pucat,
basah, dan dingin
nadi cepat-lemah , pucat,
akral dingin, basah
DS:- klien mengatakan lemah
DO:- klien berbaring ditempat
tidur
Ureum pada jaringan otot
↓
Oksigenasi otot ↓ ↓
Restless leg sindrom
↓
Letargi (kelemahan)
Intoleransi aktivitas
Diagnosa Keperawatan
1. Penurunan curah jantung berhubungan dengan beban jantung yang meningkat.
2. Gangguan keseimbangan cairan dan elektrolit berhubungan dengan udem sekunder:
volume cairan tidak seimbang oleh karena retensi Na dan H2O.
3. Perubahan nutrisi: kurang dari kebutuhan tubuh berhubungan dengan anoreksia, mual,
muntah.
4. Perubahan pola nafas berhubungan dengan hiperventilasi sekunder, kompensasi
melalui alkalosis respiratorik.
5. Gangguan perfusi jaringan berhubungan dengan suplai O2 ke jaringan menurun.
6. Intoleransi aktivitas berhubungan dengan oksigenasi jaringan yang tidak adekuat,
keletihan.
Intervensi
1. Penurunan curah jantung berhubungan dengan beban jantung yang meningkat
Tujuan:
Kriteria hasil :
Mempertahankan curah jantung dengan bukti tekanan darah dan frekuensi jantung
dalam batas normal, nadi perifer kuat dan sama dengan waktu pengisian kapiler
Intervensi:
a. Auskultasi bunyi jantung dan paru
Rasional: Adanya takikardia frekuensi jantung tidak teratur.
b. Kaji adanya hipertensi
Rasional: Hipertensi dapat terjadi karena gangguan pada sistem
aldosteron-renin-angiotensin (disebabkan oleh disfungsi ginjal)
c. Selidiki keluhan nyeri dada, perhatikanlokasi, rediasi, beratnya (skala
0-10)
Rasional: HT dan GGK dapat menyebabkan nyeri
d. Kaji tingkat aktivitas, respon terhadap aktivitas
Rasional: Kelelahan dapat menyertai GGK juga anemia
2. Gangguan keseimbangan cairan dan elektrolit berhubungan dengan edema sekunder
: volume cairan tidak seimbang oleh karena retensi Na dan H2O)
Tujuan: Mempertahankan berat tubuh ideal tanpa kelebihan cairan dengan
Kriteria hasil: tidak ada edema, keseimbangan antara input dan output
Intervensi:
a. Batasi masukan cairan
Rasional: Pembatasan cairan akn menentukan BB ideal, haluaran urin, dan
respon terhadap terapi
b. Jelaskan pada pasien dan keluarga tentang pembatasan cairan
Rasional: Pemahaman meningkatkan kerjasama pasien dan keluarga dalam
c. Anjurkan pasien / ajari pasien untuk mencatat penggunaan cairan terutama
pemasukan dan haluaran
Rasional: Untuk mengetahui keseimbangan input dan output
3. Perubahan nutrisi: kurang dari kebutuhan berhubungan dengan anoreksia, mual,
muntah
Tujuan: Mempertahankan masukan nutrisi yang adekuat.
Kriteria hasil: menunjukan BB stabil
Intervensi:
a. Awasi konsumsi makanan / cairan
Rasional: Mengidentifikasi kekurangan nutrisi
b. Perhatikan adanya mual dan muntah
Rasional: Gejala yang menyertai akumulasi toksin endogen yang dapat
mengubah atau menurunkan pemasukan dan memerlukan intervensi
c. Berikan makanan sedikit tapi sering
Rasional: Porsi lebih kecil dapat meningkatkan masukan makanan
d. Tingkatkan kunjungan oleh orang terdekat selama makan
Rasional: Memberikan pengalihan dan meningkatkan aspek social
e. Berikan perawatan mulut sering
Rasional: Menurunkan ketidaknyamanan stomatitis oral dan rasa tak disukai
dalam mulut yang dapat mempengaruhi masukan makanan
4. Perubahan pola nafas tidak efektif berhubungan dengan hiperventilasi sekunder:
kompensasi melalui alkalosis respiratorik
Tujuan : Pola nafas kembali normal / stabil
Kriteria hasil : RR dalam rentang normal: 16-20 x/menit
a. Auskultasi bunyi nafas, catat adanya crakles
Rasional: Menyatakan adanya pengumpulan secret
b. Ajarkan pasien batuk efektif dan nafas dalam
Rasional: Membersihkan jalan nafas dan memudahkan aliran O2
c. Atur posisi senyaman mungkin
Rasional: Mencegah terjadinya sesak nafas
d. Batasi untuk beraktivitas
Rasional: Mengurangi beban kerja dan mencegah terjadinya sesak atau hipoksia
5. Kerusakan integritas kulit berhubungan dengan pruritis
Tujuan: Integritas kulit dapat terjaga setelah dilakukan perawatan 2X24 jam
Criteria hasil :
- Mempertahankan kulit utuh
- Menunjukan perilaku / teknik untuk mencegah kerusakan kulit
Intervensi:
a. Inspeksi kulit terhadap perubahan warna, turgor, vaskuler, perhatikan kadanya
kemerahan
Rasional: Menandakan area sirkulasi buruk atau kerusakan yang dapat
menimbulkan pembentukan dekubitus / infeksi.
b. Pantau masukan cairan dan hidrasi kulit dan membran mukosa
Rasional: Mendeteksi adanya dehidrasi atau hidrasi berlebihan yang
mempengaruhi sirkulasi dan integritas jaringan
c. Inspeksi area tergantung terhadap edema
Rasional: Jaringan edema lebih cenderung rusak
d. Ubah posisi sesering mungkin
untuk menurunkan iskemia
e. Berikan perawatan kulit
Rasional: Mengurangi pengeringan , robekan kulit
f. Pertahankan linen kering
R: Menurunkan iritasi dermal dan risiko kerusakan kulit
g. Anjurkan pasien menggunakan kompres lembab dan dingin untuk memberikan
tekanan pada area pruritis
Rasional: Menghilangkan ketidaknyamanan dan menurunkan risiko cedera
h. Anjurkan memakai pakaian katun longgar
Rasional: Mencegah iritasi dermal langsung dan meningkatkan evaporasi
lembab pada kulit
6. Intoleransi aktivitas berhubungan dengan oksigenasi jaringan yang tidak adekuat,
keletihan
Tujuan : Pasien dapat meningkatkan aktivitas yang dapat ditoleransi setelah
perawatan 2x 24 jam
Kriteria hasil :
a. Klien kooperatif
b. Klien dapat miring ke kanan dan ke kiri
c. Klien dapat melakukan aktivitas ringan, seperti makan dan minum
Intervensi :
a) Pantau pasien untuk melakukan aktivitas
b) Kaji faktor yang menyebabkan keletihan
c) Anjurkan aktivitas alternatif sambil istirahat
PENUTUP
4.1Kesimpulan
AKIN mendefinisikan AKI sebagai penurunan fungsi ginjal secara tiba-tiba (dalam
48 jam) ditandai dengan peningkatan serum kreatinin (SCr) >0.3 mg/dL (>25 mol/L) atau
meningkat sekitar 50% dan adanya penurunan output urin < 0.5 mL/kg/hr selama >6 jam
(Molitoris et al, 2007). Suatu kondisi penurunan fungsi ginjal yang menyebabkan hilangnya
kemampuan ginjal untuk mengekskresikan sisa metabolisme, menjaga keseimbangan
elektrolit dan cairan (Eric Scott, 2008).
Penyakit ginjal kronik adalah suatu keadaan yang ditandai dengan adanya kerusakan
ginjal yang terjadi lebih daeri 3 bulan berupa kelainan structural atau fungsional dengna
penurunan laju filtrasi glomerulus dengan etiologi yang bermacam-macam, disertai kelainan
komposisi darah atau urin dan kelainan dalam tes pencitraan. Secara laboratorik dinyatakan