KARS
Sasaran Keselamatan Pasien
(SKP)
ENAM SASARAN KESELAMATAN
PASIEN
•
Sasaran I : Ketepatan identifkasi pasien
•
Sasaran II: Peningkatan komunikasi yang
efektif
•
Sasaran III: Peningkatan keamanan obat
yang perlu diwaspadai
(high-alert)
•
Sasaran lV: Kepastian lokasi,
tepat-prosedur, tepat-pasien operasi
•
Sasaran V: Pengurangan risiko infeksi terkait
pelayanan kesehatan
•
Sasaran VI: Pengurangan risiko pasien jatuh
Rumah sakit mengembangkan suatu
pendekatan untuk memperbaiki /
meningkatkan
ketelitian
identifkasi pasien.
SASARAN I : KETEPATAN
IDENTIFIKASI PASIEN
•
DAPATKAH SEORANG STAF RS
YANG TAK PATUH SPO
IDENTIFIKASI
MENDATANGKAN KERUGIAN
BESAR BAGI RS
PETUGAS HARUS
MELAKUKAN
IDENTIFIKASI PASIEN
SAAT:
1. pemberian obat
2. pemberian darah /
produk darah
3. pengambilan darah dan
spesimen lain untuk
pemeriksaan klinis
4. Sebelum memberikan
pengobatan
5. Sebelum memberikan
KEBIJAKAN IDENTITAS
PASIEN
1. Identifkasi pasien:
1. harus mengikuti pasien kemanapun (gelang identitas)
2. tak mudah/bisa berubah.
2. Identifkasi Pasien : menggunakan dua identitas
dari minimal tiga identitas
1. nama pasien (
e KTP)
2. tanggal lahir atau
3. nomor rekam medis
•
!!!! dilarang identifkasi dg nomor kamar
pasien atau lokasi
•
Bila ada kekecualian, RS harus membuat SPO
khusus
IDENTITAS PASIEN
IDENTITAS PASIEN
KARS
1. Nama pasien dalam e KTP
2. Tanggal lahir
3. Nomer rekam medis
1. Nama pasien dalam e KTP
2. Tanggal lahir
3. Nomer rekam medis
IDENTITAS TAMBAHAN YG
DIMUNGKINKAN
1. NIK: Nomer induk
Kependudukan dalam eKTP
2. NIT : Nomer identitas tunggal
dalam kartu BPJS
3. Bar code
1. NIK: Nomer induk
Kependudukan dalam eKTP
2. NIT : Nomer identitas tunggal
dalam kartu BPJS
3. Bar code
WARNA GELANG PASIEN
10
GELANG IDENTITAS
•
Biru: Laki Laki
•
Pink: Perempuan
GELANG PENANDA:
•
Merah: Alergi
•
Kuning: Risiko Jatuh
SPO
CARA IDENTIFIKASI
PASIEN
Petemuan Pertama seorang petugas
dengan pasien:
1.
Secara verbal: Tanyakan nama
pasien
2.
Secara visual: Lihat ke gelang pasien
dua dari tiga identitas, cocokkan
dengan perintah dokter
Pertemuan berikutnya dapat lihat secara
visual saja ke gelang pasien, dua
identitas dari tiga identitas
SASARAN II : PENINGKATAN
KOMUNIKASI YANG EFEKTIF
•
Rumah sakit mengembangkan
pendekatan untuk meningkatkan
efektivitas komunikasi antar para
pemberi layanan.
•
Rumah sakit mengembangkan
pendekatan untuk meningkatkan
efektivitas komunikasi antar para
pemberi layanan.
KOMUNIKASI EFEKTIF
DALAM ANTAR PEMBERI PELAYANAN
DIDALAM RS (SKP 2)
KARS
1. Melakukan “Read Back” Terhadap Instruksi Yang
Diterima Secara Lisan Maupun Melalui Telpon
Atau Melaporkan Hasil Pemeriksaan Kritis
(TULBAKON)
2. Buat Standar : Singkatan, Akronim, Simbol Yang
Berlaku Di RS dan singkatan yang dilarang
3. Buat Standar Komunikasi Pada Saat Operan /
Hand Overs Communication (SBAR)
4. Ketepatan Membuat Laporan
1. Melakukan “Read Back” Terhadap Instruksi Yang
Diterima Secara Lisan Maupun Melalui Telpon
Atau Melaporkan Hasil Pemeriksaan Kritis
(TULBAKON)
2. Buat Standar : Singkatan, Akronim, Simbol Yang
Berlaku Di RS dan singkatan yang dilarang
3. Buat Standar Komunikasi Pada Saat Operan /
Hand Overs Communication (SBAR)
KOMUNIKASI YG SERING SALAH DAN MEMBAHAYAKAN
PASIEN: LISAN/LEWAT TELEPON
KOMUNIKASI YG SERING SALAH DAN MEMBAHAYAKAN
PASIEN: LISAN/LEWAT TELEPON
KARS 14
LAPORAN KONDISI PASIEN TERKINI
SBAR
Memberikan perintah
pengobatan/tindakan
TULBAKON
Dr Jaga/Prwt
Komunikasi yang mudah terjadi kesalahan
Terjadi pada saat:
Perintah diberikan
secara lisan
Perintah diberikan
melalui telpon
Saat pelaporan kembali
hasil pemeriksaan
kritis.
Perintah Lisan/Lewat
Telepon
1. Tulis Lengkap
2. Baca Ulang-
Eja untuk
NORUM/LASA
3. Konfrmasi
lis
an dan tanda
tangan
ISI PERINTAH
NAMA LENGKAP DAN TANDA
TANGAN PEMBERI PERINTAH
NAMA LENGKAP DAN TANDA
TANGAN PENERIMA PERINTAH
TANGGAL DAN JAM
LASA (LOOK ALIKE SOUND ALIKE)
NORUM ( NAMA OBAT RUPA MIRIP)
•
hidralazine
•
cerebyx
•
vinblastine
•
chlorpropamide
•
glipizide
•
daunorubicine
hidroxyzine
celebrex
vincristine
chlorpromazine
glyburide
doxorubicine
SBAR
I
INTRODUCTION
INDIVIDU YANG TERLIBAT DALAM HANDOFF
MEMPERKENALKAN DIRI, PERAN DAN
TUGAS , PROFESI
S
SITUATION
KOMPLAIN, DIAGNOSIS, RENCANA
PERAWATAN DAN KEINGINAN DAN
KEBUTUHAN PASIEN
B
BACKGROUND
TANDA-TANDA VITAL, STATUS MENTAL ,
DAFTAR OBAT-OBATAN DAN HASIL LAB
A
ASSESSMENT
PENILAIAN SITUASI SAAT INI OLEH PROVIDER
R
REKOMENDATION MENGIDENTIFIKASI HASIL LAB YG TERTUNDA
DAN APA YANG PERLU DILAKUKAN SELAMA
BEBERAPA JAM BERIKUTNYA DAN
REKOMENDASI LAIN UNTUK PERAWATAN
Q/A
QUESTION N
ANSWER
SASARAN III : PENINGKATAN
KEAMANAN OBAT YANG PERLU
DIWASPADAI (HIGH-ALERT)
•
Rumah sakit
mengembangkan
suatu pendekatan
untuk
memperbaiki
keamanan
obat-obat yang perlu
diwaspadai
(high-alert)
KARS 22Obat high alert
(yang harus
diwaspadai):
obat yang dapat
menimbulkan
KTD atau
kejadian sentinel
bisa salah
OBAT HIGH ALERT
•
Obat yang
persentasinya tinggi dalam
menyebabkan terjadi kesalahan/
error
dan/atau kejadian sentinel
(sentinel
event)
•
Obat yang
berisiko tinggi menyebabkan
dampak yang tidak diinginkan
(adverse outcome
)
•
Obat-obat yang (Nama Obat, Rupa dan
Ucapan Mirip/NORUM, atau
Look-Alike
Sound-Alike
/ LASA)
DAFTAR OBAT HIGH ALERT
OBAT SPESIFIK
1
Amiodarone IV
2
Colcichine Injection
3
Heparin, Low moluculer weigt injection
4
Heparin Unfractionated IV
5
Insulin SC dan IV
6
Lidocaine IV
7
Magnesium SUlfat Injecion
8
Methotrxate oral non oncologic use
9
Netiride
10
Nitroprusside sodium for injection
11
Potasium Cloride for injection concentrate
12
Potasium Phospate injection
13
Sodium Chloride injection hypertonic >0.9%
14
Warfarin
.KARS 24
Look-Alike High Alert
Drugs
ELEKTROLIT KONSENTRAT
1. kalium/potasium klorida = > 2 mEq/ml
2. kalium/potasium fosfat => 3 mmol/ml
3. natrium/sodium klorida > 0.9%
4. magnesium sulfat => 50% atau lebih pekat
!
HIGH
ALER
T
LASA (LOOK ALIKE SOUND ALIKE)
NORUM ( NAMA OBAT RUPA MIRIP)
•
hidraALAzine
•
ceREBYx
•
vinBLASTine
•
chlorproPAMID
E
•
glipiZIde
•
DAUNOrubicin
e
hidrOXYzine
ceLEBRex
vinCRIStine
chlorproMAZINE
glYBURIde
dOXOrubicine
Look Alike Sound Alike
LAS
A
KARS 31
Look alike
LAS
A
LAS
A
LASA
CONTOH STIKER OBAT HIGH ALERT PADA
BOTOL INFUS
SASARAN IV : KEPASTIAN TEPAT-LOKASI,
TEPAT-PROSEDUR, TEPAT-PASIEN OPERASI
•
Rumah sakit
mengembangkan
suatu pendekatan
untuk
memastikan
tepat-lokasi,
tepat-prosedur,
dan tepat-
pasien
.
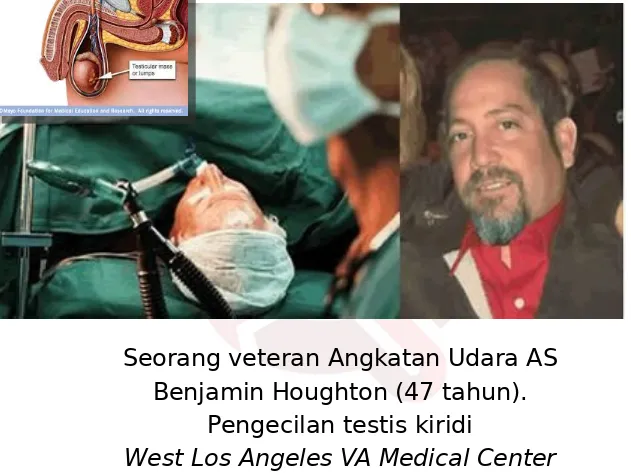
PASTIKAN LOKASI OPERASI
DENGAN PENANDAAN
Gambar ilustrasi KP
Seorang veteran Angkatan Udara AS
Benjamin Houghton (47 tahun).
Pengecilan testis kiridi
1. Penandaan dilakukan pada semua kasus termasuk
sisi (laterality), multipel struktur (jari tangan, jari
kaki, lesi), atau multipel level (tulang belakang)
2. Perlu melibatkan pasien
3. Tak mudah luntur terkena air/alkohol / betadine
4. Mudah dikenali
5. Digunakan secara konsisten di RS
6. dibuat oleh operator /orang yang akan melakukan
tindakan,
7. Dilaksanakan saat pasien terjaga dan sadar jika
memungkinkan, dan harus terlihat sampai saat
akan disayat
KEBIJAKAN PENANDAAN LOKASI
OPERASI
CONTOH PENANDAAN
KARS
BEBERAPA PROSEDUR YANG
TIDAK MEMERLUKAN
PENANDAAN:
•
Kasus organ tunggal (misalnya
operasi jantung, operasi caesar)
•
Kasus intervensi seperti kateter
jantung
•
Kasus yang melibatkan gigi
•
Prosedur yang melibatkan bayi
prematur di mana penandaan akan
menyebabkan tato permanen
KEBIJAKAN VERIFIKASI
PRAOPERATIF :
1. Verifkasi lokasi, prosedur, dan pasien yang
benar
2. Pastikan bahwa semua dokumen, foto,
hasil pemeriksaan yang relevan tersedia,
diberi label dan dipampang dg baik
3. Verifkasi ketersediaan peralatan khusus
dan/atau implant 2 implant yg dibutuhkan
4. Tahap
Time out
:
1. memungkinkan semua pertanyaan/kekeliruan
diselesaikan
2. dilakukan di tempat tindakan, tepat sebelum
dimulai,
3. melibatkan seluruh tim operasi
5. Pakai surgical safety check-list (WHO .
TIME OUT
PANDUAN
Sebelum Induksi Anestesi:
1. Identifkasi pasien, prosedur, informed
consent sudah dicek ?
2. Sisi operasi sudah ditandai ?
3. Mesin anestesi dan obat-obatan lengkap ?
4. pulse oxymeter terpasang dan berfungsi ?
5. Allergi ?
6. Kemungkinan kesulitan jalan nafas atau
aspirasi
7. Risiko kehilangandarah >= 500ml
PANDUAN
Sebelum Insisi Kulit
(Time-out):Apakah …….
1. Konfrmasi anggota tim (nama dan peran)
2. Konfrmasi nama pasien , prosedur dan lokasi
incisi
3. Antibiotik propillaksi sdh diberikan dalam 60
menit sebelumnya
4. Antisipasi kejadian kritis:
1. Dr Bedah: apa langkah, berapa lama, kmk blood
lost ?
2. Dr anestesi: apa ada patients spesifc corcern ?
3. Perawat : Sterilitas , instrumen ?
5. Imaging yg diperlukan sdh dipasang ?
PANDUAN
SEBELUM PASIEN MENINGGALKAN
KAMAR OPERASI
1. Perawat melakukan konfrmasi secara
verbal, bersama dr dan anestesi
1. Nama prosedur,
2. Instrumen, gas verband, jarum
dihitung harus lengkap
3. Speciment telah di beri label identitas
4. Apa ada masalah peralatan yang harus
ditangani
2. Dokter kpd perawat dan anesesi, apa
yang harus diperhatikan dalam
recovery dan manajemen pasien
3.
KARS 48
SIG
N O
SASARAN V : PENGURANGAN RISIKO INFEKSI
TERKAIT PELAYANAN KESEHATAN
•
Rumah sakit mengembangkan
suatu pendekatan untuk
mengurangi risiko infeksi yang
terkait pelayanan kesehatan.
•
Luka
Operasi
Terinfeks
i MRSA
SETIAP STAF KLINIS HARUS
MENCUCI TANGAN SESUAI
STANDAR WHO, DAN
Contoh: PENGGGUNAAN JEMBATAN KELEDAI, UNTUK
MEMUDAHKAN MENGINGAT URUTAN ENAM AREA DALAM
HAND-WASH/RUB
•
TE
LAPAK TANGAN
•
PUNG
GUNG TANGAN
•
SELA
- SELA JARI
•
PUNGGUNG JARI-JARI (GERAKAN
KUN
CI
)
•
SEKELILING IBU JARI
(
PU
TAR- PUTAR)
•
KUKU DAN UJUNG JARI
(
PUT
AR-PUTAR)
LAMA CUCI TANGAN:
HAND RUB : 20-30 DETIK
HAND WASH 40-60 DETIK
KARS
• Penggunaan sarung tangan tidak
menggantikan cuci tangan.
• Cuci tangan harus dilakukan pada saat
yang tepat tanpa harus ada indikasi
untuk pemakaian sarung tangan.
• Lepaskan sarung tangan untuk cuci
tangan, ketika indikasi terjadi saat
mengenakan sarung tangan.
• Buang sarung tangan setelah setiap
selesai tugas dan cuci tangan karena
sarung tangan dapat membawa kuman.
•Pemakaian sarung tangan hanya bila
diindikasikan menurut Standard dan
Precaution contact jika tidak anda
menjadi berisiko tertular kuman.
CUCI TANGAN DAN PENGGUNAAN SARUNG
TANGAN
KARS
•
Prosedur bedah
•
Pemeriksaan vagina
•
prosedur radiologi invasif
•
melakukan akses vaskular dan
prosedur (central line)
•
Menyiapkan/mencampur total
parenteral nutrition
•
Menyiapkan/mecampur
kemoterapi.
PEMAKAIAN
SARUNG TANGAN STERIL
KARS
DALAM SITUASI KLINIK
Potensi menyentuh darah, cairan tubuh, sekresi, ekskresi dan
item yang terlihat kotor oleh cairan tubuh.
DIRECT PATIENTS EXPOSURE:
Kontak dengan darah; kontak dengan selaput lendir dan kulit
yang tidak utuh; potensi adanya organisme sangat menular
dan berbahaya; situasi darurat atau epidemi, memasang dan
melepas infus, mengambil darah; menghentian venous line;
Pemeriksaan panggul dan vagina; suctioning non-closed
systems of endotracheal tubes.
INDIRECT PATIENT EXPOSURE:
Mengosongkan pot tumpahan; Menangani dan mencuci
instrumen; penanganan limbah; membersihkan tumpahan
cairan tubuh.
PEMAKAIAN
SARUNG TANGAN PEMERIKSAAN
KARS
PEMAKAIAN SARUNG TANGAN TIDAK DI
INDIKASIKAN
(kecuali KONTAK untuk tindakan pencegahan)
•
T
idak ada potensi terpapar darah atau cairan tubuh, atau
lingkungan yang terkontaminasi, mengukur tekanan
darah, suhu dan denyut nadi; melakukan suntikan IM
maupun SC ; memandikan dan memakaikan pakaian
pasien; mengangkut pasien; merawat mata dan telinga
(tanpa sekresi); manipulasi vasculas line tanpa ada
kebocoran darah.
•
TIDAK KONTAK LANGSUNG DENGAN PASIEN;
Menggunakan telepon; menulis rekam medis; memberikan
obat oral; mendistribusikan atau mengumpulkan nampan
makanan pasien ; menghapus dan mengganti linen untuk
tempat tidur pasien; menempatkan peralatan ventilasi
non-invasif dan kanula oksigen; memindahkan perabotan
pasien
(Sumber : WHO. Hand hygine WHY,HOW ,
SASARAN VI : PENGURANGAN RISIKO
PASIEN JATUH
•
Rumah sakit mengembangkan
suatu pendekatan untuk
mengurangi risiko pasien
dari cedera karena jatuh.
BAYI BARU LAHIR TEWAS TERSERET DI LORONG RS
FAKTOR RISIKO
SKALA
SKO
R
Riwayat jatuh
Tidak
0
Ya
25
Diagnosa Sekunder
Tidak
0
Ya
15
Menggunakan
alat-alat bantu
Tidak ada/
Bedrest/ Dibantu
perawat
0
Kruk/ Tongkat
15
Kursi/ Perabot
30
Menggunakan Infus/
Heparin lock/
Pengencer darah
Tidak
0
Ya
20
Gaya Berjalan
Normal/ Bedrest/
kursi roda
0
Lemah
10
Terganggu
20
Status Mental
Menyadari
Kemampuan
0
Lupa akan
keterbatasan/
Pelupa
15
Skor Total
Kategori:
CONTOH:
ASESMEN
RISIKO JATUH
MORSE FALL
SCALE
70
PARAMETER
KRITERIA
NILA
I
SKOR
Usia
< 3 tahun 3 – 7 tahun 7 – 13 tahun ≥ 13 tahun
4 3 2 1
Jenis kelamin
Laki-laki Perempuan 21
Diagnosis
Diagnosis neurologi Perubahan oksigenasi (diagnosis respiratorik, dehidrasi, anemia, anoreksia, sinkop, pusing, dsb.)
Gangguan perilaku / psikiatri Diagnosis lainnya
4 3
2 1
Gangguan kognitif
Tidak menyadari keterbatasan dirinya Lupa akan adanya keterbatasan Orientasi baik terhadap diri sendiri
3 2 1
Faktor lingkungan
Riwayat jatuh / bayi diletakkan di tempat tidur dewasa Pasien menggunakan alat bantu / bayi diletakkan dalamtempat tidur bayi / perabot rumah Pasien diletakkan di tempat tidur Area di luar rumah sakit
4 3 2 1
Respons terhadap:
1. Pembedahan/
sedasi / anestesi
2. Penggunaan
medikamentosa
Dalam 24 jam Dalam 48 jam
> 48 jam atau tidak menjalani pembedahan / sedasi/ anestesi
Penggunaan multipel: sedatif, obat hipnosis, barbiturat, fenotiazin, antidepresan, pencahar, diuretik, narkose Penggunaan salah satu obat di atas
Penggunaan medikasi lainnya / tidak ada medikasi
3 2 1 3 2 1
SKALA RISIKO JATUH ONTARIO MODIFIED STRATIFY - SYDNEY SCORING
Parameter Skrining Jawaban Keterangan
Nilai Skor
Riwayat jatuh
apakah pasien datang ke rumah sakit karena jatuh? Ya / tidak Salah satu jawaban ya = 6
jika tidak, apakah pasien mengalami jatuh dalam 2
bulan terakhir ini? Ya/ tidak
Status mental
apakah pasien delirium? (tidak dapat membuat keputusan, pola pikir tidak terorganisir, gangguan daya ingat)
Ya/ tidak
Salah satu
jawaban ya = 14
apakah pasien disorientasi? (salah menyebutkan
waktu, tempat, atau orang)
Ya/ tidak
apakah pasien mengalami agitasi? (ketakutan,
gelisah, dan cemas) Ya/ tidak
Penglihatan
apakah pasien memakai kacamata? Ya/ tidak Salah satu jawaban ya = 1
apakah pasien mengeluh adanya penglihatan
buram? Ya/ tidak
apakah pasien mempunyai glaukoma, katarak, atau
degenerasi makula? Ya/ tidak
Kebiasaan berkemih apakah terdapat perubahan perilaku berkemih? (frekuensi, urgensi, inkontinensia, nokturia) Ya/ tidak ya = 2
Transfer (dari tempat tidur ke kursi dan kembali ke tempat tidur)
mandiri (boleh menggunakan alat bantu jalan) 0 jumlahkan nilai transfer dan mobilitas. Jika nilai total 0-3, maka skor = 0. jika nilai total 4-6, maka skor = 7 memerlukan sedikit bantuan (1 orang) / dalam
pengawasan 1
memerlukan bantuan yang nyata (2 orang) 2 tidak dapat duduk dengan seimbang, perlu
bantuan total 3
Mobilitas
mandiri (boleh menggunakan alat bantu jalan) 0 berjalan dengan bantuan 1 orang (verbal / fsik) 1
menggunakan kursi roda 2
imobilisasi 3
ASSESMENT RESIKO JATUH GERIATRI
72
USIA Skor RIWAYAT JATUH Skor AKTIFITAS Skor
Kurang dari 60 tahun Antara 60-69 tahun Lebih dari 70 tahun
0 1 2
Tidak pernah
Pernah jatuh < 1 tahun Pernah jatuh < 1 bulan Jatuh pada saat dirawat sekarang 0 1 2 3 Mandiri
ADL dibantu sebagian ADL dibantu penuh
0 2 3
MOBILITAS/MOTORIK Skor KOGNITIF Skor POLA BAB/BAK Skor
Mandiri
Menggunakan alat bantu Koordinasi/keseimbangan buruk 0 1 2 Orientasi baik
Kesulitan mengerti perintah Gangguan memori Bingung/Disorientasi 0 2 2 3 Teratur Inkontinensia urine/faeses Nokturia Urgensi/Frequensi 0 1 2 3
Pilihan di bawah ini dapat di jumpai lebih dari satu
DEFISIT SENSORIS Skor PENGOBATAN Skor KOMORBIDITAS Skor
Kacamata bukan biofokal Kacamata biofokal
Gangguan pendengaran Kacamata multifocal Katarak/Glaukoma
Hampir tidak melihat/buta
0 1 1 2 2 3
Kurang dari 4 jenis & tidak termasuk yang tsb dibawah Antihipertensi/Hipoglikemik/ Antidepressan/Neurotropik Sedatif/Psikotropika/ Narkotika/ Infus epidural/Spinal/Diuretik/ Laxativ 1 2 3 Diabetes/Cardiac/ISK Gangguan SSP/Stroke/ Parkinson
Pascabedah 0-24 jam
1 2 3
Pedoman Pencegahan Pasien Resiko
Jatuh
Dan Scor
Patient safety/Group/2011
73Resiko Rendah
Skor 0 - 5
Resiko Sedang
Skor 6-13
Resiko Tinggi
Skor ≥14
1. Pastikan ‘bel’
mudah dijangkau
1. Lakukan langkah
pencegahan untuk
resiko rendah
1. Lakukan SEMUA
langkah pencegahan
untuk resiko rendah
dan sedang
2. Roda tempat tidur
pada posisi terkunci
2. Pasangkan gelang
khusus (warna
kuning) sebagai tanda
resiko pasien jatuh
2. Kunjungi dan
monitor pasien
setiap 1 jam
3. Posisikan tempat
tidur pada posisi
terendah
3. Tempatkan tanda
resiko pasien jatuh
pada daftar nama
pasien (warna kuning)
3. Tempatkan
pasien di kamar
yang paling dekat
dengan
nurse
station
(jika
memungkinkan)
4. Pagar pengaman
tempat tidur
dinaikkan
Contoh Langkah Pencegahan Pasien
Risiko Jatuh
1. Anjurkan pasien meminta bantuan yang
diperlukan
2. Anjurkan pasien untuk memakai alas kaki
anti slip
3. Sediakan kursi roda yang terkunci di
samping tempat tidur pasien
4. Pastikan bahwa jalur ke kamar kecil bebas
dari hambatan dan terang
5. Pastikan lorong bebas hambatan
6. Tempatkan alat bantu seperti
walkers/tongkat dalam jangkauan pasien
7. Pasang Bedside rel
8. Evaluasi kursi dan tinggi tempat tidur
KARS 749. Pertimbangkan efek puncak obat yang
diresepkan yang mempengaruhi tingkat
kesadaran, dan gait
10. Mengamati lingkungan untuk kondisi
berpotensi tidak aman, dan segera laporkan
untuk perbaikan
11. Jangan biarkan pasien berisiko jatuh tanpa
pengawasan saat di daerah diagnostik atau
terapi
12. Pastikan pasien yang diangkut dengan
brandcard / tempat tidur, posisi bedside rel
dalam keadaan terpasang
13. Informasikan dan mendidik pasien dan / atau
anggota keluarga mengenai rencana
perawatan untuk mencegah jatuh
14. Berkolaborasi dengan pasien atau keluarga
untuk memberikan bantuan yang dibutuhkan
dengan
CONTOH LANGKAH PENCEGAHAN PASIEN RISIKO
JATUH
ELEMEN PENDUKUNG UPAYA
MENURUNKAN RISIKO CEDERA
KARENA JATUH
•
Proses terintegrasi :
mengembangkan kebijakan/
menyusun SOP
•
Melaksanakan proses assessment
dan reassessment risiko jatuh
•
Monev pelaksanaan program
pencegahan pasien jatuh
•
Mengembangkan sistem pelaporan
ASESMEN RISIKO JATUH RAWAT JALAN
GET UP AND GO
SEKIAN
TERIMA KASIH