1
LAPORAN KASUS
ANESTESI PADA ATRESIA ESOFAGUS TIPE C
dr. Kadek Agus Heryana Putra, SpAn
DEPARTEMEN ANESTESIOLOGI DAN TERAPI INTENSIF
FAKULTAS KEDOKTERAN UNIVERSITAS UDAYANA
DENPASAR
i
KATA PENGANTAR
Puji syukur penulis panjatkan ke hadirat Tuhan Yang Maha Esa, karena atas berkat rahmat-Nya laporan kasus yang berjudul “Anestesi Pada Atresia Esofagus Tipe C” ini dapat terselesaikan tepat pada waktunya.
Semoga laporan kasus ini membantu menambah pengetahuan dan pengalaman bagi para pembaca. Akhir kata, penulis menyadari bahwa laporan kasus yang disusun ini masih banyak kekurangan. Oleh karena itu, penulis mengharapkan kepada para pembaca untuk memberikan masukan yang bersifat membangun untuk kesempurnaan laporan kasus ini. Atas perhatiannya, penulis mengucapkan banyak terima kasih.
ii DAFTAR ISI Halaman KATA PENGANTAR ... i DAFTAR ISI ... ii BAB I PENDAHULUAN ... 1
BAB II TINJAUAN PUSTAKA I. Anatomi Esofagus ... 2
II. Epidemiologi ... 2
II. Etiologi ... 3
IV. Patofisiologi ... 3
V. Klasifikasi ... 4
VI. Presentasi Klinis ... 5
VII. Diagnosis ... 6
VIII. Terapi ... 7
IX. Penatalaksanaan Anestesia ... 7
BAB III LAPORAN KASUS... 9 BAB IV PEMBAHASAN ... 19 BAB V KESIMPULAN ... 23 DAFTAR PUSTAKA ... 24
1
BAB I PENDAHULUAN
Atresia esofagus didefinisikan sebagai kelainan kongenital berupa gangguan kontinuitas pada lumen esofagus. Atresia esofagus dapat disertai dengan fistula trakeoesofagus yaitu lumen penghubung antara bagian proksimal dan atau distal esofagus dengan jalan napas (trakea). Pertama kali diperkenalkan oleh Thomas Gibson pada tahun 1967. Terjadi pada 2500-3000 kelahiran hidup, dua sampai tiga kali lebih sering terjadi pada anak kembar.1,2,3
Etiologi atresia esofagus merupakan multifaktorial dan masih belum diketahui dengan jelas. Adanya hubungan atresia esofagus dengan berbagai kelainan bawaan lainnya, menunjukkan bahwa lesi ini terjadi akibat adanya gangguan dalam embriogenesis, yang penyebab pastinya belum teridentifikasi.2
Bayi dengan atresia esofagus akan menunjukkan gejala hipersalivasi dan sesak napas yang ditimbulkan akibat aspirasi pneumonia. Ketika selang nasogastrik tidak dapat melewati esofagus maka dapat diduga adanya atresia. Pemeriksaan radiologi memiliki peran penting dalam mendiagnosis atresia esofagus, menegaskan atresia esofagus dengan fistula atau tanpa fistula dan mendiagnosis anomali lainnya yang terkait dengan VACTERL.4,5 Pengetahuan dan kemampuan seorang anestesiologis dalam menangani pasien-pasien dengan kelainan tersebut saat akan sangat memainkan peranan penting dalam keberhasilan durante operasi. Pemahaman terhadap komplikasi yang mungkin terjadi dan hasil jangka panjang serta gejala sisa yang muncul setelah operasi, akan menentukan prognosis dari pasien tersebut1
2
BAB II
TINJAUAN PUSTAKA
I. Anatomi Esofagus
Esofagus merupakan tabung muskuler yang menghubungkan faring dengan gaster. Panjang esofagus saat lahir bervariasi antara 8-10 cm dan pada usia 15 tahun sekitar 19 cm. Esofagus memanjang dari batas bawah kartilago cricoid (setinggi corpus vertebra servikal 6) hingga ke orifisium kardiak gaster setinggi corpus vertebra thorakal 11. Batas atas pada bayi baru lahir terletak setinggi corpus vertebra servikal 4 atau 5 dan berakhir lebih tinggi yaitu setinggi corpus vertebra thorakal 9.6
Berdasarkan regio yang dilewati, esofagus dapat dibagi menjadi esofagus servikal, esofagus thorakal dan esofagus abdominal. Esofagus servikal di mulai dari ujung orofaring hingga corpus vertebra cervical 6. Esofagus thorakal berada di sepanjang mediastinum mulai setinggi corpus vertebra thorakal 10 melintasi diafragma yang merupakan jaringan muskuler kuat dan membatasi thorax dengan abdomen. Esofagus abdominal mulai setinggi corpus vertebra thorakal 11, masuk kedalam lambung, membentuk sudut yang tajam disebut cardiac angle.1,6
Esofagus memiliki pembuluh darah yang kompleks sesuai dengan pembagian anatomi esofagus. Esofagus cervical mendapatkan aliran darah dari arteri tiroid inferior. Esofagus thorakal mendapat aliran darah dari cabang aorta thorakal dan arteri brakhial. Esofagus abdominal mendapatkan darah dari artei gastrika sinistra dan aorta abdominal cabang phrenik sinistra inferior. Begitu juga dengan aliran darah vena.1
II. Epidemiologi
Atresia esofagus merupakan malformasi kongenital yang terjadi pada 2500-3000 kelahiran hidup. Dua sampai tiga kali lebih sering terjadi pada anak kembar. Angka kejadian atresia esofagus di amerika serikat sekitar satu pada 4500 kelahiran. Di Finlandia memiliki angka kejadiaan yang tinggi yaitu satu pada 2440 kelahiran.2,4
Atresia esofagus lebih sering terjadi pada laki-laki daripada perempuan. Walaupun beberapa kasus bersifat sporadik, adanya riwayat keluarga dengan atresia esofagus telah dilaporkan. Sekitar 6% bayi dengan atresi esofagus merupakan anak kembar. Orang tua yang memiliki satu bayi dengan atresia esofagus , anak selanjutnya beresiko 0,5-2 % memiliki atresia
3
esofagus. Jika terdapat lebih satu orang keluarga dengan atresia esofagus angka resiko memiliki kelainan yang sama sekitar 20%.4
III. Etiologi
Adanya hubungan atresia esofagus dengan berbagai kelainan bawaan lainnya, menunjukkan bahwa lesi ini terjadi akibat adanya gangguan dalam embriogenesis, yang penyebab pastinya belum teridentifikasi. Adanya gangguan organogenesis pada awal kehamilan dapat menyebabkan gangguan perkembangan organ secara bersamaan, seperti jantung, musculoskeletal, gastrointestinal dan genitourinari. Terdapat pola yang simultan dengan kejadian atresia esofagus yang disebut sebagai VACTERL dan CHARGE. VACTERL merupakan singkatan dari beberapa kelainan organ yaitu vertebra, malformasi anorektal, malformasi cardiovascular, atresia esofagus, anomali renal dan limb defect. CHARGE berhubungan dengan colobomata, penyakit jantung, atresia coana, retardasi mental, hipoplasia genital dan kelainan telinga. 4,9,10
Etiologi atresia esofagus merupakan multifaktorial dan masih belum diketahui dengan jelas. Kelainan kromosom seperti trisomi 18 dan 21, adanya agen infektif seperti kekurangan vitamin A dan penggunaan dosis tinggi pil kontrasepsi yang mengandung progesteron selama kehamilan diduga sebagai penyebab atresia esofagus. 2,4,7
IV. Patofisologi
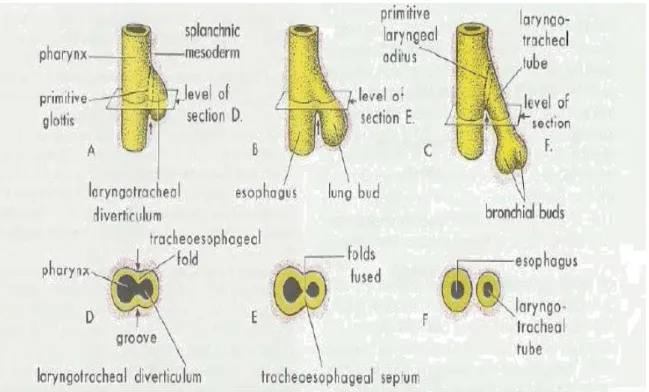
Esofagus dan trakea berasal dari foregut primitif. Terjadi selama minggu ke empat dan kelima perkembangan embrio. Pemisahan struktur tubular terjadi pada minggu keempat kehamilan dan lengkap pada 34-36 hari. Trakhea sebagai divertikulum ventral dari faring primitif yaitu bagian kaudal dari foregut. Septum trakheoesofaeal berkembang pada tempat dimana lipatan tracheoesofageal bersatu. Septum ini membagi foregut menjadi bagian ventral yaitu tabung laringotrakheal dan bagian dorsal (esofagus). Atresia esofagus terjadi jika septum trakea menyimpang ke posterior. Penyimpangan ini menyebabkan pemisahan yang tidak lengkap dari esofagus dari tabung laringotracheal dan menghasilkan fistula tracheoesofageal secara bersamaan.4,8
Atresia esofagus selalu mempengaruhi mortalitas esofagus. Kelainan peristaltik biasanya terjadi di esofagus segmen distal. Apakah kelainan motalitas merupakan kelainan primer akibat
4
inervasi abnormal seperti kejadian pada abnormalitas distribusi neuropeptida atau akibat sekunder kerusakan nervus vagal yang terjadi selama operasi perbaikan belum jelas. Tekanan saat relaksasi di seluruh esofagus secara signifikan lebih tinggi dari pasien normal dan tekanan pada spinkter esofagus distal berkurang.2
Pada atresia esofagus juga terdapat kelainan pada trakea berupa berkurangnya kartilago trakea dan peningkatan panjang muskulus transversus pada dinding posterior trakea. Pada kondisi lanjut dapat menimbulkan trakeomalasia dengan kolaps trakea sekitar 1-2 cm dari fistula. Meskipun beberapa teori embriologi telah mengungkapkan proses pembentukan malformasi trakea, tidak semuanya dapat menjelaskan variasi anomali anatomi. Terdapat kejadian cukup tinggi yang menunjukaan adanya kerusakan jaringan mesenkimal selama minggu ke empat kehamilan.2,4
V. Klasifikasi
Perbedaan gambaran anatomi atresia esofagus dengan atau tanpa fistula trakeoesofagus menimbulkan perbedaan dalam hal pengklasifikasiannya, namun salah satu klasifikasi yang banyak dipakai dan praktis secara klinis ialah sistem klasifikasi oleh Gross dan Vogt yang membedakan atresia esofagus menjadi 5 tipe sebagai berikut:
1. Tipe A : atresia esofagus terisolasi. Angka kejadiannya sekitar 8% dari semua kasus.
2. Tipe B : atresia esofagus distal dengan fistula yang menghubungkan bagian proksimal esofagus dengan trakea (fistula trakeoesofagus proksimal) dengan angka kejadian 0,8%. 3. Tipe C : merupakan tipe yang paling sering terjadi yaitu sekitar 88,5% - 90% dimana
terdapat proksimal atresia esofagus disertai fistula trakeoesofagus di bagian distal.
4. Tipe D : atresia esofagus dengan double fistula trakeoesofagus yaitu di bagian proksimal dan distal esofagus dengan angka kejadian 1,4%.
5. Tipe E : disebut juga tipe-H dimana tidak terdapat atresia esofagus namun terdapat fistula trakeoesofagus dengan angka kejadian sekitar 4% dari semua kasus.
5
Gambar 1. Klasifikasi atresia esofagus oleh Gross dan Vogt
VI. Presentasi Klinis
Gejala yang dapat terlihat dalam hari pertama setelah kelahiran berupa tidak bisa minum ASI, tersedak atau muntah dan tidak dapat menelan air liur sehingga terjadi hipersalivasi. Jika disertai dengan fistula trakeoesofagus proksimal (tipe B) dapat terjadi aspirasi ASI ke paru-paru karena seluruh ASI yang ditelan bayi akan berakhir di paru-paru sehingga bayi tampak sesak napas dan sianosis. Adanya ASI (makanan/benda asing) di paru-paru dapat menyebabkan pneumonia. Distensi abdomen dapat terjadi jika terdapat aliran udara dari trakea ke lambung melalui fistula trakeoesofagus distal (tipe C dan D). Atresia esofagus tipe D selain adanya fistula trakeoesofagus distal juga terdapat fistula di bagian proksimal dan merupakan salah satu tipe yang sulit terdiagnosis. Gejala klinisnya dapat berupa asthma atau batuk yang persisten karena aspirasi dalam beberapa tahun. Namun, pada tipe D dengan adanya fistula memberikan jalan bagi ASI dan makanan mencapai lambung melalui fistula proksimal ke trakea dan melalui fistula distal kembali ke esofagus dan akhirnya ke lambung.
Atresia esofagus tipe E atau disebut juga tipe H merupakan tipe yang sulit didiagnosis dini dan dapat terdiagnosis setelah bayi tumbuh menjadi anak- anak atau dewasa. Pada tipe ini tidak terdapat atresia esofagus sehingga makanan dapat mencapai lambung namun, makanan
6
juga dapat masuk ke paru-paru melalui fistula. Begitu juga sebaliknya udara dari trakea dapat masuk ke lambung melalui fistula sehingga terdapat udara dalam jumlah yang banyak di abdomen dan tampak distensi abdomen. Gejala tipikal lainnya berupa sering tersedak ketika makan dan minum, dan pneumonia aspirasi yang berulang. Untuk itu, Bayi dengan atresia esofagus baik dengan fistula atau tidak memiliki mortalitas yang tinggi
VII. Diagnosis
Diagnosis atresia esofagus sebaiknya ditegakkan sedini mungkin untuk meminimalkan komplikasi paru, dapat ditegakkan baik pada prenatal maupun postnatal. Diagnosis prenatal dapat dilakukan dengan pemeriksaan ultrasonografi pada ibu. Adanya temuan polihidramnion, berkurangnya cairan intraluminal usus bayi dan ketidakmampuan mendeteksi lambung janin pada pemeriksaan ultrasonografi dapat memberikan petunjuk awal atresia esofagus. Adanya pouch sign yang tampak sebagai bayangan echoik di tengah janin pada usia 26 minggu kehamilan juga menunjukkan adanya atresia esofagus, tetapi dalam pemeriksaan membutuhkan pengalaman. Nilai diagnosis prenatal ini sangat rendah kecuali ditemukan pouch sign dan polihidramnion secara bersamaan. Polihidramnion tanpa pouch sign merupakan indikasi yang lemah atresia esofagus. Hanya 1 dari 12 pasien dengan polihidramnion dengan atresia esofagus. Begitu juga dengan tidak adanya udara gaster, hal ini dapat ditemukan di kelainan lainnya. 1,10
Diagnosis postnatal atresia esofagus dapat dibuat ketika terjadi kesulitan atau ketidakmampuan selang nasogastrik atau orogastrik melewati esofagus. Normalnya kardiak lambung pada bayi terletak 17 cm dari gusi bayi, tetapi pada kasus atresia esofagus, selang berhenti ketika masuk sepanjang 10-12 cm. Foto sinar X babygram memperlihatkan selang nasogatrik melingkar dalam kantung esofagus proksimal. Untuk memperkirakan celah atau jarak antara segmen esofagus, selang nasogastrik dimasukkan semaksimal mungkin. Jarak antara ujung selang dengan karina memperkirakan celah. Jika jarak kurang dari 2-2,5 cm corpus vertebra merupakan sesuatu yang menguntungkan dalam tindakan operasi.1,4
Radiografi thorax dan abdomen penting dilakukan untuk mendapatkan diagnosis yang tepat dari atresia esofagus. Selain mengevaluasi letak dari selang nasogastrik, juga dapat menilai letak distribusi udara usus, arkus aorta, pneumonia aspirasi, kelainan bawaan jantung dan anomali tulang belakang. 1,10
7
Pemeriksaan dengan barium tidak diindikasikan dalam penegakan diagnosis atresia esofagus karena adanya resiko tinggi terjadinya tracheobronchitis aspirasi kimia1,4 Penilaian kardiologi termasuk echocardiografi merupakan rutinitas sebelum dilakukan operasi untuk mengetahui adanya kelainan jantung bawaan.9
VIII. Terapi
Bayi dengan atresia esofagus memerlukan resusitasi awal. Jika terjadi gangguan pernapasan maka bayi membutuhkan ventilator. Bayi yang menggunakan ventilator harus segera di operasi karena terdapat resiko memburuknya gangguan pernapasan dan perforasi lambung. Operasi dilakukan kurang dari 8 jam setelah pemakaian ventilator.7
Hal yang paling penting pada bayi dengan atresia esofagus tanpa ventilator adalah pencegahan aspirasi sekresi faring dan refluks isi lambung melalui fistula. Yang pertama diperlukan adalah pengisapan secara berkala atau aspirasi dari kantong proximal esofagus menggunakan kateter double lumen bertekanan rendah. Bayi diletakkan dengan kepala lebih tinggi untuk meminimalkan refluks lambung.7
Sebelum operasi dilakukan tes darah seperti hitung darah lengkap, elektrolit, glukosa darah, pembekuan darah dan cross match. Jika kelainan yang berhubungan telah teridentifikasi, kemudian dinilai tingkat keparahan sebelum operasi dilakukan. Bedah dilakukan dengan anastesi umum dengan pemasangan pipa endotrakeal. Tujuan prosedur bedah yaitu untuk memisahkan fistula dan menutupnya pada sisi trachea serta menyambung ujung- ujung segmen esofagus.9
IX. Penatalaksanaan Anestesia
Neonatus dengan TEF memiliki kecendrungan mengalami distensi gaster dan pneumoperitoneum. Penatalaksanaan anestesia dan bedah akan memberikan fokus utama pada ventilasi paru tanpa tanpa ventilasi dari fistula. Teknik anestesia yang digunakan meliputi intubasi trakeal sadar (awake tracheal intubation) dan menghindari penggunaan pelumpuh otot serta tekanan ventilasi positif yang berlebihan hingga fistula yang ada dapat diidentifikasi dan dikendalikan7,16. Langkah awal yang dilakukan adalah melakukan suction pada proksimal esophagus, lalu bayi akan diberikan preoksigenasi selama 3 menit dengan ventlasi spontan. Selanjutnya, dilakukan awake intubation dengan menggunakan endotrakeal tube no 3.0-3.5 mm (internal diameter) endotracheal tube dengan cuff karena cuff dapat menguntungkan untuk
8
menutup fistula. Asisten dibutuhkan untuk mendengarkan suara nafas. Intubasi biasanya dilakukan dengan memasukkan endotrakeal tube sedalam dalamnya hingga ke bronkus kanan, lalu ditarik pelan pelan kira kira 0.5-1.0 cm hingga suara nafas terdengar sama, bevel lubang tube juga diarahkan ke anterior untuk menghindari intubasi pada fistula.
Pencegahan distensi lambung dapat tercapai dengan penempatan yang tepat dari selang endotrakea, atau dengan pembuatan lubang gastrostomy terlebih dahulu pada periode preoperatif dengan anestesia lokal maupun sesaat setelah induksi dilakukan dimana hal ini akan mengurangi tekanan lambung7.
Pasien kemudian akan diposisikan lateral decubitus kiri atau kanan. Suara nafas harus diperiksa ulang untuk mendeteksi adanya endobronkial intubasi yang ditandai dengan hilangnya suara nafas pada paru kiri, sianosis, bradikardia, dan hipotensi.
Persiapan preoperatif terhadap neonatus yang akan menjalani operasi meliputi stabilisasi kondisi umum pasien. Pemberian cairan infus preoperatif haruslah adekuat guna mencegah dehidrasi dan hipoglikemia1,2. Cairan isotonik (normal saline) merupakan pilihan utama untuk mengoreksi kondisi hipovolemia, yang diikuti dengan pemberian cairan pemeliharaan yang mengandung glukosa (5% dextrose dalam ¼ normal saline) sebanyak 5 mL/kgBB/jam. Sulfas atropine ( 0,1 mg/kgbb) diberikan sebelum induksi untuk memblok tonus vagal.6,16
Pelumpuh otot diberikan setelah fistula berhasil diidentifikasi dan dilakukan ligasi, Induksi inhalasi adalah alternatif dari intubasi sadar. Setelah neonatus ter-anestesi dalam, intubasi dapat dilakukan tanpa pelumpuh otot yang diikuti dengan ventilasi tekanan positif yang ringan. Narkotik merupakan pilihan untuk agen analgesia, yang diberikan bersamaan anestesi volatile untuk pemeliharaan anestesia. Desaturasi akan terjadi saat dokter bedah menahan pengembangan paru guna guna menarik bagian distal esofagus untuk proses anastamosis. Paru perlu dikembangkan kembali guna mengembalikan saturasi ke nilai normal, hal ini dapat dilakukan dengan pemberian PEEP ( positive end expiratory pressure) atau pemberian ventilasi tekanan positif yang besar sesekali untuk pengembangan paru.16,17,18
Setelah operasi yang tanpa komplikasi maka bayi akan diberikan reverse dengan neostigmine methylsulfate (0.06 mg/kg) and atropine sulfate (0.2 mg/kg) IV dan diekstubasi dengan bersamaan melakukan suction pada trakea dan esophagus. Pasien pasien dengan penyulit preoperative sebelumnya maupun perioperative durante operasi akan dilakukan kontrol ventilasi dengan ventilasi mekanik terlebih dahulu hingga fungsi respirasi berfungsi normal kembali.16,17
9
BAB III LAPORAN KASUS
EVALUASI PRAANESTESIA Identitas Penderita
Nama : Bayi Ni Wayan Sutini No Rekam Medis : 17055781
Umur : 0 hari (28 Desember 2017) Jenis Kelamin : Perempuan
Agama : Hindu
Kebangsaan : Indonesia
Alamat : Jl. R Tanah Lot Br Beraban Kediri Tabanan Masuk Rumah Sakit : 28 Desember 2017 pkl 20 : 09 WITA
Diagnosis : Atresia esophagus tipe C + malformasi anorectal tanpa fistel Jenis Operasi : Thoracotomy + Repair Fistel + Colostomy
Tanggal operasi : 29 Desember 2017
1. Anamnesis/ heteroanamnesis
Pasien dikeluhkan keluar buih lewat mulut dan tidak keluar mekonium sejak lahir. Pasien riwayat lahir cesaria atas indikasi KPD 13 jam di RS Kasih ibu, langsung menangis lemah . Setelah lahir pasien sempat diberi air susu ibu, namun langsung dimuntahkan. Di RS Kasih ibu pasien sempat dipasang OGT tetapi tidak dapat masuk, kemudian pasien dilakukan pemeriksaan penunjang berupa Babygram dan didapatkan suspek Trakeoesofagal fistula, kemudian pasien di rujuk ke RSUP Sanglah. Pasien merupakan anak kedua dan Berat badan lahir pasien 3000 gram. Riwayat konsumsi obat obatan selama kehamilan disangkal ibu pasien, riwayat infeksi selama kehamilan juga disangkal. Riwayat antenatal care rutin di dokter spesialis kandungan setiap bulan dan dilakukan USG sebanyak tiga kali. Saat lahir, pasien dikatakan langsung menangis lemah dan ketuban berwarna jernih. Terapi saat ini di triage bedah berupa IVFD Dextose 12,5% 162
10
ml; nacl 3% 12 ml; ca glukonas 3 ml; kcl 3 ml, aminofusin 60 ml; ampicilin 185 mg tiap 8 jam; amikacin 28 mg tiap 12 jam.
Status Present
Kesadaran : ATR lemah Respirasi : 45 x / menit Nadi : 150 x / menit
Suhu Axilla : 37,1 oC Berat Badan : 3000 gram Saturasi oksigen : 97-98% room air Neonatal pain scale : 0
2. Status Fisik
1. Sistem Saraf Pusat : Normal , konjungtiva Ikterik +/+
2. Sistem Sirkulasi : bunyi jantung s1 s2 tunggal tanpa murmur
3. Sistem Respirasi : RR 48x/menit bronkovesikular tanpa ronki wheezing, retraksi subcostal
4. Sistem Hematologi : Normal
5. Sistem Gastro Intestinal : BU (+) normal, distensi (-), 6. Sistem Urogenital : buang air kecil spontan 7. Sistem Metabolik : Normal
8. Sistem Otot Rangka : Akral hangat, capillary refiil time dibawah 2 detik
3. Pemeriksaan Penunjang 1. Hematologi (28/12/2017) :
WBC 23,54 x103/µL; HGB 20,68 g/dL; HCT 63,23 %; PLT 219 x103µL
2. Faal Hemostasis (28/12/2017) :
11 3. Kimia darah (28/12/2017) :
SGOT 152,6 U/L; SGPT 18,5 U/L; alb 4,1 g/dL ; BUN 7,2 mg/dL; Na 134 mmol/L; K 4,89 mmol/L; Cl 96,4 mmol/L; GDS 41 mg/dL.
4. Thorax foto AP (28/12/2018) : Suspek Tracheoesofageal Fistula, Cor dan pulmo tak tampak kelainan
5. Foto BOF (28/12/2018) : Foto BOF tak tampak kelainan
4. Kesimpulan : Status Fisik ASA 3 MASALAH :
Permasalahan Aktual - Neonatus (1 hari)
- Kelainan VACTREL berupa Atresia esophagus type C dan malformasi anorektal tanpa fistel
- Leukositosis (WBC 23,54 x103/µL) - Transaminitis (SGOT 152,6)
- Pemanjangan Faal Hemostasis (PPT 18,1 ; APTT 37,4 : INR 1,58)
Permasalahan Potensial - Gangguan hemodinamik - Spasme - Aspirasi - Bradikardia - Desaturasi - Hipotermia - Hipoglikemia
12 5. PERSIAPAN PRAANESTESIA
Informed consent mengenai tindakan operasi dan anestesi, resiko anestesi dan rencana anestesi yang akan dilakukan dan menandatangani surat perjanjian persetujuan operasi dan anestesi
Persiapan fisik berupa puasa tetap dilanjutkan sejak awal kelahiran
Persiapan optimalisi keadaan umum pasien di ruangan (telah dilakukan oleh TS pediatri)
Persiapan darah PRC 2 kolf masing-masing 25 mL
6. MANAJEMEN ANESTESIA Pra anestesia :
Pasien disiapkan untuk dilakukan anestesi umum inhalasi dengan pemasangan pipa endotrakeal nafas kendali dengan persiapan sevoflurane, fentanyl, atrakurium, alat-alat untuk persiapan anestesi umum serta obat-obat emergensi. Di ruang persiapan :
Pukul 08.00 WITA pasien diterima masuk di ruang persiapan didalam inkubator dengan infuse line central yang telah terpasang pada brachial dextra, dilakukan pemeriksaan kelancaran infus dan pemasangan mikroburet, lalu diberi cairan Ringerfundin sesuai kebutuhan cairan perjam.
Pukul 08.30 WITA pasien didorong masuk ke kamar operasi
Di kamar operasi :
Penderita tiba di kamar operasi pukul 08.30 WITA dan dilakukan pemasangan monitor, didapatkan nadi 145-155 kali permenit, saturasi didapatkan 96%. Setelah semua alat-alat anestesi dan resusitasi serta obat-obat anestesi dan resusitasi siap, pasien diberikan preoksigenasi dengan oksigen 6 liter/menit. Pasien diberikan premedikasi berupa sulfas atropine 0,1 mg intravena pada pkl 08.40 WITA. Dilakukan pemberian ko-induksi dengan fentanyl 3 mcg secara perlahan-lahan dan Induksi dengan sevoflurane sambil tetap mempertahankan nafas spontan pasien dan sesekali dibantu dengan assisted ventilation. Tiga menit kemudian didapatkan nadi 135 x/menit dengan saturasi 97%,
13
dilakukan laringoskopi intubasi tanpa pemberian obat pelumpuh otot dengan pipa endotrakea no 2,5 tanpa cuff. Setelah dievaluasi pengembangan paru kanan dan kiri simetris, dilakukan fiksasi lalu diikuti pemasangan packing di daerah supraglotis. Pemeliharaan anestesi dengan compressed air, Oksigen, sevoflurane. Kendali nafas dilakukan dengan assisted nafas spontan dengan pemberian PEEP ( positive end expiratory pressure ) untuk mencegah kolapsnya paru. Fraksi oksigen diatur hingga mencapai target saturasi diatas 88%. Dilakukan posisi pasien durante operasi lateral dekubitus kiri. Prinsip-prinsip pencegahan hipotermia dilakukan dengan blanket warmer dan infus warmer. Dilakukan tindakan thorakotomi dan anastomose esophagus pada pkl 09.40. Operasi berlangsung selama 3 jam 30 menit dengan perdarahan (± 5 cc). Saturasi selama durante operasi didapatkan 89 – 97% dengan fraksi oksigen 50-80%. Sesaat setelah operasi berakhir, pasien diposisikan dalam keadaan supine, pasien mengalami desaturase hingga ke angka terendah 84% walaupun telah diberikan fraksi oksigen 80%, dilakukan ventilasi manual dengan pemberian PEEP, perlahan saturasi perifer naik ke 96% dengan fraksi oksigen 60%. Pasien tidak diekstubasi dan direncakan dibawa ke NICU dengan controlled ventilation. Pemeliharaan kecukupan cairan durante operasi dengan cairan kristaloid 170 ml. Produksi urin didapatkan 0,6 ml/kgbb/jam. Analgetika pasca operasi dengan fentanyl 40 mcg/24 jam via syringe pump dan metamizole 30 ml tiap 8 jam intravena. pasien dirawat pasca operasi di NICU. Pada durante operasi ditemukan atresia esophagus fistula pada bagian distal trakea dan dilakukan end to end anastomose esophagus.
14 7. Follow Up NICU Hari I Terapi Laboratorium Status fisik
SSP : DPO IVFD Dextose 12,5% 162 AGD : pH 7,37; PO2 129,3; Resp : On ventilator PCAC ml; nacl 3% 12 ml; ca PCO2 24,2 ; HCO3- 13,5 ; SO2C FiO2 60% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml, 98,6% ; BEecf -11,8 ; TCO2 14,3 SpO2 96% aminofusin 60 ml; ampicilin Kimia : BUN 30,5 ; SC 1,39 KV : Nadi 145x/menit 185 mg tiap 8 jam;
GIT : distensi – amikacin 28 mg tiap 12 UG : produksi urin : 0,3 jam, ml/kgbb/jam Fentanyl 40 mcg/24 jam; Suhu : 38,2 Metamizole 30 mg IV tiap 8
jam Atracurium 1,5 mg Hari II Terapi Laboratorium Status fisik
SSP : DPO IVFD Dextose 12,5% 153 AGD : pH 7,42 ; PO2 117,2 ; Resp : On ventilator PCAC ml; nacl 3% 24 ml; ca PCO2 27,7 ; HCO3- 17,5 ; SO2C FiO2 50% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml, 98,4% ; BEecf -7,0 ; TCO2 18,3 SpO2 96% aminofusin 90 ml; ampicilin
KV : Nadi 135x/menit 185 mg tiap 8 jam; amikacin GIT : distensi – 28 mg tiap 12 jam, UG : produksi urin : 0,2 Fentanyl 40 mcg/24 jam; ml/kgbb/jam Metamizole 30 mg IV tiap 8
Suhu : 37,8 jam
Midazolam 2 mg/jam
Albumin 0,6 ml/jam
15 Hari III
Terapi Laboratorium
Status fisik
SSP : DPO IVFD Dextose 12,5% 153 AGD : pH 7,39 ; PO2 181,2 ; Resp : On ventilator PCAC ml; nacl 3% 24 ml; ca PCO2 29,3; HCO3- 17,4 ; SO2C FiO2 40% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml, 99,3% ; BEecf - 7,5 ; TCO2 18,3 SpO2 95% aminofusin 120 ml; Kimia : Procalcitonin 24,25 ; Alb KV : Nadi 125x/menit ampicilin 185 mg tiap 8 1,9 ; Na 127 ; K 5,01 ; Cl 98,8 ; GIT : distensi – jam; amikacin 28 mg tiap 12 Ca 7,1 ; Alb 2,7
UG : produksi urin : 0,2 jam, DL : WBC 15,37 ; HB 11,09; ml/kgbb/jam Fentanyl 40 mcg/24 jam; HCT 34,31 ; PLT 10,76
Suhu : 38,3 Metamizole 30 mg IV tiap 8 jam Midazolam 2 mg/jam Albumin 0,6 ml/jam Hari IV Terapi Laboratorium Status fisik
SSP : DPO IVFD Dextose 12,5% 107 AGD : pH 7,31; PO2 126 ; PCO2 Resp : On ventilator PCAC ml; nacl 3% 24 ml; ca 38,4 ; HCO3- 19,00 ; SO2C FiO2 30% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml, 98,3% ; BEecf - 7,2 ; TCO2 20,20
SpO2 95% aminofusin 120 ml;
KV : Nadi 140x/menit ampicilin 185 mg tiap 8
GIT : distensi – jam; amikacin 28 mg tiap 12
UG : produksi urin : 0,2 jam,
ml/kgbb/jam Fentanyl 40 mcg/24 jam;
Suhu : 37,7 Metamizole 30 mg IV tiap 8 Midazolam 2 mg/jam Albumin 0,6 ml/jam
16 Hari V
Terapi Laboratorium
Status fisik
SSP : DPO IVFD Dextose 12,5% 147 AGD : pH 7,35 ; PO2 159,2 ; Resp : On ventilator PCAC ml; nacl 3% 12 ml; ca PCO2 32,6 ; HCO3- 17,6 ; SO2C FiO2 30% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml, 99,0% ; BEecf - 8,0 ; TCO2 18,6 SpO2 95% aminofusin 120 ml; Kimia : Alb 2,2
KV : Nadi 135x/menit ampicilin 185 mg tiap 8
GIT : distensi – jam; amikacin 28 mg tiap 12
UG : produksi urin : 0,3 Fentanyl 40 mcg/24 jam;
ml/kgbb/jam Metamizole 30 mg IV tiap 8
Suhu : 37,9 Midazolam 2 mg/jam Albumin 0,6 ml/jam
Hari VI
Terapi Laboratorium
Status fisik
SSP : DPO IVFD Dextose 12,5% 138 AGD : pH 6,84 ; PO2 55,90 ; Resp : On ventilator PCAC ml; nacl 3% 16 ml; ca PCO2 32,7 ; HCO3- 5,4; SO2C FiO2 30% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml ; 62,9% ; BEecf -28,4 ; TCO2 6,4 SpO2 96% cefoperazone sulbactam 185 DL : WBC 19,17 ; HB 6,61 ; KV : Nadi 145x/menit mg tiap 8 jam; amikacin 28 HCT 17,91 ; PLT 13,17
GIT : distensi – mg tiap 12 Kimia : bilirubin 18,67; bilirubin UG : produksi urin : 0,3 Fentanyl 40 mcg/24 jam; direk 15,61 ; bilirubin indirek ml/kgbb/jam Metamizole 30 mg IV tiap 8 3,06; BUN 61,0; SC 0,99 ; Na Suhu : 38,1 Midazolam 1 mg/jam 124 ; K 4,59 ; Cl 94,1 ; Alb 2,4 ;
Albumin 0,6 ml/jam Procalcitonin 55,6
Transfuse PRC 3x15 ml Faal hemostasis : PT 20,2; APTT
17 Hari VII
Terapi Laboratorium
Status fisik
SSP : DPO IVFD Dextose 12,5% 138 AGD : pH 7,28 ; PO2 140,7 ; Resp : On ventilator PCAC ml; nacl 3% 16 ml; ca PCO2 33,5 ; HCO3- 15,5 ; SO2C FiO2 30% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml ; 98,5% ; BEecf – 11,2 ; TCO2 SpO2 95% cefoperazone sulbactam 185 16,6
KV : Nadi 135x/menit mg tiap 8 jam; amikacin 28 Kimia : Na 122 ; K 8,35 ; Cl 90,5 GIT : distensi – mg tiap 12 ; Kolesterol total 35 ; HDL 4 ; UG : produksi urin : 0,2 Fentanyl 40 mcg/24 jam; LDL 3 ; TG 61 ; Ca 8,6 ; GDS 10 ml/kgbb/jam Metamizole 30 mg IV tiap 8 DL : WBC 58,45 ; HB 6,16 ; Suhu : 38,3 Albumin 0,6 ml/jam HCT 18,05 ; PLT 14,57
Transfuse PRC 3x15 ml Faal hemostasis : PT 45,9 ; APTT
Transusi TC 2x30 ml 64,7 ; INR 5,03
Hari VIII
Terapi Laboratorium
Status fisik
SSP : DPO IVFD Dextose 12,5% 138 AGD : pH 7,15; PO2 56,4; PCO2 Resp : On ventilator PCAC ml; nacl 3% 16 ml; ca 37,8; HCO3- 13,00 ; SO2C FiO2 50% RR 40 Peep 6 glukonas 3 ml; kcl 3 ml ; 81,0% ; BEecf – 15,80 ; TCO2 SpO2 94% cefoperazone sulbactam 185 14,2
KV : Nadi 120x/menit mg tiap 8 jam; amikacin 28
GIT : distensi – mg tiap 12
UG : produksi urin : 0,15 Fentanyl 40 mcg/24 jam;
ml/kgbb/jam Metamizole 30 mg IV tiap 8
Suhu : 38,7 Albumin 0,6 ml/jam Transfuse PRC 3x15 ml Transusi TC 2x30 ml
18 Hari IX :
Pkl 09.00 WITA pasien ditemukan dalam desaturasi 50% dan bradikardia 40x/menit, telah dilakukan resusitasi selama 30 menit namun pasien meninggal pkl 09.30 WITA.
19
BAB IV PEMBAHASAN
Atresia diartikan sebagai kelainan kongenital berupa tidak adanya pembukaan normal dari suatu saluran di tubuh. Fistula berarti hubungan abnormal antara dua struktur epitelial pada tubuh. Atresia esofagus dan fistula trakeoesofageal merupakan kelainan kongenital yang dicirikan dengan formasi yang tidak lengkap dari tubuler esofagus atau adanya hubungan yang abnormal antara esofagus dan trakhea.
Pemeriksaan radiologi memiliki peran penting dalam mendiagnosis atresia esofagus, menegaskan atresia esofagus dengan fistula atau tanpa fistula dan mendiagnosis anomali lainnya yang terkait dengan VACTERL. Pemeriksaan pertama yang dilakukan adalah foto thorax proyeksi AP dan lateral serta foto abdomen proyeksi AP atau foto babygram. Dipastikan leher dan trakea terlihat baik. Kantong proximal esofagus tampak terisi udara atau sekresi yang tampak sebagai massa di posterior trakea, melengkung di anterior trakea. Jika terdapat hubungan antara trakea dan esofagus, maka lambung akan terisi udara. Jika tidak terdapat hubungan maka sistema usus tak terisi udara. Lima persen bayi dengan atresia esofagus memiliki kelainan lainnya yang melibatkan jantung, sistema usus, vertebra yang juga dapat terlihat pada pemeriksaan foto polos.
Pada kasus ini bayi berusia 0 hari dengan kecurigaan atresia esofagus dengan fistula proksimal dan distal. keluar buih lewat mulut dan tidak keluar mekonium sejak lahir. Pasien riwayat lahir cesaria atas indikasi KPD 13 jam di RS Kasih ibu, langsung menangis lemah. Setelah lahir pasien sempat diberi air susu ibu, namun langsung dimuntahkan. Di RS Kasih ibu pasien sempat dipasang OGT tetapi tidak dapat masuk, kemudian pasien dilakukan pemeriksaan penunjang berupa Babygram dan didapatkan suspek Trakeoesofagal fistula.
Menentukan klasifikasi atresia esofagus yang mungkin adalah tipe A, tipe B, tipe C dan tipe D. Tipe E dapat disingkirkan karena pada tipe ini selang nasogastrik dapat melewati esofagus dan berada di gaster. Pada tipe F selang masih mungkin melewati stenosis hingga ke gaster. Ujung dari selang nasogastrik yang baik dalam menilai atresia esofagus adalah ujung dalam posisi melingkar. Kemudian di nilai adanya udara di dalam gaster. namun pada klinis didapatkan nilai saturasi perifer room air 94-96% sehingga tipe atresia esofagus yang mungkin adalah tipe C dan tipe D.
20
Atresia esofagus tipe C angka kejadiannya paling sering dibanding tipe lainnya. Gambaran foto polos akan tampak selang nasogastrik tidak dapat masuk ke lambung dan tampak lambung terisi udara. Tidak didapatkan gambaran aspirasi pneumonia. Dengan menganalisa foto polos dapat menentukan tipe dari atresia esofagus dengan tepat. Pada kasus ini didapatkan proyeksi nasogastric tube setinggi Thorakal 3 hal ini sesuai dengan adanya kemungkinan tipe atresia esophagus tipe C atau tipe D. tetapi karena dari gambaran thorak tidak didapatkan gambaran aspirasi pneumonia tetapi klinis menunjukkan adanya gejala distress nafas maka belum dapat dipastikan tipe C atau D.
Beberapa kesulitan ditemukan selama manajemen anestesi termasuk ventilasi yang tidak efektif karena pipa endotrakea ditempatkan di fistula, dilatasi lambung, komorbid penyakit kelaianan kongenital lainnya terutama jantung dan aspirasi paru sebelumnya. Manajemen anestesi berfokus pada ventilasi paru paru tanpa ventilasi fistula. Prinsip ventilasi pada pasien ini adalah dengan memberikan frekuensi pernafasan yang sedikit lebih tinggi dengan volume tidal yang lebih kecil. Hal ini agar ventilasi semenit tetap tercapai sesuai kebutuhan tanpa memberikan tekanan yang berlebih sehingga tidak menghalangi pandangan lapangan operasi operator. Teknik ini meliputi intubasi trakea dan menghindari pelumpuh otot dan ventilasi positif yang berlebihan sampai fistel terkoreksi seperti yang dikerjakan pada pasien ini. Pada pasien ini pasien diberikan sungkup oksigen 100% dengan mempertahankan nafas spontan dan ventilasi tekanan positif diberikan minimal karena distensi lambung akan memperberat kompresi paru ipsi maupun kontralateral. Intubasi dilakukan tanpa pemberian pelumpuh otot. pasien diinduksi dengan sevoflurane hingga terhipnosis maka sebelum induksi pasien telah dipremedikasi dengan sulfas atropine untuk menekan respon vagal. Induksi anestesia pada pasien ini dilakukan dengan obat anestesi inhalasi sevoflurane pada konsentrasi 2,5 % sesuai dosis konsentrasi pasien infant. Induksi pada pasien pediatrik lebih baik menggunakan agen inhalasi dikarenakan ventilasi semenit yang tinggi sehingga distribusi obat akan lebih baik serta klirens yang cepat karena melalui proses difusi di paru. Sevoflurane dipilih karena tidak merangsang peningkatan produksi sekresi saluran nafas, sehingga tidak semakin memperbesar kemungkinan terjadinya aspirasi pada pasien ini.
Kontrol nafas dipertahankan hingga target saturasi diatas 94%, pada pasien ini saturasi ditargetkan saturasi diatas 88% dikarenakan dengan modal saturasi 94-96% room air kemungkinan telah terjadi pneumonia aspirasi pada pasien. Pemberian cairan infus sebaiknya
21
diberikan cairan yang mengandung glukosa, namun pada pasien ini diberikan kristaloid dengan pertimbangan kristaloid merupakan cairan utama untuk resusitasi pada durante operasi, terutama pada operasi dengan insensible water loss yang besar yaitu gastrointestinal..1,6 Operasi ini dilakukan dengan posisi lateral dekubitus kiri melalui torakotomi di celah iga keempat kanan. Waktu yang dibutuhkan untuk pembedahan kurang lebih 2-4 jam dengan perkiraan perdarahan 10 ml/kg. Pasca operasi pasien akan dirawat di ruang neonatal intensif care.
Hipotermia akan meningkatkan konsumsi oksigen, maka temperature lingkungan dihangatkan hingga 30 -40 celcius karena neonates sangat berisiko terjadi hipotermia. Nyeri juga dapat meningkatkan konsumsi oksigen, penatalaksaan pasien ini sudah tepat dengan pemberian blanket warmer, infus warmer dan memasang monitor suhu. Untuk penanganan nyeri dipilih penggunaan opioid fentanyl untuk mengurangi rangsangan simpatis. Fentanyl merupakan analgetik opioid pilihan karena fentanyl tidak menurunkan aliran darah ke hepar atau menurunkan suplai oksigen jika diberikan dengan dosis yang sedang.
Selama operasi paru akan diretraksi untuk memudahkan lapangan pandang operasi. Hal ini menyebabkan desaturasi terutama bila paru dependen memiliki fungsi yang kurang optimal. Jika pasien tidak mentolerir manipulasi operator, maka penghentian sementara operasi dibutuhkan untuk mengembalikan ventilasi dan oksigenasi. Pada pasien ini, desaturasi terjadi saat pasien diposisikan ke supine, hal ini dapat terjadi karena terjadi atelectasis pada paru dependen, hal ini dapat diantisipasi dengan pemberian PEEP pada pasien.
Monitor seperti elektrokardiogram, saturasi oksigen, end tidal CO2 dan temperature harus dipasang. Stetoskop precordial diletakkan disebelah kiri untuk memastikan dan monitoring suara nafas dan adanya kenungkinan pipa trakea tergeser selama operasi. Pada kasus dimana bronkoskopi tidak dikerjakan, maka untuk konfirmasi pipa trakea dapat digunakan cara lain yaitu setelah induksi intubasi mainstream kanan lalu diikuti withdrawal perlahan pipa trakea hingga suara nafas terdengar disisi kiri, teknik ini yang dikerjakan pada pasien. Pada pasien dengan fistel, pipa dengan cuff memiliki keuntungan untuk menutup fistula, tetapi pada kasus ini dikarenakan keterbatasan alat, maka tidak dikerjakan. Bevel lubang pipa tetap diarahkan ke sisi anterior untuk menghindari intubasi pada fistula.
Pada post operasi, pertimbangan untuk dilakukan ekstubasi harus dipikirkan secara matang. Pada pasien yang dilakukan ekstubasi sekitar 30% akan mengalami reintubasi untuk membersihkan secret, dan trakeomalasia yang dapat menyebabkan obstruksi jalan nafas. Pada
22
pasien ini dipilih kontrol ventilasi terlebih dahulu mengingat kemungkinan telah terjadi pneumonia aspirasi sebelumnya mengingat modal saturasi room air dibawah 95%. Hal ini juga dilakukan untuk menghindari dan mengamankan jalan nafas jika terjadi komplikasi seperti trakeomalasia dan kebocoran anastomose.
23
BAB V KESIMPULAN
Seorang bayi laki laki, 0 hari datang kerumah sakit dengan keluar buih lewat mulut dan tidak keluar mekonium sejak lahir. Pasien riwayat lahir cesaria atas indikasi KPD 13 jam di RS Kasih ibu, langsung menangis lemah . Setelah lahir pasien sempat diberi air susu ibu, namun langsung dimuntahkan. Di RS Kasih ibu pasien sempat dipasang OGT tetapi tidak dapat masuk, kemudian pasien dilakukan pemeriksaan penunjang berupa Babygram dan didapatkan suspek Trakeoesofagal fistula. Pasien didiagnosis dengan atresia esophagus dengan fistula distal dan proksimal. Koreksi anastomse pada pasien ini merupakan tantangan yang besar bagi seorang anesthesiologist. Manajemen anestesi yang baik menggunakan teknik sleep non apnea tanpa pelumpuh otot dan mempertahankan nafas spontan dengan assisted ventilation dapat menjadi pilihan pada kasus ini. Operasi berlangsung lancar dengan hemodinamik stabil durante operasi.
Pasien meninggal setelah perawatan hari ke-9 karena pneumonia yang semakin memberat. Penangan Pneumonia pada neonatus memerlukan kemampuan neonatal intensive care yang komprehensif, dimana harus adanya kerjasama antara Konsultan Anestesia Pediatri dengan TS Pediatri konsultan PICU dan TS Bedah Anak agar pasien pasien kritis post end to end anastomose esophagus dapat bertahan hidup mengingat Berdasarkan klasifikasi spitz untuk mengetahui tingkat kelangsungan hidup berdasarkan berat badan lahir dan kelainan kardiovaskular pada Grup 1 bila berat badan lahir > 1500 gram tanpa kelainan kardiovaskular tingkat mortalitas hanya 3%.
24
DAFTAR PUSTAKA
1. Boia ES. Mittal A. Esophageal atresia and tracheoesopahgeal malformation. Jurnalul Pediatrului. 2005; 8: 41-9.
2. Spitz L. Oesophageal atresia. Orphanet Journal of Rare Disease. 2007; 2: 24.
3. Tandon RK. Sharma S. Shinha SK. Esophageal atresia: factors influencing
survival-experience at Indian tertiary center. Journal Indian Association Pediatric Surgery. 2008; 13: 1-6.
4. Bambini DA. Tracheoesophageal Fistula and Esophageal Atresia. In: Arensman RM,
Bambini DA, Almond PS, editors. Pediatric surgery. Landes Bioscience; 2000. pp 318-24.
5. Beale P. Lakho K. Oesophageal atresia. Available from : www.global-help.org/.../books/help_pedsurgeryaf
6. Viswanatha B. Esophagus Anatomy. Medscape (Updated: Oct 14,2011, Cited: 2013 Nov 23). Available from: http://emedicine.medscape.com/article/1948973-overview
7. Johnson PR. Oesophageal atresia. Infant. 2005; 1: 163-7.
8. Clark DC. Esophageal Atresia and Tracheoesophageal Fistula. American Family Physician (Updated: Feb 15,1999, Cited: 2013 Nov 23). Available from :
http://www.aafp.org/afp/1999/0215/p910.html.
9. Hollwarth M. Esophageal Atresia and Tracheoesophageal Fistula. In: Puri P, Hollwarth M, editors. Pediatric surgery. Springer-Verlag Berlin Heidelberg; 2009. pp 329-338.
10. Gupta KA. Guglani B. Imaging of congenital anomalies of the gastrointestinal tract.
Indian Journal Pediatric. 2005; 72 (5) : 403-14.
11. Berocal T. Tores I. Guiterezz J. Congenital anomaly of the upper gastrointestinal tract.
Radiographic; 1999: 855-72.
12. Vogel S. Paediatric gastrointestinal radiology. Auckland Distric Health Board. 2012; 1-7.
13. Serrao E. Santos A. Gaivao A. Congenital esophageal stenosis: a rare case of dysphagia.
Journal of Radiology Case Report. 2010; 4(6): 8-14.
14. Broemling N, Campbell F. Anesthetic management of congenital tracheoesophageal
25
15. Robins et al. Anesthetic Management of Acquired Tracheoesophageal Fistula : A Brief
Report. Anesthesia & Analgesia : October 2001 p 903-905
16. Gayle et al. Anesthetic Considerations For The Neonate with Tracheoesophageal Fistula.
M.E.J. Anesth 19 (6) 2008.
17. Diego MG, Manolo RL. Anesthetic management of Esophageal Atresia Tipe III with Tracheoesophageal Fistula in Premature Infant without Invasive Monitoring : A Case Report.. 2015. Journal of Anesthesia & Critical Care 2(4) : 00063.
18. Wong et al. Airway and Ventilatory Management Options in Congenital Tracheoesophageal Fistula Repair. 2015. Journal of Cardiothoracic and vascular anesthesia. April : pp 515 – 520