BAB 2
TINJAUAN PUSTAKA
2.1 Lipoprotein
2.1.1 Definisi Lipoprotein
Lipoprotein adalah berbagai jenis kompleks lipid-protein yang
berfungsi sebagai transport lipid di dalam darah. Partikel lipoprotein terdiri
dari inti trigliserida atau ester kolesterol berbentuk bulat hidrofobik yang
dikelilingi satu lapisan fosfolipid, kolesterol, dan apolipoprotein yang
amfipatik. (Dorland, 2011).
2.1.2 Jenis-Jenis Lipoprotein
Lipoprotein di dalam tubuh terbagi dalam beberapa jenis berdasarkan
densitasnya dan fungsinya, yaitu: (tabel 1)
1. Kilomikron
2. Very Low Density Lipoprotein (VLDL).
3. Intermediate Density Lipoprotein (IDL).
4. Low Density Lipoprotein (LDL).
Tabel 2.1. Jenis lipoprotein dalam plasma normal
Lipoprotein Fungsi fisiologis
Komponen (%)
endogen dari hepar ke
jaringan
60 20 14 6 B-100, II, C-III, E
IDL Merupakan bagian dari
metabolisme VLDL 20 40 22 18 B-100, E
LDL Transport kolesterol dari
hepar ke jaringan 7 50 22 21 B-100
HDL Transport kolestrol dari
jaringan ke hepar 5 25 26 44 A-1, A-II, A-IV
TG, Trigliserida; Ch, Cholesterol; Pl, Phospholipid; Pr, Protein. (Kwan et al, 2007)
2.1.3 Metabolisme Lipoprotein
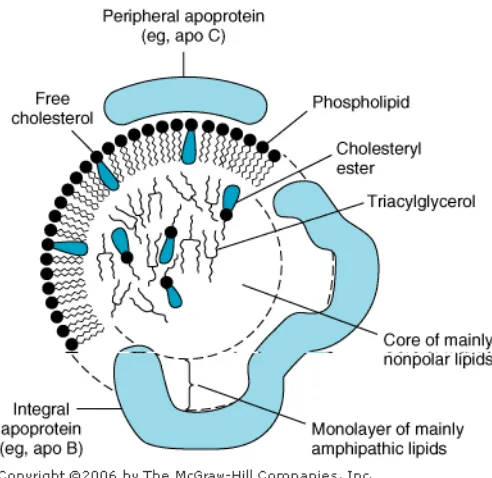
Lipoprotein terdiri atas inti non-polar yang dibentuk oleh triasilgliserol
dan ester kolesterol dan dikelilingi oleh selapis fosfolipid amfipatik dan
kolesterol. Bagian protein pembentuk lipoprotein disebut apolipoprotein atau
apoprotein. Terdapat 4 jenis utama apolipoprotein yaitu apo A, B, C, dan E.
Tiap lipoprotein dapat tersusun oleh satu atau lebih apolipoprotein.
Contohnya pada HDL, apolipoprotein utamanya adalah apo A, sedangkan
pada LDL yang utama adalah apo B-100 yang juga ditemukan pada VLDL.
Gambar 2.1. Struktur Lipoprotein (Murray et al, 2006)
Apolipoprotein mempunya beberapa fungsi, yaitu:
1. Dapat membentuk struktur dari lipoprotein. Contoh: Apo B
2. Dapat menjadi kofaktor enzim. Contoh: Apo C-II kofaktor enzim
dari lipoprotein lipase, Apo A-1 kofaktor lechitin yang merupakan
kolesterol acyltransferase, dll.
3. Dapat bertindak sebagai ligand untuk interaksi dengan reseptor
lipoprotein di jaringan. Contoh: Apo B-100 dan Apo E sebagai
ligand untuk reseptor LDL, Apo A-1 untuk reseptor HDL, dll.
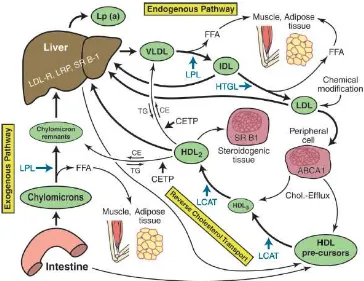
Metabolisme Lipoprotein terdiri dari 2 jalur yaitu jalur eksogen dan
jalur endogen. Pada jalur eksogen, kilomikron membawa lipid yang diserap di
usus melalu sirkulasi sistemik. Selanjutnya kilomikron akan dikatabolisme
oleh enzim Lipoprotein Lipase (LPL) dan menghasilkan asam lemak bebas
yang akan diserap oleh hepar, otot, dan jaringan adiposa. Kilomikron yang
telah dikatabolisme tadi telah berkurang ukurannya dan disebut sebagai
kilomikron sisa yang akhirnya akan dibawa ke hepar oleh LDL. (Kwan et al,
Pada jalur endogen, hepar akan membuat dan mensekresikan VLDL
yang akan membawa trigliserida dari hepar ke jaringan perifer. VLDL
akhirnya akan dihidrolisa oleh LPL dan menghasilkan asam lemak bebas
yang akan diserap oleh otot dan jaringan adiposa dan VLDL tadi akan
menjadi IDL karena ukurannya yang berkurang. IDL dapat langsung kembali
ke liver atau dihidrolisa lagi menjadi LDL oleh Hepatic Trygliceride Lipase
(HTGL). LDL yang terbentuk pada proses ini sudah tidak memiliki kadar
trigliserida sebanyak IDL maupun VLDL, namun tetap memiliki kadar
kolesterol yang cukup tinggi. (Kwan et al, 2007).
LDL utamanya membawa kolesterol ke hepatosit, tapi juga dapat
membawa kolesterol ke jaringan. LDL di serap kembali oleh hepar melalui
receptor LDL dengan bantuan apo B-100 yang dikandungnya. Proses ini
dapat menyerap 60-80% dari kadar LDL yang ada dalam plasma. Sisanya
akan diserap melalui reseptor spesifik lain seperti LDL Receptor-Related
Protein (LRP) maupun reseptor scavenger. LDL yang telah teroksidasi
(ox-LDL) masih dapat diserap oleh reseptor scavenger di makrofag maupun di sel
otot polos dari pembuluh darah. Ketika makrofag sudah penuh dengan ester
kolesterol, akan terbentuk foam cell yang merupakan salah satu tahap
perkembangan atherosklerois. LDL yang sudah kehilangan sebagian besar
lipidnya, akan berubah menjadi small dense LDL (sdLDL) yang mempunyai
afinitas lebih rendah terhadap reseptor LDL namun lebih rentan terhadap
oksidasi sehingga dibersifat lebih atherogenik dibanding LDL dengan ukuran
partikel lebih besar. (Kwan et al, 2007).
HDL berperan dalam membawa kolesterol dari jaringan kembali ke
hepar. HDL yang disintesis oleh hepar dan intestinal masih berupa prekursor
HDL berbentuk disc-shaped. Prekursor HDL dapat menyerap asam lemak
bebas dari membran sel dengan bantuan ATP Binding Cassette Transporter 1,
Apo A-1, dan Apo A-IV. Apo A-1 juga akan mengaktifkan enzim
Lechitin:Cholesterol Acyltransferase (LCAT) yang akan mengesterifikasi
kolesterol bebas sehingga membuat transport kolesterol lebih efisien.
Selanjutnya HDL3 akan menerima kolesterol dari Scavenger Reseptor B1
(SR-B1), kolesterol ini kemudian akan di esterifikasi oleh LCAT, dan
membentuk HDL2 yang densitasnya lebih rendah dan ukuran partikelnya
lebih besar. Kemudian HDL2 akan mengalami tiga jalur pemrosesan.
1. HDL2 yang memiliki banyak Apo E akan diambil oleh hepar
melalui reseptor LDL.
2. Ester kolesterol yang terakumulasi dalam HDL2 dapat diambil
langsung oleh SR-B1. Reseptor ini terutama terdapat di hepar dan
di jaringan steroidogenik non plasental.
3. Ester kolesterol dari HDL2 akan dipindahkan oleh cholesteryl ester
transfer protein menuju ke lipoprotein lain yang kaya akan
trigliserida. (Kwan et al, 2007).
2.2 Diabetes Mellitus Tipe 2
2.2.1 Definisi Diabetes Mellitus Tipe 2
Diabetes Mellitus tipe 2 merupakan sekelompok kelainan yang ditandai
adanya resistensi insulin, sekresi insulin yang tidak adekuat, dan
meningkatnya produksi dari glukosa (Powers, 2005).
2.2.2 Kriteria Diagnostik Diabetes Mellitus Tipe 2
Menurut American Diabetes Association (2004), kriteria diagnostik
untuk Diabetes Mellitus adalah sebagai berikut:
1. HbA1C ≥ 6.5%.
2. Kadar gula darah (KGD) puasa ≥ 126 mg/dL (11.1mmol/L). Puasa
dilakukan selama minimal 8 jam sebelum tes dilakukan.
3. KGD 2 jam setelah dilakukan tes toleransi glukosa oral (TTGO)
atau setelah makan ≥ 200 mg/dL. TTGO dilakukan menggunakan
75g glukosa anhidrat yang dilarutkan dalam air.
4. Pada pasien dengan gejala klasik hiperglikemia (poliuria, polidipsia,
polifagia), KGD sewaktu (random) ≥ 200 mg/dL.
Diagnosa ditegakkan berdasarkan kriteria diatas yang dilakukan
pemeriksaan berulang pada hari yang berbeda untuk memastikan pasien
2.2.3 Faktor Resiko Diabetes Mellitus tipe 2
Faktor resiko dari diabetes menurut American Diabetes Association
pada tahun 2004 dapat dilihat pada tabel berikut :
Tabel 2.2. Faktor Resiko Diabetes Mellitus Tipe 2
1. Riwayat keluarga penderita diabetes (orang tua atau saudara).
2. Obesitas (IMT ≥ 25 kg/m2).
3. Kebiasaan inaktifitas fisik.
4. Ras.
5. Riwayat diagnosa gula darah puasa terganggu atau toleransi glukosa
terganggu sebelumnya.
6. Riwayat diabetes gestasional atau riwayat melahirkan bayi > 4kg.
7. Hipertensi (Tekanan darah ≥ 140/90 mmHg).
8. Kadar HDL plasma ≤ 35 mg/dL (0.90 mmol/L) dan/atau kadar
trigliserida ≥ 250 mg/dL (2.82 mmol/L).
9. Riwayat menderita Polycystic Ovary Syndrome atau Acanthosis
Nigricans.
10. Riwayat penyakit vaskular.
2.2.4 Patofisiologi Diabetes Mellitus Tipe 2
Pada Diabetes Mellitus tipe 2, terdapat 3 kelainan patofisiologis, yaitu:
sekresi insulin yang terganggu, resistensi insulin, dan produksi glukosa
hepatik yang berlebih. Obesitas (terutama obesitas sentral) sangat sering
ditemukan pada kasus DM tipe 2. Sel adiposit menghasilkan sejumlah produk
biologis seperti leptin, TNF-α, asam lemak bebas, resistin, dan adiponektin
yang memodulasi sekresi insulin, kerja insulin, dan berat badan yang
berakibat terjadinya resistensi insulin. Pada tahap awal, hasil tes toleransi
glukosa akan tetap normal meskipun terjadi resistensi insulin karena terjadi
kompensasi oleh sel beta pankreas yang akan memproduksi insulin lebih
banyak. Semakin lama resisten dan hiperinsulinemia terjadi, sel beta pankreas
tidak mampu lagi untuk memproduksi insulin sehingga semakin lama insulin
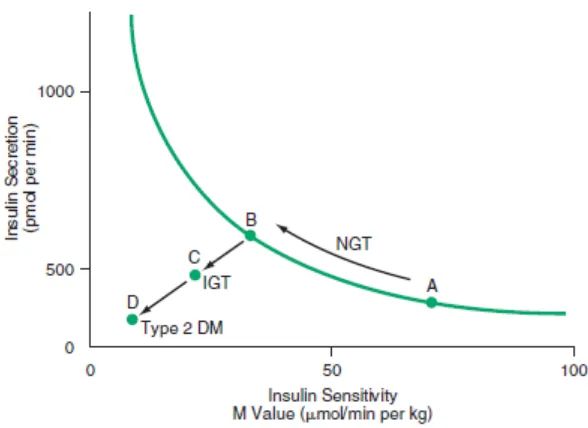
Gambar 2.3. Perubahan metabolik saat perkembangan DM tipe 2. Pada saat seseorang menjadi semakin resisten terhadap insulin (dari titik A ke titik B), sekresi insulin akan meningkat. Kegagalan kompensasi dengan cara meningkatkan sekresi insulin terjadi pada Impaired Glucose Tolerance (IGT, point C) atau toleransi glukosa terganggu dan juga pada DM tipe 2 (point D). NGT, Normal Glucose Tolerance; IGT, Impaired Glucose Tolerance. (Powers, 2005)
2.2.4.1 Resistensi Insulin
Menurunnya kemampuan insulin untuk bekerja pada jaringan
merupakan fitur yang menonjol dari DM tipe 2 dan terjadi akibat
pengaruh genetik dan obesitas. Resistensi insulin menyebabkan
menurunnya penggunaan glukosa oleh jaringan yang memiliki reseptor
insulin hingga 30-60% juga meningkatkan pengeluaran glukosa oleh
hepar yang akhirnya akan menyebabkan hiperglikemia.
Pengeluaran glukosa yang meningkat akan menyebabkan
meningkatnya kadar gula darah puasa sedangkan menurunnya
penggunaan glukosa oleh jaringan akan meningkatkan kadar gula darah
2 jam post-prandial. Mekanisme molekuler terjadinya resistensi insulin
pada DM tipe 2 sampai saat ini masih belum jelas, namun diduga
terjadinya defek pada enzim phosphatidylinositol-3-kinase
(PI-3-kinase) yang akhirnya akan mengurangi translokasi dari GLUT4 yang
Ada teori lain yang mengungkapkan bahwa meningkatnya kadar
asam lemak bebas, yang merupakan fitur utama dari obesitas, juga
berkontribusi terhadap patogenesis DM tipe 2. Asam lemak bebas dapat
mengganggu penggunaan glukosa di otot skeletal, meningkatkan
produksi glukosa oleh liver, dan mengganggu fungsi sel beta pankreas
yang memproduksi insulin. (Powers, 2005).
2.2.4.2 Sekresi Insulin Terganggu
Sekresi insulin berkaitan dengan terjadinya resistensi insulin
(gambar 2.3). pada DM tipe 2, sekresi insulin meningkat sebagai respon
terhadap resistensi insulin untuk menjaga kadar gula darah tetap
normal. Awalnya, defek dari kelenjar sekretori insulin masih ringan dan
masih berespon terhadap stimulasi sekretorik dari zat non-glukosa
seperti arginin. Akhirnya, defek sekretorik meningkat hingga insulin
yang dihasilkan tidak lagi adekuat untuk menjaga kadar gula darah.
Penyebab terjadinya sekresi insulin yang berkurang pada DM tipe
2 masih belum jelas, diperkirakan defek pada genetik, yang juga
berhubungan dengan resistensi insulin, menyebabkan kegagalan dari sel
beta pankreas. Pengaruh perubahan metabolik (glucose toxicity) pada
DM juga dapat berdampak negatif terhadap fungsi pankreas yang
menyebabkan hiperglikemia bertambah parah. Peningkatan kadar asam
lemak bebas (lipoptoxicity) dan makanan belemak juga dapat
menyebabkan penurunan fungsi pankreas. (Powers, 2005).
2.2.4.3 Meningkatnya Produksi Glukosa Hepatik
Pada DM tipe 2, resistensi insulin pada hepar menunjukkan
kegagalan dari hiperinsulinemia untuk menekan glukoneogenesis yang
akhirnya akan menyebabkan hiperglikemia puasa dan menurunnya
2.2.5 Komplikasi Diabetes Mellitus
Menurut Powers dalam Kasper (2005), komplikasi DM dapat dibagi
menjadi komplikasi akut dan kronik. Komplikasi akut adalah ketoasidosis
diabetik (DKA) dan Hyperglycemic Hyperosmolar State (HHS). Yang
membedakan antara DKA dan HHS adalah pada HHS tidak terjadi perubahan
pH darah sedangkan pada DKA terjadi perubahan pH darah menjadi lebih
asam. Sedangkan komplikasi kronik dapat dibagi lagi menjadi komplikasi
mikrovaskular dan makrovaskular. Komplikasi mikrovaskular antara lain:
1. Mata : Retinopati dan macular edema
2. Saraf : Neuropati sensori, motorik, dan otonom
3. Ginjal : Nefropati
Komplikasi makrovaskular antara lain:
1. Penyakit arteri koroner.
2. Penyakit vaskular perifer.
3. Penyakit serebrovaskular.
Selain komplikasi mikrovaskular dan makrovaskular terdapat juga
komplikasi jenis lain yang tidak dapat digolongkan menjadi kedua jenis
diatas, yaitu:
1. Gastrointestinal : Gastroparesis, diare.
2. Genitourinari : Uropati, disfungsi seksual.
3. Dermatologi : Ulkus diabetik, gangren.
4. Infeksi.
5. Katarak.
6. Glaukoma.
2.3 Dislipidemia
2.3.1 Definisi dislipidemia
Dislipidemia merupakan suatu kelainan dari metabolisme lipoprotein
yang ditandai dengan peningkatan atau penurunan fraksi lipid dalam plasma.
meningkatnya kadar LDL dan trigliserida dan menurunnya kadar HDL. Kadar
profil lipid pada orang normal tanpa riwayat penyakit lain menurut A.D.A.M
(2013) adalah:
• Kadar HDL > 50 mg/dL.
• Kadar LDL 70-130 mg/dL.
• Kolesterol total < 200 mg/dL.
• Kadar Trigliserida 10 – 150 mg/dL.
2.3.2 Etiologi Dislipidemia
Etiologi dari dislipidemia terbagi menjadi 2 jenis yaitu etiologi primer
dan sekunder. Etiologi primer disebabkan adanya mutasi genetik yang
menyebabkan berlebihnya produksi dari trigliserida dan LDL atau adanya
defek dari metabolisme trigliserida dan LDL atau kurangnya produksi dari
HDL atau meningkatnya metabolisme dari HDL. Etiologi primer antara lain:
• Familial Hypercholesterolemia
• Familial Defective Apo B-100
• PCSK9 gain of function mutations
• Polygenic Hypercholesterolemia
• Lipoprotein Lipase Deficiency
• Apo C-II Deficiency
• Familial Hypertiyglyceridemia
• Familial Combined Hyperlipidemia
• Familial Dysbetalipoproteinemia
• Primary Hypoalphalipoproteinemia
• Familial Apo A/Apo C-III Deficiency/Mutation
• Familial LCAT Deficiency
• Fisheye Disease
Sedangkan etiologi sekunder disebabkan oleh gaya hidup seperti banyak
makan berlemak, obesitas, konsumsi alkohol, merokok, serta akibat lain
seperti diabetes mellitus, penyakit ginjal kronis, hipotiroidism, sirosis bilier
primer, konsumsi obat tertentu seperti thiazide, β-blocker, retinoid, obat anti retroviral, estrogen, progestin, dan steroid (Goldberg, 2013). Distribusi lemak
juga memiliki pengaruh terhadap terjadinya dislipidemia. Menurut Howard et
al pada tahun 2003, seseorang dengan deposit lemak yang berlebih di daerah
abdomen (obesitas sentral) mempunyai resiko lebih besar mengalami
resistensi insulin dibandingkan dengan orang yang lemaknya tersebar di
seluruh tubuh. Resistensi insulin yang terjadi menyebabkan terganggunya
aktivitas dari lipoprotein lipase yang merupaka enzim yang berperan dalam
metabolisme lipoprotein. Obesitas sentral ditandai dengan meningkatnya
ukuran lingkar pinggang dimana pada laki laki > 90cm dan pada perempuan >
80cm.
2.3.3 Dislipidemia pada Diabetes Mellitus tipe 2
Pasien DM tipe 2 biasanya mengalami dislipidemia akibat
hiperinsulinemia dan resistensi insulin yang terjadi. Kedua hal tersebut
mempunya beberapa efek pada metabolisme lipid, yaitu:
1. Menurunnya aktivitas lipoprotein lipase sehingga menyebabkan
menurunnya katabolisme kilomikron dan VLDL.
2. Meningkatkan pelepasan asam lemak bebas dari jaringan adiposa.
3. Meningkatkan sintesis asam lemak bebas di hepar.
4. Meningkatkan produksi VLDL di hepar.
Dislipidemia yang terjadi pada DM tipe 2 adalah meningkatnya kadar
trigliserida plasma akibat meningkatnya kadar VLDL dan lipoprotein sisa,
meningkatnya LDL dan menurunnya kadar HDL.
Dislipidemia pada DM erat kaitannya dengan meningkatnya resiko
komplikasi kardiovaskular akibat hiperglikemia dan hiperlipidemia. Menurut
ADA dan American Heart Association, pasien DM harus mengontrol kadar
laki dan > 50 mg/dL pada perempuan, serta trigliserida < 100 mg/dL untuk