BAB 2
TINJAUAN PUSTAKA
2.1 Stroke Iskemik
2.1.1 Definisi Stroke Iskemik
Stroke didefinisikan oleh WHO tahun 1986 sebagai tanda-tanda klinis yang berkembang cepat akibat gangguan fungsi otak secara fokal maupun global yang dapat menyebabkan kematian atau kecacatan yang menetap selama 24 jam atau lebih, tanpa penyebab lain selain gangguan vaskular (Kelompok Studi Serebrovaskuler & Neurogeriatri PERDOSSI, 1999).
Stroke Iskemik merupakan tanda klinis hilangnya fungsi neurologis otak secara tiba-tiba akibat terbatas atau terhentinya sirkulasi darah terhadap area pada otak (Jauch, Edward C., et al. 2015).
2.1.2 Epidemiologi Stroke
Stroke termasuk salah satu dari sepuluh penyakit penyebab kematian teratas di dunia. Berdasarkan laporan terbaru WHO terdapat 6,7 juta kematian terjadi akibat stroke dari total kematian yang disebabkan penyakit tidak menular (WHO, 2014).
Pada profil statistik WHO yang diperbaharui pada Januari 2015, stroke merupakan salah satu penyebab kematian dan kecacatan yang utama di Indonesia. Pada tahun 2012 terdapat 328.500 kematian akibat stroke di Indonesia. Laporan
ini sejalan dengan Hasil Riset Kesehatan Dasar yang menunjukkan terjadi peningkatan prevalensi stroke di Indonesia berdasarkan wawancara jawaban
responden yang pernah didiagnosis tenaga kesehatan dan gejalanya meningkat dari 8,3 per1000 di tahun 2007 menjadi 12,1 per1000 di tahun 2013 (Riskesdas, 2013).
Stroke hemoragik merupakan 20% kasus dari semua stroke. Sementara jenis yang tersering didapatkan adalah stroke iskemik, yaitu sekitar 80% dari semua stroke (Martono dan Kuswardani, 2009).
2.1.3 Etiologi Stroke Iskemik
Stroke iskemik disebabkan oleh peristiwa terhentinya aliran darah pada bagian otak akibat trombo-embolisme atau hipoperfusi relatif sehingga neuron-neuronnya berhenti berfungsi (Jauch, Edward C., et al. 2015). Adapun penyebab terhentinya aliran darah tersebut adalah : trombosis akibat plak aterosklerosis arteri otak atau yang memberi vaskularisasi pada otak, atau emboli dari pembuluh darah di luar otak yang tersangkut di arteri otak (Martono dan Kuswardani, 2009).
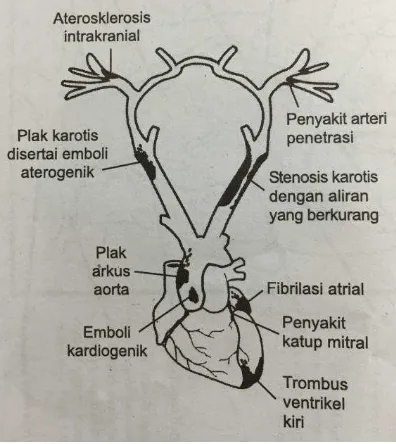
Gambar 2.1 Lokasi dan Mekanisme Tersering Stroke Iskemik (Sumber : Goldszmidt dan Caplan, 2003)
2.1.4 Klasifikasi Stroke Iskemik dan Gambaran Klinis
Berdasarkan stadium atau perjalanan penyakitnya, stroke diklasifikasikan menjadi :
Transient Ischemic Attack
Reversible Ischemic Neurologic Defisit
Terjadi lebih lama dari pada TIA, gejala hilang lebih dari 24 jam tetapi tidak lebih dari 1 minggu.
Stroke in evolution
Perkembangan stroke perlahan-lahan sampai alur munculnya gejala makin lama semakin buruk, proses progresif beberapa jam sampai beberapa hari. Completed stroke
Gangguan neurologis yang timbul sudah menetap atau permanen. Sesuai dengan namanya, stroke komplit dapat diawali oleh serangan TIA berulang (Widyo, 2014).
Berdasarkan penyebabnya stroke yang terjadi akibat iskemia otak diklasifikasikan menjadi 3 jenis, antara lain :
Tabel 2.1 Klasifikasi Stroke Iskemik dan Gambaran Klinis
Penyebab Iskemia Onset Defisit Neurologis Gejala yang Berkaitan
Trombosis arteri besar Arteri besar Lakkunar
Didahului oleh TIA pada 50% kasus. Sering terjadi saat tidur. Perubahan neurologis sering berfluktuasi yaitu dapat progresif dalam pola tangga atau gejala berkurang akibat rekanalisasi, re-trombosis, dan perubahan aliran darah kolateral.
Nyeri kepala sebelum, pada saat, atau setelah dengan defisit maksimal saat onset. Kasus lainnya menunjukkan progresi seperti tangga dalam 24 jam pertama. Sindrom arteri serebri media adalah gambaran yang paling sering ditemukan : defisit
sensomotorik kontralateral (lengan/wajah > tungkai), afasia (hemisfer dominan), kesiagaan berkurang (hemisfer nondominan) ± kuadran-anopsia.
Hipoperfusi sistemik Diawali oleh kelainan sistemik.
Pucat, berkeringat, hipotensi.
(Sumber : Goldszmidt dan Caplan, 2003)
2.1.5 Faktor risiko Stroke
Faktor-faktor risiko untuk terjadinya stroke dapat dikategorikan sebagai berikut (Stroke Association, 2012) :
Faktor yang tidak dapat dirubah adalah : Usia
Risiko stroke menjadi berlipat ganda pada usia di atas 55 tahun. Usia dewasa akhir (40-65 tahun) menjadi rentan terkena stroke karena memasuki masa menurunnya keterampilan fisik dan semakin tingginya tingkat stres yang dimiliki.
Hereditas
Risiko terkena stroke akan lebih besar jika terdapat riwayat stroke pada
keluarga.
Ras
Ras Afrika-Amerika lebih rentan terkena stroke karena memiliki risiko hipertensi, diabetes, dan obesitas lebih tinggi.
Jenis kelamin
Stroke lebih sering menyerang pria dibanding wanita, namun kematian akibat stroke lebih banyak terjadi pada wanita.
Riwayat stroke sebelumnya, TIA, atau serangan jantung
risiko akan meningkat 10 kali , karena itu merupakan peringatan akan kejadian stroke.
Faktor yang dapat dirubah : Hipertensi
Hipertensi merupakan penyebab penting dan paling banyak terjadinya
stroke. Pengobatan yang efektif terhadap hipertensi adalah kunci untuk menurunkan angka kejadian stroke dan kematian akibat stroke.
Merokok
Beberapa tahun terkahir, banyak studi menunjukkan bahwa merokok adalah faktor risiko penting untuk stroke. Nikotin dan karbon monoksida dari merokok membahayakan sistem kardiovaskular.
Diabetes melitus
Diabetes merupakan faktor risiko independen untuk stroke. Orang dengan diabetes umunya disertai dengan hipertensi, hiperkolesterolemia, dan berat badan berlebih sehigga meningkatkan risiko terjadinya stroke.
Penyakit arteri karotid atau arteri lainnya
Arteri karotis berperan untuk menyuplai darah ke otak, jika terjadi pendangkalan arteri akibat aterosklerosis atau penyakit stenosis arteri karotis, maka suplai darah ke otak akan terganggu dan risiko terjadinya stroke akan meningkat.
Penyakit jantung
Penyakit jantung koroner, penyakit katup jantung, penyakit jantung
bawaan, atau kardiomegali dapat meningkatkan risiko terjadinya stroke. Keadaan atrial fibrilasi juga dapat mengakibatkan stroke jika
terjadi pembentukan bekuan darah yang memasuki aliran darah dan menyumbat pada arteri yang menyuplai darah ke otak.
Sickle-cell disease
pada dinding pembuluh darah dan dapat memblok arteri menuju otak sehingga menyebabkan stroke.
Hiperkolesterolemia
Kadar kolesterol yang tinggi dalam darah adalah risiko untuk kejadian aterosklerosis, yang juga akan meningkatkan risiko kejadian stroke. Asupan makanan yang buruk
Diet yang tingggi lemak jenuh, lemak trans, dan kolesterol dapat meningkatkan kadar kolesterol dalam darah. Kemudian diet tinggi sodium atau garam juga berperan terhadap peningkatan tekanan darah. Selain itu, kalori berlebih juga berkontribusi terhadap kejadian obesitas. Jadi, asupan makanan yang buruk akan menghasilkan keadaan dengan risiko tinggi terhadap stroke.
Physical inactivity dan Obesitas
Ketidakatifan fisik, obesitas, atau keduanya akan meningkatkan risiko hipertensi, diabetes, penyakit jantung, dan stroke. Cobalah aktif beraktivitas minimal 30 menit setiap hari.
Faktor yang lainnya :
Faktor sosioekonomi
Beberapa bukti menyatakan bahwa stroke lebih sering terjadi pada orang dengan pendapatan rendah.
Penyalahgunaan alkohol
Penyalahgunaan alkohol dapat menyebabkan banyak komplikasi medis, termasuk stroke.
Penyalahgunaan obat-obatan
Kecanduan obat-obatan seperti kokain, amphetamin, dan heroin memiliki hubungan dengan meningkatnya kejadian stroke pada populasi yang lebih
muda.
2.1.6 Patofisiologi Stroke Iskemik
menyebabkan sel otak menjadi hipoksia dan kehabisan ATP. Tanpa adanya ATP maka tidak ada energi untuk mengatur aktivitas ion di membran sel dan proses depolarisasi sel dan berujung kepada kematian sel (Jauch, Edward C., et al. 2015)
2.1.7 Diagnosis Stroke
Penegakan diagnosis stroke dapat dilakukan dengan mengenali gejala
stroke, seperti : kelemahan tiba-tiba atau kaku pada wajah, lengan, dan kaki yang biasanya menyerang satu sisi tubuh. Gejala lain berupa kebingungan, kesulitan bicara atau memahami kata-kata, gangguan penglihatan pada satu atau kedua mata, kehilangan keseimbangan atau koordinasi, sakit kepala hebat, pingsan atau hilang kesadaran (National Institutes of Health, 2014).
Riwayat penyakit dan pemeriksaan fisik juga digunakan dalam mengkaji luasnya disfungsi neurologis dan mengidentifikasi faktor risiko aterotrombosis serta kondisi medis yang menyertai.
Pemeriksaan laboratorium dilakukan untuk mengidentifikasi kemungkinan penyebab stroke (mis. sindrom hiperviskositas, koagulopati), komplikasi terkait stroke, untuk menetapkan dasar parameter koagulasi, dan untuk mengidentifikasi faktor risiko aterosklerosis generalisata (mis. dislipidemia).
Semua pasien yang diduga stroke harus menjalani pemeriksaan CT Scan atau MRI untuk menentukan lokasi dan jenis stroke juga untuk menyingkirkan penyebab gejala neurologis nonvaskular. MRI lebih sensitif dibanding CT untuk mendeteksi infark otak dalam 72 jam pertama, namun CT lebih unggul dalam membedakan perdarahan dan iskemia pada lesi akut.
Pungsi lumbal digunakan untuk mendiagnosis perdarahan subaraknoid bila
CT/MRI tidak tersedia atau menunjukkan hasil negatif. Tidak adanya darah dalam cairan pungsi menyingkirkan diagnosis perdarahan subaraknoid atau intraserebral.
2.1.8 Penatalaksanaan Stroke Iskemik
Tata laksana keadaan stroke akut menurut ilmu kedokteran darurat adalah dengan mengamankan jalan napas, pernapasan, dan sirkusasi pasien. Pasien stroke sering menunjukkan tekanan darah yang meningkat. Tekanan darah ini tidak harus diturunkan karena tekanan perfusi yang meningkat dipercaya merupakan mekanisme kompensasi yang menguntungkan pada stroke. Hipertensi yang
menetap (>220 mmHg sistolik atau >120 mmHg diastolik) dapat diturunkan secara bertahap (Bresler dan Sternbach, 2006).
Sementara penatalaksanaan khusus terhadap stroke iskemik adalah sebagai berikut:
Pemberian antiplatelet dengan dosis awal 325 mg dalam 24 jam sampai 48 jam setelah awitan stroke dianjurkan untuk setiap stroke iskemik akut. Jika direncanakan pemberian trombolitik, aspirin jangan diberikan.
Pemberian terapi trombolisis recombinant Tissue Plasminogen Activator (rTPA) secara umum memberikan keuntungan reperfusi dari lisisnya trombus dan perbaikan sel serebral yang bermakna. Dosis pemberian rTPA adalah 0,9 mg/kgBB (maksimum 90 mg), 10% dari dosis total diberikan sebagai bolus inisial, dan sisanya diberikan sebagai infus selama 60 menit. Terapi ini harus diberikan dalam rentang waktu 3 jam dari onset tanpa disertai perdarahan atau tanda-tanda infark dini pada hasil CT-Scan, dan dengan tekanan darah < 185 mmHg sistolik dan < 110 mmHg diastolik (Kelompok Studi Serebrovaskuler PERDOSSI, 2011).
2.1.9 Komplikasi Stroke
Pasien stroke berisiko tinggi mengalami komplikasi medis serius setelah mendapat serangan stroke. Adapun komplikasi yang dapat timbul adalah sebagai
berikut :
Imobilisasi dalam waktu yang lama pada pasien stroke dapat meningkatkan risiko trombosis vena dalam pada ekstremitas inferior, juga kelemahan otot dan penurunan fleksibilitas otot.
Jika stroke mempengaruhi otot-otot yang bekerja untuk proses menelan maka akan berisiko aspirasi ke paru-paru dan menyebabkan pneumonia. Beberapa kondisi stroke juga dapat mempengaruhi otot-otot saluran
kemih, penderita membutuhkan kateter urin sampai dapat berkemih sendiri kembali. Penggunaan kateter urin ini dapat menyebabkan infeksi saluran kemih.
Kehilangan kontrol terhadap saluran cerna yang menyebabkan konstipasi juga dapat terjadi setelah kejadian stroke (National Institutes of Health, 2014).
2.1.10 Pencegahan Stroke
Adapun upaya pencegahan yang dapat dilakukan terhadap kejadian stroke adalah sebagai berikut :
Pencegahan primer pada stroke meliputi upaya perbaikan gaya hidup dan pengendalian berbagai faktor risiko. Upaya ini ditujukan pada orang sehat dan kelompok risiko tinggi yang belum pernah terserang stroke. Upaya yang dapat dilakukan antara lain :
Mengkonsumsi makanan rendah lemak jenuh dan kolesterol, juga menambah asupan kalium dan mengurangi asupan natrium (<6gram/hari) dapat mencegah terjadinya stroke. Makanan biji-bijian seperti beras merah, jagung, gandum, kacang kedele, kacang mede, dapat membantu
menurunkan kolesterol dengan menambah ekskresi asam empedu, meningkatkan aktifitas esterogen dari isoflavon, memperbaiki elastisitas
arteri, dan meningkatkan aktivitas antioksidan yang menghalangi oksidasi LDL.
yang ada. Penanganan stres menghasilkan respon relaksasi yang menurunkan denyut jantung dan tekanan darah. Kemudian istirahat yang cukup dan tidur teratur antara 6-8 jam sehari.
Pemeriksaan kesehatan secara teratur dan taat anjuran dokter dalam hal diet dan obat.
Pencegahan sekunder pada stroke iskemik adalah dengan pengendalian
faktor risiko yang dapat dimodifikasi antara lain:
Penurunan rata-rata 10/5 mmHg tekanan darah pada penderita hipertensi Kontrol gula darah secara teratur
Penurunan lipid yang efektif menggunakan statin dengan target LDL < 70 mg/dl
Konseling untuk modifikasi gaya hidup seperti olahraga dan penurunan berat badan untuk menurunkan risiko vaskular (Kelompok Studi Serebrovaskuler PERDOSSI, 2011).
2.2 Obesitas
2.2.1 Epidemiologi Obesitas
Obesitas merupakan salah satu masalah kesehatan yang sukar diatasi. Prevalensi obesitas di dunia tahun 2008 meningkat hampir dua kali lipat dari tahun 1980. Pada tahun 2008 terdapat 10 persen laki-laki dan perempuan 14 persen, dibanding tahun 1980 terdapat 5 persen laki-laki dan 8 persen perempuan. Perkiraan WHO 205 juta laki-laki dan 297 juta perempuan di atas 20 tahun mengalami obesitas dengan IMT > 30 kg/m2. Di seluruh dunia terdapat setidaknya 2,8 juta jiwa meninggal setiap tahun akibat berat badan berlebih atau obesitas, dan
diperkirakan 38,5 juta jiwa (2,3%) menderita disabiliti disebabkan komplikasi berat berlebih atau obesitas (WHO, 2015).
2.2.2 Definisi dan Klasifikasi Obesitas
Secara fisiologis, obesitas didefinisikan sebagai suatu keadaan dengan akumulasi lemak yang tidak normal atau berlebihan di jaringan adiposa sehingga dapat mengganggu kesehatan. Obesitas terjadi bila besar dan jumlah sel lemak bertambah pada tubuh seseorang.
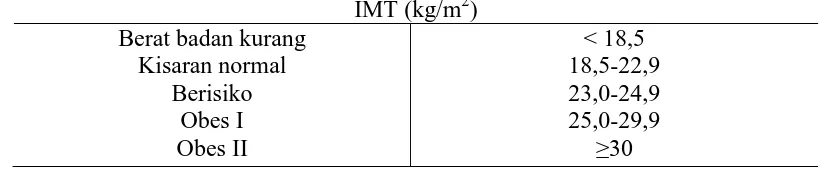
Indeks massa tubuh (IMT), yaitu berat badan dalam kilogram (kg) dibagi
tinggi badan dalam meter kuadrat (m2) merupakan indikator yang paling sering digunakan dan praktis untuk mengukur tingkat populasi berat badan lebih dan obes pada orang dewasa (Sugondo, 2009).
Tabel 2.2 Klasifikasi Berat Badan Lebih dan Obesitas Berdasarkan IMT Menurut Kriteria Asia Pasifik
(Sumber : Sugondo, Sidartawan. 2009)
2.2.4 Obesitas Sebagai Faktor Risiko Stroke Iskemik
Sebuah pengamatan meta-analisis dari 25 studi kohort prospektif dengan 2 juta lebih partisipan menunjukkan secara statistik dengan RR 1,64 (95% CI, 1,36-1,99) bahwa ada hubungan bermakna antara obesitas terhadap kejadian stroke iskemik. Individu dengan berat badan lebih dan obes, masing-masing memiliki kemungkinan 22% dan 64% untuk mengalami stroke iskemik dibandingkan subyek dengan berat badan normal (Strazzullo et al, 2010). Selain itu, sebuah studi prospektif menunjukkan adanya hubungan kenaikan IMT setiap 1 kg/m2 di atas normal dengan kejadian stroke dengan 95% CI, 1,09-1,12 (Song, Yun-Mi., et al, 2004).
hipertensi yang semuanya secara sendiri-sendiri atau bersama-sama merupakan faktor risiko utama untuk terjadinya aterosklerosis dengan manifestasi penyakit jantung koroner dan/atau stroke (Sugondo, 2009).
Penelitian terbaru oleh Victoria L. King dkk menunjukkan bahwa obesitas dapat mempercepat terjadinya aterosklerosis dari percobaan dengan model hewan.
Dinyatakan bahwa obesitas berhubungan dengan peradangan kronis jaringan
adiposa itu sendiri, yang diduga berkontribusi terhadap peradangan sistemik, yang berperan dalam perkembangan dan progresifitas aterosklerosis (King et al, 2010).
2.3 Kebiasaan Merokok
2.3.1 Epidemiologi Konsumsi Rokok
Prevalensi perokok di dunia terus meningkat setiap tahun. Total perokok di dunia mencapai 1,3 milyar orang. Berdasarkan jumlah perokok, Indonesia adalah negara ketiga dengan jumlah perokok terbesar di dunia setelah China dan India (WHO, 2008).
Di Indonesia prevalensi perokok usia 15 tahun ke atas tahun 2007 adalah sebesar 34,2 persen (lebih dari 50 juta orang dewasa), meningkat dari 31,5 persen tahun 2001 dan tidak menunjukkan perbedaan dibandingkan tahun 2004
(Riskesdas, 2007). Setelah pembaharuan masih belum terjadi penurunan dari 2007 ke 2013, cenderung meningkat dari 34,2 persen tahun 2007 menjadi 36,3 persen tahun 2013. 64,9 persen laki-laki dan 2,1 persen perempuan masih menghisap rokok tahun 2013 (Riskesdas, 2013).
2.3.2 Tahapan dan Klasifikasi Kebiasaan Merokok 2.3.2.1 Tahapan Kebiasan Merokok
Menurut Leventhal dan Clearly untuk menjadi seorang perokok terdapat 4 tahapan dalam perilaku merokok, yaitu :
Tahap inisiasi adalah tahap perintisan merokok yaitu tahap apakah seseorang akan meneruskan atau tidak terhadap perilaku merokok.
Tahap menjadi perokok adalah apabila seseorang telah mengkonsumsi rokok sebanyak 4 batang per hari maka ia mempunyai kecenderungan menjadi perokok.
Tahap maintenace of smoking adalah tahap dimana merokok sudah menjadi salah satu bagian dari cara pengaturan diri (self-regulating). Merokok dilakukan untuk memperoleh efek fisiologis yang menyenangkan (Komalasari dan Helmi, 2006).
2.3.2.2 Klasifikasi Kebiasan Merokok
Kebiasaan merokok yang dapat memicu terjadinya stroke dapat diklasifikasikan berdasarkan dua hal (Marisa, 2014), yaitu dari banyaknya rokok yang dihisap dan lamanya waktu kebiasaan merokok berlangsung.
Kebiasaan merokok dapat diklasifikasikan berat atau ringannya berdasarkan banyaknya jumlah rokok yang dihisap per harinya. Dalam penelitian yang dilakukan Marisa dinyatakan bahwa perokok ringan jika mengkonsumsi kurang dari 20 batang per hari, sedangkan perokok berat mengkonsumsi lebih dari 20 batang per hari berdasarkan hasil uji Fisher yang dilakukan. Nilai p yang didapat dari uji tersebut adalah 0,047 artinya jumlah rokok yang dihisap per hari mempunyai hubungan bermakna terhadap kejadian stroke. Pasien yang merokok lebih dari 20 batang per hari akan memberi pengaruh yang sangat besar terhadap kejadian aterosklerosis terutama pada pembuluh darah otak sebagai pemicu stroke.
Kebiasaan merokok juga dapat diklasifikasikan berdasarkan singkat atau
lamanya waktu kebiasaan tersebut berlangsung. Dari hasil analisis uji Fisher menunjukkan terdapat hubungan bermakna antara lama merokok dengan kejadian
2.3.3 Kebiasaan Merokok Sebagai Faktor Risiko Stroke Iskemik
Merokok merupakan penyebab mayor kejadian serangan jantung, stroke, penyakit arteri perifer, dan aneurisma aorta abdominalis yang merupakan bentuk dari penyakit kardiovaskular. Kandungan dalam rokok yang berkontribusi terhadap timbulnya penyakit diantaranya adalah :
Nikotin yang dapat meningkatkan tekanan darah, membuat jantung bekerja lebih keras, dan memperngaruhi aktivitas otak serta otot.
Karbon monoksida dapat meningkatkan denyut jantung dan menurunkan kemampuan sel-sel darah membawa oksigen dengan menggantikan tempat ikatan oksigen.
Tar akan menyelimuti paru-paru seperti jelaga di cerobong asap yang dapat mempersulit napas, tar juga mengandung puluhan senyawa kimia yang menyebabkan kanker.
Racun lainnya yang terhirup perokok aktif maupun pasif seperti nitrogen oksida, hidrogen sianida, arsenik, amonia (bahan pembersih lantai), fenol (bahan pembuat cat), naftalen (bahan kapur barus), kadmium (bahan baterai mobil), uretan aseton (bahan penghapus cat), DDT (insektisida), dan butana (bahan bakar), dll (Heart Foundation, 2002).
Merokok diketahui dapat menyebabkan aterosklerosis dan keadaan prokoagulan yang meningkatkan proses pembekuan darah dimana hal tersebut merupakan mekanisme primer terjadinya stroke. Merokok juga menyebabkan disfungsi endotel vaskular yang berhubungan dengan perubahan proses hemostasis dan penanda proses inflamasi, meningkatkan konsentrasi fibrinogen, menurunkan aktivitas fibrinolitik, meningkatkan agregasi platelet, dan
menyebabkan polisitemia sehingga keadaan-keadaan tersebut meningkatkan risiko kejadian stroke iskemik (Bhat, Vivecea M. et al, 2008).