Karangan Asli
Pola resistensi antimikroba pada infeksi saluran kemih yang
disebabkan oleh bakteri penghasil ESBL dan non-ESBL
Lindayanti
1, Muzahar
1, Abdurrahim Rasyid Lubis
2Departemen Patologi Klinik,1 Departemen Ilmu Penyakit Dalam,2
Fakultas Kedokteran Universitas Sumatera Utara Medan
ABSTRAK
Pendahuluan : Infeksi saluran kemih (ISK) merupakan penyakit infeksi yang paling sering terjadi dan menempati urutan kedua setelah infeksi saluran nafas, dimana antimikroba merupakan terapi lini pertamanya. Banyak penderita yang tidak membaik setelah pengobatan dikarenakan timbulnya resistensi bakteri terhadap jenis antimikroba tertentu dan juga ditemukannya bakteri penghasil Extended-Spectrum Beta-Lactamase (ESBL). Penelitian ini bertujuan untuk mengetahui perbedaan pola resistensi antimikroba pada infeksi saluran kemih yang disebabkan bakteri penghasil ESBL dan Non-ESBL.
Metode : Penelitian ini merupakan penelitian observational dengan metode cross-sectional, jumlah subjek penelitian 50 orang pasien rawat jalan di poliklinik Departemen Penyakit Dalam RSUP.HAM. Pemeriksaan urinalisa ditemukan nitrit (+) atau hematuria (+) atau leukosit >10/lpb lalu dilanjutkan pemeriksaan kultur urin, Double Disk Synergy Test (DDST) dan sensitivity test.
Hasil : Resistensi antimikroba pada kelompok bakteri ESBL yaitu ampicillin (94.7%), ceftriaxon, trimethoprim/sulfamethoxazole (84.2%) diikuti cefotaxime, cefpodoxime dan tetracyclin (78.9%), sedangkan pada kelompok bakteri Non-ESBL yaitu ampicillin (88%), trimethoprim/sulfamethoxazole (84%), dan tetracyclin (76%). Perbedaan pola resistensi antimikroba pada kelompok bakteri E.coli penghasil ESBL dan Non-ESBL diperoleh hasil signifikan pada penggunaan cefotaxime (P= 0.021) dan aztreonam (P=0.031)
Kesimpulan : Bakteri penghasil ESBL memiliki peningkatan resistensi terhadap beberapa antimikroba terutama golongan cephalosporin meskipun secara statistik tidak berbeda secara signifikan.
Kata Kunci : resistensi antimikroba; infeksi saluran kemih; extended spectrum beta lactamase
ABSTRACT
Background : Urinary tract infection (UTI) is the most frequent infectious diseases occur and took second place after respiratory tract infections, where his first-line therapy is an antimicrobial. Many sufferers are not improved after treatment due to the onset of bacterial resistance to antimicrobials specific types and also the discovery of bacteria producing Extended-Spectrum BetaLactamase (ESBL). The aim of study is to determine the differences in patterns of antimicrobial resistance urinary tract infections caused by ESBL-producing bacteria and Non-ESBL.
Methods : This study was an observational study with cross-sectional method included 50 outpatients in Departments of Internal Medicine Haji Adam Malik Hospital. Urinalisa examination found nitrites(+) or hematuria(+) or leukocytes> 10/lpb and continued urine cultures, Double Disk Synergy Test (DDST) and sensitivity test.
Results : Antimicrobial resistance in ESBL groups were ampicillin (94.7%), and trimethoprim/sulfamethoxazole, ceftriaxon (84.2%), followed by cefotaxime, cefpodoxime and tetracyclin (78.9%) while in Non-ESBL group were ampicillin (88%), and trimethoprim/sulfamethoxazole (84%), and tetracyclin (76%). Differences patterns of antimicrobial resistance in E.coli ESBL producing group and Non-ESBL found cefotaxime significant (P = 0.021) and aztreonam significant (P = 0.031). Conclusion
: ESBL-producing bacteria have an increased resistance to several antimicrobial mainly cephalosporin class although not statistically significantly different.
Keywords : antimicrobial resistance; urinary tract infection; extended spectrum beta lactamase
PENDAHULUAN
Infeksi saluran kemih (ISK) merupakan salah satu penyakit infeksi yang paling sering terjadi, menempati urutan kedua setelah infeksi saluran nafas.1
Angka kejadian penyakit ini lebih sering pada perempuan daripada laki-laki dengan angka populasi umum sekitar 5%- 15%, untuk menyatakan adanya ISK harus ditemukan bakteri di dalam urin.2-4
ISK terutama disebabkan oleh bakteri-bakteri gram negatif seperti Escherichia coli, Klebsiela, Pseudomonas, Proteus dan gram positif seperti Staphylococcus aureus dan beberapa jamur serta virus.2,5-7
Antimikroba merupakan terapi lini pertamanya, akan tetapi banyak penderita yang tidak membaik setelah pengobatan dikarenakan timbulnya resistensi bakteri terhadap jenis antimikroba tertentu dan juga ditemukannya bakteri penghasil Extended-Spectrum Beta-Lactamase (ESBL) pada tahun 1983 di Jerman.
Extended-spectrum beta-lactamase (ESBL) adalah enzim yang mempunyai kemampuan untuk menghidrolisis antibiotika golongan penicillin, cephalosporin generasi satu, dua, dan tiga,serta golongan aztreonam (kecuali cephamycin dan carbapenem).8,9
ESBL berasal dari •-laktamase yang termutasi. Mutasi ini menyebabkan peningkatan aktivitas enzimatik •- lactamase sehingga enzim ini dapat menghidrolisis chepalosporin generasi III dan aztreonam.10
ESBL paling banyak dihasilkan oleh Enterobacteriaceae, terutama Escherichia coli dan Klebsiella pneumonia.11
Prevalensi ISK yang disebabkan oleh bakteri penghasil ESBL pada masing-masing Negara berbeda, seperti Amerika Latin prevalensi untuk E.coli 8.5% dan K.
pneumoniae 45%, Pasifik Barat prevalensi untuk E.coli 7.9%
dan K.pneumoniae 24.6%, Eropa prevalensi untuk Ecoli 5.3% dan untuk K.pneumoniae 22.6%12 dan Iran prevalensi
untuk E.coli 21% dan K.pneumoniae 12%.13 Sedangkan
untuk wilayah Asia di Korea prevalensi untuk E.coli 5% dan
K. pneumonia 48% dan Indonesia 23.3%.14
Berdasarkan uraian di atas dapat dilihat betapa pentingnya untuk mengetahui perbedaan pola resistensi antimikroba pada infeksi saluran kemih yang disebabkan oleh bakteri penghasil ESBL dan Non-ESBL.
METODE
Penelitian ini dilakukan dengan cara cross sectional study, dilakukan di Departemen Patologi Klinik (Divisi Penyakit Tropis dan Infeksi) Fakultas Kedokteran Universitas Sumatera Utara/ Rumah Sakit Umum Pusat H. Adam Malik Medan bekerjasama dengan Departemen Ilmu Penyakit Dalam (Divisi Nefrologi) Fakultas Kedokteran Universitas Sumatera Utara/Rumah Sakit Umum Pusat H.Adam Malik Medan, April 2013-Agustus 2013.15
Lima puluh orang penderita infeksi saluran kemih yang datang berobat ke poliklinik Penyakit Dalam RSUP. HAM Medan dan memenuhi kriteria mempunyai gejala-gejala infeksi saluran kemih, seperti : disuria, polakisuria, tenesmus,
demam, nyeri pinggang dengan hasil pemeriksaan urinalisa ditemukan test nitrit (+) atau hematuria (+) atau leukosit (+) > 10 / lpb. Sedangkan pasien hamil, menderita gejala infeksi menular sexual (IMS), mendapat terapi antibiotik dan vitamin C dalam 3 hari terakhir dan menstruasi dikeluarkan dari penelitian.
Sampel yang digunakan adalah urin porsi tengah, urin ditampung pada 2 tempat, satu untuk pemeriksaan urinalisa dan satu untuk pemeriksaan kultur dalam wadah steril masing-masing ± 10cc.
Pemeriksaan Laboratorium
Urinalisa dilakukan dengan alat Cobas U 411 System dengan menggunakan Dipstik Combur10 Test M (Roche
Mannheim,Germany), dilanjutkan dengan penanaman pada media CLED Agar dan Blood Agar, kemudian diinkubasi pada suhu 37°C selama 24 jam, lalu dilakukan identifikasi koloni dengan melihat morfologi koloni dan pewarnaan gram.
Pada gram positif dilakukan tes katalase untuk membedakan Staphylococcus dan Streptococcus, tes koagulase dan MSA dilakukan untuk identifikasi
Staphylo-coccus sp, sedangkan untuk identifikasi StreptoStaphylo-coccus sp
dilakukan test optocin dan basitracin. Bakteri gram negatif diidentifikasi menggunakan API 20E (BiomerieuxR SA
FRANCE).
Double Disk Synergy Test (DDST)
DDST dilakukan sebagai skrining terhadap bakteri penghasil ESBL dengan menggunakan disk cefotaxime (30•g) dan disk amoxcicillin-asam klavulanat (10 •g).
Sensitivity Test
Dilakukan dengan metode difusi cakram seperti yang direkomendasikan oleh Clinical Laboratory Standart Institute (CLSI) menggunakan antibiotic amoxiclav (AMC), ampicillin (AM), piperacillin/tazobactam (TZP), cefuroxime (CXM), cefotaxime (CTX), ceftazidime (CAZ), ceftriaxon (CRO), cefpodoxime (CPD), imipenem (IMP), meropenem (MEM), amikasin (AN), gentamycin (GM), aztreonam (ATM), tetracyclin (TE), ciprofloxacin (CIP), trimethoprim/sulfamethoxazole (SXT) dan nitrofurantoin (F).
Pemantapan Kualitas
Pemantapan kualitas urinalisa Cobas U411 system menggunakan bahan kontrol Liquichek urinalysis control negatif (Bio Rad) Lot 61441 dan Liquichek urinalysis control positif (Bio Rad) Lot 61442, kultur menggunakan
Staphylo-coccus aureus ATCC 25923 untuk gram positif dan E. coli
ATCC 25922 untuk gram negatif, sedangkan identifikasi ESBL menggunakan Klebsiella pneumonia ATCC 700603.
Analisa Data
Analisa data dilakukan dengan SPSS 20 for windows. Untuk membandingkan jenis kuman dan profil antimikroba pada kedua ruangan tersebut, digunakan uji Chi – Square dengan kemaknaan 5%.(P< 0,05).15,16
Lindayanti dkk
Ethical clearance diperoleh dari Komite Penelitian Bidang
Kesehatan Fakultas Kedokteran Universitas Sumatera Utara Medan dengan Nomor: 86/KOMET/FK USU/2013.
HASIL
Jumlah sampel yang dikumpulkan berdasarkan statistik sebanyak 50 sampel yang terdiri dari 19 orang disebabkan bakteri ESBL, 25 orang karena bakteri Non-ESBL dan 6 orang penyebab lainnya tidak diikut sertakan dalam perhitungan statistik.
Jadi, jumlah sampel yang digunakan dalam statistik adalah 44 orang. Data yang dikumpulkan disajikan dalam bentuk tabel.
Tabel 1. Karakteristik pasien infeksi saluran kemih
Tabel 3. Profil kuman pada kultur urin pasien ISK yang
disebabkan bakteri ESBL dan Non-ESBL
No Mikroorganisme Jumlah ESBL
n % n Non ESBL % 1 2 3 4 5 6 7 8 9 10 11 Escherichia coli Klebsiella pneumoniae Enterobacter cloacae Klebsiella ornithinolytica Staphylococcus epidermidis Staphylococcus saprophyticus Staphylococcus aureus Streptococcus pneumoniae Proteus mirabilis Pseudomonas fluorescens Streptococcus agalactiae JUMLAH 14 7 5 4 3 4 2 2 1 1 1 44 9 5 3 1 1 0 0 0 0 0 0 1 9 4 7 2 6 1 6 5. 3 5. 3 0 0 0 0 0 0 1 0 0 5 3 2 3 2 3 2 2 1 1 1 25 20 12 8 12 8 12 8 8 4 4 4 100
Karakteristik Jumlah (orang) Persentase (%)
Jenis kelamin Laki-laki 19 38 Perempuan 31 62 Total 50 100 Umur Laki-laki <35 thn 0 0 36 - 50 thn 2 10.5 51 - 65 thn 10 5.6 > 65 thn 7 36.8 Total 19 100 Perempuan <35 thn 6 19.4 36 - 50 thn 7 22.6 51 - 65 thn 10 32.3 > 65 thn 8 25.8 Total 31 100
Tabel 2. Perbandingan jenis kelamin dan umur pada
kelompok ESBL dan non-ESBL
Karakteristik ESBL n=19 non-ESBL n=25 P-value
Jenis kelamin
Laki-laki 6 (31.6%) 10 (40%) 0.565 Perempuan 13 (68.4%) 15 (60%)
Rerata usia 58.68±14.37 55.56±13.03 0.455
Kelompok bakteri ESBL kuman gram negatif sebanyak 18 orang (94.7%) lebih banyak dari kuman gram positif sebanyak 1 orang (5.3%), demikian juga dengan kelompok Bakteri NonESBL ditemukan kuman gram negatif sebanyak 15 orang (60%) lebih banyak dari kuman gram positif sebanyak 10 orang (40%).
Dijumpai perbedaan yang signifikan antara bakteri gram positif dan gram negatif penghasil ESBL dan Non-ESBL dengan P = 0.013.
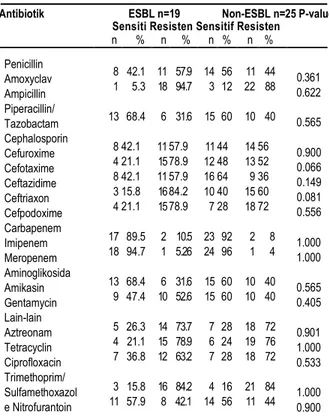
Perbedaan pola resistensi antimikroba pada kelompok bakteri E.coli penghasil ESBL dan Non-ESBL diperoleh hasil signifikan pada penggunaan cefotaxime (P= 0.021) dan aztreonam (P=0.031). Sedangkan pada tabel 4. tidak ada perbedaan yang signifikan pada kelompok bakteri penghasil ESBL dan Non-ESBL.
Tabel 4. Pola resistensi antimikroba pada ESBL dan
Non-ESBL
Antibiotik ESBL n=19 Non-ESBL n=25 P-value Sensiti Resisten Sensitif Resisten
n % n % n % n % Penicillin Amoxyclav Ampicillin Piperacillin/ Tazobactam Cephalosporin Cefuroxime Cefotaxime Ceftazidime Ceftriaxon Cefpodoxime Carbapenem Imipenem Meropenem Aminoglikosida Amikasin Gentamycin Lain-lain Aztreonam Tetracyclin Ciprofloxacin Trimethoprim/ Sulfamethoxazol e Nitrofurantoin 8 1 13 8 4 8 3 4 17 18 13 9 5 4 7 3 11 42.1 5.3 68.4 42.1 21.1 42.1 15.8 21.1 89.5 94.7 68.4 47.4 26.3 21.1 36.8 15.8 57.9 11 18 6 11 15 11 16 15 2 1 6 10 14 15 12 16 8 57.9 94.7 31.6 57.9 78.9 57.9 84.2 78.9 10.5 5.26 31.6 52.6 73.7 78.9 63.2 84.2 42.1 14 3 15 11 12 16 10 7 23 24 15 15 7 6 7 4 14 56 12 60 44 48 64 40 28 92 96 60 60 28 24 28 16 56 11 22 10 14 13 9 15 18 2 1 10 10 18 19 18 21 11 44 88 40 56 52 36 60 72 8 4 40 40 72 76 72 84 44 0.361 0.622 0.565 0.900 0.066 0.149 0.081 0.556 1.000 1.000 0.565 0.405 0.901 1.000 0.533 1.000 0.900 DISKUSI
Pada penelitian ini, menurut jenis kelamin jumlah penderita ISK perempuan 62% (31/50) lebih banyak dibandingkan lakilaki 38% (19/50), sesuai dengan penelitian Khadri H. dan Alzohairy M. di tahun 2009 mendapatkan penderita ISK terbanyak dijumpai pada jenis kelamin perempuan 68.5%
Pola resistensi antimikroba pada infeksi saluran kemih yang disebabkan oleh bakteri penghasil ESBL dan non-ESBL
(152/222) dan laki-laki sebanyak 31.5% (70/222)17.
Penelitian Febrianto A.W. dkk, 2012 yang memperoleh hasil perempuan 70.2% (40/57) dan laki-laki 29.8% (17/57)18
serta Sharma I, 2012 yang mendapatkan perempuan 73.1% (19/26) dan laki-laki 26.9% (7/26).19
Penyebabnya adalah karena secara anatomi uretra perempuan lebih pendek hingga mikroorganisme dari luar lebih mudah masuk dan mencapai kandung kemih yang letak-nya dekat dengan daerah perianal.20 Sedangkan berdasarkan
kelompok bakteri penyebabnya meskipun perempuan lebih banyak tetapi tidak dijumpai perbedaan yang signifikan antara laki-laki dan perempuan pada ISK yang disebabkan bakteri ESBL dan Non-ESBL (P=0.565). Demikian juga dengan rerata usia tidak ada perbedaan yang signifikan antara kedua kelompok (P=0.455).
Berdasarkan kelompok umur penderita ISK ditemukan peningkatan frekwensi penderita pada usia tua yaitu kelompok umur 51-65 tahun, pada laki-laki 52.6% dan perempuan 32.3%. Hal in disebabkan terjadi peningkatan resiko terjadinya ISK pada wanita usia postmenopause dikarenakan produksi hormon esterogen menurun yang menyebabkan pH pada cairan vagina naik sehingga menyebabkan meningkatnya perkembangan mikroorganisme pada vagina, sedangkan pada laki-laki biasanya dikarenakan adanya batu saluran kemih atau penyumbatan pada saluran kemih seperti hypertrofi prostat.20
Bakteri penghasil ESBL terbanyak yang menyebabkan ISK pada penelitian ini adalah Escherichia coli sebanyak 9 orang (47.4%) dan Klebsiela pneumoniae sebanyak 5 orang (26.3%). Sesuai dengan hasl penelitian Khadri H. dan Alzohairy
M, 2009 yang mendapatkan hasil Escherichia coli 66.7% (30/45) dan Klebsiela pneumoniae 31.1% (14/45).17
Sedangkan menurut penelitian Aruna K , 2012 Escherichia
coli 57.3% (39/68), Citrobacter diversus 13.2% (9/68) dan Klebsiella pneumoniae 11.8% (8/68).21
Escherichia coli menjadi penyebab ISK terbanyak hal ini
kemungkinan disebabkan karena bakteri ini merupakan flora normal yang banyak terdapat di usus dan akan terbawa keluar oleh feses sehingga bisa mencemari air atau juga karena higiene perorangan yang kurang baik.
Pola resistensi antimikroba pada Escherichia coli penghasil ESBL terbanyak yaitu ampicillin, tetracyclin dan trimethoprim/ sulfamethoxazole (100%), cefotaxime, ceftriaxone, cefpodoxime dan ciprofloxacin (78%), diikuti oleh gentamycin dan aztreonam (67%). Narayanaswamy A. dan Mallika M, 2008 mendapatkan bahwa resistensi tertinggi antimikroba pada Escherichia coli penghasil ESBL adalah ampicillin (100%), sulbactam (81.29%) dan co-trimoxazole (78.48%).22 Ejaz H. et al, 2010 menemukan
bahwa resistensi tertinggi antimikroba pada Escherichia coli penghasil ESBL adalah cefotaxime (100%), ceftazidime (99.4%) dan cefuroxime (93.3%).23
Pola resistensi antimikroba pada ESBL tertinggi yaitu ampicillin (94.7%), ceftriaxon, trimethoprim/sulfamethoxazole (84.2%) diikuti cefotaxime, cefpodoxime dan tetracyclin (78.9%), sedangkan pada kelompok bakteri Non-ESBL resistensi tertinggi yaitu ampicillin (88%), trimethoprim /sulfamethoxazole (84%), dan tetracyclin (76%).
Pada penelitian Aruna K, 2012 resisten terhadap ampicillin, ceftazidime, ceftriaxone, cefotaxime dan nalidixic acid (90%) dan ciprofloxacin (72.05%).21
Perbedaan beberapa hasil penelitian diatas menunjukkan bahwa adanya fenomena pola kuman dan resistensi antimikroba yang dapat berubah dari waktu ke waktu dan berbeda-beda di satu tempat dengan tempat lain hal ini disebabkan karena kebijakan dalam penggunaan dan pemilihan jenis antimikroba yang berbeda-beda pula dan lamanya penggunaan obat, selain juga oleh karena terjadinya mutasi genetik pada mikroorganisme penyebab infeksi.
KESIMPULAN DAN SARAN
E.coli masih merupakan bakteri terbanyak penyebab ISK
pada kelompok ESBL dan Non-ESBL. Bakteri penghasil ESBL memiliki peningkatan resistensi terhadap beberapa antimikroba terutama golongan cephalosporin meskipun secara statistik tidak berbeda secara signifikan.
Sebaiknya penelitian pola kuman dan sesitivitas terhadap antimikroba dapat dilakukan secara berkala, agar dapat menjadi bahan acuan para klinisi dalam pegobatan pertama dan memilih antimikroba yang masih sensitive terhadap pasien ISK.
DAFTAR PUSTAKA
1. Gales A, Jones R, Gordon K. Activity and spectrum of 22 antimicrobial agents tested against urinary tract infection pathogens in hospitalized patients in Latin America: Report from the second year of SENTRY, Antimicrobial surveillance program. J. Antimicrobial Chemothera. 2000: 295-303. 2. Tessy A, Ardayo, Suwanto. Infeksi saluran kemih.
Dalam: Buku Ajar Ilmu Penyakit Dalam. Jilid 3. Edisi 3. Jakarta: Balai Penerbit FKUI, 2001. h.369.
3. Achmad, dkk. Guidelines penatalaksanaan infeksi saluran kemih (ISK) dan genitalia pria. Jakarta: Divisi Penyakit Tropis dan Infeksi IPD-RSCM, 2007. h.1. 4. Ginting Y. Antimicrobial usage of UTIs in elderly in
abstracts book 8th JADE. Jakarta : Divisi Penyakit Tropis dan Infeksi IPD-RSCM, 2007. h.18.
5. Sobel J D, Kaye D. Urinary tract infection. In : Mendell, Douglas and Bennett’s. Principles and Practise of Infections Diseases.
6th ed. Philadelphia: Elsevier, 2005. p.881 – 2.
6. Brooks GF, Butel JS, Morse SA. Saluran kemih. Jawetz, Melnick and Adelberg’s Medical Microbiology. Edisi 23. Jakarta: Penerbit buku kedokteran EGC, 2008. h.760 – 1. 7. Nicolle L, Epidemiology of urinary tract infection. Infect.
Med. 2008; 18:53-162.
8. Paterson DL. Extended-spectrum •-lactamases: a clinical update. downloaded at:
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1265908/pdf
/0016 . 27 Februari 2012.
9. Winarto. Prevalensi kuman ESBL (Extended Spectrum Beta Lactamase) dari material darah di RSUP Dr. Kariadi Tahun 2004-2005. Semarang: Media Medika Indonesia Fakultas Kedokteran Universitas Diponegoro. 2009:260 – 67.
10. David L. Paterson, Robert A. Bonomo. Extended-spectrum
-lactamases: a slinical update. American Society For Microbiology. 2005. Downloaded at: .http://cmr.asm.org
31 januari 2012.
11. Colodner R; Extended-spectrum beta-lactamases: the end of cephalosporins. Downloaded at: http://www.ima.org.il/ imaj/pdf;19 12-2-11 2 Maret 2012.
12. Aminzadeh Z, Sadat KM, Sha'bani M. Bacteriuria by extended-spectrum beta-lactamase-producing E. coli and Klebsiella pneumoniae:isolates in a governmental hospital in South of
Tehran, Iran. Iran J.Kidney Dis. 2008:197-200.
13. Behroozi A, Rahbar M, Yousefi JV. Frequency of extended spectrum beta-lactamase (ESBLs) producing Escherichia coli and Klebseilla pneumonia isolated from urine in an Iranian 1000-bed tertiary care hospital. Afr. J Microb. Res. 4. 2010:881-884.
14. Jones R. Summation:•-Lactam resistance surveillance in the Asia-western pacific region. Diagn Microbiol Infect Dis. 1999:333-8
15. Sudigdo S, Sofyan I. Dasar-dasar metodologi penelitian klinis. Edisi 3. Jakarta: CV Sagung Seto, 2008. h.112 - 113. 16. Wahyuni AS. Statistical kedokteran. Jakarta:
Bamboedoea Communication, 2009. h.118.
17. Khadri H, Alzohairy M. High prevalence of multi-drug-resistence (MDR) and extended spectrum •-lactamase (ESBL) producing bacteria among community-acquired urinary tract infection (CAUTI). Journal of bacteriology research. 2009; 1:105 – 9.
18. Febrianto AW, Mukaddas A, Faustine I. Rasionalisasi penggunaan antibiotic pada pasien infeksi saluran kemih (ISK) di RSUD Undata Palu Tahun 2012. Online jurnal of natural science. 2013; 2:20 – 9.
19. Sharma I, Paul D. Prevalence of community acquired urinary tract infection in silchar medical college, Assam, India and its antimicrobial susceptibility profile. Indian journal of medical sciences. 2012; 66:273-8. 20. Sukandar E. Infeksi saluran kemih pasien dewasa.
Dalam: Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S (Ed.). Buku Ajar Ilmu Penyakit Dalam I FK-UI. 4th edition. Jakarta: Pusat Penerbit Departemen Ilmu Penyakit Dalam FK-UI, 2007. h.553-557.
21. Aruna K, Mobashshera T. Prevalence of extended spectrum beta lactamase producing among uropathogens in south Mumbai and its antibiogram pattern. EXCLI Journal. 2012; 11:363 – 72.
22. Narayanaswamy A, Mallika M. Prevalence and susceptibility of extended spectrum beta-lactamase in urin isolates of Escherichia coli in a tertiary care hospital, Chennai-South India. Internet Journal of Medical Update. Januari 2011; 6:39 – 42.
23. Ejaz H et al. Urinary tract infection caused by extended spectrum •-lactamase (ESBL) producing Escherichia coli and Klebsiella pneumonia. African Journal of Biotechnology. 2011; 10:16661 – 5..**