PRESENTASI KASUS
PNEUMOTHORAX DEXTRA PADA BEKAS TB PARU e.c PPOK
Pembimbing :
dr. Indah Rahmawati, Sp.P
Disusun oleh :
Dhyaksa Cahya P. G4A013036 Alfian Tagar Aditya P. G4A013039
SMF ILMU PENYAKIT DALAM RSUD PROF. DR. MARGONO SOEKARDJO
FAKULTAS KEDOKTERAN DAN ILMU-ILMU KESEHATAN UNIVERSITAS JENDERAL SOEDIRMAN
PURWOKERTO 2014
LEMBAR PENGESAHAN
Telah dipresentasikan dan disetujui presentasi kasus dengan judul :
PNEUMOTHORAX DEXTRA PADA BEKAS TB PARU e.c PPOK Pada tanggal, Juni 2014
Diajukan untuk memenuhi salah satu syarat mengikuti program profesi dokter di Bagian Ilmu Penyakit Dalam
RSUD Prof. Dr. Margono Soekardjo Purwokerto
Disusun oleh :
Dhyaksa Cahya P. G4A013036 Alfian Tagar Aditya P. G4A013039
Mengetahui, Pembimbing
BAB I
LAPORAN KASUS
I. IDENTITAS PENDERITA
Nama : Tn. S
Usia : 65 tahun Jenis kelamin : Laki-laki Suku/bangsa : Jawa
Pekerjaan : 10 tahun terakhir hanya beraktifitas di rumah Alamat : Segaralangu, RT 6/II Cipari, Cilacap
Tanggal/Jam Masuk : 14 Juni 2014, Pukul 01.20 WIB Tanggal Pemeriksaan : 16 Juni 2014, Pukul 15.00 WIB No CM : 00763596
II. SUBJEKTIF 1. Keluhan Utama
Sesak nafas
2. Riwayat Penyakit Sekarang
Pasien mengeluh sesak nafas berat sejak tanggal 2/6/2014, 7 hari setelah pasien pulang dirawat inap di Puskesmas Cipari oleh sebab batuk, pilek, dan demam. Sepulang dari rawat inap di Puskesmas kondisi pasien membaik, pasien mampu beraktifitas di rumah seperti biasa selama + 1 minggu. Oleh sebab yang tidak diketahui, pasien mengeluhkan sesak nafas berat yang tidak disertai bunyi ngik-ngik, dirasakan seperti ada sesuatu yang berat yang menindih dadanya hingga terasa sulit untuk menarik dan menghembuskan nafas serta berlangsung terus menerus, sehingga oleh pihak keluarga pasien dibawa kembali ke Puskesmas Cipari namun oleh pihak Puskesmas dirujuk ke RSUD Majenang dan dirawat selama 12 hari.
Selama menjalani perawatan di RSUD Majenang, pasien mengaku keluhan sesak nafas berkurang setelah diberikan terapi penguapan dan memposisikan dirinya setengah duduk menggunakan bantal tinggi. Akan tetapi, pada 3 hari terakhir perawatan di RSUD Majenang keluhan sesak nafas dirasakan memberat dan mengganggu tidur malam sehingga oleh pihak RSUD Majenang pasien dirujuk ke RSUD Prof. Dr. Margono Soekarjo (RSMS) Purwokerto pada tanggal 14/6/14.
Pasien mengaku sudah merasa sesak nafas sejak 10 tahun yang lalu, namun keluhan sesak nafas dirasakan hilang timbul dan tidak mengganggu aktifitas. Sesak nafas dirasakan terutama setelah pasien melakukan aktifitas yang cukup berat dan mereda ketika beristirahat dan memposisikan diri setengah duduk. Oleh sebab itu, pasien menghentikan kegiatannya bertani dan hanya beraktifitas di rumah saja. Pasien mengaku tidak pernah mengalami bengkak-bengkak di kaki dan nyeri dada.
3. Riwayat Penyakit Dahulu
a. Riwayat keluhan yang sama : Pasien sudah merasa sesak nafas sejak 10 tahun yang lalu, namun keluhan sesak nafas dirasakan hilang timbul dan tidak mengganggu aktifitas. Sesak nafas dirasakan terutama setelah pasien beraktifitas yang cukup berat dan mereda ketika beristirahat dan memposisikan diri setengah duduk. Riwayat bengkak di kaki serta nyeri dada disangkal. b. Riwayat penyakit darah tinggi: disangkal
c. Riwayat asma disangkal : disangkal d. Riwayat penyakit jantung : disangkal e. Riwayat penyakit ginjal : disangkal f. Riwayat kencing manis : disangkal g. Riwayat alergi : disangkal
h. Riwayat pengobatan OAT : diakui, pernah mengkonsumsi OAT dari BP4 Karangjengkol selama 6 bulan pada tahun 1996
i. Riwayat mondok di RS : 1 kali di RSUD Ajibarang pada tanggal 2-14/6/2014 dengan keluhan sesak nafas, 1 kali di Puskesmas Cipari pada tanggal 22-25/5/2014 dengan keluhan batuk, pilek, dan demam
4. Riwayat Penyakit Keluarga
a. Riwayat keluhan serupa : disangkal b. Riwayat mondok : disangkal c. Riwayat hipertensi : disangkal d. Riwayat penyakit ginjal : disangkal e. Riwayat kencing manis : disangkal f. Riwayat asma : disangkal g. Riwayat alergi : disangkal h. Riwayat pengobatan OAT : disangkal
5. Riwayat Sosial Ekonomi a. Community
Pasien tinggal di lingkungan pedesaan, tidak padat penduduk. Rumah satu dengan yang lain tidak berjauhan. Hubungan antara pasien dengan tetangga dan keluarga dekat baik. Sebelum sakit, pasien hanya beraktifitas di rumah dan cukup sering berinteraksi dengan tetangganya. Pasien mengakui tidak memiliki tetangga yang sering batuk-batuk dan keluhan yang sama dengan pasien. b. Home
Pasien tinggal satu rumah bersama istri, dua anak, 1 menantu, dan 2 orang cucu. Rumah pasien berukuran 10x8 m2 dengan 4 kamar di dalamnya. Ventilasi dan sinar yang masuk ke dalam rumah dirasa cukup karena jendela sering dibuka di pagi hari. Keluarga pasien memiliki 1 dapur dan memasak menggunakan kompor gas
c. Occupational
Sebelum sakit, pasien bekerja sebagai petani untuk membiayai kebutuhan keluarganya. Akan tetapi, 10 tahun terakhir pasien menghentikan pekerjaannya sebagai petani dan memilih beraktifitas di rumah karena mengaku kelelahan dan kadang muncul sesak nafas apabila beraktifitas cukup berat. Di lingkungan kerja pasien tidak ada yang mengeluhkan keluhan yang sama dengan pasien. Teman-teman pasien adalah perokok aktif sama seperti pasien.
d. Personal habit
Pasien merupakan perokok aktif sejak usia 20 tahun hingga mengaku telah berhenti merokok sejak tahun 2004 oleh karena mulai merasakan gejala sesak nafas. Selama + 35 tahun merokok, rata-rata menghabiskan 2 bungkus rokok per hari. Indeks Brinkman 840 (berat).
e. Diet
Pasien mengaku memiliki pola makan hidup sederhana. Keseharian pasien makan dengan lauk tahu tempe terkadang ayam atau ikan serta sayur-sayuran. Pasien tidak memiliki pantangan ataupun alergi terhadap jenis makanan tertentu.
f. Drug
Pasien pernah mendapatkan pengobatan yang membuat air kencingnya berwarna merah dan mengkonsumsinya secara rutin selama 6 bulan pada tahun 1996.
III. OBJEKTIF
1. Pemeriksaan Fisik
a. Keadaan Umum : sedang
b. Kesadaran : compos mentis c. BB : 47 kg d. TB : 165 cm e. IMT : 17, 26 (kurang) f. Vital sign - Tekanan Darah : 110/80 mmHg - Nadi : 88 x/menit - RR : 24 x/menit - Suhu : 36,5 oC (axillar) Status Generalis 1) Kepala
- Bentuk : mesochepal, simetris
- Rambut : warna putih, mudah dicabut, Distribusi merata, rontok - Nyeri tekan : (-)
2) Mata
- Palpebra : edema (-/-) ptosis (-/-) - Konjungtiva : anemis (-/-)
- Sclera : ikterik (-/-)
- Pupil : reflek cahaya (+/+),isokor - Exopthalmus : (-/-)
- Lapang pandang : tidak ada kelainan - Lensa : keruh (-/-)
- Gerak mata : normal - Tekanan bola mata : nomal - Nistagmus : (-/-) 3) Telinga
- otore (-/-) - deformitas (-/-) - nyeri tekan (-/-)
4) Hidung
- nafas cuping hidung (-/-) - deformitas (-/-) - discharge (-/-) 5) Mulut - bibir sianosis (-) - bibir kering (-) - lidah kotor (-) 6) Leher
- Trakhea : deviasi trakhea (-)
- Kelenjar lymphoid : tidak membesar, nyeri (-) - Kelenjar thyroid : tidak membesar
- JVP : nampak, 5+2 cm 7) Dada
a) Paru
- Inspeksi : bentuk dada simetris, ketinggalan gerak (-), retraksi (-), jejas (-)
- Palpasi : vocal fremitus kanan < kiri ketinggalan gerak kanan = kiri
- Perkusi : hipersonor pada lapang paru kanan, sonor pada lapang paru kiri
- Auskultasi : suara dasar vesikuler kanan < kiri
Suara inspirasi < ekspirasi, suara tambahan rhonki basah kasar (-), rhonki basah halus (-) di kedua lapang paru, tidak ditemukan wheezing parahiler.
b) Jantung
- Inspeksi : pulsasi ictus cordis nampak di SIC V 2 jari medial LMCS, Tidak terdapat pulsasi parasternal dan epigastrial
- Palpasi : ictus cordis teraba di SIC V 2 jari medial LMC sinistra, tidak kuat angkat
- Perkusi : Batas jantung kanan atas : SIC II LPSD Batas jantung kiri atas : SIC II LPSS Batas jantung kanan bawah : SIC IV LPSD
- Auskultasi : S1>S2, reguler, murmur (-), gallops (-) 8) Abdomen
- Inspeksi : datar, tidak ada benjolan, striae (-) - Auskultasi : bising usus (+) normal
- Perkusi : tympani,tes pekak sisi (-), pekak beralih (-) - Palpasi : hepar dan lien tidak teraba
9) Ekstrimitas
- Superior : deformitas (-), jari tubuh (-/-), edema (-/-), KM 5/1 - Inferior : deformitas (-), jari tubuh (-/-), edema (-/-), KM 5/1 2. Pemeriksaan penunjang
a. Pemeriksaan darah lengkap (dilakukan di RSMS) 14/6/2014
Pemeriksaan Hasil Nilai Rujukan
Darah Lengkap
Hemoglobin 17.1 g/dL 14 - 18 gr/dl Leukosit 27260/uL (H) 4.800 –10.800/µL
Hematokrit 53% (H) 42- 52%
Eritrosit 5,9 x 10ˆ6/uL 4.7 – 6.1 juta/µL Trombosit 558.000 /uL 150.000 -450.000/µL MCV 89,2 79 – 99 fL MCH 25,8 pg 27 – 32 pg MCHC 32,3 % 33 – 37 gr/dL RDW 14.3 % 11.5 – 14.5 % MPV 9,8 7.2-11.1 Hitung Jenis Basofil 0.1 % 0 – 1 % Eosinofil 0.0 % 1 – 3 % Batang 1.3 % 2 – 6 % Segmen 93.2 % (H) 50 – 70 % Limfosit 2.1 % (L) 20 – 40 % Monosit 3.3 % 2 -8 % Kimia Klinik SGOT 48 u/L (H) 15-37 SGPT 61 u/L 10-65 Ureum darah 86,7 mg/dL (H) 14,98-38,9
Kreatinin darah 0,89 mg/dL 0,68-1,30 Glukosa sewaktu 189 mg/dL <=200 Natrium 132 mmol/L (L) 138-145
Kalium 5,6 mmol/L 3,5-5,1
Klorida 96 mmol/L 96-107
b. Pemeriksaan Radiologi foto Thorax PA di RSUD MAJENANG (12/6/2014)
Kesan: - Corakan bronkovaskuler menghilang pada bagian thorax kanan, paru kanan kolaps - Cor dalam batas normal
RESUME 1. Anamnesis
a. Sesak nafas berat dirasakan muncul 12 hari sebelum masuk RSMS, 7 hari setelah pulang dari perawatan di Puskesmas selama 4 hari oleh karena batuk, pilek, dan demam. Selama 12 hari dirawat di RSUD Majenang, keluhan berkurang dengan posisi setengah duduk dan pemberian nebulizer. 3 hari
sebelum masuk RSMS keluhan sesak memberat sehingga mengganggu istirahat malam.
b. Sesak nafas pertama kali muncul sejak 10 tahun terakhir, namun hanya bersifat kambuh-kambuhan, muncul setelah beraktifitas berat, serta tidak mengganggu aktifitas.
c. Pasien adalah mantan perokok aktif selama + 35 tahun dan teman-teman di lingkungan kerja dan tempat tinggalnya juga perokok aktif. Pasien berhenti merokok sejak 10 tahun terakhir.
2. Pemeriksaan Fisik Ku/ Kes : Sedang / CM Vital Sign - Tekanan Darah : 110/80 mmHg - Nadi : 88 x/menit - RR : 24 x/menit - Suhu : 36,5 oC (axillar) Paru
- Inspeksi : dada simetris, ketinggalan gerak (-), retraksi (-), jejas (-) - Palpasi : vocal fremitus kanan < kiri
Tidak ada ketinggalan gerak, kanan = kiri
- Perkusi : hipersonor di lapang paru kanan, sonor pada lapang paru kiri - Auskultasi : suara dasar vesikuler kanan < kiri
Suara inspirasi < ekspirasi, suara tambahan rhonki basah kasar (-), rhonki basah halus (-) di kedua lapang paru, tidak ditemukan wheezing parahiler.
RO thorax:
- Corakan bronkovaskuler menghilang pada bagian thoraks kanan, paru kanan kolaps
- Kesan cor dalam batas normal
ASSESSMENT
1. Diagnosis Klinis:
Pneumothorax dextra pada bekas TB paru PPOK
IV. PLANNING
1. Diagnosis Kerja:
Pneumothorax dextra pada bekas TB paru PPOK
CAP 2. Terapi
a. Farmakologi - O2 4 LPM NK
- Nebuliser ventolin + fluoxetide/12 jam - IVFD RL 20 tpm
- Inj ceftriaxon 1 x 2 gram - Inj rantin 2 x 50 mg - Inj ketorolac 2 x 30 mg
- po fartolyn syr 60 ml, 3 x 1 cth - po laxadyn syr 60 ml, 1 x 2 cth
b. Dekompresi dengan pemasangan WSD (dapat dilanjutkan dengan continous suction)
c. Non Farmakologi
- Bed rest, menghindari aktifitas berat seperti mengangkat beban
- Edukasi agar tidak batuk, bersin dan mengejan terlalu keras agar tidak menambah buruk kondisi pneumothoraks
- Edukasi tentang PPOK, menghindari pencetus atau faktor risiko seperti zat- zat kimia seperti asap rokok, asap hasil pembakaran (sampah, kayu bakar, dll), polusi udara yang merupakan faktor resiko yang dapat memperberat PPOK
- Pengenalan tanda-tanda eksaserbasi (batuk atau sesak bertambah, produksi dahak bertambah atau berubah warna)
- Minum dan makanan bergizi. Memperbanyak konsumsi buah dan sayuran berserat agar memperlancar defekasi, mengurangi konsumsi makanan berlemak dan berminyak untuk meminimalisasi risiko penyakit akibat kelainan jantung dan pembuluh darah mengingat kondisi pasien dengan usia lanjut.
3. Monitoring
b. Tanda vital c. Gejala klinis d. Fungsi paru e. Respon terapi f. Nutrisi 4. Prognosis
Ad vitam : dubia ad bonam Ad fungsionam : dubia ad bonam Ad sanationam : dubia ad malam
BAB II PEMBAHASAN
PNEUMOTHORAKS A. DEFINISI
Pneumothoraks adalah suatu kondisi dimana terjadi akumulasi udara pada cavum pleura yang dapat terjadi secara spontan atau pasca traumatik (Patel dan Gwilt, 2008). B. ETIOLOGI DAN KLASIFIKASI
Pneumothorax diklasifikasikan ke dalam beberapa jenis berdasarkan beberapa kriteria sebagai berikut (Alsagaf dan Pradjoko, 2010):
1. Berdasarkan Terjadinya a. Pneumothorax spontan
Pneumothorax yang terjadi tiba-tiba tanpa adanya suatu penyebab trauma atau kecelakaan. Terdiri dari pneumothorax spontan primer, dimana pneumothorax terjadi tanpa adanya penyakit paru yang mendasari dan pneumothorax spontan sekunder, dimana pneumothorax disebabkan oleh adanya penyakit paru yang mendasari seperti TB paru, PPOK, asma bronkiale, pneumonia, tumor paru, dll (Hisyam dan Budiono, 2009).
b. Pneumothorax traumatik
Pneumothorax yang terjadi akibat suatu trauma, baik trauma penetrasi atau kontusio yang dapat menyebabkan robeknya pleura, dinding dada, ataupun paru. Berdasarkan kejadiannya, pneumothorax traumatik dibedakan menjadi pneumothorax traumatik non iatrogenik yang disebabkan oleh jejas kecelakaan dan pneumothorax traumatik artifisial yang disebabkan adanya tindakan tertentu atau memang disengaja dilakukan untuk tujuan tertentu (Hisyam dan Budiono, 2009).
2. Berdasarkan Lokasi
a. Pneumothorax parietalis b. Pneumothorax mediastinalis c. Pneumothorax basalis 3. Berdasarkan Derajat Kolaps
a. Pneumothorax totalis b. Pneumothorax parsialis
Derajat kolaps paru pada pneumothorax dapat dinyatakan dalam persen dan dihitung menggunakan rumus sebagai berikut:
Luas hemithorax (A x B) – Luas paru yang kolaps (a x b) : (A x B) x 100 % ( ) ( )
4. Berdasarkan Jenis Fistel a. Pneumothorax terbuka
Pneumothorax terbuka merupakan suatu pneumothorax dimana terdapat hubungan antara rongga pleura dengan bronkus yang merupakan bagian dari dunia luar. Dalam keadaan ini tekanan intrapleura sama dengan tekanan udara luar, sesuai dengan perubahan tekanan yang disebabkan oleh gerakan pernafasan. Pada saat inspirasi tekanan menjadi negatif dan pada waktu ekspirasi tekanan menjadi positif.
b. Pneumothorax tertutup
Pada pneumothorax tertutup, rongga pleura dalam kondisi tertutup sehingga udara di dalam rongga pleura tidak mempunyai hubungan dengan dunia luar. Pada awalnya, tekanan intra pleura dapat positif, namun lama kelamaan dapat menjadi negatif akibat udara yang mengandung oksigen diserap oleh jaringan paru. Pada saat inspirasi maupun ekspirasi, tekanan intrapleural tetap negatif. c. Tension pneumothorax
Tension pneumothorax merupakan pneumothorax dengan tekanan intrapleura yang positif dan semakin lama semakin membesar karena adanya fistel di pleura visceralis yang bersifat ventil. Pada saat inspirasi, udara masuk melalui bronkus dan percabangannya selanjutnya terus menuju cavum pleura melalui fistel yang terbuka. Akan tetapi, pada saat ekspirasi udara di dalam rongga pleura tidak dapat keluar sehingga berakibat tekanan intrapleural meningkat. Kondisi ini merupakan kondisi gawat darurat yang harus segera ditangani.
Pada pasien ini pneumothorax terjadi bukan karena sebab traumatik, namun pneumothorax terjadi secara spontan karena pasien memiliki riwayat penyakit PPOK yang mendasarinya.
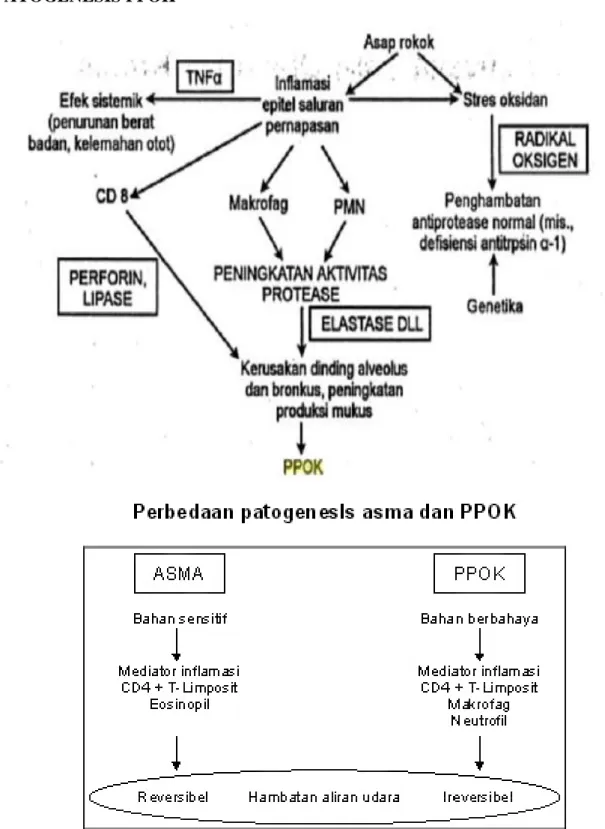
C. PATOGENESIS
Pada fisiologi pernafasan normal, pada waktu inspirasi tekanan intrapleura lebih negatif daripada tekanan intrabronkial sehingga paru mengembang mengikuti gerakan dinding dada yang mengakibatkan udara luar akan masuk melalui bronkus hingga ke alveolus. Sedangkan pada saat ekspirasi dinding dada menekan rongga dada sehingga tekanan intrapleura akan lebih tinggi daripada tekanan udara luar maupun intrabronkial sehingga menyebabkan udara tertekan keluar melalui bronkus (Alsagaf dan Pradjoko, 2010).
Tekanan intrabronkial akan meningkat apabila ada tahanan pada saluran pernapasan, tekanan ini akan lebih meningkat pada permulaan batuk, bersin, atau mengejan. Apabila terjadi peningkatan tekanan intrabronkial disertai kelemahan bagian perifer bronkus atau alveolus, maka kemungkinan akan terjadi robekan alveolus maupun bronkus (Alsagaf dan Pradjoko, 2010).
Dugaan terjadinya pneumothoraks dapat dijelaskan melalui adanya mekanisme kebocoran di bagian paru yang berisi udara melalui robekan pleura yang pecah dimana bagian yang pecah ini berhubungan dengan bronkus. Pelebaran alveolus dan septa-septa alveolus yang pecah kemudian dapat membentuk suatu bula berdinding tipis di dekat daerah yang terdapat proses radang nonspesifik atau fibrosis granulomatosa (Alsagaf dan Pradjoko, 2010).
Alveolus disangga oleh kapiler yang mempunyai dinding lemah dan mudah robek, apabila alveolus melebar dan tekanan intraalveolar meningkat, maka udara dengan mudah menuju ke jaringan peribronkovaskuler. Gerakan nafas yang kuat, infeksi, dan obstruksi endobronkial merupakan beberapa faktor presipitasi yang memudahkan terjadinya robekan, selanjutnya udara yang terbebas dari alveolus dapat mengoyak jaringan fibrotik peribronkovaskuler. Robekan pleura yang berlawanan arah dengan hilus akan menimbulkan pneumothorax, sedangkan robekan yang mengarah ke hilus dapat menyebabkan pneumomediastinum. Di antara organ-organ mediastinum terdapat jaringan ikat longgar sehingga mudah ditembus udara. dari leher, udara menyebar merata di bawah kulit leher dan dada sehingga timbul emfisema subkutis (Alsagaf dan Pradjoko, 2010).
D. PENEGAKAN DIAGNOSIS
Keluhan utama pasien pneumothoraks spontan adalah sesak nafas, bernafas terasa berat, nyeri dada, dan batuk. Sesak sering mendadak dan semakin lama semakin berat. Nyeri dada dirasakan pada sisi yang sakit, rasa berat, tertekan, dan terasa lebih nyeri
pada saat gerakan pernapasan. Pada pneumothoraks spontan, sebagai pencetus adalah batuk keras, bersin, mengangkat barang-barang berat, kencing, atau mengejan. Penderita mengeluhkan munculnya gejala dirasakan setelah melakukan hal-hal tersebut. Pada pneumothoraks traumatik, gejala-gejala pneumothoraks tersebut muncul setelah terjadi peristiwa yang menyebabkan trauma pada thoraks (Alsagaf dan Pradjoko, 2010).
Pada pemeriksaan fisik pasien dengan pneumothoraks akan muncul tanda berikut (Alsagaf dan Pradjoko, 2010):
1. Tampak sesak ringan sampai berat, tergantung pada kecepatan udara yang masuk serta ada tidaknya klep. Penderita bernapas tersengal, pendek-pendek dengan mulut terbuka.
2. Sesak nafas dengan atau tanpa sianosis
3. Badan tampak lemah dan dapat disertai syok, pada pneumothoraks dengan onset akut dapat pula disertai keringat dingin.
4. Nadi cepat dan pengisian masih cukup baik pada sesak nafas ringan. Pada sesak nafas berat, nadi menjadi cepat dan lemah disebabkan waktu pengisian kapiler berkurang.
5. Pada pemeriksaan fisik thoraks ditemukan: Inspeksi
- Hemithoraks yang sakit dapat lebih cembung dibandingkan hemithoraks sehat - Gerakan nafas tertinggal pada bagian thoraks yang sakit
- Trakhea dan jantung terdorong ke sisi yang sehat Palpasi
- Pada sisi yang sakit, SIC dapat normal atau melebar - Ictus cordis terdorong ke arah sisi thoraks yang sehat
- vocal fremitus melemah atau menghilang pada sisi yang sakit Perkusi
- Pada sisi yang sakit didapatkan suara hipersonor dan tidak menggetar
- Batas jantung terdorong ke arah thoraks yang sehat, apabila tekanan intrapleural tinggi
Auskultasi
- Pada bagian yang sakit, suara dasar nafas melemah sampai menghilang
- Suara nafas terdengar amforik bila ada fistel bronkopleurayang cukup besar pada pneumothoraks terbuka
- dapat pula dilakukan coin test dengan menggunakan ketukan 2 koin logam yang satu ditempelkan di dada dan yang lain diketokkan pada koin pertama, kemudian akan terdengar bunyi metalik pada punggung.
Pemeriksaan penunjang yang dapat membantu penegakan diagnosis pneumothoraks antara lain foto rontgen thoraks PA yang memperlihatkan gambaran hiperlusen, corakan bronkovaskuler menghilang, paru mengempis, dan trakhea terdorong ke arah hemithoraks yang sehat. Analisis gas darah arteri memberikan gambaran hipoksemia, namun pemeriksaan ini kadang tidak diperlukan. Pada pneumothoraks kiri dapat menimbulkan perubahan aksis QRS dan gelombang T precordial pada gambaran EKG dan seringkali ditafsirkan sebagai Infark Myokard Akut (IMA). Selain itu, dapat pula dilakukan CT scan thorax pada pasien yang diagnosisnya belum tegak setelah dilakukan foto rontgen. pemeriksaan ini lebih spesifik untuk membedakan emfisema bulosa dan pneumothoraks, batas antar udara dengan cairan intra dan ekstrapulmoner, serta dapat membedakan pneumothoraks spontan primer atau sekunder (Hisyam dan Budiono, 2009) E. PENATALAKSANAAN
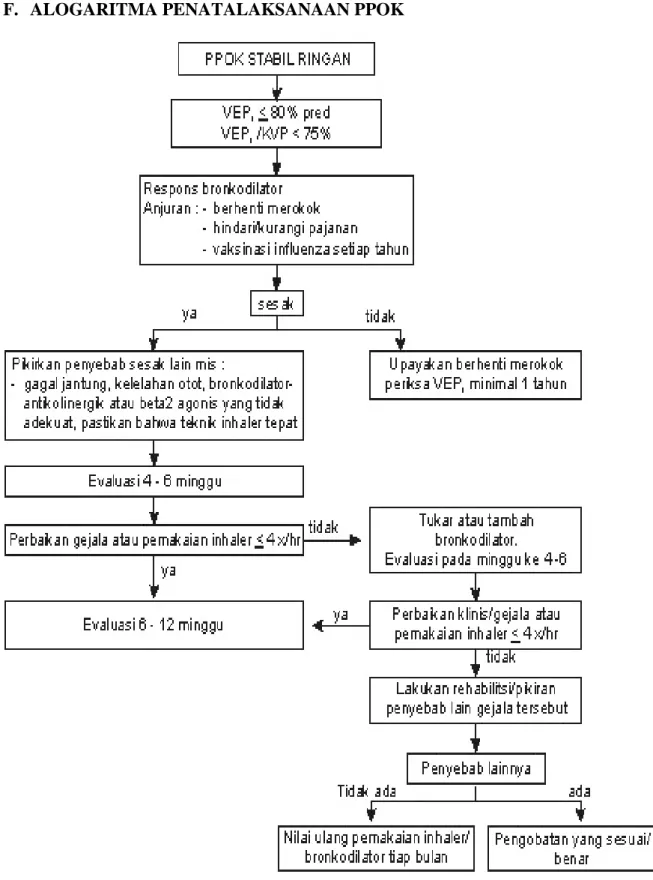
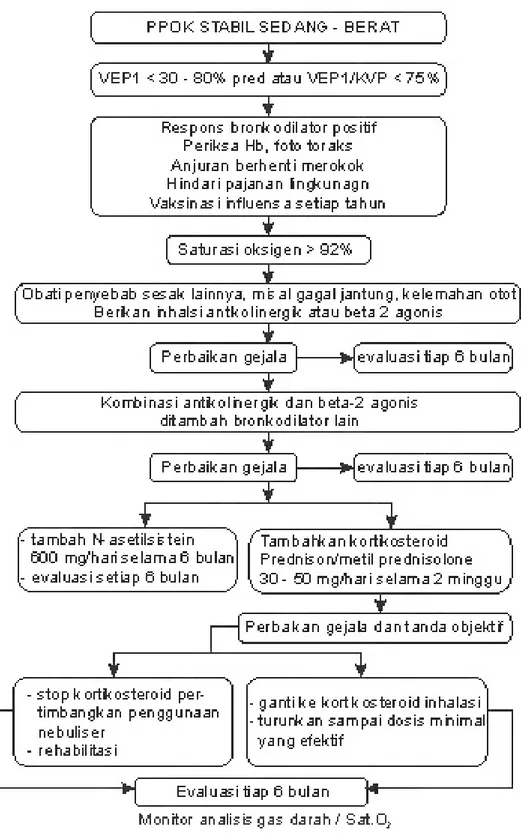
Tindakan pengobatan pneumothorax tergantung dari luasnya pneumothoraks, tujuannya untuk mengeluarkan udara dari rongga pleura dan meminimalkan risiko kambuh lagi. British Thoracic Society dan American College of Chest Physicians telah memberikan rekomendasi untuk penanganan pneumothoraks, yaitu (Hisyam dan Budiono, 2009):
1. Observasi dan pemberian tambahan oksigen
2. Aspirasi sederhana dengan jarum dan pemasangan tube torakostomi dengan atau tanpa pleurodesis
3. Torakoskopi dengan pleurodesis dan penanganan terhadap adanya bleb atau bula 4. Torakotomi
Pada pneumothoraks tertutup dengan paru kolaps minimal dan tekanan intrapleural masih negatif, hanya dilakukan tindakan observasi apakah gejala klinis menetap atau bertambah berat dengan diberikan terapi oksigenasi. Apabila keluhan sesak memberat, dapat dicurigai sebagai pneumothoraks terbuka atau bahkan tension pneumothoraks sehingga selanjutnya diperlukan tindakan dekompresi atau membuat hubungan rongga pleura dengan dunia luar dengan menggunakan infus set, jarum abbocath, atau pemasangan pipa Water Sealed Drainage (WSD). Apabila diperlukan, dapat pula dibantu dengan continous suction agar tekanan intrapleural cepat kembali menjadi negatif. Tindakan pembedahan yang mungkin dilakukan antara lain dengan pembukaan dinding
thoraks melalui operasi, dicari lubang yang menyebabkan pneumothoraks kemudian dijahit. Apabila ditemukan penebalan pleura yang mengganggu pengembangan paru, dapat dilakukan reseksi. Pilihan terakhir yang dapat dilakukan adalah dengan pleurodesis, yaitu dilakukan penjahitan setelah masing-masing pleura dikerok atau lapisan tebal dibuang, selanjutnya kedua pleura dilekatkan satu sama lain di tempat fistel (Alsagaff dan Pradjoko, 2010).
Apabila terdapat proses lain di paru, maka pengobatan tambahan ditujukan untuk menangani penyakit paru yang mendasarinya. Selain itu, pasien dengan pneumothoraks dilarang melakukan kerja keras, batuk dan bersin terlalu keras, dan mengejan. Untuk mencegah obstipasi dan memperlancar defekasi, dapat diberikan laksan ringan untuk mengurangi mengejan terlalu keras pada saat defekasi (Alsagaff dan Pradjoko, 2010). Pencegahan Pneumothoraks (Alsagaff dan Pradjoko, 2010)
1. Pada penderita PPOK, diberikan pengobatan yang adekuat terutama jika pasien batuk-batuk berkepanjangan. Pilihan obat yang dapat diberikan adalah bronkodilator dan antitusif ringan, ditambah dengan edukasi agar pasien tidak batuk dan mengejan terlalu keras serta menghindari aktifitas berat.
2. Pada penderita TB paru, harus dilakukan terapi OAT hingga tuntas. Prognosis pasien pneumothoraks dengan TB paru lebih baik pada pasien yang lesinya masih minimal. Rehabilitasi (Alsagaff dan Pradjoko, 2010)
1. Pasien yang telah sembuh dari pneumothoraks harus dilakukan pengobatan secara baik untuk penyakit paru yang mendasarinya.
2. Pasien diberikan edukasi agar menghindari batuk dan mengejan terlalu berat, derta menghindari beraktifitas berat seperti mengangkat beban.
3. Apabila mengalami kesulitan defekasi, dapat diberikan laksan ringan
4. Kontrol penderita pada waktu tertentu, terutama jika ada keluhan batuk dan sesak nafas.
F. KOMPLIKASI
Tension pneumothoraks dapat menyebabkan kegagalan respirasi akut, empyema, hidro-pneumothoraks, hematothoraks, pneumomediastinum dan emfisema subkutis, hingga henti jantung paru dan kematian. Selain itu, pneumothoraks dapat pula menyebabkan terjadinya pneumothoraks simultan bilateral (insidensi + 2 %) dan pneumothoraks kronik, bila tetap ada selama waktu lebih dari 3 bulan (insidensi + 5 %) (Hisyam dan Budiono, 2009)
G. PROGNOSIS
Pasien dengan pneumothoraks spontan hampir separuhnya akan mengalami kekambuhan, baik setelah sembuh dari observasi maupunsetelah pemasangan tube thoracostomy. Pasien-pasien yang penatalaksanaannya cukup baik, umumnya tidak dijumpai komplikasi. Pasien pneumothoraks spontan sekunder prognosisnya tergantung dari penyakit paru yang mendasaarinya (Hisyam dan Budiono, 2009).
PENYAKIT PARU OBSTRUKTIF KRONIS (PPOK) A. DEFINISI
PPOK adalah penyakit paru yang ditandai oleh hambatan aliran udara yang tidak sepenuhnya reversible, bersifat progresif dan berhubungan dengan respons inflamasi paru terhadap partikel atau gas yang beracun atau berbahaya, disertai efek ekstraparu yang berkontribusi terhadap berat derajat penyakit.
B. FAKTOR RISIKO
1. Kebiasaan merokok merupakan satu - satunya penyebab kausal yang terpenting, jauh lebih penting dari faktor penyebab lainnya.
Dalam pencatatan riwayat merokok perlu diperhatikan : a. Riwayat merokok
- Perokok aktif - Perokok pasif - Bekas perokok
b. Derajat berat merokok dengan Indeks Brinkman (IB), yaitu perkalian jumlah rata-rata batang rokok dihisap sehari dikalikan lama merokok dalam tahun : - Ringan : 0-200
- Sedang : 200-600 - Berat : >600
2. Riwayat terpajan polusi udara di lingkungan dan tempat kerja a. Polusi di dalam ruangan: asap kompur (tungku)
b. Polusi di luar ruangan: gas buangan kendaraan bermotor, debu jalanan c. Polusi tempat kerja: bahan kimia, zat iritasi, gas beracun
3. Hipereaktiviti bronkus
4. Riwayat infeksi saluran napas bawah berulang
5. Defisiensi antitripsin alfa - 1, umumnya jarang terdapat di Indonesia. 1 6. Stress oksidatif
7. Sosial ekonomi 8. Gen
9. Tumbuh kembang paru
Pada pasien ini, didapatkan faktor risiko, yaitu paparan asap rokok (sebagai perokok aktif).
C. PENEGAKKAN DIAGNOSIS
Anamnesis pada pasien dimulai dari penemuan faktor resiko dan gejala yang muncul pada pasien. Faktor risiko yang penting adalah usia (biasanya usia pertengahan), dan adanya riwayat pajanan, baik berupa asap rokok, polusi udara, maupun polusi tempat kerja (PDPI, 2003). Gejala klinis yang dapat ditemui pada pasien PPOK antara lain batuk kronis, batuk berdahak, dan juga sesak nafas. Batuk kronik adalah batuk hilang timbul selama 3 bulan yang tidak hilang dengan pengobatan yang diberikan. Kadang-kadang pasien menyatakan hanya berdahak terus menerus tanpa disertai batuk. Selain itu, Sesak napas merupakan gejala yang sering dikeluhkan pasien terutama pada saat melakukan aktivitas. Seringkali pasien sudah mengalami adaptasi dengan sesak napas yang bersifat progressif lambat sehingga sesak ini tidak dikeluhkan (GOLD, 2009).
Pemeriksaan fisik pada PPOK dimulai dari inspeksi dapat berupa bentuk dada seperti tong (barrel chest), terdapat cara bernapas purse lips breathing (seperti orang meniup), terlihat penggunaan dan hipertrofi otot-otot bantu napas, pelebaran sela iga, dan bila telah terjadi gagal jantung kanan terlihat distensi vena jugularis dan edema tungkai. Pada perkusi biasanya ditemukan adanya hipersonor. Pemeriksaan auskultasi
dapat ditemukan fremitus melemah, suara napas vesikuler melemah atau normal, ekspirasi memanjang, ronki, dan mengi (PDPI, 2003). Laboratorium darah rutin yang sebaiknya diperiksa pada penderita PPOK adalah Haemoglobin, Hematocrit, dan Leukosit (PDPI, 2003).
Pemeriksaan penunjang pada PPOK antara lain Spirometri, Radiologi, Laboraturium darah rutin, Analisa Gas Darah, dan Mikrobiologi sputum. Pada spirometri (VEP1, VEP1 prediksi, KVP, VEP1/KVP), obstruksi ditentukan oleh nilai VEP1 prediksi (%) dan atau VEP1/KVP (%). VEP1 merupakan parameter yang paling umum dipakai untuk menilai beratnya PPOK dan memantau perjalanan penyakit. Apabila spirometri tidak tersedia atau tidak mungkin dilakukan, APE meter walaupun kurang tepat, dapat dipakai sebagai alternatif dengan memantau variabilitas harian pagi dan sore, tidak lebih dari 20% (PDPI, 2003).
Hasil pemeriksaan radiologis dapat ditemukan kelainan paru berupa hiperinflasi atau hiperlusen, diafragma mendatar, corakan bronkovaskuler meningkat, jantung pendulum, dan ruang retrosternal melebar. Meskipun kadang-kadang hasil pemeriksaan radiologis masih normal pada PPOK ringan tetapi pemeriksaan radiologis ini berfungsi juga untuk menyingkirkan diagnosis penyakit paru lainnya atau menyingkirkan diagnosis banding dari keluhan pasien (GOLD, 2009).
Diagnosis PPOK pada pasien ini ditegakkan berdasarkan hasil anamnesis, pemeriksaan fisik, dan foto thoraks PA.
1. Anamnesis
1) Sesak nafas pertama kali sejak 1 bulan sebelum masuk rumah sakit, dan dirasa terus menerus dan semakin memberat hingga mengganggu aktivitas sejak 2 hari sebelum masuk rumah sakit
2) Batuk berdahak warna putih kental, demam hilang timbul, pilek dengan cairan hidung berwarna putih encer, nafsu makan menurun dan pusing
3) Pasien adalah perokok aktif, dan teman-teman di lingkungan kerjanya juga perokok aktif.
4) Riwayat memasak dengan menggunakan tungku. 2. Pemeriksaan Fisik
1) Suara ekspirasi memanjang, suara tambahan rhonki basah kasar (-), rhonki basah halus (+) di kedua lapang paru,
1) Emfisematous lung dengan infiltrat di kedua lapang paru terutama paracardial sinistra dengan air broncogram prominen
2) Cor dalam batas normal D. KLASIFIKASI PPOK
Berdasarkan Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2007, dibagi atas 4 derajat (Antonio et all, 2007):
a. Derajat I: PPOK ringan
Dengan atau tanpa gejala klinis (batuk produksi sputum). Keterbatasan aliran udara ringan Volume Ekspirasi Paksa Detik 1 (VEP1) /Kapasitas Vital Paksa(KVP)< 70%;
VEP1> 80% Prediksi). Pada derajat ini, orang tersebut mungkin tidak menyadari
bahwa fungsi parunya abnormal. b. Derajat II: PPOK sedang
Semakin memburuknya hambatan aliran udara (VEP1 / KVP < 70%; 50% < VEP1<
80%), disertai dengan adanya pemendekan dalam bernafas. Dalam tingkat ini pasien biasanya mulai mencari pengobatan oleh karena sesak nafas yang dialaminya.
c. Derajat III: PPOK berat
Ditandai dengan keterbatasan / hambatan aliran udara yang semakin memburuk (VEP1 / KVP < 70%; 30% < VEP1 < 50% prediksi). Terjadi sesak nafas yang semakin
memberat, penurunan kapasitas latihan dan eksaserbasi yang berulang yang berdampak pada kualitas hidup pasien.
d. Derajat IV: PPOK sangat berat
Keterbatasan / hambatan aliran udara yang berat (VEP1 / KVP < 70%; VEP1 < 30%
prediksi) atau VEP1 < 50% prediksi ditambah dengan adanya gagal nafas kronik dan
E. PATOGENESIS PPOK
F. ALOGARITMA PENATALAKSANAAN PPOK
G. KOMPLIKASI
Komplikasi yang dapat terjadi pada PPOK adalah : 1. Gagal napas
a. Gagal napas kronik : Hasil analisis gas darah Po2 < 60 mmHg dan Pco2 > 60 mmHg, dan pH normal, penatalaksanaan :
1. Jaga keseimbangan Po2 dan PCo2 2. Bronkodilator adekuat
3. Terapi oksigen yang adekuat terutama waktu latihan atau waktu tidur 4. Antioksidan
5. Latihan pernapasan dengan pursed lips breathing b. Gagal napas akut pada gagal napas kronik, ditandai dengan:
1. Sesak napas dengan atau tanpa sianosis 2. Sputum bertambah dan purulent
3. Demam
4. Kesadaran menurun 2. Infeksi berulang
Pada pasien PPOK produksi sputum yang berlebihan menyebabkan terbentuk koloni kuman, hal ini memudahkan terjadi infeksi berulang. Pada kondisi kronik ini imuniti menjadi lebih rendah, ditandai dengan menurunnya kadar limposit darah.
3. Kor pulmonal
Ditandai oleh P pulmonal pada EKG, hematokrit > 50 %, dapat disertai gagal jantung kanan
BAB III KESIMPULAN
1. Pneumothoraks adalah suatu kondisi dimana terjadi akumulasi udara pada cavum pleura yang dapat terjadi secara spontan atau pasca traumatik.
2. Pneumothoraks dapat terjadi baik secara spontan dengan atau tanpa kelainan paru yang mendasari, maupun pasca proses traumatik.
3. PPOK adalah penyakit paru yang ditandai oleh hambatan aliran udara yang tidak sepenuhnya reversible, bersifat progresif dan berhubungan dengan respons inflamasi paru terhadap partikel atau gas yang beracun atau berbahaya, disertai efek ekstraparu yang berkontribusi terhadap berat derajat penyakit. 4. Faktor resiko terbesar terjadinya PPOK adalah dari gaya hidup dan lingkungan,
dengan perubahan gaya hidup seperti berhenti merokok dan menggunakan masker pada tempat berasap dan berpolusi akan meringankan gejala dan progresifitas PPOK.
5. Pada pasien ini, penanganan pneumothoraks dilakukan dengan cara dekompresi menggunakan WSD dilanjutkan dengan continous suction, melakukan pemantauan terhadap kondisi paru dan respon terapi, dan edukasi mengenai pneumothoraks dan PPOK sebagai penyakit yang mendasarinya.
DAFTAR PUSTAKA
Alsagaf, Hood dan Isnu Pradjoko. 2010. Buku Ajar Ilmu Penyakit Paru 2010. Surabaya: FK Unair
Hisyam, Barnawi dan Eko Budiono. 2009. Pneumothoraks Spontan, dalam Buku Ajar Ilmu penyakit Dalam, edisi V jilid II. Jakarta : Interna Publishing
Patel, Harish dan Catherine Gwilt. 2008. Crash Course: Respiratory System, 3rd edition. London: Elseiver
PDPI (Perhimpunan Dokter Paru Indonesia). 2003. Penyakit Paru Obstruktif Kronik (PPOK) Pedoman Diagnosis dan penatalaksanaan di Indonesia. Jakarta : PDPI
Valentina L, Brashers. 2007. Aplikasi Klinis Patofisiologi: Pemeriksaan dan Manajemen. Jakarta : EGC
Lampiran resep dr. Margono Soekarjo SIP. 08/2014/DU/BMS Jl. Cendana 116 Purwokerto 0281 606060 Purwokerto, 20 Juni 2014
R/ Ceftriaxone inj vial 1 g no II Add spuit inj 5 cc no I Add aquabidest 5cc no II S i.m.m
R/ Rantin inj amp 50 mg no II Add spuit inj 5 cc no II S i.m.m
R/ Ketorolac inj amp 30 mg no II Add spuit inj 5 cc no II
S i.m.m R/ Fartolyn syr 60 ml fl no I S 3 dd I cth p.c R/ Laxadyn syr 60 ml fl no I S 1 dd II cth p.c. Pro: Tn. S Usia: 65 tahun