Korespondensi :
Jl. Bunga Lau No. 17 Medan Telp & fax : 061-8365915 Email: dewilsari@yahoo.com
ABSTRAK
Karsinoma sel basal merupakan kanker kulit terbanyak di bagian Kulit dan Kelamin RSUP H. Adam Malik Medan. Bedah mikrografik Mohs menghasilkan angka kesembuhan yang tinggi dalam penanganan kanker kulit, namun memerlukan fasilitas laboratorium khusus. Masalah ini dapat teratasi dengan melakukan modifikasi bedah Mohs mikrografik.
Seorang perempuan, 53 tahun, ibu rumah tangga, mengeluh borok di pelipis kanan. Awalnya terdapat tahi lalat kecil sejak berusia 28 tahun. Dalam 5 tahun terakhir tahi lalat tersebut semakin membesar dan menonjol, dan sejak 3 tahun terakhir terasa gatal dan mudah berdarah. Dia gnosis kar sinoma sel basal dite gakka n berd asark an an amnes is, g ambara n klinis, dan pemeriksaan histopatologik. Dilakukan modifikasi bedah mikrografik Mohs serta penutupan defek dengan rhomboid flap.
Bedah mikrografik Mohs modifikasi merupakan pilihan penanganan karsinoma sel basal pada sarana yang terbatas, karena pemotongan horizontal memungkinkan analisis histologis lebih teliti daripada eksisi biasa, sehingga kemungkinan rekurensi dapat diminimalkan. Pada tulisan ini dipaparkan kelebihan dan kekurangan teknik dari rhomboid flap. (MDVI 2012; 39/s: 46s -51s)
Kata kunci : karsinoma sel basal, bedah Mohs modifikasi, rhomboid flap
ABSTRACT
Basal cell carcinoma is the most frequent skin cancer in Department of Dermato-venereology H. Adam Malik General Hospital Medan. Mohs micrographic surgery gives a high cure rate for skin cancer, but it requires special laboratory facilities. This problem can be overcome with modified Mohs Micrographic surgery.
A 53 years -old woman, housewife, complained of an ulcer on right temple. There’s a small nevus on the right temple initially since she was 28. The nevus is getting bigger and bulging in the last 5 years, and since 3 years letter it itches and bleeds easily. Diagnosis of basal cell carcinoma was based on history, clinical findings and histopathologic features. Modified Mohs micrographic surgery was performed continued with rhombicflap for defect closure.
Modified Mohs micrographic surgery is the treatment of choice for basal cell carcinoma in limited facilities because horizontal cuts allows more accurate histologic analysis compared to standard excisional surgery, so reccurence possibility can be minimized. Presented here are the the advantages and disadvantages of the rhombic flap technique. (MDVI 2012; 39/s: 46s - 51s) Key words: basal cell carcinoma, modified Mohs micrographic surgery, rhombic flap
EKSISI KARSINOMA SEL BASAL DENGAN TEKNIK
MODIFIKASI MOHS DAN PENUTUPAN DEFEK
DENGAN RHOMBOID FLAP
Dewi Lastya Sari, Fenni Rinanda, Indah Atmasari, Airin Riskianty Nurdin, Danang Tri Wahyudi, Marwali Harahap
Departemen/SMF Ilmu Kesehatan Kulit dan Kelamin FK Universitas Sumatera Utara/RSUP H. Adam Malik Medan
PENDAHULUAN
Karsinoma sel basal (KSB) berasal dari sel-sel tanpa keratin di lapisan basal epidermis dan struktur adneksa (folikel rambut, saluran kelenjar keringat ekrin).1,2
Di Indonesia, kanker kulit menempati urutan ketiga setelah kanker leher rahim dan payudara. KSB merupakan bentuk yang paling sering ditemukan.3 Hasil penelitian lain
menunjukkan KSB merupakan tumor kulit kedua terbanyak setelah karsinoma sel skuamosa.4 Frekuensi kejadian KSB
terbanyak pada usia 50-59 tahun.3 Dengan lokasi terbanyak
di daerah kepala dan leher, diikuti daerah ekstremitas atas dan batang tubuh.3-9 Faktor risiko utama terjadinya KSB
adalah pajanan sinar matahari.1-9KSB jarang bermetastasis
dan jarang menyebabkan kematian.1-3,5-9 KSB berkembang
secara langsung ke jaringan sekitarnya, tidak melalui pembuluh darah maupun pembuluh limfe.2,3
Gambaran klinis KSB bervariasi, bentuk yang paling sering berupa KSB tipe nodular, bentuk yang lain dapat berupa KSB tipe pigmentasi, tipe kistik, tipe morfea dan tipe superfisial.1,2,6,7 Penanganan KSB tergantung pada lokasi
anatomis dan gambaran histologis, mencakup bedah Mohs mikrografik, eksisi bedah standar, destruksi dengan berbagai modalitas dan kemoterapi topikal.1
Bedah mikrografik Mohs merupakan kemajuan penting yang terpilih dalam penanganan KSB. Pada tahun 1941 Fr eder ick Moh s men emukan tekn ik bedah yan g dikembangkan untuk membuang kanker kulit .5 Bedah
mikrografik Mohs terutama diindikasikan untuk KSB yang berulang, lokasi tumor di area anatomi dengan rekurensi tinggi misalnya lipatan nasolabial, sulkus post aurikular, kantus medial, dahi atau ala nasi, serta tumor dengan batas tidak jelas.6 Berdasarkan telaah penelitian selama empat
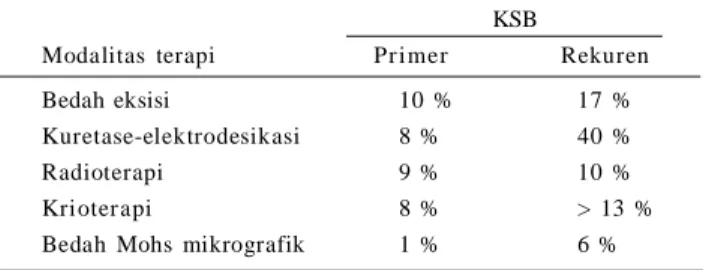
dekade menunjukkan bahwa bedah mikrografik Mohs dapat menurunkan angka rekurensi KSB (tabel 1).
Tabel 1. Angka rekurensi primer dan rekurensi pada KSB yang kambuh selama lima tahun.7
KSB
Modalitas terapi Pr imer Rekuren
Bedah eksisi 10 % 17 %
Kuretase-elektrodesikasi 8 % 40 %
Radioterapi 9 % 10 %
Krioter api 8 % > 13 %
Bedah Mohs mikrografik 1 % 6 %
Pada bedah mikrografik Mohs, tumor terlebih dahulu diidentifikasi dan diberi tanda. Kemudian dilakukan anastesi lokal, dilanjutkan dengan kuretase. Gagang skalpel dipegang dengan sudut 450 terhadap permukaan kulit dan tumor
dieksisi sejauh 2-3 mm melebihi batas kuretase, sehingga terbentuk potongan jaringan berbentuk mangkuk. Pada jaringan yang telah diangkat diberi tanda. Jaringan tersebut
kemudian dipotong menjadi potongan-potongan yang lebih kecil. Dibuat peta anatomis yang digambar dengan penanda sesuai batas yang diberi warna. Jaringan tersebut kemudian ditempatkan pada kriostat, dibekukan, dipotong secara horizontal, ditempatkan di atas gelas obyek, kemudian diwarnai, dan diperiksa dengan mikroskop. Jika masih terdapat tumor pada batasnya, peta ditandai dan dilakukan operasi tahap dua. Proses ini berulang hingga batas-batas bebas tumor.5,8,9
Pada bedah mikrografik Mohs ini dilakukan potong beku pada jaringan yang segar, sehingga dibutuhkan fasilitas laboratorium yang khusus serta petugas yang terampil. Prosedur bertahap yang dilakukan dalam satu hari ini memerlukan kesepakatan tim dalam hal menentukan waktu operasi. Masalah-masalah ini dapat diatasi dengan cara bedah Mohs mikrografik yang modifikasi.10
Setelah bedah mikrografik Mohs, penutupan defek dapat dilakukan secara langsung, flap, atau graft.9
Berdasarkan asupan jaringan vaskular, flap dapat dibagi menjadi dua kategori utama yaitu pola acak (random pattern) dan pola sumbu (axial pattern). Berdasarkan perger akan flap, terdapat tiga kategori flap, yaitu
advancement flap (perpindahan flap secara linear), rotation flap (flap diputar pada satu titik sumbu)dan transpotition flap (flap diputar pada satu titik sumbu dan dipindahkan melewati kulit yang utuh untuk menutupi defek).10
Rhomboid flap adalah bentuk klasik flap transposisi.
Rhomboid flap digunakan untuk menutup defek yang berbentuk belah ketupat dengan sudut yang berhadapan 60° dan 120°, sehingga dapat digunakan untuk rekonstruksi lesi di pipi, pelipis, bibir, telinga, hidung, dagu, kelopak mata, dan leher. Komplikasi flap ini hampir sama dengan semua
flap yang lain yaitu infeksi, hematoma, nekrosis, dan skar.11
LAPORAN KASUS
Seorang perempuan berusia 53 tahun, ibu rumah tangga, suku Melayu, bangsa Indonesia datang ke Poliklinik Kulit dan Kelamin RSUP Haji Adam Malik Medan pada tanggal 27 Oktober 2011, dengan keluhan borok di pelipis kanan. Pada awalnya terdapat tahi lalat kecil sejak pasien berusia 28 tahun. Dalam 5 tahun terakhir tahi lalat tersebut semakin membesar dan menonjol, dan sejak 3 tahun terakhir terasa gatal dan mudah berdarah (Gambar 2).
Pemeriksaan fisis menunjukkan keadaan umum baik, kesadaran kompos mentis. Tanda-tanda vital (tensi, nadi, pernafasan, suhu) dalam batas normal. Kedua konjungtiva tidak anemis, sklera tidak ikterik. Pada jantung, paru-paru dan hati tidak ditemukan kelainan. Pada pemeriksaan dermatologis dijumpai nodus ulseratif dengan diameter 2x3x0,8 cm pada regio temporalis dekstra, tepi tidak teratur, batas tegas, bagian tengah cekung, dengan tepi meninggi, dan keras pada palpasi. Keadaan tersebut didiagnosis banding sebagai KSB tipe nodulo-ulseratif, karsinoma sel
Gambar 1. Rhomboid flap .12
skuamosa (KSS), melanoma maligna. Diagnosis sementara adalah bKSB tipe nodulo-ulseratif di regio temporalis dekstra.
Pada pemeriksaan laboratorium darah didapati : hemoglobin 14 g/dl, hematokrit 45,10 %, laju endap darah (LED) 10 mm/jam, leukosit 6.860/mm3, trombosit 341.000 / mm3, jumlah cukup dan bentuk normal. Gula darah sewaktu 97,80 mg/dl. Hasil pemeriksaan skrining perdarahan dalam batas normal. Hasil pemeriksaan urin dalam batas normal. Hasil pemeriksaan elektrokardiografi (EKG) normal, hasil foto toraks normal.
Hasil pemeriksaan histopatologik (31 Oktober 2011) tampak epidermis yang mengalami hiperkeratosis dan akantosis, pada sub-epitel tampak massa tumor berupa pulau-pulau di antara jaringan stroma normal, tersusun padat, sel-sel inti bulat dan oval, hiperkromatik dengan kromatin kasar, dan sedikit sitoplasma. Pada pinggir tumor, sel-sel tersusun seperti palisade. Juga tampak deposit pigmen kecoklatan. Dar i h asil pemeriksaan dapat disimpulkan suatu karsinoma sel basal (tipe solid). Diagnosis kerja ditegakkan sebagai KSB tipe solid pada regio temporalis dekstra.
Cara penanganan yang dipilih untuk pasien adalah eksisi dengan teknik modifikasi Mohs, dan penutupan defek dengan rhomboid flap. Pasien dipersiapkan untuk operasi pada tanggal 16 November 2011. Pasien dibaringkan di meja operasi dengan posisi supinasi, lalu dilakukan anastesi umum. Daerah operasi didesinfeksi dengan povidon iodine
10% dan alkohol 70%. Dibuat garis bantu menggunakan gentian violet di sekeliling tumor sebagai penuntun batas kulit yang akan dieksisi (5 mm dari tepi lesi). Untuk mengurangi perdarahan digunakan injeksi NaCl 0,9% 500 cc + epinefrin 0,5cc secara infiltrasi subkutan dan ditunggu selama ± 20 menit. Dengan menggunakan skalpel No. 15 dilakukan eksisi sesuai garis bantu dengan sudut 45o
terhadap permukaan kulit, sehingga massa tumor yang di eksisi berbentuk seperti mangkuk. Perdarahan dikontrol dan digambarkan peta sebagai penuntun pemeriksaan jaringan.
Spesimen diberi tanda menggunakan benang untuk orientasi topografi arah superior, inferior, lateral, dan medial. Spesimen dikirim ke bagian Patologi Anatomi untuk diperiksa secara mikroskopis. Hasil pemeriksaan histopatologis pada batas sayatan inferior, medial, dan lateral sudah bebas dari massa tumor, sedangkan pada batas sayatan superior dan dasar masih tampak pulau-pulau sel basal serupa dengan gambaran pada massa jaringan kulit. Dilakukan eksisi secara luas pada dasar dan superior lesi. Dibuat garis bantu sebagai penuntun tarikan skalpel berbentuk paralelogram pada lesi. Dari ujung diagonal pendek, ditarik garis dengan panjang yang sama dengan diagonal ke arah dahi. Pada ujung garis, dibuat garis yang sejajar sisi paralelogram dan sama panjang (Gambar 3). Dilakukan eksisi dengan skalpel no. 15 pada garis bantu paralelogram sampai subkutis (Gambar 4).
Undermining dengan klem pada subkutis sampai daerah
ujung flap dapat disatukan dengan dasar paralelogram dan dilakukan sebuah penjahitan pada ujung flap untuk fiksasi (Gambar 5 dan Gambar 6). Tepi-tepi luka dirapatkan dengan melakukan penjahitan dermis terlebih dahulu menggunakan benang nylon 4-0, kemudian dilanjutkan dengan penjahitan epidermis secara simple interrupted memakai benang nylon 5-0. Dipasang drain di daerah pre-aurikular dan difiksasi (Gambar 7). Flap diberi salep antibiotik dan ditutup dengan kasa steril berlapis.
Pasca operasi pasien dirawat di ruangan, dengan pemberian infus Ringer Laktat 20 tetes/menit, injeksi seftriakson 1 gram setiap 12 jam dan injeksi ketorolac 1 ampul setiap 8 jam. Hari ke-3 pasca operasi (Gambar 8), tampak luka bekas operasi kering, tidak dijumpai perdarahan, nekrosis, maupun edema, nyeri sudah berkurang. Luka bekas operasi diberi salep antibiotik dan ditutup kasa steril. Kemudian obat injeksi diganti dengan obat oral yaitu tablet siprofloksasin 500 mg 2 kali sehari, dan tablet asam mefenamat 500 mg 3 kali sehari.
Hari ke-8 pasca operasi (Gambar 9), luka bekas operasi kering, tidak ada perdarahan dan pus, benang dibuka secara selang seling. Luka bekas operasi diberi salep antibiotik
dan ditutup kasa steril. Siprofloksasin diteruskan, asam mefenamat tablet 500 mg hanya diberikan jika pasien merasa nyeri.
Hari ke-10 pasca operasi (Gambar 10), luka bekas operasi kering, tidak ada perdarahan dan pus, benang dibuka seluruhnya (Gambar 4). Luka bekas operasi diberi salep antibiotik, kemudian ditutup plester micropore yang disusun menyerupai genteng, kemudian ditutup kasa steril. Siprofloksasin diteruskan, asam mefenamat tablet 500 mg hanya diberikan jika pasien merasa nyeri.
Hari ke-15 pasca operasi (Gambar 11), terlihat jaringan parut minimal, terdapat sedikit pus di daerah bekas drain. Perawatan luka dan siprofloksasin dilanjutkan sampai 1 bulan pasca operasi. Terlihat jaringan parut minimal di daerah
penyembuhan luka.
Prognosis pasien ini quo ad vitam; ad functionam dan
ad sanationam: bonam.
DISKUSI
Diagnosis kasus ini ditegakkan berdasarkan anamnesis, gambar an klinis dan didukung oleh pemer iksaan histopatologik. Dari anamnesis diketahui pekerjaan pasien adalah ibu rumah tangga, namun pasien sering memanipulasi tahi lalat, yang merupakan salah satu faktor risiko terjadi karsinoma sel basal.1-4
Pasien didiagnosis banding dengan KSB tipe nodulo-ulseratif, karsinoma sel skuamosa (KSS), dan melanoma
(Gambar 2.Sebelum Operasi)
Gambar 4. Eksisi pada garis bantu paralelogram
(Gambar 5, 6. Undermining dan jahitan fiksasi) (Gambar 7. Pemasangan drain)
(Gambar 3. Garis bantu)
(Gbr 8. Hari ke-3 pasca operasi) (Gbr 9. Hari ke-8 pasca operasi) (Gbr 10. Hari ke-10 pasca operasi) (Gbr 11. Hari ke-15 pasca operasi)
maligna. Pada karsinoma sel skuamosa, dapat dijumpai luka yang meluas dengan tepi yang keras, dasar lesi berupa jaringan granulasi yang mudah berdarah. Melanoma maligna tipe nodular dapat memberikan gambaran klinis berupa nodus yang sedikit menonjol di atas permukaan kulit, warna hitam pekat, yang makin lama makin besar dan kadang-kadang mengalami ulserasi.3 Untuk menegakkan
diagn osis secar a pasti, dibutuh kan pemer iksaan histopatologis. Hasil pemeriksaan histopatologis pasien ini tampak epidermis yang mengalami hiperkeratosis dan akantosis. Pada sub-epitel tampak massa tumor berupa pulau-pulau di antara jaringan stroma normal, tersusun padat, sel-sel berinti bulat dan oval, hiperkromatik, dengan kromatin kasar, dan sitoplasma sedikit. Pada tepi tumor, sel-sel tersusun seperti palisade. Juga tampak deposit pigmen kecoklatan. Hal ini sesuai dengan gambaran histopatologik KSB yaitu terdapat sel basalioma, dengan inti sel basal membesar dan memanjang, sitoplasma relatif sedikit, terdapat peningkatan rasio inti sitoplasma, dan jembatan interselular hilang, serta gambaran palisade.13
Pada pasien ini, lokasi lesi di daerah pelipis, termasuk karsinoma sel basal dengan risiko tinggi terjadi rekurensi, sehingga pilihan penatalaksanaan berupa bedah mikrografik Mohs.8 Prosedur bertahap pada bedah mikrografik Mohs
yang dilakukan dalam satu hari ini memerlukan kesepakatan tim dalam hal waktu operasi. Masalah ini dapat diatasi dengan melakukan bedah mikrografik Mohs modifikasi.6
Perbedaan antara bedah mikrografik Mohs dengan modifikasi bedah mikrografik Mohs adalah: a) pada bedah mikrografik Mohs, ahli bedah kulit juga berperan sebagai ahli patologi, sedangkan pada modifikasi bedah mikrografik Mohs, pemeriksaan histologi dilakukan oleh seorang ahli patologi. b). pada bedah mikrografik Mohs, pemeriksaan histopatologi spesimen dilakukan dengan potong beku, sedangkan pada modifikasi bedah mikrografik Mohs, dilakukan pada poton gan parafin. c). pada bedah mikrografik Mohs, pelaksanaan prosedur bertahap dilakukan dalam satu hari sedangkan pada modifikasi bedah mikrografik Mohs, operasi dilakukan dengan interval waktu 2 hari atau 24 jam.6
Keuntungan pelaksanaan bedah mikrografik Mohs modifikasi antara lain adalah dapat dilakukan dengan fasilitas yang terbatas, pemeriksaan potongan parafin biasanya kurang memerlukan keahlian teknis dibandingkan dengan bedah beku dan karena dilakukan dengan interval waktu 2 hari atau 24 jam, maka modifikasi bedah mikrografik Mohs dapat lebih mudah direncanakan sesuai dengan jadwal pasien, ahli bedah, dan ahli patologi. Sedangkan kerugiannya adalah pemeriksaan tidak dapat dilakukan dalam waktu sesingkat bila menggunakan bedah beku, karena potongan parafin memerlukan waktu yang lebih lama. 6-8
Pada kasus ini hasil pemeriksaan histopatologi spesimen dari modifikasi operasi mikrografik Mohs menunjukkan bahwa batas-batas lesi telah bebas tumor.
Pada defek dilakukan penutupan dengan rhomboid flap. Tahapan untuk melakukan rhomboid flap yaitu: 1). Gambar paralelogram dengan sudut 60° dan 120° pada lesi yang akan dieksisi. 2). Sebuah garis dengan panjang yang sama dengan diagonal yang pendek ditarik dari diagonal yang pendek paralelogram. 3). Garis kedua ditarik dari ujung distal garis sebelumnya. Garis kedua ini harus sama panjang dan paralel dengan salah satu sisi defek yang berdekatan.11
Komplikasi yang dapat terjadi pada proses operasi ini adalah perdarahan, karena daerah ini banyak sekali pembuluh darah. Namun hal tersebut dapat diatasi dengan melakukan bebat pada tempat operasi dan menganjurkan pasien untuk membatasi percakapan selama dalam perawatan.10,12,14
KESIMPULAN
Modifikasi bedah mikrografik Mohs merupakan pilihan penanganan KSB untuk mendapatkan daerah bebas tumor. Eksisi KSB disertai penutupan defek dengan
rhomboid flap merupakan pilihan tkhnik penutupan defek
berdasarkan flap lokal. Dengan teknik ini parut yang terbentuk minimal dan dapat diterima secara kosmetik.
DAFTAR PUSTAKA
1. Carucci JA, Leffel DJ. Basal cell carcinoma. Dalam: Wolff K, Goldsmith LA, Katz SI, dkk, penyunting. Fitzpatrick’s dermatology in general medicine. Edisi ke-7. New York: Mc Graw Hill; 2008.h.1036-42
2. Habif TP. Clinical dermatology: a color guide to diagnosis and therapy. Edisi ke-3. Philadelpia: Mosby; 1996. h. 649-58. 3. Rata IGAK. Tumor kulit. Dalam: Cipto H, Pratomo US,
Handayani I, Sukarata K, penyunting. Ilmu penyakit kulit dan kelamin . Edisi ke-5. Jakarta: Fakultas kedokteran Universitas Indonesia, 2007.h. 229-41.
4. Nahabedian MY. Skin malignancies. Basal cell carcinoma. Tersedia di: http://www.emedicine.medscape.com/article diunduh tanggal 3 Desember 2011.
5. Bowen GM, White GL, Gerwels JW. Mohs micrographic surgery. Am Fam Physician. 2005; 72: 845-8.
6. Harahap M, Lubis ND. The modified micrographic surgery. Ann Acad Med. 1998; 17: 505-8.
7. Vuyk H.D, Lohuis PJFM. Mohs micrographic surgery for facial skin cancer. Clinical Otolaryngology. 2001; 26: 265-73. 8. Steinman HK, Gross KG. Basic Mohs technique. Dalam: Gross KG, Steinman HK, Rapini RP, penyunting. Mohs surgery fundamental and technique. St.Louis: Mosby; 1999. h. 7-8 9. Lee KK, Thomas VD, Swanson NA. Mohs micrographic
surgery. Dalam: Wolff K, Goldsmith LA, Katz SI, dkk, peyunting. Fitzpatrick’s dermatology in general medicine. Edisi ke-7. New York: Mc Graw Hill; 2008.h. 2315-9
10. Khouri R. Skin flaps. Dalam: Nouri K, Khouri SL, penyunting. Techniques in dermatologic surgery. Edinburgh: Mosby; 2003. h. 141-51
11. Sclafani AP, Fozo M. Rhombic flaps. Tersedia di: http:// www.emedicine.medscape.com/article/87 9923 diunduh tanggal 9 Desember 2011.
12. Robinson JK. Excisional surgery and repair, including flaps and grafts. Dalam: Wolff K, Goldsmith LA, Katz SI, Gilchrest B A, P aller AS, Leffell DJ , penyu ntin g. Fitzpatrick’s dermatology in general medicine. Edisi ke-7. New York: Mc Graw Hill; 2008.h. 2302-15
13. Kirkham N. Tumors and cysts of the epidermis. Dalam: Elder DE, Elenitas R, Johnson BL, Murphy, GF, penyunting. Lever’s histopathology of the skin. Edisi ke-9. Philadelphia: Lippincot Williams and Wilkins; 2005. h. 806-66
14. Jackson IT. Problem and solutions. Chapter 10. Local flaps in h ead an d neck. Edisi ke-2. Misoli: Quality medical publishing; 2007.h.571-2