BAB II
TINJAUAN PUSTAKA
2.1 Asma bronkial
2.1.1 Defenisi
Asma merupakan penyakit inflamasi kronik saluran nafas yang terdapat di seluruh dunia. Asma berhubungan dengan peningkatan kepekaan saluran nafas yang ditandai dengan episode mengi berulang, sesak nafas, batuk, rasa tertekan didada terutama di malam hari atau dini hari.1, 6
Meskipun asma telah dikenal sejak ribuan tahun yang lalu. Para ahli masih belum sepakat mengenai defenisi asma. Secara praktis para ahli berpendapat: asma adalah penyakit paru dengan karakteristik 1. Obstruksi saluran nafas yang reversible baik secara spontan maupun dengan pengobatan 2. Inflamasi saluran nafas 3. Peningkatan respon saluran nafas terhadap berbagai rangsangan (hipereaktifitas).7
2.1.2 Epidemiologi
Asma merupakan masalah kesehatan yang paling umum di seluruh dunia, dimana terdapat 300 juta penduduk dunia yang menderita penyakit ini. Asma dapat terjadi pada anak-anak dan dewasa, dengan prevalensi secara global berkisar 1-18%. Angka mortalitas asma diperkirakan 250.000 penduduk/ tahun.1
Menurut hasil penelitian Riskesda 2013, prevalensi asma berkisar 4,5% dengan prevalensi wanita lebih tinggi dibanding pria. Berdasarkan usia, prevalensi asma tertinggi pada usia 25-34 tahun, dengan prevalensi yang sama antara perkotaan dan pedesaan.3
bronchitis kronis dan emfisema sebagai peyebab kematian ke-4 di Indonesia atau sebesar 5,6%. 6
2.1.3 Patofisiologi
Asma merupakan inflamasi kronik saluran nafas. Berbagai sel inflamasi berperan terutama sel mast, eosinofil, sel limfosit T, makrofag, neutrofil dan sel epitel. Faktor lingkungan dan berbagai faktor lain berperan sebagai penyebab atau pencetus inflamasi saluran nafas pada penderita asma.1, 2, 6,7
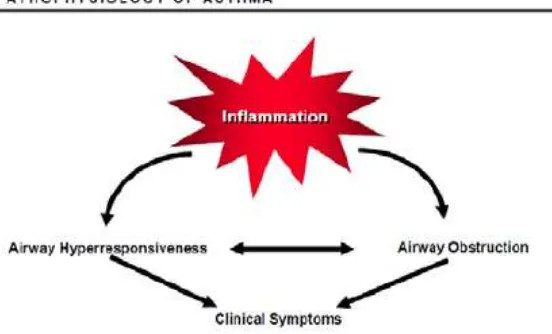
Gambar 2.1: Hubungan antara inflamasi, gejala klinis dan patofisisologi asma
Sumber: NHLBI 2007
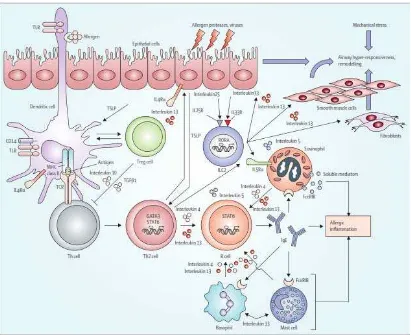
bronkiolus dan bronkus kecil. Bila seseorang menghirup alergen, terjadi fase sensitisasi, antibodi IgE orang tersebut meningkat. Alergen kemudian berikatan dengan antibodi IgE yang melekat pada sel mast dan menyebabkan sel ini berdegranulasi mengeluarkan berbagai macam mediator. Beberapa mediator yang dikeluarkan adalah histamin, leukotrien, faktor kemotaktik eosinofil dan bradikinin. Hal itu akan menimbulkan efek edema lokal pada dinding bronkiolus kecil, sekresi mukus yang kental dalam lumen bronkiolus, dan spasme otot polos bronkiolus, sehingga menyebabkan inflamasi saluran napas. Pada reaksi alergi fase cepat, obstruksi saluran napas terjadi segera yaitu 10-15 menit setelah pajanan alergen. Spasme bronkus yang terjadi merupakan respons terhadap mediator sel mast terutama histamin yang bekerja langsung pada otot polos bronkus. Pada fase lambat, reaksi terjadi setelah 6-8 jam pajanan allergen dan bertahan selama 16-24 jam, bahkan kadang-kadang sampai beberapa minggu. Sel-sel inflamasi seperti eosinofil, sel T, sel mast dan antigen presenting cell (APC) merupakan sel-sel kunci dalam patogenesis asma. 1, 2, 6,7
Obstruksi saluran nafas pada asma merupakan kombinasi spasme otot bronkus, sumbatan mukus, edema dan inflamasi dinding bronkus. Obstruksi saluran nafas dapat dinilai secara objektif dengan spirometri yaitu nilai VEP1 (volume ekspirasi paksa detik pertama) atau APE (arus puncak ekspirasi), sedangkan penurunan KVP (kapasitas vital paksa) menggambarkan derajad hiperinflasi paru.1, 2, 6, 7
Patofisiologi asma (khususnya kasus yang berat) memiliki gambaran
hyperplasia sel mukus dan infiltrasi sel-sel inflamasi, dan didominasi oleh sel T
CD4+, eosinofil dan sel mast. Infiltrasi sel T mengekspresikan sitokin Th2 interleukin
13, interleukin 4 dan interleukin 5 yang berkoordinasi dalam pengaturan inflamasi
alergi.9,10,11
Disisi lain ditemukan sel Treg yang memilki kemampuan untuk mengontrol
respon Th2. Peran proteksi sel Treg pada asma didukung oleh penelitian epidemiologi
dan immunologi. Pada populasi di pertanian terjadi peningkatan jumlah dan fungsi
Treg dan sekresi sitokin Th2 yang rendah.9,10
Pada tikus, inflamasi Th2 juga merangsang remodeling saluran nafas jangka
panjang dengan fibrosis dan peningkatan otot polos. Sama halnya pada manusia,
perubahan struktur saluran nafas pada asma berkontribusi pada perkembangan dan
progreisifitas penyakit, pada kasus yang berat, obstruksi aliran nafas sering
diakibatkan hyperplasia sel mucus, penebalan membrane subepitelial, peningkatan
otot polos melalui hipertrofi dan hyperplasia, saluran nafas mulai fibrosis dengan
2.1.4 Faktor resiko asma
Secara umum faktor resiko asma dipengaruhi atas faktor individu dan faktor lingkungan.
2.1.4.1 Faktor individu
1. Genetik
Chip yang memiliki ratusan ribu variasi genetik yang umum telah digunakan pada genome-wide association studies (GWAS) untuk mencari hubungan antara ribuan kasus asma dan kontrol. Penelitian ini melaporkan bukti adanya locus yang berhubungan dengan asma yaitu pada gen CHI3L1 (yang juga dikenal sebagai YKL40), IL6R, dan DENND1B pada kromosom 1, IL1RL1–
IL18R1 pada kromosom 2, PDE4D and RAD50–IL13 pada kromosom 5,
HLA-DQ pada kromosom on chromosome 6, IL33 pada kromosom 9, SMAD3
pada kromosom15, ORMDL3–GSDMB pada kromosom 17, IL2RB pada
kromosom 22, dan PYHIN1pada kromosom 1 Afrika-Amerika. Tetapi pada
penelitian yg lain tidak ditemukan gen pada lokus yang sama seperti
gambaran pada GWAS. Sebuah penelitian yang menggunakan quantitative
genetic score dari pengaruh kombinasi ribuan polimorfism yang sering
dijumpai secara individu memiliki pengaruh yang kecil dalam risiko asma,
sehingga diduga asma melibatkan komponen poligenik.9,12
Faktor genetik yang berhubungan dengan perkembangan asma adalah a. Atopi: produksi allergen – antibodi IgE spesifik
b. Hiperresponsif saluran nafas
c. Mediator inflamasi: cytokine, chemokin dan factor pertumbuhan d. Rasio Th1 dan Th2
2. Obesitas
Prevalensi asma lebih banyak pada individu dengan body mass indeks > 30 kg/m2 dengan tingkat kontrol asma yang jelek. Meskipun mekanismenya belum jelas, penurunan berat badan penderita obesitas dengan asma, dapat memperbaiki gejala fungsi paru, morbiditas dan status kesehatan.
3. Jenis kelamin
Pria merupakan resiko untuk asma pada anak. Sebelum usia 14 tahun, prevalensi asma pada anak laki-laki adalah 1,5-2 kali dibanding anak perempuan. Tetapi menjelang dewasa perbandingan tersebut lebih kurang sama dan pada masa menopause perempuan lebih banyak.
4. Ras dan etnik
2.1.4.2 FaktorLingkungan
1. Allergen
Luar rumah: serbuk sari dan spora jamur 2. Infeksi pernafasan
Riwayat infeksi saluran pernafasan telah dihubungkan dengan kejadian asma. Menurut study prospektif oleh sigurs dkk (2000), sekitar 40% anak penderita asma dengan riwayat infeksi saluran pernafasan (respiratory sincytial virus) akan terus menderita mengi atau menderita asma dalam kehidupannya.
3. Asap rokok
Asap rokok berhubungan dengan penurunan fungsi paru. Pajanan asap rokok sebelum dan sesudah kelahiran berhubungan dengan asma pada usia dini. Menurut dezateux dkk (1999), balita dari ibu yang merokok memiliki resiko 4 kali lebih tinggi menderita kelainan seperti mengi dalam tahun pertama kelahiran.
4. Polusi udara di dalam dan di luar ruangan
Polusi udara sebagai faktor resiko asma masih kontroversial. Polusi udara berhubungan dengan penurunan fungsi paru, meskipun mekanismenya belum diketahui dengan jelas.
5. Diet
Data dari beberapa penelitian menyebutkan hubungan antara kejadian mengi usia dini meningkat pada bayi dengan pemberian susu sapi atau susu kedelai dibandingkan dengan air susu ibu.
6. Bahan dilingkungan kerja
Lebih dari 300 bahan berhubungan dengan asma karena lingkungan kerja.angka prevalensi meningkat pada dewasa dengan perkiraan 1 dari 10 kejadian asma.
7. Status sosioekonomi
2.1.5 Diagnosis
2.1.5.1 Anamnesa
Diagnosa penyakit asma dapat ditegakkan dengan anamnesa yang baik, pemeriksaan fisik dan pemeriksaan faal paru terutama reversibility kelainan faal paru akan lebih meningkatkan nilai diagnostik.
Riwayat penyakit/ gejala, yaitu:4, 6, 7, 8
• Asma bersifat episodik, sering bersifat reversible dengan atau tanpa pengobatan.
• Asma biasanya muncul setelah adanya paparan terhadap allergen, gejala musiman, riwayat alergi/ atopi dan riwayat keluarga pengidap asma.
• Gejala asma berupa batuk, mengi, sesak nafas yang episodik, rasa berat didada dan berdahak.
• Gejala timbul/ memburuk terutama pada malam/ dini hari. • Mengi atau batuk setelah kegiatan fisik.
• Respon positif terhadap pemberian bronkodilator.
2.1.5.2 Pemeriksaan fisik
Gejala asma bervariasi sepanjang hari sehingga pemeriksaan fisik dapat normal. Kelainan pemeriksaan fisik yang paling sering ditemukan adalah wheezing pada auskultasi. Pada sebagian penderita, auskultasi dapat terdengar normal walaupun pada pengukuran objektif (faal paru) telah terdapat penyempitan jalan nafas.4, 6 Oleh karena itu, pemeriksaan fisik akan sangat membantu diagnosis jika pada saat pemeriksaan terdapat gejala- gejala obstruksi saluran pernafasan.12
Sewaktu mengalami serangan, jalan napas akan semakin mengecil oleh karena kontraksi otot polos saluran napas, edema dan hipersekresi mukus. Keadaan ini dapat menyumbat saluran napas; sebagai kompensasi penderita akan bernapas pada volume paru yang lebih besar untuk mengatasi jalan napas yang mengecil (hiperinflasi). Hal ini akan menyebabkan timbulnya gejala klinis berupa batuk, sesak napas, dan mengi.4
2.1.5.3 Faal paru
Banyak parameter dan metode untuk menilai faal paru, tetapi yang telah diterima secara luas (standar) dan mungkin dilakukan adalah pemeriksaan spirometri dan arus puncak ekspirasi (APE). Pengukuran faal paru digunakan untuk menilai obstruksi jalan nafas, reversibility kelainan faal paru, variability faal paru, sebagai penilaian tidak langsung hiperensponsif jalan nafas. 4, 6
2.1.5.4 Foto thorax
Pemeriksaan foto thorax tidak rutin dilakukan untuk diagnosa asma, tetapi digunakan untuk menyingkirkan penyakit yang tidak disebabkan asma. 13
2.1.5.5 Pemeriksaan IgE.
Pemeriksaan darah IgE Atopi dilakukan dengan cara radioallergosorbent test (RAST) bila hasil uji tusuk kulit tidak dapat dilakukan (pada dermographism).4, 6, 7
2.1.5.6 Penanda inflamasi.
Derajat berat asma dan pengobatannya dalam klinik sebenarnya tidak berdasarkan atas penilaian obyektif inflamasi saluran napas. Gejala klinis dan spirometri bukan merupakan petanda ideal inflamasi. Penilaian semi-kuantitatif inflamasi saluran napas dapat dilakukan melalui biopsi paru, pemeriksaan sel eosinofil dalam sputum, dan kadar oksida nitrit udara yang dikeluarkan dengan napas. Analisis sputum yang diinduksi menunjukkan hubungan antara jumlah eosinofil dan Eosinophyl Cationic Protein (ECP) dengan inflamasi dan derajat berat asma. Biopsi endobronkial dan transbronkial dapat menunjukkan gambaran inflamasi, tetapi jarang atau sulit dilakukan di luar riset. 4, 6, 7
2.1.5.7 Uji Hipereaktivitas Bronkus/HRB.
Pada penderita yang menunjukkan FEV1 >90%, HRB dapat dibuktikan dengan berbagai tes provokasi. Provokasi bronkial dengan menggunakan nebulasi droplet ekstrak alergen spesifik dapat menimbulkan obstruksi saluran napas pada penderita yang sensitif. Respons sejenis dengan dosis yang lebih besar, terjadi pada subyek alergi tanpa asma. Di samping itu, ukuran alergen dalam alam yang terpajan pada subyek alergi biasanya berupa partikel dengan berbagai ukuran dari 2 um sampai 20 um, tidak dalam bentuk nebulasi. Tes provokasi sebenarnya kurang memberikan informasi klinis dibanding dengan tes kulit. Tes provokasi nonspesifik untuk mengetahui HRB dapat dilakukan dengan latihan jasmani, inhalasi udara dingin atau kering, histamin, dan metakolin. 4, 6, 7
2.1.6 Klasifikasi
2.1.6.1 klasifikasi berdasarkan Etiologi
Banyak usaha telah dilakukan untuk membagi asma menurut etiologi, terutama dengan bahan lingkungan yang mensensitisasi. Namun hal itu sulit dilakukan antara lain oleh karena bahan tersebut sering tidak diketahui.8
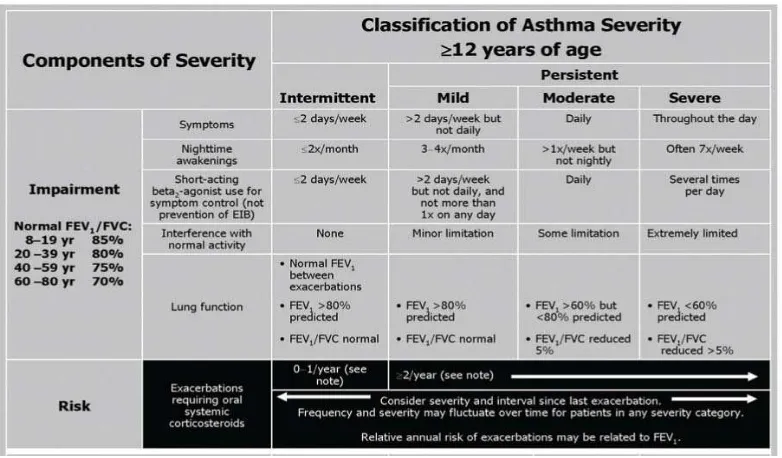
2.1.6.2 klasifikasi menurut derajat berat asma14
Klasifikasi asma menurut derajat berat asma berguna untuk menentukan obat yang diperlukan pada awal penangan asma. Menurut derajat berat asma diklasifikasikan sebagai intermiten, persisten ringan, persisten sedang dan persisten berat.8
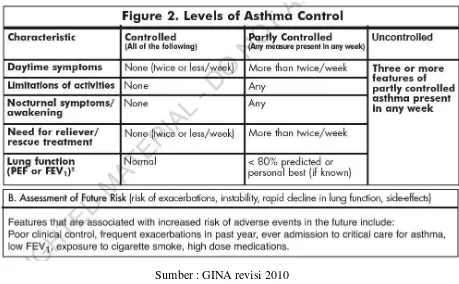
2.1.6.3 klasifikasi menurut kontrol asma
Table 2.2: klasifikasi asma berdasarkan derajat Kontrol asma
Sumber : GINA revisi 2010
Table 2.3: Klasifikasi kontrol asma berdasarkan National Heart, Lung and Blood Institut
Table 2.4: klasifikasi derajat berat asma berdasarkan gambaran klinis
2.1.7 Pengobatan
Pengobatan asma meliputi kontrol lingkungan dan terapi farmakologis, untuk asma berat pengobatan komorbiditas juga penting. Paparan lingkungan merupakan pencetus pada asma, tetapi peran kontrol lingkungan dan penghindaran allergen untuk terapi asma masih kontroversial. Intervensi lingkungan yang menyeluruh termasuk mengurangi paparan allergen kecoa dan tungau debu dapat mengurangi kematian yang berhubungan dengan asma. Penghindaran allergen sebagai terapi tunggal pada asma secara klinis tidak efektif. 9,15
Tujuan pengobatan asma untuk mencapai dan mempertahankan kontrol klinis yang baik.1 Obat-obatan terapi asma dapat digolongkan menjaadi controller dan reliever.1,16 Controller adalah obat-obatan yang digunakan rutin, dengan cara kerja panjang untuk mempertahankan asma dalam kontrol klinis yang baik melalui efek antiinflamasi. Seperti: glukortokoid sistemik dan inhalasi, leukotrien modifier, β2 agonis aksi panjang dengan glukortikoid inhalasi, teofilin lepas lambat dan anti IgE. Sampai saat ini controller yang paling efektif adalah glukortikoid inhalasi. Reliever adalah obat-obatan yang digunakan untuk melegakan bronkokonstriksi, seperti: β2 agonis aksi cepat, antikolinergik inhalasi, teofilin lepas lambat, oral β2 agonis.9,16
Kortikosteroid inhalasi dengan atau tanpa β2 agonis aksi panjang merupakan terapi utama untuk asma ringan sampai moderat. Jika digunakan regular, kortikosteroid inhalasi efektif untuk kontrol asma, memperbaiki fungsi paru, dan mengurangi resiko eksaserbasi. 9,16
Pengobatan untuk pasien dengan asma berat, yang tidak terkontrol dan sering eksaserbasi walaupun dengan kortikosteroid inhalasi dosis tinggi dan β2 agonis aksi panjang atau dengan kortikosteroid oral, masih merupakan tantangan. Pasien ini membutuhkan biaya pengobatan yang tinggi dan mengalami keterbatasan karena asma yang berat.9
memuaskan, dengan harganya yang mahal menjadi keterbatasan penggunaan obat ini. Monoklonal antibody interleukin 5 rasional diberikan pada asma dengan gambaran subfenotip sputum eosinofilia. Penelitian pada anak usia 12 tahun ke atas dengan asma berat menunjukkan bahwa mepolizumab menurunkan kejadian eksaserbasi tetapi tidak ada perbaikan pada kontrol asma dan fungsi paru.9
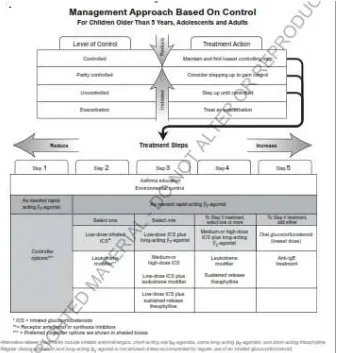
Tujuan terapi asma adalah untuk mengontrol penyakit, kontrol penyakit yang baik akan mencegah munculnya keluhan, mengurangi kebutuhan β2 agonis aksi cepat, membantu mempertahankan fungsi paru yang baik, mencegah eksaserbasi asma,dan mencegah remodeling.1,17 Pentingnya kontrol yang baik pada asma, dan guideline GINA meletakkan tatalaksana asma berdasarkan kontrolnya.1
2.1.8 Kriteria kontrol asma
Asma harus dikontrol dengan baik, karena proses inflamasi dan remodeling akan terus berlangsung, asma yang tidak terkontrol akan mengganggu kualitas hidup, biaya kesehatan yang tinggi dan morbiditas serta mortalitas.9
Kontrol asma dapat didefenisikan menurut berbagai cara. Pada umumnya istilah kontrol menunjukkan penyakit yang tercegah atau sembuh. Namun pada asma, hal itu tidak realistis, maksud kontrol adalah kontrol manifestasi penyakit. Kontrol yang lengkap biasanya diperoleh dengan pengobatan. Tujuan pengobatan adalah memperoleh dan mempertahankan kontrol untuk waktu lama dengan pemberian obat yang aman dan tanpa efek samping. 7
Rekomendasi The 2007 National Asthma Education and Prevention Program (NAEPP) mendefenisikan asma terkontrol adanya pengurangan gejala saat ini (
seperti gejala klinis, gangguan tidur, keterbatasan aktifitas harian, penggunaan obat
pelega) dan resiko akan datang ( seperti eksaserbasi asma, progresifitas penurunan
fungsi paru pada dewasa, gangguan pertumbuhan atau efek samping pengobatan).
Meskipun rekomendasi dari NAEPP bertujuan untuk strategi pencapaian kontrol
asma dan manajemen terapi, dari penelitian sebelumnya menunjukkan asma tidak
terkontrol terdapat pada sebagian besar pasien.18
Beberapa penelitian telah mempelajari faktor-faktor yang berhubungan dengan tingkat kontrol asma. Schatz dkk menemukan hubungan antara akses layanan kesehatan dan penggunaan yang sulit dijangkau terhadap buruknya kontrol asma. Vogt dkk dan Bloomberg dkk mengindentifikasi tingkat sosio-ekonomi merupakan faktor yang sangat penting. Secara keseluruhan, studi epidemiologi menunjukkan bahwa akses layanan kesehatan dan penggunaannya, status merokok, ketidakpatuhan terhadap saran dokter, kesalahan dalam penggunaan inhaler, penggunaan kortikosteroid oral, dan kurangnya perawatan spesialis merupakan faktor yang signifikan terkait dengan kontrol asma yang buruk.18
Nguyen dkk melaporkan penelitian di eropa 82% pasien memiliki kontrol
asma yang buruk dan sebagian besar berdampak pada gangguan aktifitas hariannya.
asma yang buruk dan tiga perempatnya menunjukan gangguan aktifitas seminggu
sebelumnya. 19
Penelitian yang dilakukan zainudin dkk pada tahun 2000 pada 2323 pasien
asma bronkial tentang kontrol asma pada pasien dewasa di asia-pasifik menunjukkan
bahwa derajat keparahan asma bervariasi secara bermakna sesuai area tempat
tinggalnya, dimana Vietnam dan cina daratan dilaporkan banyak kasus asma berat
dan persisten. Keparahan asma berhubungan erat dengan usia lanjut dan rendahnya
tingkat pendidikan pasien. 20
Penelitian yang dilakukan lai dkk di delapan Negara asia tentang kontrol asma
dan pengaruhnya terhadap biaya perawatan menunjukan hasil bahwa kontrol asma
yang buruk berhubungan dengan peningkatan kunjungan ke tempat pelayanan
kesehatan yang berdampak pada peningkatan biaya perawatan, penemuan ini merata
pada daerah asia pasifik. 21, 22
2.3 Spirometri
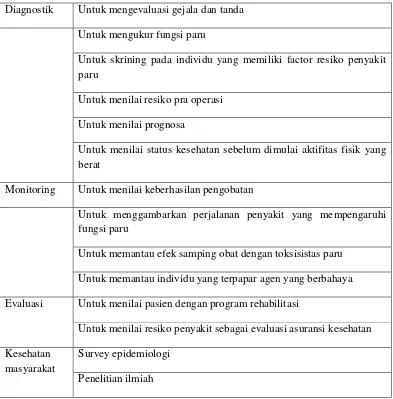
Table 2.6: Indikasi spirometri26
Diagnostik Untuk mengevaluasi gejala dan tanda
Untuk mengukur fungsi paru
Untuk skrining pada individu yang memiliki factor resiko penyakit paru
Untuk menilai resiko pra operasi
Untuk menilai prognosa
Untuk menilai status kesehatan sebelum dimulai aktifitas fisik yang berat
Monitoring Untuk menilai keberhasilan pengobatan
Untuk menggambarkan perjalanan penyakit yang mempengaruhi fungsi paru
Untuk memantau efek samping obat dengan toksisistas paru
Untuk memantau individu yang terpapar agen yang berbahaya
Evaluasi Untuk menilai pasien dengan program rehabilitasi
Untuk menilai resiko penyakit sebagai evaluasi asuransi kesehatan
Kesehatan masyarakat
Survey epidemiologi
Penelitian ilmiah
Sumber: M.R Miller standardization of spirometry
2.3.1 Faktor yang perlu dipertimbangkan ketika Memilih sebuah spirometri 27
• Mudah digunakan
• Mudah dibaca dengan menampilkan real-time grafis dari manuver • Menyediakan kualitas feedback langsung termasuk Reproduktifitas • Penyediaan laporan spirometri
• Keandalan dan kemudahan pemeliharaan
• Pelatihan, pelayanan dan perbaikan spirometer disediakan
• Kemampuan untuk percobaan spirometer dalam pengaturan sebelum membeli • Penyediaan disposable sensor atau sirkuit pernapasan yang dapat dengan
mudah dibersihkan dan didesinfeksi
• Penyediaan nilai normal dengan batas bawah normal
• Penyediaan sarana komprehensif untuk pengoperasian spirometri, pemeliharaan dan kalibrasi
• Persyaratan kalibrasi
• Kesesuaian dengan standar kinerja spirometri • Sesuai standar keselamatan listrik
2.3.2 Teknik penggunaan spirometri Penderita 27
• Tidak menggunakan bronkodilator minimal 8 jam (kerja singkat) atau 24 jam ( kerja panjang)
• Tidak merokok atau makan kenyang dalam 2 jam sebelum pemeriksaan • Tidak berpakaian ketat
• Diterangkan tujuan dan cara pemeriksaan, serta contoh cara melakukan pemeriksaan
• Diukur tinggi badan dan berat badan
Prosedur tindakan 27
• Posisi berdiri tegak, kecuali tidak memungkinkan: dalam posisi duduk
• Pemeriksaan dilakukan untuk mendapatkan 3 nilai yang reproduksibel (beda antara 2 nilai terbesar dari ketiga percobaan ≤ 5% atau ≤ 100 ml)
2.3.3 Nilai spirometri27
Secara konvensional spirometri digunakan untuk mengukur waktu, volume inspirasi dan ekspirasi sehingga dapat dinilai efektifitas pengisian dan pengosongan paru-paru.
Pengukuran yang umumnya dibuat: 1. Kapasital vital (VC)
Adalah volume udara maksimal dikeluarkan dari paru setelah suatu inspirasi maksimal dalam satuan mililiter (ml).
2. Forced Expiratory Volume in 1 second (FEV1)
adalah volume udara yang dapat dikeluarkan dalam satu detik pertama dengan sekuat tenaga, yang dimulai dari paru pada posisi inspirasi maksimal, dalam satuan mililiter per detik (ml/dtk).
3. Rasio FEV1/FVC
adalah perbandingan antara FEV1 dengan FVC, dinyatakan dalam persen (%) 4. FEF 25-75%
Adalah rata-rata aliran ekspirasi separuh maneuver FVC 5. PEF
Adalah maksimal kecepatan aliran ekspirasi. 6. FEF 50% dan FEF 75%
adalah aliran ekspirasi maksimal yang diukur pada titik di mana 50% dari FVC telah berakhir (FEF50%) dan setelah 75% FVC telah berakhir (FEF75%).
7. FVC6
2.3.4 Prediksi Nilai normal 27
Setiap individu yang melakukan tes fungsi paru hasilnya dibandingkan dengan nilai referensi yang diperoleh dari populasi normal seperti umur, jenis kelamin, tinggi badan dan etnik yang menggunakan protocol pelaksanaan yang sama. Nilai prediksi normal untuk fungsi ventilasi umumnya bervariasi sebagai berikut:
1. Jenis kelamin
Untuk tinggi badan dan umur yang sesuai, pria memiliki FEV1, FVC, FEF 25-75% dan PEF yang tinggi, akan tetapi memiliki nilai rasio FEV1/FVC yang relative kecil.
2. Umur
Pada usia sampai 20 untuk wanita dan 25 tahun untuk pria nilai FEV1, FVC, FEF 25-75% dan PEF akan terus meningkat, sedangkan rasio FEV1/FVC akan relative menurun. Setelah usia ini, semua nilai prediksi akan mengalami penurunan secara bertahap, namun tidak diketahui secara pasti nilai penurunanya.
3. Tinggi badan
Semua indeks selain rasio FEV1/FVC akan meningkat sesuai dengan tinggi badan.
4. Etnik
Kaukasian memiliki nilai FEV1 dan FVC yang paling tinggi dan polinesia memiliki nilai yang paling rendah dari berbagai etnik di dunia. Etnik chinese memiliki nilai FVC 20% lebih rendah dan Indian 10% lebih rendah dibanding etnik kaukasian.
2.3.5 Interpretasi nilai spirometri 24
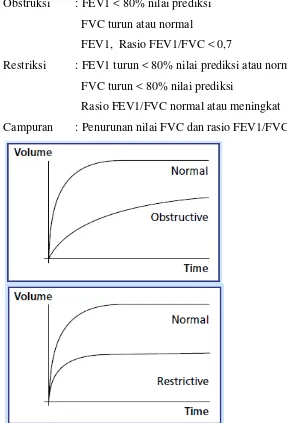
Pengukuran fungsi ventilasi paru sangat penting dalam menegakkan diagnosa, memantau perjalanan penyakit, toleransi preoperative dan menentukan keberhasilan pengobatan.Gangguan fungsi ventilasi dapat disimpulkan bila adanya kelainan nilai FEV1, VC, PEF, atau FEV1/FVC.
Obstruksi : FEV1 < 80% nilai prediksi FVC turun atau normal
FEV1, Rasio FEV1/FVC < 0,7
Restriksi : FEV1 turun < 80% nilai prediksi atau normal FVC turun < 80% nilai prediksi
Rasio FEV1/FVC normal atau meningkat Campuran : Penurunan nilai FVC dan rasio FEV1/FVC
Gambar 2.4: kurva kelainaan fungsi ventilasi paru
Table 2.7: Derajat abnormalitas fungsi ventilasi paru
Kelas Derajat kerusakan
Restriktif Obstruktif
VC % FEV1/FVC VC % FEV1?FVC
0 Normal >80 >75 >80 >75
I Ringan 60-80 >75 >80 60-75
II Sedang 50-60 >75 >80 40-60
III Berat 35-50 >75 ↓ <40
Beberapa masalah yang berkaitan dengan spirometri • Usaha kurang maksimal
• Kebocoran antara bibir dan mouthpiece. • Inspirasi dan ekspirasi tidak komplet • Ragu-ragu pada awal pemeriksaan • Batuk
• Penutupan glottis
• Sumbatan mouthpiece dengan lidah • Berbicara pada saat maneuver • Postur yang buruk
2.3.6 Validasi
Sesuai rekomendasi dari American thoracic society/ European respiratory society system spirometri harus dievaluasi dengan menggunakan computer-driven mechanical syringe atau yang sejenis.26
Kalibrasi dan Kualiti kontrol
Kalibrasi dan kualiti kontrol merupakan prosedur yang penting dalam pemeriksaan spirometri. Kalibrasi merupakan prosedur untuk menstabilkan sensor-nilai determine dari aliran atau volume dan sensor-nilai normal aliran atau volume.19
Sumber : standardization of spirometry
2.4 Asthma control test (ACT)
Telah diketahui bahwa tidak ada kesembuhan untuk asma tetapi penyakit ini dapat dikontrol pada beberapa pasien. Penilaian kontrol asma untuk tujuan klinis sangat penting, meliputi gejala, perubahan fungsi paru, kualitas hidup dan kemampuan fisiologis tubuh. Pengukuran fungsi paru dapat dilakukan dengan spirometri, namun spirometri sebagai alat yang dapat menilai kontrol asma sering tidak tersedia di tempat layanan primer.28
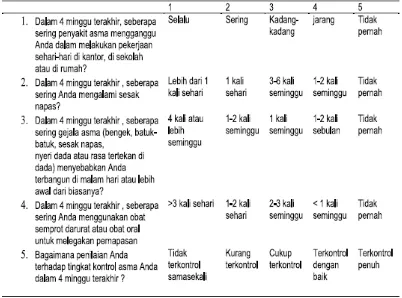
Beberapa alat untuk menilai asma terkontrol secara subjektif yang sudah diakui seperti asthma control questioner (ACQ), asthma control test (ACT), asthma therapy assessment questionnaire (ATAQ) dan asthma control scoring system (ACSS). 7
asma. Interpretasi hasil yaitu apabila jumlah nilai sama atau lebih kecil 15 tidak terkontrol, jumlah nilai 16-19 terkontrol sebagian, jumlah nilai sama atau lebih besar 20 terkontrol baik.5
Tujuan asthma control test adalah menyeleksi asma yang tidak terkontrol, mengubah pengobatan menjadi lebih efektif, melaksanakan pedoman pengobatan secara lebih tepat dan memberikan pendidikan atau pengetahuan tentang bahaya asma yang tidak terkontrol. Kuesioner ini telah diteliti dan divalidasi sehingga dapat digunakan secara luas untuk menilai dan memperbaiki kondisi asma seseorang.5
Penelitian yang dilakukan Nathan dkk pada tahun 2004 menilai perkembangan asthma control test untuk penilaian derajat kontrol asma menunjukkan dari 22 pertanyaan yang menunjukan konsistensi reliabilitas 0.84 secara analisis regresi ada 5 pertanyaan. Hasil ini memperkuat ACT merupakan alat yang mudah, sederhana untuk penilaian kontrol asma. 5
Penelitian schatz dkk untuk menilai reliabilitas, validitas dan responsifitas asthma control test pada 313 kasus baru asma bronkial. Menunjukkan ACT reliable, valid dan responsive terhadap perubahan kontrol asma dari waktu ke waktu. Cut of point ≤ 19 adalah asma tidak terkontrol, dengan skor ACT ≤ 19 sensitifitas 71%, spesifisitas 71 % untuk menilai asma tidak terkontrol.28
Penelitian yang dilakukan johnbull dkk untuk membandingkan asthma control test (ACT) dan global initiative for asthma (GINA) dalam penilaian kontrol asma di pusat pelayanan medis yang sederhana, dengan metode cross sectional 65 pasien asma bronkial dinilai kontrol asmanya dengan menggunakan ACT dan kriteria GINA, didapati hasil pasien dengan kontrol asma buruk 37 % dengan ACT dan 23 % dengan kriteria GINA. Terdapat hubungan positif antara ACT dan kriteria GINA.29
Penelitian yang dilakukan mendoza dkk dengan membandingkan asthma control test (ACT) dan klasifikasi GINA termasuk FEV1 dalam memprediksi derajat keparahan asma. Dengan metode kohort prospektif dengan hasil dari 86 pasien asma bronkial, 62 pasien memiliki skor ACT < 20, dengan prevalensi asma tidak terkontrol 72% dengan mayoritas derajat asma persisten sedang. Terdapat hubungan signifikan antara ACT dan klasifikasi GINA (p value < 0.00). Rendahnya skor ACT berhubungan dengan perburukan gejala pada pasien asma bronkial, sensitifitas 92.3%, spesifisitas 90.5 % , positive predictive value 98% dan negative predictive value 79%. Dengan sensitifitas dan spesifisitas yang tinggi ACT dapat digunakan sebagai alat menilai derajat asma di tempat pelayanan medis yang tidak tersedia spirometri atau peak flow meter. Skor ACT > 20 dapat diklasifikasikan asma pada intermiten atau asma terkontrol, skor ACT < 20 dapat diklasifikasikan asma persisten atau asma tidak terkontrol. 31
Penelitian yang dilakukan ilyas dkk di rumah sakit persahabatan-jakarta. Menilai hubungan antara asthma control test dan spirometri sebagai alat pengukur tingkat kontrol asma. Pada 100 pasien asma bronkial menunjukkan hubungan bermakna antara ACT dan spirometri. Walaupun hubungannya lemah, tetapi ACT berguna untuk melengkapi peran spirometri dalam menilai kontrol asma. 32
Penelitian yang dilakukan Mohamed dkk di sudan menilai reliabilitas asthma control test untuk kontrol asma menunjukkan hasil skor ACT mempunyai korelasi bermakna dengan klasifikasi national asthma education and prevention program (NAEPP). Sehingga ACT dapat digunakan untuk menilai kontrol asma dan dapat memfasilitasi dokter dalam menilai perkembangan penyakit pasien. 33
Penelitian yang dilakukan sigari dkk di Persia untuk memvalidasi ACT versi Persian berdasarkan kriteria GINA dengan hasil skor ACT berkorelasi bermakna terhadap kontrol asma sesuai kriteria GINA dan korelasi skor ACT dengan nilai FEV1 prediksi adalah moderat. Dengan kesimpulan ACT versi Persia valid dan reliable sebagai alat menilai kontrol asma.35
Penelitian yang dilakukan gutierrez dkk menilai hubungan asthma control test dengan fungsi paru, kadar nitric oxide dan kontrol asma sesuai kriteria GINA menunjukan cut off poin skor ACT untuk asma terkontrol > 21, terkontrol sebagian 19-20 dan untuk tidak terkontrol < 18, terdapat perbedaan yang bermakna kadar FeNo dan fungsi paru terhadap skor ACT ≥ 21 dan skor ACT ≤18. 36
Penelitian yang dilakukan Thomas dkk menilai asthma control test sebagai prediktor menilai kontrol asma sesuai kriteria GINA, menunjukan skor ACT ≤ 19 dapt memprediksi asma terkontrol sebagian/ asma tidak terkontrol sesuai kriteria GINA sebesar 94 %, untuk skor ACT ≥ 20 dapat memprediksi asma terkontrol sebesar 51% dengan kappa statistik 0.42 (moderate agreement).37
Penelitian yang dilakukan bora dkk menilai apakah kontrol asma yang dinilai dengan asthma control test menggambarkan inflamasi saluran nafas. Menunjukkan hasil skor ACT tidak berhubungan secara bermakna terhadap parameter inflamasi saluran nafas. Dalam penelitian ini terdapat penurunan persentasi pasien dengan methacoline bronchial provocation test positif dan kadar FeNo > 20 ppb menggambarkan pentingnya konsep kontrol dalam manajemen pengobatan asma bronkial.38
2.5 . Kerangka Teori