BAB II
TINJAUAN PUSTAKA
II.1. Stroke II.1.1. Definisi
Stroke adalah suatu episode disfungsi neurologis akut yang diduga
disebabkan oleh iskemik atau hemoragik, menetap ≥ 24 jam atau sampai
kematian, tetapi tanpa bukti yang cukup untuk diklasifikasikan (Sacco dkk, 2013).
Defenisi ini mencakup stroke akibat infark otak (stroke iskemik),
perdarahan intraserebral (PIS) non traumatik, perdarahan intraventrikuler dan
beberapa kasus perdarahan subarakhnoid (PSA) (Gofir, 2009).
II.1.2. Epidemiologi
Stroke merupakan satu dari tiga penyebab terbesar kematian di Amerika
Serikat, termasuk di banyak negara lainnya di dunia, setelah penyakit jantung dan
kanker. Hampir ¾ juta individu di Amerika Serikat mengalami stroke tiap tahunnya
dan dari jumlah tersebut sebanyak 150.000 (90.000 wanita dan 60.000 pria)
meninggal akibat stroke. Di China, kira-kira 1,5 juta penduduk meninggal setiap
tahun oleh karena stroke (Sacco dkk, 2000; Caplan, 2000).
Penyakit serebrovaskuler (CVD) atau stroke yang menyerang kelompok
usia diatas 40 tahun adalah setiap kelainan otak akibat proses patologi pada
dan perubahan viskositas maupun kualitas darah sendiri. Perubahan dinding
pembuluh darah otak serta komponen lainnya dapat bersifat primer karena
kelainan kongenital maupun degeneratif, atau akibat proses lain, seperti
peradangan, aterosklerosis, hipertensi dan diabetes mellitus (Misbach, 2011).
II.1.3. Klasifikasi Stroke
Dikenal bermacam-macam klasifikasi stroke berdasarkan atas patologi
anatomi (lesi), stadium dan lokasi (sistem pembuluh darah) (Misbach, 2011).
1) Berdasarkan patologi anatomi dan penyebabnya: a) Stroke iskemik
i) Transient Ischemic Attack (TIA)
ii) Trombosis serebri
iii) Emboli serebri
b) Stroke hemoragik
i) Perdarahan intraserebral
ii) Perdarahan subarachnoid
2) Berdasarkan stadium:
a) Transient Ischemic Attack (TIA)
b) Stroke in evolution
3) Berdasarkan lokasi (sistem pembuluh darah): a) Tipe karotis
b) Tipe vertebrobasiler
II.1.4 Faktor Risiko
Penelitian prospektif stroke telah mengidentifikasi berbagai faktor-faktor
yang dipertimbangkan sebagai risiko yang kuat terhadap timbulnya stroke. Faktor
risiko timbulnya stroke : (Sjahrir, 2003 ; Nasution, 2007 ; Howard, dkk, 2009).
1. Faktor risiko yang tidak dapat dimodifikasi : a. Umur
b. Jenis kelamin
c. Ras dan suku bangsa
d. Faktor turunan
e. Berat badan lahir rendah
2. Faktor risiko yang dapat dimodifikasi a. Prilaku:
1. Merokok
2. Diet tidak sehat: lemak, garam berlebihan, asam urat, kolesterol, kurang
buah
4. Obat-obatan: narkoba (kokain), anti koagulansia, antim platelet, amfetamin,
pil kontrasepsi
5. Kurang gerak badan
b. Fisiologis
1. Penyakit hipertensi
2. Penyakit jantung
3. Diabetes mellitus
4. Infeksi/lues, arthritis, traumatik, AIDS, lupus
5. Gangguan ginjal
6. Kegemukan (obesitas)
7. Polisitemia, viskositas darah meninggi & penyakit perdarahan
8. Kelainan anatomi pembuluh darah
9. Stenosis karotis asimtomatik
Pada Interstroke study melaporkan bahwa faktor resiko stroke: ( O’Donnell
,dkk.2010)
1. Riwayat hipertensi
2. Current smoking
3. Waist to hip ratio
4. Aktifitas fisik regular
6. Intake alkohol
7. Psikososial stress
8. Depresi
9. Gangguan jantung
10.Rasio Apolipoprotein B dan A1.
II.1.5 Patofisiologi
Pada level makroskopik, stroke iskemik paling sering disebabkan oleh emboli
dari ekstrakranial atau trombosis di intrakranial, tetapi dapat juga disebabkan oleh
berkurangnya aliran darah otak. Pada level seluler, setiap proses yang
mengganggu aliran darah ke otak dapat mencetuskan suatu kaskade iskemik,
yang akan mengakibatkan kematian sel-sel otak dan infark otak (Becker dkk,
2010).
Pada stroke iskemik, berkurangnya aliran darah ke otak menyebabkan
hipoksia daerah regional otak dan menimbulkan reaksi berantai yang berakhir
dengan kematian sel sel otak dan unsur-unsur pendukungnya. (Misbach, 2011).
Iskemia dapat dibagi lagi menjadi tiga mekanisme yang berbeda: trombosis,
emboli, dan penurunan perfusi sistemik (Caplan, 2009).
1. Trombosis
Trombosis mengacu pada obstruksi aliran darah karena proses oklusi lokal
pembentukan bekuan. Jenis yang paling umum dari patologi vaskular adalah
aterosklerosis, di mana jaringan fibrous dan otot tumbuh terlalu cepat pada
subintima, dan materi lemak membentuk plak yang dapat mengganggu pada
lumen. Selanjutnya, platelet atau trombosit menempel ke celah-celah plak dan
membentuk yang berfungsi sebagai nidus untuk pengendapan fibrin, trombin, dan
clot. (Caplan, 2009).
2. Emboli
Pada emboli, materi terbentuk di tempat lain dalam sistem vaskular pada
arteri dan memblok aliran darah. Penyumbatan bisa bersifat sementara atau dapat
bertahan selama berjam-jam atau berhari-hari sebelum berpindah ke area yang
lebih distal. Berbeda dengan trombosis, blok emboli lumen tidak disebabkan oleh
proses lokal yang berasal pada arteri yang tersumbat. Materi yang muncul
proksimal, paling sering dari jantung, dari arteri utama seperti aorta, karotis, dan
arteri vertebralis, dan dari vena sistemik. (Caplan,2000).
3. Penurunan Perfusi sistemik
Dalam penurunan perfusi sistemik, berkurangnya aliran ke jaringan otak
disebabkan oleh tekanan perfusi sistemik yang rendah. Penyebab yang paling
umum adalah kegagalan pompa jantung (paling sering karena infark miokard atau
kasus tersebut, berkurangnya perfusi adalah lebih umum daripada trombosis lokal
atau emboli dan mempengaruhi otak secara difus dan bilateral (Caplan, 2009).
Secara umum daerah regional otak yang iskemik terdiri dari bagian inti
(core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah ini akan
menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di luar daerah core
iskemik terdapat daerah penumbra iskemik. Sel – sel otak dan jaringan
pendukungnya belum mati akan tetapi sangat berkurang fungsi – fungsinya dan
menyebabkan juga defisit neurologis. Tingkat iskemiknya makin ke perifer makin
ringan. Daerah penumbra iskemik, di luarnya dapat dikelilingi oleh suatu daerah
hiperemik akibat adanya aliran darah kolateral (luxury perfusion area). Daerah
penumbra iskemik inilah yang menjadi sasaran terapi stroke iskemik akut supaya
dapat direperfusi dan sel-sel otak berfungsi kembali. Reversibilitas tergantung
pada faktor waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat
berangsur-angsur mengalami kematian (Misbach, 2011) .
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara
bertahap, yaitu (Sjahrir, 2003):
Tahap 1 :
a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energi
Tahap 2 :
a. Eksitoksisitas dan kegagalan homeostasis ion
b. Spreading depression
Tahap 3 : Inflamasi
Tahap 4 : Apoptosis
Perdarahan otak merupakan penyebab stroke kedua terbanyak setelah
infark otak, yaitu 20 – 30% dari semua stroke di Jepang dan Cina. Sedangkan di
Asia Tenggara (ASEAN), pada penelitian stroke oleh Misbach (1997) menunjukkan
stroke perdarahan 26%, terdiri dari lobus 10%, ganglionik 9%, serebellar 1%,
batang otak 2% dan subrakhnoid 4%. (Misbach, 2011)
Pecahnya pembuluh darah di otak dibedakan menurut anatominya atas
perdarahan intraserebral dan subarakhnoid.Sedangkan berdasarkan
penyebabnya, perdarahan intraserebral dibagi menjadi perdarahan intraserebral
primer dan sekunder. (Misbach 2011)
Perdarahan intraserebral biasanya timbul karena pecahnya
mikroaneurisma (Berry aneurysm) akibat hipertensi maligna. Hal ini paling sering
terjadi di daerah subkortikal, serebelum, dan batang otak. Hipertensi kronik
menyebabkan pembuluh arteriola berdiameter 100 – 400 mikrometer mengalami
perubahan patologi pada dinding pembuluh darah tersebut berupa lipohialinosis,
nekrosis fibrinoid serta timbulnya aneurisma tipe Bouchard. Pada kebanyakan
yang kecil. Keluarnya darah dari pembuluh darah kecil membuat efek penekanan
pada arteriole dan pembuluh kapiler yang akhirnya membuat pembuluh ini pecah
juga. Hal ini mengakibatkan volume perdarahan semakin besar. (Caplan, 2000)
Elemen-elemen vasoaktif darah yang keluar serta kaskade iskemik akibat
menurunnya tekanan perfusi, menyebabkan neuron-neuron di daerah yang
terkena darah dan sekitarnya lebih tertekan lagi. Gejala neurologik timbul karena
ekstravasasi darah ke jaringan otak yang menyebabkan nekrosis. (Caplan, 2000)
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di dalam
otak atau massa pada otak, sedangkan pada perdarahan subrakhnoid, pembuluh
yang pecah terdapat di ruang subarakhnoid, di sekitar sirkulus arteriosus Willisi.
Pecahnya pembuluh darah disebabkan oleh kerusakan dinding arteri
(arteriosklerosis) atau karena kelainan kongenital atau trauma. (Misbach, 2011)
II.2. CHRONIC PAIN SYNDROME PASKA STROKE
II.2.1. Definisi
Sampai saat ini belum terdapat definisi yang baku untuk chronic pain
syndrome paska stroke. Terdapat beberapa tipe nyeri kronis yang dapat terjadi
setelah stroke, yaitu: nyeri sentral paska stroke (CPSP), nyeri nosiseptif dan nyeri
kepala ( Widar dkk, 2002). Nyeri sentral paska stroke (Central post stroke pain/
CPSP) merupakan kondisi nyeri neuropatik spesifik dimana nyeri ini disebabkan
menghantarkan informasi dari stimulus noxious dan non-noxious dari perifer ke
otak (Klit dkk, 2011).
Nyeri nosiseptif sering mempengaruhi bahu dan berhubungan dengan
perubahan dinamis akibat paresis atau kelemahan pada sisi yang terkena. Hal ini
dapat terjadi akibat subluksasi sendi, robeknya rotator cuff dan cedera jaringan
lunak (Widar dkk, 2002).
Dikatakan nyeri kronik bila terdapat nyeri yang ditemukan konstan atau
timbul berlangsung lebih dari 3 bulan ( Klit dkk, 2011).
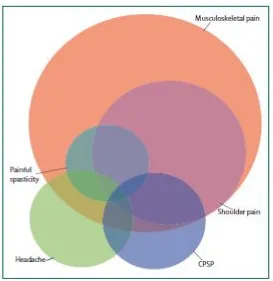
Bentuk chronic pain syndrome setelah stroke yang paling umum adalah
nyeri bahu, CPSP, nyeri spastisitas dan nyeri kepala (Klit dkk, 2009).
II.2.2 Epidemiologi
Studi epidemiologi mengenai chronic pain syndrome paska stroke saat ini
masih sedikit. Prevalensi dari nyeri setelah stroke bervariasi antara 19-74%
(Jonsson dkk, 2006). Pada satu studi di Denmark dilaporkan bahwa nyeri setelah
stroke dijumpai dalam 2 tahun dengan tipe: nyeri kepala, nyeri sendi bahu dan
sendi lainnya, nyeri karena spasme dan kaku otot, nyeri lainnya, dan nyeri
bersama lebih dari satu jenis (Klit dkk, 2011).
Pada studi PROFESS Trial ditemukan dari 15.754 pasien setelah stroke
dijumpai 1.665 orang (10,6%) menderita chronic pain syndrome setelah stroke,
dimana dari 10,6 % tersebut, terdapat 2,7 % dengan CPSP, dengan neuropati
subluxasi bahu (0,9%), dan dengan syndrome nyeri lainnya (4,7%). Terdapat 0,6
% dengan lebih dari 1 jenis nyeri (O’Donnell dkk, 2013).
Gambar 1. Tipe chronic pain syndrome
Dikutip dari Klit H, Finnerup NB, Jensen TS. 2009. Central Post- Stroke pain:
Clinical Characteristics, Pathophysiology, and Management. Lancet Neurol.
Pada suatu studi epidemiologi dilaporkan prevalensi nyeri sentral setelah
stroke antara 1-12% (Klit dkk, 2009). Perkembangan CPSP dihubungkan dengan
gangguan sensorik, dan pada satu studi ditemukan prevalensi CPSP tinggi sampai
CPSP ditemukan pada 8% dari seluruh pasien setelah stroke (Anderson
dkk,1995).
Usia, jenis kelamin, dan lokasi lesi bukan merupakan prediktor dari nyeri
sentral paska stroke (Klit dkk, 2009).
II.2.3. Patofisiologi
Mekanisme terjadinya nyeri kronis pada penderita setelah stroke masih
belum sepenuhnya dipahami. Beberapa mekanisme yang diajukan antara lain
ialah sensitisasi sentral, perubahan fungsi traktus spinotalamikus, teori disinhibisi
dan perubahan thalamus (Klit dkk,2009).
Pada teori sensitisasi sentral dikemukakan bahwa lesi pada susunan saraf
pusat menghasilkan perubahan pada anatomis, neurokimiawi, eksitasi dan
inflamasi, dimana semua keadaan tersebut dapat mencetuskan peningkatan
eksitabilitas neuron. Kombinasi keadaan-keadaan tersebut dengan hilangnya
inhibisi dan peningkatan fasilitasi, akan meningkatkan eksitabilitas yang dapat
menyebabkan sensitisasi sentral, yang kemudian akan mengarah kepada
terjadinya nyeri kronis (Klit dkk , 2009).
Gangguan nyeri dan sensasi termal sering dijumpai pada pasien-pasien
nyeri setelah stroke. Lesi traktus spinothalamikus diduga berperan terhadap
berkembangnya gangguan tersebut. Hipersensitivitas terhadap tusukan dan
pasien-pasien dengan nyeri setelah stroke daripada pasien-pasien stroke tanpa nyeri. (Klit dkk,
2009, Kumar dkk, 2009)
Pada teori disinhibisi dikatakan bahwa ketidakseimbangan sistem fasilitasi
dan inhibisi terhadap input yang masuk ke sistem saraf pusat, termasuk interaksi
antara nukleus di batang otak dan korda spinalis dan sirkuit supraspinal
thalamocortical berperan menyebabkan terjadinya nyeri kronis setelah stroke.
Perubahan pada wilayah aliran darah serebral dapat divisualisasikan dengan
menggunakan tehnik MRI atau SPECT (Single photon emission computed
tomography). Peningkatan aliran darah pada regio serebral di talamus, area
somatosensori, parietal inferior, insula anterior, dan kortikal prefrontal medial
ditemukan selama stimulasi area allodynia. Studi ini mengindikasikan bahwa
perubahan somatosensori dan jalur nyeri terjadi setelah stroke diduga terjadi pada
sistem nyeri di bagian lateral (lateral discriminative pain system). Thalamus diduga
berperan penting dalam mekanisme terjadinya nyeri sentral, dan kejadian CPSP
sering terjadi setelah lesi thalamus. (Klit dkk, 2009, Kim dkk, 2007)
Thalamus diduga juga dapat berimplikasi pada nyeri sentral pada
pasien-pasien dimana lesi tidak langsung melibatkan thalamus. Studi sebelumnya telah
menunjukkan penurunan regio aliran darah serebral di thalamus dari pasien-pasien
CPSP yang mengalami nyeri spontan saat istirahat. Hiperaktivitas thalamus juga
telah ditunjukkan selama kejadian allodynia. Peningkatan aktivitas ditemukan pada
kontrol mikroglial juga diduga mendasari perubahan thalamus setelah lesi susunan
saraf pusat (Klit dkk, 2009).
Pada chronic pain syndrome paska stroke juga sering diakibatkan oleh nyeri
bahu misalnya subluksasi dari sendi glenohumeral dan cedera jaringan lunak
yang dapat diakibatkan kurang hati-hati saat latihan fisik dan spastisitas dari otot
bahu (Widar dkk, 2002). Penyebab lain nyeri bahu juga dapat diakibatkan
menurunnya kontrol postur dan keseimbangan yang memungkinkan tingginya
resiko terjatuh (Lindgren dkk, 2007).
Nyeri kepala kronis merupakan kejadian yang sering dialami pasien-pasien
stroke. Nyeri kepala terdapat pada sekitar seperenam pasien pada permulaan
transient ischemic attack, sekitar 25% pasien stroke iskemik akut, sekitar 50%
pasien perdarahan intraserebral, dan pada hampir semua pasien perdarahan
subarakhnoid. Beratnya nyeri kepala tidak berkaitan dengan ukuran besarnya lesi
stroke iskemik. Patofisiologi nyeri kepala mungkin diakibatkan oleh lepasnya zat
vasoaktif, seperti serotonin dan prostaglandin dari trombosit yang diaktivasi oleh
iskemia serebral kortikal (Lumbantobing, 2004). Beberapa studi melaporkan
prevalensi kejadian nyeri kepala paska stroke sebesar 10%. Nyeri kepala pada
pasien stroke berhubungan dengan kejadian patofisiologi dari stroke (Klit dkk,
2011).
II.3 FUNGSI KOGNITIF II.3.1 Definisi
Fungsi kognitif adalah merupakan aktivitas mental secara sadar seperti
berpikir, mengingat, belajar, dan menggunakan bahasa. Fungsi kognitif juga
merupakan kemampuan atensi, memori, pertimbangan, pemecahan masalah,
serta kemampuan eksekutif seperti merencanakan, menilai, mengawasi, dan
melakukan evaluasi (Strub dkk, 2000).
Fungsi kognitif terdiri dari : (Kolegium Neurologi Indonesia,2008)
1. Atensi
Atensi merupakan kemampuan untuk bereaksi atau memperhatikan satu
stimulus tertentu (spesifik) dengan mampu mengabaikan stimulus lain baik internal
maupun eksternal yang tidak perlu atau tidak dibutuhkan.
Setelah menentukan kesadaran, pemeriksaan atensi harus dilakukan saat
awal pemeriksaan neurobehaviour karena pemeriksaan modalitas kognitif lainnya
sangat dipengaruhi oleh atensi yang cukup terjaga.
Atensi dan konsentrasi sangat penting dalam mempertahankan fungsi
kognitif, terutama dalam proses belajar. Gangguan atensi dan konsentrasi akan
mempengaruhi fungsi kognitif lain seperti memori, bahasa dan fungsi eksekutif.
Gangguan atensi dapat berupa dua kondisi klinik berbeda. Pertama
ketidakmampuan mempertahankan atensi maupun atensi yang terpecah atau tidak
2. Bahasa
Bahasa merupakan perangkat dasar komunikasi dan modalitas dasar yang
membangun kemampuan fungsi kognitif. Oleh karena itu pemeriksaan bahasa
harus dilakukan pada awal pemeriksaan neurobehaviour. Jika terdapat gangguan
bahasa, pemeriksaan kognitif seperti memori verbal, fungsi eksekutif akan
mengalami kesulitan atau tidak mungkin dilakukan.
Gangguan bahasa (afasia) sering terlihat pada lesi otak fokal maupun difus,
sehingga merupakan gejala patognomonik disfungsi otak. Penting bagi klinikus
untuk mengenal gangguan bahasa karena hubungan yang spesifik antara
sindroma afasia dengan lesi neuroanatomi. Kemampuan berkomunikasi
menggunakan bahasa penting, sehingga setiap gangguan berbahasa akan
menyebabkan hendaya fungsional. Setiap kerusakan otak yang disebabkan oleh
stroke, tumor, trauma, demensia dan infeksi dapat menyebabkan gangguan
berbahasa.
3. Memori
Memori adalah proses bertingkat dimana informasi pertama kali harus
dicatat dalam area korteks sensorik kemudian diproses melalui sistem limbik untuk
terjadinya pembelajaran baru.
Secara klinik memori dibagi menjadi tiga tipe dasar : immediate, recent dan
a. Immediate memory merupakan kemampuan untuk merecall stimulus dalam
interval waktu beberapa detik
b. Recent memory merupakan kemampuan untuk mengingat kejadian
sehari-hari (misalnya tanggal, nama dokter, apa yang dimakan saat sarapan, atau
kejadian-kejadian baru) dan mempelajari materi baru serta mencari materi tersebut
dalam rentang waktu menit, jam, hari, bulan, tahun.
c. Remote memory merupakan koleksi kejadian yang terjadi bertahun tahun
yang lalu (misalnya tanggal lahir, sejarah, nama teman).
Gangguan memori merupakan gejala yang paling sering dikeluhkan pasien.
Amnesia secara umum merupakan efek fungsi memori. Ketidakmampuan untuk
mempelajari materi baru setelah brain insult disebut amnesia anterograd. Amnesia
anterograd merujuk pada amnesia kejadian yang baru terjadi sebelum brain insult.
Hampir semua pasien demensia menunjukkan masalah memori pada saat awal
perjalanan penyakitnya. Tidak semua gangguan memori merupakan gangguan
organik. Pasien depresi dan ansietas sering mengalami kesulitan memori.
Amnesia psikogenik jika amnesia hanya pada satu periode tertentu, dan pada
pemeriksaan tidak dijumpai defek recent memory.
4. Visuospasial
lingkaran, kubus) dan menyusun balok-balok. Semua lobus berperan dalam
kemampuan kontruksi ini tetapi lobus parietal terutama hemisfer kanan mempunyai
peran yang paling dominan. Menggambar jam sering digunakan untuk skrining
kemampuan visuospasial dimana berkaitan dengan gangguan di lobus frontal dan
parietal.
5. Fungsi eksekutif
Fungsi eksekutif adalah kemampuan kognitif tinggi seperti cara berpikir dan
kemampuan pemecahan masalah. Kemampuan eksekutif diperankan oleh lobus
frontal, tetapi pengalaman klinis menunjukkan bahwa semua sirkuit yang terkait
engan lobus frontal juga menyebabkan sindroma lobus frontal. Istilah penurunan
fungsi kognitif sebenarnya menggambarkan perubahan kognitif yang
berkelanjutan, beberapa dianggap masih dalam kategori gangguan ringan.
Beberapa pemeriksaan seperti trial making test A dan B dapat digunakan sebagai
skrining untuk menilai fungsi eksekutif.
Untuk menentukan gangguan fungsi kognitif, biasanya dilakukan penilaian
terhadap satu domain kognitif atau lebih seperti memori, orientasi, bahasa, fungsi
eksekutif dan praksis. Temuan dari berbagai penelitian klinis dan epidemiologis
menunjukkan bahwa berbagai faktor biologis, prilaku, sosial dan lingkungan dapat
berkontribusi terhadap risiko penurunan fungsi kognitif (Plasman dkk, 2010).
Sebagai suatu pemeriksaan awal, pemeriksaan Status Mental Mini (MMSE:
Pemeriksaan status mental MMSE Folstein adalah uji yang paling sering dipakai
saat ini, penilaian dengan nilai maksimum 30 cukup baik dalam mendeteksi
gangguan kognisi, menetapkan data dasar dan memantau penurunan kognisi
dalam kurun waktu tertentu. Nilai di bawah 27 dianggap abnormal dan
mengindikasikan gangguan kognisi yang signifikan pada penderita berpendidikan
tinggi. Penyandang dengan pendidikan yang rendah dengan nilai MMSE paling
rendah 24 masih dianggap normal, namun nilai yang rendah ini
mengidentifikasikan resiko untuk demensia (Asosiasi Alzheimer Indonesia, 2003).
Uji MMSE awalnya dikembangkan untuk skrining demensia, namun
digunakan secara luas untuk pengukuran fungsi kognitif general. Uji MMSE kini
adalah instrumen skrining yang paling luas untuk menilai status kognitif dan status
mental pada usia lanjut (Kochhann dkk, 2009). Uji MMSE harus digunakan pada
individu-individu dengan kecurigaan gangguan fungsi kognitif, namun tidak dapat
digunakan untuk diagnosis demensia. Uji MMSE ini disebut “mini” karena hanya
fokus pada aspek kognitif dari fungsi mental dan tidak mencakup pertanyaan
tentang mood, fenomena mental abnormal dan pola pikiran. Mini Mental State
Examination menilai sejumlah domain kognitif, orientasi ruang dan waktu, working
dan immediate memory, atensi dan kalkulasi, penamaan benda, pengulangan
kalimat, pelaksanaan perintah menulis, pemahaman dan pelaksanaan perintah
verbal, perencanaan dan praksis. Tes tersebut direkomendasikan sebagai alat
Sebuah studi yang dilakukan pada 473 orang sehat yang berumur lebih dari
15 tahun dengan latar belakang pekerjaan dan pendidikan yang beragam di
Medan didapatkan skor median MMSE berdasarkan usia dan lama pendidikan
sebagai berikut: (Sjahrir dkk, 2001).
Tabel 1. Skor Median MMSE
Dikutip dari :Sjahrir H, Ritarwan K, Tarigan S, Rambe AS, Lubis ID, Bhakti I.
2001. The Mini Mental Stage Examination in Healthy Individual in Medan,
Indonesia by Age and Education Level. Neurol J Southeast Asia; 6:19-22
II.4 Nyeri Kronis Paska Stroke, Gangguan Kognitif dan Outcome
Fungsional
Penyakit serebrovaskuler merupakan faktor resiko untuk terjadinya
kegagalan fungsi kognitif. Stroke telah banyak dihubungkan dengan gangguan
dari vaskuler merupakan hasil dari suatu volume kritis dari jaringan otak yang
infark. Lokasi lesi juga dikatakan berpengaruh pada gangguan tersebut. Demensia
setelah stroke telah dilaporkan berhubungan dengan pasien-pasien dengan lesi
subcortical white matter yang luas. Disrupsi dari subkortikofrontal dan
talamocortikal sekalipun kecil dan terisolasi dapat menyebabkan demensia. Lesi
white matter yang luas mencerminkan kerusakan axon yang tersebar dengan
konsekuensi terputusnya fungsi dari korteks secara luas. Pada pasien dengan
cerebral microangiopathy, gangguan neurofisiologi berkorelasi dengan hipoperfusi
kortikal dan hipometabolisme tetapi tidak dengan luasnya lesi white matter.
Atrophy corpus calosum merupakan prediktor gangguan kognitif global pada
pasien dengan lesi white matter (Haring, 2002).
Nyeri kronis paska stroke telah banyak dilaporkan. Nyeri neurogenik seperti
CPSP dilaporkan terjadi sekitar 8% penderita stroke. Nyeri nosiseptif yang
mempengaruhi bahu dan lengan terjadi pada 22% penderita stroke, nyeri kepala
tipe tension terjadi pada 8% penderita stroke. Kondisi nyeri yang kronis, rekuren
ataupun persisten telah dilaporkan dapat mempengaruhi fungsi fisik dan
berhubungan dengan gangguan mood. Nyeri yang berlangsung lama dapat
memicu stres pada penderita dan keluarga yang berakibat berpengaruhnya
aktivitas kehidupan sehari-hari. Respon terhadap nyeri kronis ini bervariasi
diantara penderita. Hal tersebut dapat dilihat dari 4 sudut pandang, yaitu : fisik,
fisik; aspek psikologi berkaitan dengan fungsi kognitif, status emosional, kepuasan
hidup, dan kegembiraan; dan aspek sosial berkaitan dengan kontak sosial dan
interaksi. (Widar dkk, 2002).
Dalam suatu studi PRoFESS Trial dilaporkan terjadinya penurunan dalam
skor MMSE >3 terjadi pada 10,7% pasien dengan nyeri kronis setelah stroke
dibandingkan dengan 8,8% pada pasien-pasien tanpa nyeri kronis setelah stroke.
Pada studi tersebut juga dilaporkan terdapatnya penurunan dalam m-Rankin scale
≥1poin pada 13,7% pasien dengan nyeri kronis setelah stroke dibandingkan
dengan 8,7% pada pasien tanpa nyeri kronis setelah stroke (O’Donnell dkk , 2013).
Pengaruh nyeri pada fungsi kognitif tidak langsung berhubungan dengan
gambaran diskriminasi sensoris. Secara spesifik dikatakan bahwa kegagalan
kognitif pada pasien-pasien dengan nyeri kronis berhubungan dengan perubahan
mood dan stres emosional, juga dengan gangguan lain seperti gangguan tidur,
kelelahan, dan kegagalan melakukan aktifitas sehari-hari. Studi sebelumnya telah
menunjukkan bahwa stres psikologis dan emosi negatif lebih berhubungan dengan
defisit kognitif pada pasien-pasien dengan nyeri kronis daripada keparahan nyeri
II.8 Kerangka Teori sendi, robeknya rotator cuff dan cedera jaringan lunak. Klit H, 2011: bentuk chronic pain
II.9 Kerangka Konsep