ASUHAN KEPERAWATAN KLIEN
DEMAM BERDARAH DENGUE (DBD)
Diagnosis Keperawatan yang mungkin timbul :1. Potensial terjadinya syok hipopolemik sehubungan dengan perdarahan yang berlebihan. 2. Potensial terjadinya injuri/luka perdarahan yang berlebihan sehubungan dengan penurunan pembentukan, fungsi dan peningkatan destruktif platelet.
3. Peningkatan suhu tubuh (Hiperthermi) sehubungan dengan Kerusakan kontrol suhu sekunder terhadap infeksi.
4. Potensial gangguan pemenuhan kebutuhan nutrisi kurang dari yang dibutuhkan sehubungan dengan :
• perubahan kemampuan penye-rapan zat maka-nan (Gangguan neoro-muskuler). • Kekakuan otot untuk mengunyah atau menelan.
• Hipermetabolik. • Intake yang inadekuat
5. Kurangnya pengetahuan (kebu-tuhan belajar) , kondisi kese-hatan, pengobatan, kurang informasi.
6. Mekanisme koping yang tidak efektif sehubungan dengan cemas. Diagnosis Keperawatan
Potensial terjadi syok hipovolemik sehubungan dengan perdarahan yang berlebihan. Hasil yang diharapkan:
• Tanda vital stabil dalam batas normal. • Kesadaran compos mentis
• Pasien dapat berkomunikasi dengan baik. • Hematokrit dalam batas normal : 37 – 43 % Analisis data
Data subyektif : Pasien gelisah , mual, tak nafsu makan, sakit menelan, lemah.
Data obyektif : Perdarahan bawah kulit di lengan dan kaki, epistaxis, perdarahan gusi, muntah darah.
Laboratorium : Trombositopeni : kurang dari 100.000/m 3 Hematokrit meningkat.
Rencana tindakan :
• Observasi tanda-tanda vital: Tekanan darah, frekuensi dan kedalaman pernafasan, frekuensi dan kedalaman nadi, suhu.
• Kolaborasi dalam pemberian :
• Terapi cairan RL atau pengganti plasma • Kalau perlu transfusi darah (trombosit) • Monitor intake-output
• Cek Hemoglobin, hematokrit, dan trombosit.
• Observasi perkembangan bintik-bintik merah di kulit, keluhan lemah, keringat dingin, kulit lembab dan dingin.
Evaluasi :
• Keseimbangan cairan dan elektrolit terpenuhi.\
Diagnosis Keperawatan
Gangguan Nutrisi Kurang Dari Kebutuhan Tubuh sehubungan dengan intake yang tidak adekuat. Rencana tindakan :
1. Beri makanan sesuai dengan kebutuhan dan kesukaannya. 2. Observasi jumlah makanan yang terkonsumsi\
3. Beri penjelasan pada pasien tentang nutrisi yang dibutuhkan dan kegunaannya.\ 4. Sajikan menu yang menarik
5. Kolaborasi dengan medis tentang keluhan untuk mendapatkan infus.,obat anti mual, obat penambah nafsu makan.
6. Lakukan cek BB tiap 3 hari
Diagnosis Keperawatan
Peningkatan suhu tubuh (hipertermi) s.d kerusakan kontrol suhu sekunder terhadap infeksi Tujuan : Suhu tubuh turun sampai batas normal dalam waktu 4 jam setelah dilakukan tindakan keperawatan
Kriteria hasil :
1 Klien mengungkapkan badanynya tidak terasa panas. 2 Suhu tubuh turun 36 – 37.5 )
3 Klien tidak gelisah
4 RR 16x/menit, nadi 80-88 x/menit. Rencana tindakan :
1. Beri penjelasan pada klien penyebab panas
R/ Dengan penjelasan diharapkan penderita mengerti dan mau berpartisipasi dalam perawatan. 2. Observasi tanda vital tiap 3 jam sekali
R/ memantau perkembangan klien untuk tindakan perawatan selanjutnya. 3. Lakukan kompres hangat didaerah permukaan tubuh
R/ Mempercepat vasodilatasi sehingga terjadi penguapan , merangsang termostat 4. Berikan minum banyak -+ 2 liter perhari
R/ Dapat mengimbangi akibat pengeluaran cairan lewat penguapan
5. Lanjutkan pemberian terapi IV 20 tetes/menit dan antipiretik 3 x 500 mg R/ Mempercepat proses penurunan panas
Asuhan Keperawatan Pasien dengan DBD
ASUHAN KEPERAWATAN PASIEN DENGAN DBD
1. Identitas
DHF merupakan penyakit daerah tropis yang sering menyebabkan kematian anak, remaja dan dewasa (Effendy, 1995).
2. Keluhan Utama
Pasien mengeluh panas, sakit kepala, lemah, nyeri ulu hati, mual dan nafsu makan menurun.
3. Riwayat penyakit sekarang
Riwayat kesehatan menunjukkan adanya sakit kepala, nyeri otot, pegal seluruh tubuh, sakit pada waktu menelan, lemah, panas, mual, dan nafsu makan menurun.
4. Riwayat penyakit terdahulu
Tidak ada penyakit yang diderita secara specific. 5. Riwayat penyakit keluarga
Riwayat adanya penyakit DHF pada anggota keluarga yang lain sangat menentukan, karena penyakit DHF adalah penyakit yang bisa ditularkan melalui gigitan nyamuk aides aigepty.
6. Riwayat Kesehatan Lingkungan
Biasanya lingkungan kurang bersih, banyak genangan air bersih seperti kaleng bekas, ban bekas, tempat air minum burung yang jarang diganti airnya, bak mandi jarang dibersihkan.
7. Riwayat Tumbuh Kembang
Pengkajian Per Sistem
1. Sistem Pernapasan
Sesak, perdarahan melalui hidung, pernapasan dangkal, epistaksis, pergerakan dada simetris, perkusi sonor, pada auskultasi terdengar ronchi, krakles.
Pada grade III pasien gelisah dan terjadi penurunan kesadaran serta pada grade IV dapat trjadi DSS
3. Sistem Cardiovaskuler
Pada grde I dapat terjadi hemokonsentrasi, uji tourniquet positif, trombositipeni, pada grade III dapat terjadi kegagalan sirkulasi, nadi cepat, lemah, hipotensi, cyanosis sekitar mulut, hidung dan jari-jari, pada grade IV nadi tidak teraba dan tekanan darah tak dapat diukur.
4. Sistem Pencernaan
Selaput mukosa kering, kesulitan menelan, nyeri tekan pada epigastrik, pembesarn limpa, pembesaran hati, abdomen teregang, penurunan nafsu makan, mual, muntah, nyeri saat menelan, dapat hematemesis, melena.
5. Sistem perkemihan
Produksi urine menurun, kadang kurang dari 30 cc/jam, akan mengungkapkan nyeri sat kencing, kencing berwarna merah.
6. Sistem Integumen.
Terjadi peningkatan suhu tubuh, kulit kering, pada grade I terdapat positif pada uji tourniquet, terjadi pethike, pada grade III dapat terjadi perdarahan spontan pada kulit.
Diagnosa Keperawatan
1. Hipertermi berhubungan dengan proses infeksi virus dengue.
2. Resiko defisit cairan berhubungan dengan pindahnya cairan intravaskuler ke ekstravaskuler.
3. Resiko syok hypovolemik berhubungan dengan perdarahan yang berlebihan, pindahnya cairan intravaskuler ke ekstravaskuler.
4. Resiko gangguan pemenuhan kebutuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake nutrisi yang tidak adekuat akibat mual dan nafsu makan yang menurun.
5. Resiko terjadi perdarahan berhubungan dengan penurunan factor-faktor pembekuan darah (trombositopeni).
7. Kurang pengetahuan keluarga tentang penyakit, prognosis, efek prosedur, dan perawatan anggota keluarga yang sakit berhubungan dengan kurang terpajan/mengingat informasi.
Intervensi Keperawatan
1. DP 1 : Hipertermie berhubungan dengan proses infeksi virus dengue
Tujuan :
Suhu tubuh normal Kriteria :
Suhu tubuh antara 36 – 37
Nyeri otot hilang Intervensi :
Kaji suhu tubuh pasien. Rasional : mengetahui peningkatan suhu tubuh, memudahkan intervensi
Beri kompres air hangat. Rasional : mengurangi panas dengan pemindahan panas secara konduksi. Air hangat mengontrol pemindahan panas secara perlahan tanpa menyebabkan hipotermi atau menggigil.
Berikan/anjurkan pasien untuk banyak minum 1500-2000 cc/hari (sesuai toleransi). Rasional : Untuk mengganti cairan tubuh yang hilang akibat evaporasi.
Anjurkan pasien untuk menggunakan pakaian yang tipis dan mudah menyerap keringat. Rasional : Memberikan rasa nyaman dan pakaian yang tipis mudah menyerap keringat dan tidak merangsang peningkatan suhu tubuh.
Observasi intake dan output, tanda vital (suhu, nadi, tekanan darah) tiap 3 jam sekali atau sesuai indikasi. Rasional : Mendeteksi dini kekurangan cairan serta mengetahui keseimbangan cairan dan elektrolit dalam tubuh. Tanda vital merupakan acuan untuk mengetahui keadaan umum pasien.
2. DP 2 : Resiko defisit volume cairan berhubungan dengan pindahnya cairan intravaskuler ke ekstravaskuler.
Tujuan :
Tidak terjadi defisit voume cairan Kriteria :
Input dan output seimbang
Vital sign dalam batas normal
Tidak ada tanda presyok
Akral hangat
Capilarry refill < 2 detik Intervensi :
Awasi vital sign tiap 3 jam/sesuai indikasi. Rasional : Vital sign membantu mengidentifikasi fluktuasi cairan intravaskuler
Observasi capillary Refill. Rasional : Indikasi keadekuatan sirkulasi perifer
Observasi intake dan output. Catat warna urine / konsentrasi, BJ. Rasional : Penurunan haluaran urine pekat dengan peningkatan BJ diduga dehidrasi.
Anjurkan untuk minum 1500-2000 ml /hari ( sesuai toleransi ). Rasional : Untuk memenuhi kebutuhan cairan tubuh peroral
Kolaborasi : Pemberian cairan intravena. Rasional : Dapat meningkatkan jumlah cairan tubuh, untuk mencegah terjadinya hipovolemic syok.
3. DP 3 : Resiko Syok hipovolemik berhubungan dengan perdarahan yang berlebihan, pindahnya cairan intravaskuler ke ekstravaskuler.
Tujuan :
Tidak terjadi syok hipovolemik Kriteria :
Intervensi :
Monitor keadaan umum pasien. Rasional ; Untuk memonitor kondisi pasien selama perawatan terutama saat terdi perdarahan. Perawat segera mengetahui tanda-tanda presyok /syok.
Observasi vital sign setiap 3 jam atau lebih. Rasional : Perawat perlu terus mengobaservasi vital sign untuk memastikan tidak terjadi presyok / syok.
Jelaskan pada pasien dan keluarga tanda perdarahan, dan segera laporkan jika terjadi perdarahan. Rasional : Dengan melibatkan psien dan keluarga maka tanda-tanda perdarahan dapat segera diketahui dan tindakan yang cepat dan tepat dapat segera diberikan.
Kolaborasi : Pemberian cairan intravena. Rasional : Cairan intravena diperlukan untuk mengatasi kehilangan cairan tubuh secara hebat.
Kolaborasi : pemeriksaan : HB, PCV, trombosit. Rasional : Untuk mengetahui tingkat kebocoran pembuluh darah yang dialami pasien dan untuk acuan melakukan tindakan lebih lanjut.
4. DP 4 : Resiko gangguan pemenuhan kebutuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake nutrisi yang tidak adekuat akibat mual dan nafsu makan yang menurun.
Tujuan :
Tidak terjadi gangguan kebutuhan nutrisi Kriteria :
Tidak ada tanda-tanda malnutrisi
Menunjukkan berat badan yang seimbang. Intervensi :
Kaji riwayat nutrisi, termasuk makanan yang disukai. Rasional : Mengidentifikasi defisiensi, menduga kemungkinan intervensi
Observasi dan catat masukan makanan pasien. Rasional : Mengawasi masukan kalori/kualitas kekurangan konsumsi makanan
Berikan makanan sedikit namun sering dan atau makan diantara waktu makan. Rasional : Makanan sedikit dapat menurunkan kelemahan dan meningkatkan masukan juga mencegah distensi gaster.
Berikan dan Bantu oral hygiene. Rasional : Meningkatkan nafsu makan dan masukan peroral
Hindari makanan yang merangsang dan mengandung gas. Rasional : Menurunkan distensi dan iritasi gaster.
5. DP 5 : Resiko terjadi perdarahan berhubungan dengan penurunan factor-faktor pembekuan darah (trombositopeni)
Tujuan :
Tidak terjadi perdarahan Kriteria :
TD 100/60 mmHg, N: 80-100x/menit reguler, pulsasi kuat
Tidak ada tanda perdarahan lebih lanjut, trombosit meningkat. Intervensi :
Monitor tanda-tanda penurunan trombosit yang disertai tanda klinis. Rasional : Penurunan trombosit merupakan tanda adanya kebocoran pembuluh darah yang pada tahap tertentu dapat menimbulkan tanda-tanda klinis seperti epistaksis, ptike.
Anjurkan pasien untuk banyak istirahat ( bedrest ). Rasional : Aktifitas pasien yang tidak terkontrol dapat menyebabkan terjadinya perdarahan.
Berikan penjelasan kepada klien dan keluarga untuk melaporkan jika ada tanda perdarahan seperti : hematemesis, melena, epistaksis. Rasional : Keterlibatan pasien dan keluarga dapat membantu untuk penaganan dini bila terjadi perdarahan.
Antisipasi adanya perdarahan : gunakan sikat gigi yang lunak, pelihara kebersihan mulut, berikan tekanan 5-10 menit setiap selesai ambil darah. Rasional : Mencegah terjadinya perdarahan lebih lanjut.
Kolaborasi, monitor trombosit setiap hari. Rasional : Dengan trombosit yang dipantau setiap hari, dapat diketahui tingkat kebocoran pembuluh darah dan kemungkinan perdarahan yang dialami pasien.
Tujuan :
Ansietas berkurang/terkontrol. Kriteria :
Klien melaporkan tidak ada manifestasi kecemasan secara fisik.
Tidak ada manifestasi perilaku akibat kecemasan. Intervensi :
Kaji dan dokumentasikan tingkat kecemasan pasien. Rasional : memudahkan intervensi.
Kaji mekanisme koping yang digunakan pasien untuk mengatasi ansietas di masa lalu. Rasional : mempertahankan mekanisme koping adaftif, meningkatkan kemampuan mengontrol ansietas.
Lakukan pendekatan dan berikan motivasi kepada pasien untuk mengungkapkan pikiran dan perasaan. Rasional : pendekatan dan motivasi membantu pasien untuk mengeksternalisasikan kecemasan yang dirasakan.
Motivasi pasien untuk memfokuskan diri pada realita yang ada saat ini, harapan-harapan yang positif terhadap terapy yang di jalani. Rasional : alat untuk mengidentifikasi mekanisme koping yang dibutuhkan untuk mengurangi kecemasan.
Berikan penguatan yang positif untuk meneruskan aktivitas sehari-hari meskipun dalam keadaan cemas. Rasional : menciptakan rasa percaya dalam diri pasien bahwa dirinya mampu mengatasi masalahnya dan memberi keyakinan pada diri sendri yang dibuktikan dengan pengakuan orang lain atas kemampuannya.
Anjurkan pasien untuk menggunakan teknik relaksasi. Rasional : menciptakan perasaan yang tenang dan nyaman.
Sediakan informasi factual (nyata dan benar) kepada pasien dan keluarga menyangkut diagnosis, perawatan dan prognosis. Rasional : meningkatkan pengetahuan, mengurangi kecemasan.
7. DP 7 : Kurang pengetahuan keluarga tentang penyakit, prognosis, efek prosedur, dan perawatan anggota keluarga yang sakit berhubungan dengan kurang terpajan/mengingat informasi.
Tujuan :
Orang tua mengutarakan pemahaman tentang kondisi, efek prosedur dan proses pengobatan.
Kriteria :
Melakukan prosedur yang diperlukan dan menjelaskan alasan dari suatu tindakan.
Memulai perubahan gaya hidup yang diperlukan dan ikut serta dalam regimen perawatan.
Intervensi :
Kaji tingkat pengetahuan klien dan keluarga tentang penyakitnya. Rasional : mengetahui seberapa jauh pengalaman dan pengetahuan klien dan keluarga tentang penyakitnya.
Berikan penjelasan pada klien dan keluarga tentang penyakitnya dan kondisinya sekarang. Rasional : dengan mengetahui penyakit dan kondisinya sekarang, klien dan keluarganya akan merasa tenang dan mengurangi rasa cemas.
Anjurkan klien dan keluarga untuk memperhatikan diet makanan nya. Rasional : diet dan pola makan yang tepat membantu proses penyembuhan.
Anjurkan keluarga untuk memperhatikan perawatan diri dan lingkungan bagi anggota keluarga yang sakit. Lakukan/demonstrasikan teknik perawatan diri dan lingkungan klien. Rasional : perawatan diri (mandi, toileting, berpakaian/berdandan) dan kebersihan lingkungan penting untuk menciptakan perasaan nyaman/rileks klien sakit.
Minta klien/keluarga mengulangi kembali tentang materi yang telah diberikan. Rasional : mengetahui seberapa jauh pemahaman klien dan keluarga serta menilai keberhasilan dari tindakan yang dilakukan.
Evaluasi
1. Suhu tubuh normal
3. Tidak terjadi syok hipovolemik
4. Tidak terjadi gangguan kebutuhan nutrisi
5. Tidak terjadi perdarahan
6. Ansietas berkurang/terkontrol
7. orang tua memahami tentang kondisi, efek prosedur dan proses pengobatan.
DBD
1. Etiologi
Penyakit Demam Berdarah (DBD) adalah penyakit menular berbahaya yang disebabkan oleh virus , menyebabkan gangguan pada pembuluh darah kapiler dan sistem pembekuan darah sehingga mengakibatkan perdarahan, dapat
menimbulkan kematian , penyebab penyakit adalah virus yang menggangu pembuluh darah kapiler dan pada sistem pembekuan darah, sehingga mengakibatkan perdarahan- perdarahan.
2. Gejala Penyakit
Gejala penyakit DBD adalah:
1. Mendadak panas tinggi selama 2 – 7 hari, tampak lemah lesu suhu badan antara 38�C sampai 40�C atau lebih.
2. Tampak binti-bintik merah pada kulit dan jika kulit direnggangkan bintik merah itu tidak hilang.
3. Kadang-kadang perdarahan di hidung ( mimisan).
4. Mungkin terjadi muntah darah atau berak darah 5. Tes Torniquet positif
6. Adanya perdarahan yang petekia, akimosis atau purpura
7. Kadang-kadang nyeri ulu hati, karena terjadi perdarahan di lumbung
8. Bila sudah parah, penderita gelisah, ujung tangan dan kaki dingin Berkeringat Perdarahan selaput lendir mukosa, alat cerna gastrointestinal, tempat suntikan atau ditempat lainnya
10. Trombositopenia ( =100.000 per mm3)
11. Pembesaran plasma yang erathubungannya dengan kenaikan permeabilitas dinding pembuluh darah, yang ditandai dengan munculnya satu atau lebih dari:
1. Kenaikan nilai 20% hematokrit atau lebih tergantung umur dan jenis kelamin
2. Menurunnya nilai hematokrit dari nilai dasar 20 % atau lebih sesudah pengobatan 3. Tanda-tanda pembesaran plasma yaitu efusi pleura, asites, hipo -proteinaemia
3. Cara Penularan
Penyakit Demam Berdarah ditularkan oleh nyamuk Aedes aegypti yang mengandung virus Dengue. Ciri-ciri nyamuk Aedes aegypti:
1. Berwarna hitam dan belang- belang ( loreng) putih pada seluruh tubuh
2. Berkembangbiak di tempat penampungan air ( TPA) dan barang-barang yang
memungkinkan air tergenang seperti: bak mandi, tempayan, drum, vas bunga, ban bekas, dll.
3. Nyamuk aedes Aegypti tidak dapat berkembang biak di selokan /got atau kolam yang airnya langsung berhubungan dengan tanah
4. Biasanya menggigit manusia pada pagi atau sore hari
5. Mampu terbang sampai 100 meter
4. Kewaspadaan Masyarakat
Bila masyarakat menjumpai anggota keluarga atau tetangga dilingkungan dengan gejala diatas segera dibawa ke Puskesmas untuk pemeriksaan trombosit.
5. Pencegahan Penyakit
Pencegahan dilakukan dengan :
1. Pemberantasan Sarang Nyamuk dengan cara ; Menguras , menutup, mengubur barang bekas yang dapat menjadi tempat perindukan nyamuk.
2. Fogging atau pengasapan 3. Abatisasi
Pengobatan terhadap penyakit ini terutama ditujukan untuk mengatasi perdarahan, mencegah/mengatasi keadaan syok/presyok dengan mengusahakan agar penderita banyak minum, bila perlu dilakukan pemberian cairan melalui infus. Demam diusahakan
diturunkan dengan kompres dingin atau antipiretika.
7. Sistem Kewaspadaan Dini
Laporan penderita penyakit dari rumah sakit dikirim ke Puskesmas di wilayah penderita untuk dilakukan penyelidikan epidemiologi. Bila PE positif maka hal yang dilakukan adalah:
1. Foging dilaksanakan pada kasus-kasus dengan PE positif, 2 penderita positif atau lebih, ditemukan 3 penderita demam dalam radius 100 m dari tempat tinggal penderita DBD Positif atau ada 1 penderita DBD meninggal
2. Daerah KLB/ wabah DBD
ETIOLOGI DAN PATOGENESIS DBD Diposkan oleh CONTOH ASKEP di 00.30
Virus Dengue masuk ke dalam tubuh manusia lewat gigitan nyamuk Aedes aegypti dan nyamuk Aedes albopictus. Di dalam tubuh manusia, virus berkembang biak dalam sistem
retikuloendotelial, dengan target utama virus Dengue adalah APC (Antigen Presenting Cells ) di mana pada umumnya berupa monosit atau makrofag jaringan seperti sel Kupffer dari hepar dapat juga terkena (Harikushartono et al., 2002). Segera terjadi viremia selama 2 hari sebelum timbul gejala dan berakhir setelah lima hari gejala panas mulai. Makrofag akan segera bereaksi dengan menangkap virus dan memprosesnya sehingga makrofag menjadi APC (Antigen Precenting Cell). Antigen yang menempel di makrofag ini akan mengaktifasi sel T-Helper dan menarik makrofag lain untuk memfagosit lebih banyak virus. T-helper akan mengaktifasi sel T-sitotoksik yang akan melisis makrofag yang sudah memfagosit virus juga mengaktifkan sel B yang akan melepas antibodi. Ada 3 jenis antibodi yang telah dikenali yaitu antibodi netralisasi, antibodi hemaglutinasi, antibodi fiksasi komplemen (Gubler DJ., 1998).
Penyakit infeksi virus Dengue merupakan hasil interaksi multifaktorial yang pada saat ini mulai diupayakan memahami keterlibatan faktor genetik pada penyakit infeksi virus, yaitu kerentanan yang dapat diwariskan. Konsep ini merupakan salah satu teori kejadian infeksi berdasarkan adanya perbedaan kerentanan genetik (genetic susceptibility) antar individu terhadap infeksi yang mengakibatkan perbedaan interaksi antara faktor genetik dengan organisme penyebab serta lingkungannya (Darwis D., 1999).
Patofisiologi primer DBD dan Dengue Shock Syndrom (DSS) adalah peningkatan akut
permeabilitas vaskuler yang diikuti kebocoran plasma ke dalam ruang ekstravaskuler, sehingga menimbulkan hemokonsentrasi dan penurunan tekanan darah (Gambar 2.1). Volume plasma menurun lebih dari 20% pada kasus-kasus berat, yang didukung penemuan post mortem meliputi efusi serosa, efusi pleura, hemokonsentrasi dan hipoproteinemi (Soedarmo, 2002). Patogenesis DBD masih kontroversial dan masing-masing hanya dapat menjelaskan satu atau beberapa manifestasi kliniknya dan belum dapat menjelaskan secara utuh keseluruhan fenomena (Soetjipto et al., 2000). Beberapa teori tentang patogenesis DBD adalah The Secondary Heterologous Infection Hypothesis, Hipotesis Virulensi Virus, Teori Fenomena Antibodi Dependent
Enhancement (ADE), Teori Mediator, Peran Endotoksin, dan Teori Apoptosis (Soegijanto S., 2004).
Pencegahan dan pemberantasan infeksi Dengue diutamakan pada pemberantasan vektor penyakit karena vaksin yang efektif masih belum tersedia. Pemberantasan vektor ini meliputi
pemberantasan sarang nyamuk dan pembasmian jentik. Pemberantasan sarang nyamuk meliputi pembersihan tempat penampungan air bersih yang merupakan sarana utama perkembangbiakan nyamuk, diikuti penimbunan sampah yang bisa menjadi tempat perkembangbiakan nyamuk. Tempat air bersih perlu dilindungi dengan ditutup yang baik. Pembasmian jentik dilakukan melalui kegiatan larvaciding dengan abate dan penebaran ikan pemakan jentik di kolam-kolam (Soegijanto S., 2004).
DEMAM DENGUE DAN DEMAM
BERDARAH DENGUE
By admin on October 13, 2008 BATASAN
Demam Dengue (DD) dan Demam berdarah dengue (DBD) adalah penyakit demam akut yang disebabkan oleh infeksi virus dengue.
ETIOLOGI
DD dan DBD disebabkan oleh infeksi virus dengue yang mempunyai 4 serotipe yaitu 1, den-2, den-3, dan den-4. Virus dengue serotipe den-3 merupakan serotipe yang dominan di Indonesia dan paling banyak berhubungan dengan kasus berat.
MANIFESTASI KLINIS
Infeksi virus dengue mempunyai spektrum klinis yang luas mulai dari asimptomatik (silent dengue infection), demam dengue (DD), demam berdarah dengue (DBD), dan demam berdarah dengue disertai syok (sindrom syok dengue, SSD).
Tabel 1. Manifestasi klinis infeksi virus dengue
Spektrum
Klinis Manifestasi Klinis
DD
• Demam akut selama 2-7 hari, disertai dua atau lebih manifestasi berikut: nyeri kepala, nyeri retroorbita, mialgia, manifestasi perdarahan, dan leukopenia.
• Dapat disertai trombositopenia.
• Hari ke-3-5 ==> fase pemulihan (saat suhu turun), klinis membaik.
DBD
• Demam tinggi mendadak selama 2-7 hari disertai nyeri kepala, nyeri retroorbita, mialgia dan nyeri perut. • Uji torniquet positif.
• Ruam kulit : petekiae, ekimosis, purpura.
• Perdarahan mukosa/saluran cerna/saluran kemih : epistaksis, perdarahan gusi, hematemesis, melena, hematuri.
• Hepatomegali.
• Perembesan plasma: efusi pleura, efusi perikard, atau perembesan ke rongga peritoneal. • Trombositopenia.
• Hemokonsentrasi.
• Hari ke 3-5 ==> fase kritis (saat suhu turun), perjalanan penyakit dapat berkembang menjadi syok SSD • Manifestasi klinis seperti DBD, disertai kegagalan sirkulasi (syok).
• Gejala syok :
Nafas cepat, nadi teraba lembut hingga tidak teraba.
Tekanan darah turun, tekanan nadi < 10 mmHg.
Akral dingin, capillary refill turun.
Diuresis turun, hingga anuria.
Keterangan:
Manifestasi klinis nyeri perut, hepatomegali, dan perdarahan terutama perdarahan GIT lebih dominan pada DBD.
Perbedaan utama DBD dengan DD adalah pada DBD terjadi peningkatan permeabilitas kapiler sehingga terjadi perembesan plasma yang mengakibatkan haemokonsentrasi, hipovolemia dan syok.
Uji torniquet positif : terdapat 10 – 20 atau lebih petekiae dalam diameter 2,8 cm (1 inchi).
PEMERIKSAAN PENUNJANG
Pemeriksaan penunjang yang perlu dilakukan untuk menegakkan diagnosis adalah :
Pemeriksaan darah perifer: Hb, leukosit dan hitung jenis, hematokrit, dan trombosit.
Pada DBD berat/SSD : monitor hematokrit tiap 4-6 jam, trombosit, AGD, kadar elektrolit, ureum, kreatinin, SGOT, SGPT, protein serum, PT dan APTT.
DIAGNOSIS
Diagnosis DD ditegakkan berdasarkan gejala klinis dan pemeriksaan penunjang sesuai tabel 1, dan tidak ditemukan adanya tanda-tanda perembesan plasma (hemokonsentrasi, hipovolemia, dan syok).
Sedangkan diagnosis DBD ditegakkan berdasarkan kriteria diagnosis WHO sebagai berikut:
1. Kriteria klinis
Terdapat manifestasi perdarahan : uji torniquet positif, petekiae, ekimosis, epistaksis, perdarahan gusi, hematemesis, dan atau melena.
Hepatomegali.
Syok 2. Kriteri laboratoris
Trombositopenia (trombosit =100.000 mm3)
Hemokonsentrasi (peningkatan hematokrit =20% menurut standar umur dan jenis kelamin)
Diagnosis DBD dapat ditegakkan bila memenuhi kriteria : 2 kriteria klinis pertama + trombositopenia dan hemokonsentrasi.
Pada DBD harus dinilai derajat penyakit, karena membutuhkan penatalaksanaan yang berbeda.
Tabel 2. Derajat penyakit DBD
Derajat Penyakit Kriteria
DBD derajat I Demam disertai gejala tidak khas, dan satu-satunya manifestasi perdarahan ialah uji torniquet positif. DBD derajat II Seperti derajat I, disertai perdarahan spontan di kulit atau perdarahan lain.
DBD derajat III Terdapat kegagalan sirkulasi (nadi cepat dan lembut, tekanan nadi menurun ( < 20 mmHg) atau hipotensi, sianosis disekitar mulut, kulit dingin dan lembab, dan anak tampak gelisah.
DBD derajat IV Syok berat (profound shock): nadi tidak dapat diraba, dan tekanan darah tidak dapat diukur.
KOMPLIKASI DBD
Pada DD tidak terdapat komplikasi berat namun anak dapat mengeluh lemah/lelah (fatigue) saat fase pemulihan. Komplikasi berat dapat terjadi pada DBD yaitu ensefalopati dengue, gagal ginjal akut, atau udem paru akut.
PENATALAKSANAAN
1. Demam Dengue Medikamentosa:
Edukasi orang tua:
Anjurkan anak tirah baring selama masih demam.
Bila perlu, anjurkan kompres air hangat.
Perbanyak asupan cairan per oral: air putih, ASI, cairan elektrolit, jus buah, atau sup. Tidak ada larangan konsumsi makanan tertentu.
Monitor keadaan dan suhu anak dirumah, terutama selama 2 hari saat suhu turun. Pada fase demam, kita sulit membedakan antara DD dan DBD, sehingga orang tua perlu waspada.
Segera bawa anak ke rumah sakit bila : anak gelisah, lemas, muntah terus menerus, tidak sadar, tangan/kaki teraba dingin, atau timbul perdarahan.
2. Demam Berdarah Dengue Fase demam
Prinsip tatalaksana DBD fase demam sama dengan tatalaksana DD.
Antipiretik: paracetamol 10 – 15 mg/kg BB/kali, 3 kali/hari.
Perbanyak asupan cairan oral.
Monitor keadaan anak (tanda-tanda syok) terutama selama 2 hari saat suhu turun. Monitor trombosit dan hematokrit secara berkala.
Penggantian volume plasma
Anak cenderung menjadi dehidrasi. Penggantian cairan sesuai status dehidrasi pasien dilanjutkan dengan terapi cairan rumatan.
Jenis cairan adalah kristaloid : RL, 5% glukosa dalam RL, atau NaCl.
Tabel 3. Kebutuhan cairan pada rehidrasi ringan-sedang
Berat Badan (Kg) Jumlah Cairan(ml/kg BB/hari)
< 7 220
7 – 11 165
12 – 18 132
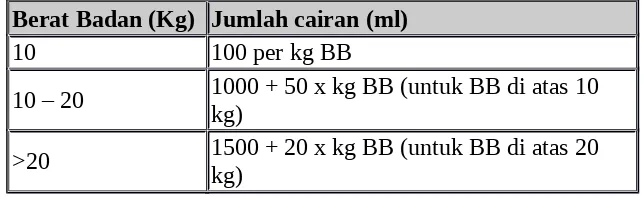
Tabel 4. Kebutuhan cairan rumatan
Berat Badan (Kg) Jumlah cairan (ml)
10 100 per kg BB
10 – 20 1000 + 50 x kg BB (untuk BB di atas 10 kg)
>20 1500 + 20 x kg BB (untuk BB di atas 20 kg)
Tabel 5. Kriteria rawat inap dan memulangkan pasien
Kriteria rawat inap Kriteria memulangkan pasien
Ada kedaruratan: • Syok
• Muntah terus menerus • Kejang
• Kesadaran turun • Muntah darah • Berak hitam
Hematokrit cenderung meningkat setelah 2 kali pemeriksaan berturut-turut
Hemokonsentrasi (Ht meningkat = 20%)
Tidak demam selama 24 jam tanpa antipiretik
Nafsu makan membaik
Secara klinis tampak perbaikan Hematokrit stabil
Tiga hari setelah syok teratasi Trombosit > 50.000/uL Tidak dijumpai distres pernafasan
Referensi
1. Demam Berdarah Dengue: Pelatihan bagi pelatih, dokter spesialis anak, dan dokter spesialis penyakit dalam, dalam tatalaksana kasus DBD. Balai Penerbit FKUI; Jakarta, 1999.
2. Dengue Haemorrhagic Fever: Diagnosis, treatment, prevention and control, second edition. WHO: 1997.
Algoritma 2. Tatalaksana DBD Derajat II
Demam berdarah
Dari Wikipedia bahasa Indonesia, ensiklopedia bebas
Akura si
Langsung ke: navigasi, cari
Wikipedia Indonesia tidak dapat bertanggung jawab dan tidak bisa menjamin bahwa informasi kedokteran yang diberikan di halaman ini adalah benar.
Mintalah pendapat dari tenaga medis yang profesional sebelum melakukan pengobatan.
Artikel ini membutuhkan lebih banyak catatan kaki
untuk pemastian.
Silakan bantu memperbaiki artikel ini dengan menambahkan catatan kaki.
Virus demam berdarah
Klasifikasi ilmiah
Regnum: Virus
(belum
diperingkatkan)
virus (+)ssRNA
Famili: Flaviviridae
Genus: Flavivirus
Spesies: Virus
Dengue
Demam berdarah (DB) atau demam berdarah dengue (DBD) adalah penyakit demam akut yang ditemukan di daerah tropis, dengan penyebaran geografis yang mirip dengan malaria. Penyakit ini disebabkan oleh salah satu dari empat serotipe virus dari genus Flavivirus, famili
Daftar isi [sembunyikan]
1 Tanda dan gejala
2 Diagnosis
3 Pencegahan
4 Pengobatan
5 Epidemiologi
6 Pranala luar
[sunting] Tanda dan gejala
Virus Dengue
Sesudah masa tunas / inkubasi selama 3 - 15 hari orang yang tertular dapat mengalami / menderita penyakit ini dalam salah satu dari 4 bentuk berikut ini :
Bentuk abortif, penderita tidak merasakan suatu gejala apapun.
Dengue klasik, penderita mengalami demam tinggi selama 4 - 7 hari, nyeri-nyeri pada tulang, diikuti dengan munculnya bintik-bintik atau bercak-bercak perdarahan di bawah kulit.
Dengue Haemorrhagic Fever (Demam berdarah dengue/DBD) gejalanya sama dengan dengue klasik ditambah dengan perdarahan dari hidung
(epistaksis/mimisan), mulut, dubur, dsb.
Dengue Syok Sindrom, gejalanya sama dengan DBD ditambah dengan syok / presyok. Bentuk ini sering berujung pada kematian.
Karena seringnya terjadi perdarahan dan syok maka pada penyakit ini angka kematiannya cukup tinggi, oleh karena itu setiap Penderita yang diduga menderita Demam Berdarah dalam tingkat yang manapun harus segera dibawa ke dokter atau Rumah Sakit, mengingat sewaktu-waktu dapat mengalami syok / kematian.
Demam berdarah umumnya lamanya sekitar enam atau tujuh hari dengan puncak demam yang lebih kecil terjadi pada akhir masa demam. Secara klinis, jumlah platelet akan jatuh hingga pasien dianggap afebril.
[sunting] Diagnosis
Diagnosis demam berdarah biasa dilakukan secara klinis. Biasanya yang terjadi adalah demam tanpa adanya sumber infeksi, ruam petekial dengan trombositopenia dan leukopenia relatif.
Serologi dan reaksi berantai polimerase tersedia untuk memastikan diagnosa demam berdarah jika terindikasi secara klinis.
Mendiagnosis demam berdarah secara dini dapat mengurangi risiko kematian daripada menunggu akut.
[sunting] Pencegahan
Tidak ada vaksin yang tersedia secara komersial untuk penyakit demam berdarah.
Pencegahan utama demam berdarah terletak pada menghapuskan atau mengurangi vektor
Hal-hal yang harus dilakukan untuk menjaga kesehatan agar terhindar dari penyakit demam berdarah, sebagai berikut:
1. Melakukan kebiasaan baik, seperti makan makanan bergizi, rutin olahraga, dan istirahat yang cukup;
2. Memasuki masa pancaroba, perhatikan kebersihan lingkungan tempat tinggal dan melakukan 3M, yaitu menguras bak mandi, menutup wadah yang dapat menampung air, dan mengubur barang-barang bekas yang dapat menjadi sarang perkembangan jentik-jentik nyamuk, meski pun dalam hal mengubur barang-barang bekas tidak baik, karena dapat menyebabkan polusi tanah. Akan lebih baik bila barang-barang bekas tersebut didaur-ulang;
3. Fogging atau pengasapan hanya akan mematikan nyamuk dewasa,
sedangkan bubuk abate akan mematikan jentik pada air. Keduanya harus dilakukan untuk memutuskan rantai perkembangbiakan nyamuk;
4. Segera berikan obat penurun panas untuk demam apabila penderita mengalami demam atau panas tinggi
[sunting] Pengobatan
Bagian terpenting dari pengobatannya adalah terapi suportif. Sang pasien disarankan untuk menjaga penyerapan makanan, terutama dalam bentuk cairan. Jika hal itu tidak dapat dilakukan, penambahan dengan cairan intravena mungkin diperlukan untuk mencegah dehidrasi dan
hemokonsentrasi yang berlebihan. Transfusi platelet dilakukan jika jumlah platelet menurun drastis. Pengobatan alternatif yang umum dikenal adalah dengan meminum ekstrak daun jambu biji. Merujuk hasil kerja sama penelitian Fakultas Kedokteran Unair dan BPOM, ekstrak daun jambu biji bisa menghambat pertumbuhan virus dengue. Bahan itu juga meningkatkan trombosit tanpa efek samping. Masyarakat mesti memperhatikan informasi penting ini. Berdasarkan hasil kerja sama dalam uji pre klinis Fakultas Kedokteran Universitas Airlangga, Surabaya, Jawa Timur dan Badan Pengawas Obat dan Makanan (BPOM) yang dilansir di Jakarta, Rabu (10/3) siang, ekstrak daun jambu biji dipastikan bisa menghambat pertumbuhan virus dengue penyebab demam berdarah dengue (DBD). Bahan itu juga mampu meningkatkan jumlah trombosit hingga 100 ribu milimeter per kubik tanpa efek samping. Peningkatan tersebut diperkirakan dapat tercapai dalam tempo delapan hingga 48 jam setelah ekstrak daun jambu biji dikonsumsi.[rujukan?] [sunting] Epidemiologi
Wabah pertama terjadi pada tahun 1780-an secara bersamaan di Asia, Afrika, dan Amerika Utara. Penyakit ini kemudian dikenali dan dinamai pada 1779. Wabah besar global dimulai di
ASKEP DEMAM BERDARAH DENGEU
(DHF)
Labels: KEPERAWATAN, | A. PENGERTIAN
Dengue adalah penyakit virus didaerah tropis yang ditularkan oleh nyamuk dan ditandai dengan demam, nyeri kepala, nyeri pada tungkai, dan ruam (Brooker, 2001). Demam dengue/dengue fever adalah penyakit yang terutama pada anak, remaja, atau orang dewasa, dengan tanda-tanda klinis demam, nyeri otot, atau sendi yang disertai leukopenia, dengan/tanpa ruam (rash) dan limfadenophati, demam bifasik, sakit kepala yang hebat, nyeri pada pergerakkan bola mata, rasa menyecap yang terganggu, trombositopenia ringan, dan bintik-bintik perdarahan (ptekie) spontan (Noer, dkk, 1999).
Demam berdarah dengue adalah suatu penyakit yang disebabkan oleh virus dengue (arbovirus) yang masuk ke dalam tubuh melalui gigitan nyamuk Aedes aegypti (Suriadi & Yuliani, 2001).
B. ETIOLOGI
Virus dengue tergolong dalam famili/suku/grup flaviviridae dan dikenal ada 4 serotipe. Dengue 1 dan 2 ditemukan di Irian ketika berlangsungnya perang dunia ke-II, sedangkan dengue 3 dan 4 ditemukan pada saat wabah di Filipina tahun 1953 – 1954. Virus dengue berbentuk batang, bersifat termolabil, sensitif terhadap inaktivasi oleh dietileter dan natrium dioksikolat, stabil pada suhu 70 0C. Dengue merupakan serotipe yang paling banyak beredar.
C. PATOFISIOLOGI
Virus dengue masuk kedalam tubuh melalui gigitan nyamuk aedes aegypti dan kemudian bereaksi dengan antibodi dan terbentuklah kompleks virus-antibody, dalam asirkulasi akan mengaktivasi sistem komplemen (Suriadi & Yuliani, 2001).
Virus dengue masuk kedalam tubuh melalui gigitan nyamuk dan infeksi pertama kali
menyebabkan demam dengue. Reaksi tubuh merupakan reaksi yang biasa terlihat pada infeksi oleh virus. Reaksi yang amat berbeda akan tampak, bila seseorang mendapat infeksi berulang dengan tipe virus dengue yang berlainan. Dan DHF dapat terjadi bila seseorang setelah terinfeksi pertama kali, mendapat infeksi berulang virus dengue lainnya. Re-infeksi ini akan menyebabkan suatu reaksi anamnestik antibodi, sehingga menimbulkan konsentrasi kompleks antigen-antibodi (kompleks virus-antibodi) yang tinggi (Noer, dkk, 1999).
D. MANIFESTASI KLINIS
pasien.
Ruam berikutnya mulai antara hari 3 – 6, mula – mula berbentuk makula besar yang kemudian bersatu mencuat kembali, serta kemudian timbul bercak-bercak petekia. Pada dasarnya hal ini terlihat pada lengan dan kaki, kemudian menjalar ke seluruh tubuh. Pada saat suhu turun ke normal, ruam ini berkurang dan cepat menghilang, bekas-bekasnya kadang terasa gatal. Nadi pasien mula-mula cepat dan menjadi normal atau lebih lambat pada hari ke-4 dan ke-5. Bradikardi dapat menetap untuk beberapa hari dalam masa penyembuhan. Gejala perdarahan mulai pada hari ke-3 atau ke-5 berupa petekia, purpura, ekimosis, hematemesis, epistaksis. Juga kadang terjadi syok yang biasanya dijumpai pada saat demam telah menurun antara hari ke-3 dan ke-7 dengan tanda : anak menjadi makin lemah, ujung jari, telinga, hidung teraba dingin dan lembab, denyut nadi terasa cepat, kecil dan tekanan darah menurun dengan tekanan sistolik 80 mmHg atau kurang.
E. KLASIFIKASI
WHO, 1986 mengklasifikasikan DHF menurut derajat penyakitnya menjadi 4 golongan, yaitu : a. Derajat I : Demam disertai gejala klinis lain, tanpa perdarahan spontan. Panas 2-7 hari, Uji tourniquet positif, trombositipenia, dan hemokonsentrasi.
b. Derajat II : Sama dengan derajat I, ditambah dengan gejala-gejala perdarahan spontan seperti petekie, ekimosis, hematemesis, melena, perdarahan gusi.
c. Derajat III : Ditandai oleh gejala kegagalan peredaran darah seperti nadi lemah dan cepat (>120x/mnt ) tekanan nadi sempit (120 mmHg), tekanan darah menurun, (120/80 , 120/100 , 120/110, 90/70, 80/70, 80/0, 0/0)
d. Derajat IV : Nadi tidak teraba, tekanan darah tidak teratur (denyut 140x/mnt) anggota gerak teraba dingin, berkeringat dan kulit tampak biru.
G. PENATALAKSANAAN
Penatalaksanaan penderita dengan DHF adalah sebagai berikut : a. Tirah baring atau istirahat baring.
b. Diet makan lunak.
c. Minum banyak (2 – 2,5 liter/24 jam) dapat berupa : susu, teh manis, sirup dan beri penderita sedikit oralit, pemberian cairan merupakan hal yang paling penting bagi penderita DHF.
d. Pemberian cairan intravena (biasanya ringer laktat, NaCl Faali) merupakan cairan yang paling sering digunakan.
e. Monitor tanda-tanda vital tiap 3 jam (suhu, nadi, tensi, pernafasan) jika kondisi pasien memburuk, observasi ketat tiap jam.
f. Periksa Hb, Ht dan trombosit setiap hari.
g. Pemberian obat antipiretik sebaiknya dari golongan asetaminopen. h. Monitor tanda-tanda perdarahan lebih lanjut.
i. Pemberian antibiotik bila terdapat kekuatiran infeksi sekunder.
j. Monitor tanda-tanda dan renjatan meliputi keadaan umum, perubahan tanda-tanda vital, hasil pemeriksaan laboratorium yang memburuk.
k. Bila timbul kejang dapat diberikan Diazepam. Pada kasus dengan renjatan pasien dirawat di perawatan intensif dan segera dipasang infus sebagai pengganti cairan yang hilang dan bila tidak tampak perbaikan diberikan plasma atau plasma ekspander atau dekstran sebanyak 20 – 30 ml/kg BB.
BB/jam. Transfusi darah diberikan pada pasien dengan perdarahan gastrointestinal yang hebat. Indikasi pemberian transfusi pada penderita DHF yaitu jika ada perdarahan yang jelas secara klinis dan abdomen yang makin tegang dengan penurunan Hb yang mencolok.
Pada DBD tanpa renjatan hanya diberi banyak minum yaitu 1½-2 liter dalam 24 jam. Cara pemberian sedikit demi sedikit dengan melibatkan orang tua. Infus diberikan pada pasien DBD tanpa renjatan apabila :
a. Pasien terus menerus muntah, tidak dapat diberikan minum sehingga mengancam terjadinya dehidrasi.
b. Hematokrit yang cenderung mengikat.
H. PENCEGAHAN
Prinsip yang tepat dalam pencegahan DHF ialah sebagai berikut :
a. Memanfaatkan perubahan keadaan nyamuk akibat pengaruh alamiah dengan melaksanakan pemberantasan vektor pada saat sedikit terdapatnya kasus DHF.
b. Memutuskan lingkaran penularan dengan menahan kepadatan vektor pada tingkat sangat rendah untuk memberikan kesempatan penderita viremia sembuh secara spontan.
c. Mengusahakan pemberantasan vektor di pusat daerah penyebaran yaitu di sekolah, rumah sakit termasuk pula daerah penyangga sekitarnya.
d. Mengusahakan pemberantasan vektor di semua daerah berpotensi penularan tinggi. Ada 2 macam pemberantasan vektor antara lain :
a. Menggunakan insektisida. Yang lazim digunakan dalam program pemberantasan demam berdarah dengue adalah malathion untuk membunuh nyamuk dewasa dan temephos (abate) untuk membunuh jentik (larvasida). Cara penggunaan malathion ialah dengan pengasapan atau pengabutan. Cara penggunaan temephos (abate) ialah dengan pasir abate ke dalam sarang-sarang nyamuk aedes yaitu bejana tempat penampungan air bersih, dosis yang digunakan ialah 1 ppm atau 1 gram abate SG 1 % per 10 liter air.
b. Tanpa insektisida Caranya adalah :
1. Menguras bak mandi, tempayan dan tempat penampungan air minimal 1 x seminggu (perkembangan telur nyamuk lamanya 7–10 hari).
2. Menutup tempat penampungan air rapat-rapat.
3. Membersihkan halaman rumah dari kaleng bekas, botol pecah dan benda lain yang memungkinkan nyamuk bersarang.
I. MANAJEMEN KEPERAWATAN A. Pengkajian
1. Identitas
DHF merupakan penyakit daerah tropis yang sering menyebabkan kematian anak, remaja dan dewasa (Effendy, 1995).
2. Keluhan Utama
Pasien mengeluh panas, sakit kepala, lemah, nyeri ulu hati, mual dan nafsu makan menurun. 3. Riwayat penyakit sekarang
Riwayat kesehatan menunjukkan adanya sakit kepala, nyeri otot, pegal seluruh tubuh, sakit pada waktu menelan, lemah, panas, mual, dan nafsu makan menurun.
4. Riwayat penyakit terdahulu
Riwayat adanya penyakit DHF pada anggota keluarga yang lain sangat menentukan, karena penyakit DHF adalah penyakit yang bisa ditularkan melalui gigitan nyamuk aides aigepty. 6. Riwayat Kesehatan Lingkungan
Biasanya lingkungan kurang bersih, banyak genangan air bersih seperti kaleng bekas, ban bekas, tempat air minum burung yang jarang diganti airnya, bak mandi jarang dibersihkan.
7. Riwayat Tumbuh Kembang 8. Pengkajian Per Sistem
1. Sistem Pernapasan yaitu Sesak, perdarahan melalui hidung, pernapasan dangkal, epistaksis, pergerakan dada simetris, perkusi sonor, pada auskultasi terdengar ronchi, krakles.
2. Sistem Persyarafan yaitu Pada grade III pasien gelisah dan terjadi penurunan kesadaran serta pada grade IV dapat trjadi DSS
3. Sistem Cardiovaskuler yaitu Pada grde I dapat terjadi hemokonsentrasi, uji tourniquet positif, trombositipeni, pada grade III dapat terjadi kegagalan sirkulasi, nadi cepat, lemah, hipotensi, cyanosis sekitar mulut, hidung dan jari-jari, pada grade IV nadi tidak teraba dan tekanan darah tak dapat diukur.
4. Sistem Pencernaan yaitu Selaput mukosa kering, kesulitan menelan, nyeri tekan pada
epigastrik, pembesarn limpa, pembesaran hati, abdomen teregang, penurunan nafsu makan, mual, muntah, nyeri saat menelan, dapat hematemesis, melena.
5. Sistem perkemihan yaitu Produksi urine menurun, kadang kurang dari 30 cc/jam, akan mengungkapkan nyeri sat kencing, kencing berwarna merah.
6. Sistem Integumen. Yaitu Terjadi peningkatan suhu tubuh, kulit kering, pada grade I terdapat positif pada uji tourniquet, terjadi pethike, pada grade III dapat terjadi perdarahan spontan pada kulit.
B. Diagnosa Keperawatan
1. Hipertermie berhubungan dengan proses infeksi virus dengue.
2. Resiko defisit cairan berhubungan dengan pindahnya cairan intravaskuler ke ekstravaskuler. 3. Resiko syok hypovolemik berhubungan dengan perdarahan yang berlebihan, pindahnya cairan intravaskuler ke ekstravaskuler.
4. Resiko gangguan pemenuhan kebutuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake nutrisi yang tidak adekuat akibat mual dan nafsu makan yang menurun.
5. Resiko terjadi perdarahan berhubungan dengan penurunan factor-faktor pembekuan darah (trombositopeni).
6. Kecemasan orang tua berhubungan dengan kondisi anak.
7. Kurang pengetahuan keluarga tentang penyakit, prognosis, efek prosedur, dan perawatan anggota keluarga yang sakit berhubungan dengan kurang terpajan/mengingat informasi C. Rencana Asuhan Keperawatan.
DP 1 : Hipertermie berhubungan dengan proses infeksi virus dengue Tujuan : Suhu tubuh normal
Kriteria : Suhu tubuh antara 36 – 37, Nyeri otot hilang Intervensi :
1. Kaji suhu tubuh pasien
Rasional : mengetahui peningkatan suhu tubuh, memudahkan intervensi 2. Beri kompres air hangat
Rasional : mengurangi panas dengan pemindahan panas secara konduksi. Air hangat mengontrol pemindahan panas secara perlahan tanpa menyebabkan hipotermi atau menggigil.
Rasional : Untuk mengganti cairan tubuh yang hilang akibat evaporasi.
4. Anjurkan pasien untuk menggunakan pakaian yang tipis dan mudah menyerap keringat
Rasional : Memberikan rasa nyaman dan pakaian yang tipis mudah menyerap keringat dan tidak merangsang peningkatan suhu tubuh.
5. Observasi intake dan output, tanda vital (suhu, nadi, tekanan darah) tiap 3 jam sekali atau sesuai indikasi
Rasional : Mendeteksi dini kekurangan cairan serta mengetahui keseimbangan cairan dan elektrolit dalam tubuh. Tanda vital merupakan acuan untuk mengetahui keadaan umum pasien. 6. Kolaborasi : pemberian cairan intravena dan pemberian obat sesuai program.
Rasional : Pemberian cairan sangat penting bagi pasien dengan suhu tubuh yang tinggi. Obat khususnya untuk menurunkan panas tubuh pasien.
DP 2 : Resiko defisit volume cairan berhubungan dengan pindahnya cairan intravaskuler ke ekstravaskuler.
Tujuan : Tidak terjadi defisit voume cairan
Kriteria : Input dan output seimbang, Vital sign dalam batas normal, Tidak ada tanda presyok, Akral hangat, Capilarry refill <>
Intervensi :
1. Awasi vital sign tiap 3 jam/sesuai indikasi
Rasional : Vital sign membantu mengidentifikasi fluktuasi cairan intravaskuler 2. Observasi capillary Refill
Rasional : Indikasi keadekuatan sirkulasi perifer
3. Observasi intake dan output. Catat warna urine / konsentrasi, BJ
Rasional : Penurunan haluaran urine pekat dengan peningkatan BJ diduga dehidrasi. 4. Anjurkan untuk minum 1500-2000 ml /hari ( sesuai toleransi )
Rasional : Untuk memenuhi kebutuhan cairan tubuh peroral 5. Kolaborasi : Pemberian cairan intravena
Rasional : Dapat meningkatkan jumlah cairan tubuh, untuk mencegah terjadinya hipovolemic syok.
DP 3 : Resiko Syok hipovolemik berhubungan dengan perdarahan yang berlebihan, pindahnya cairan intravaskuler ke ekstravaskuler.
Tujuan : Tidak terjadi syok hipovolemik Kriteria : Tanda Vital dalam batas normal Intervensi :
1) Monitor keadaan umum pasien
Rasional : Untuk memonitor kondisi pasien selama perawatan terutama saat terdi perdarahan. Perawat segera mengetahui tanda-tanda presyok /syok.
2) Observasi vital sign setiap 3 jam atau lebih
Rasional : Perawat perlu terus mengobaservasi vital sign untuk memastikan tidak terjadi presyok / syok.
3) Jelaskan pada pasien dan keluarga tanda perdarahan, dan segera laporkan jika terjadi perdarahan
Rasional : Dengan melibatkan psien dan keluarga maka tanda-tanda perdarahan dapat segera diketahui dan tindakan yang cepat dan tepat dapat segera diberikan.
4) Kolaborasi : Pemberian cairan intravena
Rasional : Untuk mengetahui tingkat kebocoran pembuluh darah yang dialami pasien dan untuk acuan melakukan tindakan lebih lanjut.
DP 4 : Resiko gangguan pemenuhan kebutuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake nutrisi yang tidak adekuat akibat mual dan nafsu makan yang menurun.
Tujuan : Tidak terjadi gangguan kebutuhan nutrisi
Kriteria : Tidak ada tanda-tanda malnutrisi, Menunjukkan berat badan yang seimbang. Intervensi :
1. Kaji riwayat nutrisi, termasuk makanan yang disukai
Rasional : Mengidentifikasi defisiensi, menduga kemungkinan intervensi 2. Observasi dan catat masukan makanan pasien
Rasional : Mengawasi masukan kalori/kualitas kekurangan konsumsi makanan 3. Timbang BB tiap hari (bila memungkinkan)
Rasional : Mengawasi penurunan BB / mengawasi efektifitas intervensi.
4. Berikan makanan sedikit namun sering dan atau makan diantara waktu makan
Rasional : Makanan sedikit dapat menurunkan kelemahan dan meningkatkan masukan juga mencegah distensi gaster.
5. Berikan dan Bantu oral hygiene.
Rasional : Meningkatkan nafsu makan dan masukan peroral 6. Hindari makanan yang merangsang dan mengandung gas. Rasional : Menurunkan distensi dan iritasi gaster.
DP 5 : Resiko terjadi perdarahan berhubungan dengan penurunan factor faktor pembekuan darah (trombositopeni)
Tujuan : Tidak terjadi perdarahan
Kriteria : TD 100/60 mmHg, N: 80-100x/menit reguler, pulsasi kuat, Tidak ada tanda perdarahan lebih lanjut, trombosit meningkat.
Intervensi :
1. Monitor tanda-tanda penurunan trombosit yang disertai tanda klinis.
Rasional : Penurunan trombosit merupakan tanda adanya kebocoran pembuluh darah yang pada tahap tertentu dapat menimbulkan tanda-tanda klinis seperti epistaksis, ptike.
2. Anjurkan pasien untuk banyak istirahat ( bedrest )
Rasional : Aktifitas pasien yang tidak terkontrol dapat menyebabkan terjadinya perdarahan. 3. Berikan penjelasan kepada klien dan keluarga untuk melaporkan jika ada tanda perdarahan seperti : hematemesis, melena, epistaksis.
Rasional : Keterlibatan pasien dan keluarga dapat membantu untuk penaganan dini bila terjadi perdarahan.
4. Antisipasi adanya perdarahan : gunakan sikat gigi yang lunak, pelihara kebersihan mulut, berikan tekanan 5-10 menit setiap selesai ambil darah.
Rasional : Mencegah terjadinya perdarahan lebih lanjut. 5. Kolaborasi, monitor trombosit setiap hari
Rasional : Dengan trombosit yang dipantau setiap hari, dapat diketahui tingkat kebocoran pembuluh darah dan kemungkinan perdarahan yang dialami pasien.
DP 6 : Kecemasan orangtua berhubungan dengan kondisi anak. Tujuan : ansietas berkurang/terkontrol.
Intervensi :
1. Kaji dan dokumentasikan tingkat kecemasan pasien. Rasional : memudahkan intervensi.
2. Kaji mekanisme koping yang digunakan pasien untuk mengatasi ansietas di masa lalu. Rasional : mempertahankan mekanisme koping adaftif, meningkatkan kemampuan mengontrol ansietas.
3. Lakukan pendekatan dan berikan motivasi kepada pasien untuk mengungkapkan pikiran dan perasaan.
Rasional : pendekatan dan motivasi membantu pasien untuk mengeksternalisasikan kecemasan yang dirasakan.
4. Motivasi pasien untuk memfokuskan diri pada realita yang ada saat ini, harapan-harapan yang positif terhadap terapy yang di jalani.
Rasional : alat untuk mengidentifikasi mekanisme koping yang dibutuhkan untuk mengurangi kecemasan.
5. Berikan penguatan yang positif untuk meneruskan aktivitas sehari-hari meskipun dalam keadaan cemas.
Rasional : menciptakan rasa percaya dalam diri pasien bahwa dirinya mampu mengatasi
masalahnya dan memberi keyakinan pada diri sendri yang dibuktikan dengan pengakuan orang lain atas kemampuannya.
6. Anjurkan pasien untuk menggunakan teknik relaksasi. Rasional : menciptakan perasaan yang tenang dan nyaman.
7. Sediakan informasi factual (nyata dan benar) kepada pasien dan keluarga menyangkut diagnosis, perawatan dan prognosis.
Rasional : meningkatkan pengetahuan, mengurangi kecemasan. 8. Kolaborasi pemberian obat anti ansietas.
Rasional : mengurangi ansietas sesuai kebutuhan. D. Evaluasi
1. Suhu tubuh normal
2. Tidak terjadi devisit voume cairan 3. Tidak terjadi syok hipovolemik
4. Tidak terjadi gangguan kebutuhan nutrisi 5. Tidak terjadi perdarahan
6. Ansietas berkurang/terkontrol
7. orang tua memahami tentang kondisi, efek prosedur dan proses pengobatan. KESIMPULAN
Dengue adalah penyakit virus didaerah tropis yang ditularkan oleh nyamuk dan ditandai dengan demam, nyeri kepala, nyeri pada tungkai, dan ruam (Brooker, 2001).
Demam berdarah dengue adalah suatu penyakit yang disebabkan oleh virus dengue (arbovirus) yang masuk ke dalam tubuh melalui gigitan nyamuk Aedes aegypti (Suriadi & Yuliani, 2001). Pesan Dan Saran
2. Memutuskan lingkaran penularan dengan menahan kepadatan vektor pada tingkat sangat rendah untuk memberikan kesempatan penderita viremia sembuh secara spontan.
3. Mengusahakan pemberantasan vektor di pusat daerah penyebaran yaitu di sekolah, rumah sakit termasuk pula daerah penyangga sekitarnya.
4. Mengusahakan pemberantasan vektor di semua daerah berpotensi penularan 5. Prinsip 3 M
· Menguras bak mandi, tempayan dan tempat penampungan air minimal 1 x seminggu (perkembangan telur nyamuk lamanya 7 – 10 hari).
· Menutup tempat penampungan air rapat-rapat.
· Membersihkan halaman rumah dari kaleng bekas, botol pecah dan benda lain yang memungkinkan nyamuk bersarang.
. Diperlukan tindakan yang bersifat preventif melalui pemakaian kasa dan menghindari
kebiasaan mengantung pakaian yang biasanya dijadikan sebagai tempat peristirahatan nyamuk. DAFTAR PUSTAKA
Hidayat, Aziz Alimul A. 2006. Pengantar Ilmu Keperawatan Anak jilid.2. Salemba Medika : Jakarta
Nasrul, Effendi. 1995. Pengantar Proses Keperawatan. EGC : Jakarta
Noer, Sjaifoellah dkk. 1998. Standar Perawatan Pasien. Monica Ester : Jakarta.