BAB I PENDAHULUAN
A. Latar Belakang
Anestesi spinal (subarachnoid) merupakan salah satu jenis dari anestesi regional yang dilakukan dengan cara menyuntikan obat anestetik lokal kedalam ruang subaraknoid (Datta, 2006). Anestesi spinal dapat diberikan pada tindakan yang melibatkan tungkai bawah, panggul, dan perineum. Penggunaan anestesi spinal ini dianggap mempunyai komplikasi cukup aman dan jarang ditemukan komplikasi yang parah. Meskipun pada anestesi spinal ini didapatkan efek kardiovaskular terkait dengan blok saraf simpatis, namun efek ini berhasil ditangani dengan melakukan ekspansi volume dan pemberian obat vasoaktif (Datta, 2006). Anestesi spinal juga digunakan pada keadaan khusus seperti bedah endoskopi, urologi, bedah rektum, perbaikan fraktur tulang panggul serta bedah obstetri (Said, et al 2001). Di bidang obstetri, anestesi spinal sering digunakan pada saat melakukan sectio sesarea pada ibu hamil yang mengalami penyulit seperti preeklamsi, bayi besar, presentasi bokong, gawat janin, panggul sempit, tumor yang menghalangi jalan lahir, plasenta previa, dan keadaan-keadaan yang melibatkan usaha kelahiran anak pervaginam gagal (Turner, 2010). Anestesi spinal pada section sesarea merupakan alternatif anestesi yang digunakan dibidang obstetric selain dengan general anestesi. Anestesi spinal pada kasus preeklamsi memiliki keuntungan, salah satunya dengan menurunkan tekanan
darah pada ibu dan memiliki efek yang aman bagi janin dibandingkan dengan general anestesi (Turner, 2010).
B. Tujuan
1. Tujuan Umum
Mengetahui pertimbangan anestesi spinal pada pasien ibu hamil dengan preeklamsi
2. Tujuan Khusus
a. Menjelaskan tentang anestesi spinal
b. Menjelaskan tentang anestesi spinal pada ibu hamil dengan preeklamsi.
C. Manfaat
Menambah khasanah pengetahuan kedokteran tentang anestesiologi khususnya yang berkaitan dengan anestesi spinal pada ibu hamil dengan preeklamsi.
BAB II
TINJAUAN PUSTAKA
A. Anestesi Spinal
Anestesi spinal merupakan teknik sederhana penyuntikan obat ke dalam ruang subarachnoid dalam tindakan bedah dalam waktu yang cepat melalui injeksi dengan dosis kecil. Anestesi spinal disebut juga anestesi intratekal/ intradural/ subdural/ subarachnoid (Cianni, et al. 2008). Anestesi spinal (intratekal, intradural, subdural, subaraknoid) ialah pemberian obat anestetik local ke dalam ruang subaraknoid dengan cara menyuntikkan anestetik lokal di antara vertebra L2 –L3, L3 –L4 atau L4 – L5 ke dalam ruang subaraknoid (Watson, et al 2004).
Penggunaan anestesi spinal ini dianggap mempunyai komplikasi cukup aman dan jarang ditemukan komplikasi yang parah. Meskipun pada anestesi spinal ini didapatkan efek kardiovaskular terkait dengan blok saraf simpatis, namun efek ini berhasil ditangani dengan melakukan ekspansi volume dan pemberian obat vasoaktif (Cianni, et al. 2008).
Anestesi spinal ini akan memblokade medula spinalis yang dimulai dari kaudal dan naik ke arah kepala. Pada penyuntikan intratekal, yang dipengaruhi dahulu ialah saraf simpatis dan parasimpatis, diikuti dengan saraf untuk rasa dingin, panas, raba, dan tekan dalam (Watson, et al 2004). Yang mengalami blokade terakhir yaitu serabut motoris, rasa getar (vibratory sense) dan proprioseptif. Blokade simpatis ditandai dengan adanya kenaikan suhu kulit tungkai bawah. Setelah anestesi selesai, pemulihan terjadi dengan urutan
sebaliknya, yaitu fungsi motoris yang pertama kali akan pulih. Tingkat resistensi serabut saraf berbeda, serabut saraf yang bermielin tebal lebih tinggi daripada yang bermielin tipis. Serabut saraf yang bermielin tebal akan lebih cepat berfungsi setelah pemberian anestesi, maka diperlukan konsentrasi obat yang tinggi untuk memblokade saraf tersebut sesuai dengan durasi yang diperlukan (Surya, 2011).
Hal – hal yang mempengaruhi anestesi spinal ialah jenis obat, dosis obat yang digunakan, efek vasokonstriksi, berat jenis obat, posisi tubuh, tekanan intraabdomen, lengkung tulang belakang, operasi tulang belakang, usia pasien, obesitas, kehamilan, dan penyebaran obat.
1. Anatomi
Tulang punggung (kolumna vertebralis) terdiri dari 7 vertebra cervical, 12 vertebra thoracal, 5 vertebra lumbal, 5 vertebra sacral menyatu pada dewasa dan 4 – 5 vertebra coccygeal menyatu pada dewasa. Prosesus spinosus C2 teraba langsung di bawah oksipital. Prosesus spinosus C7 menonjol dan disebut sebagai vertebra prominens. Garis lurus yang menghubungkan kedua krista iliaka tertinggi akan memotong prosesus spinosus vertebra L4 atau antara L4 – L5. Peredaran darah : medulla spinalis diperdarahi oleh arteri spinalis anterior dan arteri spinalis posterior. Lapisan-lapisan jaringan punggung: kulit subkutis ligamentum supraspinosum ligamentum interspinosum ligamentum flavum ruang epidural duramater ruang subarachnoid (Watson, et al 2004).
Vertebra berakhir pada L1/L2 pada orang dewasa, dan L3 pada bayi atau anak-anak. Terdapat garis yang menghubungkan L3 dan L4 yang disebut garis Tuffier. Ruang subarachnoid akan berakhir pada S2 pada orang dewasa dan lebih menurun pada anak-anak. Ruang subarachnoid tersebut memanjang ke lateral sepanjang akar saraf hingga ganglia di dorsal.
Gambar1. Lokasi penyuntikan anestesi spinal 2. Cairan Cerebrospinal
Ruang subarachnoid / subdural berisi saraf tulang belakang, sumsum tulang belakang dan cairan cerebrospinal (cerebrospinal fluid/ CSF). Pleksus choroideus merupakan tempat produksi dari cairan cerebrospinal, namun ada beberapa diproduksi di extrachoroidal. Sekitar 500 ml cairan CSF diproduksi setiap hari (0,35ml min-1). Volume CSF pada orang dewasa adalah sekitar
150 ml, sekitar setengah dari volume tersebut terkandung dalam rongga tengkorak. Terdapat variasi volume dari CSF bagian lumbosakral yaitu 28-81 ml. CSF bagian lumbosakral ini telah dibuktikan dapat menjadi faktor penting yang mempengaruhi blok puncak sensorik dan durasi anestesi spinal (Mc.Leod, 2004 ; Hocking dan Wildsmith, 2004).
CSF merupakan faktor penting dalam menentukan efek intratekal dari agen yang diberikan, karena semua obat yang kita injeksikan ke dalam ruang subarachnoid langsung menuju cairan CSF sebelum mencapai situs efektor di sumsum tulang belakang. Di dalam cairan serebrospinal, hidrolisis anestetik lokal berlangsung lambat. Sebagian besar anestetik lokal meninggalkan ruang subaraknoid melalui aliran darah vena sedangkan sebagian kecil melalui aliran getah bening. Lamanya anestesi tergantung dari kecepatan obat meninggalkan cairan serebrospinal. Hal yang harus diperhatikan dan dipertimbangkan adalah kepadatan dari CSF yang berbeda setiap individu menurut jenis kelamin, usia, kehamilan, dan penyakit (Mc.Leod, 2004 ; Hocking dan Wildsmith, 2004).
3. Indikasi dan Kontra indikasi anestesi spinal pada ibu hamil
Anestesi spinal dapat digunakan pada hampir semua operasi abdomen bagian bawah (termasuk sectio cesaria), perineum dan kaki. Anestesi ini memberi relaksasi yang baik, tetapi lama anestesi didapat dengan lidokain hanya sekitar 90 menit. Bila digunakan obat lain misalnya bupivakain, sinkokain, atau tetrakain, maka lama operasi dapat diperpanjang sampai 2-3 jam.Indikasi:
a. Bedah ekstrimitas inferior b. Operasi perineum
c. Sectio cesarea d. Bedah urologi
e. Bedah abdomen bawah Kontra indikasi
a. Ibu hamil yang mengalami perdarahan (Enkin et al., 2000)
b. Mempunyai gangguan koagulasi/ mendapat terapi koagulan (Kestin, 1991)
c. Infeksi tempat penyuntikan d. Gangguan fungsi hepar e. Tekanan intracranial tinggi f. Alergi obat lokal anstesi g. Hipertensi tak terkontrol
h. Pasien menolak dilakukan anestesi spinal i. Syok hipovolemik
j. Sepsis. (Latief, 2002)
4. Teknik Anestesi Spinal pada ibu hamil
a. Pada tindakan premedikasi sekitar 15-30 menit sebelum anestesi, berikan antasida, dan lakukan observasi tanda vital.
b. Perlu mengingatkan pasien tentang hilangnya kekuatan motorik dan memberikan keyakinan kalau paralisisnya hanya sementara.
c. Pasang infus, minimal 500 ml cairan sudah masuk saat menginjeksi obat anestesi lokal.
d. Posisikan lateral dekubitus, adalah posisi yang rutin untuk mengambil lumbal pungsi, tetapi bila kesulitan, posisi duduk akan lebih mudah untuk pungsi. Asisten harus membantu memfleksikan posisi penderita
e. Lakukan antisepsis kulit daerah punggung pasien dan memakai sarung tangan steril, pungsi lumbal dilakukan dengan menyuntikkan jarum lumbal no.22 (biasanya no 23 atau 25) pada bidang median dengan arah 10-30 derajat terhadap bidang horizontal ke arah kranial pada ruang antar vertebra setinggi vertebra L3-L4 atau L4-L5. Jarum lumbal akan menembus berturut-turut beberapa ligamen, sampai akhirnya menembus duramater – subarachnoid di daerah umbilikus/Th X di sini termasuk. Setelah stilet dicabut, cairan serebro spinal akan menetes keluar. Selanjutnya disuntikkan larutan obat analgetik lokal kedalam ruang subarachnoid tersebut. Keberhasilan anestesi diuji dengan tes sensorik pada daerah operasi, menggunakan jarum halus atau kapas. Daerah pungsi ditutup dengan kasa dan plester, kemudian posisi pasien diatur pada posisi operasi.
5. Obat Anestesi spinal
Agen anestesi lokal dapat berupa cairan yang bersifat lebih berat (hiperbarik), lebih ringan (hypobaric), atau memiliki berat jenis yang sama (isobarik) sebagai CSF. solusi hiperbarik cenderung menyebar ke bawah (karena gravitasi) dari tempat injeksi, sementara cairan isobarik tidak
dipengaruhi oleh gaya gravitasi. Cairan hypobaric jarang digunakan. Lebih mudah untuk memprediksi penyebaran anestesi spinal saat menggunakan agen hiperbarik. Bila akan menggunakan cairan isobaric maka dapat dipakai cairan hiperbarik dengan penambahan dekstrosa.
1. Bupivakain (Marcaine)
Merupakan anestesi lokal yang mempunyai masa kerja yang panjang dengan efek blokade terhadap sensorik lebih besar daripada motorik. Karena efek ini, bupivakain sering digunakan untuk memperpanjang analgesia selama persalinan dan masa pasca pembedahan. Suatu penelitian menunjukkan bupivakain dapat mengurangi dosis penggunaan morfin dalam mengontrol nyeri pada pasca pembedahan Caesar. Larutan bupivakain hidroklorida tersedia dalam konsentrasi 0.25% dan 0.5% untuk penyuntikan paravertebral.0,5% bupivakain mempunyai sifat hiperbarik dan merupakan agen terbaik untuk digunakan. Bupivakain mempunyai efek lebih lama daripada kebanyakan anestesi spinal lainnya sekitar 2-3 jam. Pada ibu hamil dengan pre eklampsia yang diberikan anestesi spinal menggunakan bupivakain dosis rendah (3.75mg, 0.5%) dengan fentanyl 25µg) dapat mengatasi masalah hemodinamik (Chaudary dan Salhotra, 2011)
2. Lidokain
Lidokain dalam dosis 50mg-100mg digunakan untuk prosedur bedah hingga 1 jam. Untuk durasi operasi yang lebih pendek, dosis dapat dikurangi sampai 40mg untuk blokade yang memadai hingga 2 jam dan
persiapan keluar rumah sakit setelah 3 jam injeksi tulang belakang. Penggunaan spinal lidokain dosis rendah yaitu 20mg untuk pasien rawat jalan dapat memberikan kepuasaan pasien karena pemulihan yang sangat cepat, tetapi perlu penambahan fentanyl dosis kecil (20mg).
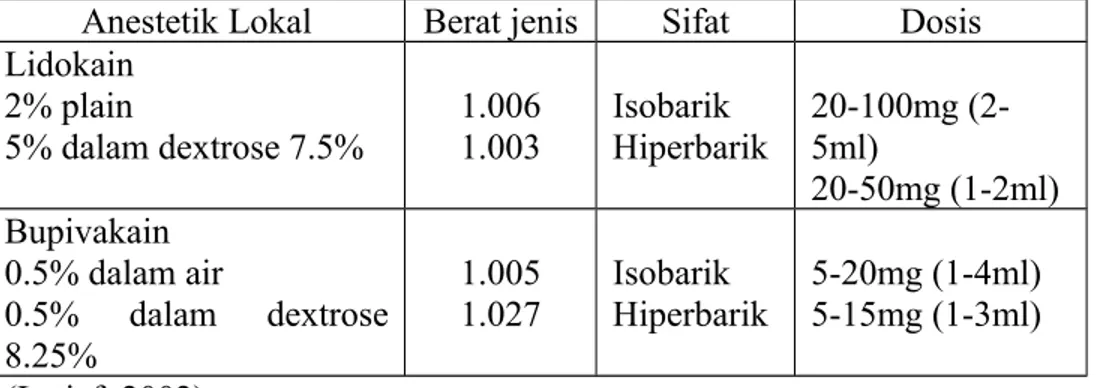
Tabel 1. Obat anestesi spinal
Anestetik Lokal Berat jenis Sifat Dosis Lidokain 2% plain 5% dalam dextrose 7.5% 1.006 1.003 Isobarik Hiperbarik 20-100mg (2-5ml) 20-50mg (1-2ml) Bupivakain 0.5% dalam air 0.5% dalam dextrose 8.25% 1.005 1.027 Isobarik Hiperbarik 5-20mg (1-4ml) 5-15mg (1-3ml) (Latief, 2002)
6. Komplikasi Anestesi spinal a. Hipotensi berat
Akibat blok simpatis, terjadi “venous pooling”. Pada dewasa dapat diberikan infus cairan elektrolit 1000ml atau koloid 500ml sebelum tindakan.
b. Bradikardi
Dapat terjadi tanpa disertai hipotensi atau hipoksia, terjadi akibat blok sampai T2 (Cianni, et al. 2008)..
Komplikasi yang sering terjadi pada pasien obstetric. Ini terjadi karena cairan serebrospinal masuk ke ruang dural sehingga terjadi penekanan intracranial, sel meningeal dan serabut saraf (Cianni, et al. 2008)..
d. Hipoventilasi
Akibat paralisis saraf frenikus atau hipoperfusi pusat kendali napas. e. Kelainan neurologis
Terjadinya meningitis biasanya muncul setelah 24 jam setelah anestesi spinal dengan ditandai demam, kaku otot, dan fotopobia (Cianni, et al. 2008)..
f. Trauma pembuluh darah g. Trauma saraf
h. Mual muntah
i. Gangguan pendengaran
j. Blok spinal tinggi atau spinal total Komplikasi pasca tindakan
a. Nyeri tempat suntikan b. Nyeri punggung
c. Nyeri kepala karena kebocoran likuor d. Retensio urin
e. Meningitis (Latief, 2002)
Operasi Caesar merupakan tindakan pembedahan dari perut wanita hamil saat bayi tidak bisa dilahirkan dengan normal. Pada Caesar diperlukan anestesi regional agar ibu tetap terjaga untuk melahirkan tanpa rasa sakit dari pinggang ke bawah. Anestesi regional yang digunakan adalah spinal anestesi (subarachnoid) dan epidural anestesi. Pada Caesar sering digunakan spinal anestesi yang melibatkan agen anestesi lokal yang biasa digunakan adalah bupivakain (Afolabi et al., 2007).
Penyuntikan ke dalam ruang subarakhnoid untuk menghasilkan blok spinal sudah lama digunakan pada persalinan. Pada tulang belakang wanita hamil, ruang subarakhnoidnya akan lebih menyempit sehingga jumlah obat anestesi yang diinjeksikan dalam dosis yang sama dengan konsentrasi yang sama akan menghasilkan blokade lebih tinggi pada wanita hamil dibandingkan dengan wanita yang tidak hamil. Pelebaran pleksus vena vertebralis interna kemungkinan besar yang menyebabkan penyempitan ruang subarakhnoid tersebut (Cunningham et al., 2006).
B. Preeklamsi 1. Definisi
Preeklamsi adalah keadaan hipertensi disertai dengan proteinuria, edema, atau kedua-duanya yang terjadi di minggu kehamilan setelah minggu ke 20 atau kadang-kadang timbul lebih awal bila terdapat perubahan hidatidiformis yang luas pada vili chorealis (Mitayani, 2009).
Biasanya gejala pre eklmsia timbul dalam urutan : pertambahan berat badan yang lebih, diikuti edema, hipertensi, dan akhirnya protein urin. Pada pre eklamsia ringan tidak di temui gejala – gejala subyektif, namun menurut rukiyah (2010) mengatakan :
1) Pre eklamsia Ringan
a) Kenaikan tekanan darah sistol 30 mmHg atau lebih
b) Kenaikan tekanan diastole15 mmHg atau lebih dari tekanan darah sebelum hamil pada kehamilan 20 minggu atau lebih
c) Protein urin secara kuantitatif lebih 0,3 gr/liter dalam 24 jam atau secara kualitatif positif 2
d) Edema pada pretebia, dinding abdomen, lumbosakral, dan wajah 2) Pre eklamsia Berat
a) Tekanan darah sistolik ≥ 160 mmHg b) Tekanan darah diastolik ≥ 110 mmHg c) Peningkatan kadar enzim hati/ikterus d) Trombosit < 100.000/mm3
e) Oligouria < 400 ml/24 jam f) Protein urin > 3 gr/liter g) Nyeri epigastrium
h) Skotoma dan gangguan visus lain atau nyeri frontal yang berat i) Perdarahan retina
j) Edema pulmonum 3. Klasifikasi preeklamsi
a) Pre-eklamsia ringan
Adalah timbulnya hipertensi disertai protein urin dan atau edema setelah umur kehamilan 20 minggu atau segera setelah kehamilan. Gejala ini dapat timbul sebelum umur kehamilan 20 minggu pada penyakit trofoblas (Rukiyah, 2010). Gejala klinis pre eklamsi ringan meliputi :
1) Kenaikan tekanan darah sistol 30 mmHg atau lebih, diastol 15 mmHg atau lebih dari tekanan darah sebelum hamil pada kehamilan 20 minggu atau lebih atau sistol 140 mmHg sampai kurang 160 mmHg, diastol 90 mmHg sampai kurang 110 mmHg.
2) Edema pada pretibia, dinding abdomen, lumbosakral, wajah atau tangan
3) Proteinuria secara kuantitatif lebih 0,3 gr/liter dalam 24 jam atau secara kualitatif positif 2.
4) Tidak disertai gangguan fungsi organ b) Pre-eklamsia berat
Adalah suatu komplikasi kehamilan yang di tandai dengan timbulnya hipertensi 160/110 mmHg atu lebih disertai protein urin dan atau edema pada kehamilan 20 minggu atau lebih (Rukiyah, 2010).
Gejala dan tanda pre eklamsia berat :
1) Tekanan darah sistolik >160 dan diastolik >110 mmHg atau lebih. 2) Proteinuria > 3gr/liter/24 jam atau positif 3 atau positif 4
3) Pemeriksaan kuatitatif bisa disertai dengan :
5) Adanya gangguan serebral, gangguan visus, dan rasa nyeri di epigastrium.
6) Terdapat edema paru dan sianosis. 7) Gangguan perkembangan intra uterin 8) Trombosit < 100.000/mm3
4. Patofisiologi
Menurut Mochtar (2007) Pada preeklamsia terjadi spasme pembuluh darah disertai dengan retensi garam dan air. Pada biopsi ginjal ditemukan spasme hebat arteriola glomerolus. Pada beberapa kasus, lumen arteriola sedemikian sempitnya sehingga hanya dapat dilalui oleh satu sel darah merah. Jadi jika semua arteriola dalam tubuh mengalami spasme, maka tekanan darah akan naik, sebagai usaha untuk mengatasi kenaikan tekanan perifer agar oksigenasi jaringan dapat dicukupi. Sedangkan kenaikan berat badan dan edema yang disebabkan oleh penimbunan air yang berlebihan dalam ruangan intertisial belum diketahui penyebabnya, mungkin karena retensi air dan garam. Proteinuria dapat disebabkan oleh spasme arteriola sehingga terjadi perubahan glomerolus.
BAB III PENUTUP
Anestesi spinal merupakan teknik sederhana. Anestesi spinal (intratekal, intradural, subdural, subaraknoid) ialah pemberian obat anestetik local ke dalam ruang subaraknoid. Penggunaan anestesi spinal ini dianggap mempunyai komplikasi cukup aman dan jarang ditemukan komplikasi yang parah.
Hal – hal yang mempengaruhi anestesi spinal ialah jenis obat, dosis obat yang digunakan, efek vasokonstriksi, berat jenis obat, posisi tubuh, tekanan intraabdomen, lengkung tulang belakang, operasi tulang belakang, usia pasien, obesitas, kehamilan, dan penyebaran obat. Cairan serebrospinal merupakan faktor penting dalam menentukan efek intratekal dari agen yang diberikan, karena semua obat yang kita injeksikan ke dalam ruang subarachnoid langsung menuju cairan CSF sebelum mencapai situs efektor di sumsum tulang belakang.
Anestesi spinal dapat digunakan pada hampir semua operasi abdomen bagian bawah (termasuk sectio cesaria), perineum dan kaki. Kontra indikasi dari anestesi spinal adalah ibu hamil yang mengalami gangguan perdarahan dan memiliki riwayat penyakit lain yang dapat menimbulkan komplikasi setelah pemberian anestesi spinal.
Pada ibu hamil dengan preeklamsia terjadi spasme pembuluh darah disertai dengan retensi garam dan air maka perlu perhatian lebih saat dilakukan section cesarean untuk mengontrol hipertensi dan asupan cairan yang dibutuhkan. Anestesi regional diberikan pada ibu hamil dengan preeklampsia agar ibu tetap terjaga untuk melahirkan tanpa rasa sakit dari pinggang ke bawah. Pada Caesar sering digunakan spinal anestesi yang melibatkan agen anestesi lokal yang biasa digunakan adalah bupivakain.
Komplikasi dari anestesi spinal yang dapat terjadi adalah mengakibatkan gangguan sistem kardiovaskular, neurologis, trauma saraf dan sebagainya.
DAFTAR PUSTAKA
Afolabi et al. 2007. Regional Versus General Anesthesia for Caesarean Section (Review). The Chocrane Collaboration.
Chaudary S, Rashmi Salhotra, 2011. Subarachnoid block for caesarean section in severe preeclampsia. Journal of Anaesthesiology Clinical Pharmacology 27 : 169-173. Cianni et al. 2008. Spinal Anasthesia : an evergreen technique. Acta Biomed 79: 9 – 17. Cunningham, F.G., Norman F.G., Kenneth J.L., Larry C.G. III., John, C.H., dan
Katharine D.W. 2006. Obstetri Williams Vol. 1 Edisi 21. Jakarta: EGC
Datta, S. 2006. Anesthesia for Cesarean Delivery. Dalam: Obstetric Anesthesia Handbook Fourth Edition. United States of America: Springer Science-Business Media
Enkin M, et al. 2000. A guide to effective care in pregnancy and childbirth. 3rd Edition. New York: Oxford University Press.
Hocking G, Wildsmith JA. Intrathecal drug spread. Br J Anaesth 2004; 93: 568-78. Kestin IG. 1991. Spinal anaesthesia in obstetrics. British Journal of Anaesthesia;66:596–
607.
Latief SA, Kartini AS, MR Dachlan. 2010 Petunjuk Praktis Anestesiologi – Edisi Kedua. Jakarta: FKUI.
McLeod GA. Density of spinal anesthetic solutions of bupivacaine, levobupivacaine and ropivacaine with and without dextrose. Br J Anaesth 2004; 92: 547-51.
Mitayani. 2009. Asuhan Keperawatan Maternitas. Jakarta : Salemba Medika. Mochtar, rustam. 2007. Sinopsis Obstetri. Jakarta : EGC
Said A., Kartini, M. Rusman. 2001. Anestesiologi, Edisi Kedua. Fakultas Kedokteran Universitas Indonesia.
Surya, Sonny Lesmana. Perbandingan Efek Koloding Hes Dan Ringer Laktat Terhadap Hipotensi Akibat Spinal Anestesi Pada Wanita Hamil Yang menjalani Seksio Sesarea. Tesis. 2011. Fakultas Kedokteran Universitas Sumatera Utara.
Turner, J.A. 2010. Diagnosis And Management Of Pre-Eclampsia: An Update. Dalam: International Journal Of Women’s Health 2010:2 327-333.