TINJAUAN PUSTAKA PORTOFOLIO
I. KETOASIDOSIS DIABETIK A. Definisi
Ketoasidosis diabetik (KAD) adalah keadaan dekompensasi kekacauan metabolik yang ditandai oleh trias hiperglikemia, asidosis, dan ketosis, terutama disebabkan oleh defisiensi insulin absolut atau relatif. Ketoasidosis diabetik merupakan kondisi medis darurat karena diabetes mellitus yang tidak terkontrol yang dapat mengancam jiwa bila tidak ditangani secara tepat.
B. Epidemiologi
Data komunitas di Amerika Serikat, Rochester, menunjukkan bahwa insiden ketoasidosis diabetik sebesar 8 per 1000 pasien DM per tahun untuk semua kelompok umur, sedangkan untuk kelompok umur kurang dari 30 tahun sebesar 13,4 per 1000 pasien DM per tahun (Soewondo, 2009). Sumber lain menyebutkan insiden ketoasidosis diabetik sebesar 4,6-8/1000 pasien DM per tahun.
Walaupun data komunitas di Indonesia belum ada, agaknya insiden ketoasidosis diabetik di Indonesia tidak sebanyak di negara barat, mengingat prevalensi DM tipe 1 yang rendah. Laporan insiden ketoasidosis diabetik di Indonesia umumnya berasal dari data rumah sakit dan terutama pada pasien DM tipe 2 (Soewondo, 2009). Angka kematian pasien dengan ketoasidosis diabetik di negara maju kurang dari 5%.
C. Etiologi
Semua kelainan pada ketoasidosis diabetik disebabkan oleh kekurangan insulin baik absolut maupun relatif yang berkembang dalam beberapa jam atau hari. Pada pasien DM yang telah diketahui sebelumnya disebabkan oleh kekurangan pemberian kebutuhan insulin eksogen atau karena peningkatan kebutuhan insulin akibat keadaan atau stres tertentu. Stress tersebut dapat berupa :
a. Infeksi meliputi 20 – 55% dari kasus krisis hiperglikemia b. Kelainan vaskuler (infark miokard akut)
c. Kelainan endokrin (hipertyroidisme, sindroma chusing) d. Trauma
f. Stres emosional
g. Penggunaan obat-obatan (diuretic, steroid, dll) D. Patofisiologi
Pada saat terjadi defisiensi insulin, peningkatan level glukagon, katekolamin dan kortisol akan menstimulasi produksi glukosa hepatik melalui mekanisme peningkatan glikogenolisis dan glukoneogenesis. Hiperkortisolemia akan menyebabkan peningkatan proteolisis, sehingga menyediakan prekursor asam amino yang dibutuhkan untuk glukoneogenesis. Insulin rendah dan konsentrasi katekolamin yang tinggi akan menurunkan uptake glukosa oleh jaringan perifer. Kombinasi peningkatan produksi glukosa hepatik dan penurunan penggunaan glukosa perifer merupakan kelainan patogenesis utama yang menyebabkan hiperglikemia baik pada KAD maupun KHH. Hiperglikemia akan menyebabkan glikosuria, diuresis osmotik dan dehidrasi, yang akan menyebabkan penurunan perfusi ginjal terutama pada KHH. Penurunan perfusi ginjal ini lebih lanjut akan menurunkan bersihan glukosa oleh ginjal dan semakin memperberat keadaan hiperglikemia.
Pada KAD, kadar insulin rendah yang dikombinasikan dengan peningkatan kadar katekolamin, kortisol dan hormon pertumbuhan akan mengaktivasi lipase sensitif hormon, kemudian menyebabkan pemecahan trigliserida dan pelepasan asam lemak bebas. Asam lemak bebas ini akan diubah oleh hati menjadi badan-badan keton yang dilepaskan ke dalam sirkulasi. Proses ketogenesis distimulasi oleh peningkatan kadar glukagon, hormon ini akan mengaktivasi palmitoiltransferase karnitin I, suatu enzim yang memampukan asam lemak bebas dalam bentuk koenzim A untuk menembus membran mitokondria setelah diesterifikasi menjadi karnitin. Pada pihak lain, esterifikasi diputarbalikkan oleh palmitoiltransferase karnitin II untuk membentuk asil lemak koenzim A yang akan masuk ke dalam jalur beta-oksidatif dan membentuk asetil koenzim A.
Sebagian besar asetil koenzim A akan digunakan dalam sintesi asam beta-hidroksibutirat dan asam asetoasetat, dua asam kuat relatif yang bertanggungjawab terhadap asidosis dalam KAD. Asetoasetat diubah
menjadi aseton melalui dekarboksilasi spontan non-enzimatik secara linear tergantung kepada konsentrasinya. Asam beta-hidroksibutirat, asam asetoasetat dan aseton difiltrasi oleh ginjal dan diekskresi secara parsial di urin. Oleh karena itu, penurunan volume progresif menuju kepada penurunan laju filtrasi glomerular akan menyebabkan retensi keton yang semakin besar. Ketiadaan ketosis pada KHH walaupun disertai dengan defisiensi insulin masih menjadi misteri, hipotesis yang ada sekarang menduga hal ini disebabkan oleh karena kadar asam lemak bebas yang lebih rendah, lebih tingginya kadar insulin vena portal atau keduanya.
Gambar 1. Patofisiologi Ketoasidosis Diabetik dan HONK E. Manifestasi Klinis
Sekitar 80% pasien ketoasidosis diabetik adalah pasien DM yang sudah dikenal. Kenyataan ini tentunya sangat membantu untuk mengenali ketoasidosis diabetik sebagai komplikasi akut DM dan segera mengatasinya. Sesuai dengan patofisiologi ketoasidosis diabetik, maka pada pasien ketoasidosis diabetik dijumpai pernapasan cepat dan dalam (Kussmaul), berbagai derajat dehidrasi (turgor kulit berkurang, lidah dan bibir kering), ketoasidosis diabetic yang disertai hipovolemia sampai syok. Dehidrasi akan bertambah berat dengan pemakaian diuretika. Bau aseton dari hawa napas tidak terlalu mudah tercium.
Keluhan klinis klasik DM seperti lemas, pandangan kabur, poliuri, polidipsi, polifagi dan penurunan berat badan sering kali ditemukan serta
didapatkan riwayat berhenti menyuntik insulin, demam, atau infeksi. Muntah-muntah merupakan gejala yang sering dijumpai pada ketoasidosis diabetik. Dapat pula dijumpai nyeri perut dan berhubungan dengan gastroparesis-dilatasi lambung.
Derajat kesadaran pasien dapat dijumpai mulai compos mentis, delirium, depresi sampai koma. Bila dijumpai kesadaran koma perlu dipikirkan penyebab penurunan kesadaran lain (misalnya uremia, trauma, infeksi, minum alkohol). Infeksi merupakan factor pencetus yang paling sering. Infeksi yang paling sering ditemukan ialah infeksi saluran kemih dan pneumonia. Walaupun faktor pencetusnya adalah infeksi, kebanyakan pasien tak mengalami demam. Bila dijumpai adanya nyeri abdomen, perlu dipikirkan kemungkinan kolesistitis, iskemia usus, appendicitis, diverticulitis, atau perforasi usus. Bila pasien tidak menunjukkan respon yang baik terhadap pengobatan ketoasidosis diabetik, maka perlu dicari kemungkinan infeksi tersembunyi (sinusitis, abses gigi, abses perirectal). F. Diagnosis
Langkah pertama yang harus diambil pada pasien ketoasidosis diabetik terdiri dari anamnesis dan pemeriksaan fisik yang cepat dan teliti terutama memperhatikan patensi jalan napas, status mental, status ginjal dan kardiovaskular, dan status hidrasi. Langkah-langkah ini harus dapat menentukan jenis pemeriksaan laboratorium yang harus segera dilakukan, sehingga penatalaksanaan dapat segera dimulai tanpa adanya penundaan.
Meskipun gejala DM yang tidak terkontrol mungkin tampak dalam beberapa hari, perubahan metabolik yang khas untuk ketoasidosis diabetik biasanya tampak dalam jangka waktu pendek (<24 jam). Trias ketoasidosis adalah hiperglikemia, ketosis dan asidosis metabolik.
Gambaran klinis klasik termasuk riwayat poliuria, polidipsia, dan polifagia, penurunan berat badan, muntah, sakit perut, dehidrasi, lemah, pandangan kabur, dan akhirnya koma. Pemeriksaan klinis termasuk turgor kulit yang menurun, bau nafas seperti buah mengindikasikan adanya aseton yang dibentuk dengan ketogenesis, respirasi Kussmaul sebagai
mekanisme kompensasi terhadap asidosis metabolik, takikardia, hipotensi, perubahan status mental, syok, dan koma.
Tabel 1. Kriteria Ketoasidosis
G. Penatalaksanaan
Penatalaksanaan ketoasidosis diabetik bersifat multifaktorial sehingga memerlukan pendekatan terstruktur oleh dokter dan paramedis yang bertugas. Terapi ketoasidosis diabetik yaitu:
1. Terapi cairan
Prioritas utama pada penatalaksanaan ketoasidosis diabetik adalah terapi cairan. Terapi insulin hanya efektif jika cairan diberikan pada tahap awal terapi dan hanya dengan terapi cairan saja akan membuat gula darah menjadi lebih rendah.
Ada dua keuntungan rehidrasi pada ketoasidosis diabetik: memperbaiki perfusi jaringan dan menurunkan hormone kontraregulator insulin.
NaCl 0,9% diberikan ± 1-2 L pada 1 jam pertama, lalu ± 1 L pada jam kedua, lalu ± 0,5 L pada jam ketiga dan keempat, dan ± 0,25 L pada jam kelima dan keenam, selanjutnya sesuai kebutuhan
Jumlah cairan yang diberikan dalam 15 jam sekitar 5 L Jika Na+ > 155 mEq/L ganti cairan dengan NaCl 0,45% Jika GD mencapai 250 mg/dL ganti cairan dengan D5% 2. Insulin
Terapi insulin akan menurunkan hormon glukagon, sehingga menekan produksi benda keton di hati, pelepasan asam lemak bebas dari jaringan lemak, pelepasan asam amino dari jaringan otot dan meningkatkan utilisasi glukosa oleh jaringan.
Insulin regular diberikan setelah 2 jam rehidrasi cairan. Pemberian insulin regular adalah sebagai berikut:
• IV (0,15 U/Kg) kemudian dilanjutkan 0,1 unit/kg per jam dengan IV drip sampai GDS 250-300 mg/dl, naikkan 2-10x lipat jika tidak ada respon dalam 2-4 jam.
• Jika GDS <200 kurangi kecepatan drip insulin atau ganti dengan D5% • Jika GDS tidak turun 50-70mg/dl/jam dosis drip insulin dapat
ditingkatkan
• Jika GDS sudah stabil 200-300mg/dl selama 12 jam berikan drip 1-2 U/jam lalu dititrasi secara sliding scale, sesuai tabel berikut:
GDS (mg/dl) RI (unit) <200 0 200-250 5 250-300 10 300-350 15 >350 20
Kriteria perbaikan KAD diantaranya adalah: kadar glukosa <200 mg/dL, serum bikarbonat ≥18 mEq/L dan pH vena >7,3. Bila pasien sudah dapat makan, jadwal dosis multipel harus dimulai dengan menggunakan
kombinasi insulin kerja pendek/cepat dan kerja menengah atau panjang sesuai keperluan untuk mengendalikan kadar glukosa. Lanjutkan insulin intravena selama 1-2 jam setelah regimen campuran terpisah dimulai untuk memastikan kadar insulin plasma yang adekuat.
3. Natrium
Pada KAD kadang terjadi kadar natrium serum yang rendah, oleh karena level gula darah yang tinggi. Untuk tiap peningkatan gula darah 100 mg/dl di atas 100 mg/dl kadar natrium diasumsikan lebih tinggi 1,6 mEq/l. Kadar natrium dapat meningkat setelah dilakukan resusitasi cairan dengan normal saline oleh karena normal saline memiliki kadar natrium lebih tinggi dari kadar natrium ekstraselular saat itu disamping oleh karena air tanpa natrium akan berpindah ke intraselular sehingga akan meningkatkan kadar natrium. Serum natrium yang lebih tinggi daripada 150 mEq/l memerlukan koreksi dengan NaCl 0,45%.
Natrium bikarbonat:
Drip 100 mmol dalam 400 ml H2O infuse dalam 200 ml/jam bila pH <6,9ulangi pemberian tiap 2 jam sampai pH > 7,0
Drip 50 mmol dalam 200 ml H2O infuse dalam 200 ml/jam bila pH 6,9-7,0ulangi pemberian tiap 2 jam sampai pH > 7,0
pH > 7,0 tidak diberikan 4. Kalium
Jika K serum < 3,3 mEq/L, jangan berikan insulin dan berikan 40 mEq/L K/jam (2/3 KCl dan 1/3 KPO4 ) sampai K ≥ 3,3 mEq/L Jika K ≥ 5 mEq/L, jangan berikan K tetapi cek K tiap 2 jam
Jika K serum ≥ 3,3 tapi < 5 mEq/L berikan 20-30 mEq K dalam tiap cairan IV (2/3 KCl dan 1/3 KPO4)
H. Komplikasi
Komplikasi yang paling sering dari KAD adalah hipoglikemia oleh karena penanganan yang berlebihan dengan insulin, hipokalemia yang disebabkan oleh pemberian insulin dan terapi asidosis dengan bikarbonat,
dan hiperglikemia sekunder akibat pemberian insulin yang tidak kontinu setelah perbaikan tanpa diberikan insulin subkutan. Umumnya pasien KAD yang telah membaik mengalami hiperkloremia yang disebabkan oleh penggunaan cairan saline yang berlebihan untuk penggantian cairan dan elektrolit dan non-anion gap metabolic acidosis seperti klor dari cairan intravena mengganti hilangnya ketoanion seperti garam natrium dan kalium selama diuresis osmotic.
Edema serebri umumnya terjadi pada anak-anak, jarang pada dewasa. Tidak didapatkan data yang pasti morbiditas pasien KAD oleh karena edema serebri pada orang dewasa. Gejala yang tampak berupa penurunan kesadaran, letargi, penurunan arousal, dan sakit kepala. Kelainan neurologis dapat terjadi cepat, dengan kejang, inkontinensia, perubahan pupil, bradikardia, dan kegagalan respirasi. Pencegahan yang tepat dapat menurunkan risiko edema serebri pada pasien risiko tinggi, diantaranya penggantian cairan dan natrium secara bertahap pada pasien yang hiperosmolar dan penambahan dextrose untuk hidrasi ketika kadar gula darah mencapai 250 mg/dl.
Hipoksemia dan kelainan yang jarang seperti edema paru nonkardiak dapat sebagai komplikasi KAD. Hipoksemia terjadi mengikuti penurunan tekanan koloid osmotik yang merupakan akibat peningkatan kadar cairan pada paru dan penurunan compliance paru. Pasien dengan KAD dengan ronki pada paru pada pemeriksaan fisik tampaknya mempunyai risiko tinggi untuk menjadi edema paru.
Tabel2. Komplikasi Penatalaksanaan Ketoasidosis Diabetik II. HIPEROSMOLAR NON KETOTIK (HONK)
A. Definisi
Suatu keadaan emergensi pada Diabetes Melitus yang ditandai oleh o Hiperglikemia
o Hiperosmolar
o Dengan atau tanpa adanya ketosis B. Faktor Pencetus
HONK biasanya terjadi pada orang tua dengan DM, yang
mempunyai penyakit penyerta yang mengakibatkan menurunnya asupan makanan. Faktor pencetus HONK adalah sebagai berikut:
Infeksi (ISK, selulitis, Pneumonia, sepsis, dll)
Obat-obatan (diuretik, fenitoin, propanolol, CPZ, haldol, reserpin, digitalis)
DM tidak terdiagnosis
Penyalahgunaan obat (alkohol, kokain)
Penyakit penyerta (sindrom cushing, penyakit ginjal atau KV, tirotoksikosis, pankreatitis, emboli paru)
C. Gejala Klinis :
1. Rasa lemah, gangguan penglihatan 2. Mual dan muntah (lebih jarang dari KAD)
3. Gejala saraf :letargi, disorientasi, hemiparesis, kejang atau koma 4. Meningkatnya gejala rasa haus, polidipsi, poliuri, penurunan BB Pemeriksaan fisik :
Tanda-tanda dehidrasi berat: turgor buruk, mukosa pipi kering, mata cekung, akral dingoin, nadi cepat dan lemah
Peningkatan suhu tubuh tidak tinggi
Perubahan status mental : disorientasi – koma Kriteria Diagnosis HONK:
1. Glukosa 600 mg/dL atau lebih 2. Kadar pH arteri >7,3
3. Osmolalitas serum 320 mOsm/kg atau lebih 4. Dehidrasi berat dengan peningkatan BUN 5. Ketonuria minimal, tidak ada ketonemia 6. Bikarbonat serum > 15 mEq/L
7. Peningkatan Ht dan Cr 8. Perubahan dalam kesadaran
Untuk membedakan HONK dengan KAD :
1. Sering ditemukan pada usia lanjut yaitu usia lebih dari 60 tahun
2. Hampir semua pasien tidak mempunyai riwayat DM atau DM tanpa insulin
3. Mempunyai penyakit dasar lain, ditemukan 85% mengidap penyakit ginjal atau kardiovaskuler, lain-lain seperti akromegali, tirotoksikosis dan penyakit Cushing
4. Sering disebabkan oleh obat-obatan, al. tiazid, furosemid, manitol, digitalis, reserpin, steroid, klorpromazin, hidralazin, dilantin, simetidin,dan haloperidol.
5. Mempunyai factor pencetus misalnya infeksi, penyakit kardiovaskuler, aritmia, perdarahan, gangguan keseimbangan cairan, pancreatitis, koma hepatic dan operasi.
D. Penatalaksanaan
Penatalaksanaannya serupa dengan KAD, hanya saja cairan yang diberikan cairan hipotonis. Penatalaksanaannya meliputi 5 pendekatan, yaitu:
1. Rehidrasi intravena agresif 2. Penggantian elektrolit 3. Pemberian insulin intravena
4. Diagnosis dan manajemen faktor pencetus dan penyakit penyerta 5. Pencegahan
Pemberian cairan merupakan langkah pertama dan terpenting dalam penatalaksanaan HONK. Dimana sebaiknya dimulai dengan memperkirakan deficit cairan (biasanya 100-200 ml/kgbb, atau total rata-rata 9L). Penggunaan cairan isotonis akan menyebabkan overload cairan sehingga pada awalnya sebaiknya diguyur NaCL 1 L/jam, lalu untuk sisanya dapat diberikan dalam 12-48 jam selanjutnya. Pemberian cairan dapat dikatakan cukup bila kadar glukosa darah mulai turun, jika tidak dapat diturunkan sebesar 75-100mg/dL/jam kemungkinan penggantian cairan kurang atau menunjukkan adanya kemungkinan gangguan ginjal. Dapat diberikan D5% jika kadar glukosa 200-250 mg% untuk mempertahankan kadar glukosa agar resiko edema serebri berkurang.
Untuk pemberian insulin dan elektrolit sama seperti halnya pada tatalaksana KAD yang telah dipaparkan sebelumnya. Selain itu kita juga harus mengidentifikasi dan mengatasi faktor penyebab, walaupun tidak direkomendasikan untuk memberi antibiotik pada semua pasien yang dicurigai mengalami infeksi, namun terapi antibiotik dianjurkan sambil menunggu hasil kultur pada pasien usia lanjut dan pada pasien dengan hipotensi.
E. Komplikasi
Komplikasi dari terapi yang tidak adekuat meliputi Oklusi vaskuler, infark miokard, low-flow syndrome, DIC, dan rabdomiolisis. Overhidrasi dapat menyebabkan adult respiratory distress syndrome dan edema serebri yang jarang ditemukan namun dapat berakibat fatal.
III. PENGOBATAN HIPERTENSI PADA DM A. Epidemiologi
Prevalensi hipertensi pada penderita Diabetes mellitus secara keseluruhan adalah 70%, Pada laki laki 32%, wanita 45%. Menurut penelitian, ditemukan bahwa hipertensi lebih sering terjadi pada individu yang mempunyai DM dibandingkan yang tidak.
B. Pemilihan obat hipertensi pada pasien DM
Obat anti hipertensi yang ideal diharapkan adalah yang dapat mengontrol tekanan darah, tidak mengganggu terhadap metabolisme baik glukosa maupun lipid, bahkan lebih menguntungkan, Dapat berperan sebagi renoprotektif, serta dapat menguntungkan dalam keadaan resistensi insulin.
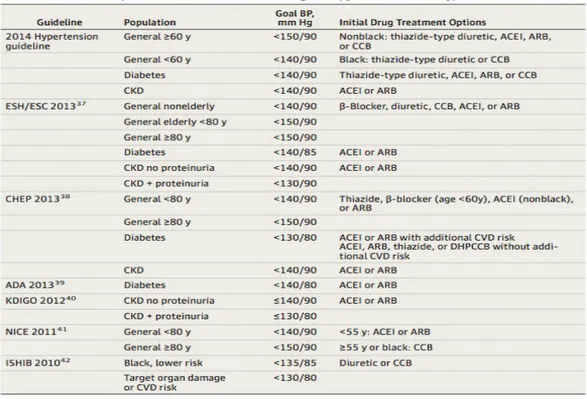
Target tekanan darah yang diharapkan tercapai pada penderita tekanan darah yang direkomendasikan oleh ADA (American Diabetes Asscociated ) adalah seperti pada bagan dibawah ini :
Tabel 3. Indikasi terapi inisial dan target tekanan darah penderita hipertensi pada penderita diabetes mellitus.
Menurut JNC 8 pilihan terapi paling baik untuk penderita hipertensi yang disertai dengan diabetes mellitus adalah pemberian obat-obatan golongan ACE inhibitor, ARB, Diuretik tiazid, dan CCB. Menurut rekomendasi ADA (American Diabetic Association) 2013 pemberian obat-obatan golongan ARB atau ACE inhibitor merupakan pilihan terbaik. Berikut dibawah ini adalah algoritma penatalaksanaan hipertensi dan pemilihan pengobatan menurut JNC 8:
Gambar 2. Algoritma penatalaksanaan hipertensi menurut JNC 8
IV. PERAWATAN LUKA ULKUS DIABETIKUM
Dalam pengelolaan ulkus diabetikum perlu diperhatikan beberapa hal agar hasilnya dapat optimal. Prinsip pengelolaannya adalah:
1. Mechanical control pressure control
Mengurangi atau menghilangkan beban pada kaki (off loading) dapat mempercepat kesembuhan ulkus. Jika tetap dipakai untuk berjalan (weight bearing), luka yang selalu mendapat tekanan tidak akan sempat menyembuh. Untuk itu metode off loading memiliki peranan penting. Metode off loading yang sering dilakukan adalah: mengurangi kecepatan saat berjalan, istirahat (bed rest), kursi roda, Removable cast walker, Total contact cast (paling efektif), Temporary shoe, Felt padding, Crutches, Craddled insoles.
2. Wound control
Perawatan luka sejak pertama kali pasien datang merupakan hal yang harus dikerjakan dengan baik dan teliti. Debridement yang baik dan adekuat tentu akan membantu mengurangi jaringan nekrotik dan pus yang harus dikeluarkan tubuh. Selain itu dressing atau balutan luka juga sangat penting dalam proses penyembuhan luka. Prinsip dari dressing adalah moist wound healing atau bertujuan untuk menjaga luka dalam keadaan lembab. Saat ini banyak macam dressing yang dapat digunakan sesuai dengan kondisi luka. Berbagai macam jenis dressing yang sering dipakai antara lain:
Carbonated dressingà untuk luka yg produktif karena mengandung zat penyerap
Calcium alginate dressingà sama dengan carbonated dressing Hydrophilic fiber dressiing-à untuk luka produktif dan terinfeksi Hydrocolloid dressing à untuk luka yang sudah lebih baik, tidak
terinfeksi
3. Microbiological control-infection control
Umumnya pada ulkus DM didapatkan infeksi bakteri yang multiple, anaerob dan aerob, paling sering biasanya terdapat campuran gram positif dengan gram negatif serta kuman anaerob pada luka yang dalam dan berbau. Untuk itu dianjurkan pemberian antibiotik sebaiknya sesuai dengan hasil kultur kuman dan resistensinya. Namun, untuk awalnya dapat diberikan antibiotik berspektrum luas (seperti misalnya, golongan sefalosporin) dan dikombinasikan dengan obat yang bermanfaat terhadap kuman anaerob (seperti misalnya metronidazole).
4. Vascular control
Keadaan vaskular yang buruk tentu akan menghambat kesembuhan luka. Umumnya kelainan pembuluh darah perifer dapat dikenali dengan cara: warna dan suhu kulit, perabaan a. dorsalis pedis dan a. tibialis posterior, serta pengukuran tekanan darah.
Jika ada kelainan pembuluh darah perifer dapat kita lakukan walking program, terapi farmakologis (seperti misalnya pemberian aspirin), dan revaskularisasi dengan pembedahan atau terapi hiperbarik.
5. Metabolic control
Keadaan umum pasien harus diperhatikan dan diperbaiki. Kadar glukosa diusahakan senormal mungkin dan terus dipertahankan. Umumnya diperlukan insulin atau meminum obat dengan teratur untuk menormalisasi keadaan gula darah. status nutrisi harus diperhatikan dan diperbaiki, selain itu beberapa hal seperti kadar albumin, fungsi ginjal, kadar Hb, dan derajat oksigenasi jaringan harus diperhatikan agar tidak menghambat proses penyembuhan luka.
6. Educational control
Edukasi sangat penting dalam pengelolaan ulkus diabetic. Edukasi terhadap pasien dan keluarga agar dapat membantu dan mendukung
berbagai tindakan yang diperlukan demi kesembuhan yang optimal. Perlu diedukasikan juga agar meminum obat secara teratur, melakukan perawatan kaki yang baik dan benar serta melakukan rehabilitasi untuk mengurangi kecacatan medis yang mungkin muncul.
DAFTAR PUSTAKA
1. Sundoyo A W, Setiyohadi B, ett all. Ketoasidosis Diabetik. Buku Ajar Ilmu Penyakit Dalam. Ed. IV. Jilid III. Jakarta: Fakultas Kedokteran Universitas Indonesia. Mei. 2007.
2. Sundoyo A W, Setiyohadi B, ett all. Koma Hiperosmolar Hiperglikemik Non Ketotik. Buku Ajar Ilmu Penyakit Dalam. Ed. IV. Jilid III. Jakarta: Fakultas Kedokteran Universitas Indonesia. Mei. 2007.
3. Sundoyo A W, Setiyohadi B, ett all. Kaki Diabetes. Buku Ajar Ilmu Penyakit Dalam. Ed. IV. Jilid III. Jakarta: Fakultas Kedokteran Universitas Indonesia. Mei. 2007.
4. Price, Sylvia and Wilson, Lorraine. Patofisiologi Konsep Klinis Proses-Proses Penyakit 6th Edition. EGC: Jakarta.2005.
5. Hyperglycemic Crises in Diabetes. Kitabchi, AE, et al. Suplement 1, January 1, 2004, Diabetes Care, Vol. 27, pp. S94-S102.
6. JAMA (Journal of The American Medical Association). 2014 Evidence-Based Guideline For The Management Of High Blood Pressure. [Published online December 18, 2013; cited 26 june 2015]. Available from:
http://jnc8.jamanetwork.com
7. PMC US National Library of Medicine National Institute of Health. ABC of Wound Healing: Wound Dressing. [Published online April 1, 2006; cited 26
June 2015]. Available from:
8. Medlineplus. Hyperglicemia. [updated 2 June 2015; cited 26 June 2015]. Avaible from: http://www.nlm.nih.gov/medlineplus/hyperglycemia.html