BAB II TINJAUAN TEORI
2.1 Malaria
2.1.1 Definisi Malaria
Malaria adalah salah satu penyakit tertua. Hal itu diketahui oleh orang Yunani kuno dengan gejala khas demam, menggigil dan sakit kepala. Penyakit ini diobati dengan berbagai ramuan bahkan dengan mantra (sihir hitam). Beberapa herbal yang digunakan untuk pengobatan adalah kulit kayu cinchona, chiraita, titepati, dll. Pohon kina kulit kayu telah menjadi yang paling umum digunakan selama tiga abad terakhir (Jung, 2001).
Malaria merupakan penyakit endemis di daerah tropis dan subtropis terutama di negara yang berpenduduk padat, misalnya Meksiko, Amerika Tengah dan Selatan, Afrika, Timur Tengah, India, Asia Selatan, Indo Cina dan pulau-pulau di Pasifik Selatan. Diperkirakan prevalensi malaria di seluruh dunia berkisar antara 160 - 400 juta kasus. Angka kematian malaria di seluruh dunia diperkirakan berkisar antara 1 - 2 milyar/tahun. Kira-kira 40% penduduk dunia tinggal di daerah rawan malaria. Plasmodium vivax mempunyai
distribusi geografis yang paling luas, mulai dari daerah yang beriklim dingin, subtropiks sampai ke daerah tropis. Sebagian besar negara endemis malaria di atas, risiko malaria hanya terbatas pada daerah tertentu (Soegijanto, 2004).
Penyakit malaria merupakan salah satu masalah kesehatan masyarakat, karena setiap tahun 500 juta manusia terinfeksi malaria dan lebih dari 1 juta diantaranya meninggal dunia (Departemen Kesehatan, 2008).
Penyakit malaria merupakan penyakit tropis yang disebabkan oleh parasit genus plasmodium yang termasuk golongan protozoa melalui perantaraan gigitan nyamuk Anopheles spp. Penyebaran penyakit malaria berhubungan dengan perubahan iklim baik musim kemarau maupun penghujan. Pergantian musim berdampak langsung maupun tidak langsung terhadap kehidupan vektor penyakit malaria. Kondisi iklim yang menyangkut temperatur, kelembaban, curah hujan, cahaya dan pola tiupan angin, mempunyai dampak langsung pada reproduksi vektor, perkembangannya, lama hidup dan perkembangan parasit dalam tubuh vektor. Sedangkan dampak tidak langsung karena
pergantian vegetasi dan pola tanam pertanian yang dapat memengaruhi kepadatan populasi vektor (Departemen Kesehatan RI, 2001).
2.1.2 Hubungan Host, Agent, Environment
Penyebaran penyakit malaria ditentukan oleh faktor yang disebut Host, Agent dan Environment. Penyebaran malaria terjadi apabila ketiga komponen tersebut di atas saling mendukung (Harijanto 2000).
2.1.2.1 Penjamu (Host)
a) Manusia (host intermediate)
Pada dasarnya setiap orang dapat terkena penyakit malaria. Perbedaan prevalensi menurut umur dan jenis kelamin sebenarnya berkaitan dengan perbedaan derajat kekebalan karena variasi keterpaparan kepada gigitan nyamuk. Beberapa penelitian menunjukan bahwa perempuan mempunyai respons imun yang lebih kuat dibandingkan dengan laki-laki, namun kehamilan menambah risiko malaria. Malaria pada wanita hamil mempunyai dampak yang buruk terhadap kesehatan ibu
dan anak antara lain berat badan lahir yang rendah, abortus, partus premature dan kematian janin intrauterine (Harijanto 2000).
Faktor-faktor genetik pada manusia dapat mempengaruhi terjadinya malaria dengan pencegahan invasi parasit ke dalam sel, mengubah respons imunologik atau mengurangi keterpaparan terhadap vektor. Selain itu keadaan gizi juga mempengaruhi terjadinya penyakit malaria. Ada beberapa studi yang menunjukan bahwa anak yang bergizi baik justru lebih sering mendapat kejang dan malaria serebral dibandingkan dengan anak yang bergizi buruk. Akan tetapi anak yang bergizi baik dapat mengatasi malaria berat dengan lebih cepat dibandingkan anak bergizi buruk (Harijanto 2000).
Penyebab timbulnya penyakit malaria pada manusia adalah yang disebut parasit/plasmodium. Pada manusia Plasmodium terdiri dari 4 spesies yaitu (Soegijanto, 2004) dan (Prabowo, 2004):
1) Plasmodium Vivax
Menyebabkan malaria vivax/tertian. Masa inkubasi 13 - 17 hari. Menginfeksi eritrosit imatur (retikulosit). Relaps pada malaria diakibatkan oleh aktifnya kembali hipnozoit di organ hati (fase eksoerittrositik) yang kemudian menjadi merozoit dan seterusnya memasuki sirkulasi darah dan menyerang eritrosit normal. Umumnya dapat terjadi berkali-kali sampai jangka waktu 2 - 4 tahun (Soegijanto, 2004). 2) Plasmodium falciparum
Menyebabkan malaria falciparum/tropika. Masa inkubasi 12 hari. Merupakan penyebab utama infeksi berat, karena Plasmodium falciparum dapat menginfeksi eritrosit imatur dan matur. Umumnya kekambuhan terjadi paling lama 1 tahun, penyebabnya adalah parasit stadium eritrositik yang belum terbunuh sempurna oleh obat-obat antimalaria (Soegijanto, 2004).
3) Plasmodium malariae
Menyebabkan malariae/quartana. Masa inkubasi 28 - 30 hari. Menyerang eritrosit matur. Merupakan suatu bentuk malaria yang paling ringan namun merupakan infeksi kronik. Relaps umumnya terjadi selama 1 tahun pertama kemudian diikuti timbulnya kekambuhan jangka panjang sampai 30 tahun. Penyebabnya parasit stadium eritrositik yang berada di sirkulasi mikrokapiler yang tidak dapat dibunuh karena pengobatan antimalaria yang tidak sempurna (Soegijanto, 2004).
4) Plasmodium ovale
Menyebabkan malaria ovale. Masa inkubasi sama dengan Plasmodium vivax 13 - 17 hari. Seorang penderita dapat dihinggapi lebih dari satu jenis plasmodium. Infeksi demikian disebut infeksi campuran (mixed infection). Biasanya, penderita paling banyak dihinggapi dua jenis parasit malaria, yakni campuran antara Plasmodium falciparum
dan Plasmodium vivax dan Plasmodium ovale (Prabowo, 2004).
2.1.2.2 Perantara (Agent)
Hidup di dalam tubuh manusia dan dalam tubuh nyamuk. Manusia disebut host intermediate (pejamu sementara) dan nyamuk disebut host definitife (pejamu tetap).
a) Nyamuk Anopheles (host defenitife)
Nyamuk Anopheles terutama hidup di daerah tropik dan subtropik, namun bisa juga hidup di daerah beriklim sedang dan bahkan di daerah arktika. Efektifitas vektor untuk menularkan malaria ditentukan hal-hal sebagai berikut (Harijanto, 2000):
1) Kepadatan vektor dekat pemukiman manusia
2) Kesukaan menghisap darah manusia atau antropofilia
3) Frekuensi menghisap darah (tergantung dari suhu)
4) Lamanya sporogoni (berkembangnya parasit dalam nyamuk sehingga menjadi infektif)
5) Lamanya hidup nyamuk harus cukup untuk sporogoni dan kemudian menginfeksi jumlah yang berbeda-beda menurut spesies.
Nyamuk Anopheles betina menggigit antara waktu senja dan subuh, dengan jumlah yang berbeda-beda menurut spesiesnya. Kebiasaan makan dan istirahat nyamuk Anopheles dapat dikelompokan menjadi: 1) Tempat tinggal atau beristirahat
a. Endofilik: suka tinggal dalam rumah/bangunan
b. Esksofilik: suka tinggal di luar rumah. 2) Tempat menggigit
a. Endofagik: menggigit dalam rumah/bangunan
b. Eksofagik: menggigit di luar rumah/bangunan
3) Objek yang digigit
a. Antropofilik: suka menggigit manusia b. Zoofilik: suka menggigit binatang.
2.1.2.3. Lingkungan (Environment)
Keadaan lingkungan berpengaruh besar terhadap ada tidaknya malaria disuatu daerah. Adanya danau air payau, genangan air di hutan, persawahan, tambak ikan, pembukaan hutan, dan pertambangan di suatu daerah akan meningkatkan kemungkinan timbulnya penyakit malaria karena tempat-tempat tersebut merupakan tempat perindukan nyamuk malaria (Prabowo, 2004).
Beberapa bagian dari lingkungan yang
merupakan tempat hidup atau
perkembangbiakan nyamuk adalah (Harijanto, 2000):
a. Lingkungan Fisik
Faktor geografi dan meteorologi di Indonesia sangat menguntungkan transmisi malaria di Indonesia. Pengaruh suhu ini berbeda bagi setiap spesies. Pada suhu 26,70c masa inkubasi ekstrinsik adalah 10 - 12 hari untuk Plasmodium falciparum dan 8 - 11 hari untuk Plasmodium vivax, 14 - 15 hari
untuk Plasmodium malariae dan Plasmodium ovale.
1) Suhu
Suhu mempengaruhi perkembangan parasit dalam nyamuk. Suhu yang optimum berkisar antara 20 dan 300c. makin tinggi suhu (sampai batas tertentu) makin pendek masa inkubasi ekstrinsik (sporogoni) dan sebaliknya makin rendah suhu makin panjang masa inkubasi ekstrinsik (Harijanto, 2000). Suhu optimum untuk perkembangan parasit malaria dalam nyamuk adalah antara 200C dan 300C. Parasit berhenti berkembang jika suhu rata-rata di bawah 160C. Suhu yang lebih tinggi dibandingkan 300C yang mematikan parasit. Sebuah kelembaban relatif 60% diperlukan bagi nyamuk untuk hidup normal (Jung, 2001).
2) Kelembaban
Pada kelembaban relatif tinggi, nyamuk menjadi lebih aktif dan makan banyak, sementara pada kelembaban
rendah nyamuk tidak bertahan hidup (Jung, 2001). Kelembaban yang rendah memperpendek umur nyamuk, meskipun tidak berpengaruh pada parasit. Tingkat kelembaban 60% merupakan batas paling rendah untuk memungkinkan hidupnya nyamuk. Pada kelembaban yang lebih tinggi nyamuk menjadi lebih aktif dan lebih sering menggigit, sehingga meningkatkan penularan malaria (Harijanto, 2000).
3) Hujan
Curah hujan, secara umum, mempengaruhi mereka dalam dua cara dengan meningkatkan jumlah tempat berkembang biak dan dengan meningkatkan humadity relatif yang mengarah ke kehidupan yang lebih panjang dari vektor. Deforestasi dan struktur seperti liang, lubang, kolam, taman, saluran irigasi, sawah, dan lain-lain mengakibatkan peningkatan di tempat penangkaran yang menguntungkan (Jung, 2001). Hujan akan memudahkan perkembangan nyamuk dan
terjadinya epidemi malaria. Besar kecilnya pengaruh tergantung jenis dan deras hujan, jenis vektor dan jenis tempat perindukan. Hujan yang diselilingi panas akan memperbesar kemungkinan berkembang biaknya nyamuk Anopheles (Harijanto, 2000).
4) Ketinggian
Secara umum malaria berkurang pada ketinggian yang semakin bertambah. Hal ini berkaitan dengan menurunnya suhu rata-rata. Pada ketinggian di atas 2000 meter jarang ada transmisi malaria. Hal ini bisa berubah bila terjadi pemanasan bumi dan pengaruh dari El-Nino. Di pegunungan Irian Jaya yang dulu jarang ditemukan malaria kini lebih sering ditemukan malaria. Ketinggian paling tinggi masih memungkinkan transmisi malaria adalah 2500 meter di atas permukaan laut (di Bolivia) (Harijanto, 2000).
5) Angin
Kecepatan dan arah angin dapat mempengaruhi jarak terbang nyamuk dan ikut menentukan jumlah kontak antara nyamuk dan manusia.
6) Sinar matahari
Pengaruh sinar matahari terhadap pertumbuhan larva nyamuk berbeda-beda. Anopheles sundaicus lebih suka tempat yang teduh. Anopheles hyrcanus spp dan Anopheles pinctulatus spp lebih menyukai tempat yang terbuka. Anopheles barbirostis dapat hidup baik di tempat teduh maupun yang terang.
7) Arus air
Anopheles barbirostis menyukai perindukan yang airnya statis/mengalir lambat. Sedangkan Anopheles minimus menyukai aliran air yang deras dan Anophelesa letifer menyukai air tergenang. 8) Kadar garam
Anopheles sundaicus tumbuh optimal pada air payau yang kadar garamnya 12 -
18% dan tidak berkembang pada kadar garam 40% keatas. Namun di Sumatera Utara ditemukan pula perindukan Anopheles sundaicus dalam air tawar.
b. Lingkungan Biologik
Tumbuhan bakau, lumut, ganggang dan berbagai tumbuhan lain dapat mempengaruhi kehidupan larva karena ia dapat menghalangi sinar matahari atau melindungi dari serangan makhluk hidup lainnya. Adanya berbagai jenis ikan pemakan larva seperti ikan kepala timah (panchax spp), gambusia, nila, mujair dan lain-lain akan mempengaruhi populasi nyamuk di suatu daerah. Adanya ternak seperti sapi, kerbau dan babi dapat mengurangi jumlah gigitan nyamuk pada manusia, apabila ternak tersebut dikandangkan tidak jauh dari rumah (Harijanto, 2000).
c. Lingkungan Sosial-Budaya
Kebiasaan untuk berada di luar rumah sampai larut malam, dimana vektornya bersifat eksofilik dan eksofagik akan
memudahkan gigitan nyamuk. Tingkat kesadaran masyarakat tentang bahaya malaria akan mempengaruhi kesediaan masyarakat untuk memberantas malaria antara lain dengan menyehatkan lingkungan, menggunakan kelambu, memasang kawat kasa pada rumah dan menggunakan obat nyamuk. Berbagai kegiatan manusia seperti pembuatan bendungan, pembuatan jalan,
pertambangan dan pembangunan
pemukiman baru/transmigrasi sering mengakibatkan perubahan lingkungan yang menguntungkan penularan malaria (man-made-malaria). Peperangan dan perpindahan penduduk dapat menjadi faktor penting untuk meningkatkan malaria. Meningkatnya pariwisata dan perjalan dari daerah endemik mengakibatkan meningkatnya kasus malaria yang di impor (Harijanto, 2000).
2.1.3 Etiologi (Penyebab Penyakit Malaria)
Adapun beberapa faktor penyebab terjadinya penyakit malaria pada manusia yaitu sebagai berikut (Prabowo, 2004):
2.1.3.1 Parasit
Penyakit malaria disebakan oleh parasit malaria (yaitu suatu protozoa darah yang termasuk genus plasmodium). Yang di kenal ada empat jenis plasmodium penyebab malaria pada manusia yaitu Plasmodium falciparum, Plasmodium vivax, dan Plasmodium malariae. Plasmodium ovale. Ciri utama genus plasmodium adalah adanya dua siklus hidup, yaitu siklus hidup aseksual serta siklus seksual.
1. Fase aseksual
Siklus dimulai ketika Anopheles betina menggigit manusia dan memasukan sporozoit yang terdapat pada air liurnya ke dalam aliran darah manusia. Jasad yang langsing dan lincah ini dalam waktu 30 menit sampai satu jam memasuki sel parenkim hati dan berkembang biak membentuk skizon hati yang mengandung ribuan merozoit. Proses ini desebut fase
skizogoni eksoeritrosit karena parasit belum masuk ke sel darah merah. Lama fase ini berbeda untuk tiap spesies plasmodium. Pada akhir fase, skizon hati pecah, merozoit keluar, lalu masuk dalam aliran darah (disebut sporulasi). Pada Plasmodium vivax dan Plasmodium ovale, sebagian sporozoit membentuk hipnozoit dalam hati (atau sporozoit yang tidur selama periode tertentu) sehingga mengakibatkan relaps jangka panjang, yaitu kembalinya penyakit setelah tampak mereda dan rekurens. Fase eritrosit dimulai saat merozoit dalam darah menyerang sel darah merah dan membentuk trofozoit. Proses berlanjut menjadi trofozoid-skizon-merozoit. Setelah dua sampai tiga generasi, merozoit terbentuk, lalu sebagian merozoit berubah menjadi bentuk seksual (Prabowo, 2004).
2. Fase seksual
Fase ini dimulai ketika seekor nyamuk betina mengisap anopheline terinfeksi darah manusia semua elemen darah dan tahap
aseksual parasit malaria (merozoit, trophozoites, dll) yang dicerna dalam usus parasit malaria jantan dan betina (gametosit) yang tersisa utuh dan mulai jatuh tempo. Para gametosit jantan dan betina menimbulkan gamet jantan dan betina masing-masing bersatu untuk membentuk zigot. Zigot membentuk ookinet seperti cacing yang menembus dinding lambung nyamuk dan berkembang menjadi suatu ookista. Inti dari ookista mengalihkan untuk membentuk sporozoit. Banyak yang dibebaskan dalam bodyfluid nyamuk karena pecahnya ookista tersebut. Pada tahap akhir, sporozoit menembus kelenjar salivery dari nyamuk dan tetap di sana, siap untuk memasuki host segar saat nyamuk yang terinfeksi menggigit orang lain yang sehat. Fase perkembangan parasit malaria dalam nyamuk disebut sporogony atau fase ekstrinsik dan memakan waktu sekitar 7-55 hari, tergantung pada spesies parasit malaria dan suhu (Jung, 2001).
2.1.3.2 Nyamuk Anopheles
Malaria pada nyamuk hanya dapat ditularkan oleh nyamuk betina Anopheles. Di seluruh dunia terdapat sekitar 2.000 spesies Anopheles, 60 spesies diantaranya diketahui sebagai penular malaria. Di Indonesia ada sekitar 80 jenis Anopheles, 24 spesies diantaranya telah terbukti penular malaria. Sifat masing-masing spesies berbeda-beda, tergantung berbagai faktor, seperti penyebaran geografis, iklim dan tempat perindukannya. Semua nyamuk malaria hidup sesuai dengan kondisi ekologi setempat, contohnya nyamuk malaria yang hidup di air payau (Anopheles sundaicus dan Anopheles subpictus), di sawah (Anopheles aconitus), atau air bersih di pegunungan (Anopheles maculatus).
Nyamuk Anopheles hidup di daerah iklim tropis dan sub-tropis, tetapi juga bisa hidup di daerah yang beriklim sedang. Nyamuk ini jarang ditemukan pada daerah dengan ketinggian lebih dari 2000 - 2500 meter. Tempat perindukannya bervariasi (tergantung spesiesnya) dan dapat
dibagi menjadi tiga kawasan, yaitu pantai, pedalaman dan kaki gunung. Biasanya, nyamuk Anopheles betina menggigit manusia pada malam hari atau sejak senja hingga subuh. Jarak terbangnya tidak lebih dari 0,5 - 3 km dari tempat perindukannya. Jika ada tiupan angin yang kencang, biasa terbawa sejauh 20 - 30 km. Nyamuk Anopheles juga dapat terbawa pesawat terbang atau kapal laut, dan menyebarkan malaria ke daerah non-endemis. Umur nyamuk Anopheles dewasa di alam bebas belum banyak diketahui, tetapi di laboratorium dapat mencapai 3 - 5 minggu. Nyamuk Anopheles mengalami metamorfosis sempurna. Telur yang diletakkan nyamuk betina di atas permukaan air akan menetas menjadi larva, melakukan pengelupasan kulit (sebanyak 4 kali), lalu tumbuh menjadi pupa dan menjadi nyamuk dewasa jantan/betina. Waktu yang dibutuhkan untuk pertumbuhan (sejak telur sampai menjadi bentuk dewasa) bervariasi antara 2 - 5 minggu, tergantung spesies, makanan yang tersedia dan suhu udara (Prabowo, 2004).
2.1.3.3 Manusia yang rentan terhadap infeksi malaria Secara alami, penduduk di suatu daerah endemis malaria, ada yang mudah dan yang sukar terinfeksi malaria, meskipun gejala klinisnya ringan.Perpindahan penduduk dari dan ke daerah endemis malaria hingga kini masih menimbulkan masalah. Sejak dulu, telah diketahui bahwa wabah penyakit ini sering terjadi di daerah-daerah pemukiman baru, seperti di daerah perkebunan dan transmigrasi. Hal ini terjadi karena pekerja yang datang dari daerah lain belum mempunyai kekebalan sehingga rentan terinfeksi (Prabowo, 2004).
2.1.3.4 Lingkungan
Keadaan lingkungan berpengaruh besar terhadap ada tidaknya malaria di suatu daerah. Adanya danau, air payau, genangan air di hutan, pesawahan, tambak ikan, pembukaan hutan, dan pertambangan di suatu daerah akan meningkatkan kemungkinan timbulnya penyakit malaria karena tempat-tempat tersebut merupakan tempat perindukan nyamuk malaria (Prabowo, 2004).
2.1.3.5 Iklim
Suhu dan curah hujan di suatu daerah berperan penting dalam penularan penyakit malaria. Biasanya penularan malaria lebih tinggi pada musim hujan dibandingkan kemarau. Air hujan yang menimbulkan genangan air, merupakan tempat yang ideal untuk perindukan nyamuk malaria. Dengan bertambahnya tempat perindukan, populasi malaria juga bertambah sehingga bertambah pula jumlah penularannya (Prabowo, 2004).
2.1.4 Patogenesis dan Patofisiologi
Ada 4 proses patologi yang terjadi pada malaria, yaitu demam, anemia, imunopatologi, dan anoksia jaringan, yang disebabkan oleh perlekatan eritrosit yang terinfeksi pada endotel kapiler. Demam paroksimal berbeda untuk keempat spesies tergantung dari lama maturasi skizonnya. Serangan demam disebabkan pecahnya eritrosit sewaktu fase skizogoni-eritrisitik dan masuknya merozoit ke dalam sirkulasi darah. Demam menyebabkan terjadinya vasodilatasi perifer yang mungkin juga disebabkan oleh bahan vasoaktif yang
diproduksi oleh parasit. Setelah merozoit masuk dan menginfeksi aritrosit yang baru, demam turun dengan cepat sehingga penderita merasa kepanasan dan berkeringat banyak. Anemia disebabkan oleh destruksi eritrosit yang berlebihan, hemolisis autoimun, dan gangguan eritropoesis. Diduga terdapat toksin malaria yang menyebabkan gangguan fungsi eritrosit dan sebagian eritrosit pecah saat melalui limpa keluarlah parasit (Soegijanto, 2004).
Splenomegali disebabkan oleh adanya peningkatan jumlah eritrosit yang terinfeksi parasit sehingga terjadi aktivasi sistem RES untuk memfagositosis eritrosit baik yang terinfeksi parasit maupun yang tidak. Kelainan patologik pembuluh darah kapiler disebabkan karena eritrosit yang terinfeksi menjadi kaku dan lengket, perjalanannya dalam kapiler terganggu, sehingga melekat pada endotel kapiler, menghambat aliran kapiler, timbul hipoksia/anoksia jaringan. Juga terjadi gangguan integritas kapiler sehingga terjadinya perembesan plasma. Monosit/makrofag merupakan partisipan seluler terpenting dalam fagositosis eritrosit yang terinfeksi (Soegijanto, 2004).
2.1.5 Manifestasi Klinis
Gejala-gejala penyakit malaria dipengaruhi oleh daya pertahanan tubuh penderita, jenis plasmodium malaria, serta jumlah parasit yang menginfeksinya. Umumnya, gejala yang disebabkan Plasmodium falciparum lebih berat dan lebih akut dibandingkan dengan jenis plasmodium lain, sedangkan gejala yang disebabkan oleh Plasmodium malariae dan Plasmodium ovale paling ringan. Gambaran khas dari penyakit malaria adalah demam yang periodik, pembesaran limpa (disebut splenomegali), dan anemia (turunnya kadar hemoglobin dalam darah) (Prabowo, 2004).
2.1.5.1. Malaria ringan a. Demam
Biasanya sebelum timbul demam, penderita malaria akan mengeluh lesu, sakit kepala, nyeri pada tulang dan otot, kurang nafsu makan, rasa tidak enak pada perut, diare ringan, dan kadang-kadang merasa dingin di punggung. Umumnya, keluhan seperti itu timbul pada malaria yang disebabkan oleh Plasmodium vivax dan Plasmodium ovale sedangkan malaria yang
disebabkan oleh Plasmodium falciparum dan Plasmodium malariae keluhan-keluhan tersebut tidak jelas. Demam pada penyakit malaria bersifat periodik dan berbeda-beda waktunya, tergantung dari plasmodium penyebabnya. Plasmodium vivax menyebabkan malaria tertian yang demamnya timbul teratur tiap tiga hari. Plasmodium malariae menyebabkan quartana yang demamnya timbul teratur tiap 4 hari dan
Plasmodium falciparum menyebabkan
malaria tropika dengan demam yang timbul secara tidak teratur tiap 24 - 48 jam.
Beberapa stadium demam yang khas pada malaria:
1) Stadium menggigil
Dimulai dengan perasaan kedinginan hingga menggigil. Pada saat menggigil, seluruh tubuhnya menggigil, denyut nadinya cepat, tetapi lemah, bibir dan jari-jari tangannya biru, serta kulitnya pucat. Pada anak-anak sering disertai dengan kejang-kejang. Stadium ini berlangsung 15
menit sampai satu jam yang diikuti dengan meningkatnya suhu badan.
2) Stadium puncak dalam
Penderita yang sebelumnya merasa kedinginan berubah menjadi panas sekali. Wajah penderita merah, kulit kering dan terasa panas seperti terbakar, frekuensi pernapasan meningkat, nadi penuh dan berdenyut keras, sakit kepala semakin hebat, muntah-muntah, kesadaran menurun, sampai timbul kejang (pada anak-anak). Suhu badan bisa mencapai 400c. Stadium ini berlangsung selama dua jam atau lebih yang diikuti dengan keadaan berkeringat.
3) Stadium berkeringat
Penderita berkeringat diseluruh tubuhnya hingga tempat tidurnya basah. Suhu badan turun dengan cepat, penderita merasa sangat lelah, dan sering tertidur. Stadium ini berlangsung 2 - 4 jam.
b. Pembesaran limpa
Pembesaran limpa merupakan gejala khas pada malaria kronis atau menahun. Limpa menjadi bengkak dan terasa nyeri. Limpa membengkak akibat penyumbatan oleh sel-sel darah merah yang mengandung parasit malaria. Lama-lama, konsistensi limpa menjadi keras karena jaringan ikat pada limpa semakin bertambah. Dengan pengobatan yang baik, limpa berangsur normal kembali. c. Anemia
Gejala anemia berupa badan terasa lemas, pusing, pucat, penglihatan kabur, jantung berdebar-debar dan kurang nafsu makan. Anemia yang paling berat adalah anemia yang disebabkan oleh Plasmodium falciparum.
2.1.5.2 Malaria Berat
Malaria berat adalah penyakit akibat infeksi Plasmodium falciparum yang disertai dengan gangguan di berbagai sistem/organ tubuh (Prabowo, 2004). Beberapa komplikasi malaria berat:
a. Malaria serebral
Malaria serebral adalah malaria falciparum yang disertai kejang-kejang dan koma, tanpa penyebab lain dari koma. Diduga penyebabnya adalah sumbatan kapiler pembuluh darah otak oleh sel darah merah yang mengandung parasit malaria sehingga otak kekurangan oksigen (anoksia otak). Gejala yang timbul adalah sakit kepala dan merasa mengantuk, gangguan kesadaran, kelainan saraf dan kejang-kejang. Gangguan penurunan tingkat kesadaran bisa berupa gangguan ringan (seperti apatis, somnolen, delirium dan perubahan tingkah laku) sampai berat (berupa keadaan koma yang tidak bisa dibangunkan). Biasanya koma pada anak-anak berlangsung satu hari, sedangkan pada orang dewasa bisa 2 - 3 hari.
b. Gagal ginjal akut
Gangguan pada ginjal diduga diakibatkan oleh sumbatan pada kapiler darah ginjal oleh parasit malaria sehingga menyebabkan penurunan aliran darah ke
ginjal. Akibatnya terjadi penurunan filtrasi pada glomerolus ginjal. Komplikasi gagal ginjal akut dapat menimbulkan asidosis metabolik, hiperusemia (peningkatan kadar asam urat dalam darah), gagal jantung kongestif, aritmia jantung (gangguan irama jantung), dan perikarditis (peradangan pada perikardium jantung).
c. Demam kencing hitam (black water fever) Black water fever adalah sindroma dengan gejala serangan yang akut, berupa demam, menggigil, penurunan tekanan darah, hemolisis (penghancuran sel darah merah), intravaskuler, hemoglobinuria (terdapatnya darah dalam urine), dan gagal ginjal. Biasanya, penderita mengeluh nyeri pinggang, muntah, diare, gangguan berkemih dan kencing yang berwarna hitam. Penyebab masalah ini belum diketahui secara pasti, mungkin disebabkan oleh sumbatan dan gangguan mikrosirkulasi di ginjal.
d. Anemia berat
Anemia berat timbul akibat penghancuran sel darah merah yang cepat dan hebat. Anemia berat lebih sering dijumpai pada penderita anak-anak. Anemia berat sering memberikan gejala serebral, seperti tampak bingung, kesadaran menurun sampai koma, serta gejala-gejala gangguan jantung-paru.
e. Gangguan fungsi hati
Pada gangguan fungsi hati akibat infeksi malaria falciparum, timbul ikterus (warna kekuningan pada kulit, selaput lender, mata dan mukosa) akibat peningkatan kadar bilirubin dalam darah. Gangguan fungsi hati dapat menyebabkan hipoglikemia, asidosis metabolik dan gangguan metabolisme obat di dalam tubuh.
f. Komplikasi lain
Malaria berat juga dapat menimbulkan komplikasi lainnya, seperti edema paru, pendarahan spontan, hiperpireksia (suhu
tubuh di atas 410c) dan sepsis (infeksi yang mengenai seluruh tubuh).
2.1.6 Penilaian Situasi Malaria
Situasi malaria di suatu daerah dapat ditentukan melalui kegiatan surveilans (pengamatan) epidemiologi. Surveilans epidemiologi adalah pengamatan yang terus-menerus atas distribusi dan kecendrungan suatu penyakit melalui pengumpulan data yang sistematis agar dapat ditentukan penanggulangan yang tepat. Pengamatan dapat dilakukan secara rutin melalui PCD (Passive Case Detection) oleh fasilitas kesehatan seperti Puskesmas dan Rumah Sakit atau ACD (Active Case Detection) oleh petugas khusus atau seperti PMD (Pembantu Malaria Desa) di Jawa Bali. Di daerah luar Jawa-Bali tidak pernah mengalami program pembasmian malaria dan tidak mempunyai PMD sehingga pengamatan rutin tidak bisa dilaksanakan, penularan malaria dilakukan melalui survey malariometrik (MS), mass blood survey (MBS), mass fever survey (MFS)(Harijanto, 2000).
Pengamatan Rutin Malaria menggunakan parameter sebagai berikut (Harijanto, 2000):
1. Annual Parasite Incidence (API) adalah kasus yang dikonfirmasikan dalam 1 tahun dibagi jumlah penduduk daerah tersebut X 1000. Kasus malaria ditemukan melalui ACD dan PCD dan dikonfirmasikan dengan pemeriksaan mikroskopik.
2. Annual Blood Examination Rate (ABER) adalah jumlah sediaan darah diperiksa dibagi penduduk yang diamati X 100. ABER merupakan ukuran dari efisiensi operasional. ABER diperlukan untuk menilai API. Penurunan API yang disertai penurunan ABER belum tentu berarti penurunan insidens. Penurunan API berarti penurunan insidens bila ABER meningkat. 3. Slide Positivety Rate (SPR) merupakan persentase
sediaan darah yang positif. Seperti penilaian API, SPR baru bermakna bila ABER meningkat.
4. Parasite Formula (PF) adalah proporsi dari tiap parasit di suatu daerah. Spesies yang mempunyai PF tertinggi disebut spesies yang dominan. Interpretasi dari masing-masing dominansi adalah sebagai berikut: a. Plasmodium falciparum dominan:
1) Penularan masih baru/belum lama
b. Plasmodium Vivax dominan:
1) Transmisi dini yang tinggi dengan vektor yang paten (gametosit Plasmodium vivax timbul pada hari ke 2 - 3 parasitemia, sedangkan Plasmodium falciparum baru pada hari ke 8). 2) Pengobatan radikal kurang sempurna sehingga
timbul rekurens.
c. Plasmodium Malariae dominan:
1) Kita berhadapan dengan vektor yang berumur panjang (Plasmodium malariae mempunyai siklus sporogoni yang paling panjang dibandingkan spesies lain).
5. Penderita demam/klinis malaria unit-unit kesehatan yang belum mempunyai fasilitas laboratorium dan mikroskopis dapat melakukan pengamatan terhadap penderita demam atau gejala klinis malaria. Nilai data akan meningkat bila disertai pemeriksaan sediaan darah (dapat dikirim ke laboratorium yang terdekat). Hasil pengamatan dinyatakan dengan proporsi pengunjung ke unit kesehatan tersebut (mis. Puskesmas atau Puskesmas Pembantu) yang menderita demam atau gejala klinis malaria. Meskipun hasilnya tidak sebaik penggunaan parameter a sampai
dengan d proporsi yang meningkat sudah bisa menunjukkan kemungkinan adanya wabah/kejadian luar biasa dan mengambil tindakan yang diperlukan. Survei Malariometrik (MS) biasanya dilakukan di daerah yang belum mempunyai program penanggulangan malaria yang teratur, terutama di luar Jawa-Bali. Pada MS dapat dikumpulkan parameter sebagai berikut (Harijanto, 2000):
1. Parasite Rate (PR)
Parasite Rate adalah presentase penduduk yang darahnya mengandung parasit malaria pada saat tertentu. Kelompok umur yang dicakup biasanya adalah golongan umur 2 - 9 tahun dan 0 - 1 tahun. PR kelompok 0 - 1 tahun mempunyai arti khusus dan disebut Infant Parasite Rate (IPR) dan dianggap sebagai indeks transmisi karena menunjukkan adanya transmisi lokal.
2. Spleen Rate (SR)
Spleen Rate menggambarkan persentase
penduduk yang limpanya membesar, biasanya golongan umur 2 - 9 tahun. Besarnya limpa dinyatakan berdasarkan klasifikasi Hacket sebagai berikut:
o H.0: Tidak teraba (pada inspirasi maksimal) o H.1: teraba pada inspirasi maksimal
o H.2: teraba pada proyeksinya tidak melebihi
garis horizontal yang ditarik melalui pertengahan arcus costae dan umbilicus pada garis mamilaris kiri.
o H.3: teraba di bawah garis horizontal melalui
umbilicus
o H.4: teraba di bawah garis horizontal
pertengahan umbilicus-symphisis pubis
o H.5: teraba di bawah garis H.4
3. Average Enlarged Spleen (AES)
Average Enlarged Spleen adalah rata-rata pembesaran limpanya dapat diraba. Index ini diperoleh dengan mengalikan jumlah limpa (menurut Hacket) dengan pembesaran limpa pada suatu golongan umur tersebut. AES bermanfaat untuk mengukur keberhasilan suatu program pemberantasan. AES menurun lebih cepat dari pada SR bila endemitas menurun. (Harijanto, 2000).
2.1.7 Pemberantasan dan Pencegahan 2.1.7.1 Pemberantasan
Tujuan dari pemberantasan malaria adalah menurunkan angka kesakitan dan kematian sedemikian rupa sehingga penyakit ini tidak lagi merupakan masalah kesehatan masyarakat. Antara tahun 1959 dan 1968 Indonesia, sesuai dengan kebijaksanaan WHO (World Health Organization) yang diputuskan dalam WHA (World Health Assembly) 1955, melaksanakan program pembasmian malaria di Jawa-Bali. Program pembasmian ini pada permulaannya sangat berhasil, namun kemudian mengalami berbagai hambatan baik yang bersifat administratif maupun teknis operasional, sehingga pada tahun 1969 ditinjau kembali oleh WHA. Meskipun pembasmian tetap menjadi tujuan akhir, cara-cara yang ditempuh disesuaikan dengan keadaan dan kemampuan masing-masing negara dan wilayah (Harijanto, 2000).
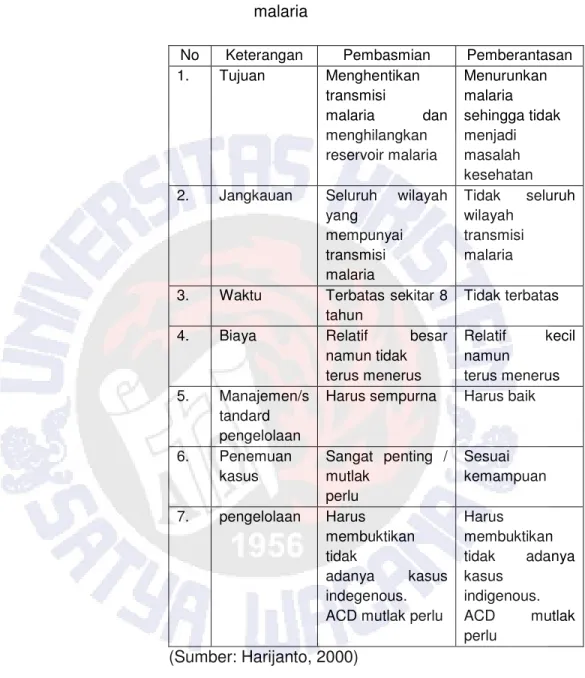
Tabel 2.1: Perbedaan antara program pembasmian dan pemberantasan malaria
No Keterangan Pembasmian Pemberantasan 1. Tujuan Menghentikan transmisi malaria dan menghilangkan reservoir malaria Menurunkan malaria sehingga tidak menjadi masalah kesehatan 2. Jangkauan Seluruh wilayah
yang mempunyai transmisi malaria Tidak seluruh wilayah transmisi malaria 3. Waktu Terbatas sekitar 8
tahun
Tidak terbatas 4. Biaya Relatif besar
namun tidak terus menerus Relatif kecil namun terus menerus 5. Manajemen/s tandard pengelolaan
Harus sempurna Harus baik
6. Penemuan kasus Sangat penting / mutlak perlu Sesuai kemampuan 7. pengelolaan Harus membuktikan tidak adanya kasus indegenous. ACD mutlak perlu
Harus membuktikan tidak adanya kasus indigenous. ACD mutlak perlu (Sumber: Harijanto, 2000)
Pembasmian malaria berlangsung dalam 4 fase (Harijanto, 2000):
1. Fase persiapan: pengenalan wilayah, penyediaan tenaga, bahan, alat, kendaraan.
2. Fase penyerangan: penyemprotan rumah dengan insektisida yang mempunyai efek residual disertai dengan PCD dan ACD.
3. Fase konsplidasi: fase ini dimulai bila API (Annual Parasite Incindence) kurang dari 1%. Kegiatan terpenting ialah PCD dan ACD. Fase ini berakhir selama 3 tahun berturut-turut tidak ditemukan lagi kasus malaria indigenous.
4. Fase pemeliharaan (maintenance): Fase ini dapat berjalan beberapa tahun untuk mempertahankan hasil yang dicapai sampai dinyatakan bebas malaria oleh tim WHO setelah beberapa syarat dipenuhi antara lain berfungsinya suatu jaringan pelayanan kesehatan primer.
Untuk pelaksanaan program pembasmian malaria dibutuhkan suatu organisasi tersendiri yang disebut KOPEM (Komando Operasi Pembasmian Malaria) yang mempunyai unit sampai di desa. Sejak tahun 1968 KOPEM telah dibubarkan dan program pemberantasan malaria diintegrasikan ke dalam pelayanan kesehatan umum yang ada. Program pemberantasan malaria
dapat didefinisikan sebagai usaha terorganisasi untuk melaksanakan berbagai upaya menurunkan penyakit dan kematian yang diakibatkan malaria, sehingga tidak menjadi masalah kesehatan yang utama.
Berbagai kegiatan yang dapat dijalankan untuk menanggulangi malaria adalah (Harijanto, 2000):
1) Menghindari atau mengurangi kontak/gigitan nyamuk Anopheles, (pemakaian kelambu, penjaringan rumah, repelen, obat nyamuk, dsb) 2) Membunuh nyamuk dewasa (dengan
menggunakan berbagai insektisida)
3) Membunuh jentik (kegiatan antilarva) baik secara kimiawi (larvisida) maupun biologik (ikan, tumbuhan, jamur, bakteri)
4) Mengurangi tempat perindukan (source redution)
5) Pemberian pengobatan pencegahan (profilaksis)
6) Vaksinasi (masih dalam tahap riset dan clinical trial)
Para pengelola kesehatan di setiap tingkat harus menyesuaikan strategi ini pada tingkat lokal dan para petugas kesehatan harus mendapat pendidikan tambahan untuk menghadapi malaria secara efektif. Direktur Jenderal WHO yang baru Dr. Gro Harlem Bruntland telah mengambil inisiatif Roll Back Malaria untuk meningkatkan pembangunan pelayanan kesehatan dan kerja sama intersektoral dalam rangka pemberantasan malaria (Harijanto, 2000).
2.1.7.2 Pencegahan
Di Indonesia usaha pembasmian penyakit malaria belum mencapai hasil yang optimal karena beberapa hambatan, yaitu tempat perindukan nyamuk malaria yang tersebar luas, jumlah penderita yang sangat banyak, serta keterbatasan sumber daya manusia, infastruktur, dan biaya. Oleh karena itu, usaha yang paling mungkin di lakukan adalah usaha-usaha pencegahan dan pemberantasan terhadap penularan parasit. Beberapa usaha yang dapat dilakukan untuk
mencegah dan memberantas penyakit malaria (Prabowo, 2004).
1. Menghindari gigitan nyamuk malaria
Di daerah yang jumlah
penderitaannya sangat banyak, tindakan untuk menghindari gigitan nyamuk sangat penting. Di daerah pedesaan atau pinggiran kota yang banyak sawah, rawa-rawa, atau tambak ikan (tempat ideal untuk perindukan nyamuk malaria), disarankan untuk memakai baju lengan panjang dan celana panjang saat keluar rumah, terutama pada malam hari. Sebaiknya, mereka yag tinggal di daerah endemis malaria memasang kawat kasa di jendela dan ventilasi rumah, serta menggunakan kelambu saat tidur. Masyarakat juga dapat memakai minyak anti nyamuk (mosquito repellent) saat tidur di malam hari untuk mencegah gigitan nyamuk malaria.
2. Membunuh jentik dan nyamuk malaria dewasa
Untuk membunuh jentik dan nyamuk malaria dewasa, dapat dilakukan beberapa tindakan berikut ini:
a. Penyemprotan rumah
Sebaiknya, penyemprotan rumah-rumah di daerah endemis malaria dengan insektisida dilaksanakan dua kali dalam setahun dengan interval waktu enam bulan.
b. Larvaciding
Larvaciding merupakan kegiatan
penyemprotan rawa-rawa yang potensial sebagai tempat perindukan nyamuk malaria.
c. Biological control
Biological control adalah kegiatan penebaran ikan kepala timah (panchax-panchax) dan ikan guppy/wader cetul
(Lebistus reticulatus)
genangan-genangan air yang mengalir dan persawahan. Ikan-ikan tersebut berfungsi
sebagai pemangsa jentik-jentik nyamuk malaria.
3. Mengurangi tempat perindukan nyamuk malaria
Tempat perindukan nyamuk malaria bermacam-macam, tergantung spesies nyamuknya. Ada nyamuk malaria yang hidup di kawasan pantai, rawa-rawa, empang, sawah, tambak ikan, atau hidup di air bersih pegunungan. Di daerah endemis malaria, yaitu daerah yang langganan terjangkit penyakit malaria, masyarakatnya perlu menjaga kebersihan lingkungan. Tambak ikan yang kurang di pelihara harus di bersihkan, parit-parit di sepanjang pantai bekas galian yang terisi air payau harus di tutup, persawahan dengan saluran irigasi, airnya harus dipastikan mengalir dengan lancar, bekas roda yang tergenang air atau bekas jejak kaki hewan pada tanah berlumpur yang berair harus segera di tutup untuk mengurangi tempat perkembang biakan larva nyamuk malaria.
4. Pemberian obat pencegahan malaria. Pemberian obat pencegahan (profilaksis) malaria bertujuan untuk mencegah terjadinya infeksi, serta timbulnya gejala-gejala penyakit malaria. Orang yang akan berpergian ke daerah-daerah endemis malaria harus minum obat antimalaria sekurang-kurangnya seminggu sebelum keberangkatannya sampai empat minggu setelah orang tersebut meninggalkan daerah endemis malaria. Wanita hamil yang akan berpergian ke daerah endemis malaria harus di peringatkan tentang risiko yang mengancam kehamilannya. Sebelum berpergian, ibu hamil disarankan untuk berkonsultasi ke klinik atau ke rumah sakit dan mendapatkan obat antimalaria. Bayi dan anak-anak yang berusia di bawah empat tahun dan hidup di daerah endemis malaria harus mendapat obat antimalaria karena tingkat kematian pada bayi/anak akibat infeksi malaria cukup tinggi.
5. Pemberian vaksin malaria
Pemberian vaksin malaria merupakan tindakan yang diharapkan dapat membantu mencegah infeksi malaria sehingga dapat menurunkan angka kesakitan dan angka kematian akibat infeksi malaria. Sampai saat ini, usaha untuk menemukan vaksin malaria yang baik dan efektif masih berjalan dan dalam tahap penelitian (Prabowo, 2004).
2.1.8 Pengobatan Malaria
2.1.8.1 Prinsip pengobatan
Beberapa prinsip pengobatan malaria adalah sebagai berikut (Prabowo, 2004):
1) Menemukan penderita malaria sedini mungkin 2) Melakukan pengobatan yang efektif untuk
membasmi parasit malaria dalam darah. 3) Mencegah komplikasi dan kematian.
4) Menemukan dan mengobati reksudensi dan rekurensi.
a) Reksudensi adalah demam yang timbul kembali dalam kurun waktu delapan minggu sesudah serangan pertama hilang.
Hal ini diakibatkan meningkatnya jumlah parasit dalam darah (disebut juga relaps jangka pendek).
b) Rekurensi adalah demam yang timbul kembali dalam kurun waktu 24 minggu atau lebih sesudah serangan pertama hilang akibat masuknya parasit yang berasal dari hati ke dalam darah (disebut juga relaps jangka panjang).
5) Mengurangi penularan penyakit malaria. 2.1.8.2. Jenis-jenis pengobatan
Menurut (Sutisna, 2004) Ada beberapa pengobatan malaria yang ringan yaitu pada: 1) Malaria Vivax, Ovale, dan Malariae.
Serangan akut ketiga jenis malaria ini diobati dengan klorokuin yang diberikan per oral. Dosis total per oral untuk orang dewasa adalah 1.500 mg basa klorokuin (25 mg per kg BB), yang diberikan selama 3 hari. Hari ke-1 diberikan dengan dosis awal 600 mg, ditambah 300 mg 6 jam kemudian. Pada hari ke-2 (sesudah 24 jam) 300 mg, dan hari ke-3 (sesudah 48 jam) diberikan 300 mg lagi. Dosis
per oral untuk anak-anak adalah dosis awal 10 mg/kg BB (tidak melebihi 600 mg), dan dosis sesudah 24 dan 48 jam masing-masing 5 mg/kg BB.
Untuk penderita malaria vivax dan ovale yang tinggal di kota atau di daerah nonendemis, sesudah pemberian klorokuin diberikan pengobatan radikal dengan primakuin. Untuk orang dewasa dosis primakuin sebesar 15 mg tiap hari selama 14 hari. Dosis primakuin untuk anak-anak adalah 0,3 mg basa/kg BB, diberikan tiap hari selama 14 hari. Primakuin tidak dapat diberikan kepada wanita hamil, anak-anak di bawah 4 tahun, penderita rheumatoid arthritis dan penderita lupus yang aktif.
Untuk malaria vivax dianjurkan untuk memakai meflokuin dengan dosis tunggal 15 mg/kg BB.
2) Malaria Falciparum
Obat antimalaria yang diberikan tergantung pada status resistensi Plasmodium
Falciparum di daerah tempat malaria itu didapat (Sutisna, 2004).
a. Daerah dengan Plasmodium Falciparum sensitif terhadap klorokuin
Klorokuin diminum per oral dengan dosis total 1.500 mg basa yang diberikan selama 3 hari, seperti pada malaria vivax dan spesies lainnya.
b. Daerah dengan Plasmodium Falciparum resesiten terhadap klorokuin
Malaria Falciparum akut yang resisten terhadap klorokuin tetapi tanpa komplikasi, diobati dengan obat kombinasi sulfa berkhasiat panjang (long acting) dan pirimetamin, yaitu: sulfadoksin 1.500 mg dan piritemanin 75 mg, yang diberikan sebagai dosis tunggal (Sutisna, 2004).
Dosis per oral kina untuk anak-anak adalah 10 mg/kg BB (kina sulfat) 3 kali sehari diberikan selama 3 – 7 hari. Dosis anak-anak >8 tahun untuk tetrasiklin adalah 20 mg/kg BB dibagi 4 dosis dalam sehari. Diberikan selama 5 – 7 hari hari, dan untuk
doksisiklin 2 mg/kg BB dibagi dua dosis dalam sehari, diberikan selama 7 hari. Dosis anak-anak untuk klindamisin adalah 20 – 40 mg/kg BB, dibagi menjadi tiga dosis dalam sehari, diberikan selama lima hari. Dosis meflokuin untuk anak-anak adalah 15 mg atau 25 mg/kg BB (Sutisna, 2004).
2.1.8.3 Cara pengobatan
Beberapa cara pengobatan penyakit malaria (Prabowo, 2004):
1. Pengobatan untuk mencegah (profilaksis) Pemberian obat antimalaria bertujuan untuk mencegah timbulnya infeksi atau gejala-gejala penyakit malaria.
2. Pengobatan terapeutik (kuratif)
Obat antimalaria digunakan untuk penyembuhan infeksi malaria yang telah ada, penanggulangan serangan malaria akut, serta pengobatan radikal.
3. Pengobatan untuk mencegah terjadinya penularan
Pengobatan bertujuan untuk mencegah infeksi nyamuk atau mempengaruhi perkembangan sporogoni pada nyamuk. 2.1.8.4 Program pengobatan penyakit malaria dari
pemerintah
Beberapa program pengobatan penyakit malaria dari pemerintah (Prabowo, 2004):
1. Pengobatan presumtif
Pengobatan ini dilakukan dengan cara penemuan penderita secara intensif, baik secara aktif dari rumah ke rumah maupun secara pasif di unit-unit pelayanan kesehatan yang ada. Tujuan pengobatan ini adalah untuk meringankan gejala malaria dan mencegah penularan selama penderita menunggu hasil pemeriksaan laboratorium darah. Kepada penderita demam yang tersangka malaria, diberikan pengobatan dosis tunggal dengan empat obat tablet Klorokuin ditambah tablet Primakuin.
2. Pengobatan supresif
Pengobatan ini diberikan pada semua penderita demam di daerah endemis malaria
yang berobat di unit-unit pelayanan kesehatan. Jika penderita tinggal di daerah yang diduga Plasmodium falciparum-nya telah resisten terhadap Klorokuin. Diberikan kombinasi empat tablet Klorokuin ditambah tiga tablet Primakuin secara dosis tunggal. Jika penderita tinggal di daerah yang Plasmodium falciparum-nya masih sensitif, hanya diberikan empat tablet Klorokuin secara dosis tunggal.
3. Pengobatan radikal
Pengobatan ini diberikan kepada penderita di daerah nonendemis dan penderita dari daerah endemis malaria yang akan berpergian ke daerah nonendemis malaria. Tujuannya, membasmi semua infeksi malaria dan mencegah timbulnya relaps. Kepada penderita diberikan pengobatan kombinasi Primakuin dan Klorokuin (jika Plasmodium falciparum masih sensitif) atau Sulfadoksin/Pirimetamin (jika Plasmodium falciparum telah resisten terhadap Klorokuin.
4. Pengobatan massal
Pengobatan massal diberikan kepada suatu kelompok penduduk tertentu didaerah yang endemis malaria. Sasaran pengobatan bisa seluruh penduduk atau kelompok penduduk tidak kebal (seperti bayi, anak balita, ibu hamil/menyusui, dan pendatang baru dari daerah yang nonendemis). Pengobatan diberikan dua minggu sekali, minimum dua kali. Dosis obat yang diberikan sama dengan dosis obat pada pengobatan supresif.
2.2 Perilaku Kesehatan
2.2.1 Pengertian Perilaku Kesehatan
Perilaku kesehatan adalah tanggapan seseorang terhadap rangsangan yang berkaitan dengan sakit dan penyakit, sistem pelayanan kesehatan, makanan, dan lingkungan. Respons atau reaksi organisme dapat berbentuk pasif (respons yang masih tertutup) dan aktif (respons terbuka tindakan yang nyata atau
practice/psychomotor) Contoh bentuk pasif
Rangsangan yang terkait dengan perilaku kesehatan terdiri dari empat unsur, yaitu; sakit dan penyakit, sistem pelayanan kesehatan, makanan, dan lingkungan.
2.2.2 Aspek-aspek Perilaku Kesehatan
Adapun aspek-aspek perilaku kesehatan adalah (Sunaryo, 2004):
2.2.2.1 Perilaku terhadap sakit dan penyakit
Perilaku tentang bagaimana seseorang menanggapi rasa sakit dan penyakit yang bersifat respons internal (berasal dari dalam dirinya) maupun eksternal (dari luar dirinya), baik respons pasif (pengetahuan, persepsi, dan sikap), maupun aktif (praktik) yang dilakukan sehubungan dengan sakit dan penyakit. Perilaku seseorang terhadap sakit dan penyakit sesuai dengan tingkat-tingkat pemberian pelayanan kesehatan yang menyeluruh atau sesuai dengan tingkat pencegahan penyakit yaitu:
1) Perilaku peningkatan dan pemeliharaan kesehatan (health promotion behavior) adalah perilaku peningkatan kesehatan, apabila seseorang dalam keadaan sehat, bahwa
kesehatan itu sangat dinamis dan relatif, maka dari itu orang yang sehatpun perlu diupayakan supaya mencapai tingkat kesehatan yang seoptimal mungkin. Sedangkan pemeliharaan kesehatan adalah perilaku atau usaha-usaha seseorang untuk memelihara atau menjaga kesehatan agar tidak sakit.
2) Perilaku pencegahan penyakit (health prevention behavior) adalah perilaku pencegahan penyakit agar tidak sakit. Misalnya tidur memakai kelambu untuk mencegah gigitan nyamuk malaria, imunisasi dan sebagainya, juga termasuk perilaku untuk tidak menularkan penyakit kepada orang lain.
3) Perilaku pencarian pengobatan kesehatan (health seeking behavior) adalah perilaku untuk melakukan atau mencari pengobatan, misalnya usaha-usaha mengobati sendiri penyakitnya atau mencari pengobatan ke fasilitas-fasilitas kesehatan modern (puskesmas, mantri, dokter praktek, RS dan sebagainya), maupun ke fasilitas kesehatan tradisional (dukun, sinshe, tabib dan paranormal).
4) Perilaku pemulihan kesehatan (health rehabilitation behavior) adalah perilaku yang berhubungan dengan usaha-usaha pemulihan kesehatan setelah sembuh dari suatu penyakit. Misalnya melakukan diet, mematuhi anjuran-anjuran dokter dalam rangka pemulihan kesehatannya.
2.2.2.2 Perilaku terhadap sistem pelayanan kesehatan Perilaku ini adalah respons individu terhadap sistem pelayanan kesehatan modern maupun tradisional, meliputi:
1. Respons terhadap fasilitas pelayanan kesehatan.
2. Respons terhadap cara pelayanan kesehatan. 3. Respons terhadap petugas kesehatan.
4. Respons terhadap pemberian obat-obatan. Respons tersebut terwujud dalam pengetahuan, persepsi, sikap, dan penggunaan fasilitas, petugas maupun penggunaan obat-obatan.
2.2.2.3 Perilaku terhadap makanan (nutrition behavior) Perilaku ini adalah respons individu terhadap makanan. Perilaku ini meliputi pengetahuan,
persepsi, sikap dan praktik terhadap makanan serta unsur-unsur yang terkandung di dalamnya (gizi, vitamin), dan pengelolaan makanan sehubungan kebutuhan tubuh kita.
2.2.2.4Perilaku terhadap lingkungan kesehatan (environmental behavior)
Perilaku ini adalah respons individu terhadap lingkungan sebagai determinant (faktor penentu) kesehatan manusia. Lingkup perilaku ini sesuai lingkup kesehatan lingkungan, yaitu:
1. Perilaku terhadap air bersih, meliputi manfaat dan penggunaan air bersih untuk kepentingan kesehatan
2. Perilaku sehubungan dengan pembuangan air kotor atau kotoran. Di sini menyangkut pula hygiene, pemeliharaan, teknik, dan penggunaannya.
3. Perilaku sehubungan dengan pembuangan limbah, baik limbah cair maupun padat. Dalam hal ini termasuk sistem pembuangan limbah yang tidak baik.
4. Perilaku sehubungan dengan rumah yang sehat. Rumah sehat menyangkut ventilasi, pencahayaaan, lantai, dan sebagainya.
5. Perilaku terhadap pembersihan sarang-sarang vektor.
2.2.3 Klasifikasi Perilaku Kesehatan
Klasifikasi perilaku yang berhubungan dengan kesehatan adalah (Sunaryo, 2004):
a. Perilaku kesehatan (health behavior), yaitu perilaku individu yang ada kaitannya dengan health promotion, health prevention, personal hygiene, memilih makanan dan sanitasi.
b. Perilaku sakit (illness behavior), yaitu semua aktivitas yang di lakukan oleh individu yang merasa sakit untuk mengenal keadaan kesehatan atau rasa sakitnya, pengetahuan dan kemampuan individu untuk mengenal penyakit, pengetahuan dan kemampuan individu tentang penyebab penyakit, dan usaha-usaha untuk mencegah penyakit.
c. Perilaku peran sakit (the sick role behavior), yaitu segala aktivitas individu yang sedang menderita sakit
mengenal/mengetahui fasilitas atau sasaran pelayanan penyembuhan penyakit yang layak, mengetahui hak (misalnya: hak memperoleh perawatan, dan pelayanan kesehatan).
2.2.4 Faktor-faktor yang Menyebabkan Perilaku Kesehatan Perilaku sakit adalah segala bentuk tindakan yang dilakukan oleh individu yang sedang sakit agar memperoleh kesembuhan. Perilaku sakit menurut Suchman adalah tindakan untuk menghilangkan rasa tidak enak atau rasa sakit sebagai akibat dari timbulnya gejala tertentu. Perilaku sehat adalah tindakan yang di lakukan individu untuk memelihara dan meningkatkan kesehatannya, termasuk pencegahan penyakit, perawatan kebersihan diri dan penjagaan kebugaran melalui olahraga dan makanan bergizi (Sunaryo, 2004). a. Penyebab perilaku sakit
Penyebab perilaku sakit itu sebagai berikut:
1. Di kenal dan dirasakannya tanda dan gejala yang menyimpang dari keadaan normal.
2. Anggapan adanya gejala serius yang dapat menimbulkan bahaya.
3. Gejala penyakit dirasakan akan menimbulkan dampak terhadap hubungan dengan keluarga, hubungan kerja, dan kegiatan kemasyarakatan. 4. Frekuensi dan persisten (terus-menerus, menetap)
tanda dan gejala yang dapat dilihat.
5. Kemungkinan individu untuk terserang penyakit. 6. Adanya informasi, pengetahuan, dan anggapan
budaya tentang penyakit.
7. Adanya kebutuhan untuk mengatasi gejala penyakit.
8. Tersedianya berbagai saran pelayanan kesehatan seperti fasilitas, tenaga, obat-obatan, biaya dan transportasi.
2.3 Masyarakat Desa Pondok
2.3.1 Kondisi Masyarakat di Desa Pondok 2.3.1.1 Kondisi Fisik
Kondisi fisik dilihat dari potensi prasarana dan sarana transportasi darat panjang jalan tanah yang baik 10 km, panjang jalan sirtu 12 km. Sedangkan prasarana dan sarana berupa alat komunikasi seperti telepon umum tidak ada karena untuk listrik sendiri belum ada di Desa Pondok
hanya beberapa anggota keluarga saja yang menggunakan generator. Anggota keluarga yang menggunakan lampu pelita sebanyak 185 keluarga (Pemerintah Kabupaten Sumba Tengah, 2010). 2.3.1.2 Kondisi Ekonomi
Adapun kondisi ekonomi warga di Desa Pondok adalah petani 817 orang, pegawai negri sipil 46 orang, pembantu rumah tangga 201 orang, pensiunan PNS 5 orang. Sedangkan jumlah pengangguran untuk warga di Desa Pondok yang berusia 18 - 56 tahun sebanyak 544 orang, penduduk usia 18 - 56 yang bekerja penuh 541 orang, penduduk usia 18-56 tahun yang cacat dan tidak bekerja sebanyak 3 orang. Selain itu dari segi sektor industri kecil dan kerajinan rumah tangga, montir 2 orang, tukang batu 5 orang, tukang kayu 12 orang, tukang rias 8 orang. Selanjutnya asset perumahan yaitu rumah menurut dinding, tembok 2 rumah, kayu 4 rumah, bambu 168 rumah. Menurut lantai, semen 2 rumah, kayu 5 rumah, tanah 167 rumah. Sedangkan rumah menurut atap, seng 26 rumah, daun ilalang 148 rumah (Pemerintah Kabupaten Sumba Tengah, 2010).
2.3.1.3 Kondisi Pendidikan
Tingkat pendidikan warga di Desa Pondok usia 3 - 6 yang belum masuk TK 143 orang, usia 7 – 18 tahun yang tidak pernah sekolah 1 orang, yang sekolah 183 orang, usia 18 – 56 tahun tidak pernah sekolah 2 orang, usia 18 – 56 tahun pernah SD tapi tidak tamat 17 orang, tamat SD/sederajat 567 orang, usia 12 – 56 tahun yang tidak tamat SLTP 63 orang, usia 18 – 56 tahun tidak lulus SLTA 25 orang, tamat SMP/sederajat 69 orang, tamat SMA/sederajat 28 orang, tamat D3/sederajat 2 orang, tamat s1 5 orang, tamat SLB A 9 orang, tamat SLB B 13 orang dengan jumlah keseluruhan 1.127 orang dengan tingkat pendidikannya masing-masing. Selain itu tingkat pendidikan aparat Desa Pondok yaitu kepala desa S 6 B, sekretaris desa D3, kepala urusan pemerintahan SMA, kepala urusan pembangunan SMA, kepala urusan umu SMP (Pemerintah Kabupaten Sumba Tengah, 2010).
2.3.1.4 Kondisi Kesehatan
Kondisi kesehatan untuk warga di Desa Pondok itu sendiri dimulai dari gangguan mental
dan cacat fisik tuna rungu 5 orang, tuna wicara 3 orang, tuna netra 4 orang, lumpuh 3 orang, sumbing 1 orang, cacat fisik 2 orang sedangkan cacat mental/gila 1 orang dan kebiasaan berobat bila sakit, menggunakan obat tradisional dari dukun pengobatan alternatif. Selain itu dari segi perilaku hidup bersih dan sehat jumlah keluarga yang memiliki WC yang kurang sesuai standar kesehatan adalah 238 keluarga dan kebiasaan pola makan penduduk 1 - 2 kali sehari. Adapun perkembangan sarana dan prasarana kesehatan warga Desa Pondok yaitu dengan jumlah posyandu berdasarkan hasil penelitian dokumen adalah 3 unit, jumlah kader posyandu aktif 15 orang, jumlah pembina posyandu 3 orang. Sedangkan tempat persalinan rumah bersalin 1 unit, tempat persalinan polindes 1 unit. Selanjutnya pertolongan persalinan oleh dokter 4 orang, oleh bidan 2 orang, oleh perawat 2 orang, dan ditolong oleh dukun bersalin 3 orang.
Cakupan imunisasi untuk bayi berusia 2 bulan yaitu 4 orang, bayi 2 bulan imunisasi DPT-1, BCG, Polio-1 yaitu 3 orang, usia 3 bulan 3 orang,
dan bayi 3 bulan yang imunisasi DPT-2 dan Polio-2 yaitu 2 orang (Pemerintah Kabupaten Sumba Tengah, 2010).
2.3.2 Malaria pada Masyarakat di Desa Pondok
Saat ini, malaria di Desa Pondok sudah mulai menurun. Tidak hanya malaria saja tetapi ada juga filaria. Malaria pada Masyarakat di Desa Pondok untuk tahun 2008 – 2009 meningkat dengan cepat yaitu 684 orang menjadi 1.029 orang. Sedangkan jumlah penderita malaria pada tahun 2011 belum diketahui jumlahnya secara pasti karena belum ada data jumlah penderita malaria setiap bulan. Kondisi lingkungan tempat tinggal warga Desa Pondok sangat memicu tingginya angka kejadian malaria. Karena sekitar rumah warga berada diantara hutan, sungai dan tidak jauh dari persawahan. Selain itu kurangnya pengetahuan masyarakat juga mempengaruhi tingginya malaria. Karena dilihat dari tingkat pendidikan di Desa Pondok masih rendah. Kurangnya kesadaran dari warga untuk menjaga kebersihan lingkungan.
2.4 Perilaku Kesehatan terhadap Malaria pada Masyarakat di Desa Pondok
Munculnya tanggapan seseorang dalam menanggapi rasa sakit dan penyakit dipengaruhi oleh beberapa faktor yaitu respons internal (berasal dari dalam diri) maupun eksternal (dari luar dirinya), respon pasif (pengetahuan, persepsi dan sikap), maupun aktif (praktik) yang dilakukan sehubungan dengan sakit dan penyakit (Sunaryo, 2004). Faktor internal seperti dari dalam diri, intelegensia, minat, kondisi fisik sedangkan faktor eksternal faktor dari luar diri misalnya, keluarga, masyarakat, sarana. Pengetahuan merupakan hasil dari tahu, dan ini terjadi setelah seseorang melakukan penginderaan terhadap suatu objek tertentu. Sikap merupakan reaksi atau respon yang masih tertutup dari seseorang terhadap suatu stimulus atau objek. Praktik atau tindakan diperlukan faktor pendukung atau suatu kondisi yang memungkinkan antara lain fasilitas dan faktor dukungan (support). (Bloom, 2009 dalam Notoatmodjo, 2003).
Perilaku kesehatan adalah suatu respon seseorang atau organisme terhadap stimulus atau objek yang berkaitan dengan sakit atau penyakit, sistem pelayanan kesehatan, makanan dan minuman serta lingkungan. (Dinas Kesehatan Polewali Mandar, 2008).
Perilaku peningkatan dan pemeliharaan kesehatan (health promotion behavior) adalah perilaku peningkatan kesehatan, apabila seseorang dalam keadaan sehat, bahwa kesehatan itu sangat dinamis dan relatif, maka dari itu orang yang sehatpun perlu diupayakan supaya mencapai tingkat kesehatan yang seoptimal mungkin. Sedangkan pemeliharaan kesehatan adalah perilaku atau usaha-usaha seseorang untuk memelihara atau menjaga kesehatan agar tidak sakit. Upaya-upaya yang dilakukan dalam meningkatkan dan memelihara kesehatan seperti makan-makanan bergizi, olahraga dan sebagainya (Sunaryo, 2004).
Perilaku pencegahan penyakit (health prevention behavior) adalah perilaku pencegahan penyakit agar tidak sakit, misalnya tidur memakai kelambu untuk mencegah gigitan nyamuk malaria, imunisasi dan sebagainya, juga termasuk perilaku untuk tidak menularkan penyakit kepada orang lain. Perilaku pencegahan penyakit (health prevention) adalah respon untuk melakukan pencegahan penyakit dan upaya mempertahankan dan meningkatkan kesehatannya/segala tindakan secara medis direkomendasikan, dilakukan secara sukarela oleh seseorang yang percaya dirinya sehat dan bermaksud untuk mencegah penyakit atau ketidakmampuan atau untuk mendeteksi penyakit yang tidak tampak nyata
(asimptomatik). Pada proses pencegahan dapat dilakukan dalam dua bentuk medis dan non medis. Contoh pencegahan secara medis yaitu imunisasi, makan makanan bergizi yang mengandung kebutuhan tubuh. Contoh pencegahan Non-Medis yaitu olahraga teratur, tidak merokok, tidak minum minuman keras dan alkohol, istirahat yang cukup. Selain itu perilaku dan gaya hidup yang positif bagi kesehatan (misalnya, adaptasi dengan lingkungan) (Notoatmodjo, Soekidjo, 2010).
Perilaku pencarian dan penggunaan sistem atau fasilitas pelayanan kesehatan, atau sering disebut perilaku pencarian pengobatan (health seeking behavior). Perilaku ini adalah menyangkut upaya atau tindakan seseorang pada saat menderita penyakit atau kecelakaan. Tindakan atau perilaku ini dimulai dari mengobati sendiri (self treatment) sampai mencari pengobatan ke luar negeri (Notoatmodjo, Soekidjo, 2003).
Menurut Sunaryo, 2004 perilaku pencarian pengobatan kesehatan (health seeking behavior) juga merupakan perilaku untuk melakukan atau mencari pengobatan, misalnya usaha-usaha mengobati sendiri penyakitnya atau mencari pengobatan ke fasilitas-fasilitas kesehatan modern (Puskesmas, mantri, dokter praktek, RS dan sebagainya), maupun ke fasilitas kesehatan tradisional (dukun, sinshe, tabib dan paranormal). Seseorang ketika ia menderita sakit akan mencari pengobatan
untuk mencegah dan mengobati penyakit dideritanya, baik dengan cara medis ataupun nonmedis. Sehingga dengan cara tersebut akan membantu seseorang untuk sembuh dari penyakitnya.
Setelah sembuh dari sakit seseorang akan berusaha untuk menjaga kesehatan agar tetap sehat dan terhindar dari penyakit. Oleh karena itu, seseorang akan memperhatikan dan melakukan upaya-upaya yang berhubungan dengan perilaku pemulihan kesehatan (health rehabilitation behavior) yaitu perilaku yang berhubungan dengan usaha-usaha pemulihan kesehatan setelah sembuh dari suatu penyakit. Misalnya melakukan diet, mematuhi anjuran-anjuran dokter dalam rangka pemulihan kesehatannya. Hal-hal tersebut dilakukan agar tehindar dari penyakit (Sunaryo, 2004).