BAB 2
TINJAUAN PUSTAKA
2.1. Anatomi Kelenjar Tiroid
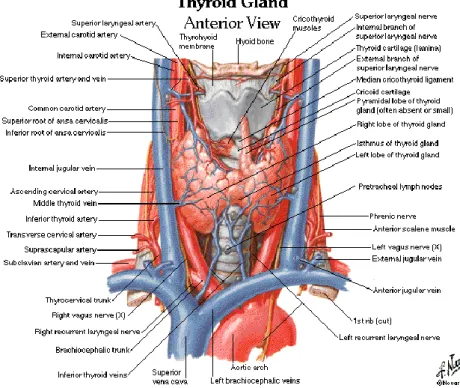
Tiroid berbentuk perisai segi empat. Kelenjar tiroid merupakan organ yang bentuknya seperti kupu-kupu. Kelenjar tiroid terdiri atas dua lobus yang berada di sisi lateral trakea. Setiap lobusnya memiliki panjang 4 cm dan ketebalan 2 cm yang dihubungkan oleh jaringan ikat tipis yang dinamakan isthmus. Berat kelenjar tiroid mencapai 20 gram, dan merupakan salah satu kelenjar endokrin terbesar di dalam tubuh yang menerima aliran darah yang banyak dari arteri tiroid superior dan arteri tiroid inferior (Whitehead, 2001).
Gambar 2.1. Anatomi Kelenjar Tiroid
Kelenjar tiroid di leher setentang vertebra servikalis 5 sampai torakalis 1, terdiri dari lobus kiri dan kanan yang dihubungkan oleh ismus. Setiap lobus berbentuk seperti buah pir, dengan basis di bawah cincin trakea 5 atau 6. Kelenjar tiroid mempunyai panjang lebih kurang 5 cm, lebar 3 cm, dan dalam keadaan normal kelenjar tiroid pada orang dewasa beratnya antara 10-20 gram (Cady & Rossy, 1998).
2.2. Fisiologi Hormon Tiroid
Hormon tiroid mempengaruhi pertumbuhan dan perkembangan, konsumsi oksigen dan pembentukkan panas, fungsi saraf dan metabolisme lemak, karbohidrat, protein, asam nukleat, vitamin, serta ion anorganik, dan sangat mempengaruhi kerja hormon lain. Hormon bebas menembus membran sel dan berikatan dengan reseptor inti khusus. T3 merupakan suatu hormon aktif dan berikatan dengan reseptor inti dengan afinitas 10 kali lipat dari T4. T3 juga berikatan dengan reseptor pada membran plasma dan reseptor membran-dalam mitokondria. Efek utama hormon tiroid mungkin diperantarai melalui reseptor T3 inti. Pengikatan reseptor T3 akan merangsang transkripsi gen sehingga terjadi pengaturan sintesis RNA messenger dan protein yang memperantarai efek hormon tiroid pada berbagai jaringan (Nelson, 2000).
Reseptor inti hormon tiroid merupakan anggota super famili reseptor asam retinoat-hormon steroid. Pada manusia, terdapat dua gen yang mengkode reseptor inti hormon tiroid yaitu satu pada kromosom 3 yang ditandai sebagai beta dan satu lagi pada kromosom 17 yang ditandai sebagai alfa. Setiap gen ditranslasikan menjadi beberapa spesies mRNA, yang kepentingannya masih belum jelas (Nelson, 2000).
Berbagai fungsi jaringan dan sel dirangsang secara spesifik melalui berbagai pola aktivasi genom serta sintesis protein dan sintesis reseptor untuk menimbulkan berbagai kerja fisiologis hormon tiroid. Di samping kalorigenesis, hal ini mencakup stimulasi transpor air dan ion, percepatan penggantian substrat, metabolisme asam amino, lipid, serta stimulasi pertumbuhan dan perkembangan
berbagai jaringan pada masa kritis (termasuk sistem saraf dan rangka tulang). Terdapat bukti kuat yang menunjukkan bahwa efek pertumbuhan dan perkembangan mungkin diperantarai oleh stimulasi hormon tiroid yang terjadi pada sintesis faktor pertumbuhan dan produksi reseptor faktor pertumbuhan (Nelson, 2000).
Salah satu efek hormon tiroid yang menarik adalah efek menguatkan kerja katekolamin. Peningkatan efek katekolamin merupakan manifestasi yang menonjol pada keadaan hipertiroid. Efek-efek ini diperantarai oleh meningkatnya pengikatan reseptor beta adrenergik dan oleh ketanggapan pascareseptor (Nelson, 2000).
2.3. Hipotiroid kongenital
2.3.1. Definisi hipotiroid kongenital
Kretinisme adalah suatu istilah kuno yang telah lama digunakan di Eropa untuk menggambarkan suatu bentuk keterbelakangan dan kekerdilan yang lazim terjadi di daerah gondok endemis. Istilah kretinisme tetap digunakan untuk mencirikan gondok kongenital endemis, tetapi istilah hipotiroid kongenital sekarang lebih digunakan di daerah nonendemis (Rudolph, 2007). Hipotiroid kongenital secara tersendiri didefinisikan sebagai defisiensi hormon tiroid yang sudah ada sejak lahir (Rastogi dan LaFranchi, 2010).
2.3.2. Epidemiologi
Prevalensi hipotiroid kongenital telah ditemukan adalah 1 dalam 4.000 bayi di seluruh dunia, lebih rendah pada Negro Amerika (1 dalam 20.000) dan lebih tinggi pada keturunan Spanyol dan Amerika Asli (1 dalam 2000) (Nelson, 2000).
Tabel 2.1. Insidens Hipotiroid Kongenital di New York State Demografi Insidens Jenis kelamin: Laki-laki Perempuan 1 : 1763 1 : 1601 Etnis : Putih Hitam Asia Spanyol 1 : 1815 1 : 1902 1 : 1016 1 : 1559
Berat badan lahir: < 1500 g 1500-2500 g > 2500 g 1 : 1396 1 : 851 1 : 1843 Jumlah kelahiran: Satu Kembar Multipel 1 : 1765 1 : 876 1 : 575 Umur ibu: < 20 tahun 20-29 tahun 30-39 tahun > 39 tahun 1 : 1703 1 : 1608 1 : 1677 1 : 1328 Sumber: Rastogi dan LaFranchi, 2010
2.3.3. Etiologi
Tabel 2.2. Penyebab Hipotiroid Kongenital
Hipotiroid permanen Hipotiroid transien
Disgenesis a. Aplasia b. Hipoplasia c. Ektopik Drug induced a. PTU b. Methimazole c. Yodium Dihormogenesis
a. Tidak responsif terhadap TSH b. Defek trapping yodium c. Defek pada tiroglobulin d. Defisiensi iodotirosine
deiodinase
Defisiensi yodium
Maternal antibody induced Idiopatik
Hipotiroid sentral
a. Anomali hipofisis-hipotalamus b. Panhipopituitarisme
c. Defisiensi TSH terisolasi
Sumber: Huang SA dalam Lifshitz F., 2007
A. Hipotiroid primer permanen 1. Disgenesis kelenjar tiroid
Aplasia, hipoplasia, dan kelenjar tiroid ektopik termasuk dalam disgenesis kelenjar tiroid. Disgenesis kelenjar tiroid merupakan penyebab tersering hipotiroid kongenital, meliputi 80% kasus dan dua pertiga di antaranya disebabkan oleh kelenjar tiroid ektopik. Hipoplasia tiroid dapat disebabkan oleh beberapa defek genetik, termasuk mutasi pada TSH subunit beta, reseptor TSH, dan faktor transkipsi PAX8.
2. Dishormogenesis
Dishormogenesis meliputi kelainan proses sintesis, sekresi, dan utilisasi hormon tiroid sejak lahir. Dishormogenesis disebabkan oleh defisiensi enzim yang diperlukan dalam sintesis hormon tiroid. Kelainan ini diturunkan secara autosomal resesif. Kelainan ini mencakup 10% kasus hipotiroid kongenital.
Kelainan ini dapat terjadi karena: 1) Kelainan reseptor TSH
Kelainan ini jarang terjadi. Disebabkan oleh kegagalan fungsi reseptor TSH pada membran sel tiroid atau kegagalan sistem adenilat siklase untuk mengaktifkan reseptor TSH yang sebetulnya normal.
2) Kegagalan menangkap yodium
Kelainan ini jarang terjadi dan disebabkan oleh kegagalan fungsi pompa yodium untuk memompa yodida konsentrat menembus membran sel tiroid.
3) Kelainan organik
Merupakan yang paling sering dijumpai dan disebabkan oleh defisiensi enzim tiroid peroksidase menyebabkan yodida tidak dapat dioksidasi sehingga tidak dapat meningkatkan diri pada tiroksin di dalam tiroglobulin.
4) Defek coupling
Jarang terjadi dan disebabkan oleh kegagalan enzimatik untuk menggabungkan MIT dan DIT menjadi T3 araupun DIT dan DIT menjadi T4.
5) Kelainan deiodinasi
Kegagalan ini menyebabkan MIT dan DIT tidak dapat melepaskan yodotirosin, sehingga “recycling” yodium terhambat.
6) Produksi tiroglobulin abnormal
Kelainan ini menyebabkan tiroglobulin tidak dapat melepaskan T3 dan T4 ke dalam sirkulasi darah.
7) Kegagalan sekresi hormon tiroid
Pada keadaan ini terjadi kegagalan enzim proteolitik untuk memecah ikatan tiroglobulin-T4 sebelum dilepaskan ke dalam sirkulasi.
8) Kelainan reseptor hormon tiroid perifer
Kelainan ini diturunkan secara autosomal dominan. Terjadi akibat gagalnya ikatan hormon tiroid dengan reseptor di inti sel jaringan target sehingga hormon tiroid tidak dapat berfungsi.
3. Ibu mendapat pengobatan yodium radioaktif
Preparat yodium radioaktif yang diberikan pada ibu dengan kanker tiroid atau penyakit Frave setelah usia gestasi 10 minggu melewati plasenta, selanjutnya ditangkap oleh tiroid janin sehingga mengakibatkan “ablasio tiroid”. Kelainan ini juga dapat mengakibatkan stenosis trakea dan hipoparatiroid.
B. Hipotiroid primer transien
1. Ibu dengan penyakit Graves atau mengonsumsi bahan goitrogenik
Obat golongan tiurasil yang dapat digunakan untuk mengobati penyakit Graves dapat melewati plasenta sehingga menghambat produksi hormon tiroid janin. Propiltiourasil (PTU) 200-400 mg/hari yang diberikan pada ibu dapat mengakibatan hipotiroid kongenital transien yang akan menghilang jika PTU sudah dimetabolisme dan diekskresi oleh bayi.
2. Defisiensi yodium pada ibu atau paparan yodium pada janin atau bayi baru lahir
Di daerah endemik goiter, hampir dapat dipastikan bahwa defisiensi yodium merupakan penyebab utama terjadinya goiter dan hipotiroid. Pemakaian yodium berlebihan pada ibu hamil seperti penggunaan antiseptik yodium pada mulut rahim saat ruptur kulit ketuban antepartum, ataupun antiseptik topikal pada neonatus dapat menyebabkan terjadinya hipotiroid primer pada neonatus.
3. Transfer antibodi antitiroid dari ibu
Terdapat laporan tentang tiroiditis neonatal yang berkaitan dengan antibodi antitiroid ibu yang menembus sawar plasenta. Kondisi ini membaik bersamaan dengan menghilangnya antibodi IgG pada bayi. TSH binding inhibitor immunoglobulin dari ibu mampu menembus plasenta yang selanjutnya menyebabkan hipotiroid transien.
4. Idiopatik
Bila hipotiroid transien tidak cocok dengan kategori yang telah disebutkan di atas, maka dapat dimasukkan dalam kelompok ini. Etiologi pasti belum diketahui, namun beberapa kasus diduga akibat adanya kelainan pada mekanisme umpan balik aksis hipotalamus-hipofisis-tiroid.
C. Hipotiroid sekunder menetap
Kelainan ini merupakan 5% dari kasus hipotiroid kongenital. Penyebabnya antara lain:
a. Kelainan kongenital perkembangan otak tengah b. Aplasia hipofisis kongenital
c. Idiopatik
D. Hipotiroid sekunder transien
Bayi dengan kadar T4 total, T4 bebas, dan TSH normal rendah masih mungkin mengalami hipotiroid sementara. Keadaan ini sering dijumpai pada bayi prematur karena imaturitas organ dianggap sebagai dasar kelainan ini, yaitu imaturitas aksis hipotalamus-hipofisis. Hipotiroid pada bayi prematur sulit dibedakan dengan bentuk yang terjadi akibat penyakit nontiroid. (Batubara, Tridjaja, dan Pulungan, 2010).
2.3.4. Patogenesis
Hipotiroid dapat terjadi melalui beberapa jalur berikut : a. Jalur 1
Agenesis tiroid dan keadaaan lain yang sejenis menyebabkan sintesis dan sekresi hormon tiroid menurun sehingga terjadi hipotiroid primer dengan peningkatan kadar TSH tanpa adanya struma.
b. Jalur 2
Defisiensi yodium berat menyebabkan sintesis dan sekresi hormon tiroid menurun sehingga hipofisis mensekresi TSH lebih banyak untuk memacu
kelenjar tiroid mensintesis dan mensekresi hormon tiroid agar sesuai dengan kebutuhan. Akibatnya, kadar TSH meningkat dan kelenjar tiroid membesar (stadium kompensasi). Walaupun pada stadium ini terdapat struma difusa dan peningkatan kadar TSH, tetapi kadar hormon tiroid tetap normal. Bila kompensasi ini gagal, maka akan terjadi stadium dekompensasi, yaitu terdapatnya struma difusa, peningkatan kadar TSH, dan kadar hormon tiroid rendah.
c. Jalur 3
Semua hal yang terjadi pada kelenjar tiroid dapat mengganggu atau menurunkan sintesis hormon tiroid (bahan/obat goitrogenik, tiroiditis, pascatiroidektomi, pascaterapi dengan yodium radioaktif, dan adanya kelainan enzim dalam jalur sintesis hormon tiroid) disebut dishormogenesis yang mengakibatkan sekresi hormon tiroid menurun sehingga terjadi hipotiroid dengan kadar TSH tinggi, dengan atau tanpa struma tergantung pada penyebabnya.
d. Jalur 4a
Semua keadaan yang menyebabkan penurunan kadar TSH akibat kelainan hipofisis akan mengakibatkan hipotiroid tanpa struma dengan kadar TSH sangat rendah atau tidak terukur.
e. Jalur 4b
Semua kelainan hipotalamus yang menyebabkan sekresi TSH menurun akan menimbulkan hipotiroid dengar kadar TSH rendah dan tanpa struma (Batubara, Tridjaja, dan Pulungan, 2010).
2.3.5. Diagnosis
2.3.5.1. Manifestasi Klinis
Bayi dengan hipotiroid kongenital dilahirkan dengan sedikit atau tanpa bukti klinis defisiensi hormon tiroid. Dengan demikian, deteksi yang didasarkan pada tanda dan gejala biasanya akan terlambat 6-12 minggu atau lebih. Tanda klasik meliputi wajah yang khas, lidah yang besar dan menonjol keluar, serta retardasi pertumbuhan dan perkembangan berkembang secara progresif selama
beberapa bulan pertama. Meskipun banyak tanda dan gejala hipotiroid tidak ditemukan atau tidak jelas pada bayi baru lahir, diagnosisnya harus dipertimbangkan pada setiap bayi yang memperlihatkan ikterus berkepanjangan, hipotermia ringan, pembesaran fontanela posterior (lebih besar dari 1 cm), kegagalan untuk menyusu dengan baik, atau gawat napas saat pemberian makan.
Tabel 2.3. Gejala dan Tanda Hipotiroid Kongenital Berdasarkan Kategori Umur Umur (bln) 1-3 4-6 7-24 Gejala Konstipasi 65 48 59 Masalah makan 60 61 35 Letargi 55 48 31
Respiratorik (tanda dan gejala) 30 13 1
Tanda
Hernia umbilikalis 68 65 44
Lidah membesar dan menonjol 65 91 100
Fasialis 25 91 100
Ikterus neonatal 28 17 15
Tangisan parau 23 30 21
Sumber : Rudolph, 2007
Wajah klasik pada bayi yang lebih tua menunjukkan penumpukan miksedema pada jaringan subkutan dan lidah. Lidah yang menebal tersebut akan menonjol keluar, sehingga bayi makin lama akan sulit menyusu dan mengalami sekret saliva. Tangisannya parau akibat miksedema pada pita suara. Hipotiroid yang berkepanjangan menimbulkan hipotonia muskular yang nyata serta ketumpulan mental, hipotermi, hernia umbilikalis, potbelly, konstipasi, bradikardi, dan melemahnya tekanan nadi (Rudolph, 2007).
2.3.5.2. Pemeriksaan Laboratorium
Pemeriksaan rutin untuk menegakkan diagnosis hipotiroid adalah serum T4 bebas, T3 total, TSH, dan T3 uptake. Pemeriksaan penunjang berupa pemeriksaan darah untuk mengetahui kadar T4 bebas, TSH, T4 total, T3RU, TBG
dan bila diperlukan untuk antibodi antitiroid, tiroglobulin, dan alfafetoprotein, pemeriksaan urin hanya dilakukan jika terdapat riwayat pemakaian atau paparan yodium berlebihan baik pranatal maupun pascanatal, atau tinggal di daerah endemik. Pemeriksaan ini bermanfaat untuk menegakkan diagnosis etiologi hipotiroid kongenital transien (Batubara, Tridjaja, dan Pulungan, 2010).
Interpretasi hasil pemeriksaan laboratorium:
a. Kadar T4 bebas yang rendah dan meningkatnya kadar TSH mengkonfirmasi diagnosis hipotiroid primer sedangkan kadar T4 bebas rendah dengan kadar TSH yang rendah pula mengarahkan pada diagnosis hipotiroid sekunder atau tersier.
b. Pada hipotiroid kompensata, awalnya kadar T4 normal/rendah dan TSH meninggi, selanjutnya kadar T4 normal dan TSH meninggi.
c. Pada hipotiroid transien kadar T4 mula-mula rendah dan TSH tinggi kemudian pada pemeriksaan selanjutnya kadar T4 dan TSH normal.
d. Pada defisiensi TBG, mula-mula kadar T4 rendah dan TSH normal, selanjutnya kadar T4 rendah, T3RU meningkat, dan TSH normal. Untuk konfirmasi diagnosis, dapat diperiksa kadar T4 bebas atau kadar TBG yang memberikan hasil kadar T4 bebas normal dan kadar TBG rendah.
e. Seperti yang telah diterangkan di atas, interpretasi hasil skrining maupun pemeriksaan lain sulit dilakukan pada bayi prematur atau yang mengalami penyakit nontiroid. Pada bayi tersebut sering dijumpai kadar T4 dan T3 rendah sedangkan kadar TSH normal.
f. Pada tiroiditis, pengukuran kadar antibodi antitiroid (termasuk anti-tiroglobulin antibodi dan anti-mikrosomal antibodi) dapat membantu menegakkan diagnosis pada bayi dengan riwayat tiroiditis familial. Dapat dilakukan pula pengukuran TSH binding inhibitor immunoglobulin.
g. Pengukuran tiroglobulin. Kadar tiroglobulin serum secara tidak langsung dapat membantu menegakkan diagnosis etiologi hipotiroid kongenital.
h. Hipotiroid dapat menyebabkan peningkatan kadar kolesterol dan kreatinin fosfokinase darah, serta menyebabkan hiponatremia akibat peningkatan
sekresi hormon antidiuretik (Batubara, Tridjaja, dan Pulungan, 2010).
2.3.5.3. Pemeriksaan radiologis
Pemeriksaan radiologis berupa skintigrafi kelenjar tiroid dan penilaian umur tulang. Sampai saat ini skintigrafi kelenjar tiroid masih merupakan cara terbaik untuk menentukan etiologi hipotiroid kongenital. Pada aplasia kelenjar tiroid, kelainan reseptor TSH, atau defek ambilan tidak terlihat ambilan zat radioaktif sehingga tidak terlihat bayangan kelenjar pada hasil skintigrafi. (Batubara, Tridjaja, dan Pulungan, 2010).
Jika pada hasil skintigrafi terlihat kelenjar hipoplastik atau ektopik, hal ini menunjukkan bahwa kelenjar masih mempunyai kemampuan mensekresi hormon tiroid. Bila terlihat kelenjar tiroid besar dengan ambilan zat radioaktif tinggi, maka ini mungkin merupakan “thiouracilinduced goiter” atau kelainan bawaan lainnya. Penilaian umur tulang dengan foto rontgen tangan kiri dapat digunaan untuk mengetahui berapa lama pasien sudah mengalami hipotiroid (Batubara, Tridjaja, dan Pulungan, 2010).
Tabel 2.4. Gambaran Radiologis pada Kasus Hipotiroid Kongenital
Kelainan tiroid Ambilan Skintigrafi
Aplasia Tidak ada Kelenjar tidak ada
Hipoplasia Rendah Kecil, lokasi normal
Kelenjar ektopik Rendah Kecil, lokasi abnormal Dishormogenesis
Defek trapping Defek oranifikasi
Rendah Kelenjar besar
Tinggi Kelenjar besar
Paparan zat goitrogen Normal-rendah Kelenjar besar Sumber : Batubara, Tridjaja, dan Pulungan, 2010
2.3.6. Penatalaksanaan
Pengobatan hipotiroid membutuhkan hormon tiroid eksogen. Na-L-tiroksin merupakan obat terpilih karena potensinya yang seragam dan penyerapannya yang baik. Pedoman terbaik bagi terapi yang adekuat. Pedoman
terbaik bagi terapi yang adekuat adalah pengukuran kadar T4 dan TSH dalam sirkulasi secara periodik. Anamnesis dan pemeriksaan fisik penting dalam pemantauan lanjutan, tetapi hipotiroid ringan atau hipertiroidisme tidak selalu dapat disingkirkan berdasarkan alasan klinis (Rudolph, 2007).
Jika menggunakan Na-L-tiroksin untuk pengobatan, dokter harus menyesuaikan T4 ke serum ke rentang normal atas (10-14µg/dl atau 130-180 nmol/L), yang pada saat itu kadar T3 serum harus normal (70-220 ng/dl atau 1,07-3,38 nmol/L). Pada pasien yang mendapatkan pengobatan adekuat, kadar TSH serum mungkin normal atau agak meningkat. Set-point umpan balik hormon tiroid pada bayi dengan hipotiroid kongenital tampaknya mengalami perubahan, sehingga konsentrasi TSH serum tetap sedikit tinggi pada penggantian T4 yang adekuat, dengan kadar T4 serum yang normal atau bahkan meningkat (Rudolph, 2007).
Dosis awal Na-L tiroksin yang lazim untuk bayi hipotiroid adalah 10-15 µg/kg/hari dan biasanya butuh waktu 3-4 minggu sebelum efek maksimal dari dosis konstan dapat diamati. Bayi yang memiliki kemungkinan hipotiroid sementara akibat obat goitrogenik maternal tidak perlu diobati, kecuali bila kadar T4 serum yang rendah dan kadar TSH yang tinggi menetap selama lebih dari 2 minggu. Terapi biasanya dapat dihentikan setelah 8-12 minggu (Rudolph, 2007).