SENOPATI BANTUL PERIODE OKTOBER-DESEMBER 2013 Christiana Putri Mahardika
118114063
INTISARI
Tuberkulosis (TB) adalah penyakit menular langsung yang disebabkan oleh kuman
Mycobacterium Tuberculosis. Pengobatan pasien TB terdiri dari Obat Anti Tuberkulosis
(OAT) dan obat lain yang penggunaannya dilakukan pada waktu bersamaan, sehingga terdapat kemungkinan terjadinya interaksi obat. Penelitian ini bertujuan untuk mengetahui karakteristik pasien, gambaran pola peresepan pasien, jumlah dan kategori signifikansi klinis interaksi obat pada peresepan pasien TB di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013. Penelitian ini termasuk jenis penelitian observasional deskriptif evaluatif dengan rancangan penelitian studi potong lintang yang bersifat retrospektif. Pengambilan data berdasarkan rekam medik pasien dan dikaji secara teoritis berdasarkan studi pustaka.
Terdapat 83 kasus pasien TB, dengan kasus terbanyak pada kelompok umur anak 0-14 tahun (79,5%), pasien perempuan (53%) dan pasien tuberkulosis kategori 1 (97,6%). Pada keseluruhan peresepan pasien menggunakan OAT golongan I lini pertama dengan jenis obat yang paling sering digunakan adalah isoniazid (31,1%), rifampicin (31,1%), dan pyrazinamid (31,1%). Kombinasi obat yang paling banyak digunakan adalah isoniazid, rifampicin, dan pyrazinamid (78,3%) dan rute pemberian obat yang paling banyak diberikan adalah secara per oral (99,7%). Pada penelitian ini, keseluruhan peresepan pasien mengalami interaksi obat dengan jenis interaksi terbanyak adalah interaksi farmakokinetik (66,%). Kategori signifikansi klinis interaksi obat pada peresepan pasien yang paling banyak adalah signifikan (6 kasus).
Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis. Therapy of TB patients consists of Anti-Tuberculosis Drugs (OAT) and other drug use is done at the same time, so there is the possibility of drug interactions. This research is aimed to investigate the characteristics of the patient, the overview patterns of tuberculosis patient prescription, to identify potential drug interactions and evaluate the clinical significance level of the drugs interaction of Tuberculosis Prescription in Outpatient Unit of Panembahan Senopati Hospital Bantul on October to December 2013. This research is a descriptive observational with cross-sectional retrospective study design.
There are 83 cases of TB patients, with most cases in the age group 0-14 years (79,5%), female patients (53%) and tuberculosis patient with category 1 (97.6%). In the overall patient prescription use OAT group I first line with the type most commonly used drugs are isoniazid (31.1%), rifampicin (31.1%), and pyrazinamid (31.1%). The most used of drugs combination are isoniazid, rifampicin, and pyrazinamid (78.3%) and the most route of administration drugs is per oral (99.7%). In this research, the overall prescribing patients have drug interactions with most types of interaction is pharmacokinetic interaction (66,7%). The most category clinical significance of drug interactions in patient prescriptions is significant (6 cases).
i
STUDI PUSTAKA INTERAKSI OBAT PADA PERESEPAN PASIEN TUBERKULOSIS DI INSTALASI RAWAT JALAN RSUD PANEMBAHAN
SENOPATI BANTUL PERIODE OKTOBER-DESEMBER 2013
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Farmasi
Oleh :
Christiana Putri Mahardika
NIM : 118114063
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
v
vi
“Itulah sebabnya kita berjerih payah dan berjuang, karena kita menaruh pengharapan kita kepada Allah yang hidup, Juruslamat semua manusia,
terutama mereka yang percaya”
1 Timotius 4:10
Kupersembahkan untuk: Yesus Kristus yang selalu ku andalkan Papi dan mami beserta keluarga yang selalu ada disaat senang maupun susah
vii
PRAKATA
Puji syukur kehadirat Tuhan Yang Maha Esa yang telah memberikan rahmat
dan karuniaNya, sehingga penulis dapat menyelesaikan penulisan skripsi yang
berjudul “Studi Pustaka Interaksi Obat Pada Peresepan Pasien Tuberkulosis Di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul Periode
Oktober-Desember 2013” sebagai salah satu syarat guna memperoleh gelar sarjana farmasi di
Fakultas Farmasi Sanata Dharma Yogyakarta. Proses penyusunan skripsi ini banyak
mendapat bantuan dan bimbingan dari berbagai pihak, sehingga penyusun ingin
mengucapkan terima kasih kepada:
1. Ibu Aris Widayati, M.Si., Apt sebagai Dekan Fakultas Farmasi Universitas Sanata
Dharma yang telah membimbing dan memberi arahan selama penulis menjadi
mahasiswa di Fakultas Farmasi Universitas Sanata Dharma
2. Direktur RSUD Panembahan Senopati Bantul Yogyakarta, dr I Wayan Sudana
yang telah memberikan izin penelitian kepada penulis
3. Ibu Aris Widayati, M.Si., Apt sebagai dosen pembimbing utama yang telah
membimbing selama proses penyusunan skripsi
4. Ibu Witri Susila Astuti, S.Si., Apt sebagai dosen pembimbing pendamping yang
telah membimbing selama proses penyusunan skripsi
5. Ibu Maria Wisnu Donowati M.Si., Apt dan Ibu Dita Maria Virginia M.Sc., Apt
selaku dosen penguji yang telah memberikan masukan, kritik, dan saran untuk
ix
DAFTAR ISI
HALAMAN JUDUL ... i
HALAMAN PERSETUJUAN PEMBIMBING ... ii
HALAMAN PENGESAHAN ... iii
PERNYATAAN KEASLIAN KARYA ... iv
PERNYATAAN PERSETUJUAN PUBLIKASI ... v
HALAMAN PERSEMBAHAN ... vi
1. Mycobacterium Tuberculosis ... 8
2. Etiologi ... 8
3. Patogenesis ... 10
x
5. Kategori pasien tuberkulosis ... 11
6. Diagnosis pasien tuberkulosis ... 12
B. Pengobatan Tuberkulosis ... 16
1. Prinsip pengobatan ... 16
2. Strategi pengobatan ... 17
C. Interaksi Obat ... 23
1. Jenis interaksi obat ... 24
2. Kategori signifikansi klinis interaksi obat ... 30
D. Keterangan Empiris ... 34
BAB III METODOLOGI PENELITIAN... 35
A. Jenis Dan Rancangan Penelitian ... 35
B. Variabel Dan Definisi Operasional ... 35
C. Subyek Dan Bahan Penelitian ... 37
D. Alat Atau Instrumen Penelitian ... 37
E. Tata Cara Penelitian ... 38
F. Tata Cara Analisis ... 39
G. Penyajian Hasil ... 41
H. Keterbatasan Penelitian ... 42
BAB IV HASIL DAN PEMBAHASAN ... 43
A. Karakteristik Pasien Tuberkulosis ... 43
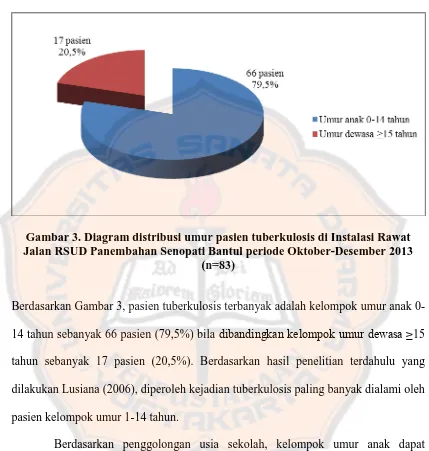
1. Umur pasien tuberkulosis ... 43
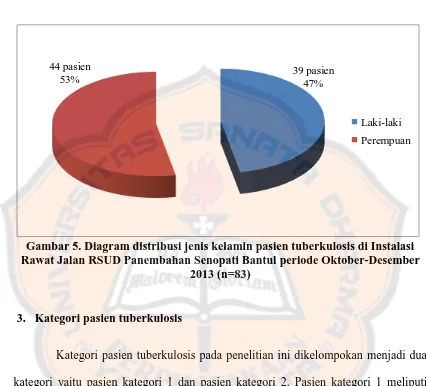
2. Jenis kelamin pasien tuberkulosis ... 46
3. Kategori pasien tuberkulosis ... 47
B. Gambaran Pola Peresepan Pada Pasien Tuberkulosis ... 49
1. Gambaran pola peresepan secara umum ... 49
2. Gambaran pola peresepan Obat Anti Tuberkulosis (OAT) pada pasien tuberkulosis ... 54
C. Studi Pustaka Interaksi Obat Pada Peresepan Pasien Tuberkulosis ... 61
xi
2. Proporsi interaksi obat antar Obat Anti Tuberkulosis (OAT) dan antara Obat
Anti Tuberkulosis (OAT) dengan obat lain pada peresepan pasien ... 63
3. Proporsi jenis interaksi obat pada peresepan pasien ... 65
4. Distribusi kategori signifikansi klinis interaksi obat pada peresepan pasien ... 67
5. Mekanisme dan efek interaksi obat antar Obat Anti Tuberkulosis (OAT) dan Dengan obat lain ... 71
D. Ringkasan Pembahasan ... 89
1. Karakteristik pasien tuberkulosis ... 89
2. Gambaran pola peresepan pada pasien tuberkulosis ... 90
3. Studi pustaka interaksi obat pada peresepan pasien tuberkulosis ... 91
BAB V KESIMPULAN DAN SARAN ... 93
A. Kesimpulan ... 93
B. Saran ... 93
DAFTAR PUSTAKA ... 95
LAMPIRAN ... 99
xii
DAFTAR TABEL
Tabel I. Sistem skoring gejala dan pemeriksaan penunjang tuberkulosis ... 14
Tabel II. Golongan Obat Anti Tuberkulosis (OAT) ... 19
Table III. Dosis OAT FDC pasien tuberkulosis kategori 1 ... 20
Tabel IV. Dosis OAT FDC pasien tuberkulosis kategori 2 ... 21
Tabel V. Dosis OAT pada anak ... 22
Tabel VI. Dosis OAT FDC sisipan ... 23
Tabel VII. Distribusi jumlah obat tiap peresepan pasien ... 51
Tabel VIII.Distribusi cara pemberian OAT dan obat lain pada peresepan pasien ... 53
Tabel IX. Distribusi jumlah OAT pada tiap peresepan pasien ... 56
Tabel X. Distribusi jenis OAT pada tiap peresepan ... 57
Tabel XI. Distribusi kombinasi OAT pada tiap peresepan ... 59
Tabel XII.Distribusi cara pemberian OAT pada tiap peresepan ... 60
Tabel XIII.Distribusi kategori signifikansi klinis interaksi obat pada peresepan ... 68
Tabel XIV. Mekanisme dan efek interaksi obat antar OAT ... 72
Tabel XV. Mekanisme dan efek interaksi obat antara OAT dengan obat lain ... 74
xiii
DAFTAR GAMBAR
Gambar 1. Alur diagnosis tuberkulosis pada dewasa... 13
Gambar 2. Alur tatalaksana pasien tuberkulosis anak ... 22
Gambar 3. Diagram distribusi umur pasien tuberkulosis ... 44
Gambar 4. Diagram distribusi kelompok umur anak pasien tuberkulosis ... 45
Gambar 5. Diagram distribusi jenis kelamin pasien ... 47
Gambar 6. Diagram distribusi ketegori pasien ... 48
Gambar 7. Diagram proporsi OAT dan obat lain ... 50
Gambar 8. Diagram persentase interaksi obat pada peresepan pasien ... 62
Gambar 9. Diagaram proporsi interaksi antar OAT dan antara OAT dengan obat lain pada peresepan pasien ... 64
Gambar 10.Diagram proporsi jenis interaksi obat pada peresepan pasien ... 65
Gambar 11.Diagram proporsi interaksi farmakokinetik ... 66
xiv
DAFTAR LAMPIRAN
Lampiran 1: Alat atau instrumen pengambilan data penelitian peresepan obat pada pasien tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013 ... 99
Lampiran 2: Data peresepan obat pada pasien tuberkulosis di Instalasi Rawat Jalan
RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013 ... 100
Lampiran 3: Surat izin penelitian di Instalasi Rawat Jalan RSUD Panembahan
xv
INTISARI
Tuberkulosis (TB) adalah penyakit menular langsung yang disebabkan oleh kuman Mycobacterium Tuberculosis. Pengobatan pasien TB terdiri dari Obat Anti Tuberkulosis (OAT) dan obat lain yang penggunaannya dilakukan pada waktu bersamaan, sehingga terdapat kemungkinan terjadinya interaksi obat. Penelitian ini bertujuan untuk mengetahui karakteristik pasien, gambaran pola peresepan pasien, jumlah dan kategori signifikansi klinis interaksi obat pada peresepan pasien TB di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013. Penelitian ini termasuk jenis penelitian observasional deskriptif evaluatif dengan rancangan penelitian studi potong lintang yang bersifat retrospektif. Pengambilan data berdasarkan rekam medik pasien dan dikaji secara teoritis berdasarkan studi pustaka.
Terdapat 83 kasus pasien TB, dengan kasus terbanyak pada kelompok umur anak 0-14 tahun (79,5%), pasien perempuan (53%) dan pasien tuberkulosis kategori 1 (97,6%). Pada keseluruhan peresepan pasien menggunakan OAT golongan I lini pertama dengan jenis obat yang paling sering digunakan adalah isoniazid (31,1%), rifampicin (31,1%), dan pyrazinamid (31,1%). Kombinasi obat yang paling banyak digunakan adalah isoniazid, rifampicin, dan pyrazinamid (78,3%) dan rute pemberian obat yang paling banyak diberikan adalah secara per oral (99,7%). Pada penelitian ini, keseluruhan peresepan pasien mengalami interaksi obat dengan jenis interaksi terbanyak adalah interaksi farmakokinetik (66,%). Kategori signifikansi klinis interaksi obat pada peresepan pasien yang paling banyak adalah signifikan (6 kasus).
xvi
ABSTRACT
Tuberculosis (TB) is an infectious disease caused by Mycobacterium tuberculosis. Therapy of TB patients consists of Anti-Tuberculosis Drugs (OAT) and other drug use is done at the same time, so there is the possibility of drug interactions. This research is aimed to investigate the characteristics of the patient, the overview patterns of tuberculosis patient prescription, to identify potential drug interactions and evaluate the clinical significance level of the drugs interaction of Tuberculosis Prescription in Outpatient Unit of Panembahan Senopati Hospital Bantul on October to December 2013. This research is a descriptive observational with cross-sectional retrospective study design.
There are 83 cases of TB patients, with most cases in the age group 0-14 years (79,5%), female patients (53%) and tuberculosis patient with category 1 (97.6%). In the overall patient prescription use OAT group I first line with the type most commonly used drugs are isoniazid (31.1%), rifampicin (31.1%), and pyrazinamid (31.1%). The most used of drugs combination are isoniazid, rifampicin, and pyrazinamid (78.3%) and the most route of administration drugs is per oral (99.7%). In this research, the overall prescribing patients have drug interactions with most types of interaction is pharmacokinetic interaction (66,7%). The most category clinical significance of drug interactions in patient prescriptions is significant (6 cases).
1
BAB I PENGANTAR
A. Latar Belakang
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh
kuman Mycobacterium Tuberculosis. Sebagian besar kuman Mycobacterium Tuberculosis
menyerang paru, namun juga dapat mengenai organ tubuh lainnya (Departemen
Kesehatan Republik Indonesia, 2007).
Diperkirakan sekitar sepertiga penduduk dunia pernah terinfeksi oleh
kuman Mycobacterium Tuberculosis. Pada tahun 1995, pernah terdapat 9 juta pasien
tuberkulosis baru dan 3 juta kematian akibat tuberkulosis yang terjadi di dunia.
Demikian juga pada kasus kematian wanita akibat tuberkolosis, diperkirakan
jumlahnya melebihi kematian karena kehamilan, persalinan ataupun nifas
(Departemen Kesehatan Republik Indonesia, 2007).
Di Indonesia, tuberkulosis merupakan salah satu masalah utama kesehatan
masyarakat. Jumlah pasien tuberkulosis di Indonesia merupakan ke-3 terbanyak di
dunia setelah India dan Cina dengan jumlah pasien sekitar 10% dari total jumlah
pasien tuberkulosis didunia (Departemen Kesehatan Republik Indonesia, 2007).
Pada tahun 2006, kasus baru tuberkulosis di Indonesia berjumlah >600.000 dan
sebagian besar diderita oleh masyarakat yang berada dalam usia produktif (15–55
tahun). Angka kematian karena tuberkulosis berjumlah sekitar 300 orang per hari
dan terjadi >100.000 kematian per tahun (Saptawati dkk, 2012). Kasus
Senopati Bantul. Dari data yang diambil pada tahun 2011 oleh Dinas Kesehatan
Kabupaten Bantul, di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul,
kasus tuberkulosis mencapai angka 2.098 kasus dan masuk dalam distribusi 10
besar penyakit di instalasi rawat jalan (Dinas Kesehatan Kabupaten Bantul, 2012).
Kuman Mycobacterium Tuberculosis dapat menyebabkan penyakit didasarkan pada
kemampuannya untuk memperbanyak diri di dalam sel-sel fagosit. Sumber
penularan Mycobacterium Tuberculosis yaitu melalui batuk atau bersin dari seseorang
dengan BTA (Basil Tahan Asam) positif. Kuman Mycobacterium Tuberculosis akan
tersebar di udara dalam bentuk droplet dan terhirup ke dalam saluran pernafasan.
Melalui saluran pernafasan kuman Mycobacterium Tuberculosis dapat menyebar dari
paru kebagian tubuh lainnya, melalui sistem peredaran darah, sistem saluran
limfe, saluran nafas, atau penyebaran langsung ke bagian-bagian tubuh lainnya
(Departemen Kesehatan Republik Indonesia, 2005).
Risiko terinfeksi tuberkulosis berasal dari faktor ekternal dan internal.
Faktor eksternal berasal dari faktor lingkungan yang tidak sehat serta pemukiman
padat dan kumuh. Sedangkan faktor internal berasal dari tubuh penderita itu
sendiri yang bisa disebabkan oleh terganggunya sistem kekebalan dalam tubuh,
kurang gizi, infeksi HIV/AIDS, pengobatan dengan immunosupresan dan lain
sebagainya (Departemen Kesehatan Republik Indonesia, 2005).
Interaksi obat adalah efek obat yang dihasilkan dari pemberian dua obat
atau lebih yang diberikan pada waktu bersamaan sehingga keefektifan atau
toksisitas suatu obat dapat berubah (Kumar dkk, 2011). Obat tuberkulosis terdiri
waktu bersamaan. Banyaknya jenis obat yang digunakan pada waktu bersamaan,
sangat potensial menyebabkan terjadinya interaksi obat. Berdasarkan penelitian
yang dilakukan Hasanmihardja dkk. (2007) pada pasien tuberkulosis paru anak
yang mendapat terapi kombinasi obat tuberkulosis paru rifampicin dan isoniazid,
terjadi interaksi obat yang signifikan secara klinis sebesar 157 pasien atau 87,71%
dari keseluruhan pasien anak yang terdiagnosa tuberkulosis paru di Instalasi
Rawat Jalan RSUD Prof. Dr. Margono Soekarjo Purwokerto pada tahun 2003
(Hasanmihardja dkk, 2007).
Farmasis sebagai salah satu komponen tenaga kesehatan memiliki
kewajiban berperan aktif dalam pemberantasan dan penanggulangan tuberkulosis.
Fokus farmasis pada penderita tuberkulosis adalah terapi yang digunakan selama
pengobatan tuberkulosis seperti penggunaan obat yang baik dan benar,
kemungkinan terjadinya interaksi atau kemungkinan efek samping yang timbul
pada obat tuberkulosis yang digunakan (Departemen Kesehatan Republik
Indonesia, 2005). Interaksi obat perlu diperhatikan karena dapat mempengaruhi
respon tubuh terhadap pengobatan yang dapat menimbulkan risiko terhadap
kesehatan pasien dan meyebabkan beban ekonomi pada perawatan kesehatan
pasien (Soherwardi, 2012).
Berdasarkan survei pada bulan November 2013 yang dilakukan peneliti,
di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul belum pernah
dilakukan penelitian serta dibutuhkannya kajian mengenai interaksi obat pada
peresepan pasien tuberkulosis oleh apoteker di rumah sakit. Sehingga, hasil
tersebut sebagai upaya pencegahan terjadinya interaksi obat pada pengobatan
pasien tuberkulosis.
Berdasarkan hal-hal tersebut maka penelitian “Studi Pustaka Interaksi
Obat Pada Peresepan Pasien Tuberkulosis di Instalasi Rawat Jalan RSUD
Panembahan Senopati Bantul periode Oktober-Desember 2013” perlu dilakukan.
1. Perumusan Masalah
Berdasarkan latar belakang yang telah dikemukakan di atas maka dapat
dirumuskan permasalahan seperti di bawah ini.
a. Seperti apa karakteristik pasien tuberkulosis di Instalasi Rawat Jalan
RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013
yang meliputi umur, jenis kelamin dan kategori pasien tuberkulosis?
b. Seperti apa gambaran umum pola peresepan pasien tuberkulosis di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode
Oktober-Desember 2013 meliputi jumlah, golongan, jenis, dan cara
pemberian obat?
c. Seperti apa interaksi obat yang terjadi, yang terdiri dari interaksi
farmakokinetik dan farmakodinamik pada peresepan pasien tuberkulosis
yang meliputi persentase jumlah interaksi, proporsi interaksi obat antar
Obat Anti Tuberkulosis (OAT) dan antara OAT dengan obat lain dan
persentase jenis interaksi obat yang dikaji berdasarkan studi pustaka?
d. Seperti apa kategori signifikansi klinis interaksi obat yang terjadi pada
Senopati Bantul Periode Oktober-Desember 2013 berdasarkan studi
pustaka?
2. Keaslian Penelitian
Terdapat beberapa penelitian mengenai tuberkulosis yang pernah
dilakukan sebelumnya sejauh penelusuran penulis. Penelitian Lusiana (2007)
dengan penelitian “Penatalaksanaan Penyakit Tuberkulosis Paru Di Puskesmas
Temanggung Periode Januari-Desember 2005”. Pada penelitian tersebut penderita
tuberkulosis terbanyak adalah usia anak dari 0-14 tahun dan jenis kelamin
terbanyak adalah laki-laki. Penelitian Utomowati (2007) dengan penelitian
“Kerasionalan Pengobatan Pada Tuberkulosis Paru Pada Pasien Dewasa Di
Instalasi Rawat Jalan RS Bethesda Yogyakarta 2005”. Pada penelitian tersebut
gambaran penggunaan Obat Anti Tuberkulosis (OAT) menggunakan
OAT-kombipak dan OAT-FDC. Penelitian Hasanmihardja (2007) dengan penelitian
“Interaksi Obat Anti Tuberkulosis Pada Pasien Anak Rawat Jalan Di RSUD Prof.
Margono Soekarno Tahun 2003. Pada penelitian ini terdapat interaksi obat yang
signifikan secara klinis antara rifampicin dan isoniazid sebesar 157 pasien atau
87,71% dari keseluruhan pasien anak yang terdiagnosa tuberkulosis paru di
Instalasi Rawat Jalan RSUD Prof. Dr. Margono Soekarjo Purwokerto pada tahun
2003. Perbedaan penelitian ini dengan beberapa penelitian yang disebutkan di atas
adalah terletak pada subyek penelitian, tempat penelitian, jenis interaksi dan
signifikansi klinis interaksi obat. Subyek penelitian pada penelitian ini yaitu
semua pasien pada semua umur di instalasi rawat jalan. Tempat penelitian di
data penelitian pada bulan Oktober-Desember tahun 2013. Penelitian ini juga
terfokus pada jenis interaksi obat farmakokinetik dan farmakodinamik serta
kategori signifikansi klinis interaksi obat yang dikaji berdasarkan studi pustaka.
Persamaan dengan penelitian terdahulu adalah terletak pada fokus kajian penyakit
tuberkulosis. Berdasarkan data-data tersebut penelitian mengenai “Studi Pustaka
Interaksi Obat Pada Peresepan Pasien Tuberkulosis Di Instalasi Rawat Jalan
RSUD Panembahan Senopati Bantul Periode Oktober-Desember 2013” belum
pernah dilakukan.
3. Manfaat Penelitian
a. Secara teoritis. Penelitian ini diharapkan memberikan informasi tentang
interaksi obat pada peresepan pasien tuberkulosis di Instalasi Rawat Jalan
RSUD Panembahan Senopati Bantul yang dikaji berdasarkan studi
pustaka.
b. Secara praktis. Hasil penelitian ini dapat digunakan untuk
mengembangkan pelayanan farmasi klinik di RSUD Panembahan Senopati
dalam rangka meningkatkan mutu pelayanan kefarmasian, khususnya yang
berkaitan dengan aspek interaksi obat pada peresepan pasien tuberkulosis.
B. Tujuan Penelitian 1. Umum
Mengetahui interaksi obat yang terjadi pada peresepan pasien
tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode
2. Khusus
a. Mengetahui karakteristik pasien tuberkulosis di Instalasi Rawat Jalan
RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013
yang meliputi umur, jenis kelamin dan kategori pasien tuberkulosis.
b. Mengetahui gambaran umum pola peresepan pasien tuberkulosis di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode
Oktober-Desember 2013 yang meliputi meliputi jumlah, golongan, jenis,
dan cara pemberian obat.
c. Mengetahui interaksi obat yang terjadi, yang terdiri dari interaksi
farmakokinetik dan farmakodinamik pada peresepan pasien tuberkulosis
yang meliputi persentase jumlah interaksi, proporsi interaksi obat antar
Obat Anti Tuberkulosis (OAT) dan antara OAT dengan obat lain dan
persentase jenis interaksi obat yang dikaji berdasarkan studi pustaka.
d. Mengetahui kategori signifikansi klinis interaksi obat yang terjadi pada
peresepan pasien tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan
Senopati Bantul Periode Oktober-Desember 2013 berdasarkan studi
BAB II
TINJAUAN PUSTAKA
A. Tuberkulosis 1. Mycobacterium tuberculosis
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh
Mycobacterium tuberculosis. Tuberkulosis sebagian besar menyerang paru-paru
namun juga dapat menyerang organ lain. Mycobacterium tuberculosis merupakan
basil gram positif, berbentuk batang, dan dinding sel terdiri dari asam lemak dan
lipid. Mycobacterium tuberculosis tahan terhadap asam pada pewarnaan. Pada
pengecatan Ziehl Neelsen, Mycobacterium tuberculosis mengikat warna pertama
namun tidak luntur oleh alkohol asam 3%, sehingga tidak mampu mengikat warna
kedua. Oleh karena itu Mycobacterium tuberculosis disebut sebagai Basil Tahan
Asam (BTA). Mycobacterium tuberculosis cepat mati pada paparan matahari
langsung, namun dapat bertahan hidup di tempat gelap dan lembab. Dalam tubuh
manusia, Mycobacterium tuberculosis dapat bersifat dormant atau dapat tertidur lama
selama beberapa tahun di dalam jaringan tubuh (Pieters dan McKinney, 2013).
2. Etiologi
a. Infeksi primer. Infeksi primer merupakan infeksi yang terjadi saat seseorang
terpapar pertama kali Mycobacterium tuberculosis. Droplet yang terhirup
berukuran sangat kecil dan masuk melalui saluran pernafasan hingga sampai
di alveolus. Proses infeksi dimulai ketika Mycobacterium tuberculosis
berhasil berkembang dan mengakibatkan peradangan di dalam paru. Saluran
limfe akan membawa Mycobacterium tuberculosis ke kelenjar limfe yang
berada di sekitar hilus paru dan membentuk kompleks primer. Terjadinya
infeksi sampai pembentukan kompleks primer berlangsung sekitar 4-6
minggu. Terjadinya infeksi dapat dibuktikan dengan melalui perubahan pada
reaksi tuberkulin dari negatif menjadi positif (Hardjoeno, 2007).
Keberlanjutan infeksi primer akan bergantung pada jumlah
Mycobacterium tuberculosis yang masuk dan besarnya respon daya tahan
tubuh (imunitas selular). Pada umumnya daya tahan tubuh dapat
menghentikan perkembangan Mycobacterium tuberculosis. Namun, beberapa
Mycobacterium tuberculosis akan menetap dan bersifat dormant. Ketika daya
tahan tubuh tidak mampu menghentikan perkembangan Mycobacterium
tuberculosis, maka dalam beberapa bulan, yang bersangkutan akan menjadi
penderita tuberkulosis. Waktu yang diperlukan Mycobacterium tuberculosis
untuk meginfeksi seseorang sampai menjadi sakit disebut masa inkubasi, yang
diperkirakan sekitar 6 bulan (Hardjoeno, 2007).
b. Infeksi pasca primer (post primary). Infeksi pasca primer (post primary)
terjadi beberapa bulan atau tahun setelah terjadinya infeksi primer. Hal ini
dapat diakibatkan adanya penurunan daya tahan tubuh akibat suatu penyakit
primary) adalah terjadinya kerusakan paru yang luas dengan tanda terjadinya
kavitas atau efusi pleura (Hardjoeno, 2007).
3. Patogenesis
Penyakit tuberkulosis dikendalikan oleh sistem imun selular. Saat adanya
infeksi oleh Mycobacterium tuberculosis, magrofag berperan sebagai agen efektor
utama dan limfosit T sebagai agen pendukung kekebalan. Magrofag dan limfosit T
akan berkerjasama untuk melakukan perlindungan tubuh terhadap Mycobacterium
tuberculosis. Mycobacterium tuberculosis dapat masuk kedalam tubuh melalui tiga
jalur yaitu saluran pernafasan, saluran cerna dan melalui luka terbuka di kulit (Dipiro
et al, 2008).
Infeksi tuberkulosis terbanyak disebabkan adanya inhalasi pada jalur
tuberkel di aleveolar dari parenkim paru-paru dan mengakibatkan terjadinya proses
peradangan. Leukosit polimorfonuklear akan berusaha melawan Mycobacterium
tuberculosis, namun seringkali leukosit mengalami kegagalan dan akan digantikan
oleh makrofag. Alveoli yang terserang Mycobacterium tuberculosis akan mengalami
infiltrasi dan membentuk sel tuberkel epiteloid. Limfosit akan mengelilingi sel
tuberkel epiteloid dan proses nekrosis bagian sentral lesi akan mengalami pemadatan
yang disebut nekrosis kaseosa (Hardjoeno, 2007).
4. Manifestasi Klinis
Gejala tuberkulosis antara lain yaitu batuk lebih dari 3 minggu dengan atau
a. Batuk atau batuk darah. Batuk terjadi akibat adanya iritasi pada bronkus.
Keadaan dan kondisi bronkus pada setiap penyakit tidak sama, maka
kemungkinan terjadinya batuk setelah penyakit berkembang dalam jaringan,
timbul setelah berminggu-minggu atau berbulan-bulan. Sifat batuk dimulai
dari batuk kering dan berlanjut menjadi batuk berdahak yang mengadung
sputum didalamnya. Batuk akan berkembang ke batuk berdarah akibat
pecahnya pembuluh darah. Pecahnya pembuluh darah pada penderita
tuberkulosis karena terjadi ulkus pada dinding bronkus.
b. Malaise. Penyakit tuberkulosis merupakan penyakit yang bersifat peradangan
menahun. Gejala malaise sering ditemukan berupa anoreksia, penurunan berat
badan, nyeri pada kepala, meriang, nyeri pada otot, dan sering berkeringat
pada malam hari. Gejala malaise semakin lama semakin berat dan gejala ini
muncul dan hilang secara teratur.
c. Demam. Penderita tuberkulosis mengalami demam mulai dari 37,50C sampai
dengan 410C. Demam akan hilang dan muncul kembali sesuai daya tahan
tubuh penderita dan berat ringannya infeksi yang terjadi.
d. Nyeri dada. Nyeri dada timbul apabila infiltrasi radang sudah sampai pada
bagian pleura sehingga menimbulkan pleuritis, yaitu terjadinya gesekan kedua
pleura sewaktu pasien menarik/melepas nafasnya (Sukandar dkk, 2009).
5. Kategori pasien tuberkulosis
Kategori pasien tuberkulosis terbagi menjadi dua kategori. Pasien
pasien tuberkulosis baru dengan BTA negatif namun memiliki foto toraks positif atau
pasien tuberkulosis ekstra paru. Pasien tuberkulosis kategori 2 adalah pasien
tuberkulosis yang telah diobati sebelumnya, namun mengalami kekambuhan,
pengobatan yang gagal atau pengobatan yang terputus (Dipiro et al, 2008).
6. Diagnosis tuberkulosis
a. Diagnosis pada pasien dewasa. Diagnosis pada suspek tuberkulosis dapat
ditegakkan dengan ditemukan BTA pada pemeriksaan dahak secara
mikroskopis. Penderita tuberkulosis harus diperiksa 3 spesimen dahak dalam
waktu 2 hari berturut-turut, yaitu sewaktu, pagi, sewaktu (SPS). Hasil
pemeriksaan dinyatakan positif apabila sedikitnya dua dari tiga SPS tersebut
BTA positif (Departemen Kesehatan Republik Indonesia, 2011).
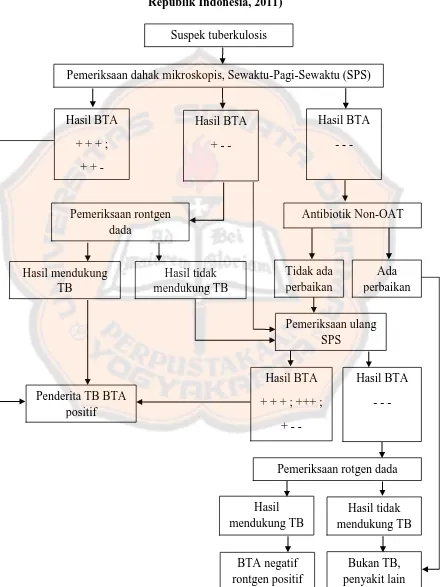
Jika hanya satu spesimen yang positif perlu diadakan lebih lanjut yaitu
foto rontgen dada atau pemeriksaan SPS diulang. Jika hasil foto rontgen
mendukung tuberkulosis, maka penderita didiagnosis sebagai penderita
tuberkulosis BTA positif. Jika dalam rontgen tidak mendukung tuberkulosis
maka pemeriksaan lain dapat dilakukan. Alur diagnosis tuberkulosis pada
dewasa dapat dilihat pada Gambar 1 (Departemen Kesehatan Republik
Gambar 1. Alur diagnosis tuberkulosis pada dewasa (Departemen Kesehatan Republik Indonesia, 2011)
Suspek tuberkulosis
Pemeriksaan dahak mikroskopis, Sewaktu-Pagi-Sewaktu (SPS)
b. Diagnosis pada pasien anak
Diagnosis untuk pasien tuberkulosis paling tepat dilakukan melalui
pemeriksaan BTA pada sputum. Namun pada anak-anak pemeriksaan BTA pada
sputum sulit dilakukan, sehingga diagnosis tuberkulosis pada anak didasarkan pada
gambaran klinis, foto rontgen dada, dan uji tuberkulin. Seorang anak dicurigai
terinfeksi tuberkulosis apabila memiliki riwayat kontak erat atau serumah dengan
penderita tuberkulosis dan mengalami gejala-gejala umum tuberkulosis. Selain itu
diagnosis tuberkulosis pada anak digunakan sistem skor, yaitu pembobotan terhadap
gejala atau tanda klinis yang ditemukan (Mulyani, 2006).
Pasien anak dengan jumlah skor yang lebih atau sama dengan 6, harus
ditatalaksana sebagai pasien tuberkulosis dan mendapat Obat Anti Tuberkulosis
(OAT). Skor kurang dari 6 tetapi secara klinis kecurigaan kearah tuberkulosis kuat
maka perlu dilakukan pemeriksaan lainnya sesuai indikasi, seperti bilasan lambung,
patologi anatomi, fungsi lumbal, fungsi pleura, foto tulang dan sendi, funduskopi,
CT-scan, dan lain-lain (Mulyani, 2006).
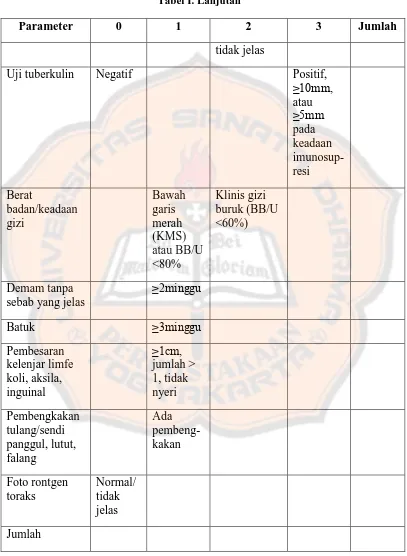
Tabel I. Sistem skoring gejala dan pemeriksaan penunjang tuberkulosis (Departemen Kesehatan Republik Indonesia, 2007)
Parameter 0 1 2 3 Jumlah
tidak jelas
Uji tuberkulin Negatif Positif,
Catatan:
Diagnosis dengan sistem skoring ditegakkan oleh dokter.
Batuk dimasukan dalam skor setelah disingkirkan penyebab batuk kronik lainnya seperti asma, sinusitis, dan lain-lain.
Jika dijumpai skrofuloderma (TB pada kelenjar dan kulit), pasien dapat langsung didiagnosis tuberkulosis.
Berat badan dinilai saat pasien datang kemudian dilampirkan pada tabel berat badan. Foto toraks bukan alat diagnotik utama pada TB anak.
Semua anak dengan reaksi cepat BCG (reaksi lokal timbul<7 hari setelah penyuntikan) harus dievaluasi dengan sistem skor tuberkulosis anak.
Anak didiagnosis TB jika skor >6, (skor maksimal 14).
Pasien usia balita yang mendapat skor 5, dirujuk ke RS untuk evaluasi lebih lanjut.
B. Pengobatan Tuberkulosis
1. Prinsip pengobatan
Pengobatan tuberkulosis dilakukan dengan prinsip sebagai berikut.
a. Obat Anti Tuberkulosis (OAT) harus diberikan dalam bentuk kombinasi dari
beberapa jenis obat, dalam jumlah cukup dan dosis tepat sesuai dengan
kategori pengobatan dan hindari penggunaan monoterapi. Pemakaian
OAT-FDC (Fixed Dose Combination) akan lebih menguntungkan dan dianjurkan.
b. Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan
langsung (DOT = Directly Observed Treatment) oleh seorang Pengawas
Menelan Obat (PMO).
c. Pengobatan tuberkulosis diberikan dalam 2 tahap yaitu tahap intensif dan tahap
2. Strategi pengobatan
Tujuan pengobatan tuberkulosis adalah menyembuhkan pasien, mencegah
kematian dan kekambuhan, memutus rantai penularan, dan mencegah terjadinya
resistensi kuman. Sasaran terapinya adalah Mycobacterium tuberculosis yang
menginfeksi organ paru maupun ekstra paru. Strategi terapi untuk menanggulangi
tuberkulosis dilakukan melalui terapi nonfarmakologi dan terapi farmakologi
(Sukandar dkk., 2009).
a. Nonfarmakologi
1. Mengisolasi ruangan pasien yang dirawat, dengan menggunakan sinar UV dan
dilengkapi lubang ventilasi yang aman.
2. Operasi untuk membersihkan organ atau jaringan yang terinfeksi karena
adanya lesi (Dipiro et al, 2008).
b. Farmakologi
Terapi farmakologi untuk mengatasi tuberkulosis dikenal dengan strategi
DOTS (Directly Observed Treatment Short Course Chemoterapy). Dalam strategi
DOTS, pengobatan tuberkulosis dilakukan baik dengan pemberian Obat Anti
Tuberkulosis (OAT) dalam bentuk tablet terpisah maupun dengan pemberian
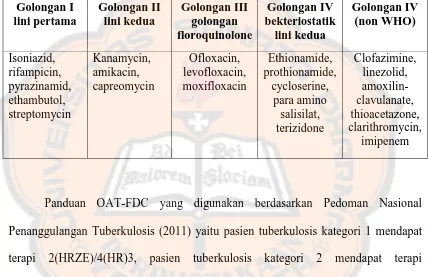
OAT-FDC (Fixed Dose Combination). Obat tuberkulosis yang dipakai adalah antimikroba
golongan I lini pertama yang umum dipakai adalah rifampicin (R), isoniazid (H),
pyrazinamid (Z), ethambutol (E), dan streptomycin (S) (Departemen Kesehatan
Republik Indonsia, 2011).
Rifampicin, isoniazid, pyrazinamid, dan streptomycin bersifat bakterisid
sedangkan ethambutol bersifat bakteriostatik. Isoniazid bekerja dengan mengganggu
sintesa mycolic acid yang diperlukan dalam membangun dinding sel bakteri sehingga
membunuh 90% populasi kuman dalam beberapa hari pertama pengobatan.
Rifampicin bekerja dengan membunuh kuman semi dormant yang tidak dapat
dibunuh oleh isoniazid. Mekanisme kerja rifampicin dengan mengganggu sintesis
RNA polimerasi bakteri. Pyrazinamid bekerja dengan membunuh kuman yang berada
dalam sel dengan suasana asam. Mekanisme aksi obat ini didasarkan pada
pengubahannya menjadi asam pyrazinamidase yang berasal dari basil tuberkulosa.
Mekanisme aksi ethambutol dengan menghambat sintesis RNA pada kuman yang
sedang membelah serta menghindarkan terbentuknya mycolic acid pada dinding sel
bakteri. Streptomycin bekerja dengan menghambat sintesis protein kuman lewat jalan
pengikatan pada RNA ribosomal, sehingga dapat membunuh kuman yang sedang
melakukan pembelahan (Sukandar dkk, 2009).
Penggunaan obat-obat golongan II, III, dan IV seperti para aminosalisilat,
kanamicin, rifabutin, levofloxacin, ciprofloxacin, ofloxacin, dan etionamid digunakan
alternatif untuk rifampicin dalam pengobatan kombinasi OAT (Departemen
Kesehatan Republik Indonsia, 2011).
Tabel II. Golongan Obat Anti Tuberkulosis (OAT) (Departemen Kesehatan Republik Indonesia, 2011)
Panduan OAT-FDC yang digunakan berdasarkan Pedoman Nasional
Penanggulangan Tuberkulosis (2011) yaitu pasien tuberkulosis kategori 1 mendapat
terapi 2(HRZE)/4(HR)3, pasien tuberkulosis kategori 2 mendapat terapi
2(HRZE)S/(HRZE)/5(HR)3E3, kategori anak 2HRZ/4HR dan kategori sisipan. Dosis
OAT disesuaikan dengan berat badan pasien dan dikemas dalam 1 paket untuk 1
pasien (Departemen Kesehatan Republik Indonsia, 2011).
Paket kombipak terdiri dari obat lepas yang dikemas dalam 1 blister harian,
yaitu rifampicin, isoniazid, pyrazinamid, dan ethambutol. Sedangkan OAT FDC dan
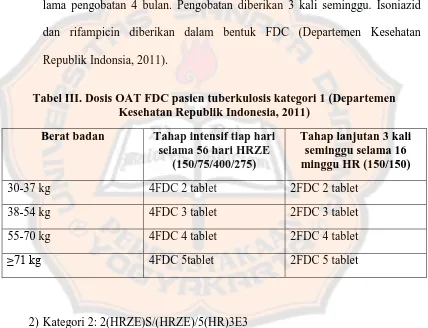
1) Kategori 1: 2(HRZE)/4(HR)3
Tahap intensif diberikan 2(HRZE), lama pengobatan 2 bulan dan
pengobatan diberikan harian yang terdiri dari rifampicin, isoniazid,
pyrazinamid, dan ethambutol berbentuk FDC. Tahap lanjutan adalah 4(HR)3,
lama pengobatan 4 bulan. Pengobatan diberikan 3 kali seminggu. Isoniazid
dan rifampicin diberikan dalam bentuk FDC (Departemen Kesehatan
Republik Indonsia, 2011).
Tabel III. Dosis OAT FDC pasien tuberkulosis kategori 1 (Departemen Kesehatan Republik Indonesia, 2011)
Berat badan Tahap intensif tiap hari selama 56 hari HRZE
(150/75/400/275)
Tahap lanjutan 3 kali seminggu selama 16 minggu HR (150/150)
30-37 kg 4FDC 2 tablet 2FDC 2 tablet
38-54 kg 4FDC 3 tablet 2FDC 3 tablet
55-70 kg 4FDC 4 tablet 2FDC 4 tablet
≥71 kg 4FDC 5tablet 2FDC 5 tablet
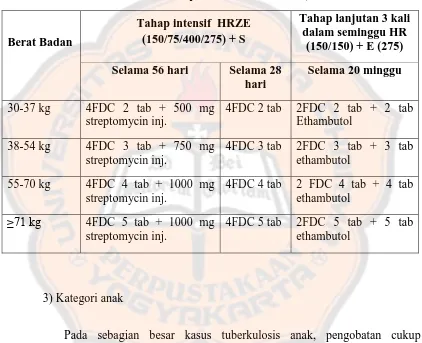
2) Kategori 2: 2(HRZE)S/(HRZE)/5(HR)3E3
Tahap intensif diberikan 2(HRZE)S/(HRZE), lama pengobatan 3 bulan.
Rifampicin, isoniazid, pyrazinamid, dan ethambutol diberikan dalam bentuk
FDC dan streptomycin diberikan selama 2 bulan pertama dalam bentuk
bulan. Isoniazid dan rifampicin diberikan dalam bentuk FDC dan ethambutol
diberikan secara lepas. Pengobatan diberikan 3 kali seminggu.
Tabel IV. Dosis OAT FDC pasien tuberkulosis kategori 2 (Departemen Kesehatan Republik Indonesia, 2011)
Pada sebagian besar kasus tuberkulosis anak, pengobatan cukup
dilakukan selama 6 bulan dan dievaluasi setiap 2 bulan. Setelah pemberian
obat 6 bulan, lakukan evaluasi baik klinis maupun pemeriksaan penunjang.
Evaluasi klinis tuberkulosis anak merupakan parameter terbaik untuk menilai
keberhasilan pengobatan. Prinsip pengobatan tuberkulosis anak adalah
menggunakan 3 jenis obat dalam waktu 6 bulan. OAT pada anak diberikan
setiap hari, baik pada tahap intensif maupun tahap lanjutan dan dosis obat
harus disesuaikan dengan berat badan anak (Departemen Kesehatan Republik
Indonsia, 2011).
Gambar 2. Alur tatalaksana pasien tuberkulosis anak (Departemen Kesehatan Republik Indonesia, 2011)
Tabel V. Dosis OAT pada anak (Departemen Kesehatan Republik Indonesia, 2011)
Jenis obat Berat badan < 10
kg
Berat badan 10-19 kg
Berat badan 20-32 kg
Rifampicin 75 mg 150 mg 200 mg
Isoniazid 50 mg 100 mg 300 mg
Pyrazinamid 150 mg 300 mg 600 mg
Skor 6
Beri OAT selama 2 bulan dan dievaluasi
Respon +
Teruskan terapi, sambil mencari penyebabnya
Respon -
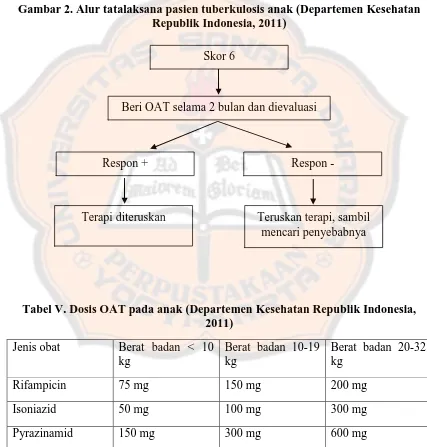
4) OAT sisipan
OAT sisipan sama seperti pengobatan pada pasien tuberkulosis kategori 1
tahap intensif yang diberikan selama 28 hari. Penggunaan OAT golongan II
lini kedua seperti kanamicin tidak dianjurkan kepada pasien baru tanpa
indikasi yang jelas karena potensi obat tersebut jauh lebih rendah daripada
OAT golongan I lini pertama dan dapat menyebabkan risiko resistensi pada
OAT golongan II lini kedua (Departemen Kesehatan Republik Indonsia,
2011).
Tabel VI. Dosis OAT FDC sisipan (Departemen Kesehatan Republik Indonesia, 2011)
Berat badan Tahap intensif tiap hari selama 28 hari HRZE (150/75/400/275)
30-37 kg 4FDC 2 tablet
38-54 kg 4FDC 3 tablet
55-70 kg 4FDC 4 tablet
≥71 kg 4FDC 5 tablet
C. Interaksi Obat
Interaksi obat adalah fenomena perubahan efek atau farmakokinetik dari
suatu obat yang disebabkan oleh obat lain ketika diberikan secara bersamaan.
obat. Namun juga dapat terjadi interaksi obat yang menguntungkan atau yang
diinginkan (Becker, 2011).
1. Jenis interaksi obat
Terdapat tiga jenis interaksi obat yaitu interaksi farmakokinetik, interaksi
farmakodinamik dan interaksi farmasetik.
a. Interaksi farmakokinetik. Obat dapat dikatakan berinteraksi melalui interaksi
farmakokinetik apabila interaksi antara dua obat atau lebih mempengaruhi
proses absorpsi, distribusi, metabolisme dan ekskresi salah satu obat atau
lebih di dalam tubuh (Hacker, 2009). Interaksi dapat diukur pada perubahan
parameter farmakokinetik yaitu konsentrasi maksimal (Cmax), konsentrasi
obat di dalam tubuh persatuan waktu (AUC), waktu paruh eliminasi dan total
obat yang diekskresikan lewat urin (Cl) (Tatro, 2007).
1) Interaksi pada proses absorpsi
Interaksi pada proses absorpsi adalah ketika dua obat atau lebih
digunakan pada waktu yang bersamaan, maka laju absorpsi dari salah satu
atau kedua obat mengalami perubahan. Interaksi pada proses absorpsi
dapat dipengaruhi oleh perubahan pada pH saluran pencernaan, kelarutan
obat, metabolisme saluran pencernaan, flora usus, mukosa usus, adsorpsi,
khelasi, perubahan motilitas saluran pencernaan, induksi atau inhibisi dari
protein transporter obat, malabsorpsi yang disebabkan oleh obat dan
Salah satu obat dapat menghambat, menurunkan atau meningkatkan
laju absorpsi obat yang lain. Hal ini dapat terjadi dengan cara
memperpendek atau memperpanjang waktu pengosongan lambung dengan
menambah pH lambung dan dengan membentuk kompleks dengan obat.
Obat-obatan yang dapat meningkatkan kecepatan pengosongan lambung
seperti laksatif, narkotik dan antikolinergik dapat meningkatkan motilitas
lambung dan usus halus sehingga dapat menyebabkan peningkatan laju
absorpsi obat (Syamsudin, 2011).
Interaksi obat pada proses absorpsi terjadi di dalam usus halus. Usus
merupakan lokasi utama untuk absorpsi obat karena wilayah absorpsi
yang sangat luas, daya serap obat yang lebih tinggi dan jumlah aliran
darah melalui kapiler usus lebih besar sehingga obat yang diserap dapat
diangkut ke sirlukasi sistemik (Syamsudin, 2011). Pada perubahan
motilitas saluran pencernaan, respon suatu obat dapat berubah karena
terdapat obat lain yang mengubah motilitas saluran pencernaan. Apabila
waktu transit obat ke dalam saluran pencernaan mengalami peningkatan
atau terjadi penurunan maka obat akan terabsorpsi cepat atau lambat
(Albert, 2008).
2) Interaksi pada proses distribusi
Setelah obat mengalami proses absorpsi ke dalam darah maka obat
tersebut akan bersirkulasi secara cepat ke seluruh jaringan tubuh, saat darah
jaringan tubuh. Distribusi obat adalah perjalanan obat dari darah ke
beberapa jaringan tubuh seperti lemak, otot dan jaringan otak. Obat masuk
ke dalam jaringan yang berbeda memiliki kecepatan yang berbeda
tergantung pada kecepatan obat menembus membran (Tatro, 2007). Terjadi
interaksi pada fase distribusi jika dua obat yang berikatan tinggi dengan
protein atau albumin bersaing untuk mendapatkan tempat pada protein atau
albumin di dalam plasma. Akibatnya terjadi penurunan dalam pengikatan
dengan protein pada salah satu atau kedua obat itu sehingga lebih banyak
obat bebas yang bersikulasi dalam plasma dan meningkatkan kerja obat,
efek ini dapat menimbulkan toksisitas obat (Syamsudin, 2011).
3) Interaksi obat pada tahap metabolisme
Proses metabolisme adalah proses mengubah obat yang masuk ke
dalam tubuh menjadi lebih polar agar dapat dieksresikan oleh ginjal dan
menghasilkan metabolit inaktif. Terdapat dua fase pada proses
metabolisme obat yaitu fase I terdiri dari reaksi oksidasi, reduksi dan
hidrolisis sedangkan fase II terdiri dari reaksi konjugasi. Reaksi fase I
bertujuan mengubah obat menjadi senyawa yang lebih polar dan reaksi
fase II bertujuan membuat senyawa menjadi inaktif (Syamsudin, 2011).
Didalam proses metabolisme, sitokrom P450 (CYP450) dan
keluarganya merupakan enzim-enzim yang berperan penting dalam
proses metabolisme fase I. Suatu obat dapat meningkatkan metabolisme
CYP450 dan isoenzimnya. Inhibitor enzim merupakan obat yang dapat
menurunkan metabolisme obat lain dengan cara menginhibisi
enzim-enzim di hati (Becker, 2011).
Jika suatu obat dikombinasikan dengan inhibitor enzim
pemetabolisme obat tersebut maka proses metabolisme obat akan
menurun dan memperlambat proses eliminasi obat serta meningkatkan
konsentrasi dan efek obat di dalam plasma. Proses metabolisme obat yang
meningkat akan mempercepat proses eliminasi obat serta menurunkan
konsentrasi obat di dalam plasma, yang berakibat menurunkan efek obat
(Syamsudin, 2011).
4) Interaksi pada proses ekskresi
Ekskresi obat sebagian besar terjadi lewat ginjal melalui urin dan
melalui empedu. Interaksi pada proses ekskresi dapat terjadi dipengaruhi
oleh beberapa faktor yaitu perubahan pH urin, perubahan ekskresi
empedu dalam bentuk siklus enterohepatik, perubahan ekskresi aktif pada
tubulus ginjal dan perubahan aliran darah ginjal (Baxter, 2010).
a) Perubahan ekskresi aktif pada tubular ginjal. Obat yang memiliki
mekanisme transport yang sama dalam tubulus ginjal, dapat
mengakibatkan penurunan ekskresi obat satu sama lain melalui
kompetisi dalam berikatan (Syamsudin, 2011).
b) Perubahan pH urin. Obat adalah suatu asam lemah atau basa lemah,
direabsorpsi kedalam tubulus distal. pH urin dapat bervariasi sesuai
dengan makanan yang dikonsumsi, variasi pH urin berkisar antara
4,5–8,0. Ketika pH urin asam maka obat-obat yang bersifat basa akan
lebih mudah diekskresikan. Pada suasana basa atau nilai pH tinggi,
obat asam lemah yang memiliki pKa 3-7 sebagian besar berada
dalam bentuk terion dan tidak larut dalam lemak, sehingga obat tidak
dapat berdifusi ke dalam sel tubulus ginjal dan akan tetap berada
dalam urin dan dikeluarkan dari tubuh (Syamsudin, 2011).
Obat yang bersifat basa lemah dengan nilai pKa 7,5-10,5 dalam
suasana basa akan berada dalam bentuk tidak terionisasi dan terlarut
dalam lemak. Hal tersebut mengakibatkan obat dapat berdifusi ke
dalam sel tubulus ginjal dan terjadi peningkatan konsentrasi obat.
Sebaliknya pada saat suasana urin asam maka obat yang bersifat basa
tersebut akan lebih mudah diekskresikan (Syamsudin, 2011).
b) Interaksi obat secara farmakodinamik. Interaksi obat secara farmakodinamik
adalah interaksi antar obat yang menyebabkan terjadinya perubahan respon
pasien terhadap satu obat atau lebih yang diberikan secara bersamaan tanpa
mempengaruhi parameter farmakokinetik obat tersebut. Interaksi
farmakodinamik menimbulkan efek-efek obat yang aditif, sinergis atau
antagonis jika dua obat atau lebih yang mempunyai kerja yang serupa atau
1) Efek obat sinergis. Interaksi obat sinergis terjadi ketika dua obat atau lebih
yang tidak memiliki atau memiliki efek farmakologi yang sama diberikan
secara bersamaan akan memperkuat efek obat lain dan dapat menimbulkan
peningkatan efek yang signifikan. Efek yang dihasilkan dapat merupakan
efek yang diinginkan atau yang tidak diinginkan yang berbahaya bagi
pasien yang mengkonsumsi obat tersebut (Tatro, 2007).
2) Efek obat aditif. Interaksi yang terjadi pada dua atau lebih obat yang
memiliki efek terapeutik yang sama saat diberikan secara bersamaan. Efek
yang dihasilkan dari pemberian obat-obat tersebut secara bersamaan
merupakan jumlah dari efek kedua obat yang digabungkan secara tersendiri
sesuai dengan dosis yang digunakan. Efek yang terjadi tersebut dapat
merupakan efek yang diinginkan atau tidak diinginkan (Syamsudin, 2011).
3) Efek obat antagonis. Efek yang dihasilkan dari interaksi obat yang terjadi
antara dua atau lebih obat yang memiliki efek antagonis atau efek
farmakologi yang berlawanan. Efek dari obat-obat yang berinteraksi
tersebut akan saling meniadakan efek obat satu sama lain jika diberikan
secara bersamaan (Syamsudin, 2011).
c) Interaksi farmasetik. Interaksi farmasetik merupakan interaksi yang terjadi
karena pencampuran obat secara langsung baik fisik atau kimiawi. Hasil dari
interaksi tersebut adalah terjadi pembentukan endapan, perubahan warna dan
mungkin dapat tidak terlihat. Interaksi farmasetik terjadi di luar tubuh
2. Kategori signifikansi klinis interaksi obat
Berdasarkan Chelmow et al. (2014), kategori signifikansi klinis interaksi
obat dapat dibedakan menjadi tiga kategori yaitu serius, signifikan dan minor.
Kategori signifikansi klinis interaksi obat serius adalah kombinasi obat tidak dapat
digunakan karena dapat membahayakan keadaan pasien, sehingga dibutuhkan
alternatif untuk pemilihan obat lain yang tidak membahayakan kondisi pasien
(Chelmow et al., 2014). Kategori signifikansi klinis interaksi obat signifikan
diperlukan adanya modifikasi dosis dan modifikasi waktu pemberian antara kedua
obat, serta diperlukan monitoring khusus pada kombinasi obat yang diberikan.
Kategori signifikansi klinis interaksi obat minor adalah kombinasi obat dapat
diberikan kepada pasien karena tidak menimbulkan efek yang membahayakan bagi
pasien (Chelmow et al., 2014).
Berdasarkan Tatro (2007), kategori signifikansi klinis interaksi obat dapat
dibedakan menjadi lima kategori meliputi kategori signifikansi klinis 1, kategori
signifikansi klinis 2, kategori signifikansi klinis 3, kategori signifikansi klinis 4, dan
kategori signifikansi klinis 5 yang didasarkan pada onset, tingkat keparahan interaksi
dan dokumentasi.
Onset adalah kecepatan efek klinis dari interaksi obat yang berpengaruh pada
tingkat keparahan, sehingga diperlukan tindakan pencegahan untuk menghindari efek
dari interaksi tersebut. Onset interaksi cepat ditandai dengan timbulnya efek interaksi
obat yang terlihat dalam waktu kurang dari 24 jam setelah pemberian obat. Pada
timbulnya efek dari interaksi tersebut. Onset interaksi lambat ditandai dengan
timbulnya efek dari interaksi obat yang terlihat dalam waktu lebih dari 24 jam setelah
pemberian obat. Pada onset interaksi lambat tidak perlu dilakukan penanganan medis
untuk mencegah timbulnya efek dari interaksi tersebut (Tatro, 2007).
Tingkat keparahan interaksi adalah suatu potensi keparahan yang ditimbulkan
akibat interaksi obat. Tingkat keparahan interaksi obat digunakan untuk menilai risiko
dan manfaat terapi yang telah diberikan. Dilakukan penyesuaian dosis atau modifikasi
waktu atau jalur administrasi pemberian obat agar efek negatif dari interaksi obat
dapat dihindari (Tatro, 2007).
Tingkat keparahan interaksi obat dibedakan menjadi tiga yaitu major, moderat
dan minor. Tingkat keparahan major interaksi obat berpotensi mengancam nyawa
atau dapat menyebabkan kerusakan permanen. Tingkat keparahan moderat interaksi
obat menyebabkan penurunan kondisi klinis pasien sehingga diperlukan terapi
tambahan untuk menangani interaksi obat yang terjadi, sedangkan tingkat keparahan
minor interaksi obat menghasilkan efek yang relatif ringan dan tidak diperlukan
pengobatan tambahan (Tatro, 2007).
Dokumentasi adalah tingkat kepercayaan bahwa interaksi obat dapat
menyebabkan perubahan pada suatu respon klinis. Tingkat dokumentasi adalah
evaluasi kualitas dan relevansi klinis dari pustaka utama yang mendukung terjadinya
interaksi. Lima tingkat dokumentasi interaksi obat yaitu established, probable,
Tingkat dokumentasi established adalah interaksi obat yang sangat jelas
terjadi, yang terbukti terjadi secara klinis berdasarkan hasil banyak penelitian.
Tingkat dokumentasi probable adalah interaksi obat dapat terjadi, namun tidak
terbukti secara klinis. Tingkat dokumentasi suspected adalah interaksi obat diduga
dapat terjadi, terdapat beberapa penelitian yang memerlukan studi lebih lanjut untuk
memastikan interaksi obat yang terjadi. Tingkat dokumentasi possible adalah
interaksi obat yang belum pasti dapat terjadi, terdapat data penelitian yang
mendukung namun sangat terbatas. Tingkat dokumentasi unlikely adalah interaksi
obat kemungkinan tidak terjadi, tidak terdapat bukti terjadinya perubahan efek klinis
pada pasien (Tatro, 2007).
Berdasarkan Tatro (2007), signifikansi klinis interaksi obat dapat dirangkum
sebagai berikut:
1. Kategori signifikansi klinis 1, tingkat keparahan major adalah risiko yang
ditimbulkan berpotensi mengancam jiwa individu atau dapat menyebabkan
kerusakan yang permanen, sehingga kombinasi obat harus dihindari.
Dokumentasi mengenai interaksi obat meliputi established, probable atau
suspected.
2. Kategori signifikansi klinis 2, tingkat keparahan moderat adalah risiko yang
ditimbulkan dapat menyebabkan terjadinya penurunan dari kondisi klinis pasien
sehingga dibutuhkan terapi tambahan atau perawatan di rumah sakit.
Dokumentasi mengenai interaksi obat meliputi established, probable atau
3. Kategori signifikansi klinis 3, tingkat keparahan minor adalah efek yang
ditimbulkan akibat interaksi obat ringan dan tidak signifikan mempengaruhi
kondisi klinis pasien sehingga terapi tambahan tidak diperlukan. Dokumentasi
mengenai interaksi obat meliputi established, probable atau suspected.
4. Kategori signifikansi klinis 4, tingkat keparahan major atau moderat adalah efek
yang ditimbulkan berbahaya karena dapat mengubah respon farmakologi individu
sehingga diperlukan terapi tambahan. Dokumentasi mengenai interaksi yaitu
possible.
5. Kategori signifikansi klinis 5, tingkat keparahan minor adalah efek yang
ditimbulkan ringan, respon klinis pasien dapat mengalami perubahan atau tidak.
Dokumentasi mengenai interaksi yaitu possible.
Berdasarkan Hansten and Horn (2002), terdapat tiga kategori signifikansi
klinis interaksi obat yaitu kategori 1, kategori 2 dan kategori 3. Kategori signifikansi
klinis kategori 1 adalah pemberian kombinasi obat harus dihindari karena efek yang
ditimbulkan pada pasien lebih banyak menimbulkan risiko dan kerugian
dibandingkan manfaat dan keuntungannya.
Kategori signifikansi kategori 2 adalah kombinasi obat sebaiknya dihindari,
kecuali apabila manfaat dari kombinasi obat lebih besar daripada risiko yang
ditimbulkan, tetapi disarankan untuk menggunakan kombinasi obat sejenis yang
memiliki risiko lebih kecil. Diperlukan adanya modifikasi dosis, waktu pemberian
dan rute pemberian obat apabila ingin dikombinasi untuk mengurangi terjadinya
obat. Kategori signifikansi kategori 3 yaitu kombinasi obat memberikan risiko yang
kecil, memiliki manfaat yang lebih banyak daripada risiko yang ditimbulkan. Pasien
harus dimonitoring selama penggunaan kombinasi obat (Hansten and Horn, 2002).
D. Keterangan Empiris
Penelitian ini diharapkan memberikan informasi mengenai interaksi obat dan
tingkat signifikansi klinis yang terjadi pada peresepan pasien tuberkulosis di Instalasi
Rawat Jalan RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013
35
BAB III
METODOLOGI PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian dengan judul “Studi Pustaka Interaksi Obat Pada Peresepan
Pasien Tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul
Periode Oktober-Desember 2013” termasuk jenis penelitian observasional
deskriptif evaluatif dengan rancangan penelitian studi potong lintang yang bersifat
retrospektif. Penelitian observasional adalah penelitian tanpa manipulasi dan
intervensi dari peneliti pada variabel subjek (Munif dan Imron, 2010). Penelitian
ini disebut deskriptif karena mendeskripsikan variabel-variabel utama subyek
penelitian untuk mengetahui prevalensi fenomena tertentu (Nugrahaeni, 2010).
Rancangan penelitian studi potong lintang adalah studi pengumpulan
data yang dilakukan dengan pendekatan titik waktu tertentu yang relatif singkat
(Swarjana, 2012). Penelitian ini bersifat retrospektif karena data yang didapat dari
melihat lembar rekam medis pasien periode lampau yang ditentukan
(Notoadmojo, 2010).
B. Variabel dan Definisi Operasional
1. Pasien tuberkulosis adalah pasien yang didiagnosis menderita tuberkulosis di
Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode
Oktober-Desember 2013.
2. Karakteristik pasien tuberkulosis meliputi umur, jenis kelamin, dan kategori
umur anak 0-14 tahun dan kelompok umur dewasa ≥15 tahun. Jenis kelamin
terdiri dari perempuan dan laki-laki. Kategori pasien tuberkulosis dibagi
menjadi dua kelompok yaitu kategori 1 dan kategori 2. Pasien tuberkulosis
kategori 1 adalah pasien baru tuberkulosis paru dengan BTA positif, pasien
tuberkulosis paru dengan BTA negatif namun foto toraks positif dan pasien
tuberkulosis ekstra paru. Pasien tuberkulosis kategori 2 adalah pasien yang
telah diobati sebelumnya, namun mengalami kekambuhan, pengobatan yang
gagal atau pengobatan yang terputus.
3. Gambaran umum pola peresepan Obat Anti Tuberkulosis (OAT) dan obat lain
meliputi jumlah, golongan, jenis dan cara pemberian obat yang digunakan
pasien tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan Senopati
Bantul periode Oktober-Desember 2013. Jenis obat adalah tiap zat aktif yang
terdapat dalam tiap obat. Jumlah obat adalah jumlah jenis obat yang terdapat
dalam tiap peresepan pasien tuberkulosis. Golongan OAT mengacu pada
Panduan Nasional Pengendalian Tuberkulosis Departemen Kesehatan Republik
Indonesia (2011).
4. Interaksi obat adalah pemberian terapi berupa 2 atau lebih jenis obat secara
bersamaan yang dapat menghasilkan efek menguntungkan ataupun merugikan
yang dikaji secara teoritis berdasarkan pustaka yaitu Medscape Drug
Interaction Chacker (Chelmow et al, 2014), Drug Interaction Facts (Tatro,
2007) dan Managing Clinically Important Drug Interactions (Hansten dan
5. Kategori signifikansi interaksi obat adalah penggolongan tingkat interaksi obat
menurut akibat yang ditimbulkan dikaji secara teoritis berdasarkan pustaka
dengan mengacu pada Medscape Drug Interaction Chacker (Chelmow et al,
2014), Drug Interaction Facts (Tatro, 2007) dan Managing Clinically
Important Drug Interactions (Hansten dan horn, 2002).
C. Subyek dan Bahan Penelitian
1. Subyek penelitian meliputi keseluruhan pasien tuberkulosis di Instalasi Rawat
Jalan RSUD Panembahan Senopati Bantul periode Oktober-Desember 2013.
Kriteria inklusi subyek adalah pasien dengan penyakit tuberkulosis di Instalasi
Rawat Jalan RSUD Panembahan Senopati Bantul yang menerima peresepan
Obat Anti Tuberkulosis (OAT) dengan atau tanpa obat lain periode
Oktober-Desember 2013. Kriteria ekslusi adalah pasien tuberkulosis dengan rekam
medik yang tidak lengkap.
2. Bahan penelitian yang digunakan adalah lembar rekam medik (medical record)
pasien tuberkulosis yang menerima peresepan OAT dengan obat lain dan tanpa
obat lain di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul periode
Oktober-Desember 2013 yang ditulis oleh dokter dan perawat mengenai data
klinis pasien.
D. Alat atau Instrumen Penelitian
Pembuatan alat atau instrumen penelitian dimaksudkan untuk
mempermudah pencatatan data pengobatan pasien tuberkulosis selama penelitian
Oktober-Desember 2013. Alat atau instrumen yang digunakan yaitu berupa lembar kerja
berbentuk tabel. Pada tabel memuat tanggal pengobatan, nomor rekam medik,
umur, jenis kelamin, kategori pasien tuberkulosis, diagnosis medik, jenis Obat
Anti Tuberkulosis (OAT) dan obat lain, jumlah OAT dan obat lain, regimen dosis,
dan data klinis atau data laboratorium. Tabel dapat dilihat pada Lampiran 1.
E. Tata Cara Penelitian
Penelitian mengenai “Studi Pustaka Interaksi Obat Pada Peresepan
Pasien Tuberkulosis di Instalasi Rawat Jalan RSUD Panembahan Senopati Bantul
Periode Oktober-Desember 2013” dilakukan melalui beberapa tahap berikut ini.
1. Tahap orientasi
Tahap ini merupakan tahap sebelum penyusunan proposal dan tahap
penyusunan proposal. Peneliti menemukan masalah yang menarik untuk topik
penelitian yang diperoleh dari membaca penelitian terdahulu, disertai dengan
informasi mengenai topik terkait yang berasal dari jurnal dan artikel kesehatan di
media cetak maupun elektronik. Peneliti melakukan survei tempat untuk mencari
informasi mengenai rumah sakit yang akan dipilih sebagai lokasi penelitian,
prevalensi penyakit yang akan diteliti dan teknis pengambilan data untuk
penelitian. Peneliti menyusun proposal penelitian untuk mendapatkan izin
melakukan penelitian di RSUD Panembahan Senopati Bantul. Izin penelitian
diajukan kepada Sekretariat Pemerintah Daerah Daerah Istimewa Yogyakarta,
Badan Perencanaan Pembangunan Daerah Kabupaten Bantul, dan RSUD
2. Tahap penentuan subyek
Pada tahap ini peneliti mencari informasi jumlah pasien terkait cara
pengambilan data subyek penelitian. Penelitian ini menggunakan subyek
keseluruhan populasi pasien tuberkulosis di Instalasi Rawat Jalan RSUD
Panembahan Senopati Bantul periode Oktober-Desember 2013 dengan total 85
pasien.
3. Tahap pengambilan data
Pada tahap ini pengambilan data dilakukan dengan menggunakan rekam
medik pasien. Data yang dikumpulkan meliputi tanggal pengobatan, nomor rekam
medik, umur, jenis kelamin, kategori pasien tuberkulosis, diagnosis medik, jenis
Obat Anti Tuberkulosis (OAT) dan obat lain, jumlah OAT dan obat lain, regimen
dosis, data klinis atau data laboratorium.
F. Tata Cara Analisis
Analisis interaksi obat yang terjadi antar Obat Anti Tuberkulosis (OAT)
dan antara OAT dengan obat lain dilakukan dengan cara studi pustaka. Pengkajian
dilakukan dengan mengacu pada Medscape Drug Interaction Chacker (Chelmow
et al, 2014), Drug Interaction Facts (Tatro, 2007) dan Managing Clinically Important Drug Interactions (Hansten dan horn, 2002).
Berdasarkan hasil pengambilan data rekam medik pasien, data yang
terkumpul diolah dengan metode statistika deskriptif dengan menghitung
1. Karakteristik pasien tuberkulosis
a. Persentase umur pasien tuberkulosis
∑ tiap kelompok umur x 100%. Total pasien
b. Persentase jenis kelamin pasien tuberkulosis
∑ tiap jenis kelamin x 100%. Total pasien
c. Persentase kategori pasien tuberkulosis
∑ tiap kategori pasien x 100%. Total pasien
2. Gambaran pola peresepan pasien tuberkulosis
a. Gambaran secara umum
∑ Obat Anti Tuberkulosis (OAT)/obat lain x 100%. Total pasien
∑ obat tiap peresepan x 100%. Total pasien
∑ cara pemberian obat x 100%. Total obat
b. Gambaran Obat Anti Tuberkulosis (OAT)
∑ OAT tiap peresepan x 100%. Total pasien
∑ golongan OAT tiap peresepan x 100%. Total pasien
∑ jenis OAT tiap peresepan x 100%. Total jenis OAT
∑ kombinasi OAT tiap peresepan x 100%.