BAB II
TINJAUAN PUSTAKA
A.Rumah sakit
1. Pengertian rumah sakit
Rumah sakit adalah institusi pelayanan kesehatan yang menyelenggarakan pelayanan kesehtan perorangan secara parnipurna yang
menyediakan pelayanan rawat inap, rawat jalan dan gawat darurat (Permenkes, 2010).
Rumah sakit adalah institusi kesehtan profesional yang pelayanannya diselenggarakan oleh dokter, perawat, dan tenaga ahli lainya. Di dalam Rumah Sakit terdapat banyak aktivitas dan kegiatan yang berlangsung
secara berkaitan (Haliman & wulandari 2012). Kegiatan-kegiatan tersebut menjadi bagian dari tugas serta fungsi Rumah Sakit, yaitu:
a. Memberi pelayanan medis
b. Memberi pelayanan penunjang medis
c. Memberi pelayanan kedokteran kehakiman d. Memberi pelayanan medis khusus
e. Memberi pelayanan rujukan kesehatan f. Memberi pelayanan kedokteran gigi g. Memberi pelayanan sosial
i. Memberi pelayanan rawat jalan, rawat inap, rawat darurat, dan rawat
intensif
j. Memberi pendidikan medis secara umum dan khusus
k. Memberi fasilitas untuk penelitian dan pengembangan ilmu kesehatan
dan
l. Membantu kegiatan penyelidikan epidemiologi.
2. Jenis-jenis rumah sakit
Jenis-jenis Rumah Sakit di Indonesia secara umum ada lima, yaitu Rumah Sakit Umum, Rumah Sakit Khusus atau Spesialis, Rumah Sakit
Pendidikan dan Penelitian, Rumah Sakit Lembaga atau Perusahaan, dan Klinik (Haliman & Wulandari, 2012). Berikut penjelasan dari lima jenis Rumah Sakit tersebut :
a. Rumah Sakit Umum
Rumah Sakit Umum, biasanya Rumah Sakit Umum melayani segala
jenis penyakit umum, memiliki institusi perawatan darurat yang siaga 24 jam (Ruang gawat darurat). Untuk mengatasi bahaya dalam waktu secepat-cepatnya dan memberikan pertolongan pertama. Di dalamnya
juga terdapat layanan rawat inap dan perawatan intensif, fasilitas bedah, ruang bersalin, laboratorium, dan sarana-prasarana lain
b. Rumah Sakit Khusus atau Spesialis
Rumah Sakit Khusus atau Spesialisdari namanya sudah tergambar bahwa Rumah Sakit Khusus atau Rumah Sakit Spesialis hanya
Rumah Sakit untuk trauma (trauma center), Rumah Sakit untuk Ibu dan Anak, Rumah Sakit Manula, Rumah Sakit Kanker, Rumah Sakit Jantung,
Rumah Sakit Gigi dan Mulut, Rumah Sakit Mata, Rumah Sakit Jiwa, c. Rumah Sakit Bersalin, dan lain-lain;
Rumah Sakit Pendidikan dan Penelitian, Rumah Sakit ini berupa Rumah Sakit Umum yang terkait dengan kegiatan pendidikan dan penelitian di Fakultas Kedokteran pada suatu Universitas atau Lembaga
Pendidikan Tinggi
d. Rumah Sakit Lembaga atau Perusahaan,
Rumah sakit ini adalah Rumah Sakit yang didirikan oleh suatu lembaga atau perusahaan untuk melayani pasien-pasien yang merupakan anggota lembaga tersebut
e. Klinik
Merupakan tempat pelayanan kesehatan yang hampir sama dengan
Rumah Sakit, tetapi fasilitas medisnya lebih
B.Pelayanan BPJS
1. Pengertian
BPJS Kesehatan adalah badan hukum yang dibentuk untuk menyelenggarakan program Jaminan Kesehatan (Peraturan BPJS Kesehatan
Nomor 1 Tahun 2014 Pasal 1). 2. Visi dan Misi
Dalam penyelenggaraannya BPJS Kesehatan memiliki Visi dan Misi
Indonesia peserta jaminan kesehatan nasional ini (www.bpjs-kesehatan.go.id, diakses 18 Maret 2015).
a. Visi BPJS Kesehatan
Paling lambat 1 Januari 2019, seluruh penduduk Indonesia memiliki
jaminan kesehatan nasional untuk memperoleh manfaat pemeliharaan kesehatan dan perlindungan dalam memenuhi kebutuhan dasar kesehatannya yang diselenggarakan oleh BPJS Kesehatan yang handal,
unggul, dan terpercaya. b. Misi BPJS Kesehatan
1) Membangun kemitraan strategis dengan berbagai lembaga dan
mendorong partisipasi masyarakat dalam perluasan kepesertaan Jaminan Kesehatan Nasional (JKN).
2) Menjalankan dan memantapkan sistem jaminan pelayanan kesehatan
yang efektif, efisien, dan bermutu kepada peserta melalui kemitraan
yang optimal dengan fasilitas kesehatan
3) Mengoptimalkan pengelolaan dana program jaminan sosial dan dana
BPJS Kesehatan secara efektif, efisien, transparan, dan akuntabel
untuk mendukung kesinambungan program
4) Membangun BPJS Kesehatan yang efektif berlandaskan
5) Mengimplementasikan dan mengembangkan sistem perencanaan dan
evaluasi, kajian, manajemen mutu dan manajemen resiko atas seluruh
operasionalisasi BPJS Kesehatan;
6) Mengembangkan dan memantapkan teknologi informasi dan
komunikasi untuk mendukung operasionalisasi BPJS Kesehatan. 3. Kepesertaan
Ketentuan Umum
a. Peserta dalam program Jaminan Kesehatan Nasional (JKN) meliputi : 1) Peserta adalah setiap orang, termasuk orang asing yang bekerja paling
singkat 6 (enam) bulan di Indonesia, yang telah membayar iuran atau yang iurannya dibayar pemerintah.
2) Peserta program Jaminan Kesehatan Nasional (JKN) terdiri atas 2
kelompok yaitu: Peserta Penerima Bantuan Iuran (PBI) jaminan kesehatan dan Peserta bukan Penerima Bantuan Iuran (PBI) jaminan
kesehatan.
3) Peserta Penerima Bantuan Iuran (PBI) Jaminan Kesehatan adalah fakir
miskin dan orang tidak mampu.
4) Peserta bukan Penerima Bantuan Iuran (PBI) Jaminan kesehatan
adalah Pekerja Penerima Upah dan anggota keluarganya, Pekerja
Bukan Penerima Upah dan anggota keluarganya, serta bukan Pekerja dan anggota keluarganya.
b. Peserta Jaminan Kesehatan Nasional (JKN) diberikan nomor identitas
Kesehatan). Bagi peserta: Askes sosial dari PT. Askes (Persero), jaminan pemeliharaan kesehatan (JPK) dari PT. (Persero) Jamsostek, program
Jamkesmas dan TNI/POLRI yang belum mendapatkan nomor identitas tunggal peserta dari Badan Penyelenggara Jaminan Sosial Kesehatan
(BPJS Kesehatan), tetap dapat mengakses pelayanan dengan menggunakan identitas yang sudah ada.
c. Anak pertama sampai dengan anak ketiga dari peserta pekerja penerima
upah sejak lahir secara otomatis dijamin oleh Badan Penyelenggara Jaminan Sosial Kesehatan (BPJS Kesehatan).
d. Bayi baru lahir dari :
1) peserta pekerja bukan penerima upah;
2) peserta bukan pekerja;
3) peserta pekerja penerima upah untuk anak keempat dan seterusnya;
harus didaftarkan selambat-lambatnya 3 x 24 jam hari kerja sejak yang
bersangkutan dirawat atau sebelum pasien pulang (bila pasien dirawat kurang dari 3 hari). Jika sampai waktu yang telah ditentukan pasien tidak dapat menunjukkan nomor identitas peserta JKN maka pasien
dinyatakan sebagai pasien umum.
e. Menteri Sosial berwenang menetapkan data kepesertaan Penerima
Bantuan Iuran (PBI). Selama seseorang ditetapkan sebagai peserta Penerima Bantuan Iuran (PBI), maka yang bersangkutan berhak mendapatkan manfaat pelayanan kesehatan dalam Jaminan Kesehatan
f. Sampai ada pengaturan lebih lanjut oleh Pemerintah tentang jaminan
kesehatan bagi Penyandang Masalah Kesejahteraan Sosial (PMKS) maka
gelandangan, pengemis, orang terlantar dan lain-lain menjadi tanggung jawab pemerintah daerah. Demikian juga untuk penghuni panti-panti
sosial serta penghuni rutan/lapas yang miskin dan tidak mampu. 4. Prosedur Pendaftaran Peserta
a. Peserta Penerima Bantuan Iuran (PBI) Jaminan Kesehatan :
1) Peserta Penerima Bantuan Iuran (PBI) Jaminan Kesehatan didaftarkan
oleh Pemerintah sebagai peserta kepada Badan Penyelenggara
Jaminan Sosial Kesehatan (BPJS Kesehatan). Penduduk yang belum termasuk sebagai peserta jaminan kesehatan dapat diikutsertakan dalam program Jaminan Kesehatan pada Badan Penyelenggara
Jaminan Sosial Kesehatan (BPJS Kesehatan) oleh pemerintah daerah provinsi atau pemerintah daerah kabupaten/kota.
2) Bayi yang lahir dari peserta Penerima Bantuan Iuran (PBI) dicatat dan
dilaporkan oleh fasilitas kesehatan kepada Badan Penyelenggara Jaminan Sosial Kesehatan (BPJS Kesehatan). Mekanisme penetapan
selanjutnya akan diatur oleh Kementerian Sosial. b. Peserta Bukan Penerima Bantuan Iuran (PBI)
1) Pemberi kerja mendaftarkan pekerjaannya atau pekerja yang
2) Pekerja bukan penerima upah dan bukan pekerja wajib mendaftarkan
diri dan keluarganya sebagai peserta kepada Badan Penyelenggara
Jaminan Sosial Kesehatan (BPJS Kesehatan). Proses pendaftaran dapat dilakukan secara bertahap baik perorangan atau seluruh anggota
keluarga. Prosedur pendaftaran peserta dan tata cara perubahan daftar susunan keluarga/mutasi kepesertaan diatur lebih lanjut dalam Panduan Teknis Kepesertaan yang dikeluarkan oleh Badan
Penyelenggara Jaminan Sosial Kesehatan (BPJS Kesehatan). 5. Iuran
Iuran adalah sejumlah uang yang dibayar secara teratur oleh peserta, pemberi kerja, dan/atau pemerintah (Undang-Undang Nomor 40 Tahun 2004 tentang Sistem Jaminan Sosial Nasional Pasal 1).
Besaran dan tata cara pembayaran iuran program jaminan kesehatan diatur dalam Peraturan Presiden Republik Indonesia Nomor 12 Tahun 2013
tentang Jaminan Kesehatan (Undang-Undang Nomor 24 Tahun 2011 tentang BPJS Pasal 19).
a. Pilihan iuran sesuai kelas perawatan adalah sebagai berikut :
Kelas 1 : Rp. 80.000 per orang per bulan Kelas 2 : Rp. 51.000 per orang per bulan
Kelas 3 : Rp. 25.500 per orang per bulan 6. Manfaat Jaminan Kesehatan
Manfaat JKN terdiri atas 2 (dua) jenis, yaitu manfaat medis dan
komprehensif (promotif, preventif, kuratif dan rehabilitatif) sesuai dengan indikasi medis yang tidak terikat dengan besaran iuran yang dibayarkan.
Manfaat non-medis meliputi akomodasi dan ambulan. Manfaat akomodasi untuk layanan rawat inap sesuai hak kelas perawatan peserta. Manfaat
ambulan hanya diberikan untuk pasien rujukan antar fasilitas kesehatan, dengan kondisi tertentu sesuai rekomendasi dokter.
7. Fasilitas kesehatan
Setiap peserta berhak memperoleh pelayanan kesehatan yang mencakup pelayanan promotif, preventif, kuratif, dan rehalibitatif termasuk pelayanan
obat dan bahan medis habis pakai sesuai dengan kebutuhan medis yang diperlukan (Peraturan BPJS Kesehatan Nomor 1 Tahun 2014 Pasal 47). Berdasarkan Peraturan BPJS Kesehatan Nomor 1 Tahun 2014 Pasal 47
tentang pelayanan kesehatan yang dijamin oleh BPJS Kesehatan yaitu terdiri atas :
a. Pelayanan kesehatan pada fasilitas kesehatan tingkat pertama b. Pelayanan kesehatan pada fasilitas kesehatan tingkat lanjutan
c. Pelayanan gawat darurat
d. Pelayanan obat, alat kesehatan, dan bahan medik habis pakai;
e. Pelayanan ambulance
f. Pelayanan skrining kesehatan dan Pelayanan kesehatan lain yang
Berdasarkan Peraturan Presiden Republik Indonesia Nomor 12 Tahun 2013 tentang Jaminan Kesehatan Bab VIII tentang Fasilitas Kesehatan
yang tercantum dalam Pasal 36 bahwa Fasilitas Kesehatan, meliputi : a. Fasilitas Kesehatan milik Pemerintah dan Pemerintah Daerah yang
memenuhi persyaratan wajib bekerjasama dengan BPJS Kesehatan dengan membuat perjanjian tertulis
b. Fasilitas Kesehatan milik swasta yang memenuhi persyaratan dapat
menjalin kerjasama dengan BPJS Kesehatan dengan membuat perjanjian tertulis.
C.INA-CBGs
1. Pengertian INA-CBGs
INA-CBG merupakan sistem pembayaran dengan sistem "paket",
berdasarkan penyakit yang diderita pasien.Rumah Sakit akan mendapatkan pembayaran berdasarkan tarif INA CBGs yang merupakan rata-rata biaya
yang dihabiskan oleh untuk suatu kelompok diagnosis. 2. Biaya kesehatan
Terdapat beberapa tarif yang lebih rendah rumah sakit harus bijak
menyikapi. Evaluasi tarif akan terus dilakukan agar diperoleh nilai yang sesuai, revisi dari tarif akan menjadi kabar baik bagi rumah sakit. Bilamana
masih ada RS yang masih memprotes sistem tarif INA-CBGs, berarti lembaga itu, bisa jadi belum memahami sistem pembayaran. Hal ini terjadi karena, RS terbiasa dengan sistem pembayaran pay-for-service
yang cost effective. Rumah Sakit harus lebih bijak mengelola keuangan dengan pola INA CBGs, karena bisa jadi tarif terlihat kecil karena ada
beberapa tindakan yang tidak cost effective atau masih adanya tindakan yang tidak perlu dilakukan pada pasien mengambil porsi biaya yang cukup
besar dari paket tersebut.
Dengan menggunakan sistem itu, maka perhitungan tarif pelayanan lebih objektif berdasarkan pada biaya sebenarnya. Melalui INA-CBG’s
diharapkan dapat meningkatkan mutu dan efisiensi rumah sakit. Sesuai dengan Peraturan Presiden No. 111 Tahun 2013 yang merupakan revisi dari
Perpres No. 12 Tahun 2013 tentang Jaminan Kesehatan, bahwa pola pembayaran pelayanan kesehatan di tingkat lanjutan oleh BPJS Kesehatan menggunakan sistem pola pembayaran Indonesia Case Based Groups
(INA-CBG’s). “Manfaat implementasi INA CBG’s dalam Jaminan Kesehatan Nasional (JKN) adalah tarif terstandarisasi dan lebih
memberikan kepastian”, kata Ketua Nasional Casemix Center (NCC)
Kementerian Kesehatan Bambang Wibowo, di Jakarta.
Tarif yang dimaksudkan berbentuk paket yang mencakup seluruh
komponen biaya RS. Berbasis pada data costing dan coding penyakit mengacu International Classification of Diseases (ICD) yang disusun
WHO. Menggunakan ICD 10 untuk mendiagnosis 14.500 kode dan ICD 9 Clinical Modifications yang mencakup 7.500 kode.
Sedangkan tarif INA-CBG’s terdiri dari 1.077 kode CBG yang terdiri
Untuk pelaksanaan program JKN BPJS Kesehatan, tarif INA-CBG’s dikelompokan dalam 6 jenis RS, yaitu RS kelas D, C, B, dan A. Serta RSU dan RSK rujukan nasional. Tarif INA-CBG’s juga disusun berdasarkan
perawatan kelas 1, 2, dan 3. Sebelumnya, dalam Jamkesmas yang ada hanya tarif INA-CBG’s untuk kelas 3.“Dengan sistem tersebut, pembiayaan
kesehatan lebih efektif dan mutunya meningkat. Hal itu juga diterapkan diberbagai negara”, ungkap Bambang. Nasional Casemix Center (NCC)
Kementrian Kesehatan RI Bambang Wibowo.
Mengenai tarif baru, evaluasi dan penyesuaian tarif baru INA-CBGs
pada 39 kelompok tarif sudah dilakukan Kementerian Kesehatan. Tarif pada 39 kelompok yang dinilai terlalu rendah itu lalu dinaikkan. Diantaranya, layanan bedah ortopedi, bedah saraf, dan layanan rawat jalan
dengan pemeriksaan penunjang. Untuk mengompensasi kenaikan sebagian tarif itu, 60 kelompok rawat inap yang dinilai terlalu tinggi diturunkan
sehingga keseimbangan pendapatan dan pembiayaan terjaga. Menurutnya, penyesuaian tarif itu diharapkan memperluas keikutsertaan RS dalam program Jaminan Kesehatan Nasional (JKN) dan masyarakat mendapat
layanan kesehatan yang baik. Sosialisasi Sebelumnya, Kepala Pusat Pembiayaan dan Jaminan Kesehatan Kementerian Kesehatan Donald
Pardede, menjelaskan, tarif baru diberlakukan awal September dan klaim terhadap tarif baru bisa dilakukan RS pada Oktober 2014. Untuk itu, BPJS Kesehatan pun, harus memperbarui aplikasi verifikasi dan klaim biaya RS.
sudah merampungkan klaim tindakan pada Agustus ketika tarif belum berubah.Tujuan penggunaan tarif paket INACBG dalam JKN adalah untuk
mendorong efisiensi tanpa mengurangi mutu pelayanan. INA CBGs itu cost effective system.
Kebiasaan terapi dan perawatan yang dilakukan dokter tidak cost effective, hal ini perlu diperbaiki. Misalnya untuk kasus SC (operasi cecar).
Kasus SC merupakan kasus yang “unik”. Status pasien sulit diprediksi.
Dalam kondisi normal pun bisa mendadak tidak stabil. Lama rawat SC tanpa komplikasi umumnya hanya 4 hari atau 3 hari. Kalau di rawat di
kelas 3 kita tinggal hitung biaya akomodasi di klas 3 yang tidak mahal. Rata-rata rawat inap kelas 3 Rp 100.000,00 per hari. Antibiotik yang diberikan cukup sekali pemberian dengan obat generik generasi pertama
yang harganya tidak lebih dari Rp 25.000,00. Tidak perlu diberikan antibiotik oral. Obat nyeri generik juga sangat murah dan mutunya bail
dengan menggunakan formularium nasional yang sudah terbukti mempunyai bukti ilmiah yang kuat. Demikian juga anesthesi regional biaya tidak lebih dari Rp 100.000,00. Terhadap penggunaan obat motilitas usus,
itu belum terbukti ilmiah harus selalu digunakan. Dengan uraian ini, maka kasus SC tanpa komplikasi biasanya menghabiskan biaya medis sekitar Rp
2.000.000,00.
Kemudian untuk “kasus sirkumsisi (sunat) tarifnya jauh lebih besar dibandingkan tindakan SC” itu terjadi jika pada sirkumsisi yang rawat inap,
rawat jalan biaya tidak lebih dari Rp 200.000,00. Inilah, diantaranya, yang diperbaiki. Maka, disarankan agar membangun komonikasi yang baik
antara tim dokter dengan manajemen untuk mengurangi variasi pelayanan dan pilih layanan yang paling cost efective dengan membuat dan
menjalankan clinical pathway.
Masih banyak lagi tugas mulia dan perubahan yang harus dilakukan dokter dan manajemen untuk melakukan koreksi biaya di sisi input
(perencanaan dan barang jasa) dan proses (penggunaan sumber daya obat, alat habis pakai, pemeriksaan penunjang). Manajemen pun melakukan
efisiensi pada sisi input dan melakukan subsidi silang dari biaya pelayanan lain juga banyak surplusnya. RS membayar jasa dokter yang layak dan sesuai dengan kaidah karena total penerimaan RS surplus.
Perubahan tarif ini tidak akan memengaruhi RS tipe C dan tipe D karena perubahan ini dipandang dari nilai keekonomian. “Selisihnya itu bisa 50-60
persen. Disisi lain, tarif INA-CBGs dipertimbangkan nilai perekonomian. Kita sudah lakukan semacam simulasi ini seperti ketersediaan dana, cadangan, klaim, itu semuanya kita simulasi. Dan pembahasan kenaikkan tarif ini kita libatkan dari perwakilan RS, Klinik, Kemenkes, BPJS,” jelas
Direktur Eksekutif Indonesian Hospital and Clinic Watch (INHOTCH)
Fikri Suadu.
Diakuinya, proses revisi ini cukup memakan waktu lantaran penyesuaian tarif dan keuangan dari BPJS kesehatan sendiri. Harapannya,
bermutu. Selain itu, fasilitas kesehatan pun bisa mengembangkan fasilitas-fasilitas mereka dengan keuntungan yang diperoleh.
Kepala Pusat Pembiayaan dan Jaminan Kesehatan Kementerian Kesehatan Donald Pardede, menjelaskan, tarif baru diberlakukan awal
September dan klaim terhadap tarif baru bisa dilakukan RS pada Oktober 2014. Untuk itu, BPJS Kesehatan pun, harus memperbarui aplikasi verifikasi dan klaim biaya RS. Lalu, RS bisa mengklaim dengan tarif baru
pada Oktober dengan syarat sudah merampungkan klaim tindakan pada Agustus ketika tarif belum berubah.Tujuan penggunaan tarif paket
INACBG dalam JKN adalah untuk mendorong efisiensi tanpa mengurangi mutu pelayanan. INA CBGs itu cost effective system.
3. Tarif INA-CBGs
Pelayanan kesehatan dengan mutu yang baik dan biaya terjangkau menjadi harapan bagi seluruh masyarakat. Untuk itu, rumah sakit yang
merupakan pemberi pelayanan kesehatan yang utama pun dituntut melakukan pengendalian biaya dan pengendalian mutu.
Maka pemerintah memberlakukan tarif sebagaimana yang dikenal
dengan sistem INA CBGs. Intinya, mengubah tarif yang sebelumnya menggunakan sistem fee for service system menjadi prospective payment
system. Pemberlakuan ini menjamin pasien mendapatkan pelayanan bagus
dean rumah sakit memperoleh pembiayaan yang standar.
Faktanya, dalam pelaksanaan Jaminan Kesehatan Nasional (JKN) oleh
rumah sakit yang telah menjadi provider BPJS Kesehatan mengaku mengalami surplus dengan pembiayaan bertarif INA-CBG's, baik rumah
sakit di Jakarta maupun di daerah. Salah satunya adalah Rumah Sakit Islam (RSI) Jemursari di Surabaya, Jawa Timur.
Tabel Pelayanan rawat jalan Hemodialisis, paket INA-CBG
Kode
1.380.582 982.650 893.318 812.107
Gambar 2.1 Tabel Pelayanan rawat jalan Hemodialisis, paket INA-CBG tahun 2013
982.400 879.100 786.200 702.600
4. Mekanisme Pembayaran INA CBGs
Pembayaran pelayanan kesehatan dengan menggunakan sistem INA
CBGs terhadap FKRTL berdasarkan pada pengajuan klaim dari FKRTL baik untuk pelayanan rawat jalan maupun untuk pelayanan rawat inap.
Klaim FKRTL dibayarkan oleh BPJS Kesehatan paling lambat 15 hari setelah berkas klaim diterima lengkap. Pengaturan lebih lanjut tentang sistem paket INA CBGs di atur lebih lanjut dalam Petunjuk Teknis INA
CBGs.
D.Mutu (Kualitas) pelayanan
1. Pengertian mutu
Mutu merupakan keseluruhan karakteristik barang atau jasa yang menunjukkan kemampuannya dalam memuaskan kebutuhan konsumen,
baik berupa kebutuhan yang dinyatakan mamupun kebutuhan tersirat (Efendi dan Makhfudli, 2009).
2. Pengertian Mutu Pelayanan Kesehatan
Menurut Departemen Kesehatan RI (1998) dalam Sanjoyo (2009), mutu pelayanan kesehatan adalah yang menunjukan pada tingkat
kesempurnaan pelayanan kesehatan, yang disatu pihak menimbulkan kepuasan pada setiap pasien sesuai dengan tingkat kepuasan penduduk,
3. Dimensi Mutu pelayanan Kesehatan
Pelayanan kesehatan akan dirasakan berkualitas oleh para
pelanggannya jika penyampaiannya dirasakan melebihi harapan dan pengguna layanan. Penilaian para pengguna jasa pelayanan ditujukan
kepada penyampaian jasa, kualitas pelayanan, atau cara penyampaian jasa tersebut kepada para pemakai jasa (Muninjaya, 2010).
Kualitas jasa pelayanan kesehatan akan sangat ditentukan apabila
kebutuhan atau ekspetasi para pengguna jasa bisa terpenuhi dan diterima tepat waktu. Untuk itu, para penyedia jasa pelayanan kesehatan harus
mampu memenuhi harapan pengguna jasa (Muninjaya, 2010).
Menurut Parasuraman, Zeithaml dan Berry dalam Muninjaya (2010) menganalisis dimensi kualitas jasa berdasarkan lima aspek komponen
mutu. Kelima komponen mutu pelayanan dikenal dengan nama ServQual. Kelima dimensi mutu menurut Pasuraman dkk. meliputi : a. Responsiveness (cepat tanggap)
Dimensi ini dimasukan kedalam kemampuan petugas kesehatan menolong pelanggan dan kesiapannya melayani sesuai prosedur dan
bisa memenuhi harapan pelanggan. Dimensi ini merupakan penilaian mutu pelayanan yang paling dinamis. Harapan pelanggan terhadap
kecepatan pelayanan yang cenderung meningkat dari waktu ke waktu sejalan dengan kemajuan teknologi dan informasi kesehatan yang dimiliki oleh pelanggan. Nilai waktu bagi pelanggan menjadi semakin
meningkat. Time is money berlaku untuk menilai mutu pelayanan kesehatan dari aspek ekonomi para penggunanya. Pelayanan
kesehatan yang responsive terhadap kebutuhan pelanggannya kebanyakan ditentukan oleh sikap para front-line staff. Mereka secara
langsung berhubungan dengan para pengguna jasa dan keluarganya, baik melalui tatap muka, komuniasi non-verbal, langsung atau melalui telepon.
b. Reliability (Kehandalan)
Kemampuan untuk memberikan pelayanan kesehatan dengan tepat
waktu dan akurat sesuai dengan yang ditawarkan (seperti dalam brosur). Dari kelima dimensi kualitas jasa, Reliability dinilai paling penting oleh para pelanggan berbagai industry jasa. Karena sifat
produk jasa yang nonstandardized output, dan produknya juga sangat tergantung dari aktivitas manusia sehingga akan sulit mengharapkan
output yang konsisten. Apalagi jasa diproduksi dan dikomsumsipada saat yang bersamaan. Untuk meningkatkan reliability dibidang pelayanan kesehatan, pihak manajemen puncak perlu membangun
budaya kerja bermutu yaitu budaya tidak ada kesalahan atau corporate culture of no mistake yang diterapkan muli dari pimpinan puncak
sesuai dengan perkembangan teknologi kedokteran dan ekspektasi pasien.
c. Assurance (Jaminan)
Kriteria ini berhubungan dengan pengetahuan, kesopanan dan sifat
petugas yang dapat dipercaya oleh pelanggan. Pemenuhan terhadap criteria pelayanan ini akan mengakibatkan pengguna jasa merasa terbebas dari risiko. Berdasarkan riset, dimensi ini meliputi faktor
keramahan, kompetensi, kredibilitas dan keamanan. Variabel ini perlu dikembangkan oleh pihak manajemen institusi pelayanan kesehatan
dengan melakukan investasi, tidak saja dalam bentuk uang melainkan keteladanan manajemen puncak, perubahan sikap dan kepribadian staf yang positif, dan perbaikan system remunerasinya (pembayaran upah). d. Empathy (Empati)
Kriteria ini terkait dengan rasa kepedulian dan perhatian khusus
staf kepada setiap pengguna jasa, memahami kebutuhan mereka dan memberikan kemudahan untuk dihubung setiap saat jika para penggunajasa ingin memperoleh bantuannya. Peranan SDM kesehatan
sangat menentukan mutu pelayanan kesehatan karena mereka dapat langsung memenuhi kepuasan para pengguna jasa pelayanan
kesehatan.
e. Tangible (Bukti fisik)
Mutu pelayanan jasa kesehatan juga dapat dirasakan secara
dan perlengkapan yang memadai. Para penyedia layanan kesehatan akan mampu bekerja secara optimal sesuai dengan ketrampilan
masing masing. Dalam hal ini, perlu dimasukkan perbaikan sarana komunikasi dan perlengkapan pelayanan yang tidak langsung seperti
tempat parkir dan kenyamanan ruang tunggu. Karena sifat produk jasa yang tidak bisa dilihat, dipegang, atau dirasakan, perlu ada ukuran lain yang bisa dirasakan lebih nyata oleh para pengguna pelayanan. Dalam
hal ini, pengguna jasa menggunakan inderanya (mata, telinga dan rasa) untuk menilai kualitas jasa pelayanan kesehatan yan diterima,
misalnya ruang penerimaan pasien yang bersih, nyaman, dilengkapi dengan kursi, lantai berkeramik, TV, peralatan kantor yang lengkap, seragam staf yang rapi, menarik dan bersih.
E.Kerangka Teori
Gambar 2.3 Kerangka teori
Parasuraman, Zeithaml dan Berry dalam Muninjaya (2010)
PMK RI No. 69 Th 2013 dan PMK RI No. 64 Th 2016 tentang perubahan PMK No. 52 Th 2016 tentang Standar Tarif Pelayanan Kesehatan dalam
Penyelengaraan Program Jaminan Kesehatan
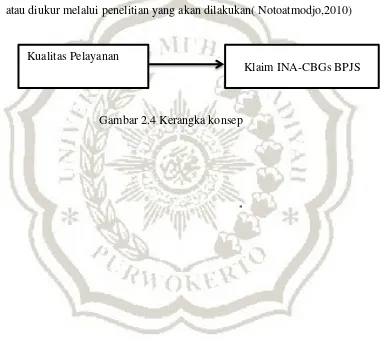
F. Kerangka konsep
Kerangka konsep adalah kerangka hubungan antara konsep yang diamati
atau diukur melalui penelitian yang akan dilakukan( Notoatmodjo,2010)
Gambar 2.4 Kerangka konsep