BAB II
TINJAUAN PUSTAKA
A.Tinjauan Medis
1. Kehamilan
a. Definisi
Menurut Federasi Obstetri Ginekologi Internasioal, kehamilan
didefinisikan sebagai fertilisasi atau penyatuan spermatozoa dan ovum
dan lanjut dengan nidasi atau implantasi. Bila dihiting dari saat fertilisasi
hingga lahirnya bayi, kehamilan normal akan berlangsung dalam waktu
40 minggu atau 10 bulan atau 9 bulan menurut kalender Internasional.
Kehamilan terbagi dalam 3 trimester, dimana trimester kesatu
berlangsung dalam 12 minggu, trimester kedua 15 minggu (minggu
ke-13 hingga ke-27), dan trimester ketiga ke-13 minggu (minggu ke-28 hingga
ke 40 minggu) (Prawirohardjo, 2010).
Dari pernyataan tersebut dapat ditarik kesimpulan bahwa kehamilan
adalah proses penyatuan sel sperma dan ovum yang menyebabkan suatu
pembuahan di dalam rahim dan berakhir sampai awal persalinan.
b. Fisiologi Kehamilan
Fisiologi kehamilan terdiri dari ovulasi, migrasi spermatozoa dan
uterus, pembentukan plasenta, dan tumbuh-kembang hasil konsepsi
sampai aterm. ( Manuaba IAC, Manuaba IBGF, Manuaba IBG, 2010)
c. Perubahan Fisiologi Pada Kehamilan
Dengan terjadinya kehamilan maka seluruh sistem genetalia wanita
mengalami perubahan yang mendasar sehingga dapat menunjang
perkembangan dan pertumbuhan janin dalam rahim yang menyebabkan
perubahan pada bagian-bagian dibawah ini:
1) Uterus
Uterus yang semula beratnya 30 gram akan mengalami hipertrofi
dan hyperplasia, sehingga menjadi seberat 1000 gram saat akhir
kehamilan.
2) Vagina
Vagina dan vulva mengalami peningkatan pembuluh darah karena
pengaruh estrogen sehingga tampak makin berwarna merah dan
kebiru-biruan (tanda Chadwicks)
3) Ovarium
Dengan terjadinya kehamilan, indung telur yang mengandung
korpus luteum gravidarum akan meneruskan fungsinya sampai
terbentuknya plasenta yang sempurna pada usia 16 minggu.
4) Payudara
Payudara mengalami pertumbuhan dan perkembangan sebagai
tidak dapat dilepaskan dari pengaruh hormon saat kehamilan, yaitu
estrogen, progesteron, dan somatomamotrofin.
Fungsi hormon yang mempersiapkan payudara untuk pemberian
ASI dijabarkan sebagai berikut:
a) Estrogen, berfungsi untuk menimbulkan hipertrofi system saluran
payudara, menimbulkan penimbunan lemak dan air serta garam
sehingga payudara tampak makin membesar
b) Progesteron, berfungsi utuk mempersiapkan asinus sehingga dapat
berfungsi, meningkatkan jumlah sel asinus
c) Somatomamotrofin, berfungsi untuk mempengarui sel asinus untuk
membuat kasei, laktalbumin, dan laktoglobulin., penimbunan
lemak disekitar alveolus payudara, merangsang pengeluaran
kolostrum pada kehamilan.
5) Sirkulasi darah
Peredaran darah ibu dipengaruhi oleh beberapa faktor, antara lain:
a) Meningkatnya kebutuhan sirkulasi darah sehingga dapat memenuhi
kebutuhan perkembangan dan pertumbuhan janin dalam rahim
b) Terjadi hubungan langsung antara arteri dan vena pada sirkulasi
retroplasenter
c) Pengaruh hormon estrogen dan progesteron makin meningkat
Akibat dari faktor tersebut dijumpai beberapa perubahan
jumlah serum darah lebih besar dari pertumbuhan sel, sel darah merah
makin meningkat jumlahnya untuk dapat mengimbangi pertumbuhan
janin dalam rahim, sistem respirasi, sistem pencernaan, traktus
urinarius, perubahan pada kulit, dan metabolisme. ( Manuaba IAC,
Manuaba IBGF, Manuaba IBG, 2010)
d. Perubahan Fisik Ibu Hamil
1) Trimester I
Tanda-tanda yang kadang dapat terjadi pada ibu adalah perdarahan
sedikit sekitar 11 hari setelah konsepsi, yakni pada saat embrio
melekat pada lapisan uterus. Perdarahan ini biasanya kurang dari
jumlah haid yang normal. Perubahan fisik berikutnya biasanya adalah
rasa nyeri dan pembesaran payudara, kadang diikiuti dengan rasa lelah
dan sering kencing. Gejala ini akan dialami sampai bulan berikutnya
berupa mualdan muntah biasanya sekitar 8 minggu dan mungkin
berakhir sampai 12 miggu. Setelah 12 minggu pertumbuhan janin
dalam uterus dapat dirasakan ibu diatas simfisis pubis. Ibu akan
mengalami kenaikan BB sekitar 1-2 kg selama kehamilan trimester
pertama. (Kemenkes RI, 2007)
2) Trimester II
Uterus akan terus membesar. Setelah 16 minggu biasanya berada
pada pertengahan antara simfisis pubis dan pusat. BB ibu bertambah
energi. Pada 20 minggu fundus uteri berada dekat dengan pusat (2-3
jari bawah pusat). Payudara mulai mengeluarkan kolostrum. Ibu mulai
merasakan gerakan janinnya. Tampak perubahan kulit normal, berupa
cloasma, linea nigra dan stirae gravidarum (Kemenkes RI, 2007)
3) Trimester III
Pembesaran uterus terus bertambah. Pada minggu ke-28 fundus
uteri berada pada 3 jari diatas pusat antara pusat dan processus
xiphoid. Pada minggu ke-32, fundus uteri berada pada pertengahan
pusat dan processus xiphoid. Minggu ke-36, fundus uteri mencapai 3
jari dibawah processus xiphoid. Payudara terasa penuh dan lunak.
Sering kencing kembali terjadi. Setelah minggu ke-38, janin mulai
masuk ke dalam rongga panggul. Sakit punggung dan sering kencing
kembali meningkat karena tekanan uterus terhadap kandung kemih.
Tidur menjadi sulit, dan terasa kontaksi Braxton Hicks (His Palsu)
yang meningkat. (Kemenkes RI, 2007)
e. Perubahan Psikologi Ibu Hamil
1) Trimester I
a) Ibu merasa mual, lemah, lelah dan membesarnya payudara karena
hormon progesteron dan estrogen yang meningkat
b) Ibu merasa tidak sehat dan seringkali membenci kehamilannya
c) Perasaan takut dan penolakan ibu terhadap kehamilannya
e) Kesedihan dan kecemasan (Kemenkes RI, 2007)
2) Trimester II
a) Ibu sudah menerima kehamilannya dan mulai menggunakan energi
dan pikirannya secara lebih konstrutif
b) Ibu sudah dapat merasakan gerakan janinnya dan merasakan
kehadiran janinnya sebagai seseorang di luar dari dirinya sendiri
c) Rasa cemas dan kurang nyaman mulai berkurang (Kemenkes RI,
2007)
3) Trimester III
a) Ibu merasa khawatir dan takut
b) Rasa tidak nyaman akibat kehamilan karena merasa dirinya aneh
dan jelek
c) Sedih karena akan berpisah dengan janinnya dan kehilangan
perhatian khusus yang diterima selama hamil (Kemenkes RI, 2007)
f. Pertumbuhan dan Perkembangan Janin
Pada kehamilan usia 20 minggu, indeksi plasenta adalah 0,30; 28
minggu 0,25; 38 minggu 0,15. Jadi makin tua kehamilan makin rendah
indeks plasenta, artinya plasenta makin kurang mampu memberikan
nutrisi kepada janinnya. ( Manuaba IAC, Manuaba IBGF, Manuaba IBG,
Faktor dan subfaktor pertumbuhan dan perkembangan janin
1) Faktor Ibu
a) Keadaan kesehatan ibu saat hamil
b) Penyakit yang menyertai kehamilan
c) Penyulit kehamilan
d) Kelainan pada uterus
e) Kehamilan tunggal atau ganda atau triplet
f) Kebiasaan ibu, merokok, alkohol, kecanduan
2) Faktor Janin
a) Jenis kelamin janin
b) Penyimpangan genetik, kelainan kongenital, pertumbuhan
abnormal
c) Infeksi intrauterin
3) Faktor Plasenta
Plasenta adalah akar janin untuk dapat tumbuh dan berkembang
dengan baik dalam rahim. Karena itu plasenta sangat penting, artinya
untuk menjamin kesehatan janin dalam rahim, yang ditetapkan dengan
indeks plasenta
Tabel 2.1 Pertumbuhan dan Perkembangan Janin
Usia Kehamilan Panjang Janin Ciri Khas Organogenesis
4 minggu 7,5-10 mm Rudimenter: hidung, telinga, dan mata
8 minggu 2,5 cm Kepala fleksi ke dada
Hidung, telinga dan jari terbentuk
12 minggu 9 cm Telinga lebih jelas Kelopak mata terbentuk Genetalia eksterna terbentuk Usia Fetus
16 minggu 16-18 cm Genital jelas terbentuk Kulit merah tipis
Uterus telah penuh, desidua parietalis dan kapsularis 20 minggu 25 cm Kulit tebal dengan rambut
lanugo
24 minggu 30-32 cm Kelopak mata jelas, alis dan bulu tampak
Masa Parietal
28 minggu 35 cm BB 1000 gram
Menyempurnakan janin 40 minggu 50-55 cm Bayi cukup bulan
Kulit berambut dengan baik Kulit kepala tumbuh baik Pusat penulangan pada tibiaproksimal
g. Diagnosis Kehamilan
1) Tanda dugaan kehamilan
Berikut adalah tanda-tanda dugaan adanya kehamilan:
a) Amenorea ( terlambat datang bulan)
b) Mual dan muntah
c) Ngidam
d) Sinkope atau pingsan
e) Payudara tegang
f) Sering miksi atau buang air kecil
g) Konstipasi atau obstipasi
h) Pigmentasi kuli
i) Varises atau penampakan pembuluh darah vena
2) Tanda Tidak Pasti Kehamilan
Tanda tidak pasti hamil dapat ditetukan oleh:
a) Rahim membesar, sesuai dengan tuanya hamil
b) Pada pemeriksaan dalam, dijumpai tanda Hegar, tanda Chadwicks,
tanda Piscaseck, kontraksi Braxton Hicks, dan teraba ballottement.
c) Pemeriksaan tes biologis kehamilan positif. Tetapi sebagian
kemungkinan palsu.
3) Tanda Pasti Kehamilan
Tanda pasti kehamilan ditentukan melalui:
b) Terlihat/teraba gerakan janin dan teraba bagian-bagian janin
c) Denyut jantung janin. ( Manuaba IAC, Manuaba IBGF, Manuaba
IBG, 2010)
h. Tanda Bahaya Kehamilan
Tanda bahaya kehamilan menurut (Prawirohardjo, 2010):
1) Perdarahan
Perdarahan pada kehamilan muda atau usia kehamilan di bawah 20
minggu umumnya disebabkan oleh keguguran, sedangkan perdarahan
pada kehamilan lanjut atau di atas 20 minggu pada umumnya
disebabkan oleh plasenta previa.
2) Preeklampsia
Pada umumnya ibu hamil dengan usia kehamilan diatas 20 minggu
disertai degan penigkatan tekanan darah di atas normal sering
diasosiasikan dengan preeklampsia.
3) Nyeri hebat di daerah abdominopelvikum
Apabila terjadi pada trimester II dan III disertai dengan riwayat dan
tanda-tanda seperti trauma abdomen, preeklampsia, TFU lebih besar
dari usia kehamilan, bagian-bagian janin sulit diraba, uterus tegang
dan nyeri, dan janin mati dalam rahim, maka diagnosisnya mengarah
Gejala dan tanda lain yang harus diwaspadai:
1) Muntah berlebihan yang berangsung selama kehamilan
2) Disuria
3) Menggigil atau demam
4) Ketuban pecah dini
5) Uterus lebih besar atau lebih kecil dari usia kehamilan yang
sesungguhnya.
Tanda bahaya kehamilan menurut (Kemenkes RI, 2015):
1) Muntah terus dan tidak mau makan
2) Demam tinggi
3) Bengkak kaki, tangan dan wajah, atau sakit kepala disertai kejang
4) Janin dirasakan kurang bergerak dibandingkan sebelumnya
5) Perdarahan pada hamil muda dan hamil tua
Masalah lain pada masa kehamilan:
1) Demam, menggigil dan berkeringat. Bila ibu berada di daerah
endemis malaria, menunjukan adanya gejaa malaria
2) Terasa sakit pada saat kencing atau keluar keputihan atau gatal-gatal
di daerah kemaluan
3) Batuk lama (> 2 minggu)
4) Jantung berdebar-debar atau nyeri di dada
5) Diare berulang
i. Asuhan Antenatal
Asuhan antenatal adalah upaya previntif program pelayanan
kesehatan obstetrik untuk optimalisasi luaran maternal dan neonatal
melalui serangkaian kegiatan pemantauan rutin selama kehamilan.
Ada 6 alasan penting untuk mendapatkan asuhan antenatal, yaitu:
1) Membangun rasa saling percaya antara klien dan petugas kesehatan
2) Mengupayakan terwujudnya kondisi terbaik bagi ibu dan bayi yang
dikandungnya
3) Memperoleh informasi dasar tentang kesehatan ibu dan kehamilannya
4) Mengidentifikasi dan menatalaksana risiko tinggi
5) Memberikan pedidikaan kesehatan yang diperlukan dalam menjaga
kualitas kehamilan dan merawat bayi
6) Menghindari gangguan kesehatan selama kehamilan yang akan
membahayakan keselamatan ibu hamil dan bayi yang dikandungnya
Jadwal kunjungan asuhan antenatal dilakukan minimal 4 kali yaitu:
satu kali kunjungan antenatal hingga usia kehamilan hingga usia 28
minggu, satu kali kunjungan antenatal selama kehamilan 28-36 minggu,
dan sebanyak dua kali kunjungan antenatal pada usia kehamilan diatas 36
minggu (Prawirohardjo, 2010).
1) Pada TM I sebelum minggu ke-14 : membina hubungan saling
diobati sebelum mengancam jiwa, mendorong perilaku yang sehat
(nutrisi, kebersihan, istirahat)
2) Pada TM II sebelum minggu ke 28 : sama dengan TM I ditambah
kewaspadaan, pantau tekanan darah, kaji oedema, periksa urin untuk
protein urin
3) Pada TM III antara minggu ke-28-36 : sama dengan TM I dan II
ditambah palpasi abdomen untuk deteksi gemelli
4) Pada TM III setelah 36 minggu : sama dengan TM I, II, dan III
ditambah deteksi kelainan letak, kondisi lain yang memerlukan
kelahiran di rumah sakit (Sulistyawati, 2009).
Asuhan yang diberikan saat kunjungan antenatal :
1) Trimester I (<12 minggu)
a) Menegakkan diagnosa kehamilan baik dengan metode sederhana
maupun dengan memperhatikan perubahan fisiologi yang terjadi,
serta kolaborasi untuk dilakukan USG untuk penegakkan diagnosa
pasti.
b) Penapisan kebiasaan ibu yang kurang baik, serta dapat
menyebabkan gangguan pada janin dan kehamilan, seperti merokok
dan minum-minuman keras.
c) Melakukan penapisan penyakit penyerta dalam kehamilan.
d) Pemeriksaan berat badan dan IMT
f) Deteksi infeksi menular seksual termasuk HIV/AIDS, deteksi
bakteri uria
g) Pemenuhan kebutuhan asam folat 400 µgram/hari (12 minggu),
vitamin D, vitamin B, vitamin B12 untuk mengatasi mual dan
anemia dalam kehamilan. Pemberian Fe secara rutin tidak
dianjurkan karena memiliki efek samping bagi ibu.
h) Kebutuhan vitamin A sebesar 700 µgram selama kehamilan
i) Menyiapkan psikolois ibu terhadap kehamilan yang terjadi
j) Mengurangi keluhan akibat ketidaknyamanan yang terjadi pada
awal kehamilan
k) Pemberian informasi sesuai kebutuhan ibu berdasarkan temuan.
l) Deteksi dini kompikasi yang mungkin terjadi pada trimester I dan
melakukan tindakan kolaborasi atau rujukan dengan tepat
m)Libatkan keluarga dalam setiap asuhan yang diberikan
2) Trimester II (13-26 minggu)
a) Pemantauan penambahan berat badan berdasarkan IMT ibu
b) Pemeriksaan tekanan darah
c) Pemeriksaa TFU pada usia 24 minggu
d) Melakukan papasi abdominal
e) Melakukan pemeriksaan DJJ
f) Pemeriksaan laboratorium urin untuk mendeteksi dini kelainan
g) Deteksi anemia akibat haemodilusi
h) Deteksi terhadap masalah psikologi dan berikan dukungan selama
kehamilan
i) Kebutuhan exercise ibu yaitu dengan senam hamil
j) Deteksi pertumbuhan janin terhambat baik dengan pemeriksaan
palpasi dan atau pemeriksaan kolaborasi dengan dokter untuk USG
k) Pemberian vaksinasi TT untuk mencegah terjadinya tetanus
neonatorum pada bayi
l) Mengurangi keluhan akibat ketidaknyamanan yang terjadi pada
trimester II
m) Memenuhi kebutuhan kalsium dan asam folat ibu, multivitamin dan
suplemen lain hanya diberikan jika terdeteksi terjadinya
pemenuhan yang tidak adekuat pada ibu
n) Deteksi dini komplikasi yang terjadi pada trimester II dan
melakukan tindakan kolaborasi dan atau rujukan secara tepat
o) Melibatkan keluarga dalam setiap asuhan
3) Trimester III
a) Pemantauan penambahan berat badan berdasarkan IMT ibu
b) Pemeriksaan tekanan darah
c) Pemeriksaan TFU dan penentuan berat badan janin
d) Penentuan letak janin dengan palpasi abdominal
f) Deteksi terhadap masalah psikologis dan berikan dukungan selama
kehamilan
g) Kebutuhan exercise ibu yaitu dengan senam hamil
h) Deteksi pertumbuhan janin terhambat baik dengan pemeriksaan
palpasi
i) Megurangi keluhan akibat ketidaknyamanan yang terjadi pada TM
III
j) Deteksi dini komplikasi yang terjadi pada trimester III dan
melakukan tindakan kolaborasi dan atau rujukan secara tepat
k) Melibatkan keluarga dalam setiap asuhan
l) Persiapan laktasi
m) Melakukan kolaborasi pemeriksaan USG jika ditemukan
kemungkinan kelaian letak jani, letak plasenta atau penurunan
kesejahteraan janin
n) Lakukan rujukan jika ditemukan tanda-tanda patologi pada
trimester III. (Husin, 2014).
j. Pelayanan Kesehatan Ibu Hamil
Pelayanan kesehatan ibu hamil diberikan kepada ibu hamil
yang dilakukan oleh tenaga kesehatan di fasilitas pelayanan kesehatan.
Proses ini dilakukan selama rentang usia kehamilan ibu yang
trimester kedua, dan trimester ketiga. Pelayanan kesehatan ibu hamil
yang diberikan harus memenuhi elemen pelayanan sebagai berikut :
1) Penimbangan berat badan dan pengukuran tinggi badan;
2) Pengukuran tekanan darah;
3) Pengukuran Lingkar Lengan Atas (LiLA);
4) Pengukuran tinggi puncak rahim (fundus uteri);
5) Penentuan status imunisasi tetanus dan pemberian imunisasi
tetanus toksoid sesuai status imunisasi;
6) Pemberian tablet tambah darah minimal 90 tablet selama kehamilan;
7) Penentuan presentasi janin dan denyut jantung janin (DJJ);
8) Pelaksanaan temu wicara (pemberian komunikasi interpersonal dan
konseling, termasuk keluarga berencana);
9) Pelayanan tes laboratorium sederhana, minimal tes hemoglobin
darah (Hb), pemeriksaan protein urin dan pemeriksaan golongan
darah (bila belum pernah dilakukan sebelumnya); dan
k. Pemeriksaan Ibu Hamil
1) Anamnesa
a) Anamnesa identitas istri dan suami : nama, umur, agama, pekerjaan,
alamat, dan sebagainya.
b) Anamnesa umum :
(1) Tentang keluhan-keluhan, nafsu makan, tidur, miksi, perkawinan
dan sebagainya
(2) Tentang haid, kapan mendapat haid terakhir (HT). Bila hari
pertama haid terakhir diketahui, maka dapat dijabarkan taksiran
tanggal persalina memakai rumus Naegele: hari +7, bulan -3, dan
tahun +1
(3) Tentang kehamilan, persalinan, keguguran, dan kehamilan ektopik
atau kehamilan mola sebelumnya.
2) Inspeksi dan pemeriksaan fisik diagnostic
Pemeriksaan seluruh tubuh seperti tekanan darah, nadi, suhu,
pernafasan jantung, paru-paru, dan sebagainya.
3) Perkusi
Dilakukan pada saat pemeriksaan reflek patella atau jika ada suatu
indikasi
4) Palpasi
Palpasi diperlukan untuk menentukan besar dan kosistensi rahim;
Maneuver palpasi menurut Leopold:
a) Leopold I : pemeriksa menghadap ke arah muka ibu hamil,
menentukan tinggi fundus uteri dan bagian janin dalam fundus,
konsistensi uterus
Variasi menurut Knebel : menentukan letak kepala atau bokong
dengan satu tangan di fundus dan tangan lain diatas simfisis
b) Leopold II : menentukan batas samping rahim kanan-kiri, menentukan
letak punggung janin, pada letak lintang tentukan dimana kepala janin
Variasi meurut Budin : menentukan letak punggung dengan satu tagan
menekan fundus
c) Leopold III : menentukan bagian terbawah janin, apakah bagian
terbawah tersebut sudah masuk panggul atau masih goyang
Variasi menurut Ahlfeld : menentukan letak punggung dengan pinggir
tagan kiri diletakkan tegak ditengah perut
d) Leopold IV : pemeriksa menghadap ke arah kaki ibu hamil, bisa
juga menentukan bagian terbawah janin apa dan berapa jauh sudah
masuk PAP
5) Auskultasi
Untuk mendengarkan detak jantung janin (DJJ)
6) Pemeriksaan dalam
Untuk mengetahui bagian terbawah janin dan untuk menentukan posisi
2. Persalinan
a. Definisi
Persalinan adalah proses dimana bayi, plasenta dan selaput ketuban
keluar dari uterus ibu. Persalinan dianggap normal jika prosesnya terjadi
pada usia kehamilan cukup bulan (setelah 37 minggu) tanpa adanya
penyulit (JNPK-KR, 2014).
Persalinan adalah proses pengeluaran hasil konsepsi (janin dan
plasenta) yang telah cukup bulan atau dapat hidup di luar kandungan
melalui jalan lahir atau melalui jaan lain, dengan bantuan atau tanpa
bantuan (kekuatan sendiri) ( Manuaba IAC, Manuaba IBGF, Manuaba
IBG, 2010)
Jadi, persalinan adalah proses pengeluaran janin, plasenta dan
selaput ketuban pada kehamilan cukup bulan melalui jalan lahir baik
dengan tenaga sendiri maupun dengan bantuan.
b. Permulaan Terjadi Persalinan
Dengan penurunan hormon progesteron menjelang persalinan dapat
terjadi kontraksi. Kontraksi otot rahim menyebabkan:
1) Turunnya kepala, masuk PAP, terutama pada primigravida minggu
ke-36 dapat menimbulkan sesak di bagian bawah, di atas simfisis pubis
dan sering ingin berkemih atau sulit kencing karena kandung kemih
tertekan kepala
3) Muncul saat nyeri di bagian pinggang karena kontraksi ringa otot
rahim
4) Terjadi perlunakan serviks karena terdapat kontraksi otot rahim
5) Terjadi pengeluaran lender, lender penutup serviks dilepaskan
( Manuaba IAC, Manuaba IBGF, Manuaba IBG, 2010)
Tabel 2.2 Teori kemungkinan terjadinya proses persalinan
Teori Uraian
Teori keregangan Otot rahim mempunyai kemampuan meregang dalam batas tertentu. setelah melewati batas waktu tersebut terjadi kontraksi sehingga persalinan dapat dimulai
Teori penurunan progesterone proses penurunan plasenta terjadi saat usia kehamilan 28 minggu. Produksi progesterone mengalami penurunan, sehingga otot rahim lebih sensitive terhadap oksitosin
Teori oksitosin internal Perubahan keseimbangan estrogen dan progesteron dapat mengubah sensitivitas otot rahim
Teori prostaglandin Konsumsi prostaglandin nmeningkat sejak usia kehamilan 15 minggu. Pemberian prostaglandin menimbulkan kontraksi otot rahim
Sumber : ( Manuaba IAC, Manuaba IBGF, Manuaba IBG, 2010) c. Tanda dan Gejala Inpartu
1) Penipisan dan pembukaan serviks.
2) Kontraksi uterus yang mengakibatkan perubahan serviks ( frekuensi
3) Cairan lendir bercampur darah (“show”) melalui vagina (JNPK-KR,
2014).
d. Proses Terjadi Persalinan
Ada dua hormon yang sangat dominan saat hamil, yaitu:
1) Estrogen yang meningkatkan sensitivitas otot rahim, memudahkan
penerimaan rangsangan dari luar seperti rangsangan oksitosin,
rangsangan prostaglandin, rangsagan mekanis
2) Progesteron yang menurunkan sensitivitas otot rahim, menyulitkan
penerimaan rangsangan dari luar seperti rangsangan oksitosin,
rangsangan prostaglandin, rangsagan mekanis, dan menyebabkan otot
rahim dan otot polos relaksasi
Estrogen dan pogesteron terdapat dalam keseimbangan sehingga
kehamilan dapat dipertahankan. Perubahan keseimbangan estrogen dan
progesteron menyebabkan oksitosin yang dikeluarkan oleh hipofisis pars
posterior dapat menimbulkan kontraksi bentuk Braxton Hicks. Kontraksi
Braxton Hicks akan menjadi kekuatan dominan saat mulainya persalinan,
oleh karena itu makin tua usia kehamilan frekuensi kontraksi makin
sering.
Oksitosin diduga bekerja bersama prostaglandin yang makin
meningkat mulai dari usia kehamilan minggu ke-15. Di samping itu,
pengaruh penting untuk dimulainya kontraksi rahim. ( Manuaba IAC,
Manuaba IBGF, Manuaba IBG, 2010).
e. Faktor-faktor yang mempengaruhi terjadinya persalinan
Faktor yang mempengaruhi terjadinya persalinan ( Manuaba IAC,
Manuaba IBGF, Manuaba IBG, 2010) adalah:
1) Power (his)
Karakteristik kontraksi rahim
a) Amplitudo : kekuatan his diukur dengan mmHg, cepat mencapai
puncak kekuatan diikuti relaksasi yang tidak lengkap sehigga
kekuatannya tidak mencapai 0 mmHg
b) Frekuensi : jumlah terjadinya his selama 10 menit
c) Durasi his : lamanya his yang terjadi pada setiap saat, diukur
dengan detik
d) Interval his : tenggang waktu antara kedua his
e) Kekuatan his : perkalian antara amplitudo dan frekuensi yang
ditetapkan dengan satuan Montevideo (MU)
2) Passage (jalan lahir)
Panggul wanita terdiri dari:
a) Bagian keras yang dibentuk oleh empat buah tulang: 2 tulang
pangkal paha (os koksae), 1 tulang kelangkang (os sacrum), dan 1
b) Bagian lunak : diafragma pelvis, dibentuk oleh:
(1) Pars muskularis levator ani, yang terdiri dari muskulus
pubokoksigeus, muskulus iliokoksigeus, muskulus iskioksigeus
(2) Pars membranasea, yang terdiri dari hiatus urogenitalis,
diafragma urogenitalis
(3) Regio perineum, yang terbagi menjadi bagian anal dan region
urogenitalis. ( Manuaba IAC, Manuaba IBGF, Manuaba IBG,
2010)
Gambar 2.1 Bentuk Panggul Wanita Normal ( Manuaba IAC,
Gambar 2.2 Bagian-bagian Tulang Panggul ( Manuaba IAC, Manuaba
IBGF, Manuaba IBG, 2010)
Gambar 2.3 Tulang-tulang Panggul ( Manuaba IAC, Manuaba
Fungsi umum panggul wanita:
1) Bagian keras panggul wanita terdiri dari dan berfungsi:
a) Panggul besar (pelvis mayor), menyangga isi abdomen
b) Panggul kecil (pelvis minor), membentuk jalan lahir dan tempat
alat genetalia
2) Bagian lunak panggul wanita berfungsi
a) Membentuk lapisan dalam jalan lahir
b) Menyangga alat-alat genetalia agar tetap dalam posisi normal
saat hamil maupun saat kala nifas
c) Saat persalinan, berperan dalam proses pelahiran dank ala uri (
Manuaba IAC, Manuaba IBGF, Manuaba IBG, 2010)
Menurut Caldwel dan Molloy, terdapat empat bentuk panggul
pada wanita. Bentuk panggul ini akan menentukan jalan lahir dan
mekanisme persalinan. Bentuk-bentuk panggul tersebut adalah
panggul ginekoid, android, anthropoid, platipeloid. ( Manuaba IAC,
Gambar 2.4 Bentuk pintu atas panggul dari empat tipe dasar panggul
wanita ( Manuaba IAC, Manuaba IBGF, Manuaba IBG, 2010)
3) Passanger (janin dan plasenta)
f. Tahapan Persalinan
1) Kala I
Asuhan Kala I (Sayang Ibu) adalah asuhan yang menghargai
budaya, kepercayaan dan keinginan sang ibu. Salah satu prinsip dasar
asuhan sayang ibu adalah dengan mengikutsertakan suami dan keluarga
selama proses persalinan dan kelahiran bayinya. Selain itu juga
menjelaskan semua asuhan dan perawatan ibu sebelum memulai asuhan
tersebut, menjelaskan proses persalinan kepada ibu dan keluarga,
mendengarkan dan menanggapi pertanyaan dan kekhawatiran ibu
(JNPK-KR, 2014).
Kala satu persalinan dimulai sejak terjadinya kontraksi uterus yang
membuka lengkap (10 cm). Kala satu persalinan terdiri dari dua fase
yaitu fae laten dan fase aktif.
Fase laten pada kala satu persalinan :
a) Dimulai sejak awal kontraksi yang menyebabkan penipisan dan
pembukaan serviks secara bertahap
b) Berlangsung hingga serviks membuka < 4 cm
c) Pada umumnya, fase laten berlangsung hampir atau hingga 8 jam.
Fase aktif pada kala satu persalinan:
a) Frekuensi dan lama kontraksi uterus akan meningkat secara bertahap
b) Dari pembukaan 4 cm hingga mencapai pembukaan lengkap atau 10
cm
c) Terjadi penurunan bagian terbawah janin (JNPK-KR, 2014)
2) Kala II
Persalinan kala II dimulai ketika pembukaan serviks sudah lengkap
(10 cm) dan berakhir dengan lahirnya bayi.
Tanda gejala kala II:
a) Ibu merasa ingin meneran bersamaan dengan terjadinya kontraksi
b) Ibu merasakan adanya peningkatan tekanan pada rectum dan/atau
vaginanya
c) Perineum menonjol
e) Meningkatnya pengeluaran lendir bercampur darah (JNPK-KR,
2014)
Mekanisme Persalinan menurut ( Manuaba IAC, Manuaba IBGF,
Manuaba IBG, 2010):
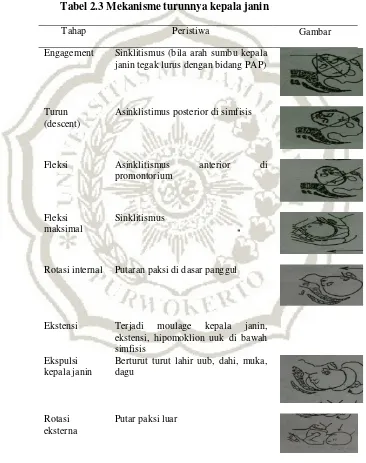
Tabel 2.3 Mekanisme turunnya kepala janin
Tahap Peristiwa Gambar
Engagement Sinklitismus (bila arah sumbu kepala janin tegak lurus dengan bidang PAP)
Turun (descent)
Asinklistimus posterior di simfisis
Fleksi Asinklitismus anterior di promontorium
Fleksi maksimal
Sinklitismus
Rotasi internal Putaran paksi di dasar panggul
Ekstensi Terjadi moulage kepala janin, ekstensi, hipomoklion uuk di bawah simfisis
Ekspulsi kepala janin
Berturut turut lahir uub, dahi, muka, dagu
Rotasi eksterna
Putar paksi luar
3) Kala III
Persalinan kala III dimulai setelah lahirnya bayi dan berakhir
dengan lahirnya plasenta dan selaput ketuban.
4) Kala IV
Persalinan kala IV dimulai setelah lahirnya plasenta dan berakhir
dua jam setelah itu.
g. Tanda Bahaya Persalinan
1) Perdarahan lewat jalan lahir
2) Ibu mengalami kejang
3) Air ketuban keruh dan berbau
4) Tali pusar atau tangan bayi keluar dari jaan lahir
5) Ibu tidak kuat mengejan
6) Ibu gelisah dan mengalami kesakitan yang hebat (Kemenkes RI,
2015).
h. 60 Asuhan Persalinan
1) Melihat tanda dan gejala persalinàn kala dua
a) Ibu mempunyai keinginan untuk meneran
b) Ibu merasa tekanan yang semakin meningkat pada rektum dan
vagina
c) Perineum menonjol
2) Memastikan perlengkapan, bahan, dan obat-obatan esensial siap
digunakan. Mematahkan ampul oksitosin 10 unit dan menempatkan
tabung suntik steril sekali pakai di dalam partus set.
3) Mengenakan baju penutup atau celemek plastik yang bersih.
4) Melepaskan semua perhiasan yang dipakai dibawah siku, mencuci
kedua tangan dengan sabun dan air bersih yang mengalir dan
mengeringkan tangan dengan handuk satu kali pakai/pribadi yang
bersih.
5) Memakai satu sarung dengan DTT atau steril untuk semua
pemeriksaan dalam.
6) Mengisap oksitosin 10 unit ke dalam tabung suntik (dengan
memakai sarung tangan desinfeksi tingkat tinggi atau steril) dan
meletakkan kembali di partus set/wadah desinfeksi tingkat tinggi
atau steril tanpa mengkontaminasi tabung suntik).
7) Membersihkan vulva dan perineum, menyekanya dengan hati-hati
dari depan ke belakang dengan menggunakan kapas atau kasa yang
sudah dibasahi air desinfeksi tingkat tinggi. Jika mulut vagina,
perineum, atau anus terkontaminasi oleh kotoran ibu,
membersihkannya dengan seksama dengan cara menyeka dari depan
ke belakang. Membuang kapas atau kasa yang terkontaminasi dalam
(meletakkan kedua sarung tangsn tersebut dengan benar di dalam
larutan terkontaminasi)
8) Dengan menggunakan teknik aseptik, melakukan pemeriksaan dalam
untuk memastikan bahwa pembukaan serviks sudah lengkap. Bila
selaput ketuban belum pecah, sedangkan pembukaan sudah lengkap,
lakukan amniotomi.
9) Mendekontaminasi sarung tangan dengan cara mencelupkan tangan
yang masih memakai sarung tangan yang kotor ke dalam larutan
klorin 0,5% dan kemudian melepaskannya dalam keadaan terbalik
serta merendamnya di dalam larutan klorin 0,5% selama 10 menit.
Mencuci kedua tangan
10) Memeriksa Denyut Jantung Janin (DJJ) Setelah kontraksi berakhir
untuk memastikan bahwa DJJ dalam batas normal (120 - 160
×/menit).
11) Memberitahu ibu pembukaan sudah lengkap dan keadaan janin baik.
Membantu ibu berada dalam posisi yang nyaman sesuai dengan
keinginannya.
a) Menunggu hingga ibumempunyai keinginan untuk meneran.
Melanjutkan pemantauan kesehatan dan kenyamanan ibu serta
janin sesuai dengan pedoman persalinan aktif dan
b) Menjelaskan kepada anggota keluarga bagaimana mereka dapat
mendukung dan memberi semangat kepada ibu saat ibu mulai
meneran.
12) Meminta bantuan keluarga untuk menyiapkan posisi ibu untuk
meneran.
13) Melakukan pimpinan meneran saat ibu mempunyai dorongan yang
kuat untuk meneran.
a) Membimbing ibu untuk meneran saat ibu mempunyai keinginan
untuk meneran.
b) Mendukung dan memberi semangan atas usaha ibu untuk
meneran.
c) Membantu ibu mengambil posisi yang nyaman sesuai dengan
pilihannya
d) Manganjurkan ibu untuk beristirahat di antara kontraksi
e) Menganjurkan keluarga untuk mendukung dan memberi semangat
pada ibu.
f) Menilai DJJ setiap lima menit
g) Jika bayi belum lahir atau kelahiran bayi belum akan terjadi
segera dalam waktu 120 menit (2 jam) meneran untuk ibu
primipara atau 60 menit (1 jam ) untuk ibu multipara, merujuk
h) Menganjurkan ibu untuk berjalan, berjongkok, atau mengambil
posisi yang aman. Jika ibu belum ingin meneran dalam 60 menit,
anjurkan ibu untuk mulai meneran pada puncak
kontraksi-kontraksi tersebut dan beristirahat di antara kontraksi-kontraksi.
i) Jika bayi belum lahir atau kelahiran bayi belum akan terjadi
segera setelah 60 menit meneran, merujuk ibu dengan segera.
14) Jika kepala bayi telah membuka vulva dengan diameter 5 -6 cm,
letakkan handuk bersih di atas perut ibu untuk mengeringkan bayi.
15) Meletakkan kain yang bersih yang dilipat 1/3 bagian, di bawah
bokong ibu
16) Membuka partus set.
17) Memakai sarung tangan DTT atau steril pada kedua tangan
18) Saat kepala bayi membuka vulva dengan diameter 5-6 cm, lindungi
perineum dengan satu tangan yang dilapisi kain tadi, letakkan tangan
yang lain di kepala bayi dan lakukan tekana yang lembut dan tidak
menghambat pada kepala bayi, membiarkan kepala keluar
perlahan-lahan. Menganjurkan ibu unutk meneran perlahan-lahan atau
bernapas cepat saat kepala lahir.
19) Dengan lembut menyeka muka, mulut, dan hidung bayi dengan kain
atau kasa yang bersih.
20) Memeriksa lilitan tali pusat dan mengambil tindakan yang sesuai jika
a) Jika tali pusat melilit leher janin dengan longgar, lepaskan lewat
bagian atas kepala bayi.
b) Jika tali pusat melilit leher bayi dengan erat, mengklemnya di dua
tempat dan memotongnya
21) Menunggu hingga kepala bayi melakukan putaran paksi luar secara
spontan.
22) Setelah kepala melakukan putaran paksi luar, tempatkan kedua
tangan di masing-masing sisi muka bayi. Menganjurkan ibu untuk
meneran saat kontraksi berikutnya. Dengan lembut menariknya ke
arah bawah dan ke arah luar hungga bahu anterior muncul di bawah
arcus pubis dan kemudian dengan lembut menarik ke arah atas dan
ke arah luar untuk melahirkan bahu posterior.
23) Setelah kedua bahu dilahirkan, menelusurkan tangan mulai kepala
bayi yang berada di bagian bawah ke arah perineum, membiarkan
bahu dan lengan posterior lahir ke tangam tersebut. Mengendalikan
kelahiran siku dan tangan bayi saat melewati perineum, gunakan
lengan bagian bawah untuk menyangga tubuh bayi saat dilahirkan.
Menggunakan tangan anterior untuk mengendalikan siku dan tangan
anterior bayi saat keduanya lahir.
24) Setelah tubuh dari lengan lahir, menelusurkan tangan yang ada di
atas (anterior) dari punggung ke arah kaki bayi dengan hati-hati
25) Menilai bayi dengan cepat (dalam 30 detik), kemudian meletakkan
bayi di atas perut ibu dengan posisi kepala bayi sedikit lebih rendah
dari tubuhnya (bila tali pusat terlalu pendek, meletakkan bayi di
tempat yang memungkinkan) Bila bayi mengalami asfiksia, lakukan
resusitasi
26) Segera membungkus kepala dan badan bayi dengan handuk dan
biarkan kontak kulit ibu -bayi. Lakukan penyuntikan oksitosin /i.m
27) Menjepit tali pusat menggunakan klem kira-kira 3 cm dari pusat
bayi. Melakukan urutan pada tali pusat mulai dari klem ke arah ibu
dan memasang klem kedua 2 cm dari klem pertama
28) Memegang tali pusat dengan satu tangan, melindungi bayi dari
gunting dan memotong tali pusat di antara dua klem tersebut.
29) Mengeringkan bayi, mengganti handuk yang basah dan menyelimuti
bayi dengan kain atau selimut yang bersih dan kering, menutupi
bagian kepala, membiarkan tali pusat terbuka. Jika bayi mengalami
kesulitan bernapas, ambil tindakan yang sesuai.
30) Memberikan bayi kepada ibunya dan menganjurkna ibu untuk
memeluk bayinya dengan memulai pemberian ASI jika ibu
menghendakinya.
31) Meletakkan kain yang bersih dan kering. Melakukan palpasi
abdomen untuk menghilangkan kemungkinan adanya bayi kedua.
33) Dalam waktu 2 menit setelah kelahiran bayi, berikan suntukan
oksitosin 10 unit i.m di gluteus atau 1/3 atas paha kanan ibu bagian
luar, setelah mengaspirasinya terlebih dahulu.
34) Memindahkan klem pada tali pusat.
35) Meletakkan satu tangan di atas kain yang ada di perut ibu, tepat di
atas tulang pubis, dan menggunakan tangan ini untuk melakukan
palpasi kontraksi dan menstabilakn uterus. Memegang tali pusat dan
klem dengan tangan yang lain
36) Menunggu uterus berkontraksi dan kemudian melakukan
penegangan ke arah bawah pada tali pusat dengan lembut. Lakukan
tekanan yang berlawanan arah pada bagian bawah uterus dengan
cara menekan uterus ke atas dan belakang (dorsokranial) dengan
hati-hati untuk membantu mencegah terjadinya inversio uteri. Jika
plasenta tidak lahir setelah 30 -40 detik, hentikan penegangan tali
pusat dan menunggu hingga kontraksi berikut mulai.
a) Jika uterus tidak berkontraksi, meminta ibu atau seotang anggota
keluarga untuk melakukan rangsangan puting susu
37) Setelah plasenta terlepas, meminta ibu untuk menetan sambil
menarik tali pusat ke arah bawah dan kemudian ke arah atas,
mengikuti kurva jalan lahir sambil meneruskan tekanan berlawanan
a) Jika tali pusat bertambah panjang, pindahkan klem hingga
berjarak sekitar 5 -10 cm, dari vulva.
b) Jika plasentanya tidak lepas setelah melakukan penegangan tali
pusat selama 15 menit :
(1) Mengulangi pemberian oksitosin 10 unit i.m
(2) Menilai kandung kemih dan dilakukan kateterisasi kanding
kemih dengan menggunakan teknik aseptik jika perlu
(3) Meminta keluarga untuk menyiapkan rujukan.
(4) Mengulangi penegangan tali pusat selama 15 menit berikutnya
(5) Merujuk ibu jika plasenta tidak lahir dalam wakti 30 menit
sejak kelahiran bayi.
38) Jika plasenta terlihat di introitus vagina, melanjutkan kelahiran
plasenta dengan menggunakan kedua tangan. Memegang plasenta
dengan dua tangan dan dengan hati-hati memutar plasenta hingga
selaput ketuban terpilin. Dengan lembut perlahah melahirkan selaput
ketuban tersebut.
39) Segera setelah plasenta dan selaput ketuban lahir, lakukan masase
uterus, melakukan telapak tangan di fundus dan melakukan masase
dengan gerakan melingkar dengan lembut hingga uterus
berkontraksi.
40) Memeriksa kedua sisi plasenta baik yang menempel ke ibu maupun
selaput ketuban lengkap dan utuh. Meletakkan plasenta di dalam
kantung plastik atau tempat khusus.
41) Mengevaluasi adanya laserasi pada vagina dan perineum dan segera
menjahit laserasi yang mengalami perdarahan aktif.
42) Menilai ulang uterus dan memastikannya berkontraksi dengan baik
43) Mencelupkan kedua tangann yang memakai sarung tangan ke larutan
klorin 0,5 % membilas kedua tangan yang masih bersarung tangan
tersebut dengan air desinfeksi tingkat tinggi dan mengeringkan
dengan kain yang bersih dan kering.
44) Menempatkan klem tali pusat desinfeksi tingkat tinggi atau steril
atau mengikatkan tali desinfeksi tingkat tinggi dengan simpul mati
sekeliling tali pusat sekitar 1 cm dari pusat.
45) Mengikatkan satu lagi simpul mati di bagian pusat yang
berseberangan dengan simpul mati yang pertama.
46) Melepaskan klem bedah dan meletakkannya ke dalam larutan klorin
0,5%.
47) Menyelimuti kembali bayi dan menutupi bagian kepalanya.
Memastikan handuk atau kainnya bersih atau kering.
48) Menganjurkan ibu untuk memulai pemberian ASI.
49) Melanjutkan pemantauan kontraksi uterus dan perdarahan
pervaginam
b) Setiap 15 menit pada 1 jam pertama pascapersalinan
c) Setiap 20-30 menit pada jam kedua pascapersalinan.
d) Jika uterus tidak berkontraksi dengan baik, laksanakan perawatan
yang sesuai untuk menatalaksana atonia uteri
e) Jika ditemukan laserasi yang memerlukan penjahitan, lakukan
penjahitan dengan anastesi lokal dan menggunakan teknik yang
sesuai.
50) Mengajarkan pada ibu/keluarga bagaimana melakukan masase uterus
dan memeriksa kontraksi uterus.
51) Mengevaluasi kehilangan darah
52) Memeriksa tekanan darah, nadi, dan keadaan kandung kemih setiap
15 menit selama satu jam pertama pascapersalinan dan setiap 30
menit selama jam kedua pascapersalinan
a) Memeriksa temperatur tubuh ibu sekali setiap jam selama dua jam
pertama pascapersalinan.
b) Melakukan tindakan yang sesuai untuk temuan yang tidak
normal.
53) Menempatkan semua peralatan di dalam larutan klorin 0,5% untuk
dekontaminasi selama 10 menit. Mencuci dan membilas peralatan
setelah dekontaminasi.
54) Membuang bahan-bahan yang terkontaminasi ke dalam tempat
55) Membersihkan ibu dengan menggunakan air desinfeksi tingkat
tinggi. Membersihkan cairan ketuban, lendir, dan darah. Membantu
ibu memakai pakaian yang bersih dan kering.
56) Memastikan bahwa ibu nyaman. Membantu ibu memberikan ASI.
Menganjurkan keluarga untuk memberikan ibu minuman dan
makanan yang diinginkan.
57) Mendekontaminasi daerah yang digunakan untuk melahirkan dengan
larutan klorin 0,5% dan membilas dengan air bersih.
58) Mencelupkan sarung tangan kotor ke dalam larutan klorin 0,5%,
membalikkan bagian dalam ke luar dan merendamnya dalam larutan
klorin 0,5% selama 10 menit
59) Mencuci kedua tangan dengan sabun dan air mengalir
3. Bayi Baru Lahir
a. Definisi
Bayi baru lahir normal adalah bayi yang lahir pada usia kehamilan
37-42 minggu dan berat badannya 2500-4000 gram (Helmiyanti, 2016)
Bayi baru lahir adalah janin yang lahir melalui proses persalinan dan
telah mempuh hidup diluar kandungan dan beratnya 2500-4000 gram.
b. Ciri-ciri Bayi Baru Lahir Normal
1) Bayi langsung menangis
2) Tubuh bayi kemerahan
3) Bayi bergerak aktif
4) BB 2500-4000 gram
5) Bayi menyusu dari payudara ibu dengan kuat (Kemenkes RI, 2015)
c. Penanganan Segera Bayi Baru Lahir
Menurut (JNPK-KR, 2014) penanganan segera aman dan bersih
untuk bayi baru lahir adalah :
1) Pencegahan Infeksi
a) Cuci tangan dengan saksama sebelum dan sesudah bersentuhan
dengan bayi
b) Pakai sarung tangan bersih pada saat menangani bayi yang belum
c) Pastikan semua peralatan dan bahan yang digunakan, terutama
klem, gunting, penghisap lender, alat resusitasi dan benang tali
pusat telah di DTT atau sterilisasi
d) Pastikan semua pakaian, handuk, selimut dan kain yang digunakan
untuk bayi, sudah dalam keadaan bersih.
2) Melakukan Penilaian
a) Apakah bayi cukup bulan?
b) Apakah air ketuban jernih, tidak bercampur mekonium?
c) Apakah bayi menangis atau bernafas?
d) Apakah tonus otot bayi baik?
3) Pencegahan Kehilangan Panas
a) Mekanisme Kehilangan Panas
(2) Evaporasi
Kehilangan panas akibat penguapan cairan ketuban pada
permukaan tubuh oleh panas tubuh bayi sendiri
(3) Konduksi
Kehilangan panas tubuh melalui kontak langsung antara tubuh
bayi dengan permukaan yang dingin
(4) Konveksi
Kehilangan panas tubuh yang terjadi saat bayi terpapar udara
(5) Radiasi
Kehilangan panas yang terjadi karena bayi ditempatkan didekat
benda-benda yang mempunyai suhu lebih rendah dari suhu si
bayi.
b) Mencegah Kehilangan Panas
Cegah kehilangan terjadinya panas dengan cara :
(1) Keringkan tubuh bayi tanpa membersihkan verniks
(2) Letakkan bayi agar terjadi kontak kulit dengan ibu ke kulit bayi
(3) Selimuti ibu dan bayi dan pakaikan topi dikepala bayi
(4) Selimuti bagian kepala bayi
(5) Jangan segera menimbang atau memandikan bayi baru lahir
4) Memandikan Bayi
a) Tunggu minimal enam jam setelah lahir untuk memandikan bayi
b) Sebelum memandika bayi, peastikan suhu tubuh bayi stabil.
c) Tunda untuk memandikan bayi yang sedang mengalami masalah
pernafasan
d) Sebelum bayi dimandikan, pastikan ruang mandinya hangat dan
tidak ada tiupan angin
e) Memandikan bayi dengan cepat dengan air bersih dan hangat
f) Segera keringkan bayi dengan menggunakan handuk bersih dan
g) Ganti handuk yang basah dengan selimut yang kering dan
bersih,kemudian selimuti bayi secara longgar.
h) Bayi dapat diletakkan bersentuhan kulit ibu dan diselimuti degan
baik
i) Usahakan ibu dan bayi dirawat pada satu tempat (rawat gabung)
dan anjurkan ibu untuk menyusukan bayinya.
5) Merawat Tali Pusat
a) Jangan membungkus punting tali pusat atau mengoleskan
cairan/bahan apapun ke punting tali pusat.
b) Lipat popok di bawah punting tali pusat
c) Jika tali pusat kotor, bersihkan (hati-hati) dengan air DTT dan
sabun dan segera keringkan secara seksama dengan menggunakan
kain bersih
d) Cari bantuan ke petugas atau fasilitas kesehatan, jika tali pusat
menjadi merah, bernanah dan/atau berbaujika pangkal tali pusat
menjadi berdarah, merah, meluas atau mengeluarkan nanah dan
atau berbau, segera rujuk bayi ke fasilitas yang dilengkapi
perawatan untuk bayi baru lahir.
6) Pencegahan Infeksi
a) Memberi Vitamin K
Untuk mencegah terjadinya pendarahan, karena defisiensi Vitamin
Vitamin K Per Oral 1 Mg/hari selama 3 hari dan bayi beresiko
tinggi diberi vitamin K parenferal dengan dosis 0.5 – 1 mg IM.
b) Memberikan obat tetes atau salep mata untuk pencegahan penyakit
mata karena klamidia.
d. Tanda Bahaya Bayi Baru Lahir
Menurut buku (Kemenkes RI, 2015) tanda bahaya BBL adalah:
1) Tidak mau menyusu
2) Kejang
3) Lemah
4) Sesak nafas (lebih besar atau sama denga 60x/mnt), tarikan dinding
dada bagian bawah ke dalam
5) Bayi merintih atau menagis terus
6) Tali pusar kemerahan sampai dinding perut, berbau atau bernanah
7) Demam/panas tinggi
8) Mata bayi bernanah
9) Diare/BAB cair > 3 x/hari
10) Kulit dan mata bayi kunig
e. Kunjungan Neonatal
Pelayanan kesehatan BBL oleh bidan/perawat/dokter dilaksanakan
minimal 3 kali :
1) Pertama pada 6 jam - 48 jam setelah lahir
a) Menjaga kehangatan bayi
b) Memberi dukungan kepada ibu utuk memberikan ASI Eksklusif
c) Mengajarkan ibu untuk merawat bayi
d) Memeriksa bayi setiap akan pulang (JNPK-KR, 2014)
2) Kedua pada hari ke 3 – 7 setelah lahir
a) Perawatan tali pusat
b) Pemberian ASI Eksklusif
c) Tanda bahaya bayi
d) Menjaga kehangatan bayi
e) Memantau pertumbuhan dan perkembangan bayi (Wulandari,
2015)
3) Ketiga pada hari ke 8 – 28 hari setelah lahir
a) Menanyakan mengenai kondisi kesehatan bayi secara keseluruhan
b) Konseling perawatan bayi baru lahir, ASI Eksklusif
c) Memberikan pendidikan kesehatan tentang perawata bayi
d) Memantau pertumbuhan dan perkembangan bayi (Wulandari,
4. Masa Nifas
a. Definisi
Masa nifas adalah masa pulih kembali, mulai dari persalinan selesai
sampai alat-alat kandungan kembali seperti pra-hamil. (Mochtar, 2012).
Masa nifas adalah suatu periode dalam minggu-minggu pertama setelah
kelahiran (Cunningham, 2014)
Jadi, masa nifas adalah suatu periode dalam minggu-minggu pertama
setelah kelahiran untuk memulihkan kembali alat-alat kandungan seperti
pra-hamil.
b. Tahapan Masa Nifas
1) Peurpenum Dini
Masa kepulihan yang dalam hal ini ibu telah diperbolehkan berdiri dan
berjalan-jalan
2) Peurpenum intermedial
Masa kepulihan menyeluruh alat-alat genetalia
3) Remote Peurpenum
Waktu yang diperlukan untuk pulih dan sehat sempurna terutama bila
selama hamil atau waktu persalinan mempunyai komplikasi. Waktu
untuk sehat sempurna bisa berminggu-minggu, berbulan-bulan atau
c. Perubahan Fisiologi Masa Nifas
1) Uterus
Uterus secara berangsur-angsur menjadi kecil sehingga akhirnya
kembali seperti sebelum hamil.
2) Bekas implantasi uri
3) Plasenta mengecil karena kontraksi dan menonjol ke kavum uteri
dengan diameter 7,5 cm. sesudah 2 minggu menjadi 3,5 m, pada
minggu keenam 2,4 cm, dan akhirnya pulih.
4) Luka-luka pada jalan lahir bila tidak disertai infeksi akan sembuh
dalam 6-7 hari.
5) Rasa sakit disebabkan oleh kontraksi rahim, biasanya berlangsung 2-4
hari pasca persalinan.
6) Lochia , adalah cairan secret yang berasal dari kavum uteri dan vagina
dalam masa nifas.
a) Lochia rubra : berisi darah segar dan sisa-sisa selaput ketuban,
sel-sel desidua, verniks kaseosa, lanugo, dan mekonium, sel-selama 2 hari
pasca persalinan
b) Lochia sanguinolenta : berwarna merah kuning berisi darah dan
lender hari ke 3-7 pasca persalinan
c) Lochia serosa : berwarna kunig, cairan tidak berdarah lagi; hari ke
d) Lochia alba : cairah putih; setelah 2 minggu pasca persalinan
(Mochtar, 2012)
d. Adaptasi Psikologis Masa Nifas
1) Periode “Taking in”
Periode ini terjadi 1-2 hari sesudah melahirkan. Ibu hanya
memperhatikan perubahan yag terjadi pada dirinya. Pada fase ini ibu
membutuhkan peningkatkan nutrisi untuk mempercepat pemulihan dan
penyembuhan luka, serta persiapan proses laktasi aktif.
2) Periode “Taking hold”
Periode ini berlangsung pada hari ke 3-10 post partum. Pada fase
ini, ibu merasa khawatir dan ketidakmampannya dan rasa tanggung
jawabnya dalam merawat bayi. Dalam fase ini ibu memiliki perasaan
yang sensitive, mudah tersinggung dan gampang marah.
3) Periode “Letting Go”
a) Periode ini biasanya terjadi setelah ibu pulang ke rumah periode ini
pun sangat berpengaruh terhadap dan perhatian yang diberikan oleh
keluarga
b) Ibu mengambil tanggung jawab terhadap perawatan bayi dan ia
harus beradaptasi dengan segala kebutuhan bayi yang sangat
tergantung padanya. Hal ini menyebabkan berkurangnya hak ibu,
c) Depresi post partum umumnya terjadi pada periode ini (Anggasari,
2013)
e. Tanda Bahaya Masa Nifas
1) Perdarahan lewat jalan lahir
2) Keluar cairan berbau dari jalan lahir
3) Bengkak di wajah, tangan dan kaki, atau sakit kepala dan
kejang-kejang
4) Demam lebih dari 2 hari
5) Payudara bengkak, merah disertai rasa sakit
6) Ibu terlihat sedih, murung dan menangis tanpa sebab (depresi)
(Kemenkes RI, 2015)
f. Pelayanan Ibu Nifas
Nifas adalah perode mulai dari 6 jam sampai 42 hari paska
persalianan, masa nifas berpeluang untuk terjadinya kematian ibu
maternal. Pelayanan kesehatan ibu nifas adalah pelayanan kesehatan pada
ibu nifas sesuai standar, yang dilakukan empat kali sesuai jadwal yang
dianjurkan yaitu:
1) Kunjugan Nifas 1 (6 jam-3 hari)
a) Mencegah perdarahan masa nifas akibat atonia uteri
b) Pemberian ASI awal
2) Kunjungan Nifas 2 pada minggu ke-1
a) Memastikan involusi uterus berjalan dengan normal
b) Menilai tanda-tanda demam
c) Memastikan mendapat cukup cairan, makanan dan istirahat
d) Memastikan ibu menyusui dengan baik dan tidak ada tanda-tanda
penyulit
e) Memberikan konseling pada ibu tentang asuhan pada bayi, tali
pusat, menjaga bayi tetap hangat dan merawat bayi sehari-hari.
3) Kunjungan Nifas 3 pada minggu ke-2
a) Memastikan ibu dalam kondisi baik
b) Memastikan involusi uterus berjalan dengan normal
c) Memastikan Ibu sudah menyusui dengan lancar
d) Menilai tanda-tanda demam
e) Memastikan mendapat cukup cairan, makanan dan istirahat
f) Memastikan ibu menyusui dengan baik dan tidak ada tanda-tanda
penyulit
g) Memberikan konseling pada ibu tentang asuhan pada bayi, tali
pusat, menjaga bayi tetap hangat dan merawat bayi sehari-hari.
4) Kunjungan Nifas 3 pada minggu ke-4 sampai minggu ke-6
a) Menyanyakan pada ibu tentag penyulit-penyulit yang ibu alami
b) Memberikan konseling KB secara dini. (Astuti S, Judistiani DT,
Pelayanan Ibu Nifas 3 kali meliputi :
1) Pemeriksaan tanda vital (tekanan darah, nadi, nafas dan suhu),
2) Pemeriksaan tinggi puncak rahim (fundus uteri),
3) Pemeriksaan lokhia dan cairan pervaginam lain,
4) Pemeriksaan payudara dan pemberian anjuran ASI Eksklusif,
5) Pemberian KIE (Komuniksi, Informasi dan Edukasi) kesehatan ibu
nifas dan bayi baru lahir termasuk KB.
6) Pelayanan keluarga berencana pasca persalinan (Sadiyanto, 2016)
5. Keluarga Berencana
a. Definisi
KB pasca persalinan adalah pemanfaatan atau penggunaan alat
kontrasepsi langsung sesudah melahirkan sampai 6 minggu atau 42 hari
sesudah melahirkan. (Kemenkes RI, 2015)
b. Manfaat KB
1) Mengatur jarak dan mencegah kehamilan agar tidak terlalu rapat
(minimal 2 tahun setelah melahirkan
2) Mencegah kehamilan yang tidak diinginkan
3) Menjaga dan meningkatkan kesehatan ibu, bayi dan balita
4) Ibu memiliki waktu dan perhatian yang cukup untuk dirinya sendiri,
c. Jenis dan waktu yang tepat untuk ber-KB
1) Postpartum : KB suntik, KB Implant, Pil KB hanya progesteron,
metode sederhana
2) Postmentrual regulation : KB suntik
3) Pasca abortus : KB susuk atau implant
4) Saat menstruasi : AKDR metode sederhana
5) Masa iterval : KB suntik, KB implant, AKDR, metode sederhana
6) Post-koitus : KB darurat ( Manuaba IAC, Manuaba IBGF, Manuaba
IBG, 2010)
d. Jenis-jenis KB
Ada beberapa jenis KB menurut ( Manuaba IAC, Manuaba IBGF,
Manuaba IBG, 2010) :
1) KB metode sederhana
a) Kondom
Cara kerja kondom adalah menampung spermatozoa sehingga
tidak masuk dalam kanalis serviks. Konsep kerja kondom adalah
menghalangi tumpahnya sperma ke vagina sehingga spermatozoa
tidak mngkin masuk ke dalam rahim dan seterusnya.
Keuntungan kontrasepsi kondom adalah murah, mudah
didapatkan, tidak memerlukan pengawasan medis, berfungsi
ganda, dan dipakai oleh kalangan berpendidikan. Sedangkan
terhadap karet atau jeinya yang mengandung spermisid, dan sulit
dipasarkan kepada masyarakat denga pendidikan rendah.
b) Pantang berkala
Penggunaan pantang berkala harus diketahui patrun
menstruasinya. Syarat utama metode pantang berkala adalah
patrun menstruasi teratur dan kerjasama dengan suami harus baik.
Metode pantang berkala mempunyai kegagalan tinggi bila patrun
menstruasi tidak teratur, apalagi kerja sama dengan suami tidak
mungkin dilakukan.
c) Senggama terputus
Senggama terputus adalah mengeluarkan kemaluan menjelang
terjadinya ejakulasi. Kekurangan metode ini adalah menggangu
kepuasan kedua belah pihak, dapat menimbulkan keteganga jiwa
kedua belah pihak.
2) KB metode efektif
a) KB pil
Keuntungan :
(1) bila diminum sesuai dengan aturan dijamin berhasil 100%
(2) dapat dipakai pengobatan terhadap beberapa masalah seperti
ketegangan menjelang menstruasi, perdarahan menstruasi yang
tidak teratur, nyeri saat menstruasi, pengobatan pasangan
(3) pengobatan penyakit endometriosis
(4) dapat meningkatkan libido
Kerugian :
(a) Harus minum pil secara teratur
(b) Dalam waktu panjang dapat menekan fungsi ovarium
(c) Penyulit ringan ( BB bertambah, rambut rontok, tumbuh akne,
mual sampai muntah)
(d) Mempengaruhi fungsi hati dan ginjal
b) KB suntik
Keuntungan :
(1) Pemberiannya sederhana setiap 8-12 minggu
(2) Tingkat efektivitasnya tinggi
(3) Hubungan seks dengan suntikan KB bebas
(4) Pengawasan medis yang ringan
(5) Dapat diberikan pasca persalinan, pascakeguguran atau
pascamenstruasi
(6) Tidak mengganggu pengeluaran laktasi dan tumbuh kembang
bayi
Kerugian:
(1) Perdarahan yang tidak menentu
(2) Terjadi amenorea (tidak datang bulan) berkepanjangan
c) KB Susuk (Implant)
Keuntungan:
(1) Dipasang selama lima tahun
(2) Kontrol medis ringan
(3) Dapat dilayani di daerah pedesaan
(4) Penyulit medis tidak terlalu tinggi
(5) Biaya murah
Kerugian :
(1) Menimbulkan gangguan menstruasi, yaitu tidak mendapat
menstruasi dan terjadi perdarahan yang tidak teratur
(2) BB bertambah
(3) Menimbulkan akne, ketegangan payudara
(4) Liang senggama terasa kering
3) Kontrsepsi mekanis
a) AKDR atau IUD
Keuntungan :
(1) Pemasangan tidak memerlukan medis teknis yng sulit
(2) Control medis yang ringan
(3) Penyulit tidak terlalu berat
Kerugian :
(1) Terdapat perdarahan
(2) Dapat terjadi infeksi
(3) Tingkat akhir infeksi menimbulkan kemandulan primer atau
sekunder dan kehamilan ektopik
(4) Tali AKDR dapat menimbulkan perlukaan partio uteri dan
mengganggu hubugan seksual
e. Syarat-Syarat Kontrasepsi
Hendaknya Kontrasepsi memenuhi syarat-syarat sebagai berikut:
1) Aman pemakaiannya dan dapat dipercaya
2) Efek samping yang merugikan tidak ada
3) Lama kerjanya dapat diatur menurut keinginan
4) Tidak mengganggu hubungan persetubuhan
5) Tidak memerlukan bantuan medik atau kontrol yang ketat selama
pemakaiannya
6) Cara penggunaannya sederhana
7) Harganya murah supaya dapat dijangkau oleh masyarakat luas
f. Penapisan Calon Akseptor KB
Menurut Wadiyatus (2012), penapisan calon akseptor KB :
1) Penapisan metode kontrasepsi hormonal (pil, suntik, implant)
Tabel 2.4 Penapisan metode kontrasepsi hormonal (pil, suntik,
implant)
No Pertanyaan Ya Tidak
1. Hari pertama haid terakhir 7 hari atau lebih 2. Menyusui dan kurang dari 6 minggu pasca salin 3. Perdarahan/perdarahan bercak antara haid
setelah senggama
4. Ikterus pada kulit atau sklera mata 5. Nyeri kepala hebat atau gangguan visual 6. Nyeri hebat pada betis, paha atau dada, atau
tungkai bengkak (oedem)
7. Tekanan darah di atas 160 mmHg (sistolik) atau 90 mmHg (diastolik)
2) Penapisan metode kontrasepsi AKDR
Tabel 2.5 Penapisan metode kontrasepsi AKDR
No Pertanyaan Ya Tidak
1. Hari pertama haid terakhir 7 hari atau lebih 2. Klien (atau pasangan) mempunyai pasangan
seks lain
3. Infeksi Menular Seksual (IMS)
4. Penyakit radang panggul
atau kehamilan ektopik
5. Haid banyak (> 1-2 pembalut tiap 4 jam) 6. Haid lama (> 8 hari)
7. Dismenorhoe berat yang membutuhkan analgetika dan/atau istirahat baring
8. Perdarahan/perdarahan bercak antara haid atau setelah senggama
3) Penapisan metode kontrasepsi mantap
1. Tubektomi
Tabel 2.6 Penapisan metode kontrasepsi Tubektomi
No Keadaan Klien Fasilitas Rawat Jalan
3. Tekanan Darah <160/100mmHg ≥160/100 mmHg
4. Berat Badan 35-85 kg > 85 kg, < 35 kg
5. Riwayat operasi abdomen/panggul
2. Vasektomi
Tabel 2.7 Penapisan metode kontrasepsi Vasektomi
No Keadaan Klien Fasilitas Rawat Jalan
2. Keadaan emosional tenang Cemas, takut
3. Tekanan darah < 160/100 mmHg
≥160/100 mmHg
4. Infeksi atau kelainan acrotum/inguinal
Normal Tada-tanda infeksi atau ada kelainan
5. Anemia Hb ≥8 gr% Hb < 8 gr%
B.Konsep Dasar Manajemen Asuhan Kebidanan
Standar asuhan kebidanan adalah acuan dalam proses pengumpulan
keputusan dan tindakan yang dilakukan oleh bidan sesuai dengan wewenang
dan ruang lingkup praktiknya berdasarkan ilmu dan kiat kebidanan.
1. Standar I : Pengkajian
Bidan mengumpulkan semua informasi yang akurat, relevan dan
kriteria pengkajian data tepat, akurat, dan lengkap; terdiri dari data
Subyektif (hasil anamnesa : biodata, keluhan utama, riwayat obstetric,
riwayat kesehatan dan latar belakang sosial budaya); data Obyektif (hasil
pemeriksaan fisik dan pemeriksaan penunjang)
2. Standar II : Perumusan Diagnosa dan atau Masalah Kebidanan
Bidan menganalisa data yang diperoleh pada pengkajian
menginterpretasikan secara kuat dan logis untuk menegakan diagnose dan
masalah kebidanan yang tepat dengan kriteria perumusan diagnosa dan atau
masalah seperti diagnosa sesuai dengan nomenklatur kebidanan; masalah
dirumuskan sesuai dengan kondisi klien; dapat diselesaikan denga asuhan
kebidanan secara mandiri, kolaborasi, dan rujukan
3. Standar III : Perencanaan
Bidan merencanaka asuhan kebidanan berdasarkan diagnose dan
masalah yang ditegakkan dengan kriteria perencanaan seperti rencana
tindakan disusun berdasarkan prioritas masalah dan kondisi klien, tindakan
segera, tindakan antisipasi, dan asuhan secara komprehensif; melibatkan
klien dan atau keluarga; mempertimbangkan kondisi psikologi, sosialbudaya
klien/keluarga; memilih tindakan yang sesuai dengan kondisi dan kesehatan
klien; mempertimbangkan kebijakan da perawatan yang berlaku, sumber
4. Standar IV : Implementasi
Bidan melaksanakan rencana asuhan kebidanan secara
komprehensif, efektif, efisien dan aman dengan kriteria : memperhatikan
keunikan klien sebagai makhluk bio-psiko-sosial-spiritual-kultural;
informed consent; melaksanakan asuhan berdasarkan evidence based;
melibatkan pasien/klien dalam setiap tindakan; menjaga privasi klien;
melakukan prinsip pencegahan infeksi; mengikuti perkembangan klien
secara berkesinambungan; menggunakan sumber daya, sarana, dan fasilitas
yang ada dan sesuai; melakukan tindakan sesuai degan standar; mencatat
semua tindakan yang telah dilakukan
5. Standar V : Evaluasi
Bidan melakukan evaluasi secara sistematis dan berkesinambungan
untuk melihat keefektifan dari asuhan yang sudah diberikan
6. Standar VI : Pencatatan asuhan kebidanan
Bidan melakukan pencatatan secara legkap, akurat, singkat dan jelas
mengenai keadaan yang ditemukan dan dilakukan saat memberikan asuhan
kebidanan. Pencatatan dilakukan pada formulir yang tersedia
(RM/KMS/Status Pasien/buku KIA) dan ditulis dalam bentuk
C.ASPEK HUKUM
Dalam menjalankan tugas da fungsi alam masyarakat, bidan mempunyai
kewenangan yang diatur oleh peraturan perundang-undangan yang berlaku
seperti dalam Permenkes RI Nomor 1464/MENKES/PER/X/2010 tentang Izin
dan Penyelenggaraan Praktik Bidan Bab II tentang perizinan pasal 2 ayat (1)
dan (2) yaitu bidan dapat menjalankan praktik mandiri (minimal DIII
kebidanan ) atau bekerja di fasilitas pelayanan kesehatan. Pada bab III tentang
penyelenggaraan praktik pasal 9 yaitu bidan dalam menjalankan praktik
berwenang untuk memberikan pelayanan yang meliputi pelayanan kesehatan
ibu, kesehatan ibu, anak, dan kespro serta KB.
Pada pasal 10 ayat (3) Bidan dalam memberikan pelayanan berwenang
untuk melakukan episiotomy, penjahitan luka jalan lahir tingkat I dan II,
penanganan kegawatdaruratan, dilanjutkan dengan perujukan, pemberian tablet
Fe pada ibu hamil, pemberian vitamin A dosis tinggi pada ibu nifas,
fasilitas/bimbingan inisiasi menyusu dini dan promosi air susu ibu eksklusif,
pemberian uterotoika pada manajemen kala aktif kala tiga dan postpartum.
Pada pasal 11 ayat (2) bidan dalam memberikan pelayanan kesehatan
anak berwenang untuk melakukan asuhan bayi baru lahir normal termasuk
resusitasi, pencegahan hipotermi, inisiasi menyusu dini, injeksi vitamin K 1,
perawatan bayi baru lahir pada masa neonatal (0-28 hari), dan perawatan tali
pusat, penanganan hipotermi pada bayi baru lahir dan segera merujuk,
imunisasi rutin sesuai program pemerintah, pemantauan tumbuh kembang bayi,
anak balita, dan anak pra sekolah.
Pada pasal 12 bidan dalam memberikan pelayanan kesehatan keluarga
berencana berwenang untuk memberikan penyuluhan dan konseling kesehatan
reproduksi perempuan dan keluarga berencana, serta memberikan alat
kontrasepsi oral dan kondom.
Sedangkan pada pasal 13 ayat (1). Bidan yang menjalankan program
pemerintah berwenang melakukan pelayanan kesehatan meliputi: pemberian
alat kontrasepsi, asuhan antenatal terintegrasi dengan intervensi khusus
penyakit kronis tertentu dilakukan dibawah supervisi dokter, penanganan bayi
dan anak balita sakit, melakukan pembinaan peran serta masyarakat di bidang
kesehatan ibu dan anak, anak usia sekolah dan remaja, dan penyehatan
lingkungan; pemantauan tumbuh kembang bayi, anak balita, anak pra sekolah