Referat Kepaniteraan Klinik - Ilmu Anestesi Terapi Cairan Pada Trauma
Prilly Pricilya Theodorus 11-2013-058
Fakultas Kedokteran Universitas Kristen Krida Wacana Jl. Arjuna Utara No. 6, Jakarta 11510
No. Telp (021) 5694-2061 E-mail: [email protected]
PENDAHULUAN
Dewasa ini trauma melanda dunia bagaikan wabah, karena dalam kehidupan modern penggunaan kendaraan automotif dan senjata api semakin luas. Sayangnya, penyakit akibat trauma sering ditelantarkan sehingga trauma merupakan penyebab kematian utama pada kelompok usia muda dan produktif di seluruh dunia.1 Trauma adalah keadaan yang disebabkan oleh luka atau cedera. Trauma juga mempunyai dampak psikis dan sosial. Pada kenyataannya, trauma adalah kejadian yang bersifat holistik dan dapat menyebabkan hilangnya produktivitas seseorang.1
Di negeri barat, trauma merupakan pembunuh utama pada usia 40 atau lebih muda, hal ini tidak mencakup kanker dan penyakit kardiovaskuler pada rentang usia yang sama. Dari data yang diperoleh, penyebab umum kematian tersebut adalah perdarahan masif yang berujung syok hemoragik.2 Langkah awal dalam mendiagnosis syok pada penderita trauma ialah dengan mengetahui tanda-tanda klinisnya dan mencari penyebab syoknya.3 Tatalaksana yang masih diperdebatkan sampai dengan sekarang ialah pemilihan cairan kristaloid atau koloid, seberapa banyak yang harus diberikan, dan kapan waktu pemberian yang tepat.2
DEFINISI
Trauma adalah keadaan yang disebabkan oleh luka atau cedera. Definisi ini memberikan gambaran superfisial dari respon fisik terhadap cedera. Trauma juga mempunyai dampak psikis dan sosial. Pada kenyataannya, trauma adalah kejadian yang bersifat holistik dan dapat menyebabkan hilangnya produktivitas seseorang.1 Sedangkan syok adalah ketidak-normalan dari sistem peredaran darah yang mengakibatkan perfusi organ dan oksigenasi jaringan yang tidak adekuat.3
EPIDEMIOLOGI
Di negeri barat, trauma merupakan pembunuh utama pada usia 40 atau lebih muda, hal ini tidak mencakup kanker dan penyakit kardiovaskuler pada rentang usia yang sama. Dari data yang diperoleh, penyebab umum kematian tersebut adalah perdarahan masif yang berujung syok hemoragik.2
ETIOLOGI dan MANIFESTASI KLINIS
Etiologi pada trauma akut dibagi menjadi 2, yaitu syok hemoragik dan syok non-hemoragik.2 a. Syok Hemoragik
Perdarahan (hemorrhage) adalah kehilangan akut volume peredaran darah. Volume darah orang dewasa normal adalah kira-kira 7% dari berat badan. Dengan demikian laki-laki yang beratnya 70kg, mempunyai volume darah yang beredar sekitar 5 liter. Bila penderita gemuk maka volume darahnya diperkirakan berdasarkan berat badan idealnya, karena bila kalkulasi didasarkan pada berat badan sebenarnya, hasilnya mungkin jauh diatas volume yang sesungguhnya. Volume darah anak dihitung 8%-9% dari berat badan (80-90 ml/kg).
Perdarahan adalah penyebab syok yang paling umum setelah trauma, dan hampir semua penderita dengan trauma multipel ada komponen hipovolemia. Harus diingat bahwa walaupun syok yang terjadi bukan karena perdarahan, namun akan memberi respon sedikit atau singkat terhadap resusitasi cairan. Karena itu, bila terdapat tanda-tanda syok, maka syok itu dianggap disebabkan oleh hipovolemia.
Namun dalam melakukan terapi, harus diketahui bahwa sejumlah kecil penderita mempunyai etiologi syok yang lain (misalnya : kondisi sekunder seperti tamponade jantung, cedera spinal, atau trauma tumpul jantung yang akan merumitkan syok hipovolemia tersebut).3 Respon penderita trauma terhadap kehilangan darah menjadi lebih rumit karena pergeseran cairan di dalam tubuh antara kompartemen cairan di dalam tubuh (khususnya di dalam kompartemen cairan ekstra-seluler).
Respon klasik terhadap kehilangan darah harus dipertimbangkan dalam konteks pergeseran cairan tersebut dalam kaitannya dengan cedera jaringan lunak. Sebagai tambahan, perubahan yang berhubungan dengan syok yang berat dan berkepanjangan dan hasil patofisiologis dari resusitasi dan reperfusi juga harus dipertimbangkan.
b. Syok Non-Hemoragik: (1) Syok Kardiogenik
Penyebab primer syok kardiogenik adalah kegagalan fungsi jantung sebagai pompa sehingga curah jantung menurun.1 sebanyak 80% syok ini disebabkan oleh gangguan fungsi ventrikel kiri akibat infark miokard dengan elevasi segmen ST pada elektrokardiografi (EKG). Selain karena disfungsi miokard, adanya penurunan kontraktilitas jantung, obstruksi aliran ventrikel ke luar jantung, kelainan pengisian ventrikel, disaritmia, dan defek septum juga turut menggagalkan fungsi jantung. Mortalitas akibat syok karidogenik adalah sebesar 50%.1
Disfungsi miokardial dapat terjadi dari trauma tumpul jantung, tamponade jantung, emboli udara, atau yang agak jarang infark miokard yang berhubungan dengan cedera penderita. Bila mekanisme cedera pada toraks merupakan deselerasi, harus dicurigai cedera tumpul jantng (blunt). Semua penderita dengan trauma tumpul toraks memerlukan EKG terus-menerus utnuk mengetahui pola cedera dan disaritmia. Isoenzim-CPK dan pemeriksaan isotop spesifik jarang dipakai dalam menegakan diagnosis atau mengelola penderita di bagian gawat-darurat. Ekokardiografi fapat dipergunakan dalam menentukan diagnosis dari tamponade atau ruptur katup jantung, tetapi tidak praktis dan jarang dapat langsung digunakan di UGD. Adanya darah dalam rongga perikardium (tamponade jantung) dapat dikenali dengan pemeriksaan FAST (Foccused Assessment Sonography in Trauma), untuk diagnosis penyebab syok. Cedera tumpul jantung mungkin merupakan suatu indikasi pemasangan tekanan vena sentral (CVP) secara dini agar dapat memandu resusitasi cairan dalam situasi ini. Tamponade jantung merupakan gejala yang paling sering ditemukan pada trauma tembus toraks, tetapi dapat terjadi juga pada trauma tumpul toraks. Takikardia, bunyi jantung yang teredam, pelebaran dan penonjolan vena-vena dileher dengan hipotensi yang tidak dapat diatasi dengan terapi cairan menandakan tamponade jantung. Tidak adanya penemuan klasik diatas tidak menyingkirkan diagnosis ini. Tension pneumotorax dapat menyerupai tamponade jantung, namun bedanya tidak ada bunyi nafas dan pada perkusi hipersonor di bagian hemitoraks yang terkena. Untuk sementara kedua kondisi yang mengancam nyawa ini dapat diatasi dengan menusukan jarum ke ruang pleura dalam kasus tension pneumothorax atau ke dalam kantong perikardial untuk tamponade jantung.3
(2) Tension Pneumotoraks
Suatu pneumotoraks yang progresif dan cepat sehingga membahayakan jiwa penderita dan dalam waktu yang tidak lama.4 Merupakan keadaan gawat darurat bedah yang memerlukan diagnosis dan penanganan segera. Tension pneumothoraks terjadi bila ada udara yang masuk ke rongga pleura tetapi karena suatu mekanisme bentil (katup-ayun / flap-valve) mencegah aliran keluarnya. Tekanan intraplerural meningkat dan menyebabkan paru-paru kolaps total dan terjadi penggeseran dari mediastinum ke sisi seberangnya diikuti terganggunya aliran darah balik ke jantung (venous return) dan penurunan output jantung.3
Adanya gangguan pernafasan yang akut, emfisema subkutan, menghilangnya suara nafas pada auskultasi, hipersonor pada perkusi dan pergeseran trakea mendukung diagnosis dari tension pneumothoraks dan menuntut dilakukannya dekompresi toraks dengan segera tanpa menunggu konfirmasi foto ronsen untuk diagnosisnya.
(3) Syok Neurogenik
Gambaran klasik pada syok neurogenik adalah hipotensi tanpa takikardi atau vasokonstriksi kulit. Tekanan nadi yang mengecil tidak terlihat, penderita dengan cedera spinal seringkali mengalami trauma di daerah tubuh lainnya. Karena itu, penderita dengan dugaan syok neurogenik sedari awal harus diterapi seperti pasien hipovolemia. Cedera intrakranial yang berdiri sendiri tidak menyebabkan syok. Adanya syok pada seorang penderita dengan cedera kepala harus dicari penyebab syok yang lain. Cedera spinal mungkin mengakibatkan hipotensi karena hilangnya tonus simpatis kapiler, hal ini memperberat efek fisiologis dari hipovolemia. Sebaliknya hipovolemia akan memperberat efek-efek fisiologis denervasi simpatis. Kegagalan dalam memulihkan perfusi organ dengan resusitasi cairan menandakan perdarahan masih berlanjut atau syok neurogenik. Memantau tekanan vena sentral mungkin membantu dalam masalah yang kadang-kadang rumit.
(4) Syok Septik
Syok karena infeksi yang timbul segera setelah trauma jarang terjadi. Namun, jikalau kedatangan penderita di fasilitas gawat-darurat tertunda untuk beberapa jam, masalah ini munkin terjadi. Syok septik dapat terjadi pada penderita dengan cedera perut yang tembus serta kontaminasi rongga peritoneal dengan isi usus.
Penderita septik yang hipotensif dan afebril secara klinis sukar dibedakan dengan penderita syok hipovolemik, karena kedua kelompok ini dapat menunjukan takikardia, vasokonstriksi kulit, produksi urin menurun, tekanan sistolik yang menurun, dan tekanan nadi yang mengecil. Penderita dengan syok septik yang dini mungkin mempunyai peredaran volume yang normal, takikardia yang sedang, kulit berwarna merah jambu hangat, tekanan sistolik mendekati normal dan tekanan nadi yang lebar.
(5) Kontusio Jantung
Terjadinya kontusio pada jantung yang menyebabkan luka/memar pada otot jantung. Umumnya karena kecelakaan mobil, tertabrak oleh mobil, tindakan resusitasi jantung-paru (RJP), dan jatuh dari ketinggian (umumnya lebih dari ketinggian 20 kaki). Kontusio jantung yang berat dapat menunjukan gejala menyerupai serangan jantung seperti : rasa nyeri tulang iga atau tulang dada, takikardia, aritmia, kepala terasa ringan, hipotensi, mual atau muntah, sesak nafas / nafas pendek, dan lemah.5
(6) Supine Hypotensive Syndrome (SHS)
Disebut juga sebagai sindrom kompresi aortakaval (aortacaval compression syndrome), juga disebut sebagai Sindrom hipotensi maternal (maternal hypotension syndrome). Hal ini terjadi ketika vena kava inferior tertekan oleh berat uterus, janin, plasenta, dan cairan amnion pada seorang wanita hamil yang sedang berbaring dalam posisi supinasi. Umumnya terjadi pada trimester 2 pada usia gestasi 36-38 minggu. Pada wanita hamil dengan usia gestasi ini berbaring degan posisi supinasi (supine), beban berat (kenaikan berat badan akibat adanya kehamilan dan berat uterus yang membesar) akan mengkompresi vena kava inferior, dimana fungsi dari vena ini adalah sebagai jalur darah yang terdeoksigenasi dari separuh tubuh kembali ke jantung melalui vena tersebut. Akibat adanya kompresi pada vena kava inferior, aliran darah yang akan kembali ke jantung dan juga cardiac output sehingga sebanyak 30% efektivitas sirkulasi darah berkurang. Dibutuhkan 3-7 menit sampai menunjukan gejala. Gejala SHS dapat menyerupai gejala syok, hal ini karena ketika aliran darah dari vena kava inferior terhambat, maka tekanan darah akan menurun dan akan berakibat pada kontraksi arteri-arteri uterina dan mengalirkan darah kembali ke organ-organ besar.
Hal ini dapat menyebabkan distres pada janin, dimana hal ini muncul dalam bentuk hipoksia janin, jika sudah parah akan menyebabkan kematian janin. Gejala-gejalanya meliputi: pusing, berkeringat, mual, hiptotensi, edema pada ekstremitas bawah, adanya tanda fetal distress berkurangnya pulsasi femoral, pucat, tanda-tanda syok (kulit lembab, dingin, basah), sinkope atau hampir sinkope, takikardia, dan bradikardia pada fase akhir.6
FISIOLOGI DASAR JANTUNG
Definisi cardiac output adalah volume darah per menit yang dipompa oleh jantung, dan ditentukan oleh hasil detak jantung dan stroke volume. Stroke volume atau jumlah darah yang dipompa dengan setiap kontraksi jantung secara klasik ditentukan dengan (1) preload, (2) kontraksi miokard, (3) afterload.
Preload berarti volume pengembalian darah ke jantung dan ditentukan oleh pengisian vena, keadaan volume darah, dan perbedaan antara tekanan sistemik vena rata-rata dan tekanan atrial kanan. Perbedaan tekanan ini menentukan aliran vena. Sistem vena dapat dianggap sebagai tempat penampungan atau sistem kapasitans dimana volume darah fapat dibagi dalam dua komponen. Komponen pertama yaitu volume darah yang tetap tinggal di dalam tempat penampungan (sirkuit kapasitans) bila tekanan dalam sistemnya nol, dan tidak menyumbang kepada tekanan vena sistem rata-rata. Komponen kedua yang lebih penting, mewakili volume vena yang menyumbang pada tekanan vena sistemik rata-rata.hampir 70% dari seluruh volume darah diperkirakan berada di dalam sirkuit vena dan tekanan vena penting untuk diperhatikan, karena kenaikan tekanan inilah yang mengakibatkan terjadinya arus vena dan karena itu mendorong volume pengembalian darah vena ke jantung. Kehilangan darah mengakibatkan komponen kedua ini kehabisan darah vena, mengurangi tekanan vena, dan akibatnya adalah mengurangi pengembalian darah vena ke jantung.
Volume darah vena yang dikembalikan ke jantung menentukan panjang serabut otot miokard setelah pengisian ventrikel pada akhir diastol. Panjang serabut otot berhubungan dengan sifat-sifat kontraktilitas otot miokard menurut Hukum Starling. Kontraktilitas miokard adalah pompa yang menjalankan sistem ini. Afterload (beban sesudahnya) adalah tahanan pembuluh darah sistemik (perifer) atau, dengan kata lain, tahanan terhadap arus darah ke perifer.
PATOFISIOLOGI
a. Respon Metabolik Pada Trauma
Respons metabolik pada trauma dapat dibagi dalam tiga fase. Fase pertama berlangsung selama beberapa jam setelah terjadinya trauma. Dalam fase ini akan terjadi kembalinya volume sirkulasi, perfusi jaringan, dan hiperglikemia. Pada fase kedua terjadi katabolisme menyeluruh, dengan imbang nitrogen yang negatif, hiperglikemia, dan produksi panas.
Fase yang terjadi setelah pulihnya perfusi jaringan ini dapat berlangsung dari beberapa hari sampai beberapa minggu, tergantung beratnya trauma, keadaan kesehatan sebelum terjadi trauma, dan tindakan pertolongan medisnya. Pada fase ketiga terjadi anabolisme, yaitu penumpukan kembali protein dan lemak badan yang terjadi setelah kekurangan cairan dan infeksi teratasi.
Rasa nyeri hilang dan oksigenasi jaringan secara keseluruhan sudah teratasi. Fase ini merupakan proses yang lama, tetapi progresif dan biasanya lebih lama dari fase katabolisme karena sintesis hanya bisa mencapai 35gr/hari. Akibat trauma, aktivitas hipotalamus dipacu sehingga terjadi rangsangan neuroendokrin. Sekresi neruohormonal yang meningkat menyebabkan lipolisis perifer yang menyebabkan naiknya glukosa, asam amino, dan limbah metabolisme berupa asam laktat dalam plasma. Hati bereaksi dengan meningkatkan produksi glukosa melalui glikogenesis dan glukoneogenesis yang dirangsang oleh kortisol dan glukagon. Produksi glukosa meningkat, sementasa itu pengunaannya oleh jaringan perifer menunrun sehingga terjadi intoleransi glukosa akibat trauma.1
Ginjal bereaksi dengan menahan air dan kalium karena kerja hormon antidiuretik dan aldosteron. Eksresi nitrogen naik mejadi 15-20gr/hari pada trauma berat; ini sama dengan kehilangan massa tubuh tanpa lemak (lean body mass), terutama otot sebanyak 750gr/hari seperti yang terjadi pada keadaan kelaparan. Hilangnya nyeri hasil pemberian analgesik dan imobilisasi bagian tubuh yang cedera dapat mengurangi intensitas rangsangan neurohormonal, dan dengan demikian menghambat hilangnya jaringan otot. Akan tetapi, tanpa bantuan nutrisi, seorang pasien dengan trauma berat hanya akan bertahan sampai beberapa minggu, meskipun diberi analgesik secukupnya dan dilakukan imobilisasi.
Penderita tanpa sepsis atau stress berlebihan memanfaatkan kalori dan protein dengan efisien sedangkan pada pasien pasca trauma yang berta disertai dengan sepsis akan terjad hipermetabolisme dan hiperkatabolisme dengan penggunaan energi dan nitrogen yang tidak efisien. Pada pasien trauma berat harus dilakukan pemantauan kebutuhan air, kalori, protein/nitrogen, elektrolit, dan vitamin setiap hari.
Dalam keadaan pascatrauma berat dibutuhkan kalori sebanyak 2000-3000 kalori dan 1,5 gr protein/KgBB/24jam. Kalori yang diberikan terdiri atas 60% karbohidrat dan 40% lemak. Bila terjadi penyulit sepsis, kebutuhan kalori menjadi sekurang-kurangnya 2500 kalori dengan 2 gr protein/KgBB/24 jam. Protein diberikan lebih banyak selama ureum tidak naik.1
b. Patofisiologi Kehilangan Darah
Respon dini terhadap kehilangan darah adalah kompensasi tubuh, sebagai contoh adalah vasokonstriksi progresif dari kulit, otot, dan sirkulasi viseral (dalam rongga perut) utnuk menjamin arus darah ke ginjal, jantung dan otak. Karena ada cedera, respon terhadap berkurangnya volume darah yang akut adalah peningkatan detak jantung sebagai usaha utnuk menjaga output jantung. Hampir selalu takikardia akan merupakan gejala awal dari syok. Pelepasan katekolamin-katekolamin endogen meningkatkan tahanan pembuluh darah perifer. Hal ini akan meningkatkan tekanan darah diastolik dan mengurangi tekanan nadi (pulse pressure), tetapi hanya sedikit membantu meningkatkan perfusi organ. Hormon-hormon lain yang bersifat vaso-aktif juga dilepaskan ke dalam sirkulasi sewaktu terjadinya syok, termasuk histamin, bradikinin, beta-endorpin, dan sejumlah prostanoid dan sitokin-sitokin lain. Substansi in berdampak besar pada mikrosirkulasi dan permeabilitas pembuluh darah.
Pada syok perdarahan yang masih dini, mekanisme kompensasi hanya sedikit mengatur pengembalian darah (venous return) dengan cara kontraksi volume darah di dalam sistem vena, hal mana tidak banyak membantu memperbaiki vena sistemik.3
Cara yang paling efektif untuk memulihkan cardiac output dan perfusi organ adalah dengan memulihkan pengembalian darah (venous return) ke batas normal dengan memperbaiki volumenya. Pada tingkat seluler, sel dengan perfusi dan oksigenasi tidak adekuat tidak mendapat substrat esensial yang sangat diperlukan untuk metabolisme aerobik normal dan produksi energi. Pada keadaan awal terjadi kompensasi dengan berpindah ke metabolisme anaerobik, hal mana mengakibatkan pembentukan asam laktat dan berkembangnya asidosis metabolik. Bila syoknya berkepanjangan dan penyampaian substrat untuk pembentukan ATP (adenosine triphospate) tidak memadai, maka membran sel tidak dapat lagi mempertahankan integritasnya dan gradient elektrik normal hilang.
Pembengkakan retikulum endoplasmik merupakan tanda ultrastruktural pertama dari hipoksia seller setelah itu tidak lama lagi akan diikuti cedera mitochondrial. Lisosom pecah dan melepaskan enzim yang mencernakan struktur intre-seluler lainnya. Natrium (Na) dan air memasuki sel, dan terjadilah pembengkakan sel. Juga terjadi penumpukan kalsium intra-seluler.
Bila proses ini berjalan terus, terjadilah cedera seluler yang progresif, penambahan edema jaringan dan kematian sel. Proses ini memperberat dampak kehilangan darah dan hipoperfusi. Pemberian larutan elektrolit isotonis dalam jumlah yang cukup akan membantu melawan proses tersebut. Pengelolaan diarahkan kepada cara mengembalikan fenomenon ini yaitu dengan memberikan oksigenasi yang cukup, ventilasi, dan resusitasi cairan yang tepat. Resusitasi dapat diikuti oleh peningkatan edema insterstisial, yang disebabkan oleh “cedera reperfusi” pada membran mungkin diperlukan volume cairan yang lebih besar daripada yang diantisipasi semula. Pentalaksanaan awal dari syok diarahkan kepada pemulihan perfusi seluler dan organ dengan darah yang dioksigenasi dengan adekuat. Dalam syok hemoragik hal ini berarti menambah preload atau memulihkan secara adekuat volume darah yang beredar dan bukan hanya mengembalikan tekanan darah dan denyut nadi penderita menjadi normal. vasopressor merupakan kontra-indikasi pada terapi syok hemoragik.
Perlu dilakukan monitoring teratur dari indikator-indikator perfusi penderita, agar dapat dilakukan evaluasi respon terhadap terapi dan untuk mengetahui sedini mungkin kalau keadaannya memburuk. Kebanyakan penderita trauma dengan syok hipovolemik memerlukan intervensi pembedahan untuk mengatasi keadaan syok. Karena itu, adanya syok pada penderita trauma menuntut keterlibatan ahli bedah dengan segera.3
c. Kegagalan Fungsi Membran Sel
Pada penderita trauma berat terjadi dilatasi arteriol dan sfingter prakapiler dengan sfingter pascakapiler tetap berkonstriksi sehingga tekanan hidrostatik kapiler meningkat. Air, kalium, dan klorida berpindah dari instravaskular ke rongga insterstisial.
Proses ini terbatas karena meningkatnya tekanan osmotik akibat keluarnya cairan akan menghambat kehilangan cairan lebih lanjut. Selain itu jug, terjadi gangguan fungsi membran sel. Air, kalium, klorida bergeser dari rongga ekstrasel ke dalam sel meskipun kadar glukosa ekstrasel tinggi. Kegagalan membran sel ini mengakibatkan kehilangan sekitar dua liter cairan interstisial. Kejadian ini sangat buruk karena akan menurunkan tekanan hidrostatik interstisial kembali ke rongga vaskular. Dengan demikian, kegagalan membran sel dapat menghilangkan mekanisme yang mengembalikan volume cairan intravaskular. Akibatnya, penderita akan mengalami hipovolemia bahkan mungkin sampai syok.1
d. Gangguan Integritas Endotel Pembuluh Darah
Trauma dan sepsis mengakibatkan terjadinya koagulasi dan inflamasi yang dapat mengganggu keutuhan endotel pembuluh darah.
Mikroagregasi trombosit dan leukosit di pembuluh jaringan yang luka atau terinfeksi dapat menjadi emboli dalam paru dan menyumbat pembuluh darah kapiler. Gumpalan agregat tersebut melepaskan bermacam zat toksis yang merusak endotel atau menyebabkan vasodilatasi di daerah emboli paru dengan akibat terjadi ekstravasasi air, kalium, dan klorida, dan protein ke dalam rongga interstisial. Udem paru ini menimbulkan gangguan pernapasan.
e. Kelainan Sistem Imunologi
Menurunnya daya tahan tubuh seirng terjadi pada penderita trauma, sepsis, malnutrisi, dan usia lanjut. Pemeriksaan imunologis yang sering dilakukan adalah hitung jumlah limfosit dan penentuan imunitas seluler (cell mediated immunity). Jumlah limfosit di bawah 100x109/L darah menunjukan terdapatnya kehilangan yang nyata. Imunitas seluler dapat diukur dengan menilai hipersensitivitas tertunda (delayed hypersensitivity) terhadap antigen pada kulit seperti kandida, trikofiton, tuberkulin, dan streptokinase. Anergi, yaitu tiadanya reaksi imunologi, didiagnosis bila tidak ada reaksi terhadap antigen tersebut. Sebaliknya bila terdapat reaksi positif (terdapat indurasi 5mm atau lebih pada kulit) terhadap salah satu antigen, berarti aktivitas limfosit normal. Uji lain ialah uji kemotaksis neutrofil dan jumlah populasi limfosit. Pemberian nutrisi yang baik dapat memperbaiki sistem imunologi.1
f. Koagulasi Intravaskular Menyeluruh
Keadaan Disseminated intravascular coagulation (DIC) sering terjadi pada penderita dengan trauma berat dan sepsis. Koagulasi pada DIC ini terjadi difus di tubuh sehingga menghabiskan faktor pembekuan yang dapat mengakibatkan terjadinya perdarahan yang difus pula. Terjadinya koagulasi berlebihan juga dapat merusak jaringan di sekitar pembuluh tersebut. Secara klinis adanya DIC dapat dilihat dari perdarahan difus pada luka atau bekas tusukan jarum. Pada pemeriksaan laboratorium didapatkan jumlah trombosit yang menurun, waktu trombin dan protrombin memanjang. Jumlah fibrinogen menurun sampai 75mg/gl dan terdapat monomer dan degradasi fragmen dari fibrin. Pada DIC dianjurkan untuk memberikan vitamin K yang dapat memperbaiki waktu trombin dan waktu protrombin yang memanjang. Bila terdapat defisiensi fibrinogen, diberikan kriopresipitat yang mengandung 250mg fibrinogen. Umumnya harus diberikan heparin untuk mencegah koagulasi dan mungkin dibutuhkan trombosit untuk mengatasi trombositopenia dan menghentikan pembekuan patologis tersebut.1
a. Pemeriksaan Fisik
Adapula pada keadaan trauma, yang perlu diperiksa pada fisik penderita ialah tanda-tanda vital yang meliputi; tekanan darah, frekuensi nafas (periksa adakah terdapat ronkhi atau mengi atau keadaan patologis lainnya), suhu tubuh, dan denyut nadi (diperhatikan adakah aritmia atau mur-mur atau keadaan patologis lainnya). Selain itu perlu juga diperiksa keadaan lain seperti adakah udem pada ekstremitas, apakah akralnya dingin atau tidak, juga diperiksa apakah jalan nafas dari penderita mengalami obstruksi atau tidak, juga perdarahan terutama pada kasus-kasus trauma penetrasi. Pada penderita perlu diperiksa status neurologisnya seperti memeriksa status kesadaran dengan Glasgow Scale, juga pemeriksaan neurologis singkat lainnya seperti pupil, fungsi motorik, serta sensorik.
b. Pemeriksaan Penunjang
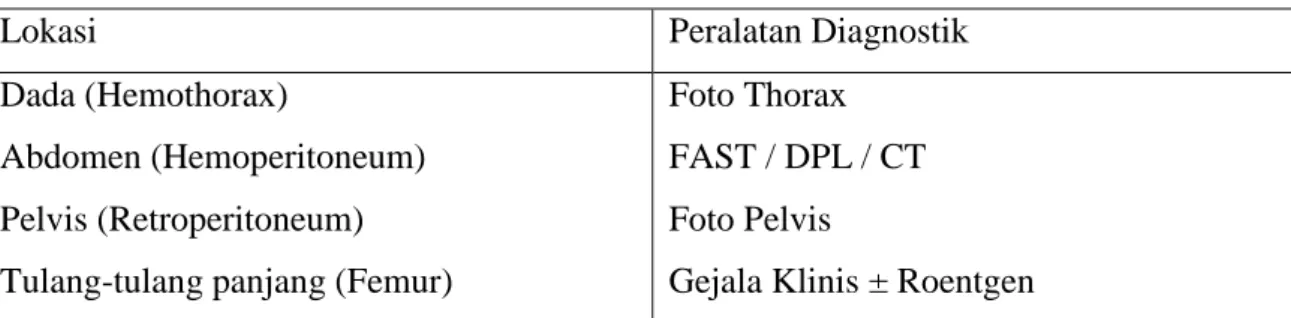
Pada kasus truama, ada beberapa pemeriksaan yang perlu dilakukan seperti elektrokardiografi (EKG), pemeriksaan darah lengkap, analisis gas darah, roentgen, ultrasonografi, dan juga enzim kardiak pada kasus-kasus yang berkaitan dengan kondisi jantung. Pada kasus yang umumnya disertai dengan perdarahan, yang perlu diperiksa adalah seperti di dalam tabel berikut:
Tabel 1. Lokasi-lokasi umum pada perdarahan internal dan peralatan diagnostiknya2
Lokasi Peralatan Diagnostik
Dada (Hemothorax)
Abdomen (Hemoperitoneum) Pelvis (Retroperitoneum) Tulang-tulang panjang (Femur)
Foto Thorax FAST / DPL / CT Foto Pelvis
Gejala Klinis ± Roentgen
DIAGNOSIS dan TATALAKSANA a. Syok Hemoragik
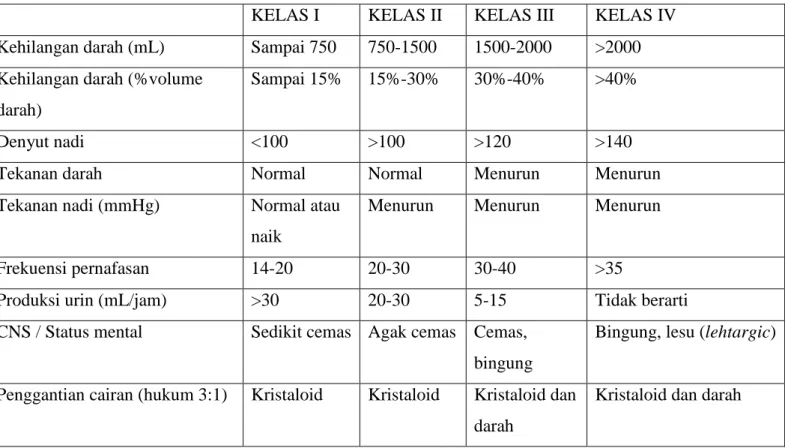
Perbedaan antara kelas-kelas syok hemoragik mungkin tidak jelas terlihat pada seseorang penderita, dan penggantian volume harus diarahkan pada respon terhadap terapi semula dan bukan dengan hanya mengandalkan klasifikasi awal saja. Sistem klasifikasi ini berguna untuk memastikan tanda-tanda dini dan patofisiologi keadaan syok. Perdarahan kelas 1 adalah ibarat seseorang yang menyumbang satu unit darah. Kelas 2 adalah perdarahan tanpa komplikasi, namun resusitasi cairan kristaloid diperlukan.
Kelas 3 adalah keadaan perdarahan dengan komplikasi dimana harus diberikan infus kristaloid dan mungkin penggantian darah. Perdarahan kelas 4 harus dianggap sebagai kejadian preterminal, dan kalau tidak diambil tindakan yang sangat agresif, penderita akan meninggal dalam beberapa menit (tabel 2). Beberapa faktor akan sangat menggangu penilaian respon hemodinamis terhadap perdarahan. Faktor-faktor ini meliputi; (1) usia penderita, (2)parahnya cedera, dengan perhatian khusus bagi jenis dan lokasi anatomis cederanya, (3) rentang waktu antara cedera dan permulaan terapi, (4) terapi cairan pra-rumah sakit dan penerapa pakaian antisyok pneumatis (PASG), dan (5) obat-obat yang sebelumnya sudah diberikan karena ada penyakit kronis.3
Tabel 2. Perkiraan Kehilangan Cairan dan Darah3 Berdasarkan presentasi penderita semula
KELAS I KELAS II KELAS III KELAS IV
Kehilangan darah (mL) Sampai 750 750-1500 1500-2000 >2000 Kehilangan darah (%volume
darah)
Sampai 15% 15%-30% 30%-40% >40%
Denyut nadi <100 >100 >120 >140
Tekanan darah Normal Normal Menurun Menurun
Tekanan nadi (mmHg) Normal atau
naik
Menurun Menurun Menurun
Frekuensi pernafasan 14-20 20-30 30-40 >35
Produksi urin (mL/jam) >30 20-30 5-15 Tidak berarti
CNS / Status mental Sedikit cemas Agak cemas Cemas, bingung
Bingung, lesu (lehtargic)
Penggantian cairan (hukum 3:1) Kristaloid Kristaloid Kristaloid dan darah
Kristaloid dan darah
* Untuk laki-laki yang beratnya 70kg
** Pedoman tabel 2 berdasarkan hukum “3 untuk 1”. Hukum ini berasal dari pengamatan empiris bahwa kebanyakan penderita syok hemoragik memerlukan sebanyak 300 mL larutan elektrolit unutk setuao 100 mL darah yang hilang. Bila diterapkan secara membuta, pedoman ini dapat mengakibatkan pemberian cairan yang kurang / berlebihan. Misalnya, seorang penderita denga cedera tabrakan (crush injury) sangat hebat mungkin mengalami hipotensi yang tidak seimbang dengan kehilangan darahnya sehingga memerlukan cairan lebih dari 3:1. Sebaliknya penderita dengan perdarahan yang masih berlangsung dan sedang diganti melalui transfusi darah memerulkan kurang dari 3:1. Penggunaan terapi bolus sambil memantau respon penderita dengan teliti, dapat mengurangi keadaan ekstrim tersebut.
Penatalaksanaan awal dari syok hemoragik
Diagnosis dan terapi syok harus dilakukan secara simultan. Untuk hampir semua penderita trauma, penanganan dilakukan seolah-olah penderita mengalami syok hipovolemi, kecuali bila ada bukti jelas bahwa keadaan syok disebabkan oleh suatu etiologi yang bukan hipovolemia. Prinsip pengelolaan dasar yang harus dipegang ialah menghentikan perdarahan dan mengganti kehilangan volume.3
Pada penanganan syok akibat trauma diberlakukan Pendekatan “SHOTS”, yakni:2 S - Stop
H - Hemorrhage
O – Optimize intravascular volume T - Tranfuse
S – Search for (i) internal bleeding and (ii) non-hemorrahgic causes of shock; surgery for hemostasis.
- Stop the hemorrhage (menghentikan perdarahan) : tindakan menghentikan perdarahan dengan menekan lokasi perdarahan eksternal.
- Optimize intavaskular volume (mengoptimalkan volume intravaskular) : dengan cepat memasukan cairan intavena isotonic (yang hangat) untuk mengkoreksi defisit cairan. Protokol ATLS (Advanced Trauma Life Support) merekomendasikan pada dewasa sebesar 2 L bolus cairan dan sebesar 20mL/kgBB pada anak-anak, dan menggunakan larutan Ringer Laktat.
- Transfuse (tranfusi) : mentrasnfusi darah untuk mengembalikan kapasitas pengangkut oksigen (oxygen carrying restoration) jika perlu.
- Search (cari) : mencari penyebab non-hemoragik lainnya yang dapat menyebabkan syok dan juga lokasi perdarahan internal lainnya.
1. Pemeriksaan Jasmani
Pemeriksaan ini diarahakan kepada diagnosis cedera yang mengancam nyawa dan meliputi penilaian dari ABCDE (Airway, Breathing, Circulation, Disability, Exposure). Mencatat tanda vital awal (baseline recordings) penting untuk memantau respon penderita terhadap terapi.
Yang harus diperiksa adalah tanda-tanda vital, produksi urin, dan tingkat kesadaran. Pemeriksaan penderita yang lebih rinci akan menyusul bila keadaan penderita memungkinkan.
2. Akses Pembuluh Darah
Akses untuk intravena harus segera didapat, tempat yang terbaik bagi orang dewasa ialah pembuluh darah bagian lengan bawah, sedangkan pada anak-anak usia <6 tahun tempat terbaik untuk jalur intravena ialah intraosseus.2,3 Jika pada orang dewasa bagian lengan bawah tidak memungkinkan maka digunakan akses pembuluh darah sentral (vena-vena femoralis, jugularis atau vena subclavia dengan kateter besar) tetapi hal ini bergantung pada tingkat ketrampilan dan pengalaman dokternya. Jika jalur intravena sudah terpasang, maka contoh darah diambil untuk pemeriksaan laboratorium yang sesuai (darah lengkap, analisis gas darah, tes kehamilan untuk wanita subur, golongan darah). Pemantauan CVP (central venous pressure) dinilai melalui foto toraks guna menilai apakah posisinya sudah tepat dan adakah terjadinya pneumotoraks atau hemotoraks.
3. Terapi Awal Cairan
Larutan isotonik digunakan untuk resusitasi awal. Jenis cairan ini mengisi intravaskular dalam waktu singkat dan juga menstabilkan volume vaskuler dengan cara menggantikan kehilangan cairan berikutnya ke dalam ruang interstisial dan intraseluler.
I. Kristaloid7
Kristaloid adalah larutan fisiologis dengan ukuran partikel yang kecil (berat molekul – BM < 30.000 Dalton (D)). Kristaloid dibagi menjadi 2; ionik (Na+ dan Cl-) dan non-ionik (manitol). Kristaloid lebih murah dibandingkan dengan koloid artifisial dan juga produk-produk darah lainnya. Tekanan osmotik kristaloid adalah 0 (nol), dan larutan ini tidak mengandung tekanan onkotik yang besar, maka dari itu ia dapat melewati membran mikrovaskular. Kristaloid dibagi menjadi 3 jenis; yakni:
a. Larutan Kristaloid Hipotonik
Contohnya: Dextrose 5% dan Saline 0,45%. Jeni cairan ini lebih banyak mengandung air, bilamana dimasukan ke dalam tubuh secara cepat dalam volume yang besar, dapat menurunkan tingka osmolalitas plasma. Ini merupakan indikasi pada keadaan dehidrasi. Larutan Dextrose tidak digunakan untuk tindakan intraoperative tetapi lebih condong untuk terapi rumatan. Ketika glukosanya termetabolisasi, larutan ini menjadi hipertonik.
Perlu diperhatikan penggunaannya pada trauma kapitis (traumatic brain injury – TBI), karena cairan ini dapat meningkatkan air kadar air dalam otak dan meningkatkan tekanan intrakranial (intracranial pressure – ICP).
b. Larutan Kristaloid Isotonik
Contoh : Larutan Ringer (Laktat atau Asetat), Saline 0.9% (lebih umum disebut Normal Saline). Ringer Laktat (RL) ataupun Ringer Asetat (RA) merupakan larutan yang cukup hipotonik jika dibandingkan dengan plasma, tetapi tetap dikategorikan sebagai isotonik. Kapasitas metabolisme Laktat bergantung pada kapasitas fungsional dari ginjal dan hati. Sedangkan Asetat dapat dimetabolisme oleh seluruh jaringan sel, dimana ini menguntukan untuk pasien hipovolemik atau pada keadaan syok.
c. Larutan Kristaloid Hipertonis
Larutan hipertonis (HS) masih dipelajari oleh ilmuwan untuk kegunaan sesungguhnya. Pada beberapa studi penggunaan larutan ini dapat digunakan sebagai anti-inflamasi selama prosedur bedah sedang berlangsung. Terapi cairan HS sudah digunakan di bidang kemiliteran dan sebagai terapi pra-rumah sakit, tetapi sejumlah negara lainnya kecuali Amerika Serikat.
II. Koloid2,8
Koloid merupakan larutan fisiologis dengan berat molekul lebih besar dari kristaloid. Dibandigkan dengan kritstaloid, koloid bertahan dalam intravaskuler lebih lama sehingga jarang menyebabkan udem. Terdapat juga beberapa kekurangan pada koloid, yakni: reaksi anafilaktik (contoh: dextran), tidak cocok untuk resusitasi cairan (contoh: albumin), dan harganya cukup mahal.
Larutan RL adalah cairan pilihan pertama dalam resusitasi cairan pada trauma, NaCl sebagai pilihan kedua. Walaupun NaCl merupakan cairan pengganti yang baik, namun cairan ini memiliki potensi terjadinya asidosis hiperkholeremik. Kemungkinan ini bertambah besar bila fungsi ginjalnya kurang baik. Pada saat awal, cairan hangat diberikan dengan tetesan cepat sebagai bolus. Dosis awal adalah 2 L bolus cairan dan sebesar 20mL/kgBB pada anak-anak. Hal ini sering membutuhkan penambahan pemasangan alat pompa infus (mekaniakl atau manual). Respon penderita terhadap pemberian cairan ini dipantau, dan keputusan pemeriksaan diagnostik atau terapi lebih lanjut akan bergantung dari respon tersebut. Jumlah cairan dan darah yang diperlukan untuk resusitasi sukar diramalkan pada evaluasi awal penderita.
Pada tabel 2, dapat dilihat cara menentukan jumlah cairan dan darah yang mungkin diperlukan oleh penderita. Perhitungan kasar untuk jumlah total volume kristaloid yang secara akut diperlukan adalah mengganti setial mililiter darah yang hilang dengan 3mL cairan kristaloid, sehingga memungkinkan resusitasi volume plasma yang hilang ke dalam ruang insterstisial dan intraseluler. Ini dikenal sebagai hukum “3 untuk 1” (3 for 1 rule). Namun lebih penting, untuk menilai respon penderita kepada resusitasi cairan dan bukti perfusi dan oksigenasi end-organ yang memadai, misalnya keluaran urin, tingkat kesadaran dan perfusi perifer. Bila sewaktu resusitasi, jumlah cairan yang diperlukan untuk memulihkan atau mempertahankan oerfusi organ jauh melebihi perkiraan tersebut, maka diperlukan penilaian ulang yang teliti dan perlu mencari cedera yang belum diketahui atau penyebab lain untuk syoknya.
Tabel 3. Respon Terhadap Pemberian Ciaran Awal3
RESPON CEPAT RESPON SEMENTARA TANPA RESPON
Tanda Vital Kembali ke normal Perbaikan sementara tensi dan nadi kembali turun
Tetap abnormal
Dengan kehilangan darah Minimal (10-20%) Sedang, masih ada (20%-40%)
Berat (>40%)
Kebutuhan kristaloid Sedikit Banyak Banyak
Kebutuhan darah Sedikit Sedang-banyak Segera
Persiapan darah Tipe spesifik dan
crossmatch
Tipe spesifik Emergensi
Operasi Mungkin Sangat mungkin Hampir pasti
Kehadiran dini ahli bedah Perlu Perlu Perlu
Respon penderita kepada resusitasi cairan awal merupakan kunci untuk menentukan terapi berikutnya.
A. Respon Cepat
Untuk kelompok ini tidak ada indikasi bolus cairan tambahan atau pemberian darah lebih lanjut. Jenis darahnya dan crossmatchnya harus tetap dikerjakan. Konsultasi dan evaluasi pembedahan diperlukan selama penilaian dan terapi awal, karena intervensi opertatif mungkin masih diperlukan.
B. Respon Sementara (Transient)
Pemberian cairan pada kelompok ini harus diteruskan, demikian pula pemberian darah. Respon terhadap pemberian darah yang nantinya menentukan penderita mana yang memerlukan operasi segera.
C. Respon Minimal atau Tanpa Respon
Respon seperti ini menandakan harus segera dilakukan operasi (cito). Walaupun sangat jarang, tetapi harus tetap diwaspadai kemungkinan syok non-hemoragik seperti tamponade jantung atau kontusio miokard. Kemunginan adanya syok non-hemoragik harus selalu diingat pada kelompok ini. Pemasangan CVP atau Ekokardiografi dapat membantu membedakan kedua kelompok ini.
4. Transfusi Darah
Pemberian darah tergantung respon penderita terhadap pemberian cairan seperti diterangkan sebelumnya. Tujuan utama transfusi darah adalah memperbaiki oxygen-carrying-capacity. Perbaikan volume dapat dicapai dengan pemberian larutan kristaloid, yang sekaligus akan memperbaiki volume interstisial dan intraseluler. 2,3 Terdapat 4 kategori untuk darah:2,3
(1) Fully Crossmatched Blood
Yang dimaksud ialah kecocokan dari golongan darah dan rhesusnya. Namun untuk proses crossmatching sendiri membutuhkan waktu sekitar 1 jam di bank darah (hampir semuanya). Tidak cocok bagi penderita akut yang tidak stabil. Kemungkinan adanya inkompatbilitas sebesar 0,05%.
(2) Type-Spesific,Crossmatched Blood
Terdapat kecocokan pada golongan darah tetapi tidak pada rhesusnya. Membutuhkan waktu 5 menit untuk mendapat kantong darah jenis ini di bank darah, walaupun rhesusnya tidak cocok, paling tidak kategori ini dapat membantu mengeliminasi kesalahan penggolongan ABO dimana dapat menjadi reaksi hemolisis.
(3) Type-Spesific, Uncrossmatched Blood
Terdapat kecocokan pada golongan darah saja, hal ini biasanya terjadi pada penderita yang sudah tiba di rumah sakit dan butuh darah secepatnya. Hal ini dikarenakan proses penggologan darah hanya membutuhkan waktu kurang lebih 1 menit. Sebesar 99,8% biasanya tipe darah kehamilan sebelumnya atau riwayat transfusi darah dapat menimbulkan adverse effect pada penderita. Maka dari itu sembari penderita mendat transfusi darah, tindakan crossmatching tetap harus dijalankan.
(4) Type O, Uncrossmatched Blood
Golongan darah tipe O langsung bisa diambil secepatnya bagi penderita yang kehabisan darah dalam jumlah besar atau perdarahan masiv.
Paling baik diberikan dalam brntuk packed red cell (PRC) untuk mengurangi kadar plasma yang mengandung imnoglobulin anti-A dan anti-B, dimana hal ini dapat menyebabkan lisis pada sel darah merah resipien. Jika sudah masuk ≥4 kantong darah tipe O, maka disarankan untuk melanjutkan transfusi dengan tipe O untuk seterusnya daripada memberikan kantong darah sesuai golongan darah penderita, karena hal ini dapat menyebabkan lisis pada sel darah merah (yang sesuai dengan golongan daran penderita). Tipe O dengan Rhesus negatif merupakan pilihan terbaik untuk wanita subur (untuk menghindari kemungkinan terjadinya penyakit yang beruhungan dengan rhesus pada kehamilan di kemudian hari) dan juga anak-anak. Komplikasi pada transfusi darah adalah: koagulopati, hipotermia, gangguan pH darah, gangguan Kalium, ARDS (acute respiratory distress syndrome), imunosupresi, dan kelebihan darah (volume overload).
Terdapat juga metode autotransfusi, yakni prosedur mentransfusi darah penderita ke dirinya sendiri. Darah yang ditransfusi biasanya sudah disimpan terlebih dahulu. Keuntungan dari autotransfusi ini adalah darah yang masuk pasti kompatibel dengan resipien, tetapi jika hal ini diaplikasikan pada penderita, maka pemberian darah juga harus disertai antibiotik broad-spectrum, karena darah yang ditranfusi tersebut dianggap mengandung kuman, sehingga perlu ditambah dengan antibiotik.2,3
b. Syok Non-Hemoragik
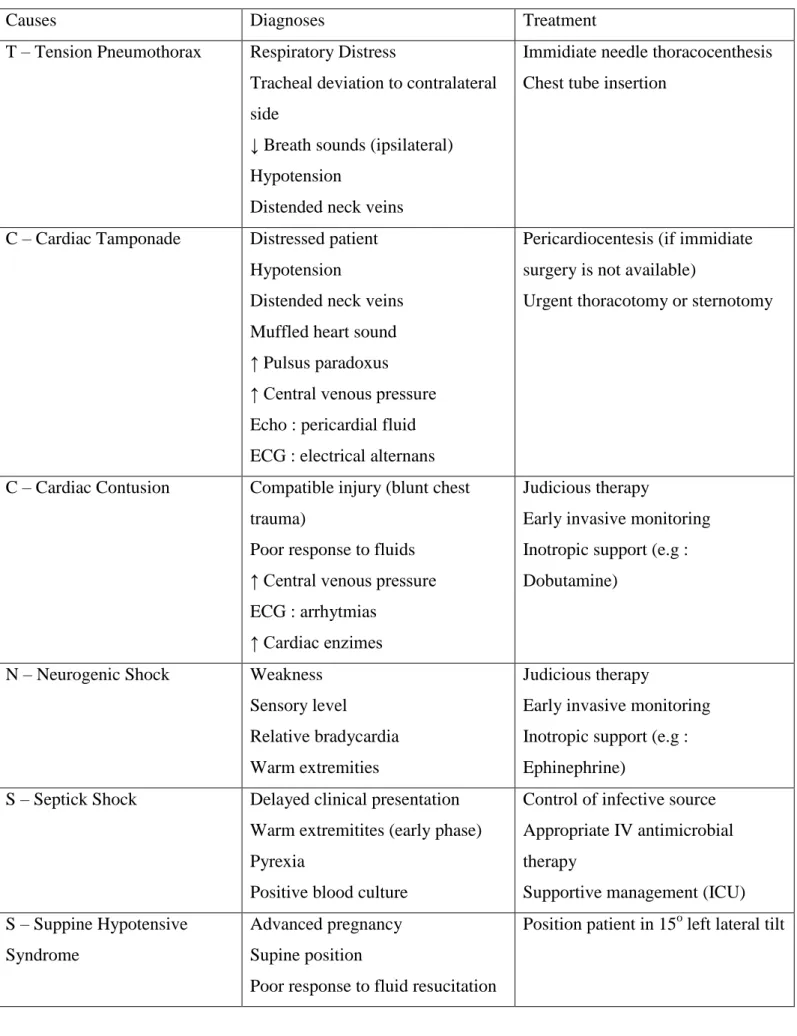
Akan dibahas singkat mengenai tatalaksana syok non-hemoragik. Karena grup ini cenderung sulit diingat, makan dibuatlah singkatan untuk lebih mudah menghafal dan memahaminya. Untuk syok non-hemoragik dikenal istilah :
T(est) C.N.S.S
T : Tension pneumothorax,
C : Cardiac tamponade, cardiac contusion, air embolus, acute myocardial infarction, or valvular ruptur
N : Neurogenic shock (spinal cord injuries) S : Septick shock (delayed presentation) S : Supine hypotension syndrome
Berikut tabel yang menjelaskan penyebab umum dari syok non-hemoragik, dan managemen emergenisnya:
Tabel 4. Common Nonhemorrhagic Case of Shock, Their Diagnosis and Emergency Management2
Causes Diagnoses Treatment
T – Tension Pneumothorax Respiratory Distress
Tracheal deviation to contralateral side
↓ Breath sounds (ipsilateral) Hypotension
Distended neck veins
Immidiate needle thoracocenthesis Chest tube insertion
C – Cardiac Tamponade Distressed patient Hypotension
Distended neck veins Muffled heart sound ↑ Pulsus paradoxus ↑ Central venous pressure Echo : pericardial fluid ECG : electrical alternans
Pericardiocentesis (if immidiate surgery is not available)
Urgent thoracotomy or sternotomy
C – Cardiac Contusion Compatible injury (blunt chest trauma)
Poor response to fluids ↑ Central venous pressure ECG : arrhytmias
↑ Cardiac enzimes
Judicious therapy
Early invasive monitoring Inotropic support (e.g : Dobutamine)
N – Neurogenic Shock Weakness
Sensory level
Relative bradycardia Warm extremities
Judicious therapy
Early invasive monitoring Inotropic support (e.g : Ephinephrine)
S – Septick Shock Delayed clinical presentation Warm extremitites (early phase) Pyrexia
Positive blood culture
Control of infective source Appropriate IV antimicrobial therapy
Supportive management (ICU) S – Suppine Hypotensive
Syndrome
Advanced pregnancy Supine position
Poor response to fluid resucitation
PROGNOSIS
Bergantung pada kecepatan penderita diterapi dan ketepatan dalam memilih jenis cairan resusitasi, juga ketersediaan fasilitas kesehatan.
KESIMPULAN
Pengelolaan syok, berdasarkan prinsip-prinsip fisiologis, biasanya berhasil. Hipovolemia adalah penyebab syok pada kebanyakan penderita trauma. Pengelolaan penderita ini memerlukan kontrol perdarahan dengan segera dan penggantian cairan atau darah. Kalau penderitanya tidak memberi respon kepada tindakan ini, mungkin diperlukan kontrol pembedahan terhadap perdarahan yang berkelanjutan. Juga, harus dipertimbangkan penyebab syok lain pada penderita dengan respon sementara atau non-respon. Respon penderita terhadap terapi cairan awal menentukan prosedur-prosedur terapi dan diagnostik selanjutnya. Semua penderita yang memperlihatkan tanda syok hipovolemik merupakan calon utnuk tindakan pembedahan eksplorasi. Tujuan terapi adalah pemulihan perfusi organ segera dengan penyampaian oksigen dan substrat ke sel untuk metabolisme aerobik. Pada penderita tertentu, pengukuran tekanan vena sentral dapat menjadi alat yang penting untuk konfirmasi dari status volume dan memantau banyaknya pemberian cairan.
DAFTAR PUSTAKA
1. Jong WD, Sjamsuhidayat R. Buku ajar ilmu bedah. Edisi 2: Jakarta: EGC, 2004.h. 121-4.
2. Boffard KD, Joseph C. Perioperative fluid threapy. Dalam : Fluid therapy in trauma. New York: Informa Healthcare, 2007. h. 221-32.
3. American College of Surgeon. Advanced trauma life support for doctors. Dalam : Syok. Indonesia : Ikatan Dokter Bedah Indonesia, 2004. h. 73-91.
4. Rachmat KB. Kumpulan kuliah ilmu bedah. Dalam : Tension pneumpthorax. Jakarta: Binapura Aksara Publisher. h. 200.
5. Myocardial Contusio. Chen MA. 13 Mei 2014. Diunduh dari : http://www.nlm.nih.gov/medlineplus/ency/article/000202.htm. 25 Mei 2015.
6. Solanki G. International Journal of Pharmacological Research. A review on supine hypotension syndrome. 2012. Diunduh dari: http://www.ssjournals.com/index.php/ijpr/article/view/1216. Vol.2 No.2.h.81.
7. Prough DS, Svensen CH. Perioperative fluid threapy. Dalam : Crystalloid solutions. New York: Informa Healthcare, 2007. h. 142-8.
8. Prough DS, Svensen CH. Perioperative fluid threapy. Dalam : Coloid solutions. New York: Informa Healthcare, 2007. h. 153-8.