BAB 2
TINJAUAN PUSTAKA 2.1. Mata
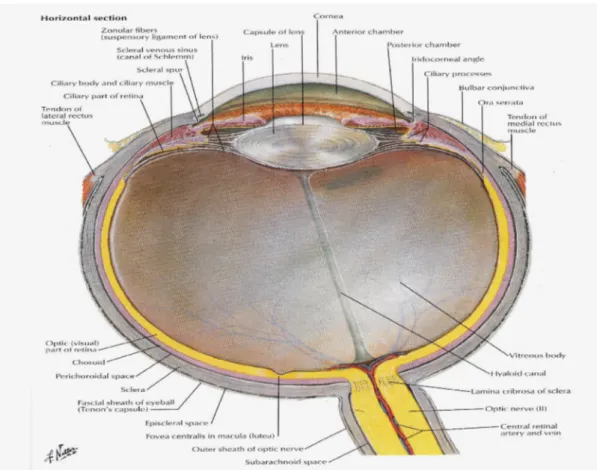
Gambar 2.1: Diambil dari (Netter, 2003) Atlas of Human Anatomy yang menunujukkan gambaran anatomi mata.
2.1.1. Anatomi Retina
Retina atau selaput jala, merupakan bagian mata yang mengandung reseptor yang menerima rangsangan cahaya. Retina berbatas dengan koroid dengan sel pigmen epitel retina, dan terdiri atas lapisan:
1. Lapis fotoreseptor, merupakan lapis terluar retina terdiri atas sel batang yang mempunyai bentuk ramping, dan sel kerucut.
3. Lapis nukleus luar, merupakan susunan lapis nukleus sel kerucut dan batang. Ketiga lapis diatas avaskular dan mendapat metabolisme dari kapiler koroid.
4. Lapis pleksiform luar, merupakan lapis aseluler dan merupakan tempat sinapsis fotoreseptor dengan sel bipolar dan sel horizontal.
5. Lapis nukleus dalam, merupakan tubuh sel bipolar, sel horizontal dan sel Muller Lapis ini mendapat metabolisme dari ateri sentral.
6. Lapis pleksiform dalam, merupakan lapis aseluler merupakan tempat sinaps sel bipolar, sel amakrin dengan sel ganglion.
7. Lapis sel ganglion yang merupakan lapis badan sel daripada neuron kedua. 8. Lapis serabut saraf, merupakan lapis akson sel ganglion menuju ke arah saraf
optik. Di dalam lapisan-lapisan ini terletak sebagian besar pembuluh darah retina.
9. Membran limitan interna, merupakan membran hialin antara retina dan badan kaca (Ilyas, 2005).
2.1.2. Fisiologi Mata
Fungsi utama mata adalah untuk memfokuskan berkas cahaya dari lingkungan ke sel-sel batang dan kerucut, sel fotoreseptor retina. Fotoreseptor kemudian mengubah energi cahaya menjad sinyal listrik untuk disalurkan ke SSP. Bagian retina yang mengandung fotoreseptor sebenarnya adalah perluasan dari SSP dan bukan merupakan suatu organ terpisah. Selama perkembangan masa mudiga, sel-sel retina ”mundur” dari sistem saraf, sehingga lapisan-lapisan retina, secara mengejutkan, dan menghadap ke belakang. Bagian saraf dari retina terdiri dari 3 lapisan:
1. Lapisan paling luar (terdekat ke koroid) mengandung sel batang dan sel kerucut yang ujung-ujung peka-cahayanya berhadapan dengan koroid (yakni menjauhi cahaya yang datang)
2. Sebuah lapisan tengan neuron bipolar 3. Lapisan bagian dalam sel ganglion
Akson sel ganglion membentuk saraf optikus yang keluar dari retina sedikit keluar dari titik tengah. Titik di retina tempat keluarnya saraf optikus dan tempat lewatnya pembuluh darah adalah diskus optikus. Daerah ini sering disebut sebagai bintik (titik) buta; tidak ada bayangan yang dapat dideteksi didaerah ini karena daerah ini tidak mengandung sel batang dan sel kerucut. Dalam keadaan normal kita tidak menyadari adanya titik buta ini karena pengolahan di sentral sedikit banyak ”mengisi” bagian yang hilang ini (Sherwood, 2001).
Cahaya dapat melewati lapisan ganglion dan bipolar sebelum mencapai fotoreseptor disemua daerah retina, kecuali fovea. Di fovea, yaitu cekungan sebesar pangkal jarum pentul dan tepat di tengah retina, lapisan bipolar dan ganglion tertarik ke samping, sehingga cahaya secara langsung megenai fotoreseptor. Sifat ini, ditambah dengan kenyataan bahwa hanya sel kerucut (yang memiliki ketajaman atau kemampuan diskriminatif lebih besar daripada sel batang) yang dijumpai di tempat ini, menyebabkan fovea adalah titik untuk penglihatan tajam. Dengan demikian, kita memutar mata kita sehingga bayangan benda yang kita lihat jatuh terfokus di fovea. Daerah tepat di sekitar fovea, yaitu makula lutea, juga memiliki konsentrasi sel kerucut yang tinggi dan memilki ketajaman yang cukup besar. Namun, ketajaman makula lutea lebih rendah daripada ketajaman fovea karena adanya sel-sel ganglion dan bipolar di atas makula (Sherwood, 2001).
Fotoreseptor terdiri dari tiga bagian :
1.Sebuah segmen luar, yang terletak paling dekat dengan eksterior mata, menghadap ke koroid dan mendeteksi rangsangan cahaya.
2. Sebuah segmen dalam yang terletak di pertengahan panjang fotoreseptor dan mengandung perangkat metabolik sel.
3. Sebuah terminal sinaps, yang terletak paling dekat dengan interior mata, menghadap ke neuron bipolar; dan menyalurkan sinyal yang dihasilkan di fotoreseptor setelah mendapat rangsangan cahaya ke sel-sel berikutnya pada jalur
penglihatan. Segmen luar, yang berbentuk seperti batang pada sel-sel batang dan seperti kerucut pada sel-sel kerucut, terdiri dari tumpukan lempeng-lempeng membranosa pipih yang banyak mengandung molekul-molekul fotopigmen. Lebih dari sejuta molekul fotopigmen mungkin terdapat di bagian luar setiap fotoreseptor. Fotopigmen mengalami perubahan kimiawi apabila diaktifkan oleh cahaya. Suatu fotopigmen terdiri dari proein enzimatik yang disebut opsin yang berikatan dengan retinen, suatu turunan vitamin A. Terdapat empat jenis fotopigmen, satu di sel batang dan satu di masing-masing dari ketiga jenis sel kerucut. Retinen identik di keempat fotopigmen, tetapi opsin fotoreseptor sedikit berbeda, sehinga fotopigmen dapat menyerap berbagai panjang gelombang cahaya secara berlebihan. Rodopsin, fotopigmen sel batang, tidak dapat membedakan berbagai panjang gelombang spektrum cahaya tampak; pigmen ini menyerap semua panjang gelombang cahaya tampak. Dengan demikian, sel batang hanya memberi gambaran bayangan abu-abu apabila mendeteksi berbagai intensitas cahaya, bukan memberi warna. Fotopigmen di tiga jenis sel kerucut--sel kerucut merah, hijau dan biru — berespons secara selektif terhadap berbagai panjang gelombang, sehingga penglihatan warna dapat terjadi (Sherwood, 2001).
Fototransduksi, yaitu mekanisme eksitasi, pada dasarnya sama untuk semua fotoreseptor. Ketika menyerap cahaya, molekul fotopigmen berdisosiasi mejadi komponen retinen dan opsin, dan bagian retinennya mengalami perubahan bentuk yang mencetuskan aktivitas enzimatik opsin. Melalui serangkaian reaksi, perubahan biokimiawi pada fotopigmen yang diinduksi oleh cahaya ini menimbulkan hiperpolarisasi potensial reseptor yang mempengaruhi pengeluaran zat perantara dari terminal sinaps fotoreseptor (Sherwood, 2001).
2.1.3. Ketajaman Penglihatan
Penurunan ketajaman penglihatan dapat disebabkan oleh kelaianan yang timbul di sepanjang jaras optik dan jaras visual neurologik. Jadi, pemeriksa harus mempertimbangkan adanya kelainan refraksi (fokus), ptosis, pengeruhan atau gangguan media mata (misalnya edema kornea, katarak, atau perdarahan dalam
vitreous atau ruang aqueous), dan gangguan fungsi retina (makula), nervus optikus, atau jaras visual intrakranial (Vaughan & Asbury, 2010).
2.2. Kebutaan
2.2.1. Definisi
Ketajaman penglihatan (visus) seseorang dapat diukur secara subjektif dengan optotype, yaitu lembar papan yang memuat gambar / huruf atau tanda – tanda lain. Bila seseorang tidak mampu menyebutkan huruf atau gambar pada papan Optotype itu maka dinyatakan orang itu tergolong low vision. Pengukuran visusnya dengan cara mengenal jari (finger counting) dan tangan (hand
movement) dari pemeriksa. Bila tidak dapat melihat jari dan tangan pemeriksa,
maka diminta mengenal pacuan sinar yang biasanya digunakan lampu senter (Wilardjo, 2001).
Departemen Kesehatan telah menetapkan batasan dari kebutaan, ialah golongan social blind bila visusnya finger counting jarak satu meter (visus = 1/60) dan medical ophthalmological blind bila tidak ada persepsi (visus = nol) (Wilardjo, 2001).
Terminologi kebutaan didefinisikan berbeda – beda ditiap negara seperti kebutaan total, kebutaan ekonomi, kebutaan hukum dan kebutaan sosial. Begitu banyak definisi kebutaan, ada sekitar 65 definisi yang tertera dalam publikasi WHO tahun 1966. Di dalam oftalmologi, terminologi kebutaan terbatas pada titik dapatnya melakukan aktifitas sampai tidak adanya persepi cahaya. Di Amerika Serikat dan beberapa negara Eropa, kebutaan didefenisikan sebagai tajam penglihatan dengan koreksi terbaik kurang dari atau sama dengan 6/60. Supaya ada perbandingan secara statistik baik nasional maupun internasional, WHO pada 1972 telah mengajukan kriteria yang seragam dan definisi kebutaan sebagai suatu tajam penglihatan yang kurang dari 3/60 (Snellen) atau yang ekuivalen dengannya. Pada 1979, WHO menambahkan dengan ketidaksanggupan hitung jari pada jarak 3 meter di ruang terbuka dengan cahaya matahari (Hutasoit, 2010).
Menurut International statistical classification of diseases, injuries and
causes of death, 10th revision (ICD-10): H54 (9) definisi gangguan penglihatan, penurunan visus dan kebutaan adalah penurunan visus dan kebutaan yang merupakan pecahan dari ganguan penglihatan. Penurunan visus atau visual acuity adalah kurang dari 6/18, tetapi sama atau lebih baik dari 3/60 atau kehilangan lapangan pandang kurang dari 20 derajat di mata lebih baik dengan sebaik mungkin dikoreksi (ICD-10 visual impairment categories 1 and 2) dan kebutaan adalah visual acuity kurang dari 3/60 atau kehilangan lapangan pandang kurang dari 10 derajat di mata lebih baik dengan sebaik mungkin dikoreksi (ICD-10
visual impairment categories 3, 4 and 5) (Resnikoff et al, 2002).
2.2.2. Epidemiologi
Berdasarkan laporan WHO kebutaan terjadi akibat katarak 43%, glaukoma 15%, retinopati diabetik 8%, trakoma 11%, defisiensi vitamin A 6%, dan
onchocerciases 1% (Ramanjit Sihota, 2007).
Kecacatan sebagai akibat dari penyakit mata masih memerlukan perhatian dari berbagai pihak. Sejak tahun 1967 kebutaan telah dinyatakan sebagai bencana nasional berdasarkan keputusan Menteri Kesehatan No.19 Birhub.1967. Tahun 1982, Direktorat Jendral Pembinaan Kesehatan Masyarakat (Dit.Jen.Bin.Kes Mas) Dep.Kes.RI pernah melakukan survei morbiditas mata dalam survei tersebut didapatkan hasil kebutaan dua mata di Indonesia 1,2%. Dalam hal ini termasuk kebutaan yang dialami oleh penderita retinopati 0,03%. Sebagian besar dari kasus retinopati didapatkan pada penderita diabetes melitus. Disamping itu didapatkan enam macam penyakit sebagai penyebab kebutaan, yang terbanyak adalah katarak sebesar 0,76% dan yang disebabkan oleh kelainan retina menempati urutan kelima (Wilardjo, 2001).
Dengan perubahan pola kehidupan ke arah moden diperkirakan pada tahun – tahun mendatang penyakit diabetes melitus juga sebagai penyebab utama kebutaan di negara sedang berkembang termasuk Indonesia. Berbeda dengan kebutaan yang disebabkan oleh katarak yang dapat ditanggulangi, kebutaan yang disebabkan oleh komplikasi diabetes melitus pada retina (retinopati diabetik) tidak
dapat ditingkatkan tajam penglihatannya dengan upaya apapun, sehingga terjadi buta permanen (Wilardjo, 2001).
2.2.3. Klasifikasi
Tabel 2.1: Diambil dari International Statistical Classification of Disease and
Related Health Problems, tenth revision. Geneva, World Health Organization, 1992 (Ramanjit Sihota, 2007).
Kategori gangguan penglihatan/visus *
Koreksi ketajaman penglihatan/visus terbaik pada mata yang terbaik
O ‘Normal’ 6/6 hingga 6/18, yaitu visus 6/18 atau lebih baik 1 ‘Gangguan penglihatan’ < 6/18 hingga 6/60
2 ‘Gangguan penglihatan berat’
< 6/60 hingga 3/60
3 ‘Buta’ < 3/60 hingga 1/60
4 ‘Buta’ < 1/60 persepsi hanya terhadap cahaya 5 ‘Buta’ Tidak ada persepsi terhadap cahaya 9 ‘Tidak dapat ditentukan’
Pada tahun 1977 International Classification of Diseases (ICD) membagi berkurangnya penglihatan menjadi 5 kategori dengan maksimum tajam penglihatan kurang dari 6/18 (Snellen), dimana kategori 1 dan 2 termasuk dalam
low vision sedangkan kategori 3,4 dan 5 disebut blindness. Pasien dengan
lapangan pandangan 5° - 10° ditempatkan pada kategori 3 dan lapangan pandangan kurang 5° ditempatkan pada kategori 4 (Lihat table 2.2).
Tabel 2.2: Berdasarkan International Classification Diseases (ICD) terhadap penurunan penglihatan.
Kategori penurunan penglihatan/visus
Tingkat ketajaman visus (Snellen)
Visus normal 6/6 hingga 6/18 Visus rendah
(Low vision)
Kurang dari 6/18 hingga 6/60 Kurang dari 6/60 hingga 3/60
Kebutaan 1. Kurang dari 3/60 (Hitung jari pada jarak 3 meter) hingga 1/60 (Hitung jari pada jarak 1 meter) atau luas pandangan antara 5°-10°
2. Kurang dari 1/60 (Hitung jari pada jarak 3 meter) hingga 1/60 (Hitung jari pada jarak 1 meter) hingga persepsi terhadap cahaya atau luas pandangan kurang dari 5°
3. Tiada persepsi terhadap cahaya
2.3. Retinopati Diabetik
2.3.1. Definisi Diabetes Melitus
Menurut WHO, Diabetes melitus adalah penyakit yang ditandai dengan kadar glukosa darah yang tinggi (hiperglikemia) akibat dari kerusakan sekresi insulin, aksi insulin, atau keduanya. Diabetes melitus bukan merupakan penyakit berpatogen tetapi sekelompok penyakit metabolik dengan etiologi yang berbeda (Reinauer, 2002).
Menurut American Optometric Association (AOA), diabetes melitus (DM) adalah sekelompok penyakit metabolik yang ditandai dengan hiperglikemia akibat kerusakan sekresi insulin dan / atau meningkatkan resistensi seluler terhadap insulin (Cavallerano et al, 2009).
Diabetes adalah penyebab utama keempat kematian di negara-negara industri. Diabetes merupakan suatu penyakit di bidang medis yang memerlukan perhatian yang cukup besar karena komplikasi parah jangka panjangnya, seperti termasuk gangguan kardiovaskular, retinopati, neuropati dan nefropati. Diabetik retinopati adalah penyebab paling tinggi menyebabkan kebutaan, dan merupakan satu masalah yang semakin berkembang di dunia ini (Shrestha, 2007).
2.3.2. Definisi Retinopati Diabetik
Retinopati Diabetik (RD) secara klasik telah dianggap sebagai penyakit mikrosirkulasi dari retina karena efek metabolik akibat hiperglikemia sendiri dan jalur metabolik dipicu oleh hiperglikemia (jalur poliol, jalur hexosamine, jalur DAG-PKC, advanced glycation end-products dan stres oksidatif). Namun,
neurodegeneration retina sudah ada sebelum kelainan mikrosirkulasi dapat
dideteksi dengan pemeriksaan oftalmoskopi. Dengan kata lain, neurodegeneration retina adalah sebuah peristiwa awal patogenesis RD yang mendahului dan berpartisipasi dalam kelainan mikrosirkulasi yang terjadi pada RD (Villarroel, 2010).
2.3.3. Epidemiologi
Menurut Peter J. Watkins, diabetes adalah penyebab paling umum kebutaan pada orang berusia 30 – 69 tahun. Dua puluh tahun setelah onset diabetes, hampir semua pasien dengan DM tipe I dan lebih dari 60% pasien DM tipe II akan memiliki beberapa derajat retinopati (Watkins dalam Barceló, 2001). Bahkan pada saat diagnosis DM tipe II, sekitar seperempat pasien telah membentuk gejala retinopati (Shrestha, 2007). Lebih dari 20% pasien dengan DM tipe II menderita retinopati diabetik dan sekitar 5% menjadi buta (Barceló, 2001).
2.3.4. Klasifikasi
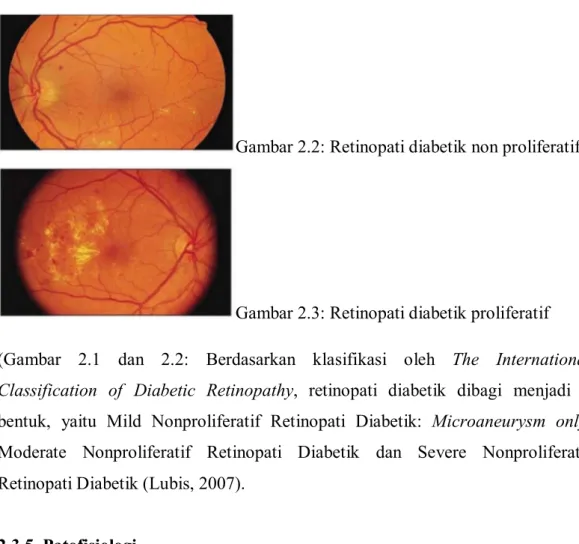
Secara umum retinopati diabetik dibagi menjadi dua yaitu retinopati diabetik non proliferatif atau dikenali juga dengan retinopati diabetik dasar dan retinopati diabetik proliferatif (Lubis, 2007).
Gambar 2.2: Retinopati diabetik non proliferatif
Gambar 2.3: Retinopati diabetik proliferatif
(Gambar 2.1 dan 2.2: Berdasarkan klasifikasi oleh The International
Classification of Diabetic Retinopathy, retinopati diabetik dibagi menjadi 3
bentuk, yaitu Mild Nonproliferatif Retinopati Diabetik: Microaneurysm only, Moderate Nonproliferatif Retinopati Diabetik dan Severe Nonproliferatif Retinopati Diabetik (Lubis, 2007).
2.3.5. Patofisiologi
Bentuk patofisiologi retinopati diabetik yang paling umum dijumpai adalah cerminan klinis dari hiperpermeabilitas dan inkompetens pembuluh darah yang terkena. Hal ini disebabkan oleh penyumbatan dan kebocoran kapiler, mekanisme perubahannya tidak diketahui tetapi telah diteliti adanya perubahan endotel vaskuler (penebalan membran basalis dan hilangnya perisit) dan gangguan hemodinamik (pada sel darah merah dan agregasi platelet). Di sini perubahan mikrovaskuler pada retina terbatas pada lapisan retina (intra retina). Karakteristik pada jenis ini adalah dijumpainya mikroaneurisma multipel yang dibentuk oleh kapiler – kapiler yang membentuk kantong-kantong kecil yang menonjol seperti titik – titik, vena retina mengalami dilatasi dan berkelok-kelok, serta bercak perdarahan intra retina. Perdarahan dapat terjadi pada semua lapisan retina dan berbentuk nyalaan api karena lokasinya di dalam lapisan serat saraf yang berorientasi horizontal. Perdarahan dengan bentuk titik-titik atau bercak terletak di
lapisan retina yang lebih dalam tempat sel-sel akson berorientasi vertikal (Lubis, 2007).
Edema makula merupakan stadium yang paling berat dari retinopati diabetik non proliferatif. Pada keadaan ini terdapat penyumbatan kapiler mikrovaskuler dan kebocoran plasma yang lanjut disertai iskemik pada dinding retina (cotton
wall spot), dan infark pada lapisan serabut saraf. Hal ini menimbulkan area non
perfusi yang luas dan kebocoran darah atau plasma melalui endotel yang rusak. Ciri khas dari edema makula adalah cotton wall spot, intra retina mikrovaskuler abnormal (IRMA), dan rangkaian vena yang seperti manik-manik. Bila satu dari keempatnya dijumpai maka ada kecenderungan progresif (Lubis, 2007).
Retinopati diabetik non proliferatif dapat mempengaruhi fungsi penglihatan melalui dua mekanisme yaitu: perubahan sedikit demi sedikit dengan pembentukan kapiler dari intra retina yang menyebabkan iskemik makular dan peningkatan permeabilitas pembuluh retina yang menyebabkan edema makular (Lubis, 2007).
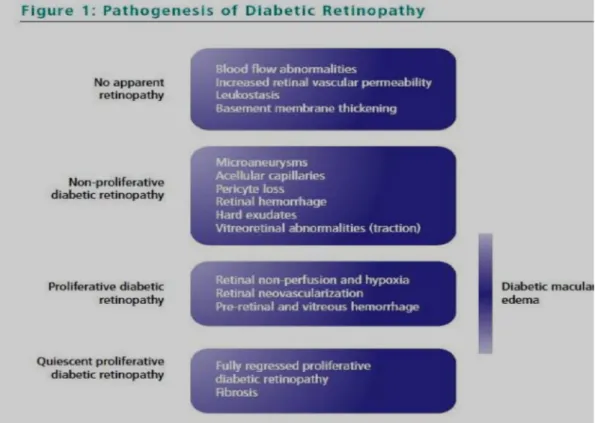
Gambar 2.4: Diambil dari Advances in Diabetic Retinopathy menunjukkan alur patogenesis berlakunya retinopati diabetik (Feener, 2008).
2.3.6. Pemeriksaan Penunjang
Untuk dapat membantu mendeteksi secara awal adanya edema makula pada retinopati diabetik non – poliferatif dapat digunakan Stereoscopic Biomicroscopic dengan lensa +90 dioptri. Selain itu, Angiografi Fluoresens juga sangat bermanfaat dalam mendeteksi kelainan mikrovaskularisasi pada retinopati diabetik. Manakala dijumpai kelainan pada elektroretinografik juga memiliki hubungan dengan keparahan retinopati dan dapat membantu memperkirakan perkembangan retinopati (Lubis, 2007).
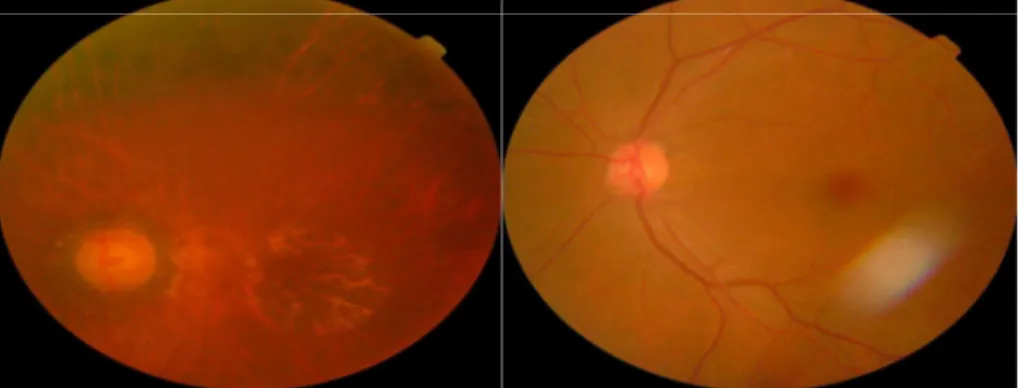
Gambar 2.5: Contoh gambar fundus berwarna. Dua yang pertama menunjukkan gambar mata yang sehat sementara dua terakhir gambar berisi eksudat, manifestasi dari retinopati (Silberman, 2010).
Gambar 2.6: Gambaran retina yang membingungkan. Gambar pertama berisi Patch dengan intensitas warna yang sama dengan diskus optik dan dapat menimbulkan kekeliruan dengan eksudatnya. Namun, komponen ini tidak berhubungan dengan retinopati diabetik. Gambar kedua berisi artefak besar
oftalmoskopi yang digunakan untuk melihat retina dan hasilnya mirip/hampir sama dengan retinopati jika diperiksa dalam skala yang kecil (Silberman, 2010).
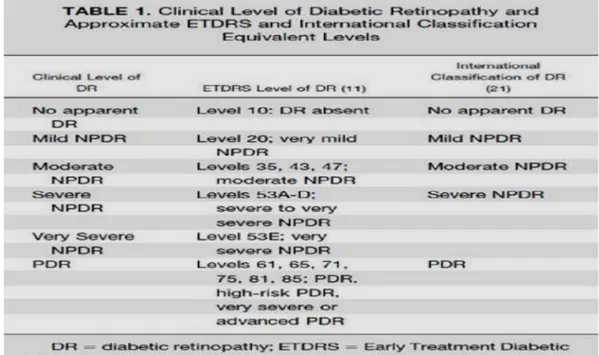
Tabel 2.3: Diagnosis tingkat klinis retinopati diabetik dan rujukan yang tepat untuk dokter spesialis mata, berdasarkan grading gambar JVN lebih baik dibandingkan dengan gradasi menggunakan Pengobatan Dini Retinopati Diabetika Study (ETDRS) tujuh standar lapangan 35-mm stereo warna slides dan pemeriksaan retina oleh dokter spesialis mata melalui saiz pupil yang melebar (Cavallerano et al, 2005).
2.3.7. Penatalaksanaan
Pasien retinopati diabetik non-proliferatif tanpa edema makula dilakukan pengobataan terhadap hiperglikemia dan penyakit sistemik yang lainnya. Terapi laser argon fokal terhadap titik – titik kebocoran retina pada pasien yang secara klinis menunjukkan edema bermakna dapat memperkecil resiko penurunan penglihatan dan meningkatkan fungsi penglihatan, sedangkan mata dengan edema makula diabetik yang secara klinis tidak bermakna maka biasanya hanya dipantau secara ketat terapi laser (Lubis, 2007).
Pasien retinopati diabetik proliferatif biasanya diindikasikan pengobatan dengan fotokoagulasi panretina laser argon, yang secara bermakna menurunkan kemungkinan perdarahan massif korpus vitreum dan pelepasan retina dengan cara menimbulkan regresi dan pada sebagian kasus dapat menghilangkan pembuluh – pembuluh darah yang baru tersebut. Diharapkan kemungkinan fotokoagulasi panretina laser argon ini berkerja dengan mengurangi stimulus angiogenik dari retina yang mengalami iskemik. Tekniknya berupa pembentukan luka – luka bakar laser dalam jumlah sampai ribuan yang tersebar berjarak teratur diseluruh retina, tidak mengenai bagian sentral yang dibatasi oleh diskus dan pembuluh vaskular temporal utama (Lubis, 2007).
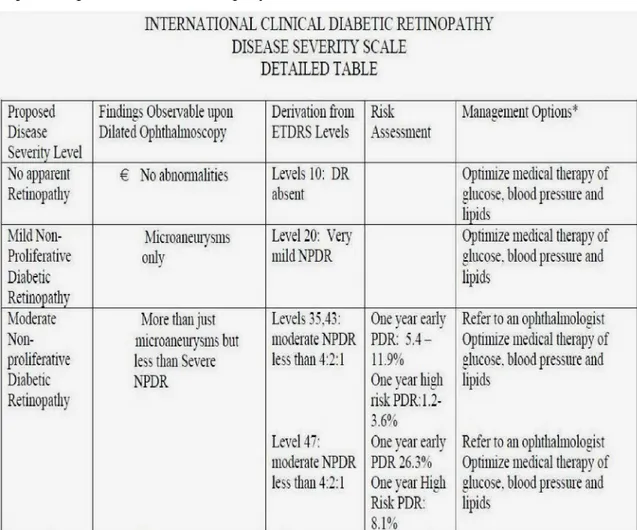
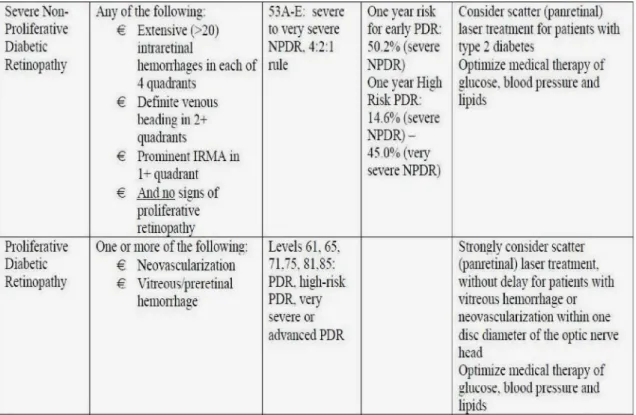
Tabel 2.4: Diambil dari American Academy of Opthalmology menganjurkan beberapa manajemen yang umum. Terapi berbeda mengikut individu, derajat keparahan pasien, faktor resiko, penyakit sistemik lain dan lain – lain.
Tabel 2.5: Diambil dari Current Diabetes Reviews, 2009, Metabolic Control and
Diabetic Retinopathy menunjukkan pengurangan atau penurunan resiko dengan