RETINOPATI DIABETIK
PENDAHULUAN
Retinopati diabetik merupakan penyebab kebutaan yang paling sering ditemukan pada usia dewasa antara 20-74 tahun.1 Pasien diabetes melitus (diabetes) memiliki risiko
25 kali lebih mudah untuk mengalami retinopati dibanding nondiabetes. Risiko mengalami retinopati pada pasien diabetes meningkat sejalan dengan lamanya menderita diabetes. Penyebab retinopati diabetik belum diketahui pasti, namun hiperglikemia yang berlangsung lama diduga merupakan faktor risiko utama.2, 3 Oleh
sebab itu kontrol glukosa darah sejak dini penting dalam mencegah timbulnya retinopati diabetik. Metode pengobatan retinopati diabetik dewasa ini juga mengalami kemajuan pesat sehingga risiko kebutaan banyak berkurang.4, 5 Terapi fotokoagulasi dengan sinar
laser, vitrektomi, vitreolisis, pengunaan obat-obatan seperti sorbinil, anti protein kinase C (PKC), anti vascular endothelial growth factor (VEGF), somatostatin dan anti inflamasi merupakan modalitas terapi yang dewasa ini digunakan untuk pengobatan maupun pencegahan retinpopati diabetik. Namun demikian retinopati diabetik tetap masih menjadi masalah global mengingat angka kejadian diabetes di seluruh dunia cenderung makin meningkat.
DEFINISI
Retinopati diabetik ialah suatu kelainan mata pada pasien diabetes yang disebabkan karena kerusakan kapiler retina dalam berbagai tingkatan, sehingga menimbulkan gangguan penglihatan mulai dari yang ringan sampai berat bahkan sampai terjadi kebutaan total dan permanen.1, 2, 5
EPIDEMIOLOGI
Prevalensi retinopati diabetik pada pasien diabetes tipe 1 setelah 10-15 tahun sejak diagnosis ditegaakkan berkisar
antara 25-50%. Sesudah 15 tahun prevalensi meningkat menjadi 75-95% dan setelah 30 tahun mencapai 100%.4
Pasien diabetes tipe 2 ketika diagnosis diabetes ditegakkan seiktar 20% diantaranya sudah ditemukan retinopati diabetik. Setelah 15 tahun kemudian prevalensi meningkat menjadi lebih dari 60-85%.5 Di Amerika Utara
dilaporkan sekitar 12.000-24.000 pasien diabetes mengalami kebutaan setiap tahun.5 Di Inggris dan Wales
tercatat sekitar 1000 pasien diabetes setiap tahun mengalami kebutaan sebagian sampai kebutaan total.2 Di
Indonesia belum ada data mengenai prevalensi retinopati diabetik secara nasional. Namun apabila dilihat dari jumlah pasien diabetes yang meningkat dari tahun ke tahun, maka dapat diperkirakan bahwa prevalensi retinopati diabetik di Indonesia juga cukup tinggi.
PATOFISIOLOGI
Retina merupakan suatu struktur berlapis ganda dari fotoreseptor dan sel saraf. Kesehatan dan aktivitas metabolisme retina sangat tergantung pada jaringan kapiler retina. Kapiler retina membentuk jejaring yang menyebar ke seluruh permukaan retina kecuali suatu daerah yang disebut fivea.6 Kelainan dasar dari berbagai
bentuk retinopati diabetik terletak pada kapiler retina tersebut. Dinding kapiler retina terdiri dari tiga lapisan berturut-turut dari luar ke dalam yaitu sel perisit, membrana basalis dan sel endotel. Sel perisit dan sel endotel dihubungkan oleh pori ayng terdapt pada membrana sel yang terletak di antara keduanya. Dalam keadaan normal, perbandingan jumlah sel perisit dan sel endotel kapiler retina adalah 1:1 sedangkan pada kapiler perifer yang lain perbandingan tersebut mencapai 20:1. Fungsi sel perisit antara lain ialah untuk mempertahankan struktur kapiler, mengatur kontraktilitas, membatnu mempertahankan fungsi barrier dan transportasi kapiler serta mengendalikan proliferasi sel endotel. Membrana basalis kapiler berfungsi sebagai barrier untuk mempertahankan permeabilitas agar tidak terjadi kebocoran. Sel endotel saling berikatan erat satu
sama lain dan bersama-sama dengan matriks ekstra sel dari membrana basalis membetuk pertahnan yang bersifat selektif terhadap beberapa jenis protein dan molekul kecil, termasuk bahan kontras fluoresein yang digunakan untuk diagnosis penyakit kapiler retina. Perubahan histopatologis kapiler retina pada retinopati diabetik dimulai dari penebalan membrana basalis kemudian disusul dengan hilangnya sel perisit dan meningkatnya proliferasi sel endotel. Pada keadaan lanjut, sel perisit tidak mampu lagi mengendalikan proliferasi sel endotel sehingga perbandingan antara sel endotel dan sel perisit kapiler retina meningkat sampai mencapai 10:1.7
Patofisiologi retinopati diabetik melibatkan lima proses yang terjadi di tingkat kapiler yaitu: 1) pembentukan mikroaneurisma, 2) peningkatan permeabilitas. 3) penyumbatan, 4) proliferasi pembuluh darah baru (neovascular) dan pembentukan jaringan fibrosis, 5) kontraksi jaringan fibrosis kapiler dan vitreus.8 Penyumbatan dan hambatan perfusi
(nonperfusion) menyebabkan iskemia retina sedangkan kebocoran dapat terjadi pada semua komponen darah.6, 9
Kebutaan akibat retinopati diabetik dapat terjadi melalui beberapa mekanisme, yaitu: 1) edema makula atau nonperfusi kapiler, 2) pembentukan pembuluh darah baru dan kontraksi jaringan fibrosis sehingga terjadi ablasio retina (retinal detachment), 3) pembuluh darah baru yang terbentuk menimbulkan perdarahan preretina dan vitreus, 4) terjadi glaukoma yang juga merupakan akibat dari pembentukan pembuluh darah baru.5, 6 Perdarahan adalah
bagian dari stadium retinopati diabetik proliferatif dan merupakan penyebab utama kebutaan permanen.5 Selain
itu, kontraksi dari jaringan fibrovaskular sehingga terjadi ablasio retina (terlepasnya lapisan retina) juga merupakan penyebab kebutaan yang terjadi pada retinopati diabetik proliferatif.8
ETIO-PATOGENESIS
Meskipun penyebab retinopati diabetik sampai saat ini belum diketahui secara pasti, namun keadaan hiperglikemia yang berlangsung lama dianggap sebagai faktor risiko utama.2, 3 Beberapa proses biokimiawi yagn
terjadi pada hiperglikemia dan diduga berkaitan dengan timbulnya retinopati diabetik yaitu aktivasi jalur poliol,
glikasi nonenzimatik dan peningkatan diasilgliserol yang menyebabkan aktivasi PKC.1, 3 Selain itu, hormon
pertumbuhan dan beberapa faktor pertumbuhan lain seperti VEGF diduga juga berperan dalam progresifitas retinopati diabetik.4, 5
Aktivasi Jalur Poliol
Hiperglikemia yang berlangsung lama menyebabkan peningkatan aktivitas enzim aldose reduktase sehingga produksi poliol yaitu suatu senyawa gula dan alkohol meningkat dalam jaringan termasuk di lensa, pembuluh darah dan saraf optik. Salah satu sifat senyawa poliol ialah tidak dapat melewati membrana basalis sehingga akan tertimbun dalam jumlah yang banyak di dalam sel.1,10 Penimbunan senyawa poliol dalam sel tersebut
akan menyebabkan tekanan osmotik sehingga menimbulkan gangguan morfologi dan fungsional sel. Percobaan pada hewan yang diberi inhibitor enzim aldose reduktase (aminoguanidin) ternyata dapat mengurangi atau memeperlambat terjadinya retinopati diabetik.11 Namun uji klinik pada pasien diabetes tipe 1
yang diberi aminoguanidin kemudian diamati selama 3- 4 tahun ternyata tidak memberi pengaruh terhadap timbulnya maupun perlambatan progresifitas retinopati diabetik. Sampai saat ini masih terus dilakukan penelitian dengan menggunakan inhibitor enzim aldose reduktase yang lebih kuat.1,2
Glikasi Nonenzimatik
Glikasi nonenzimatik terhadap protein dan asam deoksiribonukleat (DNA) yang terjadi selama hiperglikemia akan menghambat aktivitas enzim dan keutuhan DNA. Protein yang terglikosilasi membentuk radikal bebas dan akan menimbulkan perubahan fungsi sel.2,3 Penggunaan aminoguanidin, yaitu suatu bahan
yang juga bekerja menghambat pembentukan advanced glycation end product (AGE) pada tikus diabetes dilaporkan dapat mengurangi pegnaruh diabetes terhadap aliran darah di retina, permeabilitas kapiler dan parameter mikrovaskuler yang lain. Aminoguanidin terbukti juga dapat menghambat produksi senyawa oksida nitrat yang merupakan vasokonstriktor kuat.6
Diasilgliserol dan Aktivasi Protein Kinase C
Protein kinase C diketahui memiliki pengaruh terhadap permeabilitas vaskular, kontraktilitas, sintesis membrana
basalis dan proliferasi sel vaskular. Dalam kondisi hiperglikemia, aktivitas PKC di retina dan sel endotel meningkat akibat penginkatan sintesis de novo diasilgliserol, yaitu suatu regulator PKC dari glukosa.3
Diasilgliserol terbukti diproduksi dalam jumlah banyak di retina anjing dengan galaktosemia yang disertai retinopati. Dewasa ini para ahli sedang melakukan uji
klinik penggunaan ruboxistaurin yaitu suatu penghambat PKC β-isoform pada pasien retinopati diabetik.13
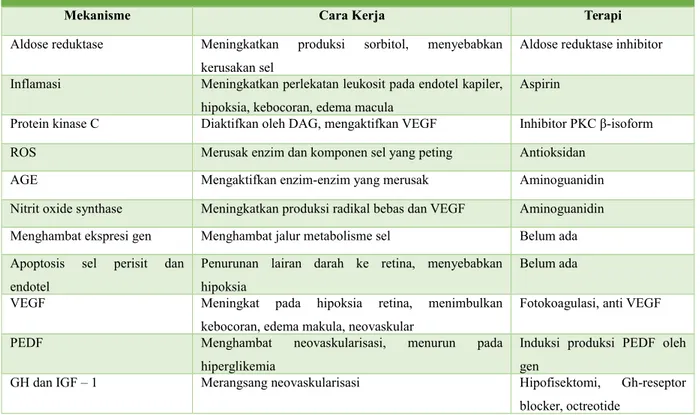
Beberapa hipotesis mengenai mekanisme patogenesis retinopati diabetik yang kemungkinan dapat dikembangkan menjadi target intervensi farmakologis dapat dilihat pada tabel 1.
Tabel 1. Hipotesis Patogenesis Retinopati Diabetik
Mekanisme Cara Kerja Terapi
Aldose reduktase Meningkatkan produksi sorbitol, menyebabkan kerusakan sel
Aldose reduktase inhibitor Inflamasi Meningkatkan perlekatan leukosit pada endotel kapiler,
hipoksia, kebocoran, edema macula
Aspirin
Protein kinase C Diaktifkan oleh DAG, mengaktifkan VEGF Inhibitor PKC β-isoform
ROS Merusak enzim dan komponen sel yang peting Antioksidan
AGE Mengaktifkan enzim-enzim yang merusak Aminoguanidin
Nitrit oxide synthase Meningkatkan produksi radikal bebas dan VEGF Aminoguanidin Menghambat ekspresi gen Menghambat jalur metabolisme sel Belum ada Apoptosis sel perisit dan
endotel
Penurunan lairan darah ke retina, menyebabkan hipoksia
Belum ada VEGF Meningkat pada hipoksia retina, menimbulkan
kebocoran, edema makula, neovaskular
Fotokoagulasi, anti VEGF
PEDF Menghambat neovaskularisasi, menurun pada
hiperglikemia
Induksi produksi PEDF oleh gen
GH dan IGF – 1 Merangsang neovaskularisasi Hipofisektomi, Gh-reseptor
blocker, octreotide
PKC = protein kinase C; VEGF = vascular endothelial growth factor;DAG = diacylglycerol; ROS = reactive oxygen species; AGE = advanced glycation end-product; PEDF = pigment epithelium derived factor; GH = growth hormone; IGF – 1 = insulin-like growth factor 1.
DIAGNOSIS DAN KLASIFIKASI
Diagnosis retinopati diabetik didasarkan atas hasil pemriksaan funduskopi. Pemeriksaan dengan fundal fluorescein angiography (FFA) merupakan metode pemeriksaan yang paling dipercaya. Namun dalam klinik pemeriksaan dengna oftalmoskopi masih dapat digunakan untuk pemeriksaan penyaring.1 Klasifikasi
retinopati diabetik umumnya didasarkan atas beratnya perubahan yang terjadi pada mikrovaskular retina dan ada atau tidakadanya pembetukan pembuluh darah baru.
Early Treatment Diabetic Retinopathy Research Study
Group (ETDRS)8 membagi retinopati diabetik atas dua
stadium yaitu nonproliferatif dan proliferatif. Retinopati diabetik nonproliferatif (RDNP) hanya ditemukan perubahan ringan pada mikrovaskular retina. Kelianan fundus pada RDNP dapat berupa mikroaneurisma atau kelainan intraretina yang disebut intra-retinal microvaskular abnormalities (IRMA).6,9 Penyumbatan
kapiler retina akan menimbulkan hambatan perfusi yang secara klinik ditandai dengan pendarahan, kelainan vena dan IRMA. Iskemia retina yang terjadi akibat hambatan perfusi akan merangsang proliferasi pembuluh darah baru
(neovaskular).2,6 Pembentukan pembuluh darah baru
merupakan tanda khas dari retinopati diabetik proliferatif (RDP).5,9
Retinopati Diabetik Nonproliferatif
Retinopati diabetik nonproliferatif merupakan bentuk retinopati yang paling ringan dan sering tidak memperlihatkan gejala. Stadium ini sulit dideteksi hanya dengan pemeriksaan oftalmoskopi langsung maupun tidak langsung. Cara pemeriksaan yang paling baik adalah dengan menggunakan foto warna fundus atau dengan FFA. Mikroaneurisma yang terjadi pada kapiler retina merupakan tanda awal yang dapat ditemukan pada RDNP. Dengan oftalmoskopi atau foto warna fundus, mikroaneurisma tampak berupa bintik merah dan sering kelihatan pada bagian posterior.2 Penyebab timbulnya
mikroaneurisma masih belum jelas. Diduga ada hubungan dengan faktor vasoproliferatif yang dihasilkan endotel, kelemahan dinding kapiler akibat berkurangnya sel perisit, serta meningkatnya tekanan intra lumen kapiler.2 Kelainan morfologi yang lain ialah penebalan
membrana basalis, pendarahan ringan, eksudat keras yang tampak sebagai bercak warna kuning dan eksudat
lunak yang tampak sebagai bercak halus (cotton wool spot). Pendarahan terjadi akibat kebocoran eritrosit, eksudat terjadi akibat kebocoran dan deposisi lipoprotein plasma.6 Retinopati diabetik nonproliferatif berat sering
juga disebut sebagai retinopati diabetik iskemik, retinopati obstruktif atau retinopati preproliferatif. Gambaran yang dapt ditemukan yaitu bentuk kapiler yang berkelok tidak teratur akibat dilatasi yang tidak beraturan dan cotton wool spot, yaitu suatu daerah retina dengan gambaran bercak warna putih pucat dimana kapiler megnalami sumbatan.2 Dalam waktu 1 – 3 tahun
RDNP berat (retinopati reproliferatif) sering berkembang menjadi retinopati diabetik proliferatif, baik disertai maupun tidak disertai dengan edema makula. Pasien diabetes dengan keadaan tersebut merupakan calon untuk mendapat terapi fotokoagulasi.
Retinopati Diabetik Proliferatif
Retinopati diabetik proliferatif ditandai dengan pembentukan pembuluh darah baru. Dinding pembuluh darh baru tersebut hanya terdiri dari satu lapis sel endotel saja tanpa sel perisit dan membrana basalis sehingga sangat rapuh dan mudah mengalami perdarahan.6
Pembentukan pembuluh darah baru tersebut sangat berbahaya karena dapat tumbuh secara abnormal keluar dari retina meluas sampai ke vitreus, menyebabkan perdarahan di sana dan dapat menimbulkan kebutaan.6
Perdarahan dalam vitreus akan menghalangi transmisi cahaya ke dalam mata dan pada lapangan penglihatan memberi penampakan berupa bercak warna merah, abu – abu atau hitam. Apabila perdarahan terus berulang, dapat terbentuk jaringan fibrosis atau sikatriks pada retina. Oleh karena retina hanya berupa lapisan tipis yang terdiri dari beberapa lapis sel saja, maka sikatriks dan jaringan fibrosis yang terbentuk dapat menarik retina sampai terlepas sehingga terjadi ablasio retina (retinal detachment). Pembuluhd arah baru dapat juga terbentuk
dalam stroma dari iris dan bersama-sama dengan jaringan fibrosis dapat meluas sampai ke chamber anterior. Keadaan tersebut dapat menghambat aliran keluar dari aqueos humor sehingga menimbulkan glaukoma neovaskular yang ditandai dengan meningkatnya tekanan intraokular. Kebutaan dapat terjadi apabila ditemukan pembuluh darah baru yang meliputi satu per empat daerah diskus, adanya perdarahan preretina, pembuluh darah baru yang terjadi dimana saja (neovascularization elsewhere) yang disertai perdarahan, atau terdapat perdarahan di lebih dari separuh pada daerah diskus atau vitreus.2,6,8
Makulopati diabetik
Makulopati diabetik merupakan penyebab kebutaan paling sering pada pasien diabetes. Makulopati diabetik cenderung berhubungan dengan diabetes tipe 2 usia lanjut, sedangkan retinopati diabetik proliferatif cenderung ditemukan pada usia muda.6 Tergantung
perubahan utama yang terjadi pada kapiler retina, makulopati diabetik dapat dibedakan dalam beberapa bentuk yaitu makulopati iskemik, makulopati eksudatif dan edema makula.6 Makulopati iskemik terjadi akibat
penyumbatan yang luas dari kapiler di daerah sentral retina. Makulopati eksudatif terjadi karena kebocoran setempat sehingga terbentuk eksudat keras seperti yang ditemukan pada RDNP. Makulopati eksudatif perlu segera dilakukan terapi fotokoagulasi untuk mencegah hilangnya visus secara permanen. Edema makula terjadi akibat kebocoran yang difus. Apbila keadaan tersebut menetap, maka akan terbentuk kista berisi cairan yang dikenal sebagai edema makula kistoid. Bila keadaan ini terjadi maka gangguan visus akan menetap dan sukar diperbaiki. Dibanding dengan metode diagnostik lain, optical coherence tomography (OCT) merupakan metode yang paling baik untuk mendiagnosis makulopati diabetik.5
Tabel 2. Klasifikasi Retinopati Diabetik Menurut ETDRS8 Retinopati diabetik nonproliferatif
1. Retinopati nonproliferatif minimal: terdapat satu atau lebih tanda berupa dilatasi vena, mikroaneurisma, perdarahan intraretina yang kecil atau eksudat keras
2. Retinopati nonproliferatif ringan sampai sedang: terdapat satu atau lebih tanda berupa dilatasi vena derajat ringan, perdarahan, eksudat keras, eksudat lunak atau IRMA.
3. Retinopati nonproliferatif berat: terdapat satu atau lebih tanda berupa perdarahan dan mikroaneurisma pada 4 kuadran retina, dilatasi vena pada 2 kuadran, atau IRMA ekstensif minimal pada 1 kuadran
4. Retinopati nonproliferatif sangat berat: ditemukan dua atau lebih tanda pada retinopati non-proliferatif berat. Retinopati diabetik proliferatif
1. Retinopati proliferatif ringan (tanpa risiko tinggi): bila ditemukan minimal adanya neovaskular pada diskus (NVD) yang mencakup lebih dari satu per empat daerah diskus tanpa disertai perdarahan preretina atau vitreus; atau neovaskular di mana saja di retina (NVE) tanpa disertai perdarahan preretina atau vitreus
2. Retinopati proliferatif risiko tinggi: apabiladitemukan 3 atau 4 dari faktor risiko sebagai berikut, a) ditemukan pembuluh darah baru di mana saja di retina, b)ditemukan pembuluh darah baru pada atau dekat diskus optikus, c) pembuluh darah baru yang tergolong sedang atau berat yang mencakup lebih dari satu per empat daerah diskus, d) perdarahan vitreus. Adanya pembuluh darah baru yang jelas pada diskus optikus atau setiap adanya pembuluh darah baru yang disertai perdarahan merupakan dua gambaran yang paling sering ditemukan pada retinopati proliferatif dengan risiko tinggi.
ETDRS = Early Treatment Diabetic Retinopathy Study; NVD = new vessels on disc; NVE = new vessels elsewhere
PENCEGAHAN DAN PENGOBATAN
Pencegahan dan pengobatanretinopati diabetik merupakan upaya yang harus dilakukan secara bersama untuk mencegah atau menunda timbulnya retinopati dan memperlambat proses perburukan. Tujuan utama pengobatan retinopati diabetik ialah untuk mencegah terjadinya kebutaan permanen. Pendekatan multidisiplin dengan melibatkan ahli diabetes, perawat edukator, ahli gizi, spesialis mata, optometris dan dokter umum akan memberi harapan bagi pasien untuk mendapatkan pengobatan optimal sehingga kebutaan dapat dicegah. Kontrol glukosa darah yang baik merupakan dasar dalam mencegah timbulnya retinopati diabetik atau memburuknya retinopati diabetik yang sudah ada.14,15
Pencegahan dan pengobatan retinopati diabetik meliputi:
Kontrol glukosa darah
Kontrol tekanan darah
Kontrol profil lipid
Ablasi kelenjar hipofisis melalui pembedahan atau radiasi (jarang dilakukan)
Fotokoagulasi dengan sinar laser:
o Fotokoagulasi panretinal untuk RDP atau glaukoma neovaskular
o Fotokoagulasi fokal utuk edema makula
Vitrektomi/vitreolisis untuk pendarahan vitreus atau ablasio retina
Intervensi farmakologi (umumnya masih dalam tahap percobaan) seperti pemberian inhibitor
enzim aldose reduktase, inhibitor hormon pertumbuhan, anti VEGF, inhibitor PKC dan anti inflamasi.
Pasien diabetes dengan retina normal atau RDNP minimal perlu diperiksa setiap tahun karena pasien yang sebelumnya tanpa retinopati pada waktu diagnosis diabetes ditegakkan, 5%-10% akan mengalami retinopati setelah 1 tahun. Pasien RDNP derajat sedang dengan mikroaneurisma, perdarahan jarang, atau ada eksudat keras tetapi tidak disertai edema makula, perlu pemeriksaan ulang setiap 6 – 12 bulan karena sering progresif. Suatu penelitian terhadap pasien diabetes tipe 1 ditemukan 16% dari RDNP derajat sedang yang hanya ditandai eksudat keras dan mikroaneurisma, dapat berkembang ke arah stadium proliferasi hanya dalam waktu 4 tahun.1,5
Kontrol Glukosa Darah
Beberapa penelitian skala besar membuktikan bahwa kontrol glukosa darah yang baik dapat mencegah timbulnya dan memburuknya retinopati diabetik.
Diabetes Control and Complication Trial (DCCT) melakukan penelitian pada 1441 pasien diabetes tipe 1 yang belum disertai retinopati dan yang sudah menderita RDNP. Kelompok pasien yang belum disertai retinopati dan mendapat terapi intensif dengan insulin selama 36 bulan mengalami penurunan risiko terjadi retinopati
sebesar 76%. Demikian juga pada kelompok yang sudah menderita retinopati, terapi intensif mencegah risiko perburukan retinopati sebesar 54%.16 Efek perlindungan
melalui mengendalikan glukosa darah juga terlihat dari hasil penelitian United Kingdom Prospective Diabetes Study (UKPDS) terhadap pasien diabetes tipe 2. Pasien yang diterapi secara intensif, setiap penurunan 1% HbA1c akan diikuti dengan penurunan risiko komplikasi mikrovaskular sebesar 35%.1 Hasil penelitian DCCT dan
UKPDS tersebut memperlihatkan bahwa meskipun kontrol glukosa darah secara intensif tidak dapat mencegah terjadinya retinopati secara sempurna, namun dapat mengurangi risiko timbulnya retinopati diabetik dan memburuknya retinopati diabetik yang sudah ada. Secara klinik, kontrol glukosa darah yang baik dapat melindungi visus dan mengurangi risiko kemungkinan menjalani terapi fotokoagulasi dengan sinar laser.1,16
Kontrol Tekanan Darah
Untuk mengetahui pengaruh hipertensi terhadap retinopati diabetik, UKPDS melakukan penelitian terhadap 1148 pasien hipertensi dengan diabetes tipe 2 yang dibagi atas dua kelompok yaitu kelompok yang dilakukan kontrol tekanan darah tidak ketat (<180/105mmHg) dan kelompok yang dilakukan kontrol tekanan darah ketat (<150/85mmHg). Pasien mendapat pengobatan dengan angiotensin concerting enzyme inhibitor (ACE – inhibitor) atau β-blocker dan dilakukan pengamatan rata-rata selama 8,4 tahun. Hasil penelitian menunjukkan kelompok pasien dengan kontrol tekanan darah ketat mengalami penurunan risiko progresifitas retinopati sebanyak 34%.17Apropriate Blood Control in
Diabetes (ABCD) Study melakukan penelitian terhadap kelompok pasien diabetes yang juga menderita hipertensi dan diterapi dengan target tekanan diastolik <75mmHg dibanding denga kelompok yang diterapi dengan target tekanan darah diastol antara 80-89mmHg. Sebanyak 470 pasien diberi terapi nisoldipin atau enalapril secara acak kemudian dilakukan pengamatan rata-rata 5,3 tahun. Tekanan darah rata-rata yang dicapai pada kelompok pertama adalah 132/78 mmHg, sedangkan kelompok kedua mencapai tekanan darah rata-rata 138/86 mmHg. Meskipun kelompok terapi intensif mengalami penurunan angka kematian yang cukup bermakna, namun hasil analisis statistik ternyata antara kedua kelompok
tidak ditemukan perbdaan bermakna dalam mencegah progresifitas retinopati. Saat ini tekanan darah pasien diabetes dianjurkan kurang dari 130/85 mmHg.18
Ablasi Kelenjar Hipofisis
Dugaan adanya hubungan antara growth hormone dan retinopati diabetik didasarkan atas laporan dari sarjana Poulsen pada tahun 1953 mengenai kasus retinopati diabetik pada seorang pasien diabetes wanita yang mengalami infark bipofisis sewaktu melahirkan. Setelah dilakukan hipofisektomi ternyata retinopati diabetik yang sudah ada mengalami perbaikan. Sejak itu tinakan hipofisektomi sering dilakukan pada pasien diabetes yang disertai retinopati diabetik proliferatif. Peran growth hormone terhadap timbulnya retinopati diabetik didasarkan atas fakta bahwa retinopati diabetik berkembang cepat sealma usia pubertas. Pada masa tersebut kepekaan jaringan terhadap growth hormone sangat tinggi. Bukti lain yang memperkuat hipotesis tersebut yaitu pasien kerdil akibat defisiensi growth hormone yang juga menderita diabetes ternyata tidak pernah mengalami retinopati diabetik dan juga penyakit mikrovaskular yang lain. Meskipun demikian, hipofisektomi pada pasien diabetes dengan retinopati diabetik saat ini sudah hampir tidak pernah dilakukan. Fotokoagulasi
Suatu uji klinik berskala besar yang dilakukan National Institutes of Health di Amerika Serikat jelas menunjukkan bahwa pengobatan fotokoagulasi dengan sinar laser apabila dilakukan tepat pada waktunya, sangat efektif untuk pasien dengan retinopati diabetik proliferatif dan edema makula. Indikasi terapi fotokoagulasi dengan sinar laser ialah retinopati diabetik proliferatif, edema makula dan neovaskular yang terletak pada sudut chamber anterior.2,19 Ada tiga metode terapi
fotokoagulasi dengan sinar laser, yaitu: 1) scatter (panretinal) photocoagulation, dilakukan pada ksus dengan kemunduran visus yang cepat dan untuk menghilangkan noevaskular pada saraf optikus dan permukaan retina atau pada sudut chamber anterior; 2) focal photocoagulation, ditujukan pada mikroaneurisma di fundus posterior yang mengalami kebocoran untuk mengurangi atau menghilangkan edema makula; 3) grid photocoagulation, suatu teknik penggunaan sinar laser dimana pembakaran dengan bentuk kisi-kisi diarahkan
pada daerah edema.2,8,19 Terapi edema makula sering
dilakukan dengan menggunakan kombinasi focal dan grid photocoagulation.
Vitrektomi
Viterktomi dini perlu dilakukan pada pasien yang mengalami kekeruhan (opacity) vitreus, perdarahan dan yang mengalami neovaskulasrisasi aktif. Vitrektomi dapat juga membantu bagi pasien dengan neovaskularisasi yang ekstensif atau yang mengalami proliferasi fobrovaskular. Selin itu, vitrektomi juga diindikasikan bagi pasien yang mengalami ablasio retina, perdarahan vitreus setelah fotokoagulasi, RDP berat, dan perdarahan vitreus yang tidak mengalami perbaikan.2,8
Selain vitrektomi, dapat juga dilakukan vitreolisis dengan menggunakan enzim hialuronidase (Vitrase®), plasmin atau mikroplasmin.20,21
Terapi Farmakologi
Proses biokimiawi dan hormonal yang terjadi pada keadaan hiperglikemia diduga terkait dengan timbulnya retinopati diabetik. Dewasa ini sedang dilakukan uji klinik beberapa obat yang ditujukan pada proses tersebut seperti misalnya inhibitor enzim aldose reduktase (aminoguanidin, benfotiamin), inhibitor PKC (ruboxistaurin), anti – VEGF intravitreal (pegaptanib, bevacizumab, ranibizumab), anti inflamasi (aspirin, kortikosteroid) dan analog somatostatin.15
Inhibitor aldose reduktase. Penggunaan aminoguanidin (Sorbinil®) pada hewan percobaan terbukti dapat menghambat timbulnya dan memburuknya retinopati diabetik.10 Namun pada manusia penggunaan
aminoguanidin tersebut ternyata tidak memberikan hasil yang memuaskan. Dewasa ini sedang dilakukan berbagai penelitian pada hewan maupun manusia dengan menggunakan inhibitor aldose reduktase yang lebih kuat yaitu ARI-809.12
Inhibitor protein kinase C. Penelitian pada hewan menunjukkan penggunaan ruboxistaurin mesilat yaitu suatu inhibitor selektif dan kuat terhadap PKC – β isoform, potensial mencegah timbulnya retinopati diabetik. Suatu uji klinik fase III pemberian ruboxistaurin 32 mg sehari dengan kontrol plasebo yang dilakukan pada 685 pasien diabetes di 70 senter selama 36 bulan,
menunjukkan angka kejadian hilangnya visus pada kelompok yang mendapat terapi ruboxistaurin hanya 5,5%, sedangkan pada kelompok placebo 9,1%. Setelah dilakukan pengamatan selama 3 tahun ternyata 40% dari pasien dengan RDNP sedang, dapat dicegah perkembangannya menjadi RDNP berat.22
Anti VEGF. Beberapa uji klinik membuktikan bahwa VEGF berperan penting dalam timbulnya retinopati diabetik. Efek biologis VEGF terjadi melalui ikatannya terhadap reseptor permukaan sel yang spesifik. Suatu uji klinik fase II menunjukkan pasien retinopati diabetik yang mendapat suntikan anti VEGF pegaptanib setiap 6 minggu mengalami perbaikan visus sehingga tidak lagi memerlukan terapi fotokoagulasi.23 Suntikan anti VEGF
bevacizumab intravitreal juga menyebabkan regresi neovaskular pada RDP. Anti VEGF lain yang juga cukup potensial ialah ranibizumab. Suntikan intra vitreal ranibizumab 4 dosis selama 6 minggu pada 10 pasien diabetes dengan penurunan visus menunjukkan 85% diantaranya mengalami perbaikan visus secara bermakna.24
Analog somatostatin. Hipofisektomi merupakan salh satu cara yang dilakukan zaman dlu untuk pengobatan RDP. Metode pengobatan tersebut sekarang dikembangkan dengan menggunakan analog somatostatin kerja panjang untuk mencegah RDP. Suatu uji klinik terapi octreotide (suatu analog somatostatin kerja panjang) berskala kecil pada 23 pasien diabetes dengan RDNP berat atau RDP menunjukkan penurunan jumlah pasien yang memerlukan terapi fotokoagulasi dibanding dengan yang mendapat terapi konvensional. Namun dalam skala besar penggunaan terapi octreotide ternyata pengaruhnya terhadap progresifitas retinopati tidak dapat disimpulkan meskipun secara klinik terjadi perbaikan visus.25 Sekarang sedang dicoba dengan menggunakan
analog somatostatin yang lebih selektif.
Anti inflamasi. Dua studi mengenai penggunaan aspirin pada pasien retinopati diabetik yaitu Joint French-UK
Aspirin and Dipyridamole Trial dan ETDRS. Studi yang pertama menggunakan aspirin 330mg tiga kali sehari dengan atau tanpa kombinasi dipiridamol. Setelah 5 tahun dievaluasi ternyata hanya sedikit yang mengalami pembentukan mikroaneurisma baru.26 Meskipun temuan
tersebut secara statistik bermakna, namun manfaatnya hanya sedikit. Hasil penelitian dalam skala yang lebih besar dari ETDRS menunjukkan penggunaan aspirin 650 mg sehari pada 3711 pasien dengan retinopati yang lebih berat, tidak memberikan efek. Sejauh ini, penelitian-penelitian yang dilakukan dengan menggunakan aspirin dosis tinggi hanya bermanfaat untuk mencegah timbulnya retinopati diabetik. Penggunaan kortikosteroid seperti triamsinolon satonida intravitreal dilaporkan cukup efektif untuk pengobatan retinopati diabetik namun dapat menimbulkan komplikasi peningkatan tekanan intraokuler dan infeksi.
PERJALANAN KLINIS DAN PROGNOSIS
Pasien RDNP minimal yang hanya ditandai mikroanerisma yang jarang, memiliki prognosis baik sehingga cukup dilakukan pemeriksaan ulang setiap 1 tahun.2 Pasien yang tergolong RDNP sedang tanpa
disertai edema makula, perlu dilakukan pemeriksaan ulang setiap 6 – 12 bulan oleh karena sering bersifat progresif.5 Pasien RDNP derajat ringan sampai sedang
dengan disertai edema makula yang secara klinik tidak sginifikan, perlu diperiksa kembali dalam waktu 4 – 6 bulan oelh karena memiliki risiko besaruntuk berkembang menjadi edema makula yang secara klinik signifikan (CSME).5 Untuk pasien RDNP dengan CSME
harus dilakukan terapi fotokoagulasi. Pasien RDNP berat memiliki risiko tinggi menjadi RDP. Separuh dari pasien RDNP berat akan berkembang menjadi RDP dalam 1 tahun di mana 15% diantaranya tergolong RDP dengan risiko tinggi. Pasien RDNP sangat berat, risiko menjadi RDP dalam 1 tahun adalah 75% diamana 45% diantaranya tergolong RDP risiko tinggi. Oleh sebab itu pasien RDNP yang sangat berat perlu dilakukan pemeriksaan ulang setiap 3 – 4 bulan.2 Pasien dengan
RDP risiko tinggi harus segera diterapi dengan fotokoagulasi. Teknik yang dilakukan ialah dengan
scatter photocoagulation. Pasien RDP risiko tinggi yang disertai CSME, terapi fotokoagulasi dimulai dengan menggunakan metode fokal dan panretinal (scatter). Oleh karena metode fotokoagulasi panretinal dapat menimbulkan eksaserbasi dari edema makula, maka untuk terapi dengan metode panretinal (scatter) perlu dibagi dalm 2 tahap atau lebih.2,14
REFERENSI
1. Fong SD, Aiello L, Gardner, et al. Retinopathy in diabetes. Diabetes Care 2004, 27: suppl. 64-87 2. Constable IJ. Diabetic retinopathy: pathogenesis,
clinical feature, and treatment. In: Turtle JL, et al, editor. Diabetes in the New Millennium. Sydney: University of Sydney, 1999. P.365-76
3. Brownlee M. The pathobilogy of diabetic complications, a unifying mechanism. Diabetes 2005; 54: 1615-1625
4. Masharani U, German MS. Pancreatic hormones and diabetes mellitus. In: Gardner DG, Shoback D, editor. Basic & Clinical Endocrinology, 9th edition. NewYork; McGrawHill, 2011: p. 573-644
5. Silva SP, Cavallerano JD, Aiello LM, et al. Ocular complications. In: Lebovitz HE, editor. 5th edition. Therapy for Diabetes Mellitus and Related Disorders. Alexandria: American Diabetes Association, 2009: p.458-473
6. Heaven CJ, Boase DL. Diabetic retinopathy. In: Shaw KN, editor. Diabetic Complications. Baffin Lane; John Wiley & Son, 1996: p.1-26
7. King GL, Banskota NK. Mechanism of diabetic microvascular complications. In: Kahn CR, Weir GC, editor. Joslin’s Diabetes Mellitus. 13th edition. Philadelphia; Lea & Febiger, 1994: p.631-647 8. Chew EY. Pathophysiology of diabetic retinopathy.
In: LeRoith D et al, editor. Diabetes Mellitus a Fundamental and Clinical Text, 2nd edition. Philadelphia; Lippincott William & Wilkins, 2000: p.890-898
9. Frank RN. Diabetic retinopathy. N Eng J Med. 2004; 35:48-58
10. Cheung SS, Chung SK. Aldose reductase in diabetes microvascular complications. Curr Drug Targets 2005; 6 (4): 475-486
11. Oishi N, Kubo E, Takamura Y, et al. Correlation between erythrocyte aldose reductase level and human diabetic retinopathy. Br J Ophthalmol. 2002; 86: 1361-1366
12. Sun W, Oates DJ, Coutcher JB, et al. A selective aldose reductase inhibitor of a new structural class prevents or reverses early retinal abnormalities in experimental diabetic retinopathy. Diabetes 2006; 55(10): 2575-2562
13. Lang GE, Treatment of diabetic retinopathy with protein kinase C subtype β inhibitor. Dev Ophthalmol. 2007; 39:157-165
14. Walkins PJ. ABC of diabetic retinopathy. BMJ 2003; 329: 924-926
15. Chalam KV, Lin S, Mostafa S. Management of diabetes retinopathy in the twenty-first century. Spring: Northeast Florida Medicine, 2005: p. 8-15 16. The Diabetes Control and Complications Trial
Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin dependent diabetes mellitus. N Eng J Med. 1993; 329: 977-986
17. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998; 352: 837-853
18. Estacio RO, Jeffers BW, Gifford N, et al. Effect of blood pressure control on diabetic microvascular complications in patients with hypertension and type 2 diabetes. Diabetes Care 2000; 23 (suppl.2): B54-B64
19. Neubauer AS, Ulbig MW. Laser treatment in diabetic retinopathy. Ophthalmology 2007; 221 (2): 95-102
20. Kuppermann BD, Thomas EL, deSmet MD, et al. Vitrase® for Vitreous Haemorrhage Study Groups. Safety results of two phase III trails of an intravitreous injection of highly purified ovine hyaluronidase (Vitrase®) for the management of vitreous haemorrhage. AM J Ophthalmol. 2005; 140 (4): 595-597
21. Sakuma T, Tanaka M, Mirota A, et al. Safety of in vivo pharmacologic vitreolysis with recombinant microplasmin in rabit eyes. Invest Ophthalmol Vis Sci. 2005; 46 (9): 3295-3299
22. Aiello LP, Davis MD, Girach A, et al. Effect of ruboxistaurin on visual loss in patients with diabetic retinopathy. Ophthalmology 2006; 113 (12): 2221-2230
23. Adamis AP, Altaweel M, Bressler NM, et al. Changes in retinal neovascularization after pegaptanib (Macugen) therapy in diabetic individuals. Ophthalmology 2006; 113 (1): 23-28 24. Averyl RL, Pieramici DJ, Rabena MD, et al.
Intravitreal bevacizumab (Avastin) for neovascular age-retated macular degeneration. Ophthalmology 2006; 113 (3): 363-372
25. Boehm BO. Use of long-acting somatostatin analogue treatment in diabetic retinopathy. Dev Ophthalmol. 2007; 39: 111-121