BAB 2
TINJAUAN PUSTAKA
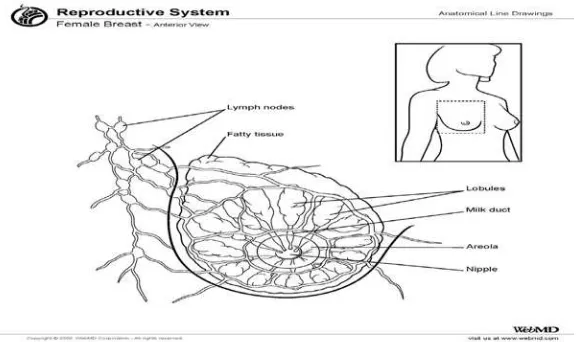
2.1. Payudara Normal
Dalam Faiz dan Moffat (2003), payudara dapat tumbuh pada pria dan
wanita, tetapi payudara berkembang secara kompleks pada wanita saat pubertas
dan merealisasikan fungsinya selama menyusui saja, sesuai dengan fungsi utama
payudara yaitu produksi dan sekresi air susu. Payudara merupakan kelenjar kulit
khusus yang terdiri atas lemak, kelenjar, dan jaringan ikat. Payudara terletak
konstan pada dinding anterior dada meluas dari kosta kedua hingga keenam di
anterior dan dari sisi lateral sternum menuju garis mid-aklsilaris di lateral. Tiap
payudara terdiri atas 15-30 unit dukto-lobular fungsional yang tersusun radial di
sekitar puting susu. Tiap lobus dipisahkan oleh septa fibrosa atau ligamentum
suspensorium yang berjalan dari fasia profunda menuju kulit di atasnya sehingga
memberikan struktur pada payudara. Duktus laktiferus keluar dari tiap lobus dan
menyatu pada puting susu. Pada bagian terminal duktus melebar dinamakan
sinus laktiferus dan kemudian terus ke putting susu dimana air susu dikeluarkan.
Areaola adalah daerah gelap di sekitar putting susu yang permukaannya biasa
ireguler akibat banyaknya tuberkel-tuberkel kecil atau kelenjar Montgomery
Gambar 2.1 Anatomi Payudara (Gabriel, 2013).
Perdarahan payudara berasal dari cabang arteri aksilaris, ramus perforates
interkostalis 1-4 dari arteri torakalis interna (mamilaris) dan ramus perforates
interkostalis 3-7. Cabang arteri aksilaris dari medial ke lateral adalah arteri
torakalis superior, arteri torakalis akromial, arteri torakalis lateralis terdapat
arteri subskapularis. Vena dibagi menjadi dua kelompok yaitu superficial dan
profunda. Vena superficial terletak di subkutis, mudah terlihat, bermuara ke vena
mamilaris interna atau vena superficial leher. Aliran vena sesuai dengan aliran
arteri secara terpisah akan bermuara ke vena aksilaris, vena mamilaris interna
dan vena azigos atau vena hemiazigos (Desen, 2011). Kelenjar payudara
dipersarafi oleh nervus interkostalis kedua hingga keenam dan ketiga hingga
keempat ramus dari pleksus servikalis. Aliran limfatik dari setengah lateral
payudara menuju getah bening aksila anterior, sedangkan limfe payudara medial
2.2. Kanker Payudara 2.2.1. Definisi
Kanker sering disebut karsinoma, neoplasma ganas ataupun tumor ganas
yaitu jaringan baru yang timbul dalam tubuh pada lokasi tertentu yang
dipengaruhi berbagai penyebab sehingga jaringan setempat terjadi pertumbuhan
yang tidak normal dan dapat menyebar ke organ lain (WHO, 2013). Berdasarkan
lokasinya, kanker payudara adalah kanker yang terjadi pada jaringan epitel
payudara.
2.2.2. Epidemiologi
Menurut World Health Organization (2013), pada tahun 2012 di seluruh
dunia sebanyak 8,2 juta kematian yang penyebab utamanya adalah kanker. Di
Asia Tenggara (SEA) diperkirakan 1,2 juta kematian terjadi akibat kanker di
pada tahun 2012, dan diperkirakan juga kematian akibat kanker akan terus
meningkat. Setiap tahun di Asia Tenggara diperkirakan memiliki 1,7 juta kasus
kanker baru. Di Asia Tenggara kanker payudara dan kanker leher rahim adalah
dua jenis kanker yang paling umum terjadi pada wanita , sedangkan kanker paru
dan kanker rongga mulut adalah kanker paling umum terjadi pada pria. Banyak
kanker yang memiliki kesempatan besar untuk sembuh jika terdeteksi dini dan
diobati dengan tepat.
2.2.3. Faktor Risiko
Etiologi kanker payudara belum jelas sampai saai ini, tetapi terjadinya
kanker payudara dipengaruhi oleh beberapa faktor risiko, yaitu:
1. Riwayat keluarga dan gen
Penelitian menemukan pada wanita yang memiliki saudara primer menderita
kanker payudara, maka 2-3 kali lebih besar untuk menderita kanker payudara
merupakan faktor timbulnya kanker payudara adalah BRCA-1 dan BRCA-2
(Desen, 2011).
2. Usia
Kanker payudara banyak terjadi pada usia setengah baya dan lansia atau usia
menopause (usia 40-45 tahun), jarang terjadi pada usia kurang dari 30 tahun,
dan sangat jarang terjadi pada usia kurang dari 20 tahun.
Wanita postmenopause dengan tingkat estrogen tinggi (di atas
20%) memiliki risiko kanker payudara dua kali lipat dibandingkan dengan
wanita dengan estrogen yang rendah (NBOCC, 2009).
3. Reproduksi
Usia menarche kecil, henti haid usia lanjut, siklus haid pendek, wanita yang
belum atau tidak menikah, dan melahirkan anak pertama berusia lebih dari 30
tahun merupakan faktor resiko besar terjadi kanker payudara. Menurut
penelitian Anggorowati (2013), bahwa usia melahirkan anak pertama leboh
dari 30 tahun dilaporkan dapat meningkatkan risiko terkena kanker payudara.
Menurut Chlebowski (2009) dalam Anggorowati (2013), hal tersebut dapat
terjadi dikarenakan periode antara usia menarche dan usia kehamilan pertama
terjadi ketidakseimbangan hormon yang merupakan permulaan dari
pembentukan kanker payudara.
4. Menyusui
Dampak perlindungan dari menyusui pada risiko kanker payudara
dijelaskan bahwa menyusui menjaga keseimbangan endokrin yang normal
melalui modulasi aktivitas ovarium atau hipofisis (Mashram et al, 2009).
Menurut Anothaisintawee et al (2013) dalam Anggorowati (2013), wanita
yang menyusui akan memproduksi hormon prolaktin yangmana hormon ini
dapat menekan paparan hormon estrogen dalam jumlah yang banyak dan
5. Kelainan kelenjar payudara
Jika salah satu payudara sudah terkena kanker, maka payudara yang belum
terkena satu lagi atau kontralateral akan lebih besar resiko terkena kanker
(NBOCC, 2009). Pada penderita yang mempunyai riwayat penyakit payudara
jinak (tipe kistik ) dapat meningkatkan risiko terjadi kanker payudara
(Mashram et al, 2009).
6. Radiasi pengion
Kelenjar payudara relatif peka terhadap radiasi pengion. Terpapar secara
berlebihan menyebabkan peluang terjadinya kanker lebih tinggi (Desen,
2011).
7. Diet dan gizi
Berbagi studi kasus menunjukan diet tinggi lemak dan kalori berkaitan
langsung dengan timbulnya kanker payudara (Desen, 2011).
Faktor-faktor lain yang berpengaruh seperti ras hitam, obesitas, paparan
estrogen dan progesteron pada wanita post menopause, olahraga tidak teratur,
toksin lingkungan, dan merokok juga mempunyai faktor risiko terjadinya
kanker payudara (Tehranian et al, 2010).
2.2.4. Etiologi dan Patogenesis
Faktor-faktor penyebab kanker payudara adalah multi-faktorial, dan
beberapa faktor telah terlibat yang dapat bertindak secara mandiri atau
berkombinasi, terutama pada individu yang mempunyai risiko tinggi. Pada
umumnya penyebab pertumbuhan kanker payudara sangat berhubungan dengan
Faktor-faktor yang merupakan sebagai pencetus pertumbuhan suatu kanker
payudara adalah:
Herediter
Kanker payudara lebih sering terjadi pada wanita dengan riwayat keluarga
dibandingkan dengan populasi secara umum. Meta-analisis dari 52 studi
epidemiologi terpisah mengungkapkan bahwa 12% dari wanita dengan penyakit
kanker payudara memiliki satu anggota keluarga yang terkena dampak dan 1%
dari pasien memiliki satu atau lebih kerabat yang terkena dampak. Penelitian ini
menyimpulkan bahwa perempuan dengan satu atau lebih kerabat tingkat pertama
terpengaruh dengan payudara kanker memiliki risiko kanker payudara lebih
tinggi daripada mereka yang tidak (Abdulkareem, 2013).
Gen BRCA1 dan BRCA2
5% sampai 10% dari semua kanker payudara muncul dari mutasi germ-line
pada penetrasi yang tinggi kerentanan terhadap gen kanker payudara tersebut
seperti BRCA1, BRCA2, p53 dan PTEN, dan berisiko sebagi faktor
perkembangan kanker payudara yang herediter. Gen BRCA1 berada pada rantai
panjang kromosom 17, sedangkan BRCA2 terletak di rantai panjang kromosom
13. Aguas et al, mengamati bahwa BRCA1 dan BRCA2 mempengaruhi seorang
wanita yang menderita kanker payudara hanya 5-10% dari jumlah total kanker
payudara dan meskipun riwayat keluarga dan yang berhubungan dengan gen
mungkin berpengaruh terjadi kanker , tetapi juga kemungkinan faktor gaya
hidup, lingkungan, dan faktor lainnya juga dapat mempengaruhi kejadian kanker
payudara (Abdulkareem, 2013).
Mutasi Sporadik
Menurut Kissane (1990) dalam Zebua (2011), secara mayoritas keadaan
mutasi sporadik berhubungan dengan paparan hormon, jenis kelamin, usia
menarche dan menopause, usia reproduktif, riwayat menyusui dan estrogen
eksogen. Keadaan kanker seperti yang dijumpai pada wanita postmenopause dan
untuk berkembang menjadi kanker payudara. Metabolit estrogen pada penyebab
mutasi atau menyebabkan perusakan DNA-radikal bebas. Melalui aktivitas
hormonal, estrogen dapat menyebabkan proliferasi lesi premaligna menjadi suatu
maligna. Sifat bergantung hormon ini berkaitan dengan adanya hormon estrogen,
progesterone dan reseptor hormon steroid lain ini di sel payudara. Pada
neoplasma yang memiliki reseptor ini terapi hormon (antiestrogen) dapat
memperlambat pertumbuhannya dan menyebabkan regresi tumor atau kanker
payudara yang terjadi.
HER2/neu
Menurut Moriki (2006) dalam Zebua (2011), HER2/neu (c-erbB-2)
merupakan suatu onkogen yang meng-encode glikoprotein transmembran melalui
aktivitas tirosin kinase, yaitu p185. Overekspresi HER2/neu dapat dideteksi
melalui pemeriksaaan imunohistokimia, FISH (Fluorencence In Situ
Hybridization) dan CISH (Chromogenic In Situ Hybridization). Suatu kromosom
penanda (1q+) telah dilaporkan dan peningkatan ekspresi onkogen HER2/neu
telah dideteksi pada beberapa kasus. Adanya onkogen HER2/neu yang
mengalami amplikasi pada sel-sel payudara berhubungan dengan prognosis yang
buruk.
Menurut Abdulkareem (2013), HER-2/neu lebih tampak dalam 20-30% dari
kanker payudara invasif, dan juga terbukti berhubungan dengan prognosis yang
buruk. Selain itu, HER-2/neu –positif diduga memprediksi kemungkinan
resistensi atau sensitivitas terhadap beberapa terapi hormonal seperti Tamoxifen.
Virus
Virus karsinogen merupakan jenis virus yang dapat menyebabkan tumor yang
terjadi pada tubuh individu dan berubah menjadi keganasan. Interaksi antara
virus karsinogen dengan sel hospes menyebabkan perubahan bentuk ganas pada
sel tersebut. Jika gen virus yang onkogenik berintegrasi dengan DNA sel
kendali diferensiasi, proliferasi, dan pertumbuhan sel hospes hingga terjadi
perubahan dalam bentuk keganasan (Desen, 2011).
2.2.5. Klasifikasi Kanker Payudara A. Klasifikasi Histopatologi
Gambaran histopatologi kanker payudara berdasarkan klasifikasi WHO tahun
2003 dalam Weigelt & Reis-Filho (2009), adalah:
1. Karsinoma non invasif
a. Karsinoma duktal in situ.
Termasuk dalam tipe kanker payudara non invasive yang sering
terjadi. Ductal Carcinoma In-Situ (DCIS) sering terdeteksi pada
pemeriksaan mamografi akan tampak sebagai microclacifications seperi
tumpukan kalsium dalam jumlah kecil (Maesaroh et al., 2011).
DCIS mempunyai risiko kekambuhan dan pengembangan menjadi
karsinoma invasif. DCIS memiliki lima subtipe yaitu komedo, kribiform,
solid, micropapillari, dan papiler . DCIS ini juga dikelompokkan ke dalam
kelas histologis rendah (low-grade), dan tinggi (high-grade). Ada skema
yang berbeda dalam membuat grade pada karsinoma duktal in situ, tetapi
pada umumnya yang dinilai tergantung pada tingkat atypia nuklir dan ada
atau tidak adanya nekrosis. Secara umum, komedo DCIS yang high-grade
memiliki peluang hampir 100 % menjadi invasif jika tidak diobati.
Subtipe kribiform, micropapillari, dan papiler cenderung kedalam
low-grade dan diperkirakan memiliki 30% kemungkinan berkembang menjadi
karsinoma invasif (Lee, 2009).
b. Karsinoma lobular in situ.
LCIS biasanya tidak membentuk suatu massa yang dapat teraba dan
biasanya tidak dapat dideteksi dengan pemeriksaan klinis atau
pada biopsi payudara. Selain itu, LCIS lebih sering bersifat bilateral dan
multisentrik. Jika tidak diobati, sekitar 25-30 % wanita dengan LCIS akan
berkembang menjadi karsinoma invasif yang terjadi selama 2 dekade
berikutnya setelah diagnosis (Lee, 2009).
c. Karsinoma papiliform intraduktal.
d. Karsinoma papiliform intrakistik.
2. Karsinoma invasif.
a. Karsinoma lobular invasif..
Memiliki insiden lebih rendah daripada karsinoma duktal invasive yaitu
sekitar kurang dari 15% kanker payudara invasif. Seperti karsinoma duktal,
karsinoma lobular invasif biasanya bermetastasis ke kelenjar getah bening
aksila pertama. Tetapi juga memiliki kecenderungan untuk menjadi lebih
multifokal (Swart, 2013).
b. Karsinoma duktal invasif.
Tipe histologis yang paling sering ditemukan yaitu sekitar 80-90% dari
jenis kanker payudara invasif. Pada kanker ini sel kanker menembus
membran basal duktus dan dapat terjadi infiltrasi jaringan payudara
sekitarnya dan mampu bermetastasis melalui pembuluh limfe. Kanker ini
sangat jelas karena konsistensinya keras saat dipalpasi. Prognosisnya lebih
buruk dibanding dengan tipe kanker lainnya (Kholifah, 2011).
3. Karsinoma tubular.
Karsinoma tubular merupakan kanker yang jarang (hanya 1-2 %) dari
semua kanker payudara. Karakteristik secara mikroskopis jenis ini terdiri dari
well-formed tubulues. Komponen karsinoma tubular lebih dari 90 % dari
karsinoma tubular murni dan setidaknya 75 % dari karsinoma tubular
campuran. Sehingga memiliki prognosis yang baik pada pasien dan sering
diobati hanya dengan oprerasi conserving pada payudara dan terapi radiasi
5. Karsinoma meduler.
Pada tipe ini tampak sebagai massa berdaging lunak dan berbatas tegas.
Hal ini ditandai mikroskopis dengan komposisi sel tumor pleomorfik dengan
stroma limfoid berlimpah (Lee, 2009). Karsinoma meduler relatif jarang (5%)
dan umumnya terjadi pada wanita 45-52 tahun. Sebagian besar pasien datang
dengan massa teraba besar dengan aksila limfadenopati. Diagnosis dari jenis
kanker payudara tergantung pada triad histologi meliputi lembar sel tumor
anaplastik dengan stroma yang sedikit, sedang atau ditandai dengan infiltrasi
stroma limfoid, dan batasan histologis atau batas yang menonjol (Swart,
2013).
6. Karsinoma musinosa dan karsinoma kaya mukus lainnya.
a. Karsinoma musinosum.
Jenis karsinoma yang jarang terjadi, cenderung terjadi pada wanita
yang lebih tua dan muncul sebagai massa gelatin lunak berbatas tegas.
Memiliki prognosis yang menguntungkan dengan kemungkinan
rendahnya terjadi penyebaran nodal an metastasis jauh (Lee, 2009).
b. Karsinoma adenoid kistik dan mukokarsinoma sel toraks.
c. Karsinoma sel signet.
7. Karsinoma neuroendokrin.
a. Karsinoma neuroendokrin padat.
b. Atipikal.
c. Karsinoma sel kecil.
d. Karsinoma neuroendokrin sel besar.
8. Karsinoma papilar invasive
Tipe ini jarang ditemukan yaitu hanya sekitar 1-2% dari kasus kanker
payudara. Bentuk mikroskopis tampak sel kankernya seperti proyeksi jari-jari
9. Karsinoma mikropapilar invasif.
Jenis histologis ini menampilkan pola micropapillary. Berkembang
secara agresif dan cenderung untuk bermetastasis ke kelenjar getah bening.
10.Karsinoma apokrin.
11.Karsinoma dengan metaplasia.
a. Karsinoma metaplasia epitel.
b. Karsinoma metaplasia sel skuamosa.
c. Karsinoma adenoskuamosa.
d. Karsinoma mukoepidermoid.
e. Karsinoma mesenkimal epithelial campuran.
12.Karsinoma lipoid.
13.Karsinoma sekretorik.
14.Karsinoma onkositik.
15.Karsinoma kistik adenoid.
16.Karsinoma asinar.
17.Karsinoma sel jernih kaya glikogen.
18.Karsinoma seborea.
19.Karsinoma mamae inflamatorik.
Secara klinis kulit payudara menampilkan edema, peradangan, dan
tampak penampilan sepeti kulit jeruk (peau d' orange). Secara mikroskopis,
ada infiltrasi kulit dan saluran limfatik oleh sel kanker (Lee, 2009).
20. Penyakit paget papila mamae.
Secara makroskopis tampak seperti eksim pada kulit puting yang
disebabkan karena keterlibatan duktus laktiferus dan biasanya terkena
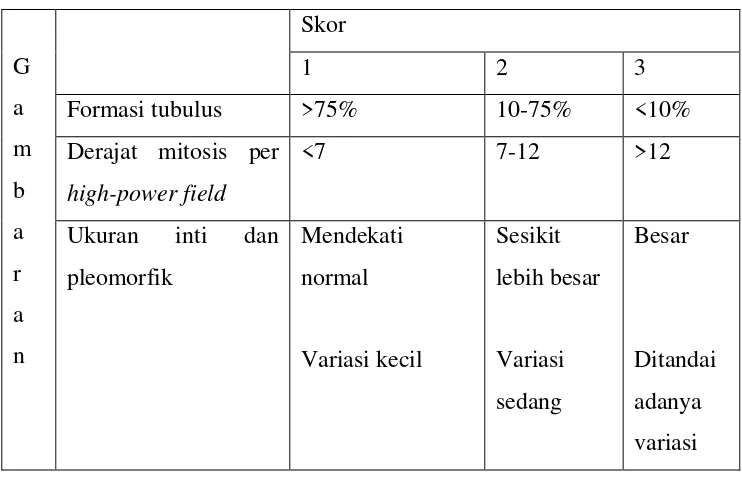
Grading histopatologi
Grading dalam histopatologi bertujuan untuk menentukan prognosis pada
kanker payudara. Sistem grading histopatologi dalam Swart (2013), seperti
berikut:
Tabel 2.1. Sistem grading histology (Modifikasi Bloom dan Richardson).
G
Berdasarkan tabel diatas maka ditentukan total skor dari pembacaan tabel,
yaitu A+B+C akan didapatkan:
Grade I adalah skor 3-5.
Grade II adalah skor 6-7.
Grade III adalah skor 8-9. (Swart, 2013)
B. Klasifikasi Stadium TNM
Menurut American Joint Commiittee on Cancer (2002) dalam Sparano (2013),
klasifikasi TNM sangat umum dipakai dalam menentukan stadium kanker
Klasifikasi cTNM klinis
T : kanker primer.
TX : tumor primer tidak dapat dinilai.
T0 : tidak ada bukti lesi primer.
Tis : karsinoma in situ. Mencakup karsinoma duktal in situ ataupun
karsinoma lobular in situ, dan penyakit paget puting susu tanpa nodul.
Tis (Ductal carcinoma in situ/DCIS) : karsinoma duktal in situ.
Tis (Lobular carcinoma in situ/LCIS) : karsinoma lobular in situ.
Tis (Paget): penyakit paget pada puting susu tanpa nodul. (penyakit
paget dengan nodul diklasifikasikan berdasarkan ukuran nodul).
T1 : diameter tumor terbesar adalah ≤ 2 cm.
T1mic : invasi mikro ≤ 0.1 cm.
T1a : diameter terbesar ˃ 0.1 cm tetapi ≤ 0.5 cm.
T1b : diameter terbesar ˃ 0.5 cm tetapi ≤ 1 cm.
T1c : diameter terbesar ˃ 1 cm tetapi ≤ 2 cm.
T2 : diameter tubor terbesar ˃ 2 cm tetapi ≤ 5 cm.
T3 : diameter tumor terbesar ˃ 5 cm.
T4 : berapapun ukuran tumor, menyebar langsung ke dinding toraks atau
kulit.
T4a : menyebar ke dinding toraks (termasuk tulang iga, otot interkostalis,
otot serratus anterior. Kecuali otor pektoralis).
T4b : udem kulit payudara (termasuk peau d’orange) atau ulserasi, atau
nodul satelit di kulit payudara.
T4c : terdapat T4a dan T4b sekaligus.
T4d : karsinoma inflamatorik.
Catatan:
1. Lesi microinvasif multipel, diklasifikasi berdasarkan massa terbesar, tidak atas
2. Terhadap T4d, jika biopsi kulit negatif dan tidak ada tumor primer yang dapat
diukur, klasifikasi patologik adalah pTx.
N : Kelenjar limfe regional.
NX : kelenjar limfe regional tidak dapat dinilai.
N0 : tidak ada metastase kelenjar limfe regional.
N1 : di fosa aksilar ipsilateral terdapat metastase kelenjar limfe mobil.
N2 : kelenjar limfe metastase fosa aksilar ipsilateral saling konfluen dan
terfiksasi dengan jaringan lain , atau bukti klinis menunjukkan terdapat
metastase kelenjar limfe mamaria interna namun tanpa metastase
kelenjar limfe aksilar.
N2a : kelenjar limfe aksilar ipsilateral saling konfluen dan terfiksasi dengan
jaringan lain.
N2b : bukti klinis menunjukkan terdapat metastase kelenjar limfe mamaria
interna namun tanpa metastase kelenjar limfe aksilar.
N3 : metastase kelenjar limfe infraklavikular ipsilateral, atau bukti klinis
menunjukkan terdapat metastase kelenjar limfe mamaria interna dan
metastase kelenjar limfe aksilar, atau metastase kelenjar linfe
supraklavikular ipsilateral.
N3a : metastase kelenjar limfe infraklavikular.
N3b : bukti klinis menunjukkan terdapat metastase kelenjar limfe mamaria
interna dan metastase kelenjar limfe aksilar
N3c : metastase kelenjar limfe supraklavikular ipsilateral.
Catatan:
1. Kelenjar limfe regional adalah kelenjar limfe aksilar dan kelenjar limfe
mamaria interna. Kelenjar limfe mamaria interna secara klinis dibagi menjadi
otot pektoralis minor), kelompok intra-aksilar atau level II (kelenjar limfe di
pektoralis minor, termasuk kelenjar limfe diantara otot pertoralis mayor dan
minor), dan kelompok supra-aksilar atau level III (kelenjar limfe di medial
dari margo medial otot pektoralis minor).
2. Bukti klinis menunjukkan bukti yang ditemukan dari pemeriksaan klinis,
pemeriksaan pencitraan (tidak termasuk pencitraan sintigrafinkelenjar limfe),
atau bukti dari pemeriksaan mikroskopik patologik.
M : metastase jauh.
MX : metastase jauh tidak dapat dinilai.
M0 : tidak ada metastase jauh.
M1 : ada metastase jauh
Setelah masing-masing klasifikasi T, N, dan M didapatkan, kemudian
digabungkan untuk memperoleh stadium kanker sebagai berikut:
Stadium 0 : Tis, N0, M0.
Stadium I : T1,N0, M0.
Stadium IIA : T0, N1, M0.
T1, N1, M0.
T2, N0, M0.
Stadium IIB : T2, N1, M0.
T3, N0, M0.
Stadium IIIA : T0, N2, M0.
T1, N2, M0.
T2, N2, M0.
T3, N1-2, M0.
Stadium IIIB : T4, N berapapun M0.
2.2.6. Gejala Klinis Massa Tumor
Sebagian besar gejala awal terdapat massa pada payudara yang tidak nyeri dan
sering ditemukan secara tidak sengaja. Lokasi terdapatnya massa tersering pada
kuadran lateral atas, konsistensi agak keras, batas tidak tegas, permukaan tidak licin,
mobilitas kurang. Massa dapat membesar secara bertahap dapat dalam beberapa bulan
dan tampak jelas bertambah besar (Kholifah, 2011).
Perubahan Kulit (Desen, 2011) a. Tanda lesung
Perubahan kulit seperti tanda lesung, dapat terjadi ketika tumor yang terjadi
mengenai ligamen glandula mammae yang akan menyebabkan ligamen
tersebut memendek sehingga kulit setempat menjadi bentuk cekung seperti
tanda lesung.
b. Seperti kulit jeruk (peau d’orange)
Perubahan kulit seperti kulit jeruk atau sering disebut peau d’orange dapat
terjadi ketika vasa linfatik subkutis tersumbat oleh sel kanker sehingga
drainase limfe terhambat menyebabkan udem pada kulit dan folikel rambut
tenggelam membentuk menyerupai kulit jeruk.
c. Nodul satelit kulit
Perubahan kulit seperti tanda satelit. Terjadi ketika sel kanker yang telah
berada di vasa limfatik subkutis membentuk nodul metastasis sehingga
disekitar lesi primer timbul banyak nodul tersebar membentuk seperti tanda
satelit.
d. Invasi dan ulserasi kulit
Perubahan warna kulit. Tampak berwarna merah atau merah gelap yang dapt
terjadi ketika tumor telah menginvasi kulit. Bila tumor yang terjadi semakin
membesar, lokasi terjadinya tumor dapat menjadi iskemik, timbul ulserasi
e. Perubahan inflamatorik
Perubahan kulit payudara secara keseluruhan berwarna merah bengkak seperti
tanda peradangan. Secara klinis disebut karsinoma mammae inflamatorik,
sering ditemukan terjadinya kanker payudara ketika ibu hamil atau menyusui.
Perubahan Papila Mammae (Desen, 2011) a. Retraksi, distorsi papilla mammae
Biasa terjadi karena tumor telah menginvasi jaringan subpapilar.
b. Secret papilar (sanguineus)
Biasa terjadi karena tumor telah mengenai duktus besar.
c. Perubahan eksematoid
Merupakan manifestasi spesifik dari penyakit Paget. Tampak areola, papilla
mammae mengalami erosi, timbul krusta, sekret, deskuamasi, seperti eksim.
Pembesaran Kelenjer Limfe Regional
Biasa terjadi pembesaran kelenjar limfe aksilar ipsilateral dapat terjadi secara
soliter atau multipel. Selain itu, dengan perkembangan penyakit kanker payudara
yang terjadi, dspst juga timbul pembesaran kelenjar limfe supraklavikular (Desen,
2011).
2.2.7. Diagnosis
1. Anamnesa (Kholifah, 2011).
a. Keluhan adanya kelainan di payudara atau di ketiak berupa benjolan, rasa
sakit, kelainan pada puting susu (nipple discharge atau nipple retraksi),
krusta pada areola, kelainan kulit ( peaud’orange, ulserasi, atau venektasi),
perubahan warna kulit, dan adanya edema di lengan.
b. Keluhan ditempat lain atau telah terjadinya metastasis, seperti: nyeri pada
tulang (vertebra dan femur), rasa penuh di ulu hati, batuk, sesak nafas, sakit
kepala yang hebat, dan lain sebagainya.
Usia, usia melahirkan anak pertama, jumlah anak, riwayat menyusui,
riwayat menstruasi (usia menarche, siklus haid, usia menopause),
pemakaian obat hormonal, riwayat keluarga, dan riwayat terpajan radiasi.
2. Pemeriksaan Fisik (Kholifah, 2011)
a. Inspeksi kedua payudara (ukuran, simestris atau tidak, ada atau tidak
benjolan yang terlihat, perubahan patologik kulit), perhatikan kedua puting
susu (simetris atau tidak, apa atau tidak retraksi, distorsi, erosi, dan
kelainan lainnya).
b. Palpasi
Umumnya dengan posisi berbaring, atau dengan posisi kombinasi duduk
dan berbaring (pemeriksaan dilakukan seperti halnya melalukan
pemeriksaan payudaran sendiri atau dikenal dengan SADARI).
3. Pemeriksaan Penunjang
a. Mamografi.
Dalam pemeriksaan mamografi mempunyai kelebihan yaitu dapat
menampilkan nodul yang sulit dipalpasi dan juga dapat menemukan lesi
mamae tanpa nodul tetapi terdapat bercak seperti pada putting. Ketepatan
diagnosis sekitar 80% (Desen, 2011).
b. USG
Dapat membedakan keadaan tumor kistik atau padat dan juga mengetahui
pasokan darahnya serta kondisi jaringan disekitar payudara (Desen, 2011).
c. MRI mammae.
Menurut American Cancer Society (2013), wanita yang mempunyai resiko
tinggi terkena kanker payudara, seperti pada wanita dengan mutasi gen
BRCA atau banyak anggota keluarganya terkena kanker payudara,
sebaiknya juga mendapatkan MRI, bersamaan dengan mammografi. MRI
biasanya lebih baik dalam melihat suatu kumpulan masa yang kecil pada
payudara yang mungkin tidak terlibat pada saat USG atau mammogram.
d. Pemeriksaan laboratorium.
Pemeriksaan CEA mempunyai nilai positif diperkirakan sebesar 20-70%,
pemeriksaan antibody monoclonal CA15-3 mempunyai angka positif
33-60%. Pemeriksaan ini dapat menunjukkan referensi diagnosis dan tindak
lanjut secara klinis (Desen, 2011).
e. Pemeriksaan sitologi aspirasi jarum halus.
Metode pemeriksaan ini sederhana, aman, dan akurasi mencapai lebih dari
90%. Tetapi data menunjukkan pemeriksaan ini tidak berpengaruh pada
hasil terapi (Desen, 2011).
f. Pemeriksaan histologik pungsi jarum mandarin.
Pemeriksaan ini metodenya sama dengan pemeriksaan sitologi aspirasi
jarum halus. Pada pemeriksaan ini dapat dibuat pemeriksaan
imunohistologi yang sesuai, dan juga banyak dipakai di klinis khususnya
bagi pasien yang mendapatkan kemoterapi neoadjuvan (Desen, 2011).
g. Pemeriksaan biopsi.
Pemeriksaan biopsi dapat berupa biopsi eksisi atau insisi. Pada umumnya
biopsi yang dipakai adalah biopsi eksisi (Desen, 2011).
2.2.8. Terapi Terapi Bedah
Menurut Mintian & Yi dalam Desen (2011), stadium 0, I, II, dan III
disebut kanker payudara operabel. Pada pasien dengan stadium ini, pola
operasi yang sering dipakai adalah:
1. Mastektomi radikal.
Konsep operasi radikal ini penting dalam bidang bedah tumor. Tetapi
20 tahun belakangan ini, dengan pemahaman yang lebih mendalam
tentang kanker payudara dan semakin banyak kasus stadium sedang
2. Mastektomi radikal modifikasi.
3. Masektomi total.
Operasi ini hanya membuang seluruh kelenjar payudara tanpa
membersihkan kelenjar limfe. Terutama untuk kasus karsinoma in situ
atau pasien lansia.
4. Mastektomi segmental plus diseksi kelenjar limfe aksilar.
5. Mastektomi segmental plus biopsi kelenjar limfe sentinel.
Banyak pilihan pola operasi untuk terapi kanker payudara, tetapi pilihan
operasi yang terbaik masih kontroversial.
Radioterapi
Mempunyai tiga tujuan, yaitu:
1. Radioterapi murni kuratif
Terutama digunakan untuk pasien yang kontraindikasi operasi atau
menolak operasi.
2. Radioterapi adjuvant
Bagian penting dari terabi kombinasi. Radioterapi terbagi menjadi dua,
yaitu radioterapi pra-operasi dan pasca operasi.
3. Radioterapi paliatif
Diutamakan pada kasus stadium lanjut dengan rekurensi dan metastase.
Kemoterapi
1. Kemoterapi pra-operasi.
Terutama untuk kemoterapi terapi sistemik.
2. Kemoterapi adjuvan pasca operasi
Indikasinya relatif luas. Hanya diberikan kepada pasien lansia dengan ER,
PR positif dapat dipertimbangkan hanya diberi terapi hormonal.
3. Kemoterapi terhadap kanker payudara stadium lanjut, rekuren dan
Terapi Hormonal
Diberikan pada kanker payudara yang memiliki keterkaitan dengan
hormon yang dapat diketahui dengan melakuakan pemeriksaan reseptor
estrogen (ER) dan reseptor progesteron (PR). Terapi hormonal mencakup
terapi bedah dan terapi hormon. Terapi hormonal bedah terutama adalah
ooforektomi terhadap wanita pramenopause dan adrenalektomi dan
hipofisektomi sudah banyak ditinggalkan. Terapi hormonal medikomentosa
dalam 20 tahun lebih terakhir ini mengalami kemajuan besar, pada dasarnya
sudah menggantikan operasi kelenjar endokrin (Desen,2011). Yang utama
digunakan di klinis adalah:
1. Obat antiestrogen
Seperti tamoksifen (penyekat reseptor estrogen) akan berikatan dengan ER
secara kompetitif.
2. Inhibitor aromatase
Bekerja menghambat atau mengurangi perubahan androgen menjadi
estrogen pada wanita pasca menopause.
3. Obat sejenis LH-RH (lutenizing hormone-releasing hormone).
4. Obat sejenis progesteron
Penggunaan obat-obat ini sangat perlu diperhatikan dan pemeriksaan berkala
untuk menghindari efek samping.
Terapi Biologis
Berkaitan dengan overekspresi onkogen dalam perkembangan tumor. Terapi
herseptin untuk kanker payudara metastase dengan overekspresi HER-2.
Herseptin adalah suatu antibodi monoklonal hasil teknologi transgenik yang
2.2.9. Prognosis
Menurut Mintian & Yi dalam Desen (2011), Banyak faktor yang dapat
mempengaruhi prognosis kanker payudara. Yang paling berpengaruh adalah
kelenjar limfe dan stadium kanker itu sendiri. Dari analisa kasus di RS Kanker
Universitas Zhongshan, survival atau kelangsungan hidup5 tahun pasca
operasi untuk kasus kelenjar limfe negative adalah 80% dan positif adalah
59%, survival 5 tahun untuk stadium 0-I adalah 92%, stadium II adalah 73%,