NEW EMERGING DISEASE DAN KEJADIAN
LUAR BIASA
Kelompok 5:
Nuansa Chalid (1102006192)
Ahmad Rifaii(1102007014)
Diah Kartika (1102008071)
Izza Ayudia Hakim (1102009150)
KEPANITERAAN KESEHATAN MASYARAKAT
KEDOKTERAN KOMUNITAS FAKULTAS KEDOKTERAN
UNIVERSITAS YARSI
1) Sistem Pelaporan Kejadian Luar Biasa
Standar baku surveilence KLB bagi instansi pemerintah dalam bidang kesehatan
yaitu :
1. Laporan Kewaspadaan (Dilaporkan dalam waktu 24 jam)
Laporan kewaspadaan adalah laporan adanya penderita, atau tersangka
penderita penyakit yang dapat menimbulkan wabah. Yang diharuskan
menyampaikan laporan kewaspadaan adalah :
a. Orang tua penderita atau tersangka penderita/orang dewasa yang
tinggal serumah dengan penderita tau tersangka penderita/ kepala
keluarga/ ketua RT/ RW/kepala dusun.
b. Dokter, petugas kesehatan yang memeriksa penderita/dokter hewan
yang memeriksa hewan tersangka penderita.
c. Kepala stasiun kereta api, kepala terminal kendaraan bermotor, kepala
asrama, kepala sekolah/ pimpinan perusahaan, kepala unit kesehatan
pemerintah atau swasta.
d. Nahkoda kendaraan air dan udara
Laporan kewaspadaan disampaikan kepada Kepala Lurah atau Kepala
Desa dan atau Unit Kesehatan terdekat selambat-lambatnya 24 jam
sejak mengetahui adanya penderita atau tersangka penderita KLB/ baik
dengan cara lisan, maupun tertulis. Kemudian laporan kewaspadaan
tersebut harus diteruskan kepada laporan kepala Puskesmas setempat.
Isi laporan kewaspadaan tersebut adalah :
Nama penderita hidup atau telah meninggal
Golongan umur
Tempat dan alamat kejadian
Waktu kejadian
Jumlah yang sakit dan meninggal
ALUR LAPORAN KEWASPADAAN
2 | P a g e Rumah Sakit, Instansi lain (Stasiun, Perush) Dinas Kesehatan Camat Puskesmas pembantu/bidan desa PUSKESMAS Desa/keluraha n Dusun/RT/RW Penyelidikan epidemiologi dan Penyelidikan
Ket:
2. Laporan Kejadian Luar Biasa (W1) Dilaporkan Dalam Waktu 1 x 24
jam
Merupakan salah satu laporan kewaspadaan yang dibuat oleh unit
kesehatan, segera setelah mengetahui adanya KLB penyakit
tertentu/keracunan makanan. Laporan ini digunakan untuk melaporkan
KLB atau wabah, sebagai laporan peringatan dini kepada pihak-pihak
yang menerijma laporan akan adanya KLB penyakit tertentu di suatu
wilayah tertentu. Laporan KLB ini harus memperhatikan asas dini, cepat,
dapat dipercaya dan bertanggung jawab yang dapat dilakukan dengan
lisan atau tertulis.
Laporan KLB (W1) ini harus diikuti dengan laporan Hasil Penyidikan
KLB dan Rencana Penanggulangannya.
Unit kesehatan yang membuat laporan KLB (W1) adalah Puskesmas,
Dinas Kesehatan Kabupaten/Kota dan Propinsi, dengan berpedoman pada
format Laporan KLB (W1).
Formulir Laporan KLB (W1) adalah sama untuk Puskesmas, Kab/Kota
dan Propinsi, dengan Kode berbeda. Berisi nama daerah KLB (desa,
kecamatan, kabupaten/kota dan nama puskesmas), jumlah penderita dan
Bantuan Penyelidikan dan penanggulangan
meninggal pada saat laporan, nama penyakit, dan langkah-langkah yang
sedang dilakukan. Satu formulir W1 berlaku untuk 1 jenis penyakit saja.
ALUR LAPORAN KLB (W1)
Laporan KLB Puskesmas (W1PU) :
Laporan KLB Puskesmas (W1Pu) dibuat oleh Puskesmas kepada camat
dan Dinas Kesehatan Kabupaten/Kota
Laporan KLB Rumah Sakit (KD/RS) :
Laporan adanya penyakit KLB di RS dibuat oleh Rumah sakit dikirim ke
Puskesmas dan Dinas Kesehatan Kabupaten/Kota.
Menteri Kesehatan (Dirjen PPM&PL) Gubernu r Bupati/waliko ta Dinas Kesehatan Propinsi Dinas Kesehatan kab/kota Rumah sakit Puskesmas Camat
Laporan KLB Kabupaten/Kota (W1Ka) :
Laporan KLB Kabupaten/Kota (W1Ka) dibuat oleh dinas Kesehatan
Kabupaten/Kota Kepada Bupati/Walikota dan Dinas Kesehatan Propinsi.
Laporan KLB Propinsi (W1Pr):
Laporan KLB Propinsi (W1Pr) dibuat oleh Dinas Kesehatan Propinsi
kepada Gubernur dan Departemen Kesehatan, ub. Direktorat Jenderal
yang menangani KLB Penyakit (Dirjen PPM&PL)
3. Laporan Penyelidikan Epidemiologi KLB dan Rencana
Penanggulangan KLB
Setelah diterbitkan laporan KLB (W1), maka pelapor segera melakukan
penyelidikan epidemiologi KLB yang dimaksud, dan segera membuat
laporan hasil penyelidikan KLB. Laporan penyelidikan epidemiologi
KLB berguna untuk memberikan pedoman pada berbagai pihak yang
menerima laporan untuk memberikan kewaspadaan yang tepat, dan
apabila diperlukan dapat memberikan dukungan yang efektif dan efisien.
Disamping itu, laporan penyelidikan epidemiologi KLB, dapat
dimanfaatkan oleh Bupati, Gubernur dan Departemen Kesehatan untuk
menjelaskan kepada masyarakat tentang adantya KLB penyakit dari
langkah-langkah yang sedang dan akan dilakukan, sekaligus mendorong
sikap tanggap masyarakat terhadap kejadian tersebut.
Laporan Penyelidikan Epidemiologi KLB dan Rencana Penangulangan
KLB berisi:
b. Daerah yang terserang, desa, kecamatan, kabupaten dan puskesmas
yang bertanggung jawab terhadap wilayah kejadian KLB.
c. Penjelasan diagnosis penyebab KLB dan sumber-sumber penularan
atau pencemaran yang sudah dapat diidentifikasi, termasuk
bukti-bukti laboratorium.
d. Waktu dimulainya kejadian KLB dan keadaan pada saat penyelidikan
epidemiologi KLB sedang dilakukan.
e. Kelompok penduduk terserang beserta jumlah kesakitan dan kematian
karena KLB (kurva epidemi, angka serangan dan angka kematian
karena penyakit/CFR).
f. Keadaan yang memperberat keadaan KLB, misalnya status Gizi,
musim kemarau, banjir dsb.
g. Upaya penanggulangan yang sedang dan akan dilakukan.
h. Apabila diperlukan adanya jenis dan jumlah bantuan yang dibutuhkan
i. Tim penyelidikan Epidmiologi KLB.
j. Tanggal penyelidikan Epidemiologi dilaksanakan.
Laporan penyelidikan Epidemiologi KLB dan rencana penggulangan
KLB diikuti dengan LAPORAN BERKALA PERKEMBANGAN KLB
dengan isi laporan yang sama tetapi disesuaikan dengan keadaan terakhir,
ditambah denagn perkembangan KLB.
4. Laporan Penaggulangan KLB
Berbeda dengan Laporan KLB (W1) dan Laporan Penyelidikan dan
Rencana Penanggulangan KLB yang dibuat pada awal kejadian KLB,
maka Laporan Penanggulangan KLB dibuat setelah KLB berakhir.
Laporan penanggulangan KLB berguna untuk menjelaskan data
epidemiologi KLB, sumber daya yang telah dimanfaatkan dan
kkemungkinan terjadinya KLB lanjutan atau KLB dimasa yang akan
datang, serta kemungkinan terjadinya peyebaran kedaerah lain.
Isi laporan Penanggulangan KLB hampir sama dengan laporan
penyelidikan epidemiologi dan rencana pemnanggulangan KLB, sebagai
berikut:
a. Kebenaran terjadinya KLB penyakit tertentu.
b. Daerah yang terserang, desa, kecamatan, kabupaten, dan puskesmas
yang bertanggung jawqab terhadap wilayah kejadian KLB.
c. Penjelasan diagnosis penyebab KLB dan sumber-sumber penularan
atau pencemaran yang sudah dapat diidentifikasi, termasuk
bukti-bukti laboratorium.
d. Waktu dimulainya KLB dan berakhirnya KLB (periode serangan
KLB).
e. Kelompok penduduk yang terserang beserta jumlah kesakitan dan
kematian karena KLB (kurva epidemi, angka serangan dan angka
kematian karena penyakit/CFR).
f. Keadaan yang memperberat keadaan KLB, misal, status gizi, musim
kemarau, banjir dsb.
g. Upaya penanggulangan yang telah dilakukan.
h. Upaya pencegahan dan kesiapsiagaan terhadap KLB dimasa yang
akan datang.
i. Tim Penanggulangan KLB.
j. Tanggal Laporan dibuat
Laporan ini merupakan sumber data epidemiologi yang sangat
penting untuk merumuskan kebijakan dan rencana kerja program
penanggulangan KLB dimasa akan datang.
5. Laporan Mingguan Wabah (W2)
Laporan Mingguan Wabah (W2) merupakan bagian dari sistem
Kewaspadaan Dini KLB yang dilaksanakan oleh unit kesehatan terdepan
(Puskesmas).
Sumber data laporan mingguan Wabah (W2) adalah data rawat jalan dan
rawat inap dari puskesmas, puskesmas pembantu, puskesmas keliling,
posyandu, masyarakat dan Rumah Sakit pemerintah maupun Swasta.
Setiap daerah Kabupaten/Kota atau Propinsi memiliki beberapa penyakit
potensial KLB yang perlu diwaspadai dan deteksi dini. Sikap waspada
terhadap penyakit potensial KLB ini juga diikuti dengan sikap tim
profesional, logistik dan tata cara penanggulangannya, termasuk sarana
administrasi, komunikasi dan transportasi.
Secara nasional penyakit yang wajib diwaspadai adalah diare dan
polio/AFP ditambah dengan penyakit potensial KLB spesifik lokal misal
DBD, Malaria dan lain-lain, baik Propinsi maupun Kabupaten/Kota.
Penyakit ini yang dimasukkan dalam Laporan Mingguan Wabah (W2) ini,
Puskesmas dan Dinas Kesehatan Kabupaten/Kota membuat kurva
Mingguan Wabah untuk setiap jenis penyakit potensial KLB, sebagai alat
deteksi respon dini KLB.
ALUR PELAPORAN MINGGUAN WABAJ (W2) dan
PEMANFAATANNYA
3. Membuat kurva mingguan
kab/kota dan tabel mingguan perPuskesmas setiap penyakit potensial KLB 4. Analisis deteksi dini KLB 1. Membuat kurva mingguan Puskesmas dan tabel mingguan per desa setiap
penyakit potensial KLB 2. Analisis deteksi dini
KLB Dinas Kesehatan kab/kota Rumah Sakit Puskesmas Praktek swasta Masyarak at Masyaraka t Bidan desa Puskesm as pembant u Poliklinik Puskesm as
2) Faktor yang mempengaruhi tingginya angka Zoonosis di Indonesia
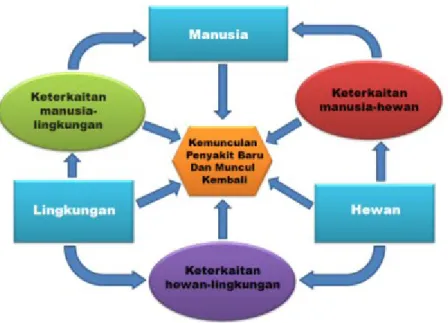
Peningkatan interaksi antara hewan domestik, satwa liar dan manusia adalah faktor kritis dan penting secara progresif dalam dinamika kemunculan penyakit dan penularan patogen zoonosis. Suatu model konvergensi yang disajikan dibawah ini membantu untuk mengkonseptualisasikan bagaimana faktorfaktor yang mendorong kemunculan penyakit baru dan penyakit lama yang muncul kembali bergabung satu sama lain dan menyatu serta merubah keterkaitan antara hewanmanusiamikroba, sehingga kemudian mampu memproduksi dan menularkan penyakit.
Faktor yang berpengaruh adalah :
a. Faktor “manusia” yang berkontribusi terhadap kemunculan zoonosis mencakup elemen seperti perilaku dan gaya hidup, mobilitas (perjalanan dan keimigrasian), serta kondisi kehidupan ekonomi dan teknologi. Skala populasi manusia dan kepadatan habitat juga mempengaruhi kemunculan zoonosis.
b. Faktor “hewan” meliputi keragaman geografis, perdagangan legal dan ilegal hewan domestik dan satwa liar, biodiversitas, keseimbangan predator/pemangsa hewan lain, habitat dan kesehatan hewan.
c. Faktor “lingkungan” beragam mulai dari tanah dan vegetasi, cuaca dan musim, perubahan iklim jangka panjang, serta kondisi lokal seperti ketinggian tempat, temperatur, kelembaban yang mempengaruhi populasi hewan dan vektor.
Gambar 2: Matriks dan interaksi antara faktorfaktor pendorong dengan patogen yang berkontribusi terhadap kemunculan zoonosis baru dan yang muncul kembali.
d. Globalisasi, pertumbuhan dan pergerakan populasi orang dan hewan; urbanisasi yang cepat; ekspansi perdagangan hewan dan produk hewan; meningkatnya kecanggihan teknologi dan praktek budidaya ternak; interaksi yang lebih dekat dan lebih intensif antara ternak dan satwa liar; meningkatnya perubahan ekosistem, perubahan ekologi vektor dan ‘reservoir’; perubahan pemanfaatan lahan, termasuk perambahan hutan; dan perubahan pola perburuan dan konsumsi satwa liar. Tidak dapat dihindarkan bahwa orang, hewan, dan produk secara global bergerak lebih cepat dari masa inkubasi hampir setiap patogen yang pernah dikenal sampai saat ini. 3) Kelemahan Sistem Dalam Penanggulangan New Emerging Disease Faktor yang Berperan
Berbagai faktor dapat berperan dalam timbulnya penyakit lingkungan berbasis wilayah seperti water born diseases, air born diseases, vector born diseases, food born diseases, antara lain dukungan ekosistem sebagai habitat dari berbagai vektor, peningkatan iklim global (global warming) yang meningkatkan akselerasi perkembangbiakan nyamuk, peningkatan kepadatan populasi penduduk yang dijadikan
hamparan kultur biakan bagi berbagai macam penyakit serta dijadikan persemaian subur bagi virus sekaligus sarana eksperimen rekayasa genetika. Mobilisasi penduduk yang memungkinkan ’eksporimport’ penyakit yang tidak lagi mengenal batas administrasi wilayah, Kemampuan mikroba patogen untuk mengubah sifat dirinya dari waktu ke waktu, misalnya mutasi yang menimbulkan perubahan sifat, resistensi terhadap obat obatan dan lain sebagainya, kurangnya kesadaran masyarakat dalam membiasakan perilaku hidup bersih dan sehat atau perubahan perilaku yang mendukung aksesbilitas agent menginfeksi host serta pencemaran lingkungan yang cukup intens sebagai konsekuensi oleh eksplorasi, manipulasi, dan eksploitasi terhadap lingkungan biologis, kimiawi, fisis dan sosial. Berbagai kegiatan pembangunan manusia yang dikerjakan secara sendirisendiri berkelompok maupun yang diprogramkan karena kepentingan negara, bahkan dunia sekalipun akan menimbulkan dampak, faktorfaktor ini bisa menyebabkan kerentanan terhadap kemampuan tubuh dalam menangkal penyakit sehingga melahirkan berbagai penyakit menular berbasis lingkungan yang melengkapi koleksi penyakit di tanah air. Pada kejadian suatu penyakit, berbagai variabel lingkungan dan kependudukan termasuk didalamnya perilaku hidup sehat adalah dua faktor risiko utama penyakit. Penyehatan lingkungan dan pemberdayaan masyarakat merupakan upaya utama pengendalian berbagai faktor risiko penyakit dalam satu wilayah. Manajemen penyakit lingkungan berbasis wilayah, dapat dilakukan melalui manajemen kasus (case management) dan manajemen kesehatan masyarakat (public health management). 1. Manajemen Kasus (case management) Merupakan bagian penting dari manajemen penyakit infeksi baru maupun penyakit infeksi lama yang muncul kembali, penerapan teknik dan kemampuan diagnosis, pemeriksaan laboratorium, pengobatan, perawatan dan rehabilitasi serta pencegahan agar tidak menular kepada orang lain. Manajemen kasus yang berhasil, merupakan upaya pencegahan yang efektif agar penyakit tidak menyebar, dan tidak menjadi
sumber penularan. Surveilans kasus, yang dilakukan dengan baik, sampai menimbulkan ”aksi’, merupakan salah satu item penting yang perlu dilakukan. Surveilans terpadu adalah kegiatan pengumpulan data, baik faktor risiko maupun kejadian penyakit yang dilakukan secara simultan, sistematik, periodik, berkesinambungan dan terencana, yang diikuti oleh analisis data untuk mendapatkan informasi yang digunakan dalam pengambilan keputusan (manajemen).
2. Manajemen Kesehatan Masyarakat (Public Health Management)
Manajemen penyakit berbasis lingkungan tidak bisa dilaksanakan secara sendiri. Oleh sebab itu, kemitraan dan Networking adalah salah satu kunci utama. Global Networking dilakukan antarnegara, misalnya ASEAN, ASEAN + 3 negara (Japan, China, Korea). Dalam pola baru ini disamping digunakan cara klasifikasi gejala penyakit yang praktis dan sederhana dengan teknologi tepat guna, juga dipisahkan antara tatalaksana penyakit Pneumonia dan tatalaksana penderita penyakit infeksi akut telinga dan tenggorok. National Networking Di Indonesia networking antara Pusat dengan Dinas Kesehatan, dengan laboratorium baik di Rumah Sakit maupun Laboratorium Kesehatan Masyarakat seperti seperti Balai Teknik Kesehatan Lingkungan dan Penyelidikan Penyakit Menular (BTKLP2M). Demikian pula dengan unit vertikal lainnya seperti Kantor Kesehatan Pelabuhan serta dengan LSM yang bergerak di bidang kesehatan yang relevan. Networking juga harus dilakukan dengan semua pelaku kesehatan dan tentu saja masyarakat itu sendiri, melalui berbagai media. Kerja Sama Lintas Sektor Sesuai dengan kasus yang berkembang, maka kerjasama dengan berbagai instansi lintas sektor diperlukan, koordinasi dengan Departemen Pertanian beserta UPT Dinasnya di daerah dalam menangani KLB Flu burung oleh Virus Influenza A subtype H5N1. Kerja sama dengan Dinas Pariwisata ketika terjadi wabah SARS dan lain sebagainya.
Untuk keberhasilan program dalam skala massal dan berkesinambungan perlu diterapkan pendekatan kesehatan berbasis masyarakat. Pembentukan kemampuan diagnosis dini dan respon dini secara proaktif di level desa, dalam rangka pengendalian yang cepat dan tepat sasaran berdasarkan spesifik wilayah, yang memiliki potensi risiko yang berbeda.
Lembaga pendidikan kesehatan sebagai institusi yang memiliki tugas tridharma perguruan tinggi perlu melakukan rekonstruksi kurikulum pendidikan kesehatan masyarakat yang berbasis kompetensi, boleh jadi diarahkan dari subject based knowledge ke problem based learning yang antara lain didasari oleh SPICES (Student center, Problem based, Integrated learning, Community oriented, Early clinical/exposure environmental epidemiological serta Systematic) tema skenario yang diangkat berdasarkan berbagai masalah penyakit infeksi baru yang memiliki evidenced based, penyebaran (global dan local epidemiologi), teknik penyelidikan epidemiologi serta manajemen penyakit infeksi baru tersebut.
Di satu sisi, penanggulangan eksposure lingkungan antara lain upaya pencemaran lingkungan merupakan tanggung jawab semua pelaku pembangunan. Departemen Kesehatan tidak mungkin dapat mewujudkan kesehatan masyarakat, tanpa komitmen pelaku pembangunan, mulai dari aspek perundangundangan termasuk PERDA, penerapan strategi, adanya perioritas kebijakan dan program pelaksanaan dan evaluasi di masingmasing instansi, untuk mewujudkan lingkungan yang sehat dan bersih.
Kesimpulan