BAB 2
TINJAUAN PUSTAKA
2.1. Lesi pada rongga mulut
Lesi-lesi rongga mulut dapat disebabkan oleh faktor lokal dan luar. Faktor lokal yang dapat menyebabkan lesi rongga mulut adalah iritasi kronis yang disebabkan oleh tambalan yang kasar, radiks, karies gigi, permukaan gigi yang tajam dan permukaan protesa yang kurang baik. Faktor luar yang dapat menyebabkan lesi rongga mulut adalah kebiasaan buruk seperti merokok, menyirih, mengunyah tembakau, pengkonsumsian alkohol; infeksi virus seperti Human Pappiloma Virus (HPV), dan pendedahan ke sinar ultraviolet yang berlebihan.3 Faktor-faktor ini dapat menyebabkan terjadi lesi radang, kista, prekanker, neoplasma jinak dan neoplasma ganas.2,3
2.1.1 Radang
Radang merupakan suatu reaksi jaringan tubuh terhadap jejas (cedera). Respon peradangan adalah salah satu mekanisme pertahanan alam paling penting dan merupakan respon tubuh terhadap luka jaringan.12
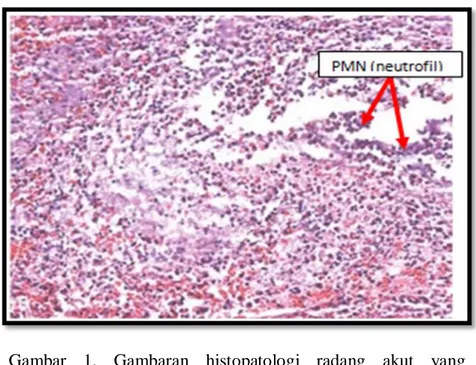
Radang dapat dibagi menjadi radang akut dan radang kronis.12,13 Radang akut merupakan respon langsung dan dini terhadap agen penyebab trauma jaringan. Respon ini berlangsung relatif singkat, hanya berlangsung beberapa jam sampai beberapa hari. Sel-sel yang terlibat dalam proses radang akut yaitu sel polimorfonuklear/PMN (neutrofil, eosinofil, basofil) dan makrofag.12 Adapun faktor yang menyebabkan terjadinya radang akut adalah (1). Infeksi (bakteri, virus, fungi dan parasit); (2).Trauma (termal, radisasi, bahan kimia dan lain-lain); (3). Nekrosis tisu (injuri kimia dan fisik); (4) Reaksi imun (reaksi hipersensitivitas).13
Gambar 1. Gambaran histopatologi radang akut yang mengandungi sel polimorfonuklear (neutrofil).12
Radang akut terjadi apabila terdapat perubahan vaskular yang ditandai oleh meningkatnya aliran darah sekunder yang menyebabkan dilatasi arteriolar dan kapiler (eritemadan panas). Permeabilitas pembuluh darah meningkat, baik melalui sel inter-endothelial dari venula atau sel injuri endotel langsung, menghasilkan cairan eksudat ekstravaskular yang kaya protein (edema jaringan). Leukosit, awalnya didominasi neutrofil, mengikuti endotelium melalui molekul adhesi, kemudian meninggalkan mikrovaskular dan bermigrasi ke lokasi cedera dengan pengaruh agen kemotaktik.12,13 Hal ini diikuti dengan proses fagositosis, pemusnahan, dan degradasi dari agen. Cacat genetik atau fungsi lain dari leukosit menimbulkan infeksi berulang. Hasil dari peradangan akut adalah penghapusan eksudat dengan pemulihan arsitektur jaringan normal (resolusi), transisi ke peradangan kronis, atau kehancuran jaringan mengakibatkan jaringan parut.12
Berbeda dengan radang akut, radang kronis disebabkan oleh rangsang yang menetap, seringkali berlangsung lama selama beberapa minggu atau bulan, keadaannya tidak begitu nyeri, dan bisa mengarah pada pembentukan suatu drainase
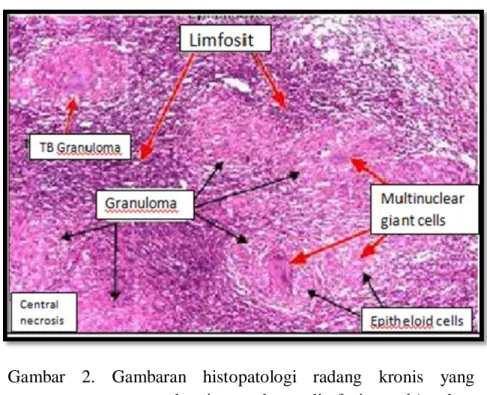
sendiri. Jenis radang akut yang paling sering berkembang menjadi radang kronis ialah jenis radang akut supuratif.13 Sel-sel yang terlibat dalam proses radang kronis yaitu limfosit, sel plasma dan makrofag lebih banyak ditemukan dan biasanya disertai pula dengan pembentukan jaringan granulasi, yang menghasilkan fibrosis.12
Gambar 2. Gambaran histopatologi radang kronis yang mengandungi granuloma, limfosit, multinuclear giant cells dan epitheloid cells. 12
Radang kronis terjadi apabila respon host berkepanjangan terhadap stimulus yang terus-menerus, yang disebabkan oleh mikroba yang resisten terhadap eliminasi, respon imun tubuh terhadap antigen diri dan lingkungan, dan beberapa zat beracun (silika). Hal ini ditandai dengan peradangan yang belum sembuh, injuri pada jaringan, perbaikan oleh jaringan parut dan respon imun tubuh. Selular yang masuk ke dalam jaringan terdiri dari makrofag, limfosit dan sel plasma sehingga menyebabkan fibrosis sering menonjol. Ini ditambahi lagi dengan mediasi oleh sitokin yang diproduksi oleh makrofag dan limfosit (limfosit T), Interaksi dua arah antara sel ini cenderung untuk memperkuat dan memperpanjang reaksi peradangan. Contoh radang kronis adalah inflamasi granulomatosa, inflamasi fibrinosa, inflamasi purulen, inflamasi serosa dan
inflamasi ulseratif.12
Radang mulut granulomatik merupakan radang kronis yang menunjukkan suatu proliferasi dan pertumbuhan jaringan seperti tuberkolosis rongga mulut, morbus hansen (kusta), lues (sifilis), leprosy (lepra) dan aktinomikosis.12,13
Peradangan mengarah pada perkembangan kanker karena aktivitas leukosit, termasuk produksi protein yang mengubah perilaku sel target (sitokin dan kemokin), stimulasi pertumbuhan pembuluh darah (angiogenesis) dan remodeling jaringan. Sel-sel imun tubuh juga menghasilkan radikal oksigen yang dapat menyebabkan mutasi pada Deoxyribonucleic Acid (DNA). Peradangan ini dapat menginduksi karsinogenesis dan mengarah pada progresi dan metastasis. Aktivasi faktor transkripsi oleh pro-inflamasi sitokin menghasilkan fenotip kanker yang lebih agresif termasuk resistensi terhadap mekanisme kontrol pertumbuhan normal, kemampuan angiogenetik dan metastasis. Tumor Associate Macrophage (TAM), juga terkait dengan jalur inflamasi, telah diamati untuk menghasilkan pro-angiogenik faktor dan pembuluh darah merekrut pada awal perkembangan tumor. TAM juga meningkatkan laju pertumbuhan sel tumor dan menyebabkan dissolusi jaringan ikat matriks di sekitar tumor. Perkara ini menyebabkan pertumbuhan tumor dan menyebar.12
Hodgson et.al. (2009), pada penelitiannya mengenai penyakit-penyakit yang berpotensi menjadi malignan, dari 75 pasien yang menderita ulserasi yang persisten, didapati empat pasien (5.3%) mengalami malignansi, lima pasien (6.7%) mengalami lesi displasia dan 39 pasien (52 %) mengalami ulserasi kronis non spesifik.3
2.1.2. Kista Rongga Mulut
Kista didefinisikan sebagai rongga berlapis epitel yang patologis. Kista dari rahang atas, rahang bawah, dan daerah perioral sangat bervariasi dari segi histogenesis, perilaku, dan pengobatan. Kista rongga mulut dibagi menjadi kista odontogenik, kista non-odontogenik, pseudocysts, dan kista jaringan lunak pada leher.14
Menurut WHO (1992), kista odontogenik terdiri dari kista radikular, kista dentigerus, kista lateral periodontal, kista gingival, kista erupsi, kista glandular odontogenik, odontogenik keratosis dan kista odontogenik kalsifikasi. Kista non-odontogenik terdiri dari kista globulomaksilari, kista retensi, kista nasolabial, kista median mandibular dan kista kanal nasopalatinus. Sedangkan, pseudocysts terdiri dari
aneurysmal bone cyst, traumatic bone cyst, static bone cyst dan focal osteoporotic
bone marrow defect. Yang terakhir, kista jaringan lunak pada leher terdiri dari kista
brankial, kista epidermoid dan kista thyroglossal.14,15
Dalam kedokteran gigi, kista yang sering terjadi adalah kista odontogenik seperti kista radikular, dan kista dentigerus.14,16,17 Kista radikular atau juga dikenali sebagai kista periapikal adalah kista yang paling umum terjadi dalam rongga mulut. Kista ini merupakan peradangan lapisan epitel dari proliferasi residu epitel odontogenik (sisa-sisa sel Malassez) dalam ligamen periodontal.14,15,16,17
Secara patogenesis, kista radikular didahului dengan granuloma periapikal yang disebabkan oleh peradangan kronis yang berhubungan dengan gigi non vital. Sisa-sisa dari sel Malassez dirangsang oleh peradangan kronis sehingga terbentuknya kista. Kista terbentuk disebabkan oleh prolifaresi sel epitel. Kista membesar karena terjadinya resorpsi tulang yang dipicu oleh prostaglandins, interleukins dan proteinases dari sel inflamatori. Hal ini menyebabkan tekanan osmotik meningkat di lumen.14,16,17
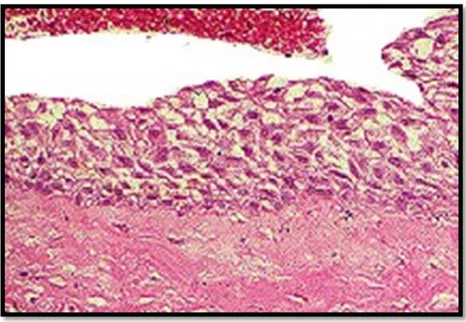
Secara histopatologi, kista radikular dibatasi oleh non-keratin epitel skuamosa berlapis dengan ketebalan yang variabel. Transmigrasi sel inflamasi melalui epitel sering terjadi dengan sejumlah besar leukosit polimorfonuklear dan lebih sedikit jumlah limfosit yang terlibat. Infiltrat sel plasma dan russel body intraseluler, mewakili akumulasi gamma globulin, sering ditemukan dan kadang-kadang mendominasi gambaran mikroskopis. Benih granuloma juga terkadang ditemukan dalam dinding kista periapikal menunjukkan hubungan antara apikal dengan rongga mulut melalui saluran akar dan lesi karies.14,16
Gambar 3. Gambaran mikroskopis kista radikular. 14
Kista dentigerous atau folikular adalah jenis kista odontogenik kedua yang sering terjadi setelah kista periapikal.14,15,16,17 Menurut definisi, kista dentigerous melekat pada leher serviks gigi (enamel-sementum junction) dan membungkus mahkota gigi yang tidak erupsi.15,16,17
Secara patogenesis, kista dentigerous berkembang dari proliferasi sisa organ enamel atau berkurang epitel enamel.14,16,17 Seperti kista lainnya, perluasan kista dentigerous berkaitan dengan proliferasi epitel, pelepasan prostaglandins, interleukins dan proteinase serta peningkatan osmolalitas cairan kista.14,16
Secara histopatologi, jaringan ikat fibros dinding kista dilapisi oleh epitel skuamosa berlapis. Dalam kista dentigerous, lapisan epitel adalah lapisan yang non keratin dan cenderung menjadi sekitar 4-6 lapisan. Di samping itu, terdapat banyak sel mukosa, dan jarang, sel sebaceous yang ditemukan pada lapisan epitel.14,16
Gambar 4. Gambaran mikroskopis kista dentigerus.14
Kista retensi terbagi kepada dua yaitu mukokel dan ranula. Kista retensi sebagian besar ditemukan di bibir bawah, selain itu juga dapat di bibir atas, dasar mulut, palatum, mukosa bukal, dan retromolar. Biasanya pasien mengeluh pembengkakan tanpa nyeri yang sering kambuh. Trauma pada bibir/mulut yang mengenai saluran kelenjar liur dapat mengakibatkan penyumbatan pada duktus salivarius tersebut. Hasil penyumbatan ini adalah pelebaran setempat berisi cairan musin yang disebut kista retensi. Mukokel bisa berdiameter 1-2 mm tetapi umumnya 5-10 mm sedangkan ranula lebih besar. Gambaran histologik ranula dan mukokel pada dasarnya sama, hanya berbeda pada tempat dan besarnya. 14,16
Kista yang tidak diobati dapat berpotensi berubah menjadi neoplasma jinak dan neoplasma ganas. Perkara ini dapat dilihat apabila kista dentigerus dapat berubah menjadi ameloblastoma melalui transformasi epitel dan seterusnya menjadi
ameloblastic carcinoma.3
Beberapa kasus yang telah dilaporkan menunjukkan bahwa karsinoma sel skumous kadang-kadang bisa berasal dari lapisan epitel kista radikular dan kista odontogenik lainnya. Eversole dkk. (1975), meneliti kasus karsinoma epidermoid sentral dan karsinoma mukoepidermoid sentral, dan menemukan 75% kasus di
antaranya disertai dengan kista dan mempunyai resiko tinggi bertransformasi menjadi ganas sehingga tidak sesuai untuk menganggap kista sebagai lesi pre-kanker.9,10
2.1.3. Lesi prekanker
Lesi prekanker didefinisikan sebagai perubahan morfologi dari jaringan dimana kanker cenderung terjadi pada jaringan yang normal.18 Lesi prekanker adalah kondisi penyakit yang secara klinis belum menunjukkan tanda-tanda yang mengarah pada lesi ganas, namun di dalamnya sudah terjadi perubahan-perubahan patologis yang dapat menyebabkan terjadinya keganasan.18,19 Lesi ini merupakan suatu reaksi akibat iritasi kronis yang secara mikroskopis dijumpai perubahan sel berupa metaplasia dan displasia. Keparahan lesi prekanker biasanya dilihat melalui stadium displasia lesi tersebut secara histologi. Displasia terbagi kepada tiga stadium yaitu stadium ringan, sedang dan berat. Keadaan ini masih bersifat reversibel dan iritasi kronis dihilangkan maka sel ini dapat kembali ke bentuk normal tapi pada keadaan irirtasi yang terus menerus, sel displasia dapat mengalami perubahan menjadi sel anaplasia yang dikategorikan sebagai karsinoma.7,12
The WHO Collaboration Reference centre for Oral Precancerous centre (2008)
menyebutkan beberapa perubahan berikut sebagai bagian dari displasia epitel yaitu hilangnya polaritas sel basal, adanya lebih dari satu lapisan sel yang mempunyai bentuk basaloid, bertambahnya rasio nuklear-sitoplasmik, processusrete berbentuk tetesan, lapisan epitel yang tidak teratur, bertambahnya jumlah mitosis, tampak juga sejumlah mitosis abnormal juga terlibat, adanya hasil mitosis pada beberapa bagian superfisial dari epithelium, pleomorpism seluler, inti hipokromatik, nukleoli yang membesar, berkurangnya kohesi selular dan keratinisasi dari sel tunggal atau kelompok sel pada lapisan sel spinal.4, 9,10
Gambar 5. Gambaran mikroskopis lesi prekanker (Leukoplakia).9
Beberapa faktor yang merupakan etiologi dari lesi prekanker di rongga mulut adalah: (1). Faktor lokal, penggunaan tembakau (menyirih/menyuntil, merokok), alkohol, oral hygiene buruk, iritasi gigi tiruan, kandidiasis, sinar matahari; dan (2). Faktor sistemik, defisiensi vitamin, anemia kekurangan zat besi, sipilis.6,7,18
Kedua faktor di atas saling berkaitan dan secara bersamaan sebagai agen/bahan yang mengiritasi dan merangsang perubahan sel normal jaringan epitel ke bentuk abnormal.11
Istilah lesi pre-kanker digunakan untuk kelainan dari mukosa mulut yang dapat berdegenerasi menjadi kanker mulut. Sebagian karsinoma skuamous rongga mulut terlihat sebagai lesi yang secara klinis tidak dapat dibedakan dari keratosis idiopati atau friksional. Antara lesi-lesi prekanker yang berpotensi berubah menjadi kanker rongga mulut adalah: (1). Leukoplakia; (2). Eritroplakia; (3). Sifilis Tertier; (4). Oral Submukus Fibrosis; (5). Kronik Kandidiasis; (6). Liken Planus; (7). Discoid Lupus Erythematosus.3
Pada salah satu penelitian yang dilakukan oleh A. Ariyawardana dkk. (2007) tentang prevalensi kanker rongga mulut dan lesi pre-kanker serta faktor risiko yang berkaitan pada 12 716 orang pekerja ladang di Sri Lanka menunjukkan bahwa sekitar 1159 orang terdeteksi menderita lesi rongga mulut. Kebanyakan kasus ditemui pada golongan perempuan (57,9%) dengan rentang umur 41-55 tahun. Faktor yang menyebabkan terjadinya lesi rongga mulut adalah kebiasaan buruk pekerja yaitu menyirih, merokok, dan pengkonsumsian alkohol dengan proposi 92%, 31% dan 61%. Angka prevalensi kebiasaan buruk tergantung kepada jenis kelamin dimana diketahui pada studi ini, perempuan paling banyak menyirih manakala laki-laki paling banyak merokok dan mengkonsumsi alkohol. Tidak ada proliferarive verrucous
leukoplakia yang terdeteksi pada studi tersebut. Golongan laki-laki (62,5%) lebih
banyak menderita leukoplakia dibandingkan golongan perempuan (33,7%). Namun demikian, lebih banyak perempuan (167 orang) menderita oral submucoses fibrosis
dibandingkan dengan laki-laki (42 orang). Selain itu, lesi prekanker yang lain seperti eritroplakia, keratosis palatal dan lichen planus turut ditemukan sebanyak 878 orang (6,72%). Sekitar 14 orang dengan usia sekitar 40 tahun terdeteksi menderita karsinoma. Hal yang menyebabkan terjadinya karsinoma tersebut adalah oral leukoplakia dengan jumlah deteksi lebih dari 50%. 13 dari 14 kasus karsinoma dideritai oleh pekerja yang mempunyai kebiasaan menyirih.20
2.1.4. Neoplasma Rongga Mulut
Neoplasma adalah massa jaringan atau populasi sel abnormal dengan kemampuan untuk tumbuh dan berkembang secara tidak terkendali.4,14 Neoplasma
didefinisikan sebagai massa
membelah lebih dari yang seharusnya atau tidak mati ketika mereka seharusnya mati.4
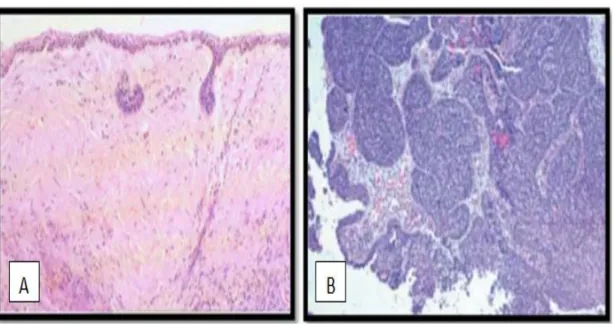
Neoplasma dapat diklasifikasikan berdasarkan sifat dan histogenesisnya. Berdasarkan sifatnya neoplasma diklasifikasikan menjadi: (1). Neoplasma jinak
differensiasinya tinggi, sitologi normal, mitosis sedikit dan jarang nekrosis. Neoplasma ganas, pertumbuhannya cepat, bersifat ekspansi dan invasi, tidak berkapsul, metastasis, differensiasinya bervariasi dari differensiasi baik sampai anaplastik, hilangnya kutup, nuklear dan seluler yang pleomorfik, macam-macam mitosis yang kebanyakan bersifat abnormal dan sering nekrosis.13
Gambar 6. Gambaran mikroskopis neoplasma rongga mulut, A. Neoplasma Jinak; B. Neoplasma Ganas.13
Berdasarkan histogenesis (jaringan asal), lesi neoplasma berasal dari: (1) Epitel; (2). Mesoderm; (3). Jaringan saraf; dan (4) Pigmented Epithelium. Contoh neoplasma yang berasal dari pelapis epitel permukaan tumor jinak adalah papiloma, dan adenoma, sedangkan tumor jinak yang berasal dari mesoderm adalah fibroma, myxoma, lipoma, kondroma, osteoma, hemangioma dan limfangioma. Semua neoplasma ganas yang berasal dari pelapis epitel disebut karsinoma, misalnya karsinoma sel skumosa, dan adenokarsinoma. Tumor ganas yang berasal dari mesoderm adalah fibrosarkoma, liposarkoma, kondrosarkoma, osteosarkoma, leimiosarkoma, rhabdomiosarkoma, hemangiosarkoma, limfangiosarkoma. Semua tumor ganas jaringan limfoid adalah limfoma Hodgkin.13
Faktor-faktor yang menyebabkan terjadinya neoplasma jinak maupun ganas adalah: (A). Faktor lokal, meliputi kebersihan rongga mulut yang jelek, iritasi yang kronis, karies, tambalan menggantung dan gigi tiruan yang tidak baik; (B). Faktor luar, meliputi karsinogen kimia berupa rokok dan cara penggunaannya, tembakau, alkohol, agen fisik, radiasi, ionisasi, virus, sinar matahari, infeksi virus; dan (C). Faktor host, meliputi usia, jenis kelamin, nutrisi, imunologi, pola hidup, pekerjaan dan genetik.21,22,23,24,25
Menurut Joel Epstein dan Isaac Van Der Waal (2006), laki-laki lebih banyak menderita kanker rongga mulut yaitu sebanyak 4% dibandingkan dengan perempuan sebanyak 2%. Angka kematian yang disebabkan oleh kanker rongga mulut pada laki-laki adalah 2% sedangkan dengan perempuan 1%. Data yang ditemukan hampir sama di Utara Amerika, namun di Prancis, insidensi kanker rongga mulut adalah sekitar 17,9%, populasi dan angka yang cukup tinggi ditemukan di India yaitu 40,6%. Di Singapura (2001), perempuan mencapai angka yang tertinggi menderita kanker rongga mulut (5,8%). Kebanyakan kasus yang ditemui adalah squamous cell cancers
sekitar 95% ditemukan pada golongan umur 40 tahun ke atas, diikuti dengan kanker lidah, dasar mulut dan tonsil.8
2.2 Kerangka Teori
Lesi Rongga Mulut
Akut Kronis • Trauma • Nekrosis Tisu • Reaksi Imun • Radiasi • Infeksi • Gangguan vaskular • Gangguan hormonal • Dll Kista Odontogenik Non-odontogenik • Karies • Gigi impaksi • Penyumbatan kelenjar air liur
• Pertumbuhan dan perkembangan non odontogenik Lesi Prekanker Neoplasma Jinak Ganas Radang Faktor sistemik • Defisiensi vitamin • Anemia kekurangan zat besi • Sipilis • Dll Faktor lokal: • Penggunaan tembakau • Alkohol
• Iritasi kronis gigi tiruan
• Tambalan menggantung
• OH buruk
• Kandidiasis
2.3 Kerangka Konsep
Lesi Rongga Mulut
Kista Lesi Prekanker Neoplasma Radang • Jenis kelamin • Umur • Lokasi lesi • Suku • Cara pengambilan lesi • Dokter pengirim