PENDAHULUAN
Istilah leukoplakia pertama kali digunakan oleh Schimmer pada tahun 1877, untuk menerangkan sebuah lesi putih pada lidah yang kemungkinan merupakan gambaran klinis glositis sifilis. Leukoplakia memiliki gambaran tipis, berupa bercak putih pada gusi, pipi bagian dalam dan kadang-ka dang ditemukan pada lidah. Inisiden
terjadinya leukoplakia pada suatu populasi sekitar 0,1% (Neville dan Day, 2002). Leukoplakia merupakan suatu istilah lama yang digunakan untuk menunjukkan adanya suatu bercak putih atau plak yang tidak normal yang terdapat pada membran mukosa. Pendapat lain mengatakan bahwa leukoplakia hanya
merupakan suatu bercak putih yang terdapat pada membran mukosa dan sukar untuk dihilangkan atau terkelupas.
Meskipun leukoplakia tidak termasuk dalam jenis tumor, lesi ini sering meluas sehingga menjadi suatu lesi pre-cancer (Hasibuan, 2004). Untuk menentukan diagnosis yang tepat, perlu dilakukan pemeriksaan yang teliti baik secara klinis maupun histopatologis, karena lesi ini secara klinis mempunyai gambaran yang serupa dengan“lichen plannus” dan“white sponge naevus” (Ibsen, 2004).
LEUKOPLAKIA
A. Definisi
Menurut World Health Organization (WHO), Leukoplakia merupakan lesi putih keratosis berupa bercak atau plak pada mukosa mulut yang tidak dapat
diangkat dari mukosa mulut secara usapan atau kikisan dan secara klinis maupun histologis berbeda dengan penyakit lain di dalam mulut serta tidak dapat dihubungkan dengan sebab fisik atau kimia kecuali penggunaan tembakau (Neville dan Day, 2002; Saukos, 2008).
B. Anatomi Mulut
Mulut adalah suatu rongga terbuka yang merupakan jalan masuk sistem pencernaan berisi organ asesoris berfungsi dalam proses awal pencernaan.
Bagian-bagian yang terdapat pada mulut: 1. Bibir
Tersusun dari otot rangka (orbikularis mulut) dan jaringan ikat. Permukaan luar bibir yang dilapisi kulit dan mengandung folikel rambut, kelenjar keringat serta kelenjar subasea. Sedangkan permukaan dalam bibir adalah membran mukosa.
Gambar 2. Anatomi bibir 2. Gigi (dens)
Bagian-bagian gigi:
a. Mahkota gigi ataucorona, merupakan bagian yang tampak di atas gusi. Terdiri atas:
1) Lapisan email, merupakan lapisan yang paling keras.
2) Tulang gigi (dentin), di dalamnya terdapat saraf d an pembuluh darah. 3) Rongga gigi (pulpa), merupakan bagian antara corona dan radiks. 4) Leher gigi atau kolum, merupakan bagian yang berada di dalam gusi. 5) Akar gigi atau radiks, merupakan bagian yang tertanam pada tulang
rahang. Akar gigi melekat pada tulang rahang dengan perantaraan semen gigi.
6) Semen gigi melapisi akar gigi dan membantu menahan gigi agar tetap melekat pada gusi. Terdiri atas:
a) Lapisan semen, merupakan pelindung akar gigi dalam gusi. b) Gusi, merupakan tempat tumbuh gigi.
3. Lidah
Lidah dilekatkan pada dasar mulut oleh frenulum lingua yang berfungsi untuk menggerakkan makanan saat dikunyah atau ditelan, atau untuk pengecapan dan produksi bicara.
4. Kelenjar ludah ( glandula sallivatorius)
Kelenjar saliva dibagi atas 2 kelompok, yaitu: kelenjar saliva mayor dan kelenjar saliva minor. Kelenjar saliva mayor merupakan struktur berpasangan yang terdiri atas kelenjar parotis, kelenjar submandibular, dan kelenjar sublingual. Sedangkan kelenjar saliva minor terdiri atas kelenjar labialis, kelenjar bukalis, kelenjar palatinus (kelenjar Weber), kelenjar retromolar (kelenjar Carmalat), dan kelenjar lingualis. Kelenjar lingualis dibagi menjadi 3 kelompok, yaitu: inferior apical (kelenjar Blandin Nuhn),taste buds (kelenjar Ebner), dan kelenjar lubrikasi posterior .
Gambar 5. Anatomi kelenjar saliva
C. Epidemiologi
Estimasi prevalensi global leukoplakia berkisar antara 0,5% - 3,46% dan perubahan keganasan dari leukoplakia sekitar 0,7% - 2,9% (Feller, 2012).
Leukoplakia banyak ditemukan di India dimana masyarakat banyak merokok (Petti, 2003). Leukoplakia sering ditemukan pada laki-laki, dan prevalensi meningkat seiring bertambahnya usia. Menurut perkiraan, leukoplakia lebih banyak dijumpai pada laki-laki berusia di atas 40 tahun (Napier, 2008).
D. Etiologi
Etiologi leukoplakia belum diketahui dengan pasti sampai saat ini. Menurut beberapa ahli klinik, predisposisi leukoplakia terdiri atas beberapa faktor yang multipel yiatu: faktor lokal, faktor sistemik, dam malnutrisi vitamin (Budiasuri, 2002).
1. Faktor Lokal
Biasanya merupakan segala macam bentuk iritasi kronis, antara lain: a. Trauma
1) Trauma karena gigitan tepi atau akar gigi yang tajam 2) Iritasi dari gigi yang malposisi
3) Pemakaian protesa yang kurang baik sehingga menyebabkan iritasi 4) Adanya kebiasaan menggigit jaringan mulut, pipi dan lidah
b. Bahan kimia atau termal 1) Tembakau
Terjadinya iritasi pada jaringan mukosa mulut tidak hanya disebabkan oleh asap rokok dan panas yang terjadi pada waktu merokok, tetapi dapat juga disebabkan oleh zat-zat yang terdapat di dalam tembakau yang ikut terkunyah. Banyak peneliti yang berpendapat bahwa pipa rokok juga merupakan benda yang berbahaya, sebab dapat menyebabkan lesi yang spesifik pada palatum yang disebut "Stomatitis Nicotine". Pada lesi ini, dijumpai adanya warna kemerahan dan timbul pembengkakan pada palatum. Selanjutnya, palatum akan berwarna putih kepucatan, serta terjadi penebalan yang sifatnya merata. Ditemukan pula adanya "multinodular" dengan bintik-bintik kemerahan pada pusat noduli. Kelenjar saliva yang membengkak dan terjadi perubahan di daerah sekitarnya. Banyak penelitian yang kemudian berpendapat bahwa lesi ini merupakan salah satu bentuk dari leukoplakia.
2) Alkohol
Telah banyak diketahui bahwa alkohol merupakan salah satu faktor yang memudahkan terjadinya leukoplakia, karena pemakaian alkohol dapat menimbulkan iritasi pada mukosa.
c. Bakteri
Leukoplakia dapat terjadi karena adanya infeksi bakteri, penyakit periodontal yang disertai kebersihan mulut yang kurang baik.
2. Faktor Sistemik
Selain dari faktor yang terjadi secara lokal di atas, kondisi dari membran mukosa mulut yang dipengaruhi oleh penyakit lokal maupun sistemik berperan penting dalam meningkatkan efektifitas yang bekerja secara lokal(Burket, 1994).
a. Penyakit sistemik, penyakit sistemik yang behubungan dengan leukoplakia antara lain adalah sifilis tertier, anemia sidrofenik, dan xeroftalmia yang disebabkan pleh penyakit kelenjar saliva. b. Bahan-bahan yang diberikan secara sistemik seperti alkohol,
obat-obat antimetabollit, dan serum antilimfosit spesifik (Burket, 1994).
3. Faktor Malnutrisi Vitamin
Defisiensi vitamin A diperkirakan dapat mengakibatkan metaplasia dan keratinisasi dari susunan epitel, terutama epitel kelenjar dan epitel mukosa respiratorius. Beberapa ahli menyatakan bahwa leukoplakia di uvula merupakan manifestasi dari pemasukkan vitamin A yang tidak cukup. Apabila kelainan tersebut parah, gambarannya mirip dengan leukoplakia. Selain itu, pada percobaan dengan menggunakan binatang tikus, dapat diketahui bahwa kekurangan vitamin B kompleks akan menimbulkan perubahan hiperkeratotik (Budiasuri, 2002).
E. Patofisiologi
Pasien dengan leukoplakia idiopatik memiliki risiko tinggi berkembang menjadi kanker. Penelitian oleh Downer, pada sejumlah pasien leukoplakia, 4%-17% lesi berubah menjadi tumor maligna dalam waktu 20 tahun.
Perubahan patologis primer yang terdapat pada leukoplakia adalah diferensiasi abnormal dari epitel mukosa dengan ditandai peningkatan aktivitas keratinisasi pada permukaan selnya yang memproduksi penampakan klinis yang mukosa yang berwarna putih. Proses ini juga dibersamai dengan perubahan ketebalan dari jaringan epitelial (Reibel J, 2003).
Dasar molekuler pada perubahan tersebut belum diketahui secara pasti. Namun, beberapa data penelitian menyebutkan adanya perubahan ekspresi
onkogen/TSG, ekspresi gen keratin, perubahan siklus sel, akumulasi stres oksidatif dan displasia epitel berperan dalam perubahan yang terjadi pada leukoplakia (Kawanishi S & Murata M, 2006).
F. Tanda dan Gejala
Leukoplakia ditandai dengan adanya plak putih yang tidak bisa digolongkan secara klinis atau patologis ke dalam penyakit lainnya. Leukoplakia merupakan lesi prakanker yang paling banyak, yaitu sekitar 85% dari semua lesi prakanker.
Lesi ini sering ditemukan pada daerah alveolar, mukosa lidah, bibir, palatum, daerah dasar mulut, gingival, mukosa lipatan bukal, serta mandibular alveolar ridge. Bermacam-macam bentuk lesi dan daerah terjadinya lesi tergantung dari awal terjadinya lesi tersebut, dan setiap individu akan berbeda.
Lesi awal dapat berupa warna kelabu atau sedikit putih yang agak transparan, berfisura atau keriput dan secara khas lunak dan datar. Biasanya batasnya tegas
tetapi dapat juga berbatas tidak tegas.Lesi dapat berkembanga dalam minggu sampai bulan menjadi tebal, sedikit meninggi dengan tekstur kasar dan keras. Lesi ini biasanya tidak sakit, tetapi sensitif terhadap sentuhan, panas, makanan pedas dan iritan lainnya.
Selanjutnya leukoplakia dapat berkembang menjadi granular atau nodular leukoplakia. Leukoplakia juga dapat berkembang dan berubah bentuk menjadi eritroplakia.
G. Klasifikasi
Ward dan Hendrick mendeskripsikan klasifikasi leukoplakia secara klinis berdasarkan onset menjadi:
1. Acute leukoplakia
Onsetnya mulai dari hari, minggu hingga bulan. Lesi ini berkembang dengan cepat, terdapat penebalan berupa kerucut, beberapa kasus menunjukkan adanya ulserasi atau pembentukan papilloma. Leukoplakia jenis ini memiliki kemungkinan lebih besar untuk menjadi malignan
dibandingkan dengan chronic leukoplakia. 2. Chronic leukoplakia
Onsetnya dapat terjadi selama sepuluh, lima belas, atau dua puluh tahun. Leukoplakia tipe ini memiliki penampakan yang menyebar dan tipis, seperti selaput putih pada permukaan dari membrane mucus. Pada palatum mungkin didapatkan lesi merah kecil seukuran kepala peniti seperti kawah kecil. Di bagian tengahnya terdapat tumpukan kapiler yang akan mengalami perdarahan walau dengan trauma yang ringan. Leukoplakia jenis ini jarang menjadi ganas.
3. Intermediate leukoplakia
Dapat dikatakan juga sebagai leukoplakia sub akut. Kemungkinan merupakan bentuk awal dari leukoplakia kronik dan berada antara tipe akut dan kronik.
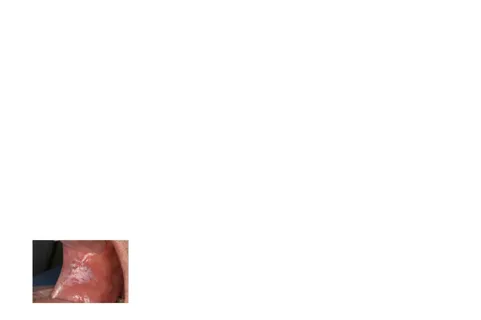
Selain itu, leukoplakia juga dibedakan berdasarkan dua tipe klinis leukoplakia yaitu homogen dan non homogen. Pada tipe homogen berupa lesi putih yang datar dan tipis. Lesi ini dapat terlihat sebagai retakan yang dangkal dengan permukaan
Gambar 6. Homogenous Leukoplakia (Parlatescuet al., 2014)
Sementara leukoplakia non-homogen umumnya simptomatis dan memiliki beberapa variasi sebagai berikut:
1. Proliferative verrucous leukoplakia (PVL): Hansen et al ., menjelaskan PVL memiliki tingkat transformasi ganas yang tinggi, dimana menurut WHO, PVL adalah lesi progresif multifokal yang sering ditemukan pada wanita. Daerah yang sering terkena adalah gingival bawah, lidah dan mukosa bukal (Warnakulasuriya, 2007).
Gambar 7. Proliferative verrucous leukoplakia (Parlatescuet al., 2014) 2. Oral erythroleukoplakia (OEL): lesi non-homogen dengan warna
campuran putih dan merah. Ini didefinisikan sebagai tambalan merah yang berapi-api yang tidak bisa dicirikan seara klinis atau patologis sebagai
penyakit definitif lainnya. OEL menunjukkan potensi transformasi ganas yang lebih tinggi daripada leukoplakia homogen (Warnakulasuriya, 2007)
Gambar 8. Oral erythroleukoplakia (Guilgenet al ., 2014)
3. Sublingual keratosis: plak putih lembut di daeraqh sublingual dengan permukaan keriput, tidak beraturan namun terdefinisi dengan baik garis besar dan kadang berbentuk kupu-kupu (Scullyet al., 1999)
Gambar 9. Sublingual keratosis (Scully dan Felix, 2005)
Gambar 10. Candidal leukoplakia (Parlatescuet al., 2014)
5. Oral hairy leukoplakia (OHL) atau dikenal sebagai lesi Greenspan : ditandai dengan bercak putih bergelombang dimana terdapat rambut-rambut yang tumbuh pada permukaan lesi dan sering terdapat pada lidah. Sering disebabkan oleh reaktivasi dari Epstein Barr-Virus (Van der Waal
et al ., 1997)
H. Diagnosis
Penegakan diagnosis leukoplakia masih sering mengalami kendala. Hal ini disebabkan oleh beberapa hal seperti etiologi leukoplakia yang belum jelas serta perkembangan yang agresif dari leukoplakia yang mula-mula hanya sebagai
hiperkeratosis ringan namun dapat menjadi karsinoma sel skuamosa dengan angka kematian yang tinggi. Diagnosis definitif leukoplakia dari penemuan lesi putih di area mukosa oral pada saat pemeriksaan fisik tanpa ditemukannya etiologi seperti riwayat merokok, infeksi, riwayat keganasan pada anamnesis atau
pemeriksaan fisik. Pemeriksaan penunjang seperti biopsi sangat
direkomendasikan untuk melihat perubahan histologis yang terjadi. Biopsi dilakukan pada area yang paling tampak perubahannya. Pada pasien dengan leukoplakia multifokal, biopsi dapat dilakukan pada beberapa tempat ( field mapping ). Pemeriksaan histopatologis ini masih merupakan baku emas dalam penegakan diagnosis leukoplakia (Thomson PJ & Hamadah O, 2007;
Torres-Rendon Aet al ., 2009).
Berdasarkan konsep yang diterima oleh World Health Organization maka batasan leukoplakia adalah lesi yang tidak ada konotasi histologinya dan dipakai hanya sebagai deskripsi klinis (Neville dan Day, 2002). Jadi definisinya adalah suatu penebalan putih yang tidak dapat digosok sampai hilang dan tidak dapat digolongkan secara klinis atau histologi sebagai penyakit-penyakit spesifik lainnya (contoh: seperti likhen planus, lupus eritematosus, kandidiasis, white sponge naevus) (Neville dan Day, 2002).
Leukoplakia di diagnosis banding dengan lesi putih lain seperti likhen planus, jamur, sifilis, leukoplakia berambut, atau karsinoma. Untuk menyingkirkan diagnosis banding, maka pemeriksaan penunjang dapat dilakukan. Pemeriksaan yang teliti pada seluruh rongga mulut dan nodus limfa pada leher diperlukan untuk membuat diagnose yang akurat dari leukoplakia mulut. Tes serological
mengandung nodul keras, atau terdapat ulserasi atau papillomatous, atau terfixasi dengan jaringan dasarnya, maka diperlukan biopsy untuk mengeksklusi bahwa lesi tersebut disebabkan oleh kanker. Terdapat juga lesi lain dengan etiologi yang tidak diketahui yang mungkin akan menyulitkan penegakan diagnosis. Psoriasis merupakan salah satunya, lesi ini memiliki gambaran seperti renda (lacelike), mengkilat dan lebih superficial dibandingkan dengan leukoplakia. Yang kedua adalah lichen planus, biasanya tampak sebagai spot putih kecil hingga besar dapat juga berbentuk gelang (annular) atau papular.
Gambar 12. Algoritma diagnosis lesi putih pada mulut (Kai dan Ajith, 20 09). I. Penatalaksanaan
Leukoplakia berpotensi untuk menjadi keganasan, ketika menghadapi dua atau tiga lesi, pilihan terapi adalah pembedahan. Pada leukoplakia multipel atau berukuran besar, pembedahan menjadi tidak praktis karena akan mengakibatkan
berupa pembedahan cryo (cryosurgery), pembedahan laser (laser surgery) atau menggunakan bloemycin topikal. Akan tetapi, pada 30% kasus yang ditangani, leukoplakia dapat terjadi kembali dan terapi tidak dapat menghentikan beberapa leukoplakia berubah menjadi squamous cell carcinoma (Holmstrup et al., 2006; Baganet al.,2003).
Leukoplakia idiopatik, leukoplakia non-homogen, leukoplakia pada daerah risiko tinggi mulut dan leukoplakia yang menunjukkan displasia epitelial tingkat moderat atau berat, serta leukoplakia yang mempunyai faktor risiko berubah menjadi keganasan harus diterapi secara agresif. Perubahan warna, tekstur atau ukuran dan penampakan leukoplakia harus diperhatikan sebagai kemungkinan perubahan keganasan (Lodi dan Porter, 2008).
Menurut Longshore dan Camisa, berikut tatalaksana leukoplakia: 1. Hilangkan semua faktor penyebabnya
2. Tidak ada displasia atau ada displasia ringan bedah eksisi / operasi laser pada lesi pada ventral / lateral lidah, lantai mulut, langit-langit lunak dan orofaring. Observasi dan tindak lanjut untuk semua lokasi anatomi lainnya
3. Adanya displasia sedang atau berat bedah eksisi atau terapi laser adalah perawatan pilihan
4. Lesi merah (erythroplakia atau leukoerythroplakia) bedah adalah yang terbaik
5. Proliferative verrucous leukoplakia bedah lengkap eksisi / operasi laser jika memungkinkan
6. Evaluasi tindak lanjut untuk semua lesi (Longshore dan Camisa, 2002). J. Prognosis
Prognosis leukoplakia sangat bagus dan deformitas akibat operasi juga bisa diminimalkan bila penyakit ditemukan pada stadium awal. Selain itu, kanker pada
mukosa mulut yang diasosiasikan dengan leukoplakia sebagai lesi prakankernya juga menunjukkan prognosis yang sangat bagus.
DAFTAR PUSTAKA
Brouns ER, Baart JA, Bloemena E, Karagozoglu H, van der Waal I (2013). The relevance of uniform reporting in oral leukoplakia: definition, certainty factor and staging based on experience with 275 patients. Med Oral Patol Oral Cir Bucal 18(1):e19-26
Budiasuri AM (2002). Leukoplakia: lesi praganas rongga mulut yang sering dijumpai.
Burket. Lesi merah dan lesi putih pada mukosa mulut. Dalam Ilmu Penyakit Mulut, Diagnosis dan terapi. Alih Bahasa : Drg. P. P. Sianita Kurniawan. Edisi
kedelapan. 1994: 299-316.
Cade JE (2017). Hairy Leukoplakia. Diakses tanggal 25 Juli 2017 pada http://emedicine.medscape.com/article/279269-overview
Feller L, Lemmer J. (2012). Oral leukoplakia as it relates to HPV infection: A review. International Journal of Dental Hygiene, 2: 540-561.
Guilgen NGBV, Kang S, Tommasi MHM, Vieira I, Machado MAN, Lima AAS (2014). Oral erythroleukoplakia
–
a potentially malignant disorder. Polski Przeglad Otorynolaryngologiczny 4: 20-24Hasibuan S (2004). Deteksi Dini dan Diagnosis Kanker Rongga Mulut. USU Digital Library.
Kai HL, Ajith DP (2009). Oral white lesions: pitfalls of diagnosis. MJA volume 190. No. 5. 190: p. 276
Kayalvizhi EB, Lakshman VL, Sitra G, Yoga S, Kanmani R, Megalai N (2016). Oral leukoplakia: A review and its update. Journal of Medicine, Radiology, Pathology & Surgery 2(2):18-22
Lodi G, Porter S (2008). Management of potentially malignant disorders: evidence and critique. Journal of Oral Pathology and Medicine 37(2): 63-69
Longshore SJ, Camisa C (2002). Detection and management of premalignant oral leukoplakia. Dermatol Ther 15: 229-235
Parlatescu I, Gheorghe C, Coculescu E, Tovaru S (2014). Oral Leukoplakia
–
an Update. Maedica Buchar 9(1): 88-93Roed-Petersen B, Gupta PC, Pindborg JJ, Singh B (1972). Association between oral leukoplakia and sex, age, and tobacco habits. Bull World Health Organ 47:13-9
Soames JV, Southam JC (1999) Oral Pathology. Oxford: Oxford University of Press.
p: 139-140
Soukos N (2008). Oral Leukoplakia, Idiopathic. In Medscape Reference.
http://emedicine.medscape.com/article/853864-overview#showall - diakses 13 Desember 2017
Van der Waal, I (2009) Potentially malignant disorders of the oral and oropharyngeal mucosa; terminology, classification and present concepts of management. Oral Oncol 45: 317-323
Warnakulasuriya S, Johnson NW, can der Waal I. (2007). Nomenclature and classification of potentially malignant disorders of oral mucosa. Journal of Oral & Pathology Medicine, 36: 575-580