BAB II
TINJAUAN PUSTAKA
II.1. Stroke II.1.1 Definisi
Stroke adalah suatu episode disfungsi neurologi akut disebabkan oleh iskemik atau perdarahan berlangsung 24 jam atau meninggal, tapi tidak memiliki bukti yang cukup untuk diklasifikasikan (Sacco dkk, 2013).
Stroke iskemik adalah episode disfungsi neurologis disebabkan infark fokal serebral, spinal dan infark retinal. Dimana infark susunan saraf pusat adalah kematian sel pada otak, medulla spinalis, atau sel retina akibat iskemia, berdasarkan :
Patologi, imaging atau bukti objektif dari injury fokal iskemik pada serebral, medula spinalis atau retina pada suatu distribusi vaskular tertentu.
Atau bukti klinis dari injury fokal iskemik pada serebral, medulla spinalis atau retina berdasarkan simptom yang bertahan ≥24 jam atau meninggal dan etiologis lainnya telah di eksklusikan (Sacco dkk, 2013).
Stroke hemoragik adalah disfungsi neurologis yang berkembang dengan cepat yang disebabkan oleh perdarahan di parenkim otak atau sistem ventrikel yang tidak disebabkan oleh trauma (Sacco dkk, 2013).
II.1.2 Epidemiologi
Insiden stroke bervariasi di berbagai Negara di Eropa, diperkirakan terdapat 100–200 kasus stroke baru per 10.000 penduduk per tahun. Insiden stroke pada pria lebih tinggi daripada wanita, pada usia muda, namun tidak pada usia tua. Rasio insiden pria dan wanita adalah 1,25 pada kelompok usia 55–64 tahun, 1,50 pada kelompok usia 65–74 tahun, 1,07 pada kelompok usia 75–84 tahun dan 0,76 pada kelompok usia diatas 85 tahun. Negara Amerika diperkirakan terdapat lebih dari 700.000 insiden stroke per tahun, yang menyebabkan lebih dari 160.000 kematian per tahun, dengan 4,8 juta penderita stroke yang bertahan hidup (Goldstein dkk, 2006).
II.1.3 Faktor Resiko
Penelitian prospektif stroke telah mengidentifikasi berbagai faktor– faktor yang dipertimbangankan sebagai resiko yang kuat terhadap timbulnya stroke. Faktor resiko timbulnya stroke(Sjahrir, 2003)
1. Non modifiable risk factors a. Usia
b. Jenis Kelamin c. Keturunan / genetik 2. Modifiable risk factors a. Behavioral risk factors Merokok
Unhealthy diet : lemak, garam berlebihan, asam urat, kolesterol, kurang buah Alkoholik
Obat–obatan : narkoba (kokain), antikoagulansia, anti platelet, obat kontrasepsi
Aktifitas yang rendah b. Physiological risk factors Penyakit hipertensi Penyakit jantung Diabetes mellitus
Infeksi/ lues, arthritis, traumatic, AIDS, lupus Gangguan ginjal
Kegemukan (obesitas)
Polisitemia, viskositas darah meninggi & penyakit perdarahan Kelainan anatomi pembuluh darah
Stenosis karotis asimtomatik
II.1.4 Klasifikasi Stroke/subtipe stroke
Dasar klasifikasi yang berbeda – beda diperlukan, sebab setiap jenis stroke mempunyai cara pengobatan, pencegahan dan prognosa yang berbeda, walaupun patogenesisnya sama (Misbach, 1999)
I. Berdasarkan patologi anatomi dan penyebabnya : a. Stroke Iskemik
Transient Ischemic Attack (TIA) Thrombosis serebri
Emboli serebri b. Stroke Hemoragik
Perdarahan subarachnoid
II. Berdasarkan stadium / pertimbangan waktu a. Transient Ischemic Attack (TIA)
b. Stroke in evolution c. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah a. Sistem Karotis
b. Sistem vetebrobasiler
IV. Klasifikasi Bamford untuk tipe infark yaitu a. Partial Anterior Circulation Infarct (PACI) b. Total Anterior Circulation Infarct (TACI) c. Lacunar Infarct (LACI)
d. Posterior Circulation Infarct (POCI)
V. Klasifikasi stroke iskemik berdasarkan krteria kelompok peneliti TOAST (Sjahrir, 2003)
a. Aterosklerosis Arteri Besar
Gejala klinik dan penemuan imejing otak yang signifikan (>50%) stenosis atau oklusi arteri besar di otak atau cabang arteri di korteks disebabkan oleh proses aterosklerosis. Gambaran computed tomography (CT) sken kepala MRI menunjukkan adanya infrak di kortikal, serebellum, batang otak, atau subkortikal yang berdiameter lebih dari 1,5 mm dan potensinya berasal dari aterosklerosis arteri besar.
b. Kardioembolisme
Oklusi arteri disebabkan oleh embolus dari jantung. Sumber embolus dari jantung terdiri dari :
1. Resiko tinggi
Prostetik katub mekanik
Mitral stenosis dengan atrial fibrilasi Fibrilasi atrial
Atrial kiri / atrial appendage thrombus Sick sinus syndrome
Miokard infark baru (< 4 minggu) Thrombus ventrikel kiri
Kardiomiopati dilatasi
Segmen ventricular kiri akinetik Atrial myxoma
Infeksi endokarditis 2. Resiko sedang Prolaps katub mitral Kalsifikasi annulus mitral
Mitral stenosis tanpa fibrilasi atrial Turbulensi atrial kiri
Aneurisma septal atrial Paten foramen ovale Atrial flutter
Lone atrial fibrillation Katub kardiak bioprostetik
Trombotik endokarditis non bacterial Gagal jantung kongestif
Miokard infark (> 4 minggu, < 6 bulan) c. Oklusi Arteri Kecil
Sering disebut juga infark lakunar, dimana pasien harus mempunyai satu gejala klinis sindrom lakunar dan tidak mempunyai gejala gangguan disfungsi kortikal serebral. Pasien biasanya mempunyai gambaran CT sken/ MRI kepala normal atau infark lakunar dengan diameter < 1,5 mm di daerah batang otak atau subkortikal.
d. Stroke Akibat dari Penyebab lain yang Menentukan 1. Non – Aterosklerosis Vaskulopati
Non inflamasi
Inflamasi non infeksi Infeksi
2. Kelainan Hematologi atau Koagulasi
e. Stroke Akibat dari Penyebab lain yang Tidak Dapat Ditentukan
II.1.5 Patofisiologi
Pada stroke iskemik, berkurangnya aliran darah ke otak menyebabkan hipoksemia daerah regional otak dan menimbulkan reaksi berantai yang berakhir dengan kematian sel–sel otak dan unsur–unsur pendukungnya (Misbach, 2007).
Pada level makroskopik, stroke iskemik paling sering disebabkan oleh emboli dari ekstrakranial atau trombosis di intrakranial, tetapi dapat juga disebabkan oleh berkurangnya aliran darah otak. Pada level seluler, setiap proses yang mengganggu aliran darah ke otak dapat mencetuskan suatu
kaskade iskemik, yang mengakibatkan kematian sel – sel otak dan infrak otak (Becker JU, dkk, 2010).
Secara umum daerah regional otak yang iskemik terdiri dari bagian inti (core) dengan tingkat iskemik terberat dan berlokasi di sentral. Daerah ini akan menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Diluar daerah core iskemik terdapat daerah penumbra iskemik. Sel – sel otak dan jaringan pendukungnya belum mati akan tetapi sangat berkurang fungsi – fungsinya dan menyebabkan juga defisit neurologis. Tingkat iskemiknya makin ke perifer makin ringan. Daerah panumbra iskemik, diluarnya dapat dikelilingi oleh suatu daerah hiperemik akibat adanya aliran darah kolateral (luxury perfusion area). Daerah penumbra iskemik inilah yang menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi dan sel–sel otak berfungsi kembali. Reversibilitas tergantung pada faktor waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat berangsur – angsur mengalami kematian (Misbach, 2007).
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara bertahap, yaitu(Sjahrir, 2003)
Tahap 1 :
a. Penurunan aliran darah b. Pengurangan O2
c. Kegagalan energi
d. Terminal depolarisasi dan kegagalan homeostasis ion Tahap 2 :
a. Eksitoksisitas dan kegagalan homeostasis ion b. Spreading depression
Tahap 3 : Inflamasi Tahap 4 : Apoptosis
Perdarahan otak merupakan penyebab stroke kedua terbanyak setelah infark otak, yaitu 20 – 30% dari semua stroke di Jepang dan Cina. Sedangkan di Asia Tenggara (ASEAN), pada penelitian stroke oleh Misbach (1997) menunjukkan stroke perdarahan 26,0%, terdiri dari lobus 10,0%, ganglionik 9,0%, serebellar 1,0%, batang otak 2,0% dan subrakhnoid 4,0% (Misbach, 2011).
Pecahnya pembuluh darah di otak dibedakan menurut anatominya atas perdarahan intraserebral dan subarakhnoid. Sedangkan berdasarkan penyebabnya, perdarahan intraserebral dibagi menjadi perdarahan intraserebral primer dan sekunder. (Misbach 2011).
Perdarahan intraserebral biasanya timbul karena pecahnya mikroaneurisma (Berry aneurysm) akibat hipertensi maligna. Hal ini paling sering terjadi di daerah subkortikal, serebelum, dan batang otak. Hipertensi kronik menyebabkan pembuluh arteriola berdiameter 100–400 mikrometer mengalami perubahan patologi pada dinding pembuluh darah tersebut berupa lipohialinosis, nekrosis fibrinoid serta timbulnya aneurisma tipe Bouchard. Pada kebanyakan pasien, peningkatan tekanan darah yang tiba-tiba menyebabkan rupturnya penetrating arteri yang kecil. Keluarnya darah dari pembuluh darah kecil membuat efek penekanan pada arteriole dan pembuluh kapiler yang akhirnya membuat pembuluh ini pecah juga. Hal ini mengakibatkan volume perdarahan semakin besar (Caplan, 2000).
Elemen-elemen vasoaktif darah yang keluar serta kaskade iskemik akibat menurunnya tekanan perfusi, menyebabkan neuron-neuron di daerah yang terkena darah dan sekitarnya lebih tertekan lagi. Gejala neurologik timbul karena ekstravasasi darah ke jaringan otak yang menyebabkan nekrosis (Caplan, 2000).
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di dalam otak atau massa pada otak, sedangkan pada perdarahan subrakhnoid, pembuluh yang pecah terdapat diruang subarakhnoid, di sekitar sirkulus arteriosus Willisi. Pecahnya pembuluh darah disebabkan oleh kerusakan dinding arteri (arteriosklerosis) atau karena kelainan kongenital atau trauma (Misbach, 2011).
II.2. Anatomi Vaskular dan Karakteristik Klinis
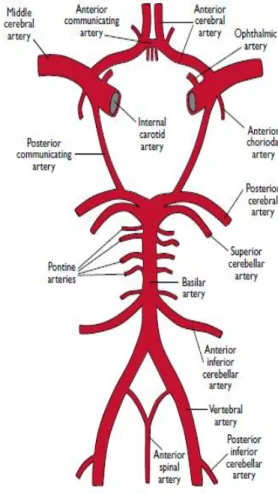
Otak dialiri oleh arteri karotis dan arteri vertebralis yang dimulai arteri ekstrakranial yaitu aorta atau pembuluh darah besar yang berjalan melalui leher dan dasar tengkorak untuk mencapai rongga intrakranial. Sistem karotis dikenal sebagai sirkulasi anterior dan vertebrobasiler dikenal sebagai sirkulasi posterior. Sistem karotis kanan berasal dari bifurkasio arteri innominata dan kiri berasal dari arkus aorta, batang arteri karotis internal dari sistem karotis pada bagian atas kartilago tiroid, pada vertebra servical IV, tidak memberi percabangan pada leher dan wajah, memasuki kranium melalui kanalis karotikus. Akhir karotis interna dibagi menjadi arteri serebri anterior dan serebri media (Gofir, 2009).
Pada setiap sistem vaskularisasi otak terdapat tiga komponen yaitu : arteri–arteri ekstrakranial, arteri–arteri intrakranial berdiameter besar dan
arteri–arteri perforantes berdiameter kecil, komponen–komponen arteri ini mempunyai struktur dan fungsi yang berbeda pada gambar 1.
1. Pembuluh darah ekstrakranial misal. a. karotis kommunis mempunyai struktur trilaminar (tunika intima, media dan adventisia) dan berperan sebagai pembuluh darah kapasitan. Pada pembuluh darah ini mempunyai anastomosis yang terbatas.
2. Arteri–arteri intrakranial yang besar (misalnya a.serebri media) secara bermakna mempunyai hubungan anastomosis dipermukaan piameter otak dan basis kranium melalui sirkulus Willisi dan sirkulasi koroid. Tunika adventisia pembuluh darah ini lebih tipis daripada pembuluh darah ekstrakranial dan mengandung jaringan elastik yang lebih sedikit, selain itu dengan diameter yang sama pembuluh darah intrakranial ini lebih kaku dari pembuluh darah ekstrakranial.
3. Arteri–arteri perforantes yang berdiameter kecil yang terletak superfisial maupun profunda, secara dominan merupakan end-artery dengan anastomosis yang sangat terbatas, merupakan pembuluh darah yang resisten (Gofir, 2009).
II.2.1 Anatomi Sistem Anterior/sistem Karotis
Arteri karotis kommunis kiri dipercabangkan langsung dari arkus aorta sebelah kiri, sedangkan a. Karotis kommunis dipercabangkan dari a.innnominata (brachiocephalica). Dileher setinggi kartilago thyroid arteri karotis kommunis bercabang menjadi arteri karotis interna dan arteri karotis eksterna dengan arteri karotis interna lebih posterior dibanding dengan arteri Karotis eksterna. Percabangan dari kedua arteri ini sering disebut bifurcatio.
Karotis mengandung carotid body yang berespon terhadap kenaikan tekanan partial oksigen arterial (PAO2), aliran darah, PH, arterial dan penurunan PaCO2 serta suhu tubuh(Gofir, 2009).
Arteri karotis kommunis berdekatan dengan serabut saraf simpatis ascenden, oleh karena itu pada lesi arteri karotis kommunis misal. Akibat trauma, diseksi arteri atau oklusi trombus dapat menyebabkan paralisis okulo simpatik ipsilateral (sindrom horner’s) yang juga melibatkan serabut-serabut sudomotor dengan wajah (Gofir, 2009).
Arteri karotis interna bercabang menjadi dua bagian yakni bagian ekstrakranial dan intrakranial. Bagian ekstrakranial a. Karotis interna setelah dipercabangkan didaerah bifurcatio akan melalui kanalis karotikus untuk memvaskularisasi kavum timpani dan akan beranastomosis dengan arteri maksilari interna salah satu cabang arteri karotis eksterna (Gofir, 2009).
Arteri karotis interna bagian intrakranial masuk ke otak melalui kanalis karotikus berjalan dalam sinus kavernosus mempercabangkan arteri opthalmika untuk n.optikus dan retina, kemudian akhirnya bercabang menjadi a.serebri anterior dan a. serebri media, keduanya bertanggung jawab memvaskularisasi lobus frontalis, parietal dan sebagian temporal (Gofir, 2009).
II.2.1.1. Anterior Cerebral Artery
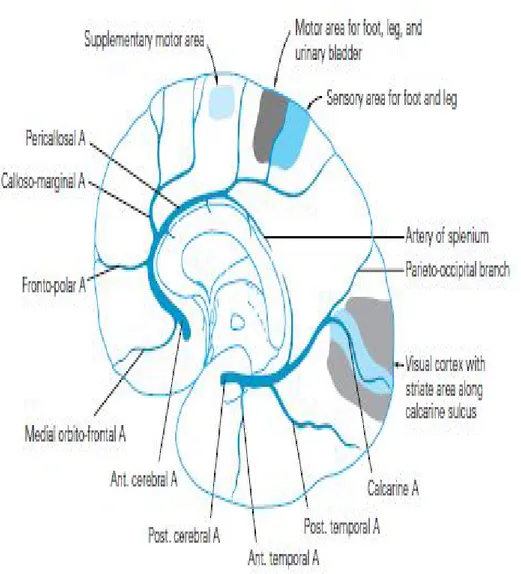
Anterior cerebral arteri berasal dari arteri karotid interna, dibagi atas 3 segmen pada gambar.2 yaitu :
2. A2 dari arteri communicating anterior ke arteri kallosalmarginal 3. A3 berasal bagian distal arteri kallosum marginal
Arteri serebri anterior mensuplai tiga perempat permukaan medial lobus frontalis, termasuk permukaan orbita media, frontal, bagian atas permukaan lateral hemisper serebri dan 4/5 korpus kallosum. Percabangan bagian dalam berasal dekat sirkulus willisi yaitu proksimal atau distal pada arteri communicating anterior, nukleus kaudatus bagian anterior dan globus pallidus anterior. Oleh karena itu arteri serebri anterior dibagi tiga cabang besar yaitu lentikulostriata media, percabangan perikallosal ke korpus kallosum dan percabangan ke hemisper serebri (Gofir, 2009).
Arteri lentikulostriata termasuk arteri Heubner dan percabangan basal dari arteri serebri anterior, arteri Heubner memperdarahi bagian anterior putamen dan nukleus kaudatus yaitu anteroinferior kapsula interna. Bagian basal memperdarahi bagian dorsal dan hipotalamus (Adam and victor’s 2009). Karakteristik klinis pada infark didaerah arteri serebri anterior meliputi : defisit motorik, dan sensorik kontralateral dimana bagian lengan lebih ringan dibanding tungkai, deviasi mata dan kepala kearah lesi, afasia motorik transkortikal, gangguan perilaku, disartria.(Adam and victor’s 2005)
Gambar 1 : arteri di otak
Dikutip dari :Atri A, Miligan T, Maas MB, Safdies JE.Stroke Iskemik :
Gambar 2: Territori Anterior Cerebral Artery
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
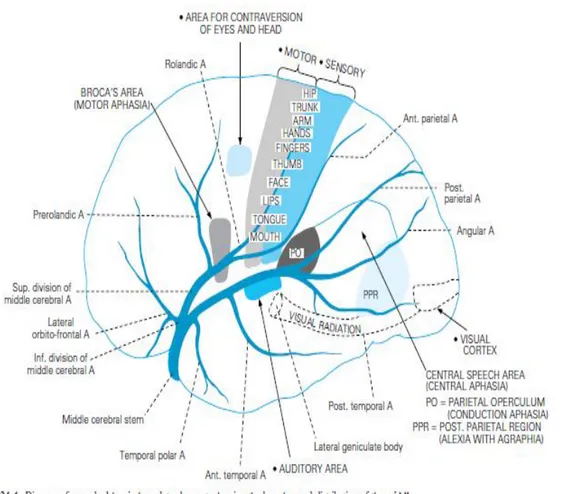
II.2.1.2. Arteri Serebri Media
Arteri serebri media setelah dipercabangkan oleh arteri karotis interna akan dibagi menjadi beberapa bagian. Bagian pertama akan berjalan ke lateral diantara atap lobus medial dan lantai lobus frontalis hingga mencapai fissura lateralis Sylvian, arteri–arteri lentrikulstriata dipercabangkan dari bagian proksimal ini. Arteri lentikulostriata merupakan arteri–arteri perforasi profunda yang merupakan cabang dari arteri serebri media, arteri ini berjumlah antara 6–12 arteri yang berfungsi memvaskularisasi nukleus
lentiiformis, nukleus kaudatus bagian caput lateral, globus pallidus dan kapsula interna bagian bawah. Oklusi salah satu arteri lentikulostriata menimbulkan infark lakunar (Gofir, 2009).
Didaerah fisura lateralis, bagian kedua a. serebri media akan bercabang menjadi devisi superior dan inferior, devisi superior akan memberikan suplai ke lobus frontalis dan lobus parietal, sedangkan devisi inferior akan mensuplai ke lobus temporalis dan pada akhir dari arteri serebri media atau arteri–arteri perforantes medularis akan dipercabangkan dipermukaan hemisfer serebri yang akan memvaskularisasi substansia alba (Gofir, 2009).
Arteri serebri media terbagi atas 4 segmen yaitu :
1. M1 dari asal ke bifurkasio yaitu arteri – arteri penetrating lentrikulostriata medialis, lateralis, arteri temporal anterior, arteri temporal polar dan arteri uncal
2. M2 dari bifurkasio ke percabangan korteks 3. M3 percabangan operkular
4. M4 penggabungan cabang – cabang fissura sylvian pada permukaan hemisfer lateral dari hemisfer serebri
Middle cerebral artery mensuplai sebagian besar permukaan lateral hemisfer yaitu bagian superior lobus parietalis dan bagian inferior lobus temporalis dan lobus oksipitalis, sebagai tambahan juga mensuplai kapsula interna dan basal ganglia (Adam and victor’s,2009).
Karakteristik klinis yang didapati pada infark didaerah arteri serebri media meliputi : hemiplegia kontralateral, hemianestesi dan hemianopsia
homonim, deviasi kepala dan mata ke arah lesi, afasia global (Adam and Victor’s,2005).
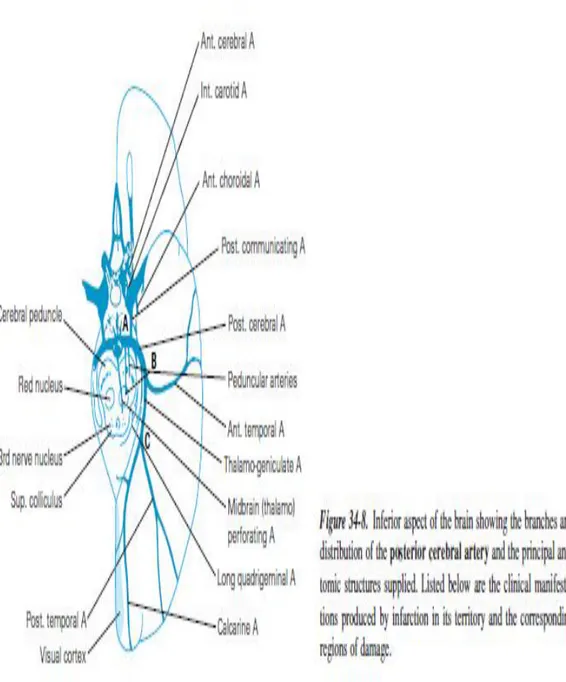
II.2.1.3. Arteri Serebri Posterior
Arteri serebri posterior merupakan cabang akhir dari a.basilaris. Bagian proksimal arteri serebri posterior atau bagian prekomunikan (sebelum a. Communicans posterior) akan bercabang menjadi a.Mesensepali paramedian dan a.Thalamik-sub talamik yang akan memvaskularisasikan thalamus. Setelah a. kommunikan posterior, a. serebri posterior akan mempercabangkan a. Thalamogenikulatum dan a. koroid posterior, yang mana akan memvaskularisasikan talamus, arteri serebri posterior ini setelah berjalan kebelakang didaerah tentorium serebelli akan bercabang menjadi devisi anterior yang memvaskularisasi bagian medial lobus temporalis dan devisi posterior yang memvaskularisasi fissura kalkarina dan daerah parieto-ocipitalis) pada gambar 4.
Posterior cerebral artery adalah cabang terminal arteri basilaris dan mensuplai lobus oksipitalis, dan lobus temporalis poteromedial.
Posterior cerebral arteri dibagi atas 4 segmen :
1. P1 dari akhir arteri basilaris ke artery communicating posterior dalam interpeduncularis sisterna.
2. P2 berawal dari artery communicating posterior dibagi atas dua segmen yaitu anterior dan posterior.
3. P3 segmen quardri terminal P1 4. P4 segmen korteks
Segmen P1 dikenal sebagai percabangan interpeduncularis yang berasal dari bifurkasio basilaris yang memperdarahi red nukleus, substansia nigra bilateral, pedunkulus serebri media, saraf okulomotorius dan troklearis, substansia retikular diatas brainstem, fasikulus longitudinal medial dan lemniskus medialis. Pada segmen P2 dikenal sebagai percabangan talamo perforata memperdarahi talamus bagian inferior, medial, dan anterior. Percabangan medialnya memperdarahi pedunkulus serebral, lateral tegmentum, korpora quadrigemina dan glandula pinealis. Bagian percabangan terminalnya memperdarahi lobus temporal dan lobus oksipitalis medial (Adam and Victor’s, 2009).
Karakteristik klinis yang bisa didapati pada infark didaerah arteri serebri posterior meliputi : sindrom Weber, sindroma beneikta, dan sindroma
Claude, gangguan pergerakan ekstrapiramidalis.(Adam and Victor’s,2009)
Gambar 3: Territori Middle Cerebral Artery
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
Gambar 4: Territori posterior Cerebral Artery
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
Dikutip dari :Ropper, AH, and Brown, R.H.2009. Adam and Victor’s. Principles of Neurology 8thed. McGraw – Hill.New York
Dikutip dari :Atri A, Miligan T, Maas MB, Safdies JE.Stroke Iskemik :
Pathofisiology,and Principles of Location. Journal Neurology.2009;13:1-16.
II.2.2. Brainstem
Karakteristik klinis yang didapati pada stroke didaerah brainstem adalah hemiparese, disartria, ataksia, diplopia, disfagia, ataksia. Banyak dari gangguan ini diklasifikasikan beberapa sindroma seperti sindroma Wallenberg (Adam and Victor’s,2009).
II.2.3. Serebellum
Serebelli disuplai oleh pembuluh darah arteri yaitu arteri serebelli superior yaitu percabangan dari bagian distal arteri basilaris, arteri serebelli inferior anterior yaitu percabangan proksimal arteri basilaris, arteri serebelli inferior posterior yaitu percabangan distal arteri vertebralis. Karakteristik klinis pasien dengan infark di serebelli terdiri dari penurunan kesadaran sampai koma, vertigo, ataksia, disartria, disfagia, dan inkoordinasi (Adam and Victor’s,2009).
II.3.1. Definisi
Disfagia didefinisikan adalah suatu kesulitan menelan, makanan tertahan di mulut, batuk setelah menelan dan merupakan komplikasi stroke yang sering. Disfagia yang dijumpai pada pasien stroke dihubungkan dengan meningkatnya angka morbiditas dan mortalitas seperti malnutrisi, dehidrasi dan infeksi paru (Steinhagen V dkk, 2008).
II.3.2. Epidemiologi
Insidensi tahunan: 5-11 kasus per 1.000 orang dewasa; 15,0% -45% perlu di rawat dirumah sakit (1-4 kasus), dan 5,0%-10% diobati di ICU. Insidensi paling tinggi pada pasien yang sangat muda dan usia lanjut. Mortalitas 5,0% -12% pada pasien yang dirawat di rumah sakit; 25,0% - 50% pada pasien ICU (Jeremy, 2007). Di United States, insidensi untuk penyakit ini mencapai 12 kasus tiap 1.000 orang dewasa. Kematian untuk pasien rawat jalan kurang dari 1,0%, tetapi kematian pada pasien yang dirawat di rumah sakit cukup tinggi yaitu sekitar 14,0% (Alberta Medical Association, 2002). Di negara berkembang sekitar 10,0%-20,0% pasien yang memerlukan perawatan di rumah sakit dan angka kematian diantara pasien tersebut lebih tinggi, yaitu sekitar 30,0%-40,0% (Sajinadiyasa, 2011).
II.3.3. Fisiologi proses menelan
Keberhasilan dalam proses menelan membutuhkan proses dan dinamik yang kompleks, yang melibatkan 5 pasang saraf dan 26 pasang otot-otot yang mengkordinasi dalam proses menelan. Kontrol menelan adalah multi dimensional, terdiri dari tiga level yakni: pada level pertama adalah
brainstem merupakan pusat generator untuk kontrol menelan, pada level kedua adalah kontrol struktur dari subcortikal yaitu basal ganglia, hipotalamus, amygdala, dan mid brain, pada level ketiga adalah kontrol pusat menelan di kortikal suprabulbar.
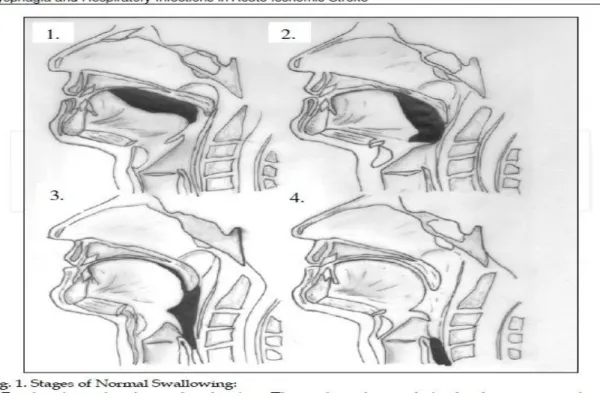
Tahapan menelan secara normal terbagi atas 4 fase yaitu: 1.Fase persiapan oral
Untuk mengetahui petunjuk makanan, menelan, lingkungan, visual dan penciuman. Saat makanan masuk ke mulut, bibir dan lidah dapat merasakan dan rasa makanan tersebut di transmisikan ke brainstem.
2.Fase oral
Makanan yang dikunyah bersatu dengan air liur bergerak pada rahang berkordinasi dengan pergerakan lidah dan pipi dan palatum, tulang hyoid, makanan disiapkan bentuk yang dapat dimasukan dengan mudah untuk proses menelan, lidah berfungsi mendorong makanan ke faring. Kesulitan atau kelemahan pada fase oral dapat terjadi akibat kelemahan otot atau gangguan saraf, gangguan pada fase oral ini bisa juga disebabkan penyakit gigi, penggunaan gigi palsu yang kurang tepat, gigi molar yang sudah copot, dan bisa juga disebabkan kelemahan lidah atau rahang, yang berkontribusi terhadap gangguan pada fase oral.
3.Fase faringeal
Faring terdiri dari nasofaring dan orofaring. Fase ini mempunyai dua tujuan yakni berfungsi sebagai penghantar udara dan membawa makanan atau
cairan dari mulut ke oseofagus. Faring terdiri dari otot otot konstriktor faring terdiri bagian superior, medial, dan anterior. Otot menelan faring didukung oleh nervus trigeminalis (v), nervus fasialis (VII), nervus glossofaringeal (IX), nervus vagus (X), nervus accesorius (XI), nervus hypoglosus (XII)
4.Fase esofagal
Setelah makanan memasuki oseofagus, peristaltik usus akan bergerak menurunkan makanan ke dalam perut yang melalui spingter bawah esofagus.(Langdon C,2010)
Gambar 5: Tahapan Menelan
Dikutip dari : Langdon C. Dysphagia and infection respiratory in acute ischemic stroke. 2012. Sir Charles Gairdner Hospital and Curtin University of Technology Australia. Available from www.intechopen .com.
Stroke dapat menyebabkan injury pada otak yang berpengaruh terhadap fungsi menelan, juga ada kerusakan pada saraf kranialis atau terdapat gangguan pada interkoneksi jaringan neural pada regulasi proses menelan. Pada pasien stroke dengan penurunan kesadaran berarti tidak mampu untuk menjaga jalan napas dengan baik (Langdon C, 2012)
II.3.4.1.Lesi pada Kortek
Gambaran anatomi menelan ditunjukan dengan pemeriksaan fMRI yang melibatkan gyrus presentral dan poscentral, cyngulasi gyrus bagian anterior dan insula. Stroke yang melibatkan pusat menelan yang dominan maka disfagia jelas akan tampak, stroke di daerah kortek berpengaruh terhadap pergerakan dari fungsi menelan. Pada stroke dengan lesi yang luas akan melibatkan traktus di otak, penetrasi di daerah kapsula interna, disfagia lebih tampak signifikan pada TACI (Langdon C, 2012).
Stroke dengan lesi pada kortek yang unilateral berpengaruh terhadap disfagia yang bersifat transient atau sementara dimana perbaikan terjadi dengan cepat dapat menelan makanan kembali dengan normal. Pada pasien stroke dengan gangguan pada kortek bilateral mempunyai gangguan menelan yang lebih berat dan disfagia akan lebih lama terjadi. Stroke pada daerah kortek dapat menggambarkan disfagia dan beberapa hal dibawah berikut :
1. Kelemahan wajah
2. Kesulitan mengeluarkan/sekresi air liur 3. Disartria
4. Disfasia 5. Disfonia
6.Gangguan kesadaran.
II.3.4.2. Lesi pada Brainstem
Pada daerah brainstem terdapat motor nuclei yang berespon sebagai Central Pattern Generators (CPG) dari menelan, motor nuclei yang terlibat didalam menelan adalah hypoglossal motor nukleus, dan nukleus ambygus, bagian ini merupakan terdiri dari motor neuron yang menginervasi otot-otot instrinsik dan ekstrinsik lidah seperti genioglossus, genihyoid, styloglossus dan hyoglosus, dan faring, laring dan esofagus (Langdon C,2012).
Area yang terlibat dengan fungsi menelan pada brainstem adalah :
1. Dorsal medula (Nukleusi Traktus Solitarius/NTS), dan sepanjang formasio retikularis
2. Venterolateral medula, hanya bagian superior dari nukleus ambigus.
Secara anatomi, neuron untuk menelan berada pada lokasi yang sama dengan neuron Central Pattern Generators yang melibatkan respirasi dan regulasi kardiovaskular, kedua neuron untuk respirasi dan menelan dengan interneurons yang sama, dengan demikian dapat dijelaskan adanya hubungan yang erat antara respirasi dengan menelan, sehingga pada pasien stroke didaerah brainstem sangat erat dengan terjadi aspirasi dan disfagia (Langdon C ,2010).
Karakteristik stroke pada brainstem dapat dilihat gambaran klinis sebagai berikut :
1. Disartria
3. Gangguan pengelihatan atau defisit visiospatial yang melibatkan bagian occipital.
Sering dijumpai pasien dengan stroke vertebrobasilar akan melibatkan gangguan kesadaran, hemiparesis, pupil yang tidak normal, dan ada tanda okulomotor, dan manisfestasi dari bulbar seperti kelemahan pada wajah, disfonia, disartria, dan disfagia dapat terjadi pada 40 % pasien (Langdon C,2012).
II.4 Pneumonia
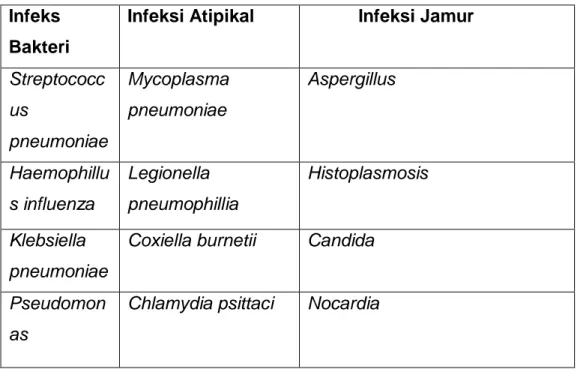
Pneumonia dapat disebabkan oleh berbagai macam mikroorganisme yaitu bakteri, virus, jamur, dan protozoa. Tabel 2.1 memuat daftar mikroorganisme dan masalah patologis yang menyebabkan pneumonia (Jeremy, 2007).
Tabel 5. Daftar Mikroorganisme yang Menyebabkan Pneumonia Infeks
Bakteri
Infeksi Atipikal Infeksi Jamur
Streptococc us pneumoniae Mycoplasma pneumoniae Aspergillus Haemophillu s influenza Legionella pneumophillia Histoplasmosis Klebsiella pneumoniae
Coxiella burnetii Candida
Pseudomon as
aeruginosa
Gram-negatif (E. Coli) Infeksi
Virus
Infeksi Protozoa Penyebab Lain
Influenza Pneumocytis carinii Aspirasi
Coxsackie Toksoplasmosis Pneumonia lipoid Adenovirus Amebiasis Bronkiektasis
Sinsitial respiratori Fibrosis kistik
Dikutip dari Jeremy, P.T. 2007. At Glance Sistem Respirasi. Edisi Kedua.Jakarta: Erlangga Medical Series. Hal. 76-7.
II.4.1. Patogenesis
Dalam keadaan sehat, pada paru tidak akan terjadi pertumbuhan mikroorganisme, keadaan ini disebabkan oleh adanya mekanisme pertahanan paru. Bakteri ada di paru merupakan akibat ketidakseimbangan antara daya tahan tubuh, mikroorganisme dan lingkungan, sehingga mikroorganisme dapat berkembang biak dan berakibat timbulnya sakit (Supandi, 1992)
Masuknya mikroorganisme ke saluran napas dan paru dapat melalui berbagai cara:
a. Inhalasi langsung dari udara
b. Aspirasi dari bahan-bahan yang ada di nasofaring dan orofaring c. Perluasan langsung dari tempat-tempat lain
d. Penyebaran secara hematogen (Supandi, 1992).
Diketahui beberapa faktor yang mempengaruhi terjadinya pneumonia yaitu (Supandi, 1992)
Paru berusaha untuk mengeluarkan berbagai mikroorganisme yang terhirup seperti partikel debu dan bahan-bahan lainnya yang terkumpul di dalam paru. Beberapa bentuk mekanisme ini antara lain bentuk anatomis saluran napas, refleks batuk, sistem mukosilier, juga sistem fagositosis yang dilakukan oleh sel-sel tertentu dengan memakan partikel-partikel yang mencapai permukaan alveoli. Bila fungsi ini berjalan baik, maka bahan infeksi yang bersifat infeksius dapat dikeluarkan dari saluran pernapasan, sehingga pada orang sehat tidak akan terjadi infeksi serius. Infeksi saluran napas berulang terjadi akibat berbagai komponen sistem pertahanan paru yang tidak bekerja dengan baik (Perhimpunan Dokter Paru Indonesia, 2003).
b. Kolonisasi bakteri di saluran pernapasan
Di dalam saluran napas atau cukup banyak bakteri. Bila jumlah mereka semakin meningkat dan mencapai suatu konsentrasi yang cukup, kuman ini kemudian masuk ke saluran napas bawah dan paru, dan akibat kegagalan mekanisme pembersihan saluran napas, keadaan ini bermanifestasi sebagai penyakit. Mikroorganisme yang tidak menempel pada permukaan mukosa saluran napas akan ikut dengan sekresi saluran napas dan terbawa bersama mekanisme pembersihan, sehingga tidak terjadi kolonisasi (Perhimpunan Dokter Paru Indonesia, 2003)
c. Pembersihan saluran napas terhadap bahan infeksius
Saluran napas bawah dan paru berulang kali dimasuki oleh berbagai mikroorganisme dari saluran napas atas, akan tetapi tidak menimbulkan sakit, ini menunjukkan adanya suatu mekanisme pertahanan paru yang efisien sehingga dapat menyapu bersih mikroorganisme sebelum mereka
bermultiplikasi dan menimbulkan penyakit. Pertahanan paru terhadap bahan-bahan berbahaya dan infeksius berupa refleks batuk, penyempitan saluran napas, juga dibantu oleh respon imunitas humoral. (Perhimpunan Dokter Paru Indonesia,2003)
II.4.2 Klasifikasi
1. Berdasarkan klinis dan epidemiologis :
a. Pneumonia komuniti (community-acquired pneumonia)
b. Pneumonia nosokomial (hospital-acqiured pneumonia / nosocomial pneumonia)
c. Pneumonia aspirasi
d. Pneumonia pada penderita Immunocompromis (PDPI, 2003) 2. Berdasarkan bakteri penyebab
a. Pneumonia bakterial / tipikal
Dapat terjadi pada semua usia. Beberapa bakteri mempunyai tendensi menyerang sesorang yang peka, misalnya Klebsiella pada penderita alkoholik, Staphyllococcus pada penderita pasca infeksi influenza.
b. Pneumonia atipikal,
Disebabkan Mycoplasma, Legionella dan Chlamydia c. Pneumonia virus
d. Pneumonia jamur Sering merupakan infeksi sekunder. Predileksi terutama pada penderita dengan daya tahan lemah (immunocompromised) (Perhimpunan Dokter Paru Indonesia, 2003).
3. Berdasarkan predileksi infeksi a. Pneumonia lobaris.
Sering pada pneumania bakterial, jarang pada bayi dan orang tua. Pneumonia yang terjadi pada satu lobus atau segmen kemungkinan sekunder disebabkan oleh obstruksi bronkus misalnya : pada aspirasi benda asing atau proses keganasan
b. Bronkopneumonia.
Ditandai dengan bercak-bercak infiltrat pada lapangan paru. Dapat disebabkan oleh bakteria maupun virus. Sering pada bayi dan orang tua. Jarang dihubungkan dengan obstruksi bronkus
c. Pneumonia interstisial (Perhimpunan Dokter Paru Indonesia, 2003).
II.4.3. Faktor Resiko
Faktor-faktor risiko yang berhubungan dengan peningkatan risiko pneumonia antara lain usia > 65 tahun; dan usia < 5 tahun, penyakit kronik (misalnya ginjal, dan paru), diabetes mellitus, imunosupresi (misalnya obat-obatan, HIV), ketergantungan alkohol, aspirasi, penyakit virus yang baru terjadi (misalnya influenza), malnutrisi, pasca operasi, lingkungan, pekerjaan (Jeremy, 2007; Misnadirly, 2008).
II.4.4. Diagnosis
II.4.4.1 Gambaran klinis a. Anamnesis
Gambaran klinik biasanya ditandai dengan demam, menggigil, suhu tubuh meningkat dapat melebihi 40ºC, batuk dengan dahak mukoid atau
purulen kadang-kadang disertai darah, sesak napas dan nyeri dada (Perhimpunan Dokter Paru Indonesia, 2003)
b. Pemeriksaan fisik
Temuan pemeriksaan fisis dada tergantung dari luas lesi di paru. Pada inspeksi dapat terlihat bagian yang sakit tertinggal waktu bernapas, pasa palpasi fremitus dapat mengeras, pada perkusi redup, pada auskultasi terdengar suara napas bronkovesikuler sampai bronkial yang mungkin disertai ronki basah halus, yang kemudian menjadi ronki basah kasar pada stadium resolusi (Perhimpunan Dokter Paru Indonesia, 2003).
II.4.4.2. Pemeriksaan penunjang a. Gambaran radiologis
Foto toraks (PA/lateral) merupakan pemeriksaan penunjang utama untuk menegakkan diagnosis. Gambaran radiologis dapat berupa infiltrat sampai konsolidasi dengan " air broncogram", penyebab bronkogenik dan interstisial serta gambaran kaviti. Foto toraks saja tidak dapat secara khas menentukan penyebab pneumonia, hanya merupakan petunjuk ke arah diagnosis etiologi, misalnya gambaran pneumonia lobaris tersering disebabkan oleh Steptococcus pneumoniae, Pseudomonas aeruginosa sering memperlihatkan infiltrat bilateral atau gambaran bronkopneumonia sedangkan Klebsiela pneumonia sering menunjukkan konsolidasi yang terjadi pada lobus atas kanan meskipun dapat mengenai beberapa lobus (Perhimpunan Dokter Paru Indonesia, 2003)
b. Pemeriksaan laboratorium
Pada pemeriksaan laboratorium terdapat peningkatan jumlah leukosit, biasanya lebih dari 10.000/ul kadang-kadang mencapai 30.000/ul, dan pada
hitungan jenis leukosit terdapat pergeseran ke kiri serta terjadi peningkatan LED. Untuk menentukan diagnosis etiologi diperlukan pemeriksaan dahak, kultur darah dan serologi. Kultur darah dapat positif pada 20,0% - 25% penderita yang tidak diobati. Analisis gas darah menunjukkan hipoksemia dan hikarbia, pada stadium lanjut dapat terjadi asidosis respiratorik (Perhimpunan Dokter Paru Indonesia, 2003)
II.4.5. Pneumonia Pada Stroke
Pneumonia merupakan salah satu komplikasi medis yang paling sering pada penderita stroke dan sebagai penyebab demam yang paling sering dalam 48 jam setelah seragan stroke. Pneumonia akan meningkatkan resiko kematian tiga kali lipat pada penderita stroke (Kumar S,2010 ).
Kebanyakan pneumonia tersebut disebabkan sebagai akibat aspirasi yaitu terinhalasinya kolonisasi bakteri yang ada di faring ataupun gingival ( Kumar S, 2010 ).
Pneumonia yang terjadi juga dapat merupakan hospital acquired/ nasocomial pneumonia yaitu inflamasi dari parenkim paru yang disebabkan agen infeksius dan tidak muncul pada saat masuk rumah sakit, dimana keadaan tersebut didapat lebih dari 48 jam setelah masuk rumah sakit ( Rotstein C, dkk, 2008 ). Bakteri penyebab tersering dari pneumonia aspirasi pada orang dewasa meliputi:
- Enterobacteriaceae - S. Aureus
- S. Pneumoniae
Pencegahan dan deteksi pneumonia pada penderita stroke akut dapat dilakukan sebagai berikut :
- Pneumonia akibat disfagia atau gangguan refleks menelan, erat hubungannya dengan aspirasi pneumonia, oleh karena itu maka tes refleks batuk perlu dilakukan untuk mengidentifikasi resiko pneumonia.
- Pemberian pipa nasogastrik segera (dalam 48 jam) diajurkan pada pasien gangguan menelan
- Pencegahan aspirasi dapat dilakukan dengan : Elevasi kepala 30 - 45º
Menghindari sedasi berlebihan
Mempertahankan tekanan cuff endotrakeal yang tepat pada pasien dengan intubasi dan trakeostomi
Memonitor volume residual lambung selama pemberian makanan secara enteral.
Menghindari pipa nasogastrik yang lama
Seleksi diit yang tepat pada pasien dengan disfagia Mengaspirasi sekret subglotis secara teratur
Rehabilitasi fungsi menelan (PERDOSSI, 2011).
Penatalaksanaan pneumonia pada penderita stroke meliputi : - Pemberian antibiotik sesuai indikasi, antara lain :
Tanpa komorbiditas : Macrolide (azitromisin, klaritromisin atau eritromisin) atau dosisiklin.
Disertai penyakit lain seperti diabetes mellitus, alkoholisme, keganasan, penyakit jantung serta imunosupresi : fluorokuinolon (moksifloksasin,
gemifloksasin atau levofloksasin) atau beta-laktam dengan macrolide. Alternatif lainnya ceftriakson dan dosisiklin sebagai pengganti macrolide. - Fisioterapi (chest therapy) dengan spirometri, inhalasi ritmik dan menepuk –
nepuk dada (PERDOSSI, 2011 ).
II.4.5.1. Faktor Yang Mempengaruhi Pneumonia Pada Penderita Stroke. Chumber, dkk, 2010 melakukan penelitian dan menghasilkan tiga level sistem skor untuk memprediksi terjadinya pneumonia pada stroke akut. Faktor–faktor yang dapat memprediksi terjadinya pneumonia pada penelitiannya meliputi adanya riwayat menderita pneumonia (nilai 4), disfagia (nilai 4), nilai NIHSS yang tinggi pada saat masuk (NHISS ≥ 2 nilai 3), penurunan kesadaran (nilai 3) dan usia lebih dari 70 tahun (nilai 2). Kemudian membagi menjadi 3 level, yaitu : nilai 0 memiliki resiko rendah terjadinya pneumonia pada fase akut (2,1%), nilai 1-3 memilki resiko sedang (4,2%) dan nilai ≥ 3 resiko tinggi (22,9%) (Chumbler HC, dkk, 2010)
Penelitian Sellars, dkk, 2007 menghasilkan bahwa faktor – faktor berikut : usia > 65 tahun, disartria atau tidak dapat berbicara karena afasia, skor modified Rankin Scale ≥ 4, skor Abbreviated Mental Test <8 dan ketidak mampuan melakukan tes menelan air, jika ditemukan 2 atau lebih akan mendapatkan pneumonia dengan sensitifitas 90,9% dan spesifisitas 75,6% (Sellars, dkk, 2007)
Penelitian Martino, dkk, 2005 menyatakan bahwa disfagia juga merupakan prediktor dari terjadinya pneumonia pada penderita stroke, dimana penderita yang disfagia sangat rentan terjadinya aspirasi, sehingga resiko terjadinya pneumonia semakin besar (Martino, dkk, 2005)
II.5. Screening Test Untuk Disfagia
Disfagia sering terjadi pada penderita stroke, yang akan meningkatkan resiko aspirasi dan pneumonia. Screening menelan merupakan langkah awal untuk mengidentifikasi resiko disfagia dan aspirasi. Deteksi awal dari disfagia memungkinkan tindakan yang segera dalam penatalaksanaan, sehingga menurunkan morbiditas, masa rawatan dan biaya perawatan pasien (Daniels SK, 2012 )
Tes menelan air sebaiknya digunakan sebagai screening resiko terjadinya aspirasi pada penderita stroke. Cara melakukannya sebagai berikut :
- Penderita stroke yang akan dilakukan tes screening menelan harus bisa duduk tegak dan sadar setidaknya selama 15 menit. Jika tidak maka tes tidak dapat dilakukan dan penderita tidak diperbolehkan makan / minum dari mulut. - Periksa apakah rongga mulut penderita bersih atau tidak. Jika kotor, maka
segera bersihkan.
- Dudukkan penderita dan berikan satu sendok air sebanyak 3 kali. Letakkan jari di garis tengah dibawah laring dan rasakan saat penderita menelan. Kemudian perhatikan apakah ada tanda – tanda ketidak mampuan menelan, batuk, tersedak atau perubahan kualitas suara ( suruh penderita menyebut “aah” ). Jika ada tanda – tanda tersebut maka penderita tidak diperbolehkan makan / minum dari mulut.
- Selanjutnya penderita disuruh minum segelas air dan diamati tanda – tanda seperti sebelumnya. Jika ada tanda – tanda tersebut maka penderita tidak diperbolehkan makan /minum dari mulut.
- Jika hal tersebut dapat dilakukan penderita stroke maka makanan / minuman dapat diberikan melalui mulut (Daniels SK, 2012).`
I.6 Kerangka Teori