PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
UAP/NSTEMI ICD X 120.0 1. Pengertian
(definisi) tanpa elevasi ST (non ST elevation myocardial infaction = NSTEMI) diketahuiAngina pektoris tak stabil (Unstable angina = UA) dan infark miokard akut merupakan suatu kesinambungan dengan kemiripan patofisiologi dan gambaran klinis sehingga pada prinsipnya penatalaksanaan keduanya tidak berbeda. Diagnosis NSTEMI ditegakkan jika pasien dengan manifestasi klinis UA menunjukkan bukti adanya nekrosis miokard berupa peningkatan biomarker jantung
Gejala yang paling sering dikeluhkan adalah nyeri dada, yang menjadi salah satu gejala yang sering didapatkan pada pasien.
2. Klasifikasi CCS Functional Classification of Angina :
Kelas I - Angina hanya selama aktivitas fisik yang berat atau berkepanjangan Kelas II - pembatasan aktivitas sedikit, angina hanya selama aktivitas fisik
yang kuat
Kelas III - Gejala dengan kegiatan hidup sehari-hari, yaitu keterbatasan moderat
Kelas IV - Ketidakmampuan untuk melakukan aktivitas apapun tanpa angina atau angina saat istirahat
Algoritme evaluasi dan management ACS
Gejala didapatkan rasa tidak enak di dada yang tidak selalu sebagai rasa sakit, tetapi dapat pula sebagai rasa penuh di dada, tertekan, nyeri, tercekik atau rasa terbakar. Rasa tersebut dapat terjadi pada leher, tenggorokan, daerah antara tulang skapula, daerah rahang ataupun lengan. Sewaktu angina terjadi, penderita dapat sesak napas atau rasa Iemah yang menghilang setelah angina hilang. Dapat pula terjadi palpitasi, berkeringat dingin, pusing ataupun hampir pingsan.
Pemeriksaan fisikSewaktu angina dapat tidak menunjukkan kelainan. Pada auskultasi dapat terdengar derap atrial atau ventrikel dan murmur sistolik di daerah apeks. Frekuensi denyut jantung dapat menurun, menetap atau meningkat pada waktu serangan angina.
EKGdisertai inversi gelornbang T, elevasi segmen ST, hambatan cabang ikatan His dan tanpa perubahan segmen ST dan gelombang T.
EnzimTroponin, CK NAC, CK-MB. Kadar enzim dapat normal atau meningkat tetapi tidak melebihi nilai 50% di atas normal.
4. Tatalaksana 1. Anti ischaemik agent Beta bioker (I-B)
Golongan nitrat oral maupun intravena (I-C) CCB (I-B)
Nifedipin dan golongan dihidropiridin (III-B)
2. Anti koagulan(UFH,LMVVH, Fondaparinux, Bivalirudin (I,A) Pada pasien iskemik dengan risiko perdarahan (I,B)
Pada strategi invasif dini UFH (1,0), enoxaparin (IIa,B) atau bivalirudin (I, B)
Pada situasi non-urgent : Fondaparinux (I, A), Enoxaparin (IIa, B), LMWH (IIa,B)
Pada prosedur PCI : UFH (I, C), enoxaparin (IIa,B), Bivalirudin (I,B), tambahan UFF-1 50-100 iu/kg bolus diberikan pada penggunaan fondaparinux (11a,C)
3. Anti-platelet agents
Aspirin loading inisial 160-325 mg (I,A) dan pemeliharaan 75-100 mg (I,A) Clopidogrel loading inisial 300 mg (I,A) dan penggunaan minimal 12 bulan
berikutnya (I,A)
Pasien kontraindikasi aspirin, berikan clopidogrel (1,B) Pasien PCI, loading dose 600 mg clopidogrel (lla,B)
Pasien CABG yg mendapat terapi clopidogrel, dilakukan penundaan operasi selama 5 hari (11a,C)
4. GP Ilb/Illa Inhibitors (11a,A)
Pasien yang mendapat terapi inisial eptifibaatide dan tirofiban yang akan dilakukan corangiografi harus mendapat terapi pemeliharaan dengan obat yang sama selama dan setelah PCI (IIa,B)
GP IIb/IIIA Inhibitors harus dikombinasikan dengan antikoagulan (I,A) Bivalirudin bisa sebagai alternatif GP IIb/IIIA inhibitors plus UFH/LMWH
(IIa,B) 5. Revaskularisasi
Urgent coronary angiografi pada pasien dengan gagal jantung, aritmia dan ketidakstabilan hemodinamik (I,C)
Early (<72 jam) con angiografi dilkuti dengan revaskularisasi (PCI atau CABG)pada pasien dengan risiko tinggi (I,A)
Evaluasi invasif secara rutin tanpa risiko tinggi (I, C) PCI pada lesi yang tidak signifikan (III, C)
6. Edukasi Menjelaskan faktor risiko terjadinya angina dan menyarankan untuk melakukan modifikasi gaya hidup
1. Dapat Diubah (dimodifikasi) a. Diet (hiperlipidemia) b. Rokok
c. Hipertensi d. Stress e. Obesitas f. Kurang aktifitas g. Diabetes Mellitus
h. Pemakaian kontrasepsi oral 2. Tidak dapat diubah
a. Usia
b. Jenis Kelamin c. Ras
d. Herediter
FAKTOR PENCETUS SERANGAN
Faktor pencetus yang dapat menimbulkan serangan : 1. Emosi
2. Stress
3. Kerja fisik terlalu berat
4. Hawa terlalu panas dan lembab 5. Terlalu kenyang
6. Banyak merokok 7. Komplikasi Infark miokard akut
Cardiac arrest Aritmia
8. Prognosis Tergantung penyebab, beratnya gejala, dan respon terapi 9. Penatalaksanaan
pada kondisi tertentu
1. Wanita
Wanita dengan UA/NSTEMI diterapi sama dengan pasien laki-laki. Pasien harus mendapat ASA dan diindikasikan untuk test invasif dan non invasif (1,8)
2. Diabetes Mellitus
Pasien diabetes melitus memiliki risiko tinggi terjadinya ACS, harus dilakukan pemeriksaan screening awal (I,A)
Stres tes dan angiografi (I,C)
CABG untuk pasien dengan penyakit multivessel (I,C) PCI untuk pasien dengan penyakit pada 1-vessel (II,B) Abciximab pada pasien dengan stent coronary (II,B) 3. Post CABG
Angiografi (I, B)
CABG ulang untuk SVG stenosis (II, C) Stress test (II, C)
4. Pasien tua
Observasi ketat pada penggunaan obat dan tindakan intervensi (I,B)
10. Kepustakaan ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation 2013
ACC/AHA Guidelines for the Management of Patients With Unstable Angina and Non-ST-Segment Elevation Myocardial Infarction 2012
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG HENTI JANTUNG (CARDIAC ARREST)
Kode : ICD. 146.8 1. Pengertian
(definisi) dan Etiologi
Henti jantung (cardiac arrest) adalah hilangnya fungsi jantung secara mendadak untuk mempertahankan sirkulasi normal darah untuk memberi kebutuhan oksigen ke otak dan organ vital Iainnya akibat kegagalan jantung untuk berkontraksi secara efektif. Hilangnya fungsi jantung secara tiba-tiba dan mendadak, bisa terjadi pada seseorang yang memang didiagnosa dengan penyakit jantung ataupun tidak. Waktu kejadiannya tidak bisa diperkirakan, terjadi dengan sangat cepat begitu gejala dan tanda tarnpak. Diakibatkan oleh gangguan irama sebagai berikut irama shockable dan tidak shockable. Irama shockable: Ventrikel takikardi (VT), Ventrikel fibrilasi (VF), sedangkan irama tidak shockable : Pulseles Electrical Activity (PEA) dan asistol.
Menurut American Heart Association (2010), seseorang dikatakan mempunyai risiko tinggi untuk terkena cardiac arrest dengan kondisi:
a.
Adanya jejas di jantung karena serangan jantung terdahulu atau oleh sebab lain; jantung yang terjejas atau mengalami pembesaran karena sebab tertentu cenderung untuk mengalami aritmia ventrikel yang mengancam jiwa. Enam bulan pertaria setelah seseorang mengalami serangan jantung adalah periode risiko tinggi untuk terjadinya cardiac arrest pada pasien dengan penyakit jantung atherosclerotic.b.
Penebaian otot jantung (cardiornyopathy) karena berbagai sebab (umumnya karena tekanan darah tinggi, kelainan katub jantung) membuat seseorang cenderung untuk terkena cardiac arrest.c.
Seseorang sedang menggunakan obat-obatan untuk: jantung; karena beberapa kondisi tertentu, beberapa obat-obatan untuk jantung (anti aritmia) justru merangsang timbulnya aritmia ventrikel dan berakibat cardiac arrest. Kondisi seperti ini disebut proarrythmic effect. Pemakaian obat-obatan yang bisa mempengaruhi perubahan kadar potasiurn dan magnesium dalam darah (misalnya penggunaan diuretik) juga dapat menvebabkan aritmia yang mengancam jiwa dan cardiac arrest.d.
Kelistrikan yang tidak normal; beberapa kelistrikan jantung yang tidak normal seperti Wolff-ParkinsonWhite-Syndrome dan sindroma gelombang QT yang memanjang bisa menyebabkan cardiac arrest pada anak dan dewasa muda.e.
Pembuluh darah yang tidak normal, jarang dijumpai (khususnya di arterikoronari dan aorta) sering menyebabkan kematian mendadak pada dewasa muda. Pelepasan adrenalin ketika berolah raga atau melakukan aktifttas fisik yang berat, bisa menjadi pemicu terjadinya cardiac arrest apabila dijumpai kelainan tadi.
cardiac arrest pada penderita yang sebenarnya tidak mempunyai kelainan pada organ jantung.
2. Anamnesis - Adanya riwayat sakit jantung dan pembuluh darah (kardiovaskular) sebelumnya seperti jantung koroner, kelainan katup, penebalan otot jantung, hipertensi, dll.
- Adanya riwayat pemakaian obat-obatan yang dapat mencetuskan aritmia (antiaritmia) dan obat-obatan yang dapat mengganggu keseimbangan elektiolit seperti diuretik serta penyalahgunaan obat (Narkotika, psikotropika, dan zat adiktif lainnya) dan intoksikasi (keracunan).
- Ketiadaan respon (kolaps) secara mendadak dan dapat terjadi dimana saja. 3. Pemeriksaan Fisik Tanda- tanda cardiac arrest yaitu:
a. Ketiadaan respon; pasien tidak berespon terhadap rangsangan suara, tepukan di pundak ataupun cubitan.
b. Ketiadaan pernafasan normal; tidak terdapat pernafasan normal ketika jalan pernafasan dibuka.
c. Tidak teraba denyut nadi di arteri besar (karotis, femoralis, radians), tekanan darah tidak terukur.
4. Kriteria Diagnosis 1. Gejala klinis
Ketiadaan respon; pasien tidak berespon terhadap rangsangan suara, tepukan di pundak ataupun cubitan. Ketiadaan pemafasan normal; tidak terdapat pernafasan normal ketika jalan pernafasan dibuka.
2. Pemeriksaan fisik :
Tidak teraba denyut nadi di arteri besar (karotis, fernoralis, radialis), tekanan darah tidak terukur, pernafasan berat sampai dengan apnu.
3. Pemeriksaan penunjang
- EKG : Kebanyakan korban henti jantung diakibatkan oleh timbulnya aritmia: fibrilasi ventrikel (VF), takhikardi ventrikel (VT), aktifitas listrik tanpa nadi (PEA), dan asistol.
a) Fibrilasi ventrikel : Merupakan kasus terbanyak yang sering menimbulkan kematian mendadak, pada keadaan ini jantung tidak dapat melakukan fungsi kontraksinya, jantung hanya mampu bergetar saja. Pada kasus ini tindakan yang harus segera dilakukan adalah CPR (cardiopulmonar resusitasi) dan DC shock atau defibrilasi.
b) Takhikardi ventrikel : Mekanisme penyebab terjadinyan takhikardi ventrikel biasanya karena adanya gangguan otomatisasi (pembentukan impuls) ataupun akibat adanya gangguan konduksi. Frekuensi nadi yang cepat akan menyebabkan fase pengisian ventrikel kih akan memendek, akibatnya pengisian darah keventrikei juga berkurang sehingga curah jantung akan menurun. VT dengan keadaan hemodinamik stabil, pemilihan terapi dengan medika mentosa lebih diutamakan. Pada kasus VTdengan gangguan hemodinamik sampai terjadi henti jantung (VT tanpa nadi), pemberian terapi defibrilasi dengan menggunakan DC shock dan CPR adalah pilihan utama. c) Pulseless Electrical Activity (PEA)
Merupakan keadaan dimana aktifitas listrik jantung tidak menghasilkan kontraktilitas atau menghasilkan kontraktilitas tetapi tidak adekuat sehingga tekahan darah tidak dapat diukur dan nadi tidak teraba. Pada
kasus ini CPR adalah tindakan yang harus segera dilakukan. d) Asistole
Keadaan ini ditandai dengan tidak terdapatnya aktifitas listrik pada jantung, dan pada monitor irama yang terbentuk adalah seperti garis lures. Pada kondisi ini tindakan yang hams segera diambil acialah CPR 5. Diagnosis Tidak adanya nadi yang teraba, dengan gambaran EKG dapat berupa VT, VF, PEA
atau asistof (Lihat EKG) 6. Diagnosis Banding 1. Sinkop 2. Aritmia 7. Pemeriksaan Penunjang 1. Saturasi oksigen 2. EKG
3. Laboratorium : elektrolit, analisa gas darah, enzim jantung, toksikologi, dll 4. Rontgent thorax
5. Echocardiografi
8. Terapi Pada penanganan korban cardiac arrest dikenal istilah rantai untuk bertahan hidup (chin of survival); cara untuk menggambarkan penanganan ideal yang harus diberikan ketika ada kejadian cardiac arrest. Jika salah satu dart rangkaian ini terputus, maka kesempatan korban untuk bertahan hidup menjadi berkurang, sebaliknya jika rangkaian ini kuat maka korban mempunyai kesempatan besar untuk bisa bertahan hidup. chin of survival terdiri dari 4 rangkaian: early acces, early CPR, early defibrillator,dan early advance care.
a. Early acces: kemampuan untuk mengenali/mengidentifikasi gejala dan tanda awal serta segera memanggil pertolongan untuk mengaktifasi EMS.
b. Early CPR: CPR akan mensuplai sejumlah minimal darah kejantung dan otak, sampai defibrilator dan petugas yang terlatih tersedia/datang.
c. Early defibrillator pada beberapa korban, pemberian defibrilasi segera ke jantung korban bisa mengembalikan denyut jantung.
d. Early advance care: pemberian terapi IV, obat-obatan, dan ketersediaan peralatan bantuan pernafasan.
Kualitas CPR (cardiopulmonar resusitasi):
- Kekuatan tekanan 2 inchi = 5 cm) dan kecepatan 100x/menit, dan dibiarkan dinding dada mengembang sempuma (recoil)
- Minimal interupsi selama dekompresi (pijat jantung luar) - Hindari ventilasi berlebihan
- Rotasi kompresor/pelaku pijat jantung luar setiap 2 menit - Jika tidak ada bantuan jalan nafas, ratio kompresi ventilasi 30 : 2
- Kuantitas bentuk gelombang kapnografi : bila PETCO2 < 10 mmHg, usahakan meningkatkan kualitas CPR
- Tekanan intra arterial : bila tekanan relaksasi (diastole) <20 mmHg, usahakan untuk meningkatkan kuatitas CPR
Kembalinya sirkulasi spontan : - Nadi dan tekanan darah
- Peningkatan PETCO2 (tipikal) > 40 mmHg
- Gelombang tekanan intra arterial spontan melalui monitoring tekanan intra arterial
Energi shock :
- Bifasik 1 rekomenclasi dari pabrik pembuatan (120-200 J), jika tidak diketahui gunakan dosis maksimum yang ada dosis kedua dan berikutnya harus sama dengan sebelumnya, dan dosis yg lebih tinggi dapat diberikan. - Monofasik : 360 J
Terapi obat :
- EpinefrinIV/RD dosis 1 mg setiap 3-5 menit
- Vasopresin IV/I0 dosis 40 unit dapat menggantikan dosis efineprin pertama atau kedua
- Amiodaron IV/10 : dosis awal 300 mg bolus selanjutnya 150mg bolus - Ikuti dengan pemberian 20m1 flush cairan setiap injeksi epinefrin periferal
atau elevasikan ektremitas tempat lokasi suntikan lebih tinggi dari jantung selama 10-20 dedk agar distribusi obat optimal.
Bantuan Jalan nafas (lntubasi):
- Jalan nafas bantuan supraglotik atau Intubasi endotrakheal
- Bentuk gelombang capnografi untuk konfirmasi dan monitoring penempatan endotracheal tube
- 8-10 pernafasan per menit dengan kompresi tetap dilanjutkan Kondisi Penyebab reversibel cardiac arrest
kondisi EKG/ monitor Pem. Fisik / Riwayat
intervensl Hipovolemia Komplek sempit,
takikardi Vena leher kolapsnlat, riwayat Y9 menyebabkan hipovolemia Infus caftan
Hipoksia HR lambat Sianosis, gas darah, problem jalan nafas
Oksigenisasi, ventilasi, bantuan jalan nafas Hidrogen ion (asidosis) Kompleks QRS dg amplitudo kecil Riwayat diabetes, gagal ginjal, respon Ventilasi, pemberian natrium
bicarbonat selama asidosis berlangsung bicarbonat Hipokalemia Gelombang T fiat, gelombang U, QRS melebar, QT memanjang, wide kompleks takikardi Kehilangan kalium abnormal, pemakaian diuretik KCL, Tambahkan magnesium jika henti jantung Hiperkatemia Gelombang T tinggi dan lancip, gelombang P lebih kecil, QRS melebar, sine-wave PEA Riwayat gagal ginjal, diabetes, dialisis, obat-obatan Kalsium klorida, Natrium bikarbonat, glukosa plus insulin, albuterol Hipotermia J atau gelombang
osbom Riwayat ekspos suhu dingin, suhu tubuh Pemanasan sesuai protokol yg ada Tension pneumothorax Kompleks sempit, slow rate
Nadi tdk teraba dg CPR, trakhea deviasi,distensi vena leher, suara nafas tdk seimbang, kesulitan ventilasi Dekompresi jarum, Tube thorakostomi (Chest tube) Tamponade jantung Kompleks sempit, rapid rate
Nadi tdk teraba dg CPR, distensi vena leher
pericardlos rite sis
Toksin Prolonged QT Bradikardi, pupil dan pemeriksaan neurologi, botol kosong ditempat Intubasi, antidotum spesifik Trombosis paru Kompleks sempit, rapid rate
Nadi tdk teraba dg CPR, distensi vena leher, riwayat tes DVT atau emboli paru (+) Bedah emboiekomi, fibrinolisis Trombosis jantung Gelombng Q, ST changes, T inverted Riwayat, enzim jantung, nadi baigk dengan cpr
SOP SKA
9. Prognosis Kematian otak dan kematian permanen dapat terjadi hanya dalam jangka waktu 8 sampai 10 menit dari seseorang tersebut mengalami henti jantung. Kondisi tersebut dapat dicegah dengan pemberian resusitasi jantung paru dan defibrilasi segera (sebelum melebihi batas maksimai waktu untuk terjadinya kerusakan otak), untuk secepat mungkin mengembalikan fungsi jantung normal. Resusitasi jantung paru dan defibrilasi yang diberikan antara 5 sampai 7 menit dari korban
mengalami henti jantung, akan memberikan kesempatan korban untuk hidup rata-rata sebesar 30% sampai 45 %. Sebuah penelitian menunjukkan bahwa dengan penyediaan defibrillator yang mudah diakses di tempat-tempat umum seperti pelabuhan udara, dalam arti meningkatkan kemampuan untuk bisa memberikan pertolongan (defibrilasi) sesegera mungkin, akan meningkatkan kesempatan hidup rata-rata bagi korban cardiac arrest sebesar 64% (American Heart Assosiacion.2010).
10. Tingkat Evidens - Pemberian sulfas atropin tidak ada evidence yang menguntungkan pada kasus henti jantung menurut AHA (american Heart Association), karena itu AHA tidak merekomendasikan pemakaian sulfas atropin (SA) pada keadaan henti jantung.
11. Tingkat Rekomendasi
12. Penelaah Kritis 1. Prof. Dr. Ali Ghanie, SpPD, K-KV 2. Dr. Erwin Sukandi, SpPD, K-KV 3. Dr. Taufik Indrajaya,SpPD, K-KV 4. Dr. Syamsu Indra, SpPD, K-KV 5. Dr. Ferry Usnizar, SpPD, K-KV 13. Indikator Medis 14. Lama Perawatan
15. Kepustakaan 1. ACLS. American Heart Association. 2011 2. Buku Ajar limu Penyakit Dalam. PAPDI. 2014
Mengetahui / Menyetujui Ka. Departemen Penyakit Dalam
dr. Norman Djamaludin, SpPD, K-HOM NIP.
Palembang, Mei 2015 Ketua. Divisi Kardiologi
Prof. dr. Ali Ghanie, SpPD, K-KV NIP.
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG ANGINA PEKTORIS STABIL
ICD 120.9 Pengertian
(definisi)
Nyeri dada yang terjadi akibat suatu episode akibat ketidakcocokan permintaan / pasokan oksigen miokard yang reversibel, terkait dengan iskemia atau hipoksia yang biasanya diinduksi oleh latihan, emosi atau stres lainnya, tetapi juga dapat terjadi secara spontan.
Terjadi lebih dari 60 hari tanpa adanya perubahan dalam kekerapan, derajat, lamanya, faktor pencetus & cara hilangnya.
Klasifikasi Berdasarkan Canadian Cardiovascular Society Classification, derajat angina pektoris dibagi menjadi :
Kelas I : Aktivitas tidak menyebabkan angina, seperti berjalan dan menaiki tangga
Kelas II : Keterhatasan ringan dari aktifitas, angina yang terjadi saat berjatan, berjalan atau menaiki tangga sesudah makan, pada paparan cuaca dingin, angin atau stres:, emosional, atau beberapa jam setelah bangun tidur. Menaiki 2 anak tangga pada kondisi normal
Kelas III : Ditandai dengan keterbatasan aktifitas diluar rumah. Angina pada saat berjalan satu atau 2 anak tangga pada kondisi normal
Kelas IV : Ketidakmampuan melakukan aktifitas tanpa keluhan tak nyaman pada dadasindroma angina mungkin timbul pada saat istirahat.
Anamnesis suatu nyeri dada yang awalnya berat berangsur-angsur turun kuantitas dan intensitasnya dengan atau tanpa pengobatan, kemudian menetap (misalnya heberapa hari sekali, atau barti timbul pada beban/stress yang tertentu atau lebih berat dari sebelumnya.
Klasifikasi klinis nyeri dada secara tradisional : 1. Angina tipikal : terdapatnya gejala sebagai berikut :
1) Rasa tidak nyaman di dada (substemal) dengan ciri kualitas dan lamanya nyeri 2) Dipengaruhi oleh aktifitas dan stress emosi
3) Berkurang dengan istirahat dan atau dengan pemakaian nitrat dalam beberapa menit.
2. Angina atipikal : ditemukan 2 dari gejala diatas
3. Nyeri dada non angina : tidak ditemukannya atau hanya satu dari gejala diatas. Gejala klinis : suing asimptomatik, jika simptomatik disebabkan oleh:
Angina akibat aktifitas, disebabkan : - Stenosis epikardial
- Disfungsi mikrovaskuler
- Vasokonstriksi pada stenosis dinamik - Kombinasi dari ketiga diatas
Angina saat istirahat, disebabkan : - Vasospasme (fokal atau difus) - Fokal epikardial
- Difus epikardial - Mikrovaskuler
- Kombinasi dari keempat diatas Angina saat istirahat, disebabkan :
- Vasospasme (fokal atau difus) - Fokal epikardial
- Difus epikardial - Mikrovaskuler
- Kombinasi dari keempat diatas Angina Pektoris asimptomatik :
- Karena berkurangnya iskemia dan atau disfungsi ventrikel kiri - Iskemia atau disfungsi ventrikel kiri
Iskemik Kardiomiopati Kriteria
Diagnosis
Pemeriksaan Fisik :
Dapat saja normal, atau tergantung adanya faktor resiko seperti hipertensi, infark jantung atau kelainan katub.
Pada saat serangan dapat dijumpai aritmia, gallop bahkan murmur, split S2 paradoksal, ronkhi basal dikedua paru, yang menghilang lagi pada saat nyeri berhenti. Foto thorak biasanya normal, kecuali pada beberapa keadaan yang mendasari.
Pemeriksaan Penunjang :
Rekomendasi Kelas Level of
evidence Laboratorium :
Troponin
Darah lengkap (Hb, Ht, Wbc, trombosit, Diff. Count)
BSS, BSN, BSPP, TTGO, HbA1C
Kreatinin, CCT
Profil Lipid (kolesterol total, HDL, LDL, trigliserida)
Fungsi tiroid (FT4, TSH, jika indikasi)
Tes fungsi hati (SGOT, SGPT, Bilirubin, pada awal terapi dengan statin)
Kreatin kinase (pada pasien yang diterapi dengan statin dan gejala myopati)
BNP/NT-proBNP (jika ada kecurigaan gagal jantung) I I I I I I I I IIa I A B B B C C C C C C
EKG (resting) EKG (ambulatory) - dengan suspek aritmia
- dengan suspek angina vasospastik Ekokardiografi
USG arteri karotis Rontgen Thorax
- pada atipikal dan suspek penyakit pulmoner - suspek gagal jantung
I IIa IIa I IIa B C C C C C
Algoritme 2. Pemeriksaan Non Invasiv Pasien Suspek Angina Pektoris Stabil & PTP intermediate
Penatalaksanaan :
Rekomendasi Terapi Farmakologi pada Pasien dengan Angina Pektoris Stabil
Indikasi Kelas Level
Pertimbangan umum
Pengobatan medic yang optimal dengan 1 obat untuk menguranai angina/iskemik ditambah dengan obat preventif
I C
Dianjurkan mengedukasi pasien tentang penyakitnya, faktor resiko, dan strategi pengobatan
I C
Diindikasikan untuk me-review respon pasien segera setelah memulai terapi
I C
Angina/lschaemia relief
Direkomendasikan short acting nitrates I B Terapi lini perteama adalah beta bloker dan atau CCB
untuk mengontrol gejala dan heart rate
I A
Terapi lini kedua direkomendasikan untuk pemberian long acting nitrates, ivabradine atau nicorandil atau ranolazine, tergantung dari heart rate, tekanan darah dan toleransi
IIa B
Berdasarkan komorbiditasitoleransi, dianjurkan untuk menggunakan terapi lini kedua, terapi lini pertama hanya untuk pasien tertentu.
IIb B
Pada pasien yang asimptomatik dengan iskemia luas (>10%), disarankan pe mberian beta bloker
I C
Pada pasien dengan angina vasospastik, CCB dan nitrat hams diberikan, dan hindari pemberian beta bloker
IIa C
Untuk Pencegahan
pasien angina pektoris stabil
Clopidogrel diindikasikan hanya untuk alternatif pada intoleransi aspirin
I B
Statin direkomendasikan pada semua pasien angina pektoris stabil
I A
Direkomendasikan untuk penggunaan ACE inhibitor (atau ARB) jika terdapat kondisi lainnya (heart failure, hipertensi, diabetes, dll)
I A
Terapi invasiv pada pasien Angina Pektoris Stabil
Penatalaksanan terhadap penyakit penyerta (diabetes, dislipidemia, dll)
Penatalaksanaan terhadap komplikasi
Edukasi Mengontrol faktor resiko, edukasi pasien dan keluarga Komplikasi Aritmia
Infark miokard
Disfungsi ventrikel
Prognosis Pada umumnya ringan, estimasi mortalitas 1,2 — 2,4%
Kejadian henti jantung 0,6 dan 1,4%
Prognosis buruk pada :
- penurunan fraksi ejeksi dan gagal jantung, - menderita penyakit vaskuler,
- lokasi stenosis koroner yg proksimal,
- iskemia ekstensif, kerusakan kapasitas fungsi, - usia lanjut,
- depresi signifikan - angina berat Kepustakaan ESC Guidelines 2013
Braunwald's Heart Disease: Review And Assessment,Ninth Edition, 2012
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG PENYAKIT JANTUNG HIPERTENSI
ICD 111.0 Pengertian
(Definisi)
Penebalan konsentrik otot jantung (hipertrofikonsentrik) akibat kompensasi jantung menghadapi tekanan darah tinggi ditambah dengan faktor neurohumoral
Klasifikasi Berdasarkan NYHA (New York Heart Association), derajat penyakit jantung hipertensi dibagi menjadi :
Kelas I : Aktivitas fisik tidak terbatas
Kelas II : Aktifitas fisik sedikit terbatas
Kelas III : Aktifitas fisik sangat terbatas
Kelas IV : Sesak saat istirahat. Anamnesis
'
Gejala klinis : sering asimptomatik, jika simptomatik disebabkan oleh:
Peninggian tekanan darah itu sendiri, seperti : - berdebar-debar,
- rasa melayang (dizzy) - impoten.
Penyakit jantung/hipertensi vaskular seperti : - cepat capek,
- sesak napas,
- sakit dada (iskemia miokard atau diseksi aorta), - bengkak kedua kaki atau penit.
Gangguan vaskular lainnya atialah - epistaksis,
- hematuria,
- pandangan kabur karena perdarahan retina, - transient cerebral ischenne.
Penyakit dasar seperti pada hipertensi sekunder :
- polidipsia, poliuria, dan kelemahan otot pada aldosteronisme primer. - Peningkatan berat badan dengan emosi yang labil pada sindrom Cushing. - Feokromositoma dapat muncul dengan keluhan episode sakit kepala, palpitasi,
banyak keringat dan rasa melayang saat berdiri (postural dizzy). Kriteria Diagnosis . Diagnosis Pemeriksaan Fisik
Adanya keadaan khusus seperti: - Cushing
- Feokromasitorna,
- Perkembangan tidak proporsionalnya tubuh atas dibanding bawah yang sering ditemukan pada koartasio aorta.
- Pengukuran tekanan darah ditangan kiri dan kanan saat tidur dan berdiri. - Funduskopi dengan klasifikasi Keith-Wagener-Barker sangat berguna untuk
menilai prognosis.
Palpasi dan auskultasi arteri karotis untuk menilai stenosis atau oklusi.
Pemeriksaan jantung :
- Batas jantung yang melebar - S2 mengeras di katup aorta - Murmur diastolik
- Regurgitasi aorta
- S4 (gallop atrial atau presistolik) - S3 (gallop ventrikel atau protodiastolik)
Pemeriksaan paru :
- Ronkhi basah atau ronkhi kering (mengi)
Pemeriksaan abdomen, adalah: - Aneurisma
- Hepatomegali - Spleenomegali - Kelainan gin al - Ascites
- Bising sekitar kiri dan kanan umbilikus (stenosis arteri renalis)
Pemeriksaan Penunjang : Laboratoriurn :
- Darah lengkap (Hb, Leukosit, Ht, Trombosit, hitung jenis) - BSN
- Ureum, kreatinin
- Profit Lipid (kolesteroi total, HIDE, LDL, trigliserida) - Fungsi tiroid (FT4/TSH, jika ada indikasi)
- Elektrolit (Na, K, Ca) - Urinal isa
Elektrokardiografi Rontgen Thorax Ekokardiografi
Tatalaksana 1. Penatalaksanaan pasien hipertensi berdasarkan.INC VIII2013, ESH/ESC 2013 :
Hipertensi Pasca lnfark : - Beta blocker
- ACE inhibitor atau Antagonis aldosteron
Hipertensi dengan resiko PJK : - Diuretik
- Beta blocker - Ca Channel Blocker
Hipertensi dengan gangguan fungsi ventrikel : - Diuretik
- ARB/ACE inhibitor - Beta Blocker
- Antagonis aldosteron
Gagal jantung hipertensi : - Diuretik
- ARB/ACE inhibitor - Beta Blocker
- Antagonis aldosteron
Penatalaksanaan dislipidemia
Pemberian anti agregasi platelet
2. Penatalaksanaan terhadap penyakit penyerta (diabetes, dll) 3. Penatalaksanaan terhadap komplikasi
Edukasi Mengontrol faktor resiko, edukasi pasien dan keluarga Komplikasi Gagal jantung
Prognosis Prognosis buruk pada :
- penurunan fraksi ejeksi dan gagal jantung - menderita penyakit vaskuler
- kerusakan kapasitas fungsi - usia lanjut
Kepustakaan Braunwald's Heart Disease: Review And Assessment, Ninth Edition, 2012 Buku Ajar Ilmu Penyakit Dalam edisi ke-6, 2014
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
SYOK KARDIOGENIK Kode : ICD. 253. R57.0 1. Pengertian dan
etiologi
Syok kardiogenik adalah ketidakmampuan jantung mengalirkan cukup darah ke jaringan untuk memenuhi kebutuhan metabolisme basal akibat gangguan fungsi pompa jantung. Definisi klinis di sini mencakup curah jantung yang buruk dan bukti adanya hipoksia dengan adanya volume darah intravaskular yang cukup. Ventrikel kin gagal bekerja sebagai pompa dan tidak mampu menyediakan curah jantung yang memadai untuk mempertahankan perfusi jaringan.
Etiologi Syok Kardiogenik :
1. Gangguan kontraktilitas miokardium.
2. Disfungsi ventrikel kiri yang berat yang memicu terjadinya kongesti paru dan/atau hipoperfusi iskemik.
3. infark miokard akut (AMI),
4. Komplikasi dari infark miokard akut, seperti: ruptur otot papillary, ruptur septum, atau infark ventrikel kanan, dapat mempresipitasi
(menimbulkan/mempercepat) syok kardiogenik pada pasien dengan infark-infark yang lebih kecil.
5. Valvular stenosis.
6. Myocarditis (inflamasi miokardium, peradangan otot jantung).
7. kardiomiopati (myocardiopathy, gangguan otot jantung yang tidak diketahui penyebabnya).
8. Acute mitral regurgitation. 9. Valvular heart disease.
10.Hypertrophic obstructive cardiomyopathy.
2. Anamnesis Bila dibandingkan dengan pasien infark miokard akut yang tidak mengalami syok, maka pasien yang mengalami syok biasanya berumur lebih tua, lebih sering mengalami infark miokard di anterior, seringkali dengan riwayat infark sebelumnya, dan lebih sering pada mereka yang mempunyai riwayat 4ngina atau riwayat gagal jantung kongestif.
3. Pemeriksaan Fisik
Tanda klasik syok kardiogenik adalah tekanan darah rendah, nadi cepat dan lemah, hipoksia otak yang termanifestasi dengan adanya konfusi dan agitasi, penurunan produksi urin, serta kulit yang dingin dan lembab.
4. Kriteria Diagnosis
1. Gejala klinis
sindrom klinis yang terdiri dari hipotensi seperti yang disebut di atas; tanda-tanda perfusi jaringan yang buruk, yaitu oliguria (urin < 30 ml/jam), sianosis ektremitas dingin, perubahan mental, serta menetapnya syok setelah dilakukan koreksi
terhadap faktor-faktor nonmiokardial yang turut berperan memperburuk perfusi jaringan dan disfungsi miokard, yaitu hipovolemia, aritmia, hipoksia, dan asidosis. Frekuensi napas meningkat, frekuensi nadi biasanya > 100 ximenit bila tidak ada blok AV
2. Pemeriksaan fisik :
- Tensi turun < 80-90 mmHg. - Takipneu dan dalam. - Takikardi.
- Nadi cepat, kecuali ada blok A-V.
- Tanda-tanda bendungan paru: ronki basah di kedua basal paru. - Bunyi jantung sangat lemah, bunyi jantung Ill sering terdengar. - Sianosis.
- Diaforesis (mandi keringat). - Ekstremitas dingin.
- Perubahan mental. 3. Pemeriksaan penunjang
- EKG : Pada sebagian besar kasus syok kardiogenik didapatkan tanda-tanda infark miokard akut, dengan atau tanpa gelombang Q. Amplitudo gelombang QRS yang rendah dapat ditemukan pada keadaan efusi perikardial dengan tanda-tanda tamponade jantung. Pada infark ventrikel kanan, dapat ditemukan adanya gambaran elevasi seamen ST pada sadapan V4R.
- Laboratorium : Darah rutin, urinalisis, ureurnikreatinin, elektrolit, Analisis gas darah, Enzim jantung (CPK, CKMB, troponin T) dapat meningkat jika
penyebabnya infark miokard
- Foto Toraks : Pemeriksaan foto toraks biasanya menunjukkan jantung normal atau membesar disertai tanda-tanda edema paru. Pada infark ventrikel kanan, didapatkan gambaran foto toraks normal.
- Ekokardiografi
Dapat menggambarkan penyebab gagal jantung: kelainan katup, hipertrofi ventrikel kiri (hipertensi), segmental wall motion abnormality (penyakit jantung koroner).
5. Diagnosis Bila tersedia monitor hemodinamik, maka diagnosis ditegakkan dengan adanya kombinasi dari tekanan darah sistolik yang rendah (< 90 mmHg atau 30 mmHg di bawah darah basal), peningkatan arteriovenous oxygen difference (> 5,5 ml/d1), penurunan indeks jantung (< 2,2) l/menit/m2 luas permukaan tubuh), dan adanya peningkatan PCWP (> 15 mmHg). 6. Diagnosis Banding 1. Syok Sepsis 2. Syok Hipovolemik 7. Pemeriksaan Penunjang 1. Pengukuran CVP 2. Saturasi oksigen 3. EKG
4. Laboratorium : elektrolit, analisa gas darah, enzim jantung, ureum, kreatinin, dll 5. Rontgent thorax
6. Echocardiografi 8. Terapi Penatalaksanaan :
1. Pastikan jalan napas tetap adekuat, bila tidak sadar dan terdapat gangguan jalan nafas/pernafasan sebaiknya dilakukan intubasi.
mempertahankan PO2 70-120 mmHg.
3. Koreksi hipoksia, gangguan elektrolit, dan keseimbangan asam basa yang terjadi. 4. Bila terdapat takiaritmia, harus segera diatasi takiaritmia supraventrikular dan
fibrilasi atrium dapat diatasi dengan pemberian digitalis. Sinus bradikardi dengan frekuensi jantung < 50 x/menit harus diatasi dengan pemberian sulfas atropin. 5. Tensi Sistolik < 70 mmHg disertai gejala dan tanda syok sangat jelas :
- berikan fluid chalenge test normal salin 150cc dapat diulangi bila ada perbaikan sampai 500cc dan berikan simpatomimetik bila tidak respon
- Norepinefrin 0,5-30mcg/menit intravena mempunyai efek inotropik dan vasokonstriksi, bila ada perbaikan dan TD bisa naik 70-100mmHg norefinefrin segera diganti Dopamin 2-20mcg/KgBB/menit dengan tetap memperhatikan TD. 6. Tensi Sistolik 70-100 mmHg disertai gejala dan syok positif :
- cobalah fluid chalenge test diikuti pemberian dopamin 2-20mcg/KgBB/menit titrasi intravena merupakan obat pilihan utama sampai tanda hipoperfusi berkurang/hilang. Bila dosis tinggi dopamin 20mcg/KgBB/menit belum memberikan perbaikan dapat diganti norepinefrin dengan dosis disesuaikan. - dobutamin boleh dikombinasikan dengan dopamin dan tidak boleh diberikan
sebagai obat tunggal pada tensi dibawah 90 mmHg disertai gejala hipoperfusi, namun dapat mulai diberikan bila hipoperfusi menghilang.
6.
Tensi sistolik 70-100mmHg, gejala dan tanda syok tidak dijumpai :- cobalah fluid chalenge. Dobutamin merupakan inotropik dan vasoaktif yang baik, diberikan IV mulai 2- 20mcg/KgBB/menit. Pada edema paru akut dengan TD dikisaran ini tanda gejala dan tanda syok maka dapat dimulai pemberian nitrogliserin tetapi awasi efek penurunan TD.
8. Prognosis Syok terjadi jika kerusakan otot jantung lebih dari 40% dan angka kematiannya lebih dari 80%. 9. Tingkat Evidens 10. Tingkat Rekomendasi 11. Penelaah Kritis
1. Prof. Dr. Ali Ghanie, SpPD, K-KV 2. Dr. Erwin Sukandi, SpPD, K-KV 3. Dr. Taufik lndrajaya,SpPD, K-KV 4. Dr. Syamsu Indra, SpPD, K-KV 5. Dr. Ferry Usnizar, SpPD, K-KV 12. Indikator Medis 13. Lama Perawatan
14. Kepustakaan 1. ACLS. American Heart Association. 2011 2. Buku Ajar Ilmu Penyakit Dalam. PAPDI. 2014
Mengetahui / Menyetujui Palembang, ……… Mei 2015 Ka. Departemen Penyakit Dalam Ketua. Divisi Kardiologi
dr. Norman Djamaludin, SpPD, K-HOM Prof. dr. Ali Ghanie, SpPD, K-KV
NIP. NIP.
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
EDEMA PARU AKUT Kode : ICD. 526. J81 1. Pengertian Dan
etiologi
Edema paru akut adalah akumulasi cairan di paruparu secara tiba-tiba akibat gagal jantung akut. Gagal jantung akut adalah penurunan fungsi jantung yang mendadak dengan atau tanpa didahului kelainan jantung. Kelainan dapat merupakan
gangguan fungsi sistolik, fungsi diastolik, gangguan irama, atau
ketidakharmonisan preload dan afterload. Keseimbangan antara beban pengisian (preload) dan beban pengosongan (afterload) yang berubah secara cepat dan menyolok diikuti gagalnya mekanisme kompensasi sistem kardiovaskular dapat menimbulkan penumpukan darah diluar jantung sisi kin, yakni divaskular paru (bendungan vaskular), yang bila berlanjut terjadi ekstravasasi kejaringan interstitial dan alveoli (edema paru) berakibat fatal.
Trias kardiovaskular yang harus dinilai pada kasus edema paru akut :
Rate problem Pump problem Volume-vascular
resistensi emblem Bradikardia : - sinus bradikardia - 2nd AV block - 3th AV block - Pacemaker failure Primer : - miokard infark - kardiomiopati - miokarditis - ruptur kordae - disfungsi akut otot papilaris
- insufisiensi aorta akut -disfungsi katup prostetik - ruptur interventrikular septum Volume loss : - hemoragik - GIT loss - Renal loss - Insensible loss - adrenal insufisiensi Takikardia - sinus takikardi - atrial fluter - atrial fibrilasi - PSVT - VT Sekundar :
- drug alter function - tamponade jantung - emboli paru - mixoma
- sindrom vena cava superior
Vascular resitance : - central nervous system injury - spinal injury - 3rd space loss - adrenal insufisiensi (kortisol) - sepsis
2. Anamnesis Riwayat sesak nafas yang bertambah hebat dalam waktu singkat (jam atau hari) disertai gelisah, batuk dengan sputum berbusa kemerahan.
3. Pemeriksaan Fisik - Sianosis sentral
- Sesak nafas dengan bunyi nafas seperti mukus berbuih
- Ronki basah nyaring di basal paru kemudian memenuhi hampir seluruh lapangan paru, kadang-kandang disertai ronki kering dan ekspirasi memanjang akibat
bronkospasme,
dahulu dikenal dengan asma kardiale - Takikardia dengan gallop S3
- Murmur bila ada kelainan katup 4. Kriteria Diagnosis 1. Gejala klinis
Riwayat sesak nafas yang bertambah hebat dalam waktu singkat (jam atau hari) disertai gelisah, batuk dengan sputum berbusa kemerahan.
2. Pemeriksaan fisik : - Sianosis sentral
- Sesak nafas dengan bunyi nafas seperti mukus berbuih
- Ronki basah nyaring di basal paru kemudian memenuhi hampir seluruh lapangan paru, kadang-kandang disertai ronki kering dan ekspirasi
memanjang akibat bronkospasme, dahulu dikenal dengan asma kardiale - Takikardia dengan gallop S3
- Murmur bifa ada kelainan katup 3. Pemeriksaan penunjang
- EKG : Bisa sinus takikardia dengan hipertrofi atrium kiri atau fibirilasi atrium, tergantung penyebab gagal jantung, gambaran infark, hipertrofi ventrikel kid atau aritmia bisa ditemukan
- Laboratorium : Darah rutin, urinalisis, ureum/kreatinin, eiektrolit, Analisis gas darah, Enzim jantung (CPK, CKMB, troponin 1-) dapat meningkat jika penyebabnya infark miokard
- Foto Toraks : Opasifikasi hilus dan bagian basal paru kemudian dapat meluas ke arah apeks paru. Kadang-kadang ditemukan efusi pleura - Ekokardiografi
Dapat menooambarkan penyebab gagal jantung: kelainan katup, hipertrofi ventrikel kiri (hipertensi), segmental wall motion abnormality (penyakit jantung koroner). Pada umumnya ditemukan dilatasi ventrikel dan atrium kiri.
5. Diagnosis Gejala sesak, batuk dengan riak berbuih kemerahan, sesak bila berbaring disertai kardiomegali, iktus bergeser kelateral, bradi-takiaritmia, suara galop, bising, rhonki basah basal paru bilateral, whezing (asma kardial), akral dingin dan basah, saturasi 02 kurang dari 90% sebelum pemberian 02, foto folos dada tampak bendungan "batswing appearance.
Diagnosis Banding Edema paru akut non kardiak Emboli paru Asma bronkial Pemeriksaan Penunjang 1. Saturasi oksigen 2. EKG
3. Laboratorium : elektrolit, analisa gas darah, enzim jantung, ureum, kreatinin, dli
5. Echocardiografi
Terapi Ada 3 tindakan untuk mengatasi edema paru akut A. Tindakan pertama :
- Letakan pasien posisi duduk sehingga meningkatkan volume dan kapasitas vital paruparu, mengurangi usaha otot pernafasan, dan menurunkan aliran darah vena balik kejantung.
- Oksigen 6-15 liter/menit, bila perlu dengan masker sungkup muka non
rebreathing (NRM) target SpO2 >90%. Jika memburuk: pasien semakin sesak, takipnu, ronki bertambah, atau tidak mampu mengurangi cairan edema secara adekuat: dilakukan intubasi endotrakeal suction dan ventilator/bipep
- Infus emergensi
- Monitor tekanan darah, EKG, oksimetri bila ada
- Morfin sulfat 3-5 mg iv, dapat diulangi tiap 25 menit sampai total dosis 15 mg - Diuretik: furosemid 0,5-1 mg/KgBB adalah obat pokok pada kasus edema
paru. Furosemid memiliki efek bifasik, pertama efek venodilatasi yang dicapai dalam 5 menit pertama, sehingga tekanan pengisian (preload) berkurang. Efek kedua adalah diuresis yg mencapai puncaknya setelah 30-60 menit, keefektifan furosemid tidak harus dicapai dengan diuresis beriebihan. Bila furosemid sudah rutin diminum sebelumnya maka dosis bisa digandakan. Bila dalam 20 menit belurn didapat hasil yang diharapkan, ulangi IV dua kali dosis awal dan dosis bisa lebih tinggi bila retensi cairan menonjol ddan bila fungsi ginjal terganggu. Dosis 40-80 mg iv bolus dapat diulangi atau dosis ditingkatkan tiap 4 jam atau dilanjutkan drip kontinyu sampai dicapai produksi urin 1 ml/kgBB/jam
- Morfin sulfat diencerkan dengan 9 cc NaCl 0,9% berikan 2-4 mg IV bila TD > 100 mmHg. Obat ini merupakan salah satu obat pilihan edema paw namun dianjurkan pemberian dirumah sakit, efek venodilator meningkatkan kapasitas vena, mengurangi aliran batik ke vena sentral dan paru.
Mengurangi tekanan pengisian ventrikel kiri (preload), dan jugs efek vasodilator ringa sehingga afterload berkurang. Efek sedasi dah marlin menurunkan laju pernafasan.
B. Tindakan kedua :
- Jika respon pasien baik setelah tindakan pertama, maka tidak diperlukan pemeriksaan tambahan, bila normotensi dapat dilanjutkan pemberian
nitrogliserin IV 10-20 mcg/menit dengan tetap memantau TD. Nitroprusside IV 0,5- 5mcg/KaBB/menit diberikan bila edema paru disertai TD tinggi
- Bila perlu (tekanan darah turun/terdapat tanda-tanda hipoperfusi): drip dobutamin 2-20 ug/kgBB/menit bila hipotensi tanpa syok Drip dopamin 2-20 ug/kgBB/menit bila TD 70-100 mmHg dengan syok, atau kombinasi keduanya, utuk menstabilkan hemodinamik.
C. Tindakan ketiga :
- Dipersiapkan bila tindakan pertama dan kedua tidak memberi hasil yang memadai atau terdapat komplikasi spesifik.
- Perlu dilakukan monitor hemodinamik invasif dengan fasilitas spesialistik - Trombolitik atau revaskularisasi pada pasien infark miokard akut
- Atasi aritmia atau gangguan konduksi.
7. Prognosis Tergantung penyebab, beratnya gejala, dan respon terapi. Pendekatan sistematis menjadi kunci utama penangan kasus edema paru. Penyakit dasar dapat segera dikenali dengan meneliti keluhan, riwayat penyakit, pemeriksaan fisik dan
pemeriksaan penunjang untuk menentukan status hemodinamik dan pertolongan segera diberikan secara intensif. Trias kardiovaskular meliputi irama denyut jantung (rate), miokard untuk memompa (pump), dan sistem vaskular, hams diupayakan segera dinilal dan dievaluasi sebab semua pasien hipotensi/syok dan edema paru berawal dari gangguan 3 sistem tersebut, dengan problem meliputi : rate problem, pump problem atau volume problem ditambah problem resistensi vaskular.
8. Tingkat Evidens 9. Tingkat
Rekomendasi
10. Penelaah Kritis 1. Prof. Dr. Ali Ghanie, SpPD, K-KV 2. Dr. Erwin Sukandi, SpPD, K-KV 3. Dr. Taufik Indrajaya,SpPD, K-KV 4. Dr. Syamsu Indra, SpPD, K-KV 5. Dr. Ferry Usnizar, SpPD, K-KV 11. Indikator Medis 12. Lama Perawatan
13. Kepustakaan 1. ACLS. American Heart Association. 2011 2. Buku Ajar Ilmu Penyakit Dalam. PAPDI. 2014
Mengetahui / Menyetujui Palembang, ……… Mei 2015 Ka. Departemen Penyakit Dalam Ketua. Divisi Kardiologi
dr. Norman Djamaludin, SpPD, K-HOM Prof. dr. Ali Ghanie, SpPD, K-KV
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
GAGAL JANTUNG KONGESTIF ICD X 150.0
1. Pengertian (definisi)
Gagal jantung adalah suatu keadaan patofisiologis berupa
kelainan fungsi jantung sehingga jantung tidak mampu memompa darah untuk memenuhi kebutuhan metabolisme jaringan dan atau kemampuannya hanya ada kalau disertai peninggian volume diastolik secara abnormal.
Gagal jantung kongestif (CHF) suatu sindroma klinik yang disebabkan oleh berkurangnya volume pemompaan jantung untuk keperluan relatif tubuh disertai hilangnya curah jantung dalam mempertahankan aliran batik vena.
2. Klasifikasi Klasifikasi NYHA (New York Heart Association) . NYHA I : Tidak ada batasan aktifitas fisik NYHA II : Batasan ringan dalam aktivitas fisik NYHA III : Batasan sedang dalam aktivitas fisik
NYHA IV : Tidak dapat beraktivitas dengan normal tanpa ketidaknyamanan 3. Kriteria
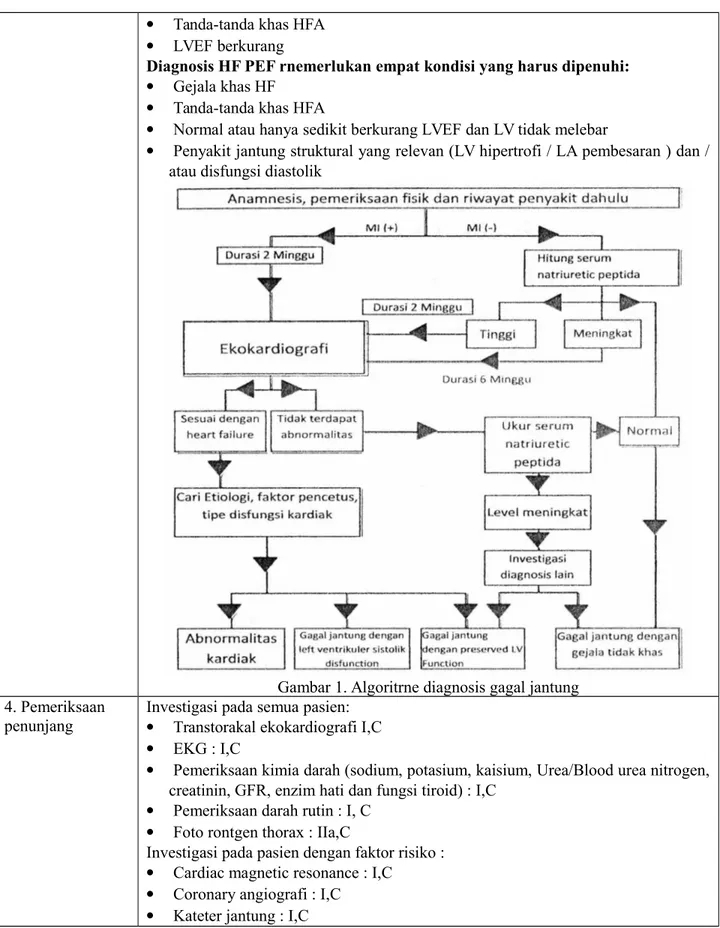
diagnosis
Kriteria Framingham dapat dipakai untuk menegakkan diagnosis gagal jantung kongestif.
Kriteria mayor:
Paroxismal Nocturnal Dispneu distensi vena leher
ronkhi paru kardiomegali edema paru akut gallop S3
peninggian tekanan vena jugular/ refluks hepatojugular Kriteria minor:
edema ekstremitas batuk ma'am hari dispneu de effort hepatomegali efusi pleura takikardi
penurunan kapasitas vital sepertiga dari normal Kriteria mayor atau minor
Penurunan berat badan > 4,5 kg dalam 5 hari setelah terapi
Diagnosis ditegakkan dari 2 kriteria mayor atau 1 kriteria mayor dan 1 kriteria minor
Diagnosis HF - REF membutuhkan tiga kondisi yang harus dipenuhi: Gejala khas HF
Tanda-tanda khas HFA LVEF berkurang
Diagnosis HF PEF rnemerlukan empat kondisi yang harus dipenuhi: Gejala khas HF
Tanda-tanda khas HFA
Normal atau hanya sedikit berkurang LVEF dan LV tidak melebar
Penyakit jantung struktural yang relevan (LV hipertrofi / LA pembesaran ) dan / atau disfungsi diastolik
Gambar 1. Algoritrne diagnosis gagal jantung 4. Pemeriksaan
penunjang
Investigasi pada semua pasien: Transtorakal ekokardiografi I,C EKG : I,C
Pemeriksaan kimia darah (sodium, potasium, kaisium, Urea/Blood urea nitrogen, creatinin, GFR, enzim hati dan fungsi tiroid) : I,C
Pemeriksaan darah rutin : I, C Foto rontgen thorax : IIa,C
Investigasi pada pasien dengan faktor risiko : Cardiac magnetic resonance : I,C
Coronary angiografi : I,C Kateter jantung : I,C
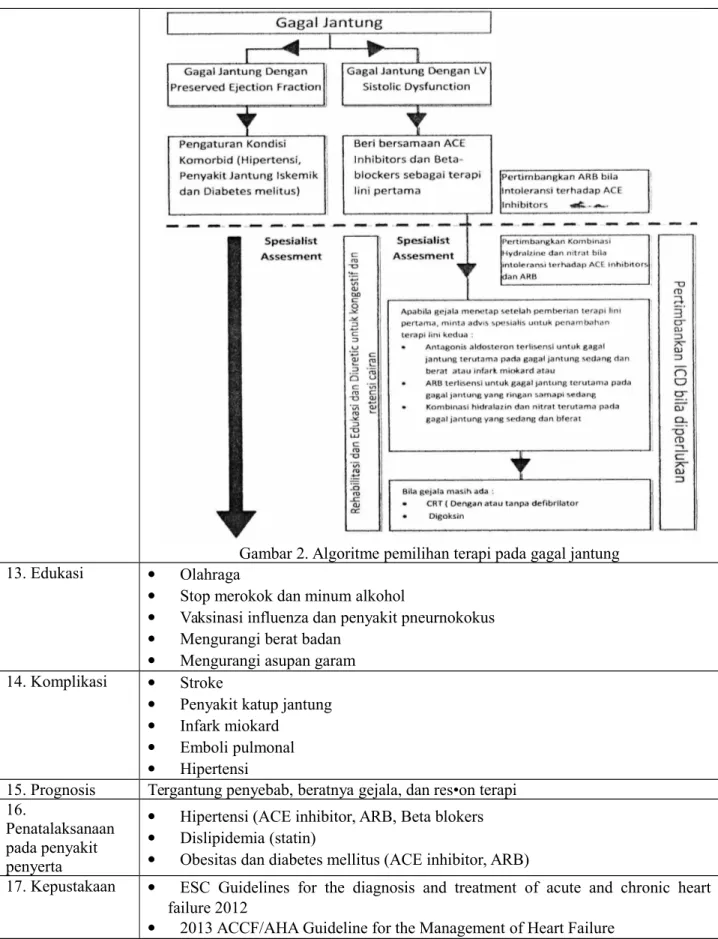
Excercise testing : IIa,C 5. Tatalaksana Terapi farmakologis
1. Angiotensin converting enzyme inhibitors (I,A) (Benazepril, Captopril, Enalapril, Lisinopril, Quinapril, perindopril, ramipril, cilazapril, fosinopril, trandolapril).
2. Diuretik (I,A) (loop diuretic, tiazid, metolazon)
3. B-blocker (I,A). Pada disfungsi sistolik post infark miokard (I,B), (bisoprolol, karvedilol, metoprolol suksinatoebivolol)
4. Antagonist reseptor aldosteron (I,B)
5. Antagonis penyekat reseptor angiotensin II (IIa,B), Pada infark miokard akut dengan disfungsi ventrikel (1,A)
6. Glikosida jantung (I,B) 7. Vasodilator (III,A)
8. Nitrat → tambahan bila ada keluhan angina (IIa,C) 9. Obat penyekat kalsium (III,C)
10. Inotropik positif (III,A) 11. Anti trombotik
Pada gagal jantung kronik disertai fibrilasi atrium (I,A)
Pada gagal jantung kronik disertai penyakit jantung koroner (11a,B) 12. Anti aritmia
Tidak dianjurkan, kecuali pada atrial fibrilasi dan ventrikel takikardi Amiodaron efektif untuk supraventrikel dan ventrikel aritmia (I,P)
Gambar 2. Algoritme pemilihan terapi pada gagal jantung 13. Edukasi Olahraga
Stop merokok dan minum alkohol
Vaksinasi influenza dan penyakit pneurnokokus Mengurangi berat badan
Mengurangi asupan garam 14. Komplikasi Stroke
Penyakit katup jantung Infark miokard
Emboli pulmonal Hipertensi
15. Prognosis Tergantung penyebab, beratnya gejala, dan res•on terapi 16.
Penatalaksanaan pada penyakit penyerta
Hipertensi (ACE inhibitor, ARB, Beta blokers Dislipidemia (statin)
Obesitas dan diabetes mellitus (ACE inhibitor, ARB)
17. Kepustakaan ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012
National Institute for Health and Care Excellence.
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
ARITMIA Kode : ICD, I.49 Pengertian
(definisi)
adalah variasi-variasi di luar irama normal jantung yang kelainannya mungkin mengenai kecepatan, keteraturan, tempat asal impuls atau urutan aktivasi, dengan atau tanpa adanya penyakit jantung struktural yang mendasari
Terdapat 2 jenis aritmia : - Bradiaritmia
- Takiaritmia Gambaran klinik Bradiaritmia :
Gejala : Sesak napas, Nyeri dada, pusing, kesadaran menurun, lemah, pingsan (sinkop)
penurunan produksi urin Takiaritmia
Denyut jantung > 100x/menit, takipneu, retraksi interkosta, pernapasan abdominal paradoksal, saturasi oksihemoglobin
Diagnosis Klinis dan EKG
Bradikardi :
Takipneu, retraksi interkostal, retraksi suprasternal, pernapasan paradoksikal abdominal, sturasi oksihemoglobin, AV blok derajat II tipe 2, AV blok derajat III Takiaritmia :
1. Kompleks QRS sempit (5 0,12 detik) : Atrial fibrilasi
Atrial Flutter Re-entry nodus AV
Multifocal atrial tachycardia (MAT) 2. Kompleks QRS lebar ( 0,12 detik)
Ventrikel takikardi dan ventrikel fibrilasi SVT
Sindrom Wolf Parkinson White Terapi Bradikardia
Bila tanpa gejala tidak memerlukan terapi
Bila terdapat tanda dan gejala dan EKG tidak menunjukkan AV blok derajat II tipe 2 dan AV blok derajat III, berikan :
Atropin sulfat 0,5 mg iv, bila tidak ada peningkatan denyut jantung ulang atropin sulfat 0,5 mg iv sampai ada peningkatan denyut jantung, atau total dosis atropin sulfat 3 mg
Bila total dosis atropin sulfat sudah 3 mg belum ada peningkatan denyut jantung, berikan epinefrin 210pg/kg/menit atau dopamin 2-10 pg/kb/menit atau isoproterenol 2-10pg/kg/menit
Jika belum ada respon pertimbangkan pemasangan pacu jantung intravena
Jika gambaran EKG AV blok derajat II tipe 2 atau AV blok derajat III, segera pasang pacu jantung transkutan sambil menunggu pacu jantung transvena
Cari dan atasi penyebab seperti : hipovolemia, hipoksia, hipokalemia, hipoglikemia, hipotermia, asidosis, toksin, tamponade jantung, tension pneumothorax, trombosis dan trauma
Takiaritmia
Kardioversi, direkomendasikan untuk SVT tidadk stabil, atrial fibrilasi tidak stabil, atrial flutter tidak stabil, VT monomorfik tidak stabil
Dosis energi pada atrial fibrilasi 120-200J. Jika gagal, dosis ditingkatkan secara bertahap
Kardioversi pada atrial flutter dan SVT energi inisial 50-100 J. Jika gagal dosis ditingkatkan secara bertahap
VT monomorfik dimulai pada dosis 100 J dan ditingkatkan secara bertahap bila gagal
Pada SVT terapi awal dengan melakukan manuver vagal. Bila tidak respon, berikan adenosin 6 mg iv secara cepat diikuti flush menggunakan caftan salin 20 ml. Jika irama tidak berubah dalam 1-2 menit, berikan adenosin 12 mg iv secara cepat diikuti flush dengan salin 20 ml. Adenosin tidak boleh diberikan pada psien asma.
Bila manuver vagal dan adenosin gagal, berikan CCB non dihiropiridin (verapamil dan diltiazem) atau Beta Blocker:
(1) Verapamil 2,5-5mg iv bolus selama 2 merit. Jika tidak ada respon dan tidak ada efek samping obat, dosis berulang 5- 10mg diberikan 15-30 menit dengan total dosis 20 mg. Kontraindikasi verapamil pasien dengan fungsi ventrikel menurun atau gagal jantung.
(2) Diltiazem, dosis 15-20mg (0,25 mg/kgBB) iv selama 2 menit. Jika diperlukan berikan dosis tambahan 20-25 mg iv (0,35 mg/kgBB) dalam 15 menit. Dosis infus rumatan 5-15 mg/jam dititrasi sesuai dengan kecepatan denyut jantung
(3) Beta blocker : metoprolol, atenolol, esmolol.
Efek samping : bradikardi, hipotensi, keterlambatan konduksi AV. Hati-hati pada pasien PPOK dan CHF
Algoritma Takiaritmia
Keterangan Dosis Obat
Dosis Synchronized cardioversion Dosis inisial : Regular sempit : 50-100 J
Irregular sempit : 120-200 J biphasic atau 200 J monophassic Regular lebar : 100 J
Irregular lebar : dosis ddefibrilasi (bukan synchronized) Dosis adenosin iv :
Dosis awal : 6 mg secara cepat dilanjutkan dengan NS flush Dosis kedua : 12 mg bila diperlukan
Obat antiaritmia infus untuk takikardi stable wide QRS :
Procainamide, dosis 20-50 mg/menit samapai aritmia berhenti, terjadi hipotensi, durasi QRS bertambah panjang > 50% atau mencapai dosis maksimun 17
mg/kgBB. Dosis rumatan 1-4 mg/menit. Jangan diberikan jika terdapat CHF atau QT memanjang
Amiodarone, dosis awal 150 mg diberikan selama 10 menit. Dosis rumatan 1 mg/menit selama 6 jam
Sotatol 100mg (1,5mg/kg) dalam 5 menit. Jangan diberikan jika terdapat QT memanjang
Komplikasi sinkop, fenomena tromboemboli, gagal jantung, syok kardiogenik, henti jantung dan mati mendadak.
Pemeriksaan Lanjutan
Untuk menilai tingkat beratnya dan jenis aritmia perlu dilakukan pemeriksaan Holter monitoring dan telaah elektrofisiologi berkas his melalui kateterisasi jantung.
Prognosis dubia ad bonam bila ditangani secara tuntas.
Kepustakaan
1. Nasution SA, Ranitya R, Ginanjar E, Fibrilasi Atrial, In : Buku Ajar Ilmu Penyakit Dalam, Jakarta : Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI. 2014, p 1365-1379
2. Makmun L, Aritmia Supra Ventrikular, In : Buku Ajar Ilmu Penyakit Dalam, Jakarta : Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI. 2014, p 1380-1384
3. Yamin M, Harun S, In : Buku Ajar Ilmu Penyakit Dalam, Jakarta : Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI. 2014, p 1385-1384
4. AHA Guidelines for CPR and ECC. 2010
5. ESC Acute Myocardial Infarction Guidelines 2013
BAB IV DOKUMENTASI
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
MITRAL REGURGITASI ICD
1. Pengertian (definisi)
Suatu keadaan di mana terdapat aliran darah batik dari ventrikel kiri ke dalam atrium kiri pada saat sistol, akibat tidak dapat menutupnya katup mitral secara sempurna.
2. Anamnesa Sesak napas dan rasa lamas yang berlebihan yang timbul secara tiba-tiba apabila adanya ruptur chorda.
Nyeri dada, orthopnea, paroxysmal nocturnal dispnea dan rasa lelah. hemoptisis
Pada MR akut berat hampir selalu ada gejala, biasanya berat sedangkan pada MR kronis gejala dapat tidak muncul.
Pada sindrom MVP gejala yang paling sering muncul adalah sakit dada, gejala RM organik adalah letih/Ielah sedangkan pada RM fungsional gejala yang muncul adalah CHF.
3. Pemeriksaan
Fisik Pada pemeriksaan palpasi, apeks biasanya terdorong ke lateral/kiri sesuai denganpembesaran ventrikel kiri. Thrill pada apeks pertanda terdapatnya MR berat.
Bisa terdapat tight ventrikular heaving, atau bisa juga didapatkan pembesaran ventrikel kanan.
Bunyi jantung pertama biasanya bergabung dengan murmur, umumnya normal, namun dapat mengeras pada RM karena penyakit jantung rematik.
Murmur diastolik bersifat rumbling pada awal diastolik bisa juga terdengar akibat adanya peningkatan aliran darah pada fase diastole, walau tidak disertai oleh adanya stenosis mitral.
Gallop atrial biasanya terdengar pada MR dengan awitan yang masih biru dan pada MR fungsional atau iskemia serta pada irama yang masih sinus.
MR akut ditandai dengan S1 halus, murmur sistolik awal sampai holosistolik. MR kronis ditandai dengan adanya impuls apikal dinamis berpindah halus atau
normal pada palpasi kardiak, S1 holositolik.
Sindrom MVP ditandai dengan click sistolik ringan dan murmur sistolik. RM organik ditandai dengan murmur holosistolik yang keras S3.
RM fungsional ditandai dengan murmur sistolik awal halus S3. 4. Kriteria
Diagnosis
1. Anamnesis 2. Pemeriksaan Fisik 3. EKG
Fibralasi atrial sering ditemukan pada MR karena kelainan organik.
MR karena iskemia, Q patologis dan LBBB bisa terlihat sedangkan pada MVP bisa terlihat perubahan segmen ST-T yang tidak spesifik. LAH dan RAH bisa ditemukan bila sudah ada hipertensi pulmonal yang berat.
4. Foto Thoraks 5. Echokadiografi 6. Diagnosis Mitral Regurgitasi 7. Diagnosis Banding 8. Pemeriksaan Penunjang 1. Foto Thoraks 2. EKG 3. Echokardiografi
9. Terapi 1. Vasodilator arterial seperti sodium nitropusid secara intravena jika 2. tidak terjadi hipotensi
3. Intra aortic ballon counter pulsation
4. Untuk pasien AF perlu diberikan digoksin atau beta bloker untuk 5. kontrol frekuensi detak jantung
6. Antikoagulan harus diberikan
7. Beta bloker merupakan obat pilihan utama pada sindrom MVP 8. Diuretik
9. Ace inhibitor 10. Intervensi perkutan 11. Terapi Operasi
10. Edukasi
Ad sanationam : dubia ad bonam/malam Ad fumgsionam : dubia ad bonam/malam 12. Tingkat Evidens I/II/III/IV
13. Tingkat
Rekomendasi A/B/C
14. Penelaah Kritis 1. Prof. Ali Ghanie, SpPD, K-KV
2. DR. Dr. Taufik Indrajaya, SpPD, K-KV 3. Dr. Erwin Sukandi, SpPD, K-KV 4. Dr. Ferry Usnizar, SpPD, K-KV 5. Dr. Syamsu Indra, SpPD, K-KV 15. Indikator Medis
16. Kepustakaan Buku Ajar Ilmu Penyakit Dalam. PAPDI. 2014
AHA/ACC Guideline for the Management of Patients withValvular Heart Disease
Mengetahui/Menyetujui Palembang, Maret 2015 Ka. Departemen Penyakit Dalam Ka. Divisi Kardiologi
Dr. H.A. Fuad Bakry, SpPD, K-GEH Prof. Dr. Ali Ghanie, SpPD, K-KV
NIP. 1952060619790051001 NIP.
DOKUMENTASI (format ppk)
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
AORTA STENOSIS ICD
Pengertian (definisi)
Aorta stenosis merupakan suatu keadaari di mana terjadi gangguan aliran darah dari ventrikel kiri melalui katup aorta karena obstruksi pada level katup aorta. Kelainan struktur aorta ini menyebabkan gangguan pembukaan sehingga timbul total cardiac output pada saat sistol.
Anamnesa Kebanyakan bebas keluhan dan biasanya keluhan utama berupa sesak nafas, dapat juga nyeri dada, dizziness dan pingsan.
Pada stenosis aorta yang bermakna dapat mengalami gagal jantung tanpa penyebab yang jelas.
Pemeriksaan Fisik Murmur sistolik & thrill di aorta dan apex Perabaan nadi menurun (pulsus parvus et tardus) Kriteria Diagnosis 1. Anamnesis
2. Pemeriksaan Fisik
3. Foto Thoraks : gambaran klasiknya adalah hipertrofi konsentrik ventrikel kiri 4. Ekokardiografi Doppler
5. Ekokardiografi Transesofageal 6. Kateterisasi
Diagnosis Stenosis aorta Diagnosis Banding 1. Regurgitasi aorta Pemeriksaan Penunjang 1. EKG 2. Foto Thoraks 3. Ekokardiografi Doppler 4. Ekokardiografi Transesofageal
Terapi 1. AS asimptomatik → tidak ada terapi medikamentosa 2. AS simptomatik → repair or replace katub → sebelumnya
echocardiography dahulu :
Trans valvular velocity > 4 m/detik → operasi
Trans valvular velocity < 3m/detik → observasi echo /6-12 bulan
Trans valvular 3-4/detik 4 treadmil exercise test 4 bila (+) operasi repair/replace
3. Obat-obatan digoxin, diuretik, ACE inhibitor/ARB 4 bila didapatkan gagal jantung
4. Obat NTG → angina
5. Obat statin untuk mencegah kalsifikasi katub 6. Indikasi Ballon Valvuloplasty:
Pasien hemodinamik stabil sebelum tindakan operasi
Pasien dgn AS berat bergejala yg memerlukan operasi non jantung segera
7. Indikasi Transcatheter Aortic Valve Implantation: pasien AS berat dgn gejala yg tidak dpt dilakukan pembedahan
8. Indikasi Operasi:
Bila area katub <1 cm2 atau 0,6cm/m2 permukaan tubuh
Disfungsi ventrikel kiri
Dilatasi post stenotik aorta walaupun asimptomatik
Stenosis aorta krn kalsifikasi
9. Indikasi AVR (aortic valve replacement):
AS berat dgn gejala
AS derajat berat & sedang pd pasien CABG/operasi aorta asenden/katub lain
AS berat tak bergejala dgn EF <50% / normal
AS berat tak bergejala dgn uji latih jantung (+)
Gambar 1. Algoritme managemen aorta stenosis berat2 Ad vitam : dubia ad bonam/malam
Ad sanationam : dubia ad bonam/malam Ad fumgsionam : dubia ad bonam/malam Tingkat Evidens I/II/III/IV
Tingkat
Rekomendasi A/B/C
Kepustakaan Buku Ajar Penyakit Dalam Edisi VI 2014
Guidelines on the Management of Valvular Heart Disease (2012) by European Heart Journal
Mengetahui/Menyetujui Palembang, Maret 2015 Ka. Departemen Penyakit Dalam Ka. Divisi Kardiologi
Dr. H.A. Fuad Bakry, SpPD, K-GEH Prof. Dr. Ali Ghanie, SpPD, K-KV
BAB IV DOKUMENTASI (format ppk)
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
AORTA REGURGITASI ICD
Pengertian (definisi)
Aorta regurgitasi merupakan suatu keadaan di mana terjadi gangguan aliran darah dari ventrikel kiri melalui katup aorta karena obstruksi pada level katup aorta. Kelainan struktur aorta ini menyebabkan gangguan penutupan sehingga timbul gangguan total cardiac output pada saat sistol.
Anamnesa Kebanyakan bebas keluhan dan biasanya keluhan utama berupa sesak nafas saat aktifitas, dapat juga artifisial nokturna dispneu dan angina pectoris pada tahap akhir.
Pemeriksaan
Fisik
Nadi selar (tekanan nadi yg besar & tekanan artifisial rendah)
Gallop & bising artifisial → besarnya curah sekuncup dan regurgitasi darah dari aorta ke ventrikel kiri
Tabrakan regurgitasi aorta yg besar & aliran darah dari katub mitral → bising mid/late diastolik (bising Austin Flint)
Kriteria Diagnosis
1. Anamnesis 2. Pemeriksaan Fisik 3. EKG
4. Foto Thoraks : pembesaran ventrikel kiri, elongasi aorta dan pembesaran atrium kiri
5. Ekokardiografi Doppler 6. Ekokardiografi Transesofageal 7. Cardiac RMI atau MSCT Regurgitasi Aorta Stenosis Aorta 1. EKG 2. Foto Thoraks 3. Ekokardiografi Doppler 4. Ekokardiografi Transesofageal 5. Cardiac RMI atau MSCT
1. Digitalis : regurgitasi berat dan dilatasi jantung walau asimtomatik
2. Antibiotik : bila penyebab AR adalah jantung rematik atau endokarditis bakterialis 3. Penyekat beta : dilatasi aorta akibat sindrom marfan
4. Vasodilator (felodipine & ACE inhibitor) : mempengaruhi ukuran dan beban ventrikel kiri → menghmbt progresifitas dari disfungsi miokardium
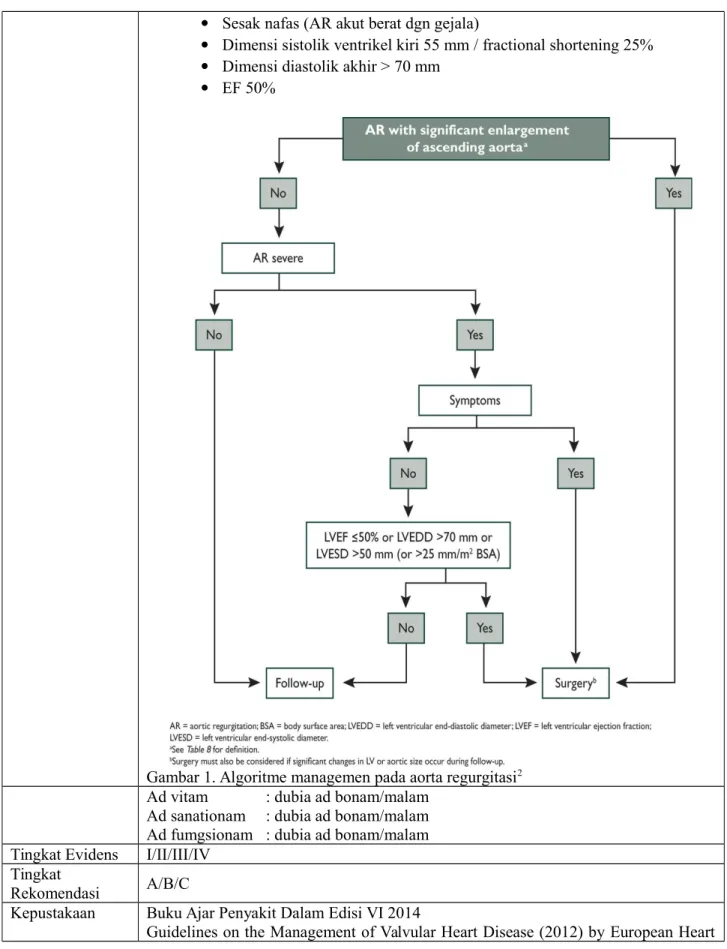
5. Pengobatan pembedahan
ü Hanya untuk AR akibat deseksi aorta
ü Bila krn penyebab lain, penggantian katub lebih disarankan ü Indikasi tindakan pembedahan :
Sesak nafas (AR akut berat dgn gejala)
Dimensi sistolik ventrikel kiri 55 mm / fractional shortening 25% Dimensi diastolik akhir > 70 mm
EF 50%
Gambar 1. Algoritme managemen pada aorta regurgitasi2 Ad vitam : dubia ad bonam/malam
Ad sanationam : dubia ad bonam/malam Ad fumgsionam : dubia ad bonam/malam Tingkat Evidens I/II/III/IV
Tingkat
Rekomendasi A/B/C
Kepustakaan Buku Ajar Penyakit Dalam Edisi VI 2014
Journal
Mengetahui/Menyetujui Palembang, Maret 2015 Ka. Departemen Penyakit Dalam Ka. Divisi Kardiologi
Dr. H.A. Fuad Bakry, SpPD, K-GEH Prof. Dr. Ali Ghanie, SpPD, K-KV
PANDUAN PRAKTIK KLINIK (PPK) DEPARTEMEN/SMF ILMU PENYAKIT DALAM RSUP Dr. MOHAMMAD HOESIN PALEMBANG
ST ELEVASI MIOKARD INFARK ICD 10, 1.28
Pengertian (definisi)
Adalah rusaknya bagian otot jantung, secara permanen yang ditandai oleh keluhan nyeri dada, peningkatan enzim jantung dan ST elevasi pada perneriksaan EKG. STEMI menandakan adanya pembuluh darah koroner tertentu yang tersumbat total sehingga otot jantung yang diperdarahi tidak mendapat oksigen kemudian menjadi infark
Anamnesa Nyeri dada :
Lokasi : substernal, retrosternal, dan prekordial
Sifat nyeri : seperti ditekan rasa terbakar, ditindih Benda berat, seperti ditusuk, rasa diperas dan dipelintir
Penjalaran : biasanya ke lengan kirk ke leher, rahang bawah, gigi, punggung/interskapula, perut dapat juga ke lengan kanan
Nyeri membaik atau hilang lengan istirahat atau obat nitrat
Faktor pencetus : latihan fisik. stres, emosi, udara dingin dan sesudah makan
Gejala penyerta : mual, muntah, sulit bernapas, keringat dingin, cemas, lemas Pemeriksaan
Fisik
Tanda vital : bradikardi dan/atau hipotensi, takikardi dan/atau hipotensi. Suhu dapat meningkat 380C
Jantung : dapat ditemukan S4 dan S3 pada disfungsi ventrikular, penurunan intensitas SI dan split paradoksal S2, murmur midsistolik atau late sistolik apikal, pericardial friction rub
Pemeriksaan Penunjang
EKG
Adanya ST elevasi > 2mm minimal pada 2 sandapan prekordial yang berdampingan atau > 1mm pada 2 sandapan ekstremitas
Laboratoriurn
CK
- Mmeningkat 3-8 jam setelah infark miokard - Mencapai puncak 10-36 jam
- Kembali normal dalam 3-4 hari
CKMB
- Meningkat 3-4 jam setelah ada infark miokard - Mencapai puncak 10-24 jam
- Kembali normal dalam 2-4 hari
Troponin T
- Meningkat 2 jam setelah ada infark - Mencapai puncak dalam 10-24 jam - Masih dapat terdeteksi setelah 5-14 hari
LDH (Lactic Dehydrogenase)
- Mencapai puncak 3-6 hari - Kembali normal 8-14 hari Kriteria
Diagnosis
Anamnesis : nyeri dada yang khas
EKG : adanya ST elevasi > 2mm, minimal pada 2 sandapan prekordial yang berdampingan atau > 1 mm pada 2 sandapan ekstremitas
Laboratorium : peningkatan enzim jantung Klasifikasi Berdasarkan klasifikasi Killip
KELAS DEFINISI
I II III IV
Tak ada tanda gagal jantung kongestif
Gallop S3dan /atau ronkhi basah halus di separuh lapangan bawah paru Edema paru Syok kardiogenik Diagnosis STEMI Diagnosis Banding NSTEMI
Terapi Non Farmakologi
- Tirah baring di ruang ICCU
- O2 dimulai 2 1/menit 2-3jam, dilanjutkan bla saturasi oksigen arteri < 90% - Diet : puasa sampai bebas nyeri, lalu diet cair. Selanjutnya diet jantung - Pasang monitor EKG secara kontinyu
- Edukasi Farmakologi
- Pasang infus intravena dengan NaCl 0,9% atau D5% - Atasi nyeri :
- Nitrat sublingual /transdermal /nitrogliserin iv titrasi 3 kali dengan interval 3-5 menit (kontraindikasi bila TD < 90 mmHg), bradikardi (<3-50 kali/menit), takikardi. Atau
- Morfin 5 mg (2-4 mg) iv, dapat diulang tiap 5 menit sampai dosis total 20 mg, atau
- Petidin 25-50 mg iv, atau - Antitrombotik
- Antiagregasi trombotik : Aspirin (160-345 mg dikunyah. bila alergi atau intoleransi/tidak responsif diganti dengan tiklodipin atau Llopidogrel loading dose 300 mg dengan dosis pemeliharaan 75 mg
- Trombolitik : streptokinase 1,56 juta U dlam 1 jam, atau aktivator plasminogen jaringan (t-PA) bolus 15 mg dilanjutkan dengan 0,75 mg/kgBB (maksimal 50 mg) dalam 1 jam pertama dan 0,5 mg/kgBB (maksimal 35 mg) dalam I jam kedua.
- Antikoagulan, pada STEMI 12 .jam, heparin bolus 5000U iv ciilanjutkan dengan infus selama 5 hari, dengan target aPTT 1.5-2 kali control, atau - LMWH (Low Molecular Weight Heparin) selama 5 hari :
ü Enoxafarin 2 x 0,6 ml ü Fondaparinux I x 2,5 mg s.c ü Parnaparin 2 x 0,6 ml s.c
Penanganan di IGD
Manajernen, terrnasuk diagnosis dan tatalaksana dimulai pada saat kontak pertama kali dengan petugas kesehatan (First Medical Contact / FMC)
Cek tanda vital, evaluasi saturasi oksigen
Segera berikan oksigen 41/menit via nasal kanul, pertahankan saturasi oksigen > 90%