BAB 2
TINJAUAN PUSTAKA
2.1 INFEKSI SALURAN KEMIH 2.1.1 Definisi
Infeksi saluran kemih adalah suatu infeksi yang melibatkan ginjal, ureter, buli-buli, ataupun uretra. Infeksi saluran kemih (ISK) adalah istilah umum yang menunjukkan keberadaan mikroorganisme (MO) dalam urin (Sukandar, E., 2004).
Bakteriuria bermakna (significant bacteriuria): bakteriuria bermakna menunjukkan pertumbuhan mikroorganisme murni lebih dari 105 colony forming
unit (cfu/ml) pada biakan urin. Bakteriuria bermakna mungkin tanpa disertai
presentasi klinis ISK dinamakan bakteriuria asimtomatik (convert bacteriuria). Sebaliknya bakteriuria bermakna disertai persentasi klinis ISK dinamakan bakteriuria bermakna asimtomatik. Pada beberapa keadaan pasien dengan persentasi klinis tanpa bekteriuria bermakna. Piuria bermakna (significant pyuria), bila ditemukan netrofil >10 per lapangan pandang. (Sukandar, E., 2004)
2.1.2 Klasifikasi
Infeksi dapat diklasifikasikan berdasarkan lokasi infeksi di dalam saluran kemih. Akan tetapi karena adanya hubungan satu lokasi dengan lokasi lain sering didapatkan bakteri di dua lokasi yang berbeda. Klasifikasi diagnosis Infeksi Saluran Kemih dan Genitalia Pria yang dimodifikasikan dari panduan EAU (European Association of Urology) dan IDSA (Infectious Disease Society of
America) terbagi kepada ISK non komplikata akut pada wanita, pielonefritis non
komplikata akut, ISK komplikata, bakteriuri asimtomatik, ISK rekurens, uretritis dan urosepsis (Naber KG et al). Pielonefritis akut (PNA) adalah proses inflamasi parenkim ginjal yang disebabkan infeksi bakteri. Pielonefritis kronis (PNK) mungkin akibat lanjut dari infeksi bakteri berkepanjangan atau infeksi sejak masa kecil. Obstruksi saluran kemih dan refluks vesikoureter dengan atau tanpa
bakteriuria kronik sering diikuti pembentukan jaringan ikat parenkim ginjal yang ditandai pielonifritis kronik yang spesifik. (Sukandar, E., 2004)
Selain itu, ISK juga dinyatakan sebagai ISK uncomplicated (simple) dan ISK complicated. ISK simple adalah infeksi yang terjadi pada insan sehat dan tidak menyebar ke tempat tubuh yang lain. ISK simple ini biasanya sembuh sempurna sesuai dengan pemberian obat. Sementara ISK complicated adalah infeksi yang disebabkan oleh kelainan anatomis pada seluran kemih, menyebar ke bagian tubuh yang lain, bertambah berat dengan underlying disease, ataupun bersifat resisten terhadap pengobatan. Berbanding dengan yang simple, ISK complicated lebih sukar diobati.
2.1.3 Epidemiologi
ISK tergantung banyak faktor; seperti usia, gender, prevalensi bakteriuria, dan faktor predisposisi yang menyebabkan perubahan struktur saluran kemih termasuk ginjal. Selama periode usia beberapa bulan dan lebih dari 65 tahun perempuan cenderung menderita ISK dibandingkan laki-laki. ISK berulang pada laki-laki jarang dilaporkan, kecuali disertai faktor predisposisi (pencetus). Prevalensi bakteriuria asimtomatik lebih sering ditemukan pada perempuan. Prevalensi selama periode sekolah (school girls) 1 % meningkat menjadi 5% selama periode aktif secara seksual. Prevalensi infeksi asimtomatik meningkat mencapai 30%, baik laki-laki maupun perempuan bila disertai faktor predisposisi seperti berikut litiasis, obstruksi saluran kemih, penyakit ginjal polikistik, nekrosis papilar, diabetes mellitus pasca transplantasi ginjal, nefropati analgesik, penyakit
sickle-cell, senggama, kehamilan dan peserta KB dengan table progesterone, serta
Table2.1: Epidemiologi ISK menurut usia dan jenis kelamin (Nguyen, H.T.,2004): Umur (tahun) Insidens (%) Faktor risiko Perempuan Lelaki
<1 0,7 2,7 Foreskin, kelainan anatomi gastrourinary 1-5 4,5 0,5 Kelainan amatomi gastrourinary
6-15 4,5 0.5 Kelainan fungsional gastrourinary 16-35 20 0,5 Hubungan seksual, penggunaan
diaphragm
36-65 35 20 Pembedahan, obstruksi prostate, pemasangan kateter
>65 40 35 Inkontinensia, pemasangan kateter, obstruksi prostat
Pada anak yang baru lahir hingga umur 1 tahun, dijumpai bakteriuria di 2,7% lelaki dan 0,7% di perempuan (Wettergren, Jodal, and Jonasson, 1985). Insidens ISK pada lelaki yang tidak disunat adalah lebih banyak berbanding dengan lelaki yang disunat (1,12% berbanding 0,11%) pada usia hidup 6 bulan pertama ( Wiswell and Roscelli, 1986). Pada anak berusia 1-5 tahun, insidens bakteriuria di perempuan bertambah menjadi 4.5%, sementara berkurang di lelaki menjadi 0,5%. Kebanyakan ISK pada anak kurang dari 5 tahun adalah berasosiasi dengan kelainan congenital pada saluran kemih, seperti vesicoureteral reflux atau
obstruction. Insidens bakteriuria menjadi relatif constant pada anak usia 6-15
tahun. Namun infeksi pada anak golongan ini biasanya berasosiasi dengan kelainan fungsional pada saluran kemih seperti dysfunction voiding. Menjelang remaja, insidens ISK bertambah secara signifikan pada wanita muda mencapai 20%, sementara konstan pada lelaki muda. Sebanyak sekitar 7 juta kasus cystitis akut yang didiagnosis pada wanita muda tiap tahun. Faktor risiko yang utama yang berusia 16-35 tahun adalah berkaitan dengan hubungan seksual. Pada usia lanjut, insidens ISK bertambah secara signifikan di wanita dan lelaki. Morbiditas
dan mortalitas ISK paling tinggi pada kumpulan usia yang <1 tahun dan >65 tahun. (Nguyen, H.T., 2004).
2.1.4 Etiologi
Pada keadaan normal urin adalah steril. Umumnya ISK disebabkan oleh kuman gram negatif. Escherichia coli merupakan penyebab terbanyak baik pada yang simtomatik maupun yang asimtomatik yaitu 70 - 90%. Enterobakteria seperti
Proteus mirabilis (30 % dari infeksi saluran kemih pada anak laki-laki tetapi
kurang dari 5 % pada anak perempuan ), Klebsiella pneumonia dan Pseudomonas
aeruginosa dapat juga sebagai penyebab.
Tabel 2.2: Famili, Genus dan Spesies mikroorganisme (MO) yang Paling Sering Sebagai Penyebeb ISK (Sukandar, E., 2004)
Organisme gram positif seperti
Streptococcus faecalis (enterokokus), Staphylococcus epidermidis dan
Streptococcus viridans jarang ditemukan. Pada uropati obstruktif dan kelainan struktur saluran kemih pada anak laki-laki sering ditemukan Proteus species. Pada ISK nosokomial atau ISK kompleks lebih sering ditemukan kuman Proteus dan
Pseudomonas (Lumbanbatu, S.M., 2003).
Gram negative Gram positive
Famili Genus Spesies Famili Genus Spesies
Enterobacteri acai
Escherichia coli Micrococc aceae Staphyloc occus aureus Klebsiella pneumonia oxytosa Streptococ ceae Streptococ cus fecalis enterococcu s Proteus mirabilis vulgaris Enterobacter cloacae aerogenes Providencia rettgeri stuartii Morganella morganii Citrobacter freundii diversus Serratia morcescens Pseudomonad aceae Pseudomonas aeruginosa 2.1.5. Pathogenesis
Pathogenesis bakteriuria asimtomatik dengan presentasi klinis ISK tergantung dari patogenitas dan status pasien sendiri (host).
A. Peran patogenisitas bakteri. Sejumlah flora saluran cerna termasuk
Escherichia coli diduga terkait dengan etiologi ISK. Patogenisitaas E.coli
terkait dengan bagian permukaan sel polisakarida dari lipopolisakarin (LPS). Hanya IG serotype dari 170 serotipe O/ E.coli yang berhasil diisolasi rutin dari pasien ISK klinis, diduga strain E.coli ini mempunyai patogenisitas khusus (Sukandar, E., 2004).
B. Peran bacterial attachment of mucosa. Penelitian membuktikan bahwa fimbriae merupakan satu pelengkap patogenesis yang mempunyai kemampuan untuk melekat pada permukaan mukosa saluran kemih. Pada umumnya P
fimbriae akan terikat pada P blood group antigen yang terdpat pada sel epitel
saluran kemih atas dan bawah (Sukandar, E., 2004).
C. Peranan faktor virulensi lainnya. Sifat patogenisitas lain dari E.coli berhubungan dengan toksin. Dikenal beberapa toksin seperti α-hemolisin,
cytotoxic necrotizing factor-1(CNF-1), dan iron reuptake system (aerobactin
berhubungan degan pathogenicity island (PAIS) dan hanya 5% terikat pada gen plasmio. (Sukandar, E., 2004)
Virulensi bakteri ditandai dengan kemampuan untuk mengalami perubahan bergantung pada dari respon faktor luar. Konsep variasi fase MO ini menunjukan ini menunjukkan peranan beberapa penentu virulensi bervariasi di antara individu dan lokasi saluran kemih. Oleh karena itu, ketahanan hidup bakteri berbeda dalam kandung kemih dan ginjal. (Sukandar, E., 2004)
D. Peranan Faktor Tuan Rumah (host)
i. Faktor Predisposisi Pencetus ISK. Penelitian epidemiologi klinik mendukung hipotensi peranan status saluran kemih merupakan faktor risiko atau pencetus ISK. Jadi faktor bakteri dan status saluran kemih pasien mempunyai peranan penting untuk kolonisasi bakteri pada saluran kemih. Kolonisasi bacteria sering mengalami kambuh (eksasebasi) bila sudah terdapat kelainan struktur anatomi saluran kemih. Dilatasi saluran kemih termasuk pelvis ginjal tanpa obstruksi saluran kemih dapat menyebabkan gangguan proses klirens normal dan sangat peka terhadap infeksi. Endotoksin (lipid A) dapat menghambat peristaltik ureter. Refluks vesikoureter ini sifatnya sementara dan hilang sendiri bila mendapat terapi antibiotika. Proses pembentukan jaringan parenkim ginjal sangat berat bila refluks visikoureter terjadi sejak anak-anak. Pada usia dewasa muda tidak jarang dijumpai di klinik gagal ginjal terminal (GGT) tipe kering, artinya tanpa edema dengan/tanpa hipertensi. (Sukandar, E., 2004)
ii. Status Imunologi Pasien (host). Penelitian laboratorium mengungkapkan bahwa golongan darah dan status sekretor mempunyai konstribusi untuk kepekaan terhadap ISK. Pada tabel di bawah dapat dilihat beberapa faktor yang dapat meningkatkan hubungan antara berbagai ISK (ISK rekuren) dan status secretor (sekresi antigen darah yang larut dalam air dan beberapa kelas immunoglobulin) sudah lama diketahui. Prevalensi ISK juga meningkat terkait dengan golongan darah AB, B dan PI
(antigen terhadap tipe fimbriae bakteri) dan dengan fenotipe golongan darah Lewis. (Sukandar, E., 2004)
Table 2.3 Faktor-faktor yang meningkatkan kepekaan terhadap infeksi saluran kemih (UTI) (Sukandar, E., 2004).
Genetic Biologis Perilaku Lainnya
Status
nonsekretorik
Kelainan congenital Senggama Operasi urogenital Antigen golongan darah ABO Urinary tract obstruction Riwayat infeksi saluran kemih sebelumnya Diabetes inkontinensi Penggunaan diafragma, kondom, spermisida, penggunaan, penggunaan antibiotic terkini. Terapi estrogen
Kepekaan terhadap ISK rekuren dari kelompok pasien dengan saluran kemih normal (ISK tipe sederhana) lebih besar pada kelompok antigen darah non-sekretorik dibandingkan kelompok non-sekretorik. Penelitian lain melaporkan sekresi IgA urin meningkat dan diduga mempunyai peranan penting untuk kepekaan terhadap ISK rekuren. (Sukandar, E., 2004)
2.1.6. Patofisiologi ISK
Pada individu normal, biasanya laki-laki maupun perempuan urin selalu steril karena dipertahankan jumlah dan frekuensi kencing. Utero distal merupakan tempat kolonisasi mikroorganisme nonpathogenic fastidious Gram-positive dan gram negative. (Sukandar, E., 2004)
Hampir semua ISK disebabkan invasi mikroorganisme asending dari uretra ke dalam kandung kemih. Pada beberapa pasien tertentu invasi mikroorganisme dapat mencapai ginjal. Proses ini, dipermudah refluks vesikoureter. Proses invasi mikroorganisme hematogen sangat jarang ditemukan di klinik, mungkit akibat lanjut dari bakteriema. Ginjal diduga merupakan lokasi
infeksi sebagai akibat lanjut septikemi atau endokarditis akibat Stafilokokus aureus. Kelainan ginjal yang terkait dengan endokarditis (Stafilokkokus aureus) dikenal Nephritis Lohein. Beberapa penelitian melaporkan pielonefritis akut (PNA) sebagai akibat lanjut invasi hematogen. (Sukandar, E., 2004)
2.1.7 Presentasi klinis ISK
Setiap pasien dengan ISK pada laki dan ISK rekuren pada perempuan harus dilakuakan investigasi faktor predisposisi atau pencetus.
a. Pielonefritis Akut (PNA). Presentasi klinis PNA seperti panas tinggi (39,5-40,5 °C), disertai mengigil dan sekit pinggang. Presentasi klinis PNA ini sering didahului gejala ISK bawah (sistitis).
b. ISK bawah (sistitis). Presentasi klinis sistitis seperti sakit suprapubik, polakiuria, nokturia, disuria, dan stanguria.
c. Sindroma Uretra Akut (SUA). Presentasi klinis SUA sulit dibedakan dengan sistitis. SUA sering ditemukan pada perempuan usia antara 20-50 thun. Presentasi klinis SUA sangat miskin (hanya disuri dan sering kencing) disertai cfu/ml urin <105
i. Kelompok pertama pasien dengan piuria, biakan uria dapat diisolasi E-coli dengan cfu/ml urin 10
; sering disebut sistitis abakterialis. Sindrom uretra akut (SUA) dibagi 3 kelompok pasien, yaitu:
3 -105
ii. Kelompok kedua pasien leukosituri 10-50/lapangan pangdang tinggi dan kultur urin steril. Kultur khusus ditemukan clamydia
trachomalis atau bakteri anaerobic.
. Sumber infeksi berasal dari kelenjar peri-uretral atau uretra sendiri. Kelompok pasien ini memberikan respon baik terhadap antibiotik standar seperti ampsilin.
iii. Kelompok ketiga pasien tanpa piuri dan biakan urin steril.
d. ISK rekuren. ISK rekuren terdiri 2 kelompok; yaitu: a). Re-infeksi
(re-infections). Pada umumnya episode infeksi dengan interval >6 minggu
infeksi disebabkan MO yang sama, disebabkan sumber infeksi tidak mendapat terapi yang adekuat. (Sukandar, E., 2004)
Table 2.4 : klasifikasi ISK Rekuren dan Mikroorganisme (MO) (Sukandar, E., 2004).
Klasifikasi ISK Pathogenesis Mikroorganisme Gender
Sekali-sekali ISK Reinfeksi Berlainan Laki-laki atau wanita
Sering ISK Sering episode ISK
Berlainan Wanita
ISK persisten Sama Wanita atau laki-laki
ISK setelah terapi Terapi tidak sesuai Sama Wanita atau laki-laki
Tidak adekuat (relapsing)
Terapi inefektif setelah reinfeksi
Sama Wanita atau laki-laki
Infeksi persisten Sama Wanita atau laki-laki
Reinfeksi cepat Sama/berlainan Wanita atau laki-laki
Fistula enterovesikal
Berlainan Wanita atau laki-laki
2.1.8 Pemeriksaan penunjang diagnosis ISK
Analisa urin rutin, pemeriksaan mikroskop urin segar tanpa puter, kultur urin, serta jumlah kuman/mL urin merupakan protocol standar untuk pendekatan diagnosis ISK. Pengambilan dan koleksi urin, suhu, dan teknik transportasi sampel urin harus sesuai dengan protocol yang dianjurkan. (Sukandar, E., 2004)
Investigasi lanjutan terutama renal imaging procedures tidak boleh rutin, harus berdasarkan indikasi yang kuat. Pemeriksaan radiologis dimaksudkan untuk mengetahui adanya batu atau kelainan anatomis yang merupakan faktor predisposisi ISK.Renal imaging procedures untuk investigasi faktor predisposisi ISK termasuklah ultrasonogram (USG), radiografi (foto polos perut, pielografi IV,
micturating cystogram), dan isotop scanning. (Sukandar, E., 2004)
Pemeriksaan laboratorium
a. Leukosuria 1. Urinalisis
Leukosuria atau piuria merupakan salah satu petunjuk penting terhadap dugaan adalah ISK. Dinyatakan positif bila terdapat > 5 leukosit/lapang pandang besar (LPB) sedimen air kemih. Adanya leukosit silinder pada sediment urin menunjukkan adanya keterlibatan ginjal. Namun adanya leukosuria tidak selalu menyatakan adanya ISK karena dapat pula dijumpai pada inflamasi tanpa infeksi. Apabila didapat leukosituri yang bermakna, perlu dilanjutkan dengan pemeriksaan kultur.
Gambar 2.1. Leukosuria b. Hematuria
Dipakai oleh beberapa peneliti sebagai petunjuk adanya ISK, yaitu bila dijumpai 5-10 eritrosit/LPB sedimen urin. Dapat juga disebabkan oleh berbagai keadaan patologis baik berupa kerusakan glomerulus ataupun oleh sebab lain misalnya urolitiasis, tumor ginjal, atau nekrosis papilaris.
a. Mikroskopis 2. Bakteriologis
Dapat digunakan urin segar tanpa diputar atau tanpa pewarnaan gram. Dinyatakan positif bila dijumpai 1 bakteri /lapangan pandang minyak emersi.
b. Biakan bakteri
Gambar 2.2. Biakan bakteri
Dimaksudkan untuk memastikan diagnosis ISK yaitu bila ditemukan bakteri dalam jumlah bermakna sesuai dengan criteria Cattell, 1996:
• Wanita, simtomatik >102
10
organisme koliform/ml urin plus piuria, atau 5
Adanya pertumbuhan organisme pathogen apapun pada urin yang diambil dengan cara aspirasi suprapubik
organisme pathogen apapun/ml urin, atau
• Laki-laki, simtomatik >103
• Pasien asimtomatik organisme patogen/ml urin
105 organisme patogen/ml urin pada 2 contoh urin berurutan.
Yang paling sering dipakai ialah tes reduksi griess nitrate. Dasarnya adalah sebagian besar mikroba kecuali enterokoki, mereduksi nitrat bila dijumpai 3. Tes kimiawi
lebih dari 100.000 - 1.000.000 bakteri. Konversi ini dapat dijumpai dengan perubahan warna pada uji tarik. Sensitivitas 90,7% dan spesifisitas 99,1% untuk mendeteksi Gram-negatif. Hasil palsu terjadi bila pasien sebelumnya diet rendah nitrat, diuresis banyak, infeksi oleh enterokoki dan asinetobakter.
4. Tes Plat-Celup (Dip-slide)
Gambar 2.3. Plat celup
Lempeng plastik bertangkai dimana kedua sisi permukaannya dilapisi perbenihan padat khusus dicelupkan ke dalam urin pasien atau dengan digenangi urin. Setelah itu lempeng dimasukkan kembali ke dalam tabung plastik tempat penyimpanan semula, lalu dilakukan pengeraman semalaman pada suhu 37° C. Penentuan jumlah kuman/ml dilakukan dengan membandingkan pola pertumbuhan pada lempeng perbenihan dengan serangkaian gambar yang memperlihatkan keadaan kepadatan koloni yang sesuai dengan jumlah kuman antara 1000 dan 10.000.000 dalam tiap ml urin yang diperiksa. Cara ini mudah dilakukan, murah dan cukup akurat. Tetapi jenis kuman dan kepekaannya tidak dapat diketahui.
2.1.9 Manajemen ISK
2.1.9.1 Infeksi saluran kemih bawah
Prinsip manajemen ISK bawah meliputi intake cairan yang banyak, antibiotika yang adekuat, dan kalau perlu terapi asimtomatik untuk alkalinisasi urin:
• Hampir 80% pasien akan memberikan respon setelah 48jam dengan antibiotika tunggal; seperti ampisilin 3 gram, trimetoprim 200mg
• Bila infeksi menetap disertai kelainan urinalisi (lekositoria) diperlukan terapi konvensional selama 5-10 hari
• Pemeriksaan mikroskopik urin dan biakan urin tidak diperlukan bila semua gejala hilang dan tanpa lekositoria.
Reinfeksi berulang (frequent re-infection)
• Disertai faktor predisposisi. Terapi antimikroba yang intensif diikuti koreksi faktor resiko.
• Tanpa faktor predisposisi - Asupan cairan banyak
- Cuci setelah melakukan senggama diikuti terapi antimikroba takaran tunggal (misal trimetroprim 200mg)
- Terapi antimikroba jangka lama sampai 6 bulan.
Sindroma uretra akut (SUA). Pasien dengan SUA dengan hitungan kuman 103-105
2.1.9.2 Infeksi saluran kemih atas
memerlukan antibiotika yang adekuat. Infeksi klamidia memberikan hasi l yang baik dengan tetrasiklin. Infeksi disebabkan MO anaerobic diperlukan antimikroba yang serasi, misal golongan kuinolon. (Sukandar, E., 2004)
Pielonefritis akut. Pada umumnya pasien dengan pielonefritis akut memerlukan rawat inap untuk memlihara status hidrasi dan terapi antibiotika parenteral paling sedikit 48 jam. Indikasi rawat inap pielonefritis akut adalah seperti berikut:
- Kegagalan mempertahankan hidrasi normal atau toleransi terhadap antibiotika oral.
- Pasien sakit berat atau debilitasi.
- Terapi antibiotika oral selama rawat jalan mengalami kegagalan. - Diperlukan invesstigasi lanjutan.
- Komorbiditas seperti kehamilan, diabetes mellitus, usia lanjut.
The Infection Disease of America menganjurkan satu dari tiga alternatif terapi
antibiotik IV sebagai terapi awal selama 48-72jam sebelum diketahui MO sebagai penyebabnya yaitu fluorokuinolon, amiglikosida dengan atau tanpa ampisilin dan sefalosporin dengan spectrum luas dengan atau tanpa aminoglikosida.
Antibiotika merupakan terapi utama pada ISK. Hasil uji kultur dan tes sensitivitas sangat membantu dalam pemilihan antibiotika yang tepat. Efektivitas terapi antibiotika pada ISK dapat dilihat dari penurunan angka lekosit urin disamping hasil pembiakan bakteri dari urin setelah terapi dan perbaikan status klinis pasien. Idealnya antibiotika yang dipilih untuk pengobatan ISK harus memiliki sifat-sifat sebagai berikut : dapat diabsorpsi dengan baik, ditoleransi oleh pasien, dapat mencapai kadar yang tinggi dalam urin, serta memiliki spektrum terbatas untuk mikroba yang diketahui atau dicurigai. Pemilihan antibiotika harus disesuaikan dengan pola resistensi lokal, disamping juga memperhatikan riwayat antibiotika yang digunakan pasien (Coyle and Prince, 2005).
2.1.10. Pencegahan
Data epidemiologi klinik mengungkapkan uji saring bakteriuria asimtomatik bersifat selektif dengan tujuan utama untuk mencegah menjadi bakteriuria disertai presentasi klinik ISK. Uji saring bakteriuria harus rutin dengan jadual tertentu untuk kelompok pasien perempuan hamil, pasien DM terutama perempuan, dan pasca transplantasi ginjal perempuan dan laki-laki, dan kateterasi laki-laki dan perempuan. (Sukandar, E., 2004)
2.2. Uji Sensitiviatas Antibiotika (Antibiotic Sensitivity Test)
Antimikroba atau antibiotik adalah obat atau zat yang dihasilkan oleh suatu mikroba, terutama fungi, yang dapat menghambat/membasmi mikroba lain (jasad renik / bakteri), khususnya mikroba yang merugikan manusia yaitu mikroba
penyebab infeksi pada manusia (Saepudin, Sulistiawan, R.Y., dan Hanifah, S., 2007).
Tes uji kepekaan antibiotika merupakan suatu metode untuk menentukan kerentanan suatu orgamisme terhadap terapi antibiotika yang diberikan. Apabila organism infeksius telah dikenali, ia dikultur dan diuji terhadap beberapa jenis obat antibiotic (tergantung jenis mikroba sama ada gram positif atau gram negative). Sekiranya pertumbuhan mikroba dihambat oleh aksi obat tersebut, ia dilaporkan sebagai sensitive/peka terhadap antibiotic tersebut. Jika pertumbuhan mikroba tidak dihambat oleh antibiotik, dikatakan sebagai resisten terhadap obat tersebut. (The Free Dictionary by Farlex)
Identifikasi suatu mikroba selalu dikerjakan bersamaan dengan tes AST. Ini dapat memberi gambaran jenis mikroba yang telah dikultur sekaligus mengenali jenis antibiotika yang harus dipertimbangkan. Kepekaan suatu isolasi terhadap antibiotic tertentu diukur dengan mencapai Minimim Inhibitory
Concentration (MIC) atau breakpoint. Ini merupakan konsentrasi minimal/terendah (diuji di double dilutions) antibiotika dimana isolate tidak dapat memberikan pertumbahan yang tampak setelah inkubasi (Rapidmicrobiology).
Penetapan kerentanan patogen terhadap antimikroba penting untuk menyelidik antibiotik yang sesuai untuk mengobati penyakit. Tidak ada gunanya menggunakan antibiotik yang tidak efektif untuk menlawan mikroorganisme penyebab penyakit. Ada beberapa prosedur berbeda yang digunakan oleh ahli mikrobiologi klinis untuk menentukan sensitivitas mikroorganisme terhadap antibiotik, antara lain metode Cakran KIRBY-BAUER dan Metode Konsentrasi Hambatan Minimum (KHM) atau Minimum inhibitory concentration (MIC) (Harmita dan Radji, M., 2008).
Cara yang mudah untuk menetapkan kerentanan organisme terhadap mikroorganisme terhadap antibiotik adalah degan mengokulasi pelat agar dengan biakan dan membiarkan antibiotik berdifusi ke media agar. Cakram yang telah mengandungi antibiotik diletakakkan di permukaan pelat agar yang mengandung
mikroorganisme yang ingin diuji. Konsentrasi sebanding dengan luas bidang difusi. Pada jarak tertentu pada masing-masing cakram, antibiotik berdifusi sampai pada titik antibiotik tersebut tidak lagi menghambat pertumbuhan mikroba. Efektivitas antibiotik ditunjukkan oleh zona hambatan. Zona hambatan tampak sebagai area jernih atau bersih yang mengelilingi cakram tempat zat dengan aktivitas antimikroba terdifusi. Diameter zona dapat diukur dengan penggaris dan hasil dari eksperimen ini merupakan satu antibiogram (Harmita dan Radji, M., 2008).
2.2.1. Metode Cakram KIRBY-BAUER
Metode difusi agar telah digunakan secara luas dengan menggunakan cakram kertas saring yang tersedia secara komersial, kemasan yang menujukkan konsentrasi antibiotik tertentu juga tersedia. Efektivitas relatif antibiotik yang berbeda menjadi dasar bagi spektrum sensitivitas suatu organisme. Informasi ini, bersama dengan berbagai pertimbangan farmakologi, digunakan dalam memilih antibiotik untuk pengobatan (Harmita dan Radji, M., 2008).
Ukuran zona hambatan dapat dipengaruhi oleh kepadatan atau viskositas media biakan, kecepatan difusi antibiotik, dan interaksi antibiotik dengan media. Selain itu, zat yang ditemukan mempunyai efek samping signifikan tidak bolah digunakan untuk terapi karena zat ini mungkin juga mempunyai efek samping signifikan pada sistem yang diobati (Harmita dan Radji, M., 2008).
Metode cakram mewakili prosedur sederhana untuk menyelidik zat dalam menentukan apakah zat tersebut signifikan dan mempunyai aktivitas antibiotik yang berguna (Harmita dan Radji, M., 2008).
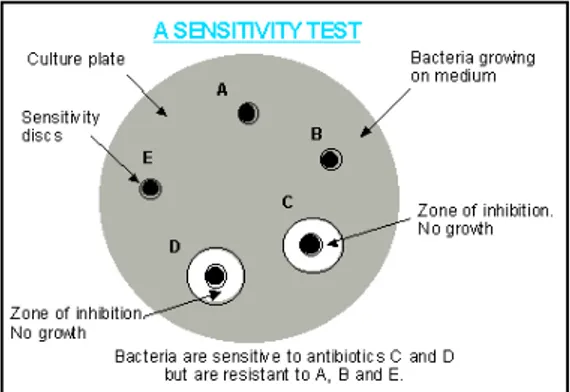
(sumber: Rapidmikrobiology) Gambar 2.4. menunjukkan suatu hasil daripada metode cakram. Bakteri tersebut adalah sensitif terhadap antibiotika C dan D, sementara resisten terhadap A, B, ,dan E.
Tabel 2.5. Interpretasi sensitivitas antibiotic (diameter zona hambat dalam mm)
2.2.2. Metode Konsentrasi Hambatan Minimum (KHM)
Konsentrasi hambatan minimum (KHM) adalah konsentrasi antibiotik terendah yang masih dapat menghambat pertumbuhan organisme tertentu. Prosedur ini digunakan untuk menentukan konsentrasi antibiotik yang masih efektif untuk mencegah pertumbuhan patogen dan mengindikasikan dosis antibiotik yang efektif untuk mengontrol infeksi pada pasien. Inokulum mikroorganisme yang telah distandarisasi ditambahkan ke dalam tabung yang mengandung seri enceran suatu antibiotika, dan pertumbuhan mikroorganisme akan termonitor dengan perubahan kekeruhan. Dengan cara ini, KHM antibiotik yang dapat mencegah pertumbuhan mikroorganisme in vitro dapat ditentukan (Harmita dan Radji, M., 2008).
2.2.3. Kepekaan Kuman Terhadap Antibiotik
Rumah sakit merupakan tempat penggunaan antibiotik paling banyak ditemukan. Di negara yang sudah maju 13 – 37 % dari seluruh penderita yang dirawat di rumah sakit mendapatkan antibiotik baik secara tunggal ataupun kombinasi, sedangkan di negara berkembang 30 – 80 % penderita yang dirawat di rumah sakit mendapatkan antibiotik. (Saepudin, Sulistiawan, R.Y., dan Hanifah, S., 2007).
Banyak faktor yang mempengaruhi munculnya kuman resisten terhadap antibiotika. Faktor yang penting adalah faktor penggunaan antibiotika dan pengendalian infeksi. Oleh karena itu, penggunaan antibiotika secara bijaksana merupakan hal yang sangat penting disamping penerapan pengendalian infeksi secara baik untuk mencegah berkembangnya kuman-kuman resisten tersebut ke masyarakat (Hadi, 2006). Data yang akurat berkenaan dengan kuantitas penggunaan antibiotika sangat diperlukan. Data-data tersebut akan lebih bernilai jika dikumpulkan, dianalisis, serta disajikan dengan suatu sistem atau metode yang terstandar (Saepudin, Sulistiawan, R.Y., dan Hanifah, S., 2007). Resisitensi antibiotik dapat berlaku secara natural terhadap sesuatu mikroba/ kombinasi obat, atau resisten yang didapat (acquired resistance), dimana penyalahgunaan
antimikroba disebabkan populasi yang terexpose kepada lingkungan dengan mikroba yang resisten secara genetik (mutasi spontaneous atau DNA transfer dari sel lain yang resisten). Mikroba tersebut dapat tumbuh dan menyebar (Rapidmicrobiology).
Setiap wilayah perlu mengembangkan suatu kebijakan penggunaan antibiotika sesuai prevalensi resistensi setempat. Situasi penggunaan antibiotika memang harus dievaluasi dari waktu ke waktu dan disesuaikan dengan hasil monitoring kepekaan kuman yang mutakhir serta masukan yang dapat diberikan oleh klinikus (Nelwan, 2006). Diketahuinya pola kepekaan kuman juga sangat bermanfaat untuk menetapkan kebijakan perputaran penggunaan antibiotika (antibiotics cycling) sebagai salah satu upaya meminimalkan kejadian resistensi. Perubahan penggunaan antibiotika untuk pengobatan suatu infeksi sangat mungkin dan bahkan harus dilakukan dengan catatan dilakukan atas dasar pertimbangan pola kepekaan setempat. Dengan demikian terapi antibiotika diharapkan dapat memberikan hasil yang optimal (Saepudin, Sulistiawan, R.Y., dan Hanifah, S., 2007).