BAB 1
PENDAHULUAN
1.1. Latar Belakang
Infeksi Menular Seksual (IMS) adalah infeksi yang disebabkan oleh bakteri, virus, parasit atau jamur, yang penularannya terutama melalui hubungan seksual dari seseorang yang terinfeksi kepada mitra seksualnya. Infeksi menular seksual merupakan salah satu penyebab infeksi saluran reproduksi (ISR). Tidak semua IMS menyebabkan ISR dan sebaliknya tidak semua ISR menyebabkan IMS.1
Berdasarkan penyebabnya, ISR dapat dibedakan menjadi1 :
Infeksi menular seksual, misalnya gonore, sifilis, trikomoniasis, herpes genitalis, kondiloma akuminata dan infeksi HIV
Infeksi endogen oleh flora normal komensal yang tumbuh berlebihan, misalnya kandidosis vaginalis dan vaginosis bakterial.
Infeksi iatrogenik yang disebabkan bakteri atau mikroorganisme yang masuk ke saluran reproduksi akibat prosedur medik atau intervensi selama kehamilan, pada waktu partus atau pasca partus dan dapat juga oleh karena kontaminasi instrumen. Secara gender perempuan memiliki resiko tinggi terhadap penyakit yang berkaitan dengan kehamilan dan persalinan, juga terhadap penyakit kronik dan infeksi. Selama masa kehamilan, perempuan mengalami berbagai perubahan yang secara alamiah sebenarnya diperlukan untuk kelangsungan hidup janin dalam kandungannya. Namun, ternyata berbagai perubahan tersebut dapat mengubah kerentanan dan juga mempermudah terjadinya infeksi selama kehamilan, perubahan tersebut antara lain sebagai berikut :
Perubahan Imunologik
o Selama kehamilan terjadi supresi imunokempetensi ibu yang dapat mempengaruhi terjadinya berbagai penyakit infeksi. Supresi sistem imun akan semakin meningkat seiring berlanjutnya usia kehamilan. Limfosit T jumlahnya berkurang dalam sampel darah tepi perempuan hamil, tetapi tidak demikian halnya dengan limfosit B. Pengurangan maksimal CD4+ limfosit T terjadi pada trimester 3.1
o Anatomi saluran genital sangat berubah saat kehamilan. Dinding vagina menjadi hipertrofik dan penuh darah. Serviks mengalami hipertrofi dan semakin luas daerah epitel kolumnar pada ektoserviks yang terpajan mikroorganisme. Perluasan ektopi serviks selama kehamilan mengakibatkan mudahnya infeksi serviks atau reaktivasi laten. Serviks akan mensekresi mukus yang sangat kental, membentuk mucous plug. 1
Perubahan flora mikrobial servikovaginalis
o Flora vagina merupakan ekosistem heterogen untuk berbagai bakteri anaerob dan bakteri fakultatif anaerob. Diduga mekanisme yang menyebabkan perubahan tersebut adalah pH vagina, kandungan glikogen dan vaskularisasi genital bagian bawah.1 1.2. Epidemiologi
Prevelensi IMS dinegara sedang berkembang jauh lebih tinggi dibanding dengan di negara maju. Pada perempuan hamil di negara dunia ketiga, angka kejadian gonore 10-15 kali lebih tinggi, infeksi klamidia 2 – 3 kali lebih tinggi dan sifilis 10 – 100 kali lebih tinggi jika dibandingkan dengan angka kejadiannya pada perempuan hamil di negara industri. Prevalensi sifilis pada perempuan hamil dinegara maju hanya sebesar 0,03 – 0,3 %, tetapi di negara Afrika Sub-Sahara, sebagian besar Amerika Latin dan Fiji, sifilis didapatkan pada 3 – 22% perempuan hamil.1
Di Indonesia sendiri angka kejadian IMS pada perempuan hamil sangat terbatas. Pada perempuan hamil pengunjung puskesmas Merak Jawa Barat 1994, sebanyak 58% menderita ISR. sebanyak 29,5% infeksi genital nonspesifik, 10,2% vaginosis bakterial, 9,1% kandidosis vaginalis, 3,4% gonore, 1,1% trikomoniasis.
Tingkat infeksi HIV pada perempuan hamil di negara-negara Asia diperkirakan belum melebihi 3-4%, tetapi epideminya berpotensi untuk menjadi lebih besar. Penelitian prevalensi HIV pada ibu hamil di daerah miskin di Jakarta pada tahun 1999-2001 oleh Kharbiati mendapatkan angka prevalensi sebesar 2,86%.1
1.3. Dampak IMS pada Kehamilan
Dampak IMS pada kehamilan bergantung pada organisme penyebab, lamanya infeksi dan usia kehamilan pada saat terinfeksi. Hasil konsepsi yang tidak sehat seringkali terjadi akibat IMS, misalnya kematian janin (abortus spontan atau lahir mati), bayi berat lahir rendah (akibat prematuritas, retardasi pertumbuhan janin dalam rahim) dan infeksi kongenital atau perinatal (kebutaan, pneumonia neonatus dan retardasi mental).1
Diagnosis dan manajemen IMS pada kehamilan dapat menurunkan morbiditas dan mortalitas maternal maupun janin. Sebagian besar IMS bersifat asimptomatik atau muncul dengan gejala yang tidak spesifik. Tanpa adanya tingkat kewaspadaan yang tinggi dan ambang batas tes yang rendah, sejumlah besar kasus IMS dapat terlewatkan, yang pada akhirnya mengarah pada hasil perinatal yang tidak diinginkan. Oleh karena itu, riwayat IMS yang lengkap dan melakukan pemeriksaan skrining yang sesuai pada pasien yang sedang hamil pada saat pemeriksaan prenatal yang pertama adalah penting.1
Dengan adanya perubahan fisiologik selama kehamilan yang mempengaruhi farmakokinetik dari terapi medik, paparan obat ke janin dan pertimbangan keamanan menyusui bayi, penatalaksanaan IMS pada ibu hamil dan pascapersalinan dapat berbeda dari tatalaksana IMS untuk perempuan tidak hamil. Selain itu, pertimbangan khusus berkaitan dengan potensi penularan untuk beberapa IMS viral perlu dipertimbangkan dalam menentukan keamanan dari pemberian air susu ibu (ASI).1
BAB 2
TINJAUAN PUSTAKA
2.1. Definisi
Human Immunodeficiency Virus (HIV) adalah virus yang menyebabkan penyakit AIDS yang termasuk kelompok retrovirus. Seseorang yang terinfeksi HIV, akan mengalami infeksi seumur hidup. Kebanyakan orang dengan HIV/AIDS (ODHA) tetap asimtomatik (tanpa tanda dan gejala dari suatu penyakit) untuk jangka waktu lama. Meski demikian, sebetulnya mereka telah dapat menulari orang lain.2
HIV/AIDS adalah suatu sindrom defisiensi imun yang ditandai oleh adanya infeksi oportunistik dan atau keganasan yang tidak disebabkan oleh defisiensi imun primer atau sekunder atau infeksi kongenital melainkan oleh human immunodeficiency virus.3
2.2. Epidemiologi
Di banyak negara berkembang, HIV merupakan penyebab utama kematian perempuan usia reproduksi. Pada tahun 2010 diperkirakan terdapat 57.000 ibu hamil terinfeksi HIV di regional Asia Tenggara. Negara dengan high-burden penularan infeksi HIV dari ibu ke anak seperti India, Thailand, Myanmar dan Indonesia menunjukan estimasi insidens HIV diantara ibu hamil cenderung tetap selama lima tahun terakhir. Jumlah anak kurang dari 15 tahun yang terinfeksi HIV sebesar 87.000 dengan estimasi infeksi HIV baru sebesar 48.000. Data estimasi UNAIDS/WHO (2009) juga memperkirakan 22.000 anak di wilayah Asia-Pasifik terinfeksi HIV dan tanpa pengobatan, setengah dari anak yang terinfeksi tersebut akan meninggal sebelum ulang tahun kedua.4
Di Indonesia, infeksi HIV merupakan salah satu masalah kesehatan utama dan salah satu penyakit menular yang dapat mempengaruhi kematian ibu dan anak. Human Immunodeficiency Virus (HIV) telah ada di Indonesia sejak kasus pertama ditemukan tahun 1987. Sampai saat ini kasus HIV-AIDS telah dilaporkan oleh 341 dari 497 kabupaten/kota di 33 provinsi. Selain itu, Indonesia adalah salah satu negara di Asia dengan epidemi HIV/AIDS yang berkembang paling cepat (UNAIDS, 2008) dan merupakan negara dengan tingkat epidemi HIV terkonsentrasi, karena terdapat beberapa daerah dengan prevalensi HIV lebih dari 5% pada subpopulasi tertentu dan prevalensi HIV tinggi pada populasi umum 15-49 tahun terjadi di Provinsi Papua dan Papua Barat (2,4%).4
Virus HIV adalah retrovirus yang dulu disebut LAV (Lymphadenopathy Associated Virus) HTLV III (Human T cell Lymphotropic Virus III) HIV tipe I dan II. LAV yang ditemukan oleh Montagnier dkk. pada tahun 1983 di Perancis, sedangkan HTLV-III ditemukan oleh Gallo di Amerika Serikat pada tahun berikutnya. Virus yang sama ini ternyata banyak ditemukan di Afrika Tengah.1
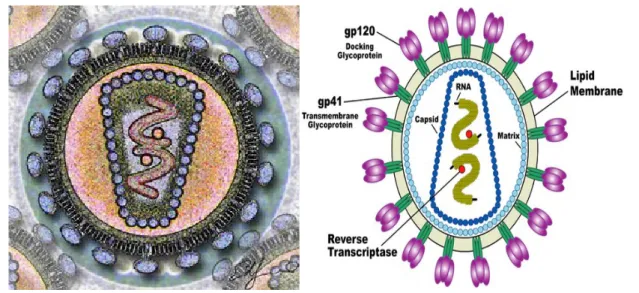
Secara morfologik, virus ini berbentuk bulat, terdiri dari bagian inti (core) yang berbentuk silindris dan selubung (envelope) yang berstruktur lipid bilayer yang membungkus bagian core, dimana didalam core ini terdapat RNA virus ini. Karena informasi genetik virus ini berupa RNA, maka virus ini harus mentransfer informasi genetiknya yang berupa RNA menjadi DNA sebelum diterjemahkan menjadi protein-protein. Dan untuk tujuan ini HIV memerlukan enzim reverse transkriptase.5
HIV merupakan virus yang secara progresif menghancurkan sel-sel darah putih, sehingga melemahkan kekebalan manusia dan menyebabkan AIDS. Pada awalnya penularan HIV/AIDS di Indonesia terjadi melalui penularan secara horisontal yaitu melalui cairan tubuh saat terjadi kontak seksual (heteroseksual/homoseksual) atau transfusi darah. Setelah itu, mulai terjadi penularan secara vertikal yaitu dari ibu yang positif HIV/AIDS ke bayi.1,6,7 Salah satu intervensi untuk mencegah penularan dari ibu penderita HIV/AIDS kepada bayinya yaitu melalui program PMTCT (Prevention of Mother To Child Transmission of HIV). PMTCT ini sangat penting karena penularan HIV pada anak sebagian besar (90%) terjadi secara vertikal dan hanya sebagian kecil (10%) sisanya melalui transfusi darah atau penggunaan jarum suntik yang tidak steril.
2.4. Penularan Prenatal
Penularan perinatal merupakan penularan dari ibu ODHA (Orang Dengan HIV AIDS) kepada janin pada masa perinatal. Angka penularan pada masa kehamilan berkisar sekitar 5 – 10%, saat persalinan sekitar 10 – 20% dan saat menyusui sekitar 30 - 45% bila disusui sampai 2 tahun. Penularan pada masa menyusui terjadi pada minggu – minggu pertama menyusui, terutama bila ibu baru terinfeksi saat menyusui.8
Pada kebanyakan wanita yang terinfeksi HIV, penularan tidak dapat melalui plasenta. Umumnya darah ibu tidak bercampur dengan darah bayi, sehingga tidak semua bayi yang dikandung ibu dengan HIV positif tertular HIV saat dalam kandungan. Plasenta bahkan melindungi janin dari HIV, namun perlindungan ini dapat rusak bila ada infeksi virus, bakteri ataupun parasit pada plasenta atau pada keadaan dimana daya tahan ibu sangat rendah.
Pada proses persalinan, terjadi kontak antara darah ibu, maupun lendir ibu dan bayi, sehingga virus HIV dapat masuk ke dalam tubuh bayi. Semakin lama proses persalinan berlangsung, kontak antara bayi dengan cairan tubuh ibu semakin lama, resiko penularan semakin tinggi. ASI dari ibu yang terinfeksi HIV mengandung HIV dalam konsentrasi yang lebih rendah dari yang ditemukan dalam darahnya, sehingga ibu dengan infeksi HIV dianjurkan tidak menyusui bayinya dan diganti dengan susu pengganti ASI. Frekuensi penularan melalui asi dari ibu ke bayi mencapai sekitar 15% dari populasi.8
Gambar 2. Penularan HIV Ibu ke Bayi
2.5. Faktor Resiko Penularan
Seorang ibu yang terinfeksi HIV dengan kehamilan memiliki resiko untuk menularkan HIV ke bayinya, yaitu:
A. Faktor Ibu
1. Jumlah virus (viral load)
Jumlah virus HIV dalam darah ibu saat menjelang atau saat persalinan dan jumlah virus dalam air susu ibu ketika ibu menyusui bayinya sangat mempengaruhi penularan HIV dari ibu ke anak. Risiko penularan HIV menjadi sangat kecil jika kadar HIV rendah (kurang dari 1.000 kopi/ml) dan sebaliknya jika kadar HIV di atas 100.000 kopi/ml.
2. Jumlah sel CD4
Ibu dengan jumlah sel CD4 rendah lebih berisiko menularkan HIV ke bayinya. Semakin rendah jumlah sel CD4 risiko penularan HIV semakin besar.
3. Status gizi selama hamil
Berat badan rendah serta kekurangan vitamin dan mineral selama hamil meningkatkan risiko ibu untuk menderita penyakit infeksi yang dapat meningkatkan jumlah virus dan risiko penularan HIV ke bayi.
4. Penyakit infeksi selama hamil
Penyakit infeksi seperti sifilis, Infeksi Menular Seksual, infeksi saluran reproduksi lainnya, malaria dan tuberkulosis, berisiko meningkatkan jumlah virus dan risiko penularan HIV ke bayi.
5. Gangguan pada payudara
Gangguan pada payudara ibu dan penyakit lain, seperti mastitis, abses dan luka di puting payudara dapat meningkatkan risiko penularan HIV melalui ASI.2
B. Faktor Bayi
1. Usia kehamilan dan berat badan bayi saat lahir
Bayi lahir prematur dengan Berat Badan Lahir Rendah (BBLR) lebih rentan tertular HIV karena sistem organ dan sistem kekebalan tubuhnya belum berkembang dengan baik. 2. Periode pemberian ASI
3. Adanya luka di mulut bayi
Bayi dengan luka di mulutnya lebih berisiko tertular HIV ketika diberikan ASI.2 C. Faktor Obstetrik
Perinatal HIV Guidelines Working Group di Amerika Serikat mengajukan rekomendasi penatalaksanaan obstetrik untuk mengurangi transmisi HIV vertikal. Rekomendasi yang dianjurkan adalah: 2
No .
Cara Persalinan Rekomendasi
1. Wanita hamil yang terinfeksi HIV-AIDS yang datang:
Kehamilan ≥ 36 minggu Belum dapat ARV
Sedang menunggu hasil pemeriksaan kadar HIV dan CD4 yang diperkirakan ada sebelum persalinan.
Wanita hamil yang terinfeksi HIV-AIDS dilakukan :
Konseling tentang seksio sesarea untuk mengurangi resiko transmisi dan resiko komplikasi pascaoperasi, anestesi dan resiko operasi lain padanya.
Jika diputuskan seksio sesarea, seksio direncanakan pada minggu ke-38.
Selama seksio, wanita hamil yang terinfeksi HIV-AIDS mendapat zidovudin IV yang dimulai 3 jam sebelumnya dan bayi mendapat zidovudin sirup selama 6 minggu.
Keputusan akan meneruskan antiretrovirus setelah melahirkan atau tidak, tergantung pada hasil pemeriksaan kadar virus dan CD4. Wanita hamil yang terinfeksi
HIV-AIDS yang datang: Pada kehamilan awal
Sedang mendapat kombinasi antiretrovirus
Kadar HIV tetap di atas 1000 kopi/mL pada minggu ke 36 kehamilan
Regimen ARV yang digunakan tetap diteruskan.
Konseling bahwa kadar HIV-nya mungkin tidak turun sampai kurang dari 1000 kopi/mL sebelum persalinan, sehingga dianjurkan untuk melakukan seksio sesarea.
Demikian juga dengan resiko komplikasi seksio yang meningkat, seperti infeksi
pascaoperasi, anestesi dan operasi.
Jika diputuskan seksio sesarea, seksio direncanakan pada minggu ke-38 kehamilan. Selama seksio, wanita hamil yang terinfeksi
HIV-AIDS mendapat zidovudin intravena yang dimulai minimal 3 jam sebelumnya. antiretrovirus lain tetap diteruskan sebelum dan sesudah persalinan. Bayi mendapat zidovudin sirup selama 6 minggu.
Wanita hamil yang terinfeksi HIV-AIDS yang:
Sedang mendapat kombinasi antiretrovirus
Kadar HIV tidak terdeteksi pada minggu ke 36 kehamilan.
Wanita hamil yang terinfeksi HIV-AIDS diberikan:
Konseling bahwa kemungkinan transmisi jika kadar HIV tidak terdeteksi mungkin kurang dari 2 %, bahkan pada persalinan pervaginam. Pemilihan cara persalinan harus mempertimbangkan keuntungan dan resiko komplikasi seksio.
Wanita hamil yang terinfeksi HIV-AIDS yang:
Sudah direncanakan seksio sesarea elektif
Namun datang pada awal persalinan atau setelah ketuban pecah.
Zidovudin IV segera diberikan.
Jika kemajuan persalinan cepat, wanita hamil yang terinfeksi HIV-AIDS ditawarkan untuk menjalani persalinan pervaginam.
Jika dilatasi serviks minimal dan diduga persalinan akan berlangsung lama, dapat dipilih antara zidovudine intravena dan melakukan seksio sesarea atau memberikan pitosin untuk mempercepat persalinan.
Jika diputuskan untuk menjalani persalinan pervaginam, elektrode kepala, monitor invasife dan alat bantu lain sebaiknya dihindari. Bayi sebaiknya mendapat zidovudin sirup selama 6 minggu.
Pada saat persalinan, bayi terpapar darah dan lendir ibu di jalan lahir. Faktor obstetrik yang dapat meningkatkan risiko penularan HIV dari ibu ke anak selama persalinan adalah: 1. Jenis Persalinan
Risiko penularan persalinan per vaginam lebih besar dari pada persalinan melalui bedah sesar (sectio caesaria).
2. Lama Persalinan
Semakin lama proses persalinan berlangsung, risiko penularan HIV dari ibu ke anak semakin tinggi, karena semakin lama terjadinya kontak antara bayi dengan darah dan lendir ibu.
3. Ketuban pecah lebih dari 4 jam sebelum persalinan meningkatkan risiko penularan hingga dua kali lipat dibandingkan jika ketuban pecah kurang dari 4 jam.
4. Tindakan episiotomi, ekstraksi vakum dan forseps meningkatkan risiko penularan HIV karena berpotensi melukai ibu atau bayi.2
Pada saat hamil, sirkulasi darah janin dan sirkulasi darah ibu dipisahkan oleh beberapa lapis sel yang terdapat di plasenta. Plasenta melindungi janin dari infeksi HIV. Tetapi jika terjadi peradangan, infeksi ataupun kerusakan pada plasenta, maka HIV dapat menembus plasenta sehingga terjadi penularan HIV dari ibu ke anak. Penularan HIV dari ibu ke anak pada umumnya terjadi pada saat persalinan dan pada saat menyusui.2
2.6. Penatalaksanaan 1. Penanganan ante partum a. Konseling
Pada konseling, ibu hamil diajak berkomunikasi dua arah dengan memberikan informasi mengenai HIV dan hubungannya dengan kehamilan, tanpa mengarahkan, dimana kemudian ibu hamil ini dapat mengambil keputusan mengenai kehamilannya dan persalinannya. Pada kehamilan trimester pertama, konseling perlu dilakukan dengan intensif untuk memutuskan apakah kehamilan akan diteruskan atau tidak.9
b. Pemberian obat anti virus
Tujuan utama pemberian antiretrovirus pada kehamilan adalah menekan perkembangan virus, memperbaiki fungsi imunologis, memperbaiki kualitas hidup, mengurangi morbiditas dan mortalitas penyakit yang menyertai HIV. Pada kehamilan, keuntungan pemberian antiretrovirus ini harus dibandingkan dengan potensi toksisitas, teratogenesis dan efek samping jangka lama. Akan tetapi, efek penelitian mengenai toksisitas, teratogenesis dan efek samping jangka lama antiretrovirus pada wanita hamil masih sedikit.9
2. Penanganan intra partum
Pemilihan persalinan yang aman diputuskan oleh ibu setelah mendapatkan konseling lengkap tentang pilihan persalinan, risiko penularan dan berdasarkan penilaian dari tenaga kesehatan. Pilihan persalinan meliputi persalinan per vaginam dan perabdominam (bedah sesar atau seksio sesarea). Dalam konseling perlu disampaikan mengenai manfaat terapi ARV sebagai cara terbaik mencegah penularan HIV dari ibu ke anak.2
Pilihan persalinan
Persalinan pervaginam Persalinan perabdomen Syarat :
Pemberian ARV mulai pada ≤ 14 minggu (ART > 6 bulan); atau
VL < 1000 kopi/µL
Syarat :
Ada indikasi obstetrik; dan
VL > 1000 kopi/µL atau
Pemberian ARV dimulai pada usia kehamilan ≥ 36 minggu 3. Penanganan pasca persalinan
Terdapat 50-75% dari bayi yang terinfeksi HIV yang disusui ibu HIV/AIDS tertular HIV pada 6 bulan pertama kehidupan. ASI eksklusif memiliki resiko transmisi HIV yang rendah daripada ASI yang dikombinasikan dengan cairan atau makanan lainnya (ASI campuran).
Ibu yang menderita HIV/AIDS sangat dianjurkan untuk memberikan ASI Ekslusif hingga 6 bulan dan dilanjutkan dengan pemberian ASI sekaligus makanan tambahan hingga usia 12 bulan. Bila ibu yang menderita HIV/AIDS memutuskan untuk tidak memberikan ASI ekslusif, dapat mengganti dengan makanan tambahan bila kriteria AFASS terpenuhi. Adapun kriteria AFASS dari WHO yaitu: Acceptable = mudah diterima, Feasible = mudah dilakukan,
Affordable = harga terjangkau, Sustainable = berkelanjutan, Safe= aman penggunaannya.
Salah satu alternatif untuk menghindari penularan HIV yaitu dengan menghangatkan ASI > 66 0C untuk membunuh virus HIV. Adapun bayi yang telah dinyatakan terinfeksi HIV positif maka harus diberikan ASI ekslusif selama 6 bulan diteruskan dengan pemberian ASI campuran hingga usia 24 bulan. Ibu pengidap HIV harus di sarankan mencegah kehamilan berikutnya dengan alat kontrasepsi.9
Pada tahun 2013 WHO mengeluarkan aturan pemberian obat ARV untuk pencegahan HIV dari ibu ke bayi, yaitu :10
a. Untuk ibu :
Lini Pertama: TDF + 3 TC (atau FTC) + EFV sebanyak 1 kali sehari pada ibu yang hamil dan sedang menyusui, termasuk ibu yang berada dalam trimester pertama kehamilan
Tabel. ARV LiniPertamauntuk Ibu.10
Lini Kedua: 2 NRTI (Nucleoside Reverse Transcriptase Inhibitor) + PI (Ritonavir boosted Protease Inhibitor)
NRTI lini kedua ini direkomendasikan jika :
- Kegagalan TDF + 3 TC (atau FTC), regimen pengobatan lini pertama gunakan AZT + 3TC dan NRTI sebagai dasar regimen lini kedua
- Kegagalan AZT atau d4T + 3TC , regimen pengobatan lini pertama gunakan TDF+ 3TC (atau FTC) dan NRTI sebagai dasar regimen pengobatan lini kedua.
Tabel: Obat-obat pada antenatal,intrapartum dan postpartum9 b. Untuk bayi :
Profilaksis NVP (Niverapin) setiap hari selama 6 minggu setelah lahirnya bayi atau postpartum apabila HIV diidentifikasi dan jika bayinya sedang menerima makanan penganti, maka harus diberikan profilaksis NVP setiap hari (atau AZT dua kali sehari).
Regimen ARV Usia Bayi Dosis
AZT
(rekomendasi hanya pada bayi dengan makanan pengganti)
Sampai Usia 6 minggu
2000-2499 gram
≥ 2500 gram
10 mg, 2x sehari 15 m, 2x sehari
NVP Sampai Usia 6 minggu
2000-2499 gram
≥ 2500 gram
10 mg, 1x sehari 15 m, 1x sehari >6 minggu – 6 bulan 20 mg, 1x sehari >6bulan – 9 bulan 30 mg, 1x sehari >9 bulan – berakhirnya
periode menyusui
40 mg, 1x sehari Tabel. Dosis Pemberian ARV dan NVP untuk Bayi yang menyusui.10
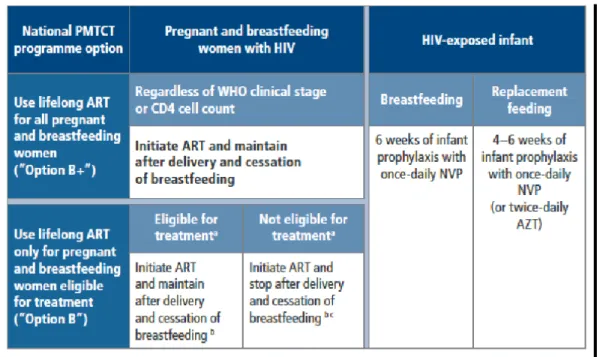
Menurut WHO tahun 2012, pemberian ARV mencakup dua options, yang keduanya harus mulai lebih awal pada kehamilan, pada usia kehamilan 14 minggu atau segera mungkin setelah ibu hamil.11
a. Opsi A, yaitu dua kali sehari pemberian AZT (zidovudin) untuk ibu dan untuk bayi dengan pemberian salah satu dari AZT atau NVP selama enam minggu setelah lahir jika bayi tidak menyusui. Jika bayi sedang menyusui, NVP harian profilaksis bayi harus dilanjutkan selama satu minggu setelah berakhirnya periode menyusui.
b. Opsi B, yaitu pemberian ketiga jenis obat profilaksis untuk ibu yang dipakai selama kehamilan dan selama menyusui serta untuk bayi pemberian NVP sekali sehari atau AZT dua kali sehari selama empat sampai enam minggu setelah lahir.11
Tabel : Program PMTCT 2013 10
Sebagai kesimpulan ibu-ibu yang terdiagnosa HIV selama waktu kehamilan haruslah diberikan ART maternal dan pada bayinya haruslah diberikan NVP selama 6 minggu. Pada ibu-ibu yang mendapatkan HIV intrapartum atau postpartum dan ingin menyusui, maka dianjurkan pemberian ART maternal serta pada bayinya diberikan NVP selama 6 hingga 12 minggu. Ibu-ibu
yang terdiagnosa HIV intrapartum dan mau memberikan makanan pengganti pada bayinya haruslah dirujuk ke unit perawatan HIV untuk evaluasi bagi tindakan lanjut dalam pengobatan dan pada bayinya harus diberikan NVP selama 6 minggu.11
Bagi ibu-ibu yang sedang menerima pengobatan ART tetapi memilih untuk berhenti regimen pengobatan selama menyusui maka harus dideterminasi regimen ART alternatif serta diberikan konselling tentang kepentingan pengobatan ART dan bahayanya jika dihentikan pengobatannnya. Bayi ibu-ibu ini harus diberikan profilaksis NVP selama 6 minggu selepas ART maternal dimulakan kembali atau sehingga 1 minggu selepas proses menyusui dihentikan.11 2.7. Diagnosis Pada Anak
Pada bayi pemeriksaan serologis standar seperti IgG anti-HIV dan Western Blot tidak dapat digunakan untuk menegakkan diagnosis sebelum usia 18 bulan. Hal ini disebabkan masih dapat ditemukannya IgG anti-HIV ibu yang melewati plasenta di darah bayi, bahkan sampai usia 24 bulan. Sedangkan IgA dan IgM anti-HIV tidak dapat melewati plasenta, sehingga dapat digunakan untuk konfirmasi diagnosis bila ditemukan pada bayi. Akan tetapi, sensitivitas kedua pemeriksaan ini masih rendah. 4
Pada bayi di bawah usia 18 bulan, pemeriksaan yang dapat dilakukan antara lain kultur HIV, teknik PCR (Polymerase chain Reaction) untuk mendeteksi DNA atau RNA HIV dan deteksi antigen p24.2 Infeksi HIV ditegakkan bila dua sample dari dua kali pemeriksaan yang berbeda dengan kultur, DNA HIV atau RNA HIV menunjukkan hasil positif. Disebut tidak terinfeksi bila dua macam sampel tes yang berbeda menunjukkan hasil negatif. 2,4
Pada bayi usia 18 bulan keatas, infeksi HIV ditegakkan jika pemeriksaan antibodi menetap atau bayi meninggal akibat penyakit terkait HIV. Disebut tidak terinfeksi bila dua kali pemeriksaan antibodi menunjukkan negatif. Pemeriksaan antibodi ini kemudian dilanjutkan dengan konfirmasi pemeriksaan Western Blot.2
Di Indonesia untuk mendefinisikan kasus HIV pada anak dipakai kriteria WHO/UNAIDS:5
· Anak berumur 18 bulan atau kurang :
Ditemukan 2 gejala mayor yang berkaitan dan 2 gejala minor dengan ibu yang HIV positif. Gejala ini bukan disebabkan oleh keadaan lain yang tidak berkaitan dengan infeksi HIV.
Menunjukkan tes HIV yang positif dan sekurang-kurangnya didapatkan 2 gejala mayor dan 2 gejala minor dibawah ini dengan ibu HIV positif dan gejala tersebut bukan disebabkan oleh keadaan lain yang tidak berkaitan dengan infeksi HIV.
Gejala mayor :
1. Berat badan menurun atau gagal tumbuh
2. Diare terus menerus atau berulang dalam waktu lebih dari 1 bulan 3. Demam terus menerus atau berulang dalam waktu lebih dari 1 bulan 4. Infeksi saluran pernafasan bagian bawah yang parah atau menetap Gejala minor :
1. Limfadenopati generalisata atau hepatosplenomegali 2. Kandidiasis oral atau tenggorokan
3. Infeksi bakteri dan/atau virus yang berulang (misalnya otitis media akut, faringitis 4. Batuk kronis
5. Dermatitis yang luas 6. Ensefalitis.
Manifestasi lain yang mungkin timbul tetapi tidak termasuk dalam kriteria diagnosis, antara lain masalah persarafan, keterlambatan perkembangan, pembesaran kelenjar parotis pada kedua sisi, abses berulang, meningitis dan herpes simplex yang berulang dan persisten.
2.8. Pencegahan HIV pada bayi dan anak
Dalam buku Prevention of Mother to Child Transmission of HIV, World Health Organization menyebutkan bahwa PMTCT (programmes of the Prevention of Mother to Child Transmission), dapat menurunkan penularan vertikal HIV juga menghubungkan wanita dengan infeksi HIV, anak serta keluarganya untuk memperoleh pengobatan, perawatan serta dukungan. PMTCT merupakan program yang komperhensif dan mengikuti protokol serta kebijakan nasional9.
Intervensi PMTCT :
Pemeriksaan dan konseling HIV
Antiretroviral
Persalinan yang lebih aman
Keterlibatan pasangan dalam PMTCT:
Kedua pasangan harus mengetahui pentingnya sex yang aman selama kehamilan dan masa menyusui
Kedua pasangan harus menjalani pemeriksaan dan konseling HIV
Kedua pasangan harus mengetahui dan menjalankan PMTCT Faktor resiko MTCT selama kehamilan:
Viral load ibu yang tinggi (HIV / AIDS baru atau lanjutan)
Infeksi virus, bakteri, maupun parasit melaui plasenta (khususnya malaria)
Infeksi menular seksual
Malnutrisi maternal (secara tidak langsung) Faktor resiko MTCT selama persalinan:
Viral load ibu yang tinggi (HIV / AIDS baru atau lanjutan)
Pecahnya ketuban > 4 jam sebelum persalinan dimulai
Prosedur persalinan invasif
Janin pertama pada kehamilan gemeli
Korioamnionitis
Faktor resiko MTCT selama masa menyusui:
Viral load ibu yang tinggi (HIV / AIDS baru atau lanjutan)
Lama menyusui
Pemberian ASI dengan pemberian makanan pengganti yang awal
Abses payudara / puting yang terinfeksi
Malnutrisi maternal
Penyakit oral bayi (mis: oral trust atau luka mulut)
WHO mencanangkan empat strategi untuk pencegahan penularan HIV pada bayi dan anak, yaitu: 1. Pencegahan primer, dengan melakukan pencegahan agar seluruh wanita tidak
Merupakan hal yang paling penting, yaitu agar seorang ibu yang sehat jangan sampai tertular HIV, untuk itu terutama perilaku seksual, setia pada pasangan, hindari hubungan seksual dengan berganti pasangan, bila hal ini dilanggar, gunakan kondom. Penyakit yang ditularkan secara seksual harus dicegah dan diobati dengan segera. Jangan menjadi pengguna narkotika suntikan, terutama dengan penggunaan jarum suntik bergantian.
Untuk petugas kesehatan agar mengikuti kaidah kewaspadaan universal standar. Dokter, perawat dan tenaga kesehatan lain yang merawat pasien dengan HIV / AIDS (ODHA) tidak termasuk kelompok resiko tinggi tertular HIV, khususnya bila menerapkan prosedur baku kewaspadaan universal pencegahan penularan infeksi. Semua darah atau cairan tubuh harus dianggap dapat menularkan HIV atau penyakit lain yang terdapat dalam darah.
2. Menghindari kehamilan yang tidak diinginkan pada wanita dengan HIV positif Ada tiga strategi yang dicanangkan :
1. Mencegah kehamilan yang tidak diinginkan
Kebanyakan wanita dengan infeksi HIV di negara berkembang tidak mengetahui status serologis mereka. Pelayanan KB perlu diperluas untuk semua wanita, termasuk mereka yang terinfeksi mendapatkan dukungan dan pelayanan untuk mencegah kehamilan yang tidak diketahui. Bagi wanita yang sudah terinfeksi HIV agar mendapat pelayanan esensial dan dukungan termasuk keluarga berencana dan kesehatan reproduksinya sehingga mereka dapat membuat keputusan tentang kehidupan reproduksinya.
2. Menunda kehamilan berikutnya
Bila ibu tetap menginginkan anak, WHO menyarankan minimal 2 tahun jarak antar kehamilan. Untuk menunda kehamilan :
Tidak diperkenankan memakai alat kontrasepsi dalam rahim sebab dapat menjalarkan infeksi ke atas sehingga menimbulkan infeksi pelvis. Wanita yang menggunakan IUD
mempunyai kecenderungan mengalami perdarahan yang dapat menyebabkan penularan lebih mudah terjadi.
Kontrasepsi yang dianjurkan adalah kondom, sebab dapat mencegah penularan HIV dan infeksi menular seksual, namun tidak mempunyai angka keberhasilan yang sama tinggi dengan alat kontrasepsi lainnya seperti kontrasepsi oral atau noorplant.
Untuk ibu yang tidak ingin punya anak lagi, kontrasepsi yang paling tepat adalah sterilisasi (tubektomi atau vasektomi).
Bila ibu memilih kontrasepsi lain selain kondom untuk mencegah kehamilan, maka pemakaian kondom harus tetap dilakukan untuk mencegah penularan HIV.
3. Gantikan efek kontrasepsi menyusui
Tindakan tidak menyusui untuk mencegah penularan HIV dari ibu ke bayi menyebabkan efek kontrasepsi laktasi menjadi hilang, untuk itu perlu alat kontrasepsi untuk mencegah kehamilan.
3. Pencegahan penularan HIV dari ibu ke janin
Intervensi pencegahan penularan HIV dari ibu ke janin / bayinya meliputi empat hal, mulai saat hamil, melahirkan dan setelah lahir :
- Penggunaan ARV selama kehamilan (proyek PMTCT plus) - Penggunaan ARV saat persalinan dan bayi yang baru dilahirkan - Penanganan obstetrik selama persalinan
- Penatalaksanaan selama menyusui
4. Pengobatan, perawatan dan pemberian dukungan pada wanita dengan HIV, bayi serta keluarganya
- Menyediakan pengobatan yang berhubungan, perawatan serta dukungan yang berhubungan dengan HIV bagi para wanita
- Menyediakan diagnosis dini, perawatan serta dukungan bagi bayi dan anak dengan infeksi HIV positif
- Mengusahakan hubungan antar layanan masyarakat untuk layanan keluarga terpadu
BAB 3
KESIMPULAN
HIV/AIDS adalah suatu sindrom defisiensi imun yang ditandai oleh adanya infeksi oportunistik dan atau keganasan yang tidak disebabkan oleh defisiensi imun primer atau sekunder atau infeksi kongenital melainkan oleh human immunodeficiency virus. Penyebab dari virus ini adalah dari retrovirus golongan retroviridae, genus lenti virus. Terdiri dari HIV-1 dan HIV-2.
HIV dapat menular dari ibu ke bayi, namun kebanyakan penularan terjadi saat persalinan (waktu bayinya lahir). Selain itu, bayi yang disusui oleh ibu terinfeksi HIV dapat juga tertular HIV. Ada beberapa faktor risiko yang meningkatkan kemungkinan bayi terinfeksi HIV. Yang paling mempengaruhi adalah viral load (jumlah virus yang ada di dalam darah) ibunya, namun risiko penularan lebih tinggi pada saat persalinan, karena bayi tersentuh oleh darah dan cairan
vagina ibu waktu melalui jalan lahir. Intervensi untuk membantu persalinan yang dapat melukai bayi, misalnya vakum, dapat meningkatkan risiko. Karena air susu ibu (ASI) dari ibu terinfeksi HIV mengandung HIV, juga ada risiko penularan HIV melalui menyusui.
Pemeriksaan laboratorium yang dapat dipakai untuk membantu menegakkan diagnosis adalah yang dapt menemukan virus atau partikelnya dalam tubuh seorang bayi. Meskipun beberapa tes dapat mendeteksi HIV di tubuh bayi pada usia dini, tes tersebut (seperti tes PCR) belum secara luas tersedia di Indonesia. Adapun pemeriksaan penunjang yang dilakukan adalah pemeriksaan serologi HIV. Pemeriksaan antibodi HIV paling banyak menggunakan metoda ELISA/EIA (enzyme linked immunoadsorbent assay). Pemeriksaan ELISA harus menunjukkan hasil positif 2 kali (reaktif) dari 3 test yang dilakukan, kemudian dilanjutkan dengan pemeriksaan konfirmasi yang biasanya dengan memakai metoda Western Blot. ELISA yang sangat sensitif dan Western Blot yang sangat spesifik mutlak dilakukan untuk menentukan apakah seseorang positif AIDS.
World Health Organization (WHO) menyebutkan bahwa PMTCT (programmes of the Prevention of Mother to Child Transmission), dapat menurunkan penularan vertikal HIV, juga menghubungkan wanita dengan infeksi HIV, anak, serta keluarganya, untuk memperoleh pengobatan, perawatan, serta dukungan.