TESIS
VALIDITAS DIAGNOSTIK C-REACTIVE PROTEIN
(CRP) PADA PASIEN DENGAN APENDISITIS AKUT
SKOR ALVARADO 5-6
KETUT WIARGITHA
PROGRAM STUDI ILMU BEDAH
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA DENPASAR
2016
TESIS
VALIDITAS DIAGNOSTIK C-REACTIVE PROTEIN
(CRP) PADA PASIEN DENGAN APENDISITIS AKUT
SKOR ALVARADO 5-6
KETUT WIARGITHA
PROGRAM STUDI ILMU BEDAH
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA DENPASAR
2016
TESIS
VALIDITAS DIAGNOSTIK C-REACTIVE PROTEIN
(CRP) PADA PASIEN DENGAN APENDISITIS AKUT
SKOR ALVARADO 5-6
KETUT WIARGITHA
PROGRAM STUDI ILMU BEDAH
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA DENPASAR
2016
ABSTRAK
VALIDITAS DIAGNOSTIK C-REACTIVE PROTEIN (CRP) PADA PASIEN DENGAN APENDISITIS AKUT SKOR ALVARADO 5-6
Penggunaan ultrasonografi yang merupakan standar modalitas diagnostik untuk penderita apendisitis akut skor Alvarado 5-6 mempunyai beberapa kendala apabila diterapkan di rumah sakit daerah di Indonesia. Hal ini akan semakin memperlambat penanganan, meningkatkan morbiditas dan mortalitas serta kejadian apendisektomi negatif. CRP sebagai petanda inflamasi akut mempunyai nilai diagnostik untuk apendisitis akut skor Alvarado 5-6 yang merupakan daerah abu-abu.
Penelitian ini merupakan studi uji diagnostik menggunakan rancangan prospektif dan potong lintang untuk menilai validitas nilai diagnostik kadar CRP pada kasus apendisitis akut skor Alvarado 5-6 dan nilai“cut-off” dari kadar CRP. Sebanyak 60 sampel penelitian adalah penderita apendisitis akut skor Alvarado 5-6 yang dilakukan apendisektomi yang memenuhi kriteria inklusi dan eksklusi mulai dari April 2015 sampai November 2015.
Dari 60 sampel penelitian, sebanyak 29 (48,33%) sampel adalah laki-laki dan 31 (51,67%) sampel adalah perempuan. Hasil analisa ROC menunjukkan bahwa kemampuan CRP untuk apendisitis akut skor Alvarado 5-6 sangat baik (AUC 0,95). Penelitian ini juga mendapatkan nilai“cut-off” CRP terbaik adalah ≥ 7,5 mg/dL. Berdasarkan nilai “cut-off” terbaik CRP tersebut, uji validitas yang dilakukan didapatkan sensitivitas 95,8%, spesifisitas 75%, nilai prediksi positif 93,9%, nilai prediksi negatif 81,8% dan akurasi 91,67%.
CRP dapat berfungsi sebagai alat diagnostik tambahan untuk apendisitis akut skor Alvarado 5-6 terutama di rumah sakit daerah di Indonesia.
ABSTRACK
VALIDITY OF C-REACTIVE PROTEIN (CRP)
FOR PATIENTS WITH ACUTE APPENDICITIS ALVARADO SCORE 5-6
The utility of ultrasonography as a standard diagnostic tool for patients with acute appendicitis Alvarado score 5-6 has some limited, especially when it applied at the regional hospital in Indonesia. Diagnostic delay has been associated with increased morbidity and mortality and the incidence of negative appendectomy. C-reactive protein (CRP) can plays as an important role in acute inflammation in this gray area.
Between April to November 2015, 60 consecutive patients with acute appendicitis Alvarado score 5-6 whom performed appendectomy were studied prospectively. This study was a diagnostic test to evaluate the validity of CRP for patient with acute appendicitis Alvarado score 5-6 and determine the best cut-off point of CRP.
There were 29 (48,33%) males and 31 (51,67%) females. The cut-off point of C-reactive protein was set at 7,5 mg/dL by using receiver operating characteristic curve (0.95). The sensitivity and specificity of CRP in patients with acute appendicitis Alvarado score 5-6 were 95,8% and 75%. Positive predictive value, negative predictive value and accuracy rate were 93,9%, 81,8% and 91,67% respectively.
This study suggests that CRP can be functioning as an additional diagnostic tool for patients with acute appendicitis Alvarado score 5-6, especially when it applied at the regional hospital in Indonesia.
DAFTAR ISI
Halaman SAMPUL DALAM... 1 ABSTRAK... 2 ABSTRACK... 3 DAFTAR ISI ... 4 DAFTAR GAMBAR ... 7 DAFTAR TABEL ... 8 DAFTAR SINGKATAN ...………... 9 BAB I PENDAHULUAN ………... 10 1.1 Latar Belakang ………... 10 1.2 Rumusan Masalah ………… ……….…... 12 1.3 Tujuan Penelitian ………... 12 1.3.1 Tujuan Umum ... 12 1.3.2 Tujuan Khusus... 13 1.4 Manfaat Penelitian ………... 13 1.4.1 Manfaat Akademik... 13 1.4.2 Manfaat Praktis ... 13BAB II KAJIAN PUSTAKA ... 15
2.1 Struktur Apendiks ... 16
2.2 Epidemiologi Apendisitis Akut ... 18
2.3 Patofisiologi Apendisitis Akut ... 20
2.4 Klasifikasi Apendisitis Akut ... 22
2.5 Diagnosis Apendisitis Akut ... 25
2.5.1 Anamnesis ... 25
2.5.2 Pemeriksaan Fisik ... 27
2.5.3 Pemeriksaan Penunjang ... 28
2.5.3.1 Pemeriksaan Laboratorium ... 28
2.6 Penatalaksanaan ... 38
2.7 C-Reactive Protein... 40
2.8 Hubungan C-Reactive Protein dengan Apendisitis Akut ... 43
BAB III KERANGKA BERPIKIR, KONSEP DAN HIPOTESIS ... 54
3.1 Kerangka Berpikir ………... 54
3.2 Kerangka Konsep Penelitian ... 55
BAB IV METODOLOGI PENELITIAN ....…...…... 56
4.1 Rancangan Penelitian ………...…... 56
4.2 Lokasi dan Waktu Penelitian …………... 57
4.3 Penentuan Sumber Data ……...……...…... 57
4.3.1 Populasi Penelitian …………... 57
4.3.2 Kriteria Inklusi Penelitian ... 58
4.3.3 Kriteria Eksklusi Penelitian …………... 58
4.3.4 Tehnik Pengambilan Sampel ... 59
4.3.5 Besar Sampel ... 59
4.4 Variabel Penelitian …………... 60
4.4.1 Klasifikasi Dan Identifikasi Variabel ... 60
4.4.2 Definisi Operasional Variabel ... 60
4.5 Bahan Penelitian... 62
4.5.1 Sampel ... 62
4.5.2 Bahan Sediaan Untuk Uji CRP ... 63
4.6 Instrumen Penelitian... 63 4.7 Prosedur Penelitian ... 63 4.7.1 Tahap Persiapan ... 63 4.7.2 Pelaksanaan Penelitian... 63 4.7.3 Pemeriksaan Laboratorium ... 64 4.7.3.1 Pemeriksaan CRP ... 64 4.8 Alur Penelitian... 64 4.9 Analisis Data... 65
5.1 Karakteristik subyek dan variabel penelitian... 67
5.2 Hasil analisa ROC dan nilai “cut-off” terbaik CRP untuk apendisitis akut skor Alvarado 5-6 dengan hasil histopatologi sebagai standar baku emas... 69
5.3 Uji validitas C-Reactive Protein untuk apendisitis akut skor Alvarado 5-6 terhadap hasil histopatologi berdasarkan nilai “cut-off” terbaik... 70
BAB VI PEMBAHASAN... 72
BAB VII SIMPULAN DAN SARAN... 78
7.1 Simpulan... 78
7.2 Saran... 78
DAFTAR GAMBAR
Halaman
Gambar 2.1 Variasi letak apendiks vermiformis... 16
Gambar 2.2 Mikroskopis apendisitis akut supuratif... 24
Gambar 2.3 Makroskopis apendisitis akut gangrenosa... 25
Gambar 2.4 Gambaran ultrasonografi apendisitis akut... 37
Gambar 2.5 Struktur molekul dan morfologi CRP... 43
Gambar 2.6 Respon vaskuler terhadap inflamasi... 44
Gambar 2.7 Tahapan migrasi lekosit dari sirkulasi ke jaringan tempat infeksi... 48
Gambar 2.8 Stimulasi dan sintesis acute phase reactan selama proses inflamasi... 49
Gambar 2.9 Fungsi utama C-reactive protein (CRP) pada sistim imun nonspesifik... 51
Gambar 3.1 Kerangka konsep penelitian... 55
Gambar 4.1 Bagan rancangan validasi kadar CRP... 56
Gambar 4.2 Bagan Alur Penelitian... 65
Gambar 5.1 Grafik ROC kemampuan CRP untuk apendisitis akut skor Alvarado 5-6 dengan hasil histopatologi sebagai standar baku emas... 69
DAFTAR TABEL
Halaman
Tabel 2.1 Frekuensi pasien dengan apendisitis sederhana maupun
komplikata... 19 Tabel 2.2 Klasifikasi apendisitis akut dan hubungan antara
gambaran makro dan mikroskopik... 23 Tabel 2.3 Probabilitas apendisitis berdasarkan skor Alvarado dan
strategi penatalaksanaan... 34 Tabel 2.4 Respon CRP berbagai penyakit... 42 Tabel 5.1 Gambaran karakteristik subyek dan variabel penelitian.. 68 Tabel 5.2 Hasil analisis validitas CRP menggunakan nilai
“cut-off” terbaik untuk mendiagnosis apendisitis akut... 70 Tabel 6.1 Perbandingan hasil penelitian oleh berbagai penulis
DAFTAR SINGKATAN
CRP : C - reactive protein
AIDS : Acquired Immune Deficiency Syndrome
PCT : Procalcitonin
CT-scan : Computed Tomography Scan
MRI : Magnetic Resonance Imaging
USG : Ultrasonogafi
IL : Interleukin
TNF-α :Tumor Necrosing Factor α
ICAM-1 : Intercellular Adhesion Molecule 1
VICAM-1 : Vascular Cell Adhesion Molecule 1
TGF-β : Transforming Growth Factor β
IFN-γ : Interferon γ
APR : Acute Phase Reactans
LED : Laju Endap Darah
DM : Diabetes Mellitus
ELISA : Enzyme Linked Immunosorbent Assays
IRMA : Immunoradiometric Assay
BAB I PENDAHULUAN
1.1 Latar Belakang
Tanda dan gejala klasik apendisitis akut pertama kali dilaporkan oleh Fitz
pada tahun 1886 (Williams, 1983). Sejak saat itu apendisitis akut merupakan salah
satu kegawatdaruratan paling umum di bidang bedah. Di Indonesia, penyakit
apendisitis merupakan penyakit pada pasien rawat inap di rumah sakit yang
menempati urutan keempat tertinggi pada tahun 2006 dan menempati urutan
kesembilan pada tahun 2009 (Marisa, dkk., 2012).
Apendisitis akut sering dihubungkan dengan meningkatnya morbiditas dan
mortalitas. Kesulitan dalam mendiagnosis sering terjadi terutama pada pasien
anak kecil, orang tua dan perempuan dalam masa reproduksi. Misdiagnosis dan
keterlambatan dalam menangani penyakit ini menyebabkan komplikasi seperti
perforasi dan peritonitis semakin memperberat beban pasien (Chong, dkk., 2010).
Demikian, diagnosis apendisitis akut secara akurat masih sulit terutama pada
pasien dengan kecurigaan apendisitis yang berada dalam skor Alvarado 5-6 yang
merupakan daerah abu-abu.
Ultrasonografi yang dipakai selama ini sebagai pilihan untuk membantu
menegakkan diagnosis apendisitis akut skor Alvarado 5-6 memiliki sejumlah
kekurangan. Penggunaan ultrasonografi sangat bergantung dari operator yang
memerlukan keahlian khusus serta harus diperhatikan untuk menghindari
yang relatif mahal, interpretasi yang membutuhkan waktu, keberadaan gas di
dalam usus sehingga menyulitkan operator untuk melihat kondisi apendiks atau
berat badan pasien yang berlebihan (indeks massa tubuh > 25 merupakan faktor
yang dapat menurunkan sensitivitas sampai 37%) (Anielski, dkk., 2010).
Sampai saat ini terdapat sejumlah petanda inflamasi yang menjadi subyek
penelitian dalam kaitannya dengan apendisitis akut, seperti C-reactive protein,
prokalsitonin, Interleukin-6 dan Interleukin-8. C-reactive protein (CRP) merupakan salah satu parameter protein fase akut yang terbaik yang dapat
digunakan untuk membantu diagnosis kondisi akut abdomen terutama apendisitis.
Penggunaannya yang semakin meningkat dikarenakan alat ini mempunyai
keuntungan seperti sensitif, sederhana, tidak memerlukan keahlian khusus apabila
dibandingkan dengan ultrasonografi, dapat mendeteksi apendisitis akut pada tahap
awal, mudah diulang, hasil yang cepat (< 2 jam) serta biaya yang relatif murah.
CRP sebagai faktor fase akut yang terkuat dapat digunakan sebagai indikator
tunggal akan terjadinya inflamasi oleh karena infeksi bakteri ataupun nekrosis
(Anielski, dkk., 2010). CRP bukanlah pemeriksaan yang spesifik untuk
apendisitis, akan tetapi informasi yang diberikan dalam pemeriksaan ini
mempunyai nilai diagnostik terutama keberadaan infeksi akut apabila
digabungkan dengan evaluasi penemuan klinis.
Sampai saat ini belum pernah dilakukan penelitian mengenai validasi
diagnostik CRP pada pasien dengan kecurigaan apendisitis akut skor Alvarado 5-6
pada populasi Indonesia. Berdasarkan data-data tersebut di atas maka penulis
pasien yang diduga apendisitis akut skor Alvarado 5-6 agar dapat mengambil
keputusan dalam menyingkirkan penyakit yang bukan apendisitis akut, berguna
sebagai alat bantu diagnostik apendisitis akut dan menentukan penatalaksanaan
yang diambil sehingga dapat menurunkan angka morbiditas dan mortalitas serta
kejadian apendisektomi negatif. Lebih lanjut, serum biomarker ini tidak hanya
dapat mengindikasikan apendisitis yang terjadi, akan tetapi bahkan dapat
mengidentifikasi derajat keparahan apendisitis tersebut. Hal tersebut diharapkan
memberikan dampak yang positif terutama mengenai penegakkan diagnosis dan
penatalaksanaan tentang apendisitis akut.
1.2 Rumusan Masalah
Dengan memperhatikan latar belakang di atas, dapat dirumuskan masalah
penelitian sebagai berikut:
Bagaimana validasi diagnostik CRP pada pasien apendisitis akut dengan skor
Alvarado 5-6 yang dilakukan apendisektomi?
1.3 Tujuan Penelitian 1.3.1 Tujuan Umum
Untuk mengetahui validasi diagnostik CRP pada pasien apendisitis akut
1.3.2 Tujuan Khusus
1. Mengetahui nilai“cut off” kadar CRP pada pasien dengan apendisitis akut dengan skor Alvarado 5-6.
2. Mengetahui sensitivitas CRP pada apendisitis akut dengan skor Alvarado
5-6.
3. Mengetahui spesifisitas CRP pada apendisitis akut dengan skor Alvarado
5-6.
4. Mengetahui nilai prediksi CRP pada apendisitis akut dengan skor
Alvarado 5-6.
5. Mengetahui akurasi CRP pada apendisitis akut dengan skor Alvarado 5-6.
1.4. Manfaat Penelitian 1.4.1 Manfaat Akademik
Memberikan data dan menambah khasanah pengetahuan tentang hubungan
dan peran CRP pada pasien apendisitis akut. Hasil penelitian yang didapatkan
juga dapat digunakan sebagai data dasar untuk penelitian berikutnya mengenai
petanda diagnostik pada apendisitis akut.
1.4.2 Manfaat Praktis
1. Dapat dipergunakan sebagai modalitas diagnostik tambahan dalam
membantu mendiagnosis apendisitis akut oleh para klinikus, khususnya di
Rumah Sakit daerah di Indonesia yang memiliki keterbatasan alat
2. Dapat dipergunakan sebagai dasar pertimbangan penatalaksanaan
apendisitis akut, terutama dari segi kecepatan diagnostik, waktu operasi,
BAB II
TINJAUAN PUSTAKA
Apendisitis akut adalah peradangan yang terjadi pada apendiks
vermiformis, dan sampai saat ini masih merupakan penyebab akut abdomen yang
paling sering memerlukan tindakan pembedahan. Apendisitis akut jarang
ditemukan pada zaman dahulu. Sejak Hippocrates sampai Moses Maimonides,
data mengenai apendisitis masih belum tercatat (Petroianu, 2012).
Jean Fernel dari Prancis memberikan deskripsi acute typhlitis (berasal dari
bahasa Yunani “typhlon” yang berarti sekum) sewaktu mengotopsi anak perempuan berusia 7 tahun yang meninggal karena apendiks perforasi di tahun
1554. Dia menemukan obstruksi lumen sekum dan apendiks dengan nekrosis,
perforasi dan spillage dari isi usus ke dalam kavitas abdomen. Tahun 1711,
Lorenzo Heister untuk pertama kalinya mengemukakan apendiks sebagai suatu
infeksi primer dan tempat terbentuknya abses pada kasus acute typhlitis. Tahun
1735, Claudius Amyand untuk pertama kalinya melakukan operasi apendisektomi
(Williams, 1983; Prystowsky, 2005; Petroianu, 2012).
Tanda dan gejala klasik apendisitis akut pertama kali dilaporkan oleh
Reginald Heber Fitz pada tahun 1886. Dia mengemukakan hubungan antara
apendisitis dengan penyakit inflamasi yang berasal dari perut kanan bawah serta
penanganan apendisektomi sedini mungkin. Charles McBurney di tahun 1889
mendeskripsikan pengalamannya mengoperasi penderita apendisitis akut. Dia
“Gridiron” yang sampai sekarang masih dipakai. Pada tahun 1902, kasus apendisitis akut mulai dikenal oleh mayarakat umum pada saat Raja Edward VII
terkena penyakit tersebut dan membaik setelah Lord Joseph Lister dan Sir
Frederic Treves melakukan operasi (Prystowsky, 2005; Petroianu, 2012).
2.1 Struktur Apendiks
Apendiks merupakan saluran yang buntu seperti cacing dengan panjang
bervariasi, dari agenesis komplit sampai lebih dari 30 cm, akan tetapi biasanya
berukuran 5-10 cm dan lebar sekitar 0,5-1 cm. Jarak apendiks sekitar 2,5 cm di
bawah katup ileosekal dari pangkalnya di sekum (Prystowsky, 2005). Posisi
apendiks sangat bervariasi, mulai dari parakolika (35%), retrosekal (65,3%),
pelvik (31%), preileal (1%), postileal (1,5%), promontorik (1%) dan subsekal
(2,3%) (Gambar 2.1) (Wakeley, 1933; Rybkin dan Thoeni, 2007). Pangkal
apendiks vermiformis letaknya tetap, dan proyeksinya di titik McBurney (batas
sepertiga bagian lateralis dan sepertiga bagian tengah dari garis Monro-Richter,
yaitu garis antara spina iliaka anterior superior dan umbilikus) (Shelton, dkk.,
Sekum mendapat darah dari arteri sekalis dan apendiks vermiformis dari
arteri apendikularis, keduanya cabang dari arteri ileokolika. Darah vena dialirkan
ke vena ileokolika, terus ke vena mesenterika superior. Limfe sekum dialirkan
nodus limfatik presekalis dan dari apendiks vermiformis ke nodus limfatikus pada
mesoapendiks dan dari keduanya dialirkan ke nodi limfatik ileokolika, terus ke
nodi limfatik mesenterika superior. Persarafan sekum dan apendiks vermiformis
diurus oleh saraf-saraf simpatis dan parasimpatis dari pleksus mesenterikus
superior. Persarafan parasimpatis berasal dari cabang nervus vagus yang
mengikuti arteri mesenterika superior dan arteri apendikularis, sedangkan
persarafan simpatis berasal dari nervus thorakalis X. Oleh karena itu, nyeri viseral
pada apendisitis bermula di sekitar umbilikus (Prystowsky, 2005).
Apendiks menghasilkan lendir 2-3 ml per hari. Lendir itu secara normal
dicurahkan ke dalam lumen dan selanjutnya dialirkan ke sekum. Adanya
hambatan dalam pengaliran tersebut, tampaknya merupakan salah satu penyebab
timbulnya apendisitis. Di dalam apendiks juga terdapat immunoglobulin sekretoar
yang dihasilkan oleh GALT (gut associated lymphoid tissue) yang merupakan
zat pelindung efektif terhadap infeksi (berperan dalam sistem imun). Dan
immunoglobulin yang banyak terdapat di dalam apendiks adalah IgA. Namun
demikian, adanya pengangkatan terhadap apendiks tidak mempengaruhi sistem
imun tubuh. Ini dikarenakan jumlah jaringan limfe yang terdapat pada apendiks
kecil sekali bila dibandingkan dengan yang ada pada saluran cerna lain dan di
2.2 Epidemiologi Apendisitis Akut
Apendisitis akut merupakan kegawatdaruratan abdomen yang paling
sering ditemukan. Di Inggris terdapat 40.000 pasien dengan apendisitis akut yang
dirawat setiap tahunnya (Humes dan Simpson, 2006) sedangkan di Amerika
didapatkan angka insidensi yang meningkat setiap tahunnya, yaitu dari 7,62
menjadi 9,38 per 10.000 orang antara tahun 1993-2008 (Buckius, dkk., 2012).
Resiko seseorang terkena apendisitis akut sepanjang hidupnya sebesar 9% dimana
pada laki-laki didapatkan angka sebesar 9% dan pada perempuan sebesar 6%
(Anderson, dkk., 2012; Petroianu, 2012). Apendisitis akut dapat terjadi pada
semua kelompok usia, akan tetapi hal ini sangat jarang pada orang dengan usia
sangat lanjut. Frekuensi apendisitis akut tertinggi ditemukan pada kelompok usia
10-19 tahun. Perbandingan rasio laki-laki dengan perempuan yang menderita
apendisitis akut adalah 1,4:1. Rasio apendisitis sederhana dengan apendisitis
kompleks adalah 3:1 (Buckius, dkk., 2012). Apendisitis akut banyak didapatkan
pada ras kulit putih yaitu sebesar 74% dan paling jarang pada kulit hitam yaitu
sebesar 5% (Petroianu, 2012). Buckius, dkk. (2012) mendapatkan angka kenaikan
yang signifikan pada ras hispanik, asia dan orang asli amerika sedangkan pada ras
kulit putih dan kulit hitam terjadi penurunan (Tabel 2.1).
Beberapa penelitian di Eropa menunjukkan kecenderungan penurunan
angka kejadian apendisitis akut pada dewasa muda yaitu usia 10-19 tahun (Humes
dan Simpson, 2006; Buckius, dkk., 2012) . Sebuah studi di Denmark
menunjukkan penurunan insiden apendisitis akut antara tahun 1996 dan 2004.
Tabel 2.1.
Frekuensi pasien dengan apendisitis sederhana maupun komplikata (Buckius, dkk., 2012)
sebesar 27,8% dan pada kelompok usia 15-19 tahun adalah 12,8%. Tren ini juga
sama pada populasi perempuan dengan penurunan insiden sebesar 35,9% pada
kelompok usia 10-14 tahun dan menurun menjadi 22,5% pada kelompok usia
15-19 tahun. Sebuah studi retrospektif di Spanyol yang dilakukan antara tahun 15-
1998-2007 juga mendapatkan penurunan angka insiden apendisitis (Buckius, dkk.,
2012).
Rasio terjadinya perforasi lebih tinggi pada anak kecil dan orang lanjut
usia. Angka terjadinya perforasi pada anak kecil berumur kurang dari 5 tahun
sebesar 82% dan mendekati 100% pada anak usia 1 tahun. Secara keseluruhan,
angka perforasi bervariasi antara 20-76% (Morrow dan Newman, 2007).
sangatlah jarang. Keadaan ini lebih disebabkan oleh penyakit lain, seperti tumor
(Carr, 2000).
2.3 Patofiologi Apendisitis Akut
Hingga saat ini etiologi dari apendisitis akut masih belum jelas diketahui
dengan pasti. Selama ini dipercaya bahwa obstruksi lumen apendiks merupakan
penyebab tersering, diikuti oleh infeksi bakteri sekunder pada dinding apendiks.
Fekalit, hiperplasi limfoid, benda asing, parasit dan tumor merupakan penyebab
obstruksi pada apendisitis akut (Prystowsky, 2005; Birnbaum dan Wilson, 2000).
Pada penelitian eksperimental yang dilakukan oleh Wangensteen dan
Dennis (1939) ditemukan obstruksi lumen yang pada akhirnya menjadi apendisitis
akut. Dasar teori ini adalah obstruksi menyebabkan inflamasi, meningkatkan
tekanan intralumen dan pada akhirnya terjadi iskemia. Apendiks mempunyai
lumen yang relatif lebih kecil apabila dihubungkan dengan panjangnya.
Konfigurasi ini merupakan predisposisi terbentuknya obstruksi“closed-loop” dan berlanjut menjadi inflamasi. Obstruksi lumen yang terjadi pada bagian proksimal
membuat tekanan intralumen di distal dari obstruksi meningkat. Kapasitas lumen
apendiks hanya 1 ml, dimana peningkatan volume intralumen sebesar 0,5 ml
dapat meningkatkan tekanan intralumen sebesar 50-65 mmHg. Sekali tekanan
intralumen melebihi 85 mmHg, terjadilah trombosis pada vena yang
menyebabkan kongesti pembuluh darah, drainase limfatik terganggu dan apendiks
membengkak. Pada saat pembuluh darah kongesti, mukosa apendiks menjadi
mukosa menyebabkan invasi bakteri intralumen ke dinding apendiks. Kebanyakan
bakteri yang teridentifikasi merupakan bakteri gram negatif, yaitu Escherichia
coli (70%), Bacteroides fragilis (70%), Enterococcus (30%) dan Pseudomonas
(20%). Secara umum, lebih dari 10 jenis bakteri dapat ditemukan. Perbandingan
bakteri anaerobik dan aerobik adalah 3:1. Pada tahap awal apendisitis akut,
kerusakan mukosa yang terjadi oleh karena infeksi dan inflamasi merupakan
karakteristik yang ditemukan pada pemeriksaan patologi. Proses inflamasi dapat
berlanjut pada serosa apendiks, melibatkan peritoneum parietalis sehingga
menyebabkan nyeri yang spesifik pada perut kanan bawah. Jika proses ini
terlampaui, tekanan intralumen meningkat merangsang terjadinya infark vena,
nekrosis “full-thickness” dan akhirnya perforasi. Perforasi dapat berlanjut menjadi
peritonitis atau berkembang membentuk abses. Waktu untuk terjadinya gangren
dan perforasi bervariasi. Waktu terjadinya nyeri abdomen pada apendiks
gangrenosa adalah 46,2 jam dan pada perforasi adalah 70,9 jam (Prystowsky,
2005; Petroianu, 2012).
Fekalit yang diduga sebagai penyebab obstruksi pada apendisitis akut
seringkali tidak ditemukan pada saat operasi (Carr, 2000). Pada penelitian dalam
skala kecil yang dilakukan oleh Horton (1977), dilaporkan fekalit hanya
ditemukan sebanyak 9% sedangkan 25% lumen berisi kosong. Sisa kasus lainnya
lumen berisi feses yang lembek dan material purulen. Penelitian tersebut
diperkuat oleh Arnbjörnsson dan Bengmark (1984) yang mengukur tekanan
intralumen pada 33 pasien yang menjalani apendisektomi. Mereka melaporkan
pada apendisitis phlegmonosa. Obstruksi apendiks dengan peningkatan tekanan
intralumen timbul oleh karena proses inflamasi dan berhubungan dengan
apendisitis gangrenosa.
Sisson, dkk. (1971) melaporkan ulserasi yang terbentuk pada mukosa
superfisial terjadi lebih awal daripada dilatasi apendiks. Infeksi virus disinyalir
memiliki peran penting terbentuknya ulserasi tersebut. Hal ini diikuti oleh invasi
bakteri sekunder yang pada akhirnya menyebabkan timbulnya apendisitis akut.
Apendisitis akut lebih sering dijumpai di negara maju dibanding negara
berkembang. Kebiasaan dalam mengkonsumsi makanan rendah serat dan
pengaruh konstipasi berperan dalam timbulnya penyakit apendisitis. Feses yang
keras dapat menyebabkan terjadinya konstipasi. Kemudian konstipasi akan
menyebabkan meningkatnya tekanan intrasekal yang berakibat timbulnya
sumbatan fungsional apendiks dan meningkatnya pertumbuhan kuman flora kolon
biasa. Sayuran hijau dan tomat memegang peran sebagai pelindung mukosa
apendiks dari invasi bakteri (Prystowsky, 2005).
2.4 Klasifikasi Apendisitis Akut
Perubahan yang terjadi akibat proses inflamasi pada apendiks dapat
melibatkan seluruh struktur apendiks ataupun hanya sebagian dari panjang
apendiks tersebut, akan tetapi, biasanya hanya melibatkan bagian distal dari
apendiks. Pada penglihatan secara kasat mata, akan terlihat pembuluh darah
apendiks yang melebar dan serosa yang mengkilap. Seiring dengan perkembangan
apendiks. Pada tahap ini, mesoapendiks biasanya ikut terlibat dalam proses
inflamasi (Carr, 2000).
Secara histologis, inflamasi akut pada apendiks dapat dibedakan menjadi
beberapa kelompok. Hal ini terangkum dalam Tabel 2.2.
Tabel 2.2.
Klasifikasi apendisitis akut dan hubungan antara gambaran makro dan mikroskopik (Carr, 2000)
Secara mikroskopik, inflamasi akut pada apendisitis terbagi menjadi
apendisitis akut kataral, supuratif/flegmonosa dan gangrenosa. Pada permulaan
apendisitis akut, inflamasi hanya terbatas pada mukosa apendiks sehingga disebut
apendisitis mukosal atau kataralis. Hal ini ditandai dengan ditemukannya netrofil
di dalam mukosa ditambah dengan ulserasi mukosa. Apabila mukosa apendiks
terlihat normal dan netrofil ditemukan di dalam lumen, terminologi apendisitis
dilakukan apendisektomi dan kejadian ini dianggap bukan merupakan inflamasi
apendiks yang sebenarnya. Pada pemeriksaan histopatologis, akan didapatkan
eksudat fibropurulen atau netrofil purulen di dalam lumen apendiks. Secara klinis,
apendisitis intraluminal akut sering tidak menunjukkan gejala apendisitis (Carr,
2000).
Apendisitis supuratif atau flegmonosa dikarakteristikkan dengan adanya
infiltrat netrofil yang melibatkan lapisan muskularis propria. Mukosa apendiks
biasanya mengalami inflamasi disertai dengan ulserasi. Pada tahap ini biasanya
gejala nyeri pada perut kanan bawah sudah mulai muncul. Perubahan lain yang
terjadi antara lain edema, serositis fibrinopurulen, mikro abses yang terjadi pada
dinding apendiks dan thrombus pada pembuluh darah (Gambar 2.2.) (Carr, 2000).
Gambar 2.2. Mikroskopis apendisitis akut supuratif. Tampak infiltrat inflamasi akut transmural disertai dengan ulserasi mukosa, pus intraluminal dan serositis
fibrionpurulen (Carr, 2000)
Pada apendisitis gangrenosa, apendiks mengalami nekrosis pada dinding
pemeriksaan secara makroskopis maupun histopatologis (Gambar 2.3.). Pada
kasus yang tidak tertangani dengan baik, perforasi akan terjadi. Bila tekanan
lumen terus bertambah, aliran darah arteri mulai terganggu sehingga terjadi infark
dan gangren. Dinding apendiks berwarna ungu, hijau keabuan ataupun merah
kehitaman (Carr, 2000).
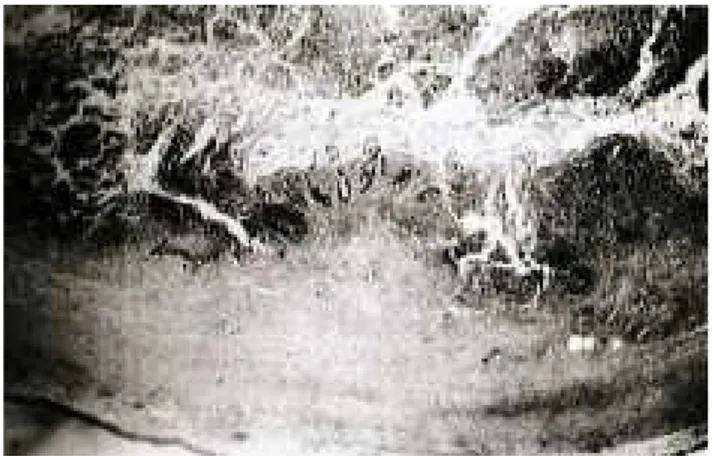
Gambar 2.3. Makroskopis apendisitis akut gangrenosa. Panjang apendiks 75 mm dan membengkak oleh karena edema. Tampak gambaran kehitaman pada apendiks disertai dengan eksudat fibrinopurulen pada permukaan serosa (Carr,
2000)
2.5 Diagnosis Apendisitis Akut 2.5.1 Anamnesis
Diagnosis apendisitis akut tergantung dari riwayat penyakit yang detail
dan pemeriksaan fisik yang menyeluruh. Kompleksitas diagnosis terletak pada
bervariasinya gejala yang muncul (Ahmad, dkk., 2011; Chong, dkk., 2010).
Kesulitan ini akan muncul terutama pada anak kecil, sedangkan pada usia lanjut
keterlambatan dalam mendiagnosis mencapai 72 jam apabila dihubungkan dengan
penderita usia lanjut (Shafi, dkk., 2011).
Nyeri abdomen merupakan keluhan utama pada apendisitis akut. Nyeri
progresif ini bermula sebagai nyeri kolik yang dirasakan pada bagian
periumbilikus disertai rasa mual dan muntah, dan kemudian bermigrasi serta
menetap di fossa iliaka kanan dalam 24 jam pertama. Nyeri ditemukan pada lebih
dari 95% pasien dengan apendisitis akut. Seringkali nyeri ini tidak dirasakan di
fossa iliaka kanan, akan tetapi dapat terjadi pada lokasi yang berbeda, contoh
apendiks retrosekal, kehamilan, pelvik dan lain-lain. Nyeri abdomen tersebut akan
bertambah bila pasien bergerak, batuk atau bersin. Anoreksia sering merupakan
fitur yang predominan, diikuti dengan rasa mual dan bahkan muntah (Petroianu,
2012; Froggatt dan Harmston, 2011; Hung, dkk., 2012; Lewis, dkk., 1975;
Prystowsky, 2005).
Pasien dengan apendisitis akut biasanya mengalami gejala demam.
Demam ini dikarateristikkan sebagai demam yang tidak terlalu tinggi (38ºC).
Kejadian perforasi patut diwaspadai apabila demam melampaui 38,3ºC
(Prystowsky, 2005; Petroianu, 2012).
Gejala klasik apendisitis akut ini terdapat pada setengah sampai dua
pertiga penderita. Kegagalan dalam mengenali gejala dan tanda apendisitis akut
akan membuat penatalaksanaan tertunda dan meningkatkan angka morbiditas
2.5.2 Pemeriksaan Fisik
Pada pemeriksaan abdomen akan ditemukan nyeri tekan pada fossa iliaka
kanan. Hal ini terdapat pada 95% pasien dengan apendisitis akut. Penekanan
maksimal dilakukan pada titik McBurney, yaitu titik sepertiga lateral dari garis
khayal yang menghubungkan Spina iliaka anterior superior kanan dengan
umbilikus. Nyeri tekan lepas (rebound tenderness) tidak dianjurkan dilakukan
apabila gejala nyeri sudah jelas karena akan membuat pasien tidak nyaman
(Petroianu, 2012).
Adanya rigiditas otot juga merupakan tanda yang bermakna untuk
apendisitis akut. Hal ini dikarenakan rangsangan peritoneal akibat apendisitis
yang berlanjut sampai ke peritoneum parietalis dan merupakan hal yang sangat
penting sebagai indikasi operasi. Nyeri ketok, rigiditas otot dan nyeri tekan lepas
merupakan tanda klinis yang paling dapat diandalkan terutama dalam
mendiagnosis apendisitis akut (Shelton, dkk., 2003; Humes dan Simpson, 2006).
Selain pemeriksaan tersebut, dapat juga dilakukan pemeriksaan lain seperti
tanda Blumberg, Rovsing, Psoasstretch dan Obturator. Pemeriksaan ini terdapat
pada kurang dari 10% pasien dengan apendisitis akut (Humes dan Simpson,
2006).
Nyeri pada pemeriksaan rektal dan vagina dapat ditemukan, bahkan tidak
jarang normal. Kegunaan pemeriksaan ini masih dipertanyakan. Pemeriksaan
yang berulang terutama pada anak-anak sangatlah menyiksa dan menyediakan
sedikit informasi sebagai diagnostik. Pemeriksaan ini hanya dilakukan apabila
2.5.3 Pemeriksaan Penunjang
2.5.3.1 Pemeriksaan Laboratorium
Sampai saat ini belum ada satupun pemeriksaan laboratorium yang berdiri
sendiri yang dapat mendiagnosis apendisitis akut. Data laboratorium awal
biasanya disertai peningkatan sel darah putih (lekositosis) dan jumlah netrofil.
Lekositosis (> 10.000/mm3) ditemukan pada 70-90% apendisitis akut. Netrofilia
ditemukan pada lebih 75% sebagian besar kasus. Akan tetapi, peningkatan ini
juga ditemukan pada pasien usia lanjut dan kehamilan yang menderita apendisitis
akut. Pada pasien gangguan sistem imun seperti penderita Acquired Immune
Deficiency Syndrome (AIDS), lekositosis ditemukan pada 12-14% kasus
(Petroianu, 2012). Pada penelitian prospektif yang dilakukan Cardall, dkk. (2004)
untuk menilai penggunaan klinis lekositosis dan demam dalam mendiagnosis
apendisitis, mereka mendapatkan angka sensitivitas 76%, spesifisitas 52%, nilai
prediksi positif 42%, nilai prediksi negatif 82% untuk lekosit dan sensitivitas
47%, spesifisitas 64%, nilai prediksi positif 37%, nilai prediksi negatif 72% untuk
demam lebih dari 99,0ºF. Mereka menyimpulkan bahwa lekositosis dan demam
merupakan alat diagnostik yang tidak dapat diandalkan dalam mendiagnosis
apendisitis.
Dalam dua dekade terakhir, terdapat peningkatan penggunaan panel
diagnostik tambahan dalam memprediksi kejadian apendisitis. Di samping
diterapkannya pemeriksaan laboratorium rutin seperti jumlah lekosit dan hitung
netrofil, beberapa tes laboratorium lain dapat dipakai secara luas dan bersifat
Angka normal CRP adalah < 10 mg/l sedangkan pada penderita dengan
apendisitis akut meningkat >25 mg/l. Pada apendiks gangrenosa, angka CRP
melampaui 55 mg/l dan pada apendiks perforasi > 66 mg/l. Peningkatan CRP
pada apendisitis akut memiliki angka sensitivitas sebesar 47-75% dan spesifisitas
sebesar 56-82%. CRP ini meningkat dalam 12 jam sejak munculnya gejala.
Kombinasi dari lekositosis, netrofilia lebih dari 75% dan peningkatan CRP
meningkatkan sensitivitas sebesar 97-100% dalam mendiagnosis apendisitis akut
(Petroianu, 2012; Shogilev, dkk., 2014). Tsioplis, dkk. (2013) melaporkan bahwa
disamping riwayat penyakit dan pemeriksaan fisik, lekosit, CRP dan
ultrasonografi masih merupakan faktor yang penting dalam menegakkan diagnosis
apendisitis.
Level CRP pada penderita apendisitis akut sering dihubungkan dengan
beratnya derajat infeksi dan bahkan kadar CRP dipakai untuk membedakan
apendisitis flegmonosa dengan perforasi apendisitis (Kaya, dkk., 2012). Nilai
cut-off CRP yang diberikan oleh Moon, dkk. (2011) sebesar 7,05 mg/dL
mengindikasikan bahwa penanganan apendisitis harus segera dilakukan oleh
karena kemungkinan terjadinya perforasi sangat tinggi, terutama pada anak kecil
dan orang tua. Yokoyama, dkk. (2009) melaporkan bahwa hanya CRP yang
konsisten dengan derajat keparahan apendisitis dan merupakan tanda yang
mengindikasikan dilakukannya pembedahan apendisektomi dengan nilai cut-off
4,95 mg/dl. Asfar, dkk. (2000) mencatat angka sensitivitas CRP dalam
mendiagnosis apendisitis akut sebesar 93,6%, spesifisitas sebesar 86,6%, nilai
negatif sebesar 19,2% (15 dari 78 pasien yang dioperasi; dimana dari 15 pasien
tersebut didapatkan kadar CRP normal pada 13 pasien). Mereka menilai bahwa
kadar CRP pre-operatif yang normal pada pasien dengan kecurigaan apendisitis
akut berhubungan dengan apendiks yang normal. Hal yang serupa dilaporkan oleh
Gurleyik, dkk. (1995) dalam penelitiannya yang membandingkan CRP dengan
penilaian klinis ahli bedah mengenai apendisitis akut. Mereka mendapatkan
sensitivitas 93,5%, spesifisitas 80%, akurasi 91%, negatif palsu 3%, positif palsu
11% kadar CRP dalam mendiagnosis apendisitis akut dan merekomendasikan
pemeriksaan CRP sebagai laboratorium rutin pada pasien dengan kecurigaan
apendisitis akut. Apabila parameter laboratorium lekositosis dan CRP
digabungkan, maka didapat angkasensitivitas 85%, spesifisitas 100%, nilai
prediksi positif 100% dan nilai prediksi negatif 81% (Kumar, dkk., 2011). Hal
serupa juga dikemukakan oleh Mohammed, dkk. (2004), mereka melaporkan
evaluasi klinis ditambah dengan pemeriksaan lekosit, netrofil dan CRP dapat
meningkatkan akurasi diagnosis apendisitis dan mengurangi insiden terjadinya
perforasi dan apendisektomi negatif. Kwan dan Nager (2010) melaporkan
penggunaan CRP yang dikombinasi dengan lekositosis merupakan alat bantu yang
berguna dalam mendiagnosis apendisitis akut pada anak-anak. Studi yang
dilakukan oleh mereka tersebut juga mirip oleh penelitian yang dilakukan
Mekhail, dkk. (2011). Bahkan dalam penelitian yang dilakukan oleh Gavela, dkk.
(2012) tentang evaluasi procalcitonin (PCT) dan CRP sebagai prediktor derajat
keparahan apendisitis pada anak kecil, mereka mendapatkan bahwa CRP dan PCT
anak kecil. Kadar CRP > 3 mg/dl dan/atau PCT > 0,18 mg/mL memiliki resiko
untuk terjadinya komplikasi yang pada akhirnya menentukan tindakan intervensi.
Mereka juga mendapatkan angka sensitivitas 95%, spesifisitas 74%, nilai prediksi
positif 68%, nilai prediksi negatif 96,2% untuk CRP dan sensitivitas 97%,
spesifisitas 80%, nilai prediksi positif 72%, nilai prediksi negatif 89,3% untuk
PCT. Hal serupa juga dilaporkan oleh Wu, dkk. (2005), mereka mendapatkan nilai
cut-off CRP selama 3 hari berturut-turut memberikan nilai prediksi yang berguna
terutama untuk mendiagnosis apendisitis akut pada tahap awal. Untuk kasus
apendisitis akut pada anak kecil yang menderita obesitas, kadar CRP bukan
merupakan marker inflamasi yang bisa dipercaya. Hal ini disebabkan lemak
viseral merupakan organ endokrin penting yang terlibat secara kompleks dalam
hubungannya dengan inflamasi sistemik yang dapat mengganggu kadar CRP pada
pasien dengan apendisitis akut (Kutasy, dkk., 2010).
Akan tetapi pada penelitian meta-analisis yang dilakukan oleh Hallan dan
Asberg (1997), mereka melaporkan CRP merupakan alat bantu diagnostik untuk
apendisitis akut dengan tingkat akurasi yang medium dan sedikit lebih inferior
dibanding pemeriksaan lekosit. Dari 22 artikel yang diteliti, mereka mendapatkan
angka sensitivitas 40%-99%, spesifisitas 27%-90%, nilai cut-off untuk apendisitis
yang positif bervariasi antara 5 sampai 25 mg/l serta hanya 2 artikel yang
melaporkan penambahan pemeriksaan CRP memberikan informasi yang
bermakna dalam mendiagnosis apendisitis akut.
Penggunaan serum biomarker tunggal dan diambil dalam waktu yang
dengan skor Alvarado dan pemeriksaan radiologis mempunyai beberapa
keuntungan, antara lain biaya yang relatif lebih murah, obyektif dan lebih mudah
dilakukan oleh karena tanpa resiko terpapar radiasi atau kebutuhan sedasi untuk
anak kecil (Wu, dkk., 2012).
2.5.3.2 Sistem Skoring
Sejumlah sistem skoring telah dikembangkan dalam mendiagnosis
apendisitis akut dan mempengaruhi penatalaksanaan kasus tersebut. Sistem
tersebut merupakan penunjang diagnosis berharga dalam membedakan suatu
apendisitis akut dengan nyeri abdomen yang tidak spesifik. Ada beberapa sistem
skoring diagnosis yang dikenal, antara lain skor Alvarado, skor RIPASA, versi
modifikasi skor Alvarado, skor apendisitis pediatri, serta yang jarang dipakai
seperti skor Kharbanda dan Lintula (Wray, dkk., 2013; Chong, dkk., 2010;
Memon, dkk., 2013). Skor Alvarado sendiri merupakan sistem skoring yang
sederhana, mudah diterapkan dan paling banyak diadopsi oleh klinisi. Pada tahun
1986, Alfredo Alvarado mengembangkan sebuah sistem skoring untuk membantu
mendiagnosis apendisitis akut serta penatalaksanaannya. Sistem ini disebut juga
MANTRELS oleh karena terdiri dari kombinasi 8 gejala klinis dan tanda yang
ditemukan pada pemeriksaan klinis maupun penunjang. Jumlah skor yang
diperoleh akan menentukan apakah pasien yang dicurigai tersebut akan
dipulangkan, diobservasi atau dioperasi. Rentang skor dari 0-10, dimana skor < 5
merupakan indikasi bagi pasien untuk dipulangkan, skor 5-6 dilakukan observasi
indikasi tindakan pembedahan (Wray, dkk., 2013; Ohle, dkk., 2011). Berdasarkan
skor Alvarado, kemungkinan pasien menderita apendisitis akut dengan skor < 5
adalah 30%, skor 5-6 adalah 66% dan skor ≥ 7 adalah 93% (Tabel 2.3.) (Ohle,
dkk., 2011). Penilaian obyektif adalah nyeri pada fossa iliaka kanan. Ali, dkk
(2013) melaporkan validasi skor Alvarado dalam mendiagnosis apendisitis akut.
Pada penelitian tersebut didapatkan sensitivitas sebesar 88,13%, spesifisitas
sebesar 70,96%, angka prediksi positif 85,24%, angka prediksi negatif 75,86%
dan 16,9% untuk apendisektomi negatif. Nizamuddin dkk. (2009) melaporkan
sensitivitas sebesar 86% pada grup dengan skor ≥ 7 dan 90,6% pada grup dengan
skor 5-6. Nilai prediksi positif sebesar 85,4% (laki-laki 88,3% dan perempuan
81,4%) dan tingkat akurasi sebesar 85,4%. Penelitian ini serupa dengan studi yang
dilakukan Memon, dkk. (2013) dimana mereka mendapatkan sensitivitas sebesar
93,5%, nilai prediksi positif sebesar 92,3% dan akurasi sebesar 89,9%. Penelitian
lain yang dilakukan oleh Ohle, dkk. (2011) mendapatkan angka sensitivitas
sebesar 94-99% untuk skor < 5, 82% untuk skor ≥ 7 dan spesifisitas sebesar 81%.
Data yang terkumpul mengindikasikan bahwa skor Alvarado dapat digunakan
sebagai alat diagnostik yang efektif dan cepat dalam mendiagnosis apendisitis
akut.
2.5.3.3 Pemeriksaan Radiologis
Pemeriksaan radiologis hanya dilakukan apabila terdapat kesulitan
mendiagnosis berdasarkan data anamnesis dan pemeriksaan fisik. Pengaruh tehnik
Tabel 2.3.
Probabilitas apendisitis berdasarkan skor Alvarado dan strategi penatalaksanaan (Ohle, dkk., 2011)
jelas. Beberapa penelitian melaporkan angka kejadian apendisektomi negatif yang
tidak berubah walaupun banyak muncul tehnik pencitraan. Di sisi lain,
penggunaan ultrasonografi dan CT-scan menurunkan jumlah rawat inap dan
apendisektomi yang tidak diperlukan (Birnbaum dan Wilson, 2000; Humes dan
Simpson, 2006).
Pada tahun 1986, Puylaert mengusulkan penggunaan ultrasonografi
dalam mendiagnosis apendisitis akut. Pada ultrasonografi, kompresi secara
gradual pada abdomen kanan bawah meningkatkan ketepatan dalam mendiagnosis
bantu yang cepat, non-invasif, murah dan tidak memerlukan persiapan ataupun
kontras. Kegunaan ultrasonografi sangatlah membantu klinisi dalam mendiagnosis
apendisitis akut terutama pada pasien yang hamil dan anak kecil. Anielski, dkk.
(2010) mencatat bahwa meskipun ultrasonografi merupakan alat yang membantu
dalam diagnosis preoperatif untuk kasus-kasus akut abdomen, kegunaannya untuk
apendisitis akut terbatas. Penggunaan ultrasonografi sangat bergantung dari
operator yang memerlukan keahlian khusus serta harus diperhatikan untuk
menghindari penafsiran yang berlebihan. Akan tetapi hal ini tertutup oleh
pentingnya ultrasonografi dalam memeriksa pasien dengan nyeri perut kanan
bawah. Kurva pembelajaran dibutuhkan operator dalam memeriksa dan
menganalisa pasien dengan keluhan nyeri perut kanan bawah. Kekurangan lain
dari ultrasonografi antara lain letak atau posisi apendiks yang menyulitkan, biaya
yang relatif mahal, interpretasi yang membutuhkan waktu, keberadaan gas di
dalam usus sehingga menyulitkan operator untuk melihat kondisi apendiks atau
berat badan pasien yang berlebihan (indeks massa tubuh > 25 merupakan faktor
yang dapat menurunkan sensitivitas sampai 37%) (Anielski, dkk., 2010; Lee, J.
H., 2003).
Di tangan yang ahli, sensitivitas ultrasonografi dilaporkan sebesar 75-90%,
spesifisitas 86-100%, akurasi 87-96%, nilai prediksi positif sebesar 91-94% dan
nilai prediksi negatif sebesar 89-97% dalam mendiagnosis apendisitis akut
(Birnbaum dan Wilson, 2000). Akurasi yang diberikan oleh ultrasonografi dapat
menekan angka apendisektomi negatif sebesar 10-20% (Morrow dan Newman,
dilakukan oleh Doria, dkk. (2006) mengenai penggunaan ultrasonografi atau
CT-Scan dalam mendiagnosis apendisitis akut pada pasien anak kecil, mereka
mendapatkan angka sensitivitas dan spesifisitas CT-scan yang lebih tinggi
dibanding ultrasonografi (94% dan 95% vs 88% dan 94%). Ultrasonografi harus
dilakukan dengan memeriksa abdomen dan organ pelvis. Hal ini penting terutama
untuk membedakan apakah apendiks terletak di rongga pelvis atau terdapat
kelainan di bidang ginekologi. Bendeck, dkk. (2002) melaporkan keuntungan
pemeriksaan radiologis berupa ultrasonografi atau CT-scan pada penderita
perempuan dewasa dengan kecurigaan apendisitis akut. Mereka mendapatkan
angka kejadian apendisektomi negatif yang lebih rendah dibandingkan yang tidak
dilakukan pemeriksaan radiologis pre-operatif. Akan tetapi pada kelompok lain,
tidak didapatkan perbedaan secara bermakna angka kejadian apendisektomi
negatif pada kelompok yang dilakukan pemeriksaan radiologis pre-operatif
maupun yang tidak.
Secara spesifik, ultrasonografi dilakukan dengan penekanan pada perut
kanan bawah. Menempatkan pasien dengan posisi dekubitus lateral kiri sangat
membantu memvisualisasi apendiks retrosekal. Pada pemeriksaan ultrasonografi,
apendiks yang mengalami inflamasi akan memiliki diameter 6 mm atau lebih.
Ditemukan juga adanya perubahan inflamasi pada jaringan sekitar khususnya
pada jaringan lemak yang mengelilinginya (Gambar 2.4.). Pada apendiks perforasi
gambaran ultrasonografi menunjukkan bentuk apendiks yang irregular dan adanya
2002; Morrow dan Newman, 2007; Rybkin dan Thoeni, 2007; Kurane, dkk.,
2008; Doria, 2009; Poortman, dkk., 2009).
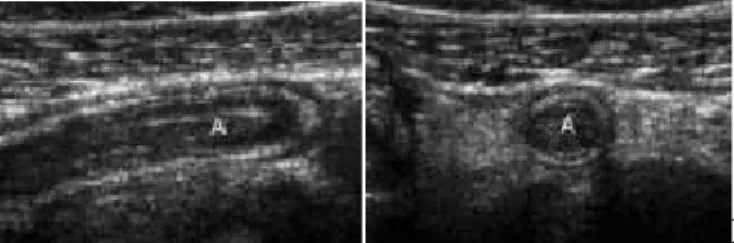
A B
Gambar 2.4. Gambaran ultrasonografi apendisitis akut. (a) Axis memanjang dan (b) Potongan melintang (Birnbaum dan Wilson, 2000)
CT-scan merupakan alternatif diagnostik pada apendisitis akut. Alat ini
direkomendasikan apabila ultrasonografi belum dapat menyimpulkan apendisitis.
CT-scan merupakan alat diagnostik yang lebih superior dibanding ultrasonografi
dalam hal spesifisitas (96% vs 76%), akurasi (94% vs 83%) dan nilai prediksi
negatif (95% vs 76%). Dalam hal sensitivitas dan nilai prediksi positif, CT-scan
menyerupai ultrasonografi (91% vs 89% dan 95% vs 96%) (Shelton, dkk., 2003;
Hlibczuk, dkk., 2010; Birnbaum dan Wilson, 2000; Doria, 2009; Poortman, dkk.,
2009; Krajewski, dkk., 2011). CT-scan lebih superior dalam mendiagnosis
inflamasi periapendiks, kelainan abdomen akut selain apendisitis akut dan lebih
sensitif menganalisa apendiks normal dibanding ultrasonografi. Pada pemeriksaan
CT-scan, apendiks yang mengalami inflamasi memiliki diameter lebih besar dari
9 mm dan cenderung mengalami perubahan inflamasi pada jaringan sekitarnya.
Diameter apendiks normal yang ditemukan pada orang dewasa bervariasi mulai
dari 3 mm sampai 10 mm. Kadang kala dijumpai juga apendikolit yang terdapat
juga dapat membedakan penyebab apendisitis seperti obstruksi lumen akibat
keganasan. Kekurangan dari pemeriksaan CT-scan adalah waktu yang dibutuhkan
dalam memvisualisasi dan menginterpretasi hasil yang pencitraan serta biaya
untuk melakukan pemeriksaan ini (Shelton, dkk., 2003; Birnbaum dan Wilson,
2000).
Laparoskopi, CT-Scan dan MRI merupakan pemeriksaan yang relatif
mahal dan tidak mudah dilakukan di semua rumah sakit, terutama di Unit Gawat
Darurat. Pemeriksaan tersebut hanya akan menunda penegakkan diagnosis yang
pada akhirnya akan meningkatkan jumlah komplikasi, beban biaya dan masa
rawat inap serta waktu untuk beraktivitas kembali. Angka mortalitas akibat
penundaan diagnostik dan penatalaksanaan dilaporkan sebesar 0,2-0,8% dapat
meningkat sampai diatas 20% pada pasien dengan usia diatas 70 tahun (Ali, dkk.,
2013). Lee, dkk. (2001) bahkan melaporkan bahwa CT-scan dan ultrasonografi
tidak meningkatkan akurasi diagnostik apendisitis maupun menurunkan angka
kejadian apendisektomi negatif. Pemeriksaan tersebut hanya akan menghambat
diagnosis dan penanganan pasien dengan apendisitis.
2.6 Penatalaksanaan
Apendisektomi darurat merupakan suatu prosedur operasi yang efektif dan
diterima secara universal serta dilakukan lebih dari 250.000 kali per tahun di
Amerika Serikat. Prosedur apendisektomi merupakan tindakan operasi yang
prosedur ini mencakup 10% dari semua tindakan operasi kegawatdaruratan di
abdomen (Chong, dkk., 2010; Kareem, dkk., 2009).
Tindakan resusitasi yang diikuti dengan operasi apendisektomi merupakan
pilihan pertama pada pasien dengan apendisitis akut. Pemberian analgesia tidak
dianjurkan karena hal tersebut akan mengaburkan gejala yang muncul. Tindakan
operasi adalah pilihan standar dalam menangani kasus apendisitis (Humes dan
Simpson, 2006). Akan tetapi, apendisektomi untuk apendisitis akut bukanlah
tanpa resiko. Resiko jangka panjang terjadinya obstruksi akibat adhesi setelah
apendisektomi sebesar 1,3% selama 30 tahun setelah prosedur operasi. Angka
apendisektomi negatif dilaporkan sebesar 10-20% walaupun CT-scan digunakan
secara luas (Wray, dkk., 2013). Semua pasien harus mendapatkan antibiotika
spektrum luas preoperatif (1 sampai 3 dosis) untuk menurunkan angka kejadian
infeksi paska operasi dan pembentukan abses intraabdomen (Humes dan Simpson,
2006).
Apendisektomi merupakan prosedur yang relatif aman dengan angka
mortalitas 0,8 per 1.000 untuk kasus apendisitis yang belum perforasi dan
meningkat menjadi 5,1 per 1.000 kasus apendiks perforasi. Secara keseluruhan,
perforasi terjadi antara 16-30% dan meningkat secara bermakna pada penderita
usia lanjut dan anak kecil (Humes dan Simpson, 2006; Oliak, dkk., 2000). Infeksi
luka operasi tergantung dari derajat kontaminasi intraoperatif, berkisar antara <
5% untuk apendisitis sederhana dan mencapai 20% untuk apendiks gangrenosa
Penelitian yang dilakukan oleh Abou-Nukta, dkk. (2006) menunjukkan
tidak adanya perbedaan bermakna komplikasi antara pembedahan yang dilakukan
< 12 jam dengan 12-24 jam. Apabila lebih dari 36 jam sejak gejala pertama
muncul, angka terjadinya komplikasi perforasi meningkat antara 16-36% dan
bahkan meningkat 5% pada setiap 12 jam penundaan operasi. Abou-Nukta,
dkk.(2006) menganjurkan prosedur apendisektomi harus dilakukan setelah
diagnosis apendisitis ditegakkan.
2.7 C-Reactive Protein
C-reactive protein (CRP) merupakan protein yang ditemukan dalam darah
dan meningkat sebagai respon terhadap inflamasi sebagai suatu protein fase akut.
Lebih lanjut CRP merupakan turunan pentraksin dan disintesis oleh hati. CRP
juga diproduksi oleh dinding pembuluh darah seperti sel endotel, sel otot polos
dan jaringan adiposa (Pepys dan Hirschfield, 2003).
CRP ditemukan untuk pertama kalinya oleh Tillet dan Francis pada tahun
1930. CRP adalah protein residual 224 dengan berat molekul 118-144 kDa. Gen
CRP terletak pada kromosom 1. Awalnya penamaan CRP berasal dari
kemampuannya mempresipitasi somatik C-polisakarida dari bakteri Streptococcus
pneumonia dan merupakan protein yang muncul pertama kali pada fase akut
sebagai petanda sistemik yang sensitif terhadap rangsangan inflamasi dan
kerusakan jaringan (Clyne dan Olshaker, 1999; Aziz dkk., 2003). Respon pada
fase akut meliputi respon fisiologik dan biokimia dari mahkluk endotermik
khusus, sintesis jumlah protein diatur di hati melalui kontrol sitokin yang
dihasilkan oleh jaringan yang sakit. Ini sama sekali tidak ada hubungan dengan
protein C ataupun peptida C. Protein fase akut yang lain termasuk inhibitor
proteinase dan sistem koagulasi, sistem komplemen, protein transport dan serum
protein amiloid A. CRP mengaktivasi sistem komplemen dan terikat dengan
reseptornya. Peningkatan CRP yang bermakna mengindikasikan inflamasi yang
terjadi (Pepys dan Hirschfield, 2003).
Konsentrasi median CRP di tubuh orang dewasa sehat adalah 0,8 mg/l, 90
persentil mencapai 3,0 mg/l dan 99 persentil mencapai 10 mg/l. CRP sebagai
petanda inflamasi akut mengalami kenaikan 100-1.000 kali setelah terjadinya
infeksi ataupun trauma. Bahkan pada reaksi fase akut CRP dapat meningkat
10.000 kali lipat (< 50 µg/l - > 500 mg/l). Plasma CRP diproduksi oleh hepatosit
melalui kontrol sitokin IL-6. CRP dapat meningkat melebihi 5 mg/l dan timbul
4-6 jam setelah terjadinya rangsangan, berduplikasi setiap 8 jam dan mencapai
puncaknya dalam 48 jam. Waktu paruh di dalam plasma adalah 19 jam dan
membutuhkan waktu beberapa hari untuk kembali normal. Apabila rangsangan
sebagai pencetus inflamasi dihilangkan maka CRP akan kembali ke angka normal
secara cepat. Kadar CRP > 10 mg/l mengindikasikan reaksi inflamasi yang
bermakna. Kadar serum CRP yang meningkat terlihat pada kondisi trauma,
nekrosis jaringan, infeksi, pembedahan, infark miokardium dan berhubungan
dengan meningkatnya resiko penyakit kardiovaskuler. Beberapa keadaan
noninflamasi juga dapat meningkatkan kadar CRP, seperti obesitas, depresi,
produksi CRP dan polimorfisme genetik IL-1 dan IL-6 juga telah dikemukakan.
Pada penyakit atherosklerosis, CRP merupakan faktor resiko yang independen.
Kadar CRP yang tinggi sering dihubungkan dengan meningkatnya angka
mortalitas dan morbiditas (Aziz, dkk., 2003; Pepys dan Hirschfield, 2003;
Marnell, dkk., 2005; Volanakis, 2001). Pada kebanyakan kasus, representasi CRP
bervariasi menandakan inflamasi yang terjadi seperti dapat dilihat pada Tabel 2.4.
Tabel 2.4.
Respon CRP berbagai penyakit (Pepys dan Hirschfield, 2003)
CRP termasuk dalam turunan pentraksin protein calcium dependent
ligand-binding plasma. Molekul CRP pada manusia tersusun atas lima subunit
polipeptida nonglikosilasi yang identik, masing-masing terdiri dari 206 sisa asam
amino. Protomer CRP dihubungkan secara nonkovalen dalam konfigurasi annular
“lectin fold” yang terdiri atas lembaran 2 lapis β dengan topologi jellyroll yang datar. Situs yang mengikat ligan tersusun atas lengkungan dengan 2 ion kasium
yang terikat 4 Å terpisah oleh ikatan protein dan terletak pada bagian konkaf,
sedangkan bagian lain membawa heliks α tunggal (Gambar 2.5.) (Pepys dan
Hirschfield, 2003; Thompson, dkk., 1999).
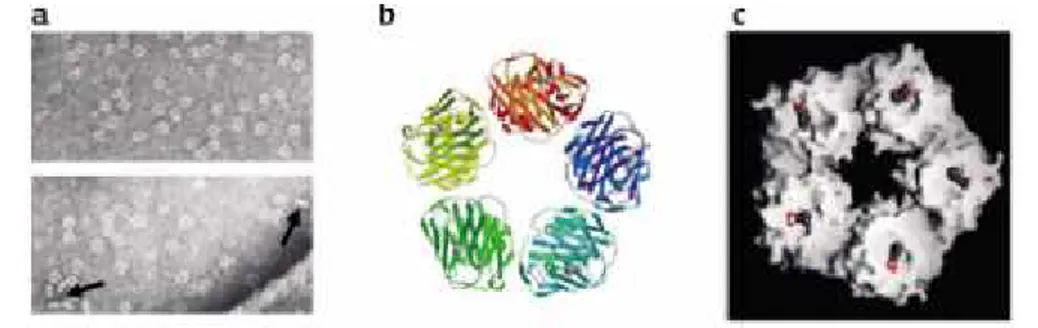
Gambar 2.5. Struktur molekul dan morfologi CRP. (a). Dengan mikrograf elektron menunjukkan struktur pentamerik, (b). Struktur kristal dengan diagram
berwarna yang menunjukkan“lectin fold” dan dua atom kalsium yang terikat pada masing-masing protomer, dan (c) Molekul CRP dengan molekul fosfokolin
tunggal yang terletak pada masing-masing protomer (Pepys dan Hirschfield, 2003)
2.8 Hubungan C-Reactive Protein Dengan Apendisitis Akut
Inflamasi didefinifikan sebagai reaksi lokal jaringan terhadap infeksi atau
cedera dan melibatkan lebih banyak mediator dibanding respon imun didapat.
Inflamasi merupakan respon fisiologis terhadap berbagai rangsangan seperti
infeksi dan cedera jaringan. Inflamasi dapat bersifat lokal, sistemik, akut dan
kronis yang menimbulkan kelainan patologis. Petanda respon inflamasi lokal
pertama digambarkan oleh orang Romawi sekitar 2000 tahun yang lalu berupa
petanda inflamasi ke-5 berupa gangguan fungsi alat yang terkena. Dalam
beberapa menit setelah terjadi cedera jaringan, ditemukan vasodilatasi yang
menghasilkan peningkatan volume darah di tempat. Volume darah yang
meningkat di jaringan dapat menimbulkan perdarahan. Permeabilitas vaskular
yang meningkat menimbulkan kebocoran cairan pembuluh darah yang
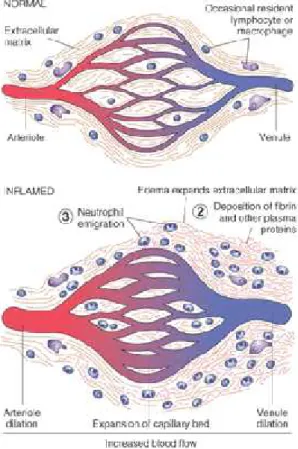
menimbulkan edema (Gambar 2.6.) (Baratawidjaja dan Rengganis, 2014).
Gambar 2.6. Respon vaskuler terhadap inflamasi (Baratawidjaja dan Rengganis, 2014)
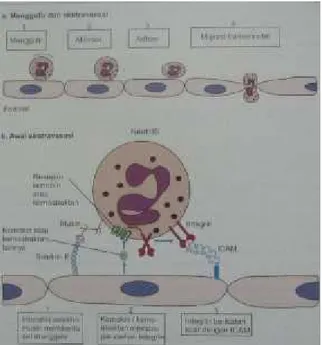
Dalam beberapa jam lekosit menempel ke sel endotel di daerah inflamasi
dan bermigrasi melewati dinding kapiler masuk ke rongga jaringan yang disebut petanda inflamasi ke-5 berupa gangguan fungsi alat yang terkena. Dalam
beberapa menit setelah terjadi cedera jaringan, ditemukan vasodilatasi yang
menghasilkan peningkatan volume darah di tempat. Volume darah yang
meningkat di jaringan dapat menimbulkan perdarahan. Permeabilitas vaskular
yang meningkat menimbulkan kebocoran cairan pembuluh darah yang
menimbulkan edema (Gambar 2.6.) (Baratawidjaja dan Rengganis, 2014).
Gambar 2.6. Respon vaskuler terhadap inflamasi (Baratawidjaja dan Rengganis, 2014)
Dalam beberapa jam lekosit menempel ke sel endotel di daerah inflamasi
dan bermigrasi melewati dinding kapiler masuk ke rongga jaringan yang disebut petanda inflamasi ke-5 berupa gangguan fungsi alat yang terkena. Dalam
beberapa menit setelah terjadi cedera jaringan, ditemukan vasodilatasi yang
menghasilkan peningkatan volume darah di tempat. Volume darah yang
meningkat di jaringan dapat menimbulkan perdarahan. Permeabilitas vaskular
yang meningkat menimbulkan kebocoran cairan pembuluh darah yang
menimbulkan edema (Gambar 2.6.) (Baratawidjaja dan Rengganis, 2014).
Gambar 2.6. Respon vaskuler terhadap inflamasi (Baratawidjaja dan Rengganis, 2014)
Dalam beberapa jam lekosit menempel ke sel endotel di daerah inflamasi
ekstravasasi. Pada pemeriksaan histologik ditemukan cairan edema dan infiltrasi
sel lekosit. Berbagai faktor plasma seperti immunoglobulin, komplemen, sistem
aktivasi kontak koagulasi-fibrinolitik dan sel-sel inflamasi seperti neutrofil,
mastosit, eosinofil, monosit-fagosit, sel endotel dan molekul adhesi, trombosit,
limfosit dan sitokin berinteraksi satu dengan yang lain. Patogen yang menembus
sawar luar imunitas nonspesifik seperti kulit, membran mukosa, infeksi atau
cedera jaringan dapat memacu kaskade reaksi inflamasi yang kompleks
(Baratawidjaja dan Rengganis, 2014).
Neutrofil merupakan sel utama pada inflamasi dini, bermigrasi ke jaringan
dan puncaknya terjadi pada 6 jam pertama. Untuk memenuhi hal tersebut
diperlukan peningkatan produksi neutrofil dalam sumsum tulang. Orang dewasa
normal memproduksi lebih dari 1010neutrofil per hari tetapi pada inflamasi dapat
meningkat sampai 10 kali lipat. Pada inflamasi akut, neutrofil dalam sirkulasi
dapat meningkat dengan segera dari 5000/µl sampai 30.000/µl. Peningkatan
tersebut disebabkan oleh migrasi neutrofil ke sirkulasi yang berasal dari sumsum
tulang dan persediaan marginal intravaskular. Persediaan marginal ini merupakan
sel-sel yang untuk sementara menempel pada dinding vaskular yang keluar dari
sirkulasi. Proses inflamasi diperlukan sebagai pertahanan pertama terhadap
mikroorganisme yang masuk membutuhkan komponen seluler untuk
membersihkan debris lokal dan meningkatkan perbaikan jaringan (Baratawidjaya
dan Rengganis, 2014).
Inflamasi adalah respon dari suatu organisme terhadap patogen dan
yang mengalami cedera, seperti karena terbakar, atau terinfeksi. Inflamasi
distimulasi oleh faktor kimia (histamin, bradikini, serotonin, leukotrien, dan
prostaglandin) yang dilepaskan oleh sel yang berperan sebagai mediator radang di
dalam sistem kekebalan untuk melindungi jaringan sekitar dari penyebaran infeksi
( Baratawidjaja dan Rengganis, 2014).
Pada inflamasi akut, pelepasan berbagai mediator sel mast (histamin dan
bradikinin) disertai aktivasi komplemen, sistem koagulasi, sel inflamasi dan sel
endotel yang masing-masing melepaskan mediator yang menimbulkan efek
sistemik seperti panas, neutrofil dan protein fase akut seperti CRP. Inflamasi akan
pulih bila mediator tersebut menjadi tidak aktif. Bila penyebab tidak dapat
disingkirkan atau timbul pajanan ulang maka akan terjadi inflamasi kronik
(Baratawidjaya dan Rengganis, 2014).
Inflamasi lokal yang terjadi memberikan proteksi dini terhadap infeksi
atau cedera jaringan. Inflamasi akut melibatkan baik respon lokal dan sistemik.
Reaksi lokal terdiri atas tumor, rubor, kalor, dolor dan gangguan fungsi. Bila
darah keluar dari sirkulasi darah, kinin, sistem pembekuan dan fibrinolitik
diaktifkan. Banyak perubahan vaskular yang terjadi dini disebabkan oleh efek
langsung mediator enzim plasma seperti bradikinin dan fibrinopeptida yang
menginduksi vasodilatasi dan peningkatan permeabilitas vaskular. Beberapa efek
vaskular disebabkan efek anafilatoksin (C3a dan C5a) yang menginduksi
degranulasi sel mast yang melepas histamin. Histamin menimbulkan vasodilatasi
dan kontraksi otot polos. Prostaglandin juga berperan dalam vasodilatasi dan
Dalam beberapa jam setelah awitan perubahan vaskular, neutrofil
menempel pada sel endotel dan bermigrasi keluar pembuluh darah ke rongga
jaringan, memakan patogen dan melepas mediator yang berperan dalam respon
inflamasi. Makrofag jaringan yang diaktifkan melepas sitokin (IL-1, IL-6 dan
TNF-α) yang menginduksi perubahan lokal dan sistemik. Ketiga sitokin tersebut
menginduksi koagulasi dan IL-1 menginduksi ekspresi molekul adhesi pada sel
endotel seperti TNF-α yang meningkatkan ekspresi selektin-E, IL-1 menginduksi
peningkatan ekspresi ICAM-1 dan VICAM-1. Neutrofil, monosit dan limfosit
mengenal molekul adhesi tersebut dan bergerak ke dinding pembuluh darah dan
selanjutnya ke jaringan. IL-1 dan TNF-α juga memacu makrofag dan sel endotel
untuk memproduksi kemokin yang berperan pada influx neutrofil melalui
peningkatan ekspresi molekul adhesi. IFN-γ dan TNF-α juga mengaktifkan
makrofag dan neutrofil, meningkatkan fagositosis dan penglepasan enzim ke
rongga jaringan. Lama dan intensitas inflamasi lokal akut perlu dikontrol agar
tidak terjadi kerusakan jaringan. TGF-β membatasi respon inflamasi dan memacu
akumulasi dan proliferasi fibroblast dan endapan matriks ekstraselular yang
diperlukan untuk perbaikan jaringan (Gambar 2.7.) (Baratawidjaja dan Rengganis,
Gambar 2.7. Tahapan migrasi lekosit dari sirkulasi ke jaringan tempat terjadinya infeksi (Baratawidjaja dan Rengganis, 2014)
Pada umumnya respon inflamasi akut menunjukkan awitan yang cepat dan
berlangsung sebentar. Inflamasi akut biasanya disertai reaksi sistemik yang
disebut respon fase akut yang ditandai oleh perubahan cepat dalam kadar
beberapa protein plasma. Reaksi dapat menimbulkan reaksi berantai dan rumit
yang berdampak terjadinya vasodilatasi, kebocoran vaskulator mikro dengan
eksudasi cairan dan protein serta infiltrasi lokal sel-sel inflamasi. Inflamasi akut
merupakan respon khas imunitas nonspesifik. Hal ini adalah respon cepat
terhadap kerusakan sel dan berlangsung (beberapa jam – hari) serta dipacu oleh
sejumlah sebab seperti kerusakan kimiawi dan termal serta infeksi. Infeksi
dihadapi oleh makrofag yang melepas sejumlah kemokin dan sitokin yang
menarik neutrofil ke tempat infeksi. Inflamasi juga dapat dipicu oleh sel mast
berbagai perubahan terjadi dalam endotel vaskular yang memungkinkan
ekstravasasi limfosit terutama neutrofil, tetapi juga monosit dan limfosit
(Baratawidjaja dan Rengganis, 2014).
Inflamasi akut berhubungan dengan produksi sitokin proinflamasi seperti
IL-1, IL-6 dan IL-8. Sitokin merangsang hati untuk membentuk sejumlah protein
yang disebut protein fase akut yang terdiri atas a1-antitripsin, komplemen (C3 dan
C4), CRP, fibrinogen dan haptoglobin. Molekul-molekul tersebut memiliki
sejumlah fungsi antara lain mencegah enzim (a1-antitripsin), opsonisasi, CRP
mengikat C-polisakarida dari S. pneumonia, scavenging (haptoglobin) dan
sebagainya (Gambar 2.8.). Produksi sitokin TNF-α dan IL-6 menyebabkan unsur
spontan pada fase akut yang dihasilkan oleh hepar seperti CRP tampak meningkat
(Baratawidjaja dan Rengganis, 2014). Dalam klinik, pengukuran protein fase akut
diperlukan untuk menilai derajat inflamasi dan respon terhadap terapi.
Gambar 2.8. Stimulasi dan sintesis acute phase reactan selama proses inflamasi (Hengst, 2003)
Perubahan metabolik dan endokrinologi yang terjadi pada hampir semua
penderita dengan apendisitis akut dan perubahan tersebut tergantung pada berat
ringannya infeksi. Mekanisme itu mencakup pertahanan organ tersebut terhadap
infeksi misalnya perlindungan sendiri dan mempertahankan sistem homeostasis.
Salah satu reaksi yang terjadi setelah infeksi adalah pelepasan zat dari hepar
berupa acute phase reactans (APR) kedalam darah. Salah satu APR yang paling
terkenal adalah C-reactive protein (CRP). APR teraktivasi hasil respon sistemik
terhadap infeksi termasuk pada apendisitis akut. CRP yang merupakan salah satu
protein fase akut, termasuk golongan protein yang kadarnya dalam darah
meningkat pada infeksi akut sebagai respon imunitas nonspesifik. Sebagai
opsonin, CRP mengikat berbagai mikroorganisme, protein C pneumokok yang
membentuk kompleks dan mengaktifkan komplemen jalur klasik. Pengukuran
CRP digunakan untuk menilai aktivitas penyakit inflamasi. CRP dapat meningkat
100 kali atau lebih dan berperan pada imunitas nonspesifik yang dengan bantuan
Ca++ dapat mengikat berbagai molekul antara lain fosforilkolin yang ditemukan
pada permukaan bakteri/jamur. Sintesis CRP yang meningkat meninggikan
viskositas plasma dan LED. Adanya CRP yang tetap tinggi menunjukkan infeksi
yang persisten. CRP lebih sensitif dibandingkan LED karena dapat dijadikan
indikator respon fase akut dalam 24 jam pertama proses inflamasi sedangkan LED
terjadi setelahnya. Tidak seperti LED, CRP merupakan protein serum stabil yang
pengukurannya tidak dipengaruhi waktu dan komponen serum lain. Besar