SARI PUSTAKA
Terapi Regeneratif dengan Stem Cell pada
Low Back Pain
Oleh:
dr. I G.N. Yudhi Setiawan
Pembimbing :
dr. K.G. Mulyadi Ridia, Sp.OT(K) Spine
PROGRAM PENDIDIKAN DOKTER SPESIALIS ILMU BEDAH ORTHOPAEDI
BAGIAN/SMF ILMU BEDAH ORTHOPAEDI FK UNUD RSUP SANGLAH
LEMBAR PENGESAHAN
Sari Pustaka ini telah disetujui
pada ...
Pembimbing
dr. K.G. Mulyadi Ridia, Sp.OT(K) Spine NIP :
Mengetahui
Ketua Program Studi Ilmu Bedah Orthopedi
FK Unud/RSUP Sanglah
KATA PENGANTAR
Puji syukur kepada Tuhan Yang Maha Esa, karena rahmat-Nya, penulis
dapat menyelesaikan Sari Pustaka yang merupakan salah satu tugas dalam
Program Pendidikan Dokter Spesialis Bedah Orthopaedi FK Unud/RSUP Sanglah
Denpasar. Sari Pustaka ini mengambil judul tentang Terapi Regeneratif dengan
Stem Cell pada Low Back Pain.
Adapun tujuan penulisan sari pustaka ini adalah untuk memperdalam
wawasan tentang Terapi Regeneratif LBP berbasis Stem Cell serta melatih
kemampuan membuat tulisan ilmiah dan prasyarat dalam mengikuti pendidikan
bedah dasar di Fakultas Kedokteran Universitas Udayana – Rumah Sakit Umum
Pusat Sanglah Denpasar
Penulis mengucapkan terima kasih kepada :
1. Prof. DR.Dr. Sri Maliawan, SpBS., sebagai Kepala Bagian Ilmu Bedah FK
Unud/RSUP Sanglah yang telah memberikan izin demi terlaksananya Sari
Pustaka ini.
2. Dr. Ketut Suyasa,Sp.B,SpOT(K) Spine sebagai Kepala SMF Ilmu Bedah
Orthopaedi FK Unud/RSUP Sanglah yang telah menyediakan fasilitas
ilmiah di SMF Orthopaedi.
3. Prof.DR.dr. Ketut Siki Kawiyana, Sp.B., SpOT(K).,sebagai Ketua
Program Studi Ilmu Bedah Orthopaedi FK Unud/RSUP Sanglah yang
telah memberikan motivasinya.
4. Dr. K.G. Mulyadi Ridia, SpOT(K) Spine, sebagai pembimbing yang telah
memberikan saran dan masukan terbaiknya.
Penulis menyadari masih ada kekurangan dalam Sari Pustaka ini karena itu
dengan segala kerendahan hati penulis menerima saran dan kritik dari siapapun
demi perbaikan.
Denpasar, September 2015
DAFTAR ISI
2.2. Klasifikasi dan Derivasi ……… ……... 12
BAB I
PENDAHULUAN
Biologi stem cell secara umum merupakan suatu integrasi antara embriologi
dengan perkembangan tingkat seluler menggunakan teknik/rekayasa, pencitraan
dan prinsip – prinsip kultur sel (Appasani et al, 2011).
Biologi ini berawal dari adanya bedah transplantasi organ atau jaringan
yang mencetuskan/melahirkan rekayasa jaringan untuk merekonstruksi organ atau
bagian dari organ dari awal pembentukannya dengan menggunakan sel – sel,
matriks dan kerangka organ lainnya untuk membangun suatu material yang
diinginkan (Habib et al, 2007). Tahun 1928, seorang embriolog Jerman Hans
Spemann melakukan penelitian tentang transplantasi tingkat sel (nuclear
transplantation), yaitu dengan mentransfer nukleus sel donor yang berada pada
fase G0 (dormant) menggunakan embryo Salamander ke sel telur yang tidak
dibuahi dan sudah dienukleasi sebelumnya (Lim H., 2006), dari penelitian kloning
ini berkaitan dengan diferensiasi sel dan genetika pada perkembangan tubuh
manusia.
Kloning yang sejak tahun 1950an diartikan sebagai suatu bentuk replikasi
beberapa mahluk hidup dengan menggunakan DNA dari satu generasi yang sama
(Lim H, 2006). Kloning ini secara mendasar dapat dikelompokkan menjadi tiga
jenis, dapat berupa rekayasa genetik pada gen manusia ke binatang untuk
(Hybrid), kloning jaringan atau organ (paling sering dari stem cell) untuk
kepentingan terapi (Therapeutic), atau suatu bentuk kloning untuk memproduksi
organisme hidup seutuhnya (Appasani et al, 2011; Lim H., 2006).
Pada tahun 1996, penelitian kloning mencapai era baru setelah Ian Wilmut
dan Keith Campbell berhasil melahirkan binatang pertama hasil kloning yaitu
domba dari sel dewasa yang dinamakan Dolly. Kemudian diikuti oleh Richard
seed tahun 1997 yang mengumumkan akan melakukan kloning pada manusia.
Sejak saat inilah, penelitian tentang kloning semakin gencar. Namun, sejak tahun
2003 isu kloning pada manusia (reproductive clonning) menghilang begitu saja
karena berkaitan dengan isu legalitas.
Awal tahun 2000, enam ekor sapi berhasil dikloning menggunakan teknik
baru. DNA sapi yang digunakan diambil dari sel fetus sapi. Kemudian donor
selnya secara molekuler dibuat menua secara biologis dengan cara
membiarkannya bereplikasi sampai di titik tertentu sel habis membelah dan
menua. Kemudian nukleus tersebut ditanam ke sel telur sapi yang dienukleasi.
Hasilnya, sel hasil kloning ini menjadi lebih muda dan baru dari sebelumnya
meskipun sel donornya sudah menua. Hal ini menunjukkan bahwa sel hasil
kloning tersebut lebih muda daripada umur kronologisnya. Mulai dari sinilah era
baru terapi regeneratif yang didasari prinsip kloning therapeutic dimulai. (Lim H.,
2006)
Para peneliti biologi telah mengeksplorasi perkembangan embrio sejak
dari kandungan sampai menjadi manusia seutuhnya. Embrio tersebut
spesialisasi seluler, pola jaringan dan organogenesis. Dan para peneliti percaya
bahwa strategi sel tersebut adalah stem cell. Sel inilah yang memegang peran
penting dalam pembentukan dan pemeliharaan jaringan atau organ yang dibentuk.
Sejak tahun 1950an – 1960an, semua sel yang berploriferasi dan ada pada
jaringan tubuh yang beregenerasi dianggap memiliki potensi yang cukup untuk
mempertahankan kelangsungan hidupnya. Sehingga semua sel yang berploriferasi
dapat dianggap suatu stem cell.
Perkembangan dalam tubuh manusia tidak menghilang setelah lahir.
Beberapa sel dalam tubuh manusia seperti sel – sel saraf, sel – sel otot jantung,
dan sel – sel lensa mata tidak dapat bereproduksi lagi. Sekali sel ini ada, maka ia
akan berfungsi sampai sel tersebut mati atau hostnya mati. Sedangkan sel – sel
lainnya seperti sel – sel hepar, sel darah, sel pancreas dan beberapa jaringan
tubuh tetap berkembang dan memperbanyak diri hanya dengan replikasi pada
keadaaan tertentu. Seperti pada sel hepar yang mati, akan digantikan oleh sel
hepar lain yang membelah.
Kategori sel yang berasal dari sel – sel yang belum berdiferensiasi dikenal
sebagai stem cells. Apabila sel ini membelah, maka dua sel turunannya memiliki
dua pilihan yaitu tetap menjadi stem cell atau berdiferensiasi menjadi sel tipe lain
setelah menerima signal dari dalam tubuh. Sel ini memiliki kemampuan untuk
bereplikasi, berkembang menjadi lebih dari 230 tipe sel yang berbeda yang dapat
menjadi berbagai macam jaringan dalam tubuh.
Konsep stem cell ini pertama kali muncul dari penelitian hematolog Till
Leblond terhadap spermatogenesis dan kripta intestinal. Beberapa penelitian
setelah itu berhasil mengisolasi stem cell seperti pada penelitian Gail Martin pada
tahun 1974 di Universitas Collage London. Ia berhasil mempertahankan stem cell
yang rapuh tetap hidup pada petri dish. Sedangkan pada tahun 1981, ia yang
pertama berhasil mengisolasi stem cell dari embrio tikus. Pada tahun 1998,
ilmuan James Thomson dari Universitas Wisconsin berhasil mengisolasi stem
cell dari embrio manusia. Sejak saat itu, perhatian terhadap potensial terapi
menggunakan stem cell pada penyakit degeneratif dan trauma mulai meningkat
(Lanza R. et al, 2006)
Hal ini juga ikut didasari oleh peningkatan insiden penyakit degeneratif
yang muncul (Tabel 1), sementara tidak banyak alternatif terapi yang ada ataupun
terapi sebelumnya yang tidak memberi hasil yang maksimal. Seperti pada
kerusakan sel islet Langerhans pankreas pada Diabetes Tipe I, penyakit
Parkinsonisme, Cidera Medula Spinalis, ataupun pada penyakit tulang dan sendi
yang mana penggunaan implant untuk penggantian sendi dengan prostetik
menimbulkan nyeri, imobilitas sendi dan degenerasi tulang dan tulang rawan,
sehingga diperlukan suatu implant yang biokompatibel terhadap keadaan ini.
Stem cell merupakan salah satu alternatif terapi regeneratif yang mulai
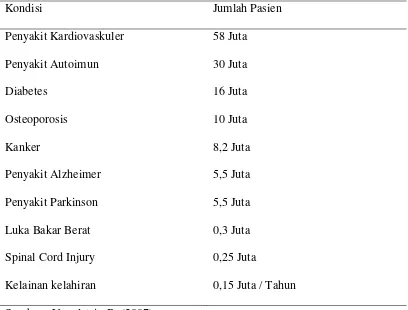
Tabel 1. Populasi Pasien di US yang Potensial untuk Terapi Berbasis Stem Cell
Kondisi Jumlah Pasien
Penyakit Kardiovaskuler 58 Juta
Penyakit Autoimun 30 Juta
Diabetes 16 Juta
Osteoporosis 10 Juta
Kanker 8,2 Juta
Penyakit Alzheimer 5,5 Juta
Penyakit Parkinson 5,5 Juta
Luka Bakar Berat 0,3 Juta
Spinal Cord Injury 0,25 Juta
Kelainan kelahiran 0,15 Juta / Tahun
Sumber : Vogelstein B. (2007)
Para peneliti percaya dengan kemampuan sel ini untuk digunakan sebagai
pilihan terapi untuk menyembuhkan beberapa penyakit degeneratif dan atau yang
1.1 Tujuan
1. Menjelaskan tentang dasar - dasar Stem Cell
2. Menjelaskan tentang LBP serta pilihan terapi yang ada
3. Menjelaskan tentang Terapi regenerative terhadap LBP menggunakan Stem Cell
1.2 Manfaat
1. Untuk akademisi : meningkatkan pengetahuan tentang Terapi Regeneratif
dengan Stem Cell pada Low Back Pain sebagai acuan kepustakaan ilmiah.
2. Untuk praktisi : meningkatkan pengetahuan tentang Terapi Regeneratif
dengan Stem Cell pada Low Back Pain.
3. Untuk masyarakat : memberikan wawasan tentang Low Back Pain dan
BAB II
TINJAUAN PUSTAKA
I. STEM CELL
a. Definisi
Istilah Stem Cell muncul pada literatur ilmiah pada awal tahun 1868 oleh
biologist Jerman Ernst Haeckel. Dalam menjelaskan teori evolusi Darwin, ia
mengembangkan pohon filogenetik dan menggunakan istilah “Stammzelle” (Stem
Cell) untuk menggambarkan leluhur organisme uniseluler dari semua organisme
multiseluler. Dan pada tahun 1896, seorang embriologist Edmund Wilson
mengulas kembali istilah tersebut sebagai suatu germ line ancestral cell.
(Appasani et al, 2011; Marshak D., 2001).
Menurut Weissman et al (2001), Stem Cell didefinisikan secara fungsional
sebagai suatu sel yang memiliki kapasitas untuk memperbarui diri (self-renew)
dan juga kemampuan untuk membentuk sel – sel yang berdiferensiasi. Namun,
definisi ini hanyalah berlaku untuk embryonik atau fetal stem cells tidak pada
adult stem cells. Hal ini menyebabkan perlunya parameter lain selain self-renewal
untuk mendefinisikan Stem cells secara umum. Parameter lain yang dapat
digunakan adalah klonalitas dan potensi sel tersebut. `
Parameter klonalitas merupakan hal yang paling penting, karena stem cell ini
merupakan sel – sel tunggal yang memiliki kapasitas untuk membentuk lebih
Sedangkan parameter potensi stem cell meliputi potensi dan kapasitas sel
berdifferensiasi menjadi sel yang spesifik (Hima B.A., Srilatha B., 2011; Lanza R.
et al, 2006)
Potensi stem sel dapat dibedakan menjadi beberapa tingkat yaitu:
a. Totipotent
Stem sel yang bersifat totipotent dapat berdiferensiasi menjadi semua
tipe sel meliputi sel embrionik (embrio) dan extraembrionik (plasenta
dan yolk sac) sehingga bisa membentuk satu organisme yang komplit
dan viabel. Sel berupa zygote yang merupakan sel telur yang telah
terfertilisasi.
b. Pluripotent
Stem sel yang bersifat pluripotent merupakan turunan dari stem sel
totipotent yang memiliki potensi untuk berdiferensiasi menjadi sel
embrionik saja. Sel ini lebih lanjut tidak bisa berkembang menjadi
organisme keseluruhan secara in utero. Sel embrionik ini kemudian
membentuk inner cell mass dari blastosit. Sel ini dalam embrio
berdiferensiasi menjadi tiga lapisan germinal yaitu mesoderm,
ektoderm dan endoderm.
c. Multipotent
Stem sel ini dapat berdiferensiasi menjadi sejumlah sel yang hanya
memiliki hubungan dekat secara familial saja. Contohnya sumsum
tulang yang mengandung multipotent stem sel yang hanya dapat
d. Oligopotent
Stem sel dengan potensi ini dapat berdiferensiasi menjadi beberapa
tipe sel saja seperti lymphoid atau myeloid stem sel dan sel epitel
squamosa.
e. Unipotent
Sel ini memiliki kemampuan untuk memproduksi hanya satu tipe sel
saja seperti stem sel otot.
Berdasarkan pembahasan tersebut, maka stem cell didefinisikan sebagai suatu sel
yang bersifat klonal, bisa memperbarui diri (self-renewal), potent yang bisa
membentuk beberapa tipe diferensiasi sel. (Hima B.A., Srilatha B., 2011; Shi Y.,
Clegg D.O., 2008; Lanza et al, 2006)
b. Klasifikasi dan Derivasi
Terdapat beberapa tipe stem sel yaitu:
1. Embryonic Stem Cells (ESC)
Stem sel ini berasal dari embryo awal yang memiliki dua
karakteristik penting yaitu self-renewal dan pluripotensi. Sel yang
berasal dari blastosit bersifat pluripotent dan pada stadium ini
dapat dikategorikan stem sel embrionik. Sel ini memiliki
kemampuan untuk membelah diri dari generasi ke generasi
2. Fetal Stem Cells
Stem sel tipe ini merupakan sel primitif yang ditemukan pada
organ tubuh fetus yang berusia gestasi 10 minggu. Stem sel fetal
ini diisolasi dari darah fetal, sumsum tulang, liver dan ginjal.
Darah fetal kaya akan sumber stem sel haemopoetik yang
berploriferasi lebih cepat dibandingkan dengan darah tali pusat
atau sumsum tulang. Sel ini sama dengan stem sel dewasa yang
bersifat tissue-spesific.
3. Cord Blood Stem Cells
Darah dari tali pusat mengandung beberapa stem sel yang secara
genetik sama dengan bayi yang baru lahir dan bersifat multipotent.
Saat lahir, darah pada tali pusat banyak mengandung stem sel yang
bisa membentuk sel darah (blood-forming stem cells) dan sel
sistem imun. Stem sel darah dapat digunakan sebagai terapi
terhadap berbagai penyakit kelainan darah dan sistem imun seperti
leukemia dan anemia sel bulan sabit.
membelah (non-dividing state) sampai teraktivasi oleh penyakit
ataupun usia dewasa. Stem sel ini bersifat multipotent yang secara
Terapi regeneratif menggunakan stem sel telah lama dilakukan
untuk merawat pasien dengan leukemia dan kanker darah atau
embrionik yang mengontrol fungsi sel. Sel ini tidak termasuk stem
sel dewasa tetapi memiliki kemampuan pluripotensi seperti stem
sel embrionik yang dibentuk menggunakan pemrograman kembali
secara epigenetik dengan faktor protein transkripsi untuk
menghilangkan sifat tissue-spesifiknya. Sel yang akan diprogram
kembali dapat diambil dari jaringan darah atau kulit manusia
dewasa. (Hima B.A., Srilatha B., 2011; Shi Y., Clegg D.O., 2008;
Lanza et al, 2006)
Setelah diisolasi, stem cell dapat ditumbuhkan di laboratorium dan dapat
1. Secara langsung dari massa sel bagian dalam dari embrio manusia
saat stadium blastosit. Sumber embrio manusia ini didapat dari
fertilisasi in vitro. Teknik ini pertama kali diperkenalkan oleh
James Thompson dari Universitas Wisconsin.
2. Dari jaringan fetal yang didapat dari kehamilan yang mengalami
terminasi. Stem cellnya diambil dari bagian fetus yang nantinya
berkembang menjadi organ sexual. Pendekatan ini diperkenalkan
pertama kali oleh John D.Gearhart dari Universitas John Hopkins.
3. Secara langsung dari massa sel bagian dalam dari embrio yang
dikloning saat berada pada stadium blastosit. (Hima B.A., Srilatha
B., 2011; Lanza et al, 2006)
kanker dari sumsum tulang atau darah yang kemudian dibekukan.
Setelah terapi radiasi atau kemoterapi dilakukan, stem sel tersebut
dikembalikan lagi ke tubuh pasien. Transplant ini juga tidak
menyebabkan terjadinya reaksi penolakan dari tubuh terhadap stem
2. Transplant stem sel Allogenik
Stem sel tidak berasal dari pasien, tetapi dari donor yang memiliki
tipe jaringan yang hampir sama dengan pasien. Donor biasanya
berasal dari keluarga pasien. Darah dari plasenta dan tali pusat
dari bayi baru lahir juga bisa merupakan sumber stem sel
allogenik. Keuntungan dari stem sel ini adalah dapat diambil
sesering mungkin dari donor, bebas dari sel kanker dan juga dapat
membentuk sel imunnya sendiri.
3. Transplant stem sel Singenik
Transplant stem sel ini hanya dapat dilakukan pada donor dan
resipien yang kembar identik atau triplet identik.
d. Aspek Biologis
Dasar molekuler pluripotensi suatu stem sel dapat didefinisikan berdasarkan 3
fokus dasar (Lanza et al, 2006) yaitu :
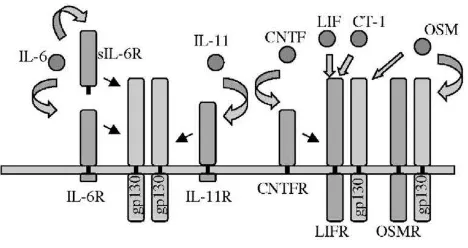
1. Pengaruh faktor – faktor ekstraseluler terhadap potensi sel dan
aktivitas self-renewalnya (ligands, sitokin dan reseptor)
Sel fibroblast dapat mempertahankan pluripotensi dari stem sel
embrionik dengan cara mensekresikan faktor LIF (Leukemia
Inhibiting Factor) atau yang disebut dengan DIA (Differentiation
Inhibiting Factor). LIF merupakan anggota dari keluarga sitokin
IL-6 yang berhubungan secara struktural dan fungsional. LIF dapat
bekerja pada fenotipe stem sel dengan cara mengaktivasi signaling
cascade regulasi gen. Hilangnya pengaruh LIF akan
menghilangkan marker potensi sel, dan akan memunculkan marker
diferensiasi sel. LIF akan berikatan dengan reseptor LIF yang
bersifat ligand-spesifik yang berada di permukaan sitoplasma stem
sel. Ikatan LIF dengan reseptornya akan menimbulkan
heterodimerisasi gp130 dengan reseptor LIF menjadi kompleks
LIFR/gp 130 yang akan menginduksi sinyal transduksi untuk
mencegah differensiasi dan menginisiasi derivasi stem sel dari
ekstrasel ke nukleus. Proses ini dapat dilihat dari diagram berikut
Gambar 1. Skema sharing reseptor sitokin dengan gp130 dalam signal
transduksi Stem Cell
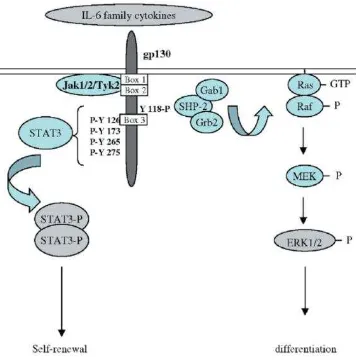
2. Aktivasi signaling pathways pada sel – sel pluripotent (Jak-STAT
dan ERK cascades)
Heterodimerisasi gp130 menghasilkan sinyal transduksi berupa
Jak2 dan Tyk2) yaitu kinase P-Y126, 173, 265 dan 275 serta Y
118-P melalui proses fosforilasi. Hal ini akan memicu pemancaran
sinyal yang menyebabkan STAT3 mengalami fosforilasi,
dimerisasi dan translokasi ke nukleus stem sel dan memicu
self-renewal dari stem sel itu sendiri. Sedangkan bila kinase Y 118-P
yang terfosforilasi akan menyebabkan SHP2 mengaktivasi jalur
Ras dan terjadi translokasi ERK1 dan ERK2 ke nukleus dan
memicu diferrensiasi.
Gambar 2. Skema signaling pathways yang berkaitan dengan sifat
self-renewal dan differentiation dari sel pluripotent
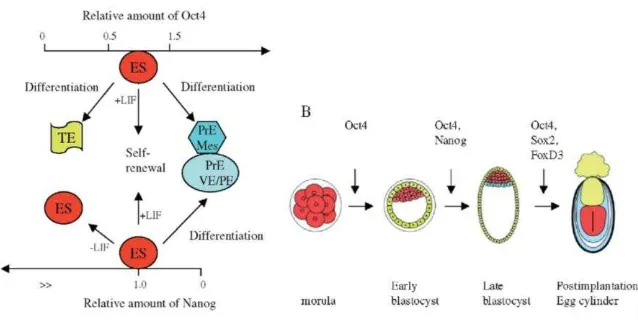
3. Program transkripsi genetik (terutama Oct4 dan target gennya)
Oct4 merupakan faktor transkripsi yang mengaktivasi transkripsi
sel manusia yang pluripotent dan merupakan master regulator dari
nasib perkembangan sel dari embrio preimplantasi. Protein ini
memiliki kemampuan untuk mempertahankan fenotipe
self-renewing dari stem sel. Oct4 tidak bekerja sendiri dalam
menjalankan fungsinya. Protein ini bekerja bersama secara sinergis
dengan faktor transkripsi lainnya yaitu Sox2. Selain kedua faktor
ini, terdapat faktor lainnya yang berperan dalam mempertahankan
fenotipe pluripotensi stem sel, yaitu Nanog dan FoxD3. Kadar
relatif Oct4 dan Nanog mempengaruhi arah fenotipe yang terjadi
terhadap perkembangan stem sel. Hal ini dapat dijelaskan dalam
gambar berikut.
Gambar 2. Skema peran Oct4, Nanog dan LIF pada stem cell terhadap
fenotipe perkembangan stem cell
Selain pluripotensi, kemampuan suatu sel untuk sel-renewal secara
Cells. Sifat self-renewal diperoleh melalui mekanisme pencegahan
terhadap terjadinya diferensiasi dan memelihara/mempertahankan
mekanisme proliferasi.
4. Pencegahan Diferensiasi
Faktor transkripsi GATA-4 dan GATA-6 merupakan faktor yang
berperanan dalam diferensiasi sel. Penekanan terhadap faktor ini
akan memicu self-renewal. Protein LIF atau Oct-3/4 dapat
menekan regulasi faktor transkripsi GATA sehingga proses
diferensiasi dapat dicegah
5. Gen E-Ras yang terekspresi spesifik pada stem sel embrionik dapat
menstimulasi phosphatidylinositol-3-OH
e. Aspek Klinis
Stem sel mesenkim terdapat pada berbagai jaringan yang mengalami proses
turnover dan memiliki sel mesenkim progenitor. Saat ini, progenitor mesenkim
telah diisolasi dari sumsum tulang, otot, lemak, kulit, kartilago, dan tulang. Setiap
pembuluh darah dalam tubuh juga memiliki sel – sel mesenkim. Stem sel
mesenkim (MSC) merupakan sel progenitor yang memiliki kemampuan
mesengenik untuk berubah menjadi beberapa sel dan jaringan sesuai dengan
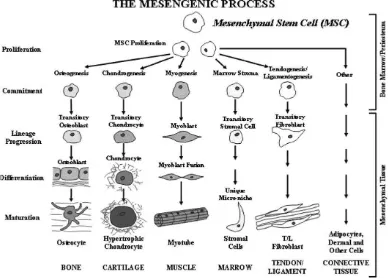
Gambar 3. Skema proses mesengenic sumsum tulang
Pada orang dewasa, MSC pada sumsum tulang digunakan sebagai suplai
progenitor untuk kepentingan turnover normal dan repair-regeneration dari
jaringan tubuh yang mengalami kerusakan. Hal ini didasari oleh fakta bahwa
MSC terlibat dalam proses pada hematopoesis dan bone turnover sehingga ia
terlibat dalam jalur mesengenesis dan hematogenesis. Hal ini menyebabkan
penggunaan kultur MSC sebagai sumber progenitor eksogen dapat memperbaiki
beberapa jaringan melebihi kapasitas normal dan ketersediannya (Lanza et al,
Beberapa aspek klinis MSC yang penting dalam hal terapi regeneratif adalah:
a. Bone Repair
Pada nonunion, MSC dapat membantu regenerasi tulang yang aktivitas
regenerasinya tidak baik. Pada beberapa penelitian menggunakan
defek model nonunion femur menunjukkan proses regenerasi
struktural yang baik.
b. Cartilage Repair
Kartilago adalah jaringan yang relatif avaskular dan tidak memiliki
kemampuan regenerasi ataupun repair walaupun hanya defek kecil
saja. Meskipun kondrosit telah digunakan sebelumnya untuk
memperbaiki defek, ia masih sangat susah untuk berintegrasi dengan
host. Sehingga digunakan biomaterial (scaffold) hyaluronan (HA)
karena pada sel embrionik mesenkim dari jaringan prekartilago
memiliki kandungan HA yang tinggi. HA ini menyediakan lingkungan
mikro yang induktif untuk MSC untuk masuk ke dalam lineage
kondrogenik serta membantu integrasi dengan host.
c. Regenerasi Sumsum Tulang
Injeksi kembali MSC ke dalam sumsum tulang dapat dilakukan untuk
refabrikasi stroma sumsum tulang yang cidera. Cara ini dapat
dilakukan pada pasien kemoterapi radiasi yang menerima transplantasi
d. Regenerasi Otot
Sel MSC dapat juga diinjeksi ke dalam otot spesifik yang mengalami
distrofi agar komponen baru dystrophin dapat disintesis pada myotube
yang mengalami gangguan. Pada kasus ini, donor MSC didiferensiasi
menjadi myoblast skeletal yang kemudian digabungkan dengan
myotube host yang dapat memicu sintesis dan distribusi dystrphin. Hal
in juga dapat dilakukan pada sel miosit jantung.
e. Lemak
Sel MSC telah digunakan untuk menginduksi jalur adiposit sehingga
dapat mengakumulasi droplet lemak secara masif. Droplet lemak
autolog ini dapat digunakan untuk keperluan bedah plastik.
f. Repair Tendon
Autolog MSC dapat juga digunakan untuk keperluan tendon repair
seperti tendon Achilles atau Patellar. Hal ini dilakukan dengan
memberikan gel yang mengandung MSC-contracted collagen disekitar
jahitan tendon.
g. Terapi Gen
Beberapa penyakit genetik seperti penyakit polysaccharide storage
atau Osteogenesis imperfecta dapat diberikan terapi Allo-MSCs untuk
mengobati defek genetiknya. Prinsip pengobatannya dengan
II. LOW BACK PAIN
a. Epidemiologi
Aspek epidemiologi low back pain sangat berhubungan dengan fakta kejadian
penyakit di populasi dan faktor – faktor yang berpengaruh.
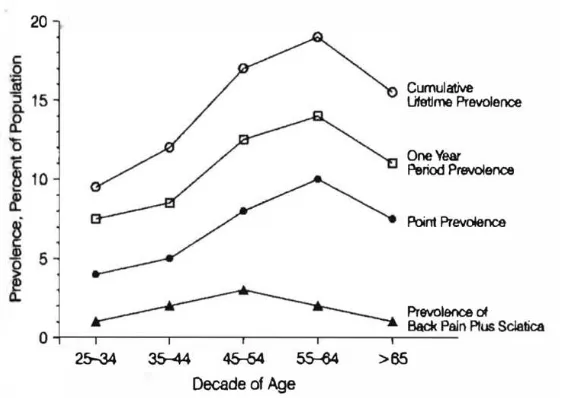
Low back pain memiliki angka insiden tahunan sekitar 2-5% dengan point of
prevalence 15-25% dan lifetime prevalence lebih dari 50% populasi. (Wang et al,
2014; Gilbert et al, 2013; Singer, 2000)
Gambar 4. Grafik prevalensi LBP sesuai sebaran umur
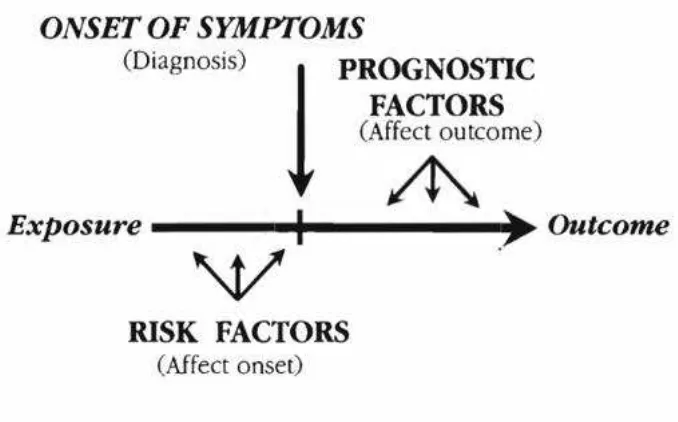
Statistik ini sangat dipengaruhi oleh faktor risiko dan faktor prognostik dari low
back pain itu sendiri. Secara umum, fator risiko dapat mempengaruhi onset
terjadinya low back pain sedangkan faktor prognostik mempengaruhi outcome
Gambar 5. Skema faktor risiko dan faktor prognostik LBP
Faktor risiko merupakan karakteristik demografi, genetik, gaya hidup, pekerjaan,
kebiasaan atau faktor lingkungan lainnya, sedangkan faktor prognostik
merupakan variabel yang mempengaruhi prognosis akhir penyakit ini.
Beberapa faktor yang mempengaruhi insiden low back pain adalah:
1. Umur
Low back pain memiliki prevalensi cukup tinggi pada kisaran umur 35 – 55
tahun. Kondisi diskus intervertebralis mengalami banyak perubahan pada
kisaran umur ini, dimana terjadi perubahan fibrus yang menyebabkan
2. Jenis Kelamin
Insiden low back pain berdistribusi seimbang berdasarkan jenis kelamin
dalam sebaran populasi umum. Namun populasi laki – laki yang mengalami
low back pain lebih banyak daripada perempuan karena sebaran pekerjaan
berat paling banyak pada laki – laki daripada perempuan
Gambar 6. Faktor – faktor yang mempengaruhi insiden LBP
3. Anthropometry dan postur tubuh
Faktor berat badan, tinggi badan, ataupun postur tubuh tidak berhubungan
kuat terhadap terjadinya low back pain
4. Merokok
Merokok dapat meningkatkan risiko terjadinya low back pain. Merokok dapat
mengganggu peredaran darah dan oksigenasi intradiskal sehingga dapat
merokok juga dapat membuat trabekulae diskus menipis dan meningkatkan
tekanan intradiskal.
b. Anatomi
Kolumna vertebralis pada manusia merupakan struktur yang terdiri dari banyak
bagian sebagai suatu unit organ spinal yang terintegrasi. Struktur ini
mengkombinasi kekuatan dan flexibilitas antara tulang vertebra yang rigid dengan
diskus intervertebralis yang secara efisien mengentisipasi stress mekanik yang
terjadi pada organ spinal ini.
Setiap vertebra memiliki 3 komponen fungsional yaitu badan vertebra
yang didesain untuk menyangga berat badan, arkus neural yang didesain untuk
melindungi elemen saraf dan prosesus tulang yang didesain untuk meningkatkan
efisiensi pergerakan otot. Badan vertebra dihubungkan oleh diskus
intervertebralis, dan arkus neural dihubungkan oleh sendi facet (zygapophyseal).
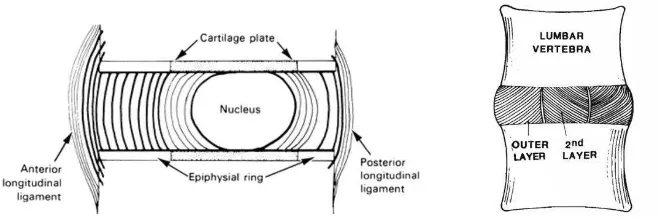
Permukaan diskus vertebra terdiri dari cincin epiphysis dengan plat tulang rawan
hyaline di tengahnya. Cincin epiphysis ini berfungsi sebagai zona pertumbuhan
pada usia muda dan sebagai cincin tempat perlekatan serat – serat annulus.
Sedangkan arkus neural terdiri dari dua pedikel dan dua lamina yang membentuk
pelindung terhadap kauda equina.
b.1. Diskus Intervertebralis
Diskus intervertebralis merupakan jaringan avaskular terbesar dengan
dari 1%, pH yang relatif rendah serta level nutrient yang rendah akibat
terbatasnya proses pertukaran nutrisi dengan produk buangan akibat kurangnya
vaskulatur dan adanya fakta bahwa sel NP menghasilkan energi dari hasil
glikolisis. Kadar GAG yang tinggi dalam diskus juga menyebabkan tingginya
osmolaritas (antara 450 dan 550 mOsm) yang penting dalam membentuk tekanan
penahan tekanan beban mekanik. Sel diskus juga terpapar terhadap beragam
stimulus mekanik termasuk kekuatan tensil dan kompresif, hidrostatik dan
shearing. Kekuatan ini mempengaruhi metabolisme sel diskus agar bisa bertahan
dan beradaptasi pada lingkungan ini.
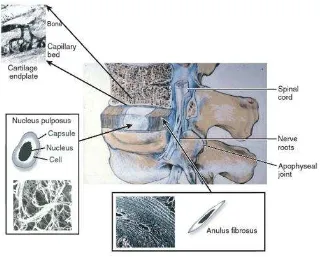
Secara morfologis, diskus intervertebralis terdiri dari 3 regio yaitu central
gelatinous nukleus pulposus (NP), peripheral collaginous annulus fibrosus, dan
superior inferior cartilaginous end-plates (CEPs).
Nukleus pulposus dari diskus intervertebralis berada antara end-plate yang
berdekatan dan membentuk inti diskus seperti hidrogel. Komponen utama NP
adalah proteoglikan (PGs) yang bersifat hidrofilik yang menghidrasi jaringan dan
membentuk konsistensi seperti gel. Sel dewasa dalam NP merupakan sel
chondrocyte-like berbentuk kecil bulat dengan matriks kaya proteoglikan (PGs),
aggrecan dan kolagen tipe II. Sel NP ini memiliki tekanan osmotik yang tinggi
akibat daya tarik kation negatif glycosaminoglycans (GAGs) yang menempel
pada PGs. Sel NP ini juga memiliki kemampuan imbibisi air sehingga dapat
membentuk tekanan hidrostatik yang tinggi, yang disekelilingnya didukung oleh
kolagen tipe I yang kaya akan lamelar anulus fibrous. Hal ini membantu
Gambar 7. Anatomi diskus intervertebralis beserta dengan komponen
strukturalnya
Anulus Fibrosus (AF) mengelilingi NP dan terdiri dari 15 – 25 cincin
konsentris (lamelar) serat kolagen tipe I, II dan III dengan predominan kolagen
tipe I. Serat ini berorientasi 60 derajat terhadap axis vertikal dan berjalan paralel
dalam tiap lamelar. Serat elastin dan PGs juga ada dalam lamella yang dapat
membantu fleksi/ekstensi diskus saat bergerak. Sel AF memiliki morfologi
fibroblastik dengan arah orientasinya sejajar dengan serat kolagen tipe I yang
merupakan sel kondrosit dalam matrix cartilage-like. AF memiliki 2 lapisan yaitu
lapisan luar dan dalam. Lapisan luar (outer lamella) tersusun dari serat fibrus tebal
(inner lamella) memiliki serat lebih halus dengan kurva konveks yang bergabung
dengan kartilago hyalin superior dan inferior.
Gambar 8. Struktur Annulus Fibrosus pada diskus intervertebralis
Sedangkan CEPs membungkus permukaan tulang kortikal dari korpus vertebra
superior dan inferior dan menghubungkan diskus dengan korpus vertebra. CEPs
ini merupakan lapisan hyaline cartilage horizontal tipis dengan tebal kurang dari 1
mm yang berperan membantu aliran nutrisi dan produk buangan antara korpus
vertebra dan diskus intervertebralis dengan aliran darah sistemik.
Diskus ini memiliki peran utama mekanis untuk menghantarkan beban berat
badan dan aktivitas otot melalui kolumna spinalis. Selain itu, diskus ini juga
membantu flexibilitas, membantu gerakan bending, fleksi, ekstensi dan torsi.
Fungsi mekanis diskus didukung oleh matriks ekstraseluler yaitu serat kolagen
tipe I dan II yang berpengaruh terhadap kekuatan tensil diskus, aggrecan yang
merupakan komponen proteoglikan utama diskus yang berperan terhadap hidrasi
jaringan melalui pengaturan tekanan osmotik, dan matriks diskus itu sendiri.
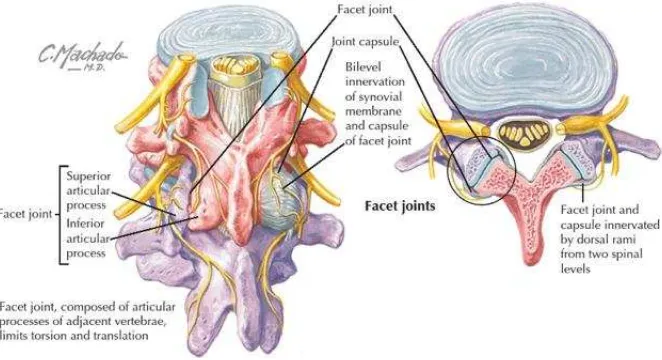
b.2. Sendi Facet (Zygoapiphysial/Interlaminar Joints)
Sendi ini merupakan sendi synovial yang berada di posterolateral kanalis spinalis
dan posterior dari kanalis intervertebralis (foramina).
Prosesus artikular lumbar dan sendi facet awalnya memiliki orientasi penampang
sagital pada segmen lumbar atas dan kemudian berotasi ke penampang koronal
pada segmen lumbosacral. Orientasi kedua sendi facet ini dapat membatasi rotasi
axial kolumna vertebra lumbar sampai < 9 derajat bersama dengan diskus
intervertebralis. Mekanisme pembatasan gerakan ini dapat berupa pembatasan
pasif oleh orientasi sendi facet, dan resistensi kapsul sendi, ligament dan diskus
intervertebralis, serta mekanisme aktif oleh kontraksi otot.
Gambar 11. Orientasi facet joint masing – masing corpus cervical,
Sendi facet merupakan sendi biplanar/diarthrodial yang dibentuk oleh
permukaan konveks prosesus artikuler inferior vertebra atas yang menghadap ke
lateral dengan permukaan konkaf prosesus artikuler superior vertebra bawah
yang menghadap ke medial. Sendi ini mengandung cairan sinovial yang sangat
sedikit dengan kapasitas hanya sekitar 1-2 ml saja. Sendi facet lumbar memiliki
fungsi proteksi diskus terhadap kekuatan geser (shear force), flexi dan rotasi axial.
Transfer kekuatan biomekanik dari satu sendi facet ke sendi facet lain yang
berdekatan muncul melalui beberapa area pembebanan flexi dan extensi yaitu
pada permukaan superior dan inferior sendi facet. Sendi facet normal mampu
menyangga 25% - 40% berat badan.
Anatomi dan biomekanik sendi faset (zygapophyseal) lumbal sangat baik
dijelaskan dengan framework of Kirkaldy-Willis dan tiga tahap degenerasi spinal
oleh Farhan yang dideskripsikan pada tahun 1983. Tiap segmen spinal terdiri dari
diskus intervertebralis di bagian anterior dan sepasang sendi faset di bagian
posterior membentuk komplek tiga sendi (Gambar 2). Diskus dan dua sendi faset
secara progresif melalui tahap disfungsi, mikro dan makro instabilitas, dan
akhirnya stabilisasi; dimana satu sendi mempengaruhi 2 sendi yang lain.
Perubahan degeneratif pada pada satu sendi mempengaruhi biomekanika dari
Gambar 12. Anatomi sendi faset dan diskus intervertebralis. Pada setiap level spinal, sepasang
sendi faset membentuk kompleks tiga sendi atau spinal motion segment
Sendi faset lumbal (zygapophyseal) berjumlah sepasang, sendi synovial
yang sebenarnya yang terdiri dari artikulasi posterolateral antara level vertebra.
(Gambar 3). Setiap sendi terdiri dari prosesus artikularis superior yang besar,
menghadap ke posterior dan medial dengan permukaannya yang cekung dari
vertebra di bawahnya dan prosesus artikularis inferior yang menghadap ke arah
anterior dan lateral dari vertebra di atasnya. Morfologi tiap sendi berbentuk
kirs-kira seperti huruf “C” dan “J”. Sendi faset lumbal mengandung tulang rawan
hialin, membran sinovial, kapsul fibrus, dan ruang sendi dengan kapasitas 1
sampai 2 ml. Keberadaan meniskus (meniscoids) pada sendi faset lumbal telah
banyak ditekankan pada beberapa publikasi. Meniskus tersebut berfungsi untuk
mengkompensasi inkonruitas permukaan sendi dan mengisi ruang yang kosong
Gambar 13. Sendi faset lumbal. IAP, inferior articular process; SAP, superior articular process;
cart, articular cartilage; meniscus
b.3. Ligament dan Otot
Sebagian besar otot pada punggung sangat mempengaruhi postur dan pergerakan
kolumna vertebralis. Otot punggung dapat dibagi menjadi otot ekstrinsik dan
intrinsik.
Otot ekstrinsik lapisan superfisial terdiri dari trapezius, latissimus dorsi,
levator scapulae dan rhomboid menghubungkan anggota gerak atas dengan
kolumna vertebralis. Otot – otot ini dipersarafi oleh rami ventral saraf spinalis.
Sedangkan lapisan intermediet dari otot ekstrinsik terdiri dari otot serattus
posterior yang merupakan otot kuadrilateral tipis yang berada di perbatasan leher
dengan badan. Otot ini berhubungan dengan pergerakan rusuk dan proses
inspirasi.
Otot intrinsik punggung merupakan otot yang terletak pada lapisan dalam
yang terdiri dari kelompok otot dari pelvis ke tulang tengkorak untuk
ujung prosesus spinosus, supraspinosus ligament dan krista median sakrum,
sedangkan di lateral melekat pada prosesus transversus thorakal dan lumbar serta
sudut tulang rusuk. Otot punggung instrinsik ini dibagi lagi menjadi lapisan
superfisial, intermediet dan deep. Otot splenius kapitis dan servisis merupakan
otot yang terletak dibawah trapezius dan diselimuti oleh ligamentum nuchae dan
deep fascia. Otot ini keluar dari ligamentum nuchae dan prosesus spinosus C7
sampai ke Th 6. Otot splenius ini berfungsi membungkus dan menahan otot leher
tetap pada posisinya.
Lapisan intermediet terdiri dari erektor spinae sebagai ekstensor utama
kolumna vertebral yang merupakan kompleks otot masif yang berada di setiap sisi
prosesus spinosus yang membentuk tonjolan prominen pada penampang median
punggung. Serat otot ini dibagi menjadi otot iliocostalis (kolumna lateral),
longissimus (kolumna intermediet) dan spinalis (kolumna medial).
Lapisan dalam dari erektor spinae terdiri dari kelompok otot yang berjalan
oblik yang disebut transverospinalis (semispinalis, multifidus dan rotator). Selain
kelompok otot tersebut, terdapat beberapa otot minor seperti interspinalis dan
intertransversarii yang merupakan otot intersegmental yang menghubungkan tiap
segmen intervertebra. Beberapa kelompok otot – otot yang telah disebutkan di
Gambar 14. Otot Utama yang memproduksi gerakan pada sendi intervertebralis
Badan vertebra bersama dengan diskus intervertebralis dihubungkan oleh
beberapa ligamentum yaitu ligament longitudinal anterior, posterior dan flavum.
Ligament Longitudinal Anterior merupakan ligament fibrus kuat yang
menyelimuti dan menghubungkan aspek anterior badan vertebra dan diskus
intervertebralis yang berjalan dari permukaan pelvis dari sakrum ke tuberkel
anterior atlas. Ligament ini menjaga stabilitas sendi antara badan vertebra dan
mencegah hiperekstensi kolumna vertebralis. Sedangkan Ligament Longitudinal
Posterior berada dalam kanalis vertebralis sepanjang aspek posterior badan
vertebra. Ligament ini menempel ke diskus intervertebralis dan ujung posterior
badan vertebra axis sampai ke sakrum yang berfungsi mencegah hiperfleksi
Ligamentum flavum merupakan interlaminar ligament yang berada di
dalam kanalis spinalis yang menyelimuti dinding dorsalnya. Bagian medial
ligament ini lebih tebal dan menyatukan lamina sedangkan bagian lateral lebih
tipis menyelimuti sendi dan menyatu dengan kapsul fibrus sendi facetnya. Secara
mikroskopis ligamentum flavum terdiri dari serat jaringan ikat elastis sebanyak
80% dan serat kolagen sebanyak 20%. Ligamentum flavum pada dewasa
memiliki sel yang lebih sedikit dengan mayoritas sel fibrosit berbentuk spindel.
Ligamentum flavum paling tebal pada level L4-5 dan L5-S1 dengan ketebalan
bervariasi antara 2 – 10 mm yang divaskularisasi oleh arteri posterior kanalis
vertebralis dan arkus vertebralis. Ligament ini mencegah hiperflexi dan
mempertahankan kurvatura dinding posterior kanalis spinalis tetap halus di semua
posisi dan meluruskan kembali kolumna vertebralis setelah mengalami
pergerakan fleksi. Ligament ini juga berfungsi untuk kapsul pada permukaan
ventral sendi facet dan menjaga saraf spinalis bebas dari kompresi ketika
melewati kanalis intervertebralis saat pergerakan.
b.4. Kanalis Spinalis dan Intervertebralis
Kanalis intervertebralis merupakan struktur osteoligamentosa yang sangat penting
yang keluar dari kanalis spinalis melalui resesus lateral sendi facet dan berjalan
kaudad oblik ke lateral. Di kanal ini ditemukan struktur saraf penting yang sensitif
terhadap nyeri yaitu ganglion dorsal dan serat saraf spinalis, arteri segmental
lumbar cabang spinal, saraf meningeal recurrent, vena proximal pedikel, vena
yaitu entrance zone (area resesus lateral), mid-zone (Blind sublamina zone) dan
exit zone (dekat dengan foramen intervertebralis. Akar saraf lumbar diselimuti
oleh duramater berada pada entrance zone dimana serat saraf spinalis keluar dari
dural sac, sedangkan ganglion akar saraf dorsal dan saraf motorik ventral
(funikulus) berada pada mid-zone yang diselimuti oleh perpanjangan duramater
yang berupa jaringan ikat fibrus, serta saraf spinal perifer yang diselimuti oleh
perineurium berada pada exit zone yang keluar dari kanalis ke lateral. Ganglia
spinalis L5-S1 diklasifikasikan berdasarkan letaknya terhadap kanalis
intervertebralis yaitu intraspinalis bila lebih dari setengah ganglionnya berada
pada kanalis spinalis, intraforaminal dan extraforaminal bila sebagian besar
ganglionnya berada di luar kanalis intervertebralis.
Saat melalui kanalis intervertebralis, terdapat banyak struktur jaringan ikat
dan ligament yang berhubungan dengan kompleks saraf yang melewati. Beberapa
ligament tersebut membentuk dinding kanalis dan exit zone. Perubahan patologis
yang terjadi pada ligament ini atau struktur di dalam kanalis dapat memicu low
back pain. Ligament yang membentuk kanalis intervertebralis meliputi ligament
entrance zone (posterior longitudinal ligament, Hoffmann Ligament dan peridural
membrane), Ligament mid-zone (Kondensasi fascia yang melekat pada akar saraf
ke pedikel dan ligamentum flavum), Ligament exit zone (internal ligaments,
transforaminal ligaments dan external ligaments) serta Ligament post-canal zone
Gambar 15. Tiga zona kanalis intervertebralis dari lumbar spinalis
b.5. Biomekanika
Mobilitas lumbal paling besar pada saat pergerakan fleksi/ekstensi
(mobilitas kumulatif pada segmen L1-L5: 57o) dan terbatas selama lateral bending
(L1-L5: 26o) dan rotasi aksial (L1-L5: 8o) seperti pada gambar 4 dibawah ini.
Pergerakan fleksi/ekstensi lumbal spinalis yang memiliki jangkuan yang luas
menyebabkan gap fisiologis pada sendi faset pada fase akhir gerakan, dan hal ini
dapat mengakibatkan tekanan yang maksimal pada tepi bawah faset inferior
selama ekstensi dan tepi atas faset superior selama fleksi (Gambar 5). Pada posisi
berdiri tegak,sendi faset antara L5 dan sacrum menerima beban ke arah depan
Gambar 16. Pergerakan lumbal spinalis. (A) Fleksi (side) lateral. (B) Fleksi/ekstensi. (C) Rotasi
Gambar 17. Gambaran skematis menunjukkan titik kontak antara faset superior dan inferior
selama pergerakan fleksi/ekstensi. Faset superior mengalami kerusakan terutama pada bagian
superior selama fleksi, (A) faset inferior memberikan tekanan maksimal. Faset inferior mengalami
kerusakan tulang rawan pada bagian superior dan inferior selama ekstensi.
Selama fleksi beban ini meningkat dan dialami juga oleh level spinal di atas
L5-S1. Pada segmen bawah spinal, beban ini lebih besar karena berat badan yang
lebih besar di atas level ini dan juga karena sumbu panjang dari pusat massa
tubuh. Oleh sebab itu, peningkatan area kartilagenus pada sendi faset segmen
lumbal bawah adalah normal sebagai konsekuensi dari Wolf’s law (Tisher et al,
Gambar 18. Beban pada sendi faset lumbal pada posisi berdiri tegak.
Rotasi aksial vertebra lumbal terjadi di sekitar aksis longitudinal yang
melewati sepertiga korpus vertebra bagian posterior dan diskus intervertebralis.
Selama rotasi ini, elemen-elemen posterior vertebra superior yang bergerak ke
arah lateral, berlawanan dengan arah dari rotasi tersebut. Dengan pergerakan ini,
prosesus artikularis inferior dari vertebra ini akan membentur prosesus artikularis
superior vertebra di bawahnya (Gambar 7). Mekanisme hambatan rotasi aksial ini
melindungi diskus intervertebralis dari torsi yang berlebihan (Tisher et al, 2006;
Gambar 19. Rotasi lumbal spinalis. Prosesus artikularis inferior vertebra superior (berwarna
abu-abu) membentur prosesus artikularis superior vertebra inferior pada rotasi aksial.
Diskus intervertebralis lumbal yang sehat mendistribusikan stress kompresi
dan kompresi eksentrik yang sama pada end platenya. Horst dan Brinckmann
mendemonstrasikan diskus yang mengalami degenerasi menerima stress kompresi
eksentrik yang asimetris. Apa yang memulai terjadinya degenerasi diskus masih
belum jelas, namun beberapa abnormalitas pada morfologi diskus mendahului
proses degenerasi. Sejalan dengan proses degenerasi yang terjadi pada diskus
intervertebralis karena proses penuaan dan cedera mikro yang berulang, serat
anular terluar mulai mengalami fragmentasi, memindahkan lebih banyak beban ke
posterior melalui komplek tiga sendi, menyebabkan pergerakan sendi faset yang
berlebihan. Dalam kondisi normal, antara 3% dan 25% beban segmental
ditransmisikan pada sendi faset, presentase ini meningkat sampai dengan 47%
pada sendi yang mengalami degenerasi (Tisher et al, 2006).
Selain diskus intervertebralis dan struktur tulang dari sendi faset, kapsul
normal kurang lebih 1 mm dan melekat 2 mm dari tepi artikuler. Kapsul
membantu membatasi rotasi aksial seperti halnya pergeseran ke belakang pada
saat ekstensi. Walaupun pada awalnya perubahan degeneratif tulang rawan sendi
menyebabkan gerakan sendi faset yang abnormal atau hipermobilitas sendi,
namun pada akhirnnya akan menstabilkan segmen spinal dan membatasi gerakan
yang berlebihan. Tischer dan kawan kawan mendapatkan prevalensi tinggi dari
defek tulang rawan pada sendi faset lumbal cadaver dibandingkan dengan
pembentukan osteofit. Defek ini ditemukan pada tepi lateral dari faset superior
dimana kapsul dorsal melekat pada tempat terjadinya stress yang berlebihan
terutama pada proses degeneratif lanjut. Rotasi segmental yang berlebihan akan
meregangkan bagian posterior dari kapsul sendi yang kontralateral menyebabkan
pembentukan spur tulang sebagai upaya membatasi pergerakan abnormal
(Varlotta et al, 2010).
c. Patologi LBP
Penyebab degenerasi diskus meliputi faktor lingkungan (mechanical over- and
underload, dan penurunan nutrisi) dan faktor genetik (adanya polymorphism pada
gen aggrecan, collagen II dan IX). Perubahan yang terjadi meliputi hilangnya
proteoglycan (PGA), hilangnya serat kolagen, peningkatan fibronectin dan adanya
aktivitas enzimatik dalam diskus (Gilbert et al, 2013; Richardson et al 2007).
Proses biomekanik yang terjadi meliputi pergeseran keseimbangan homeostatik
yang dijaga oleh sel dalam diskus sehingga menyebabkan penurunan anabolisme
pecahnya matriks ekstraseluler (ECM) dari nukleus pulposus yang dapat
menyebabkan dehidrasi jaringan diskus, pembentukan fisura yang meluas sampai
ke anulus fibrosus yang kemudian dapat menyebabkan hilangnya tinggi diskus.
Jumlah sel dalam diskus juga mengalami perubahan (Singer, 2000).
Proses inflamasi juga terjadi dalam diskus. Terjadi peningkatan sitokin
pro-inflamasi termasuk IL-1B, IL-6, TNF-a, dan PGE-2. Peningkatan sitokin ini
menstimulasi ekspresi MMPs, disintegrin dan metalloproteinase dengan
thrombospondin motifs (ADAMTSs). Terdapat peningkatan
MMP-1,-3,-7,-9,-10,-13 dan ADAMTS -1,-4, -5,-9 dan -15 pada nukleus pulposus yang dapat
mendegradasi komponen matriks ekstra seluler. Sintesis agrecan dalam NP akan
menurun dan terjadi pergeseran ekpresi kolagen dari tipe II ke tipe I. Hal ini dapat
menimbulkan penurunan osmolaritas dan dehidrasi NP. Tekanan hidrostatik
dalam NP akan hilang sehingga akan muncul distribusi beban yang abnormal
dimana pembebanan akan lebih tinggi pada AF. Perubahan struktural dan
mekanika ini akan menimbulkan trauma mikro dan herniasi jaringan NP melalui
AF yang cidera. Saat terjadi degenerasi, terjadi juga pertumbuhan (in-growth)
pembuluh darah dan serat saraf nosiseptif ke dalam diskus yang avaskular melalui
AF menyebar ke dalam NP sehingga terjadi infiltrasi sel imun dan terjadi
peningkatan nyeri (Gilbert et al, 2013).
Onset umur dan derajat progresivitas degenerasi diskus bervariasi pada
setiap individu dan stress kronis pada spine dapat memicu atau mempercepat
degenerasi diskus. Perubahan degeneratif yang terjadi sejalan dengan peningkatan
yang berhubungan dengan mikrofraktur kartilago end-plate, perubahan histologis
fokal pada komponen diskus, serta penipisan, osifikasi dan disrupsi pada
end-plate. Pada literatur, degenerasi diskus berkaitan dengan penipisan diskus,
munculnya fisura sirkumferensial akibat mikrotrauma berulang sehingga terjadi
fisura radial dari nukleus ke anulus dan adanya osteofit marginal. Adanya fisura
pada regio posterolateral pada diskus ini akan menyebabkan herniasi nukleus
(Singer, 2000)
Gambar 20. Skema patogenesis perubahan degeneratif pada diskus
intervertebralis dan sendi facet
Degenerasi diskus dapat diklasifikasikan secara patologi menjadi :
Grade 0 : Normal tanpa kebocoran nukleus
Grade 2 : Complete annular tear dan disrupted disc, tetapi tidak terjadi kebocoran
ataupun protrusi diskus sehingga belum terjadi kompresi serat saraf.
Grade 3 : Complete outer annulus (sharpey’s fibers) dan PLL disruption serta
bermacam-macam, namun dapat diklasifikasikan sebagai spondylogenic atau
neurogenic dan viscerogenic, vascular dan psycogenic (Wang et al, 2007).
i. Spondylogenic Back Pain
Spondylogenic back pain dapat didefinisikan sebagai nyeri yang berasal
dari kolumna spinalis dan struktur disekitarnya. Nyeri diperparah dengan
aktivitas umum dan spesifik dan mereda dengan istirahat. Nyeri dapat
berasal dari lesi pada komponen tulang dari kolumna spinalis, perubahan
pada sendi sacroiliac atau yang sering terjadi perubahan yang terjadi pada
soft tissue seperti diskus, ligament dan otot.
ii. Neurogenic pain
Regangan, iritasi, atau kompresi akar saraf lumbal biasanya akan
menyebabkan nyeri menjalar ke salah satu atau kedua extremitias inferior.
Lesi pada sistem saraf pusat seperti tumor thalamus dapat menyebabkan
nyeri kausalgia, dan iritasi arachnoid dari berbagai penyebab seperti
patologis yang memberikan kebingungan dalam hal diagnosis diantaranya
neurofibroma, neurilemmoma, ependymoma dan kista dan tumor yang lain
pada akar saraf. Lesi ini biasanya muncul pada lumbal atas yang kadang
tidak bisa dilihat dengan pemeriksaan CT scan dan MRI potongan sagital.
Riwayatnya susah dibedakan dengan penekanan akar saraf oleh karena
herniasi diskus. Namun, kebanyakan pasien melaporkan adanya riawayat
bangun pada malam hari dan berjalan-jalan untuk mengurangi keluhannya.
iii. Viscerogenic Back Pain
Viscerogenic back pain dapat berasal dari kelainan pada ginjal atau viscera
dalam pelvis, lesi dari lesser sac, dan tumor retroperitonea (Fig 2.2).
Anamnesis yang teliti akan dapat menemukan gejala lain tergantung organ
mana yang terlibat. Riwayat viscerogenic pain dapat dibedakan dari
kelainan kolumna spinalis oleh satu gejala penting. Nyeri tidak diperparah
dengan aktivitas dan tidak berkurang dengan istirahat.
iv. Vascular Back Pain
Aneurisma aorta abdominal atau peripheral vascular disease (PVD) dapat
menyebabkan nyeri punggung atau gejala sciatica. Aneurisma abdominal
dapat muncul sebagai nyeri lumbal yang dalam yang tidak behubungan
dengan aktivitas (Fig 2.3). Insufisiensi arteri gluteal superior dapat
menimbulkan buttock pain dengan karakter klaudikasio, dimana
diperparah dengan berjalan dan berkurang saat diam berdiri. Nyeri dapat
menjalar ke extremitas inferior. Namun, nyeri tidak dipresipitasi oleh
v. Klaudikasio intermiten berhubungan dengan PVD dapat menyebabkan
nyeri seperti sciatica, namun riawayat nyeri yang diperparah dengan
berjalan dan berkurang pada saat diam berdiri membuat klinisi mencari
tanda lain dari PVD. Gejala yang berhubungan dengan PVD dapat
menyerupai stenosis spinal. Pasien dengan PVD sering mengeluh nyeri
dan kelemahan pada extremitas inferior, yang dicetuskan dengan berjalan
dekat. Pada stenosis spinal, satu gejala yang dapat membedakan yaitu
nyeri tidak berkurang dengan diam berdiri.
e. Diagnosis
Pada diagnosis pasien dengan LBP, terdapat 3 pendekatan utama yang dapat
dilakukan terhadap pasien yaitu anamnesis terhadap keluhan nyeri (kualitas,
lokasi dan derajat berat ringannya), investegasi struktur personalitas, dan
identifikasi klinis terhadap tanda dan gejala.
e.1. Anamnesis
Anamnesis terhadap pasien meliputi umur, pekerjaan, pengobatan, trauma
sebelumnya, onset nyeri, karakteristik nyeri, lokasi nyeri, ada tidaknya gejala
neurologis (kesemutan atau kelemahan). Perlu digali keluhan nyeri secara
mendalam terkait kualitasnya (nyeri tusuk, nyeri dalam, nyeri terbakar, rasa
seperti tusukan jarum (pins & needles) dan keluhan tebal). Frekuensi nyeri juga
perlu ditanyakan, apakah sekali sebulan, seminggu, setiap hari, sering atau
konstan. Lengkapi pula skala nyeri dengan visual analogue scale. Hal ini penting
morning stiffness berhubungan dengan ankylosing spondylitis atau perubahan
degeneratif mekanis (diskogenik low back pain). Bila berjalan atau berdiri lama
menyebabkan low back pain, maka kemungkinan terjadi spinal stenosis karena
posisi tersebut memicu herniasi diskus. Nyeri yang muncul sering pada malam
hari dapat disebabkan oleh osteoid osteoma.
Gambar 21. Skema anamnesis nyeri pada penderita LBP
e.2. Pemeriksaan fisik
Pemeriksaan fisik dapat dilakukan secara sistematik. Pemeriksaan ini dilakukan
untuk mengetahui segmen spinal atau struktur lain yang terlibat terhadap adanya
keluhan nyeri. Pemeriksaan dapat dilakukan dengan observasi (Look), kemudian
palpasi (Feel) dan pergerakan (Movement). Pada observasi dapat dilakukan
posterior superior iliac spine level, dan alignment tulang belakang pada frontal
plane (skoliosis atau lateral shift) dan dari samping untuk mengobservasi thoracic
kyphosis, lumbar lordosis, pelvic tilt dan hip and knee position (fleksi hip,
hiperekstensi lutut). Pada palpasi, perlu dilakukan pemeriksaan kualitas kulit,
temperatur, palpasi otot paravertebral untuk mengetahui adanya tension atau
spasme, palpasi prosesus spinosus untuk mencari adanya nyeri atau tonjolan
abnormal, dan palpasi ligamen
supraspinous. Hasil palpasi harus disesuaikan dengan keluhan dan hasil
pemeriksaan lainnya. Pada pemeriksaan pergerakan dapat dilakukan pemeriksaan
terhadap pergerakan aktif dan pasif. Pemeriksaan pergerakan aktif dilakukan
untuk mencari rentang dan kualitas pergerakan (ROM) dan pergerakan apa yang
memicu nyeri. Lakukan observasi nyeri saat pertama kali gerakan dimulai, tunjuk
nyeri pertama kali dirasakan atau dirasakan meningkat, keterbatsan pergerakan,
cari hal yang dapat menghambat pergerakan aktif (nyeri atau kaku), kualitas
pergerakannya seperti kecepatan, ritme, deviasi normal atau restriksi segmental
serta nyeri yang muncul saat melakukan pergerakan kembali ke posisi semula.
Pemeriksaan terhadap status neurologis juga diperlukan. Test yang dapat
dilakukan berupa pemeriksaan terhadap kekuatan otot, refleks dan sensoris.
Pemeriksaan ini dapat dilakukan secara spesifik bila terdapat adanya perubahan
sensasi, parasthesia, kelemahan otot atau nyeri yang menjalar (radiating pain).
Pemeriksaan kekuatan otot dapat dilakukan secara isometrik. Pemeriksaan ini
dapat dilakukan seperti pada gambar berikut. Pada posisi berdiri dapat dilakukan
dilakukan pemeriksaan otot iliopsoas (L2), quadriceps (L3/4), tibialis anterior
(L4), dan ekstensor hallucies longus (L5), sedangkan pada posisi prone dapat
dilakukan pemeriksaan terhadap fungsi otot gluteus maximus/medius (S1) dan
hamstrings (S2).
Gambar 22. Range of motion pada extremitas bawah beserta serat saraf
Refleks dapat dikerjakan 5 – 6 kali dan dibandingkan antara sisi kiri dan kanan.
Hilangnya respon refleks saat repetisi test mengindikasikan adanya kompresi awal
serat saraf dan gangguan inervasi. Sedangkan kehilangan total refleks
mengindikasikan kompresi signifikan serat saraf dan bila terjadi bilateral maka
mengindikasikan adanya central disc protusion. Peemeriksaan refleks rutin yang
dilakukan adalah refleks adductor magnus (L2,3,4), Patella tendon (L3,4), Gluteus
minimus/tendon fascia latae (L4,5), semitendinous (L5, S1), Achilles' tendon
(S1), dan refleks plantar cutaneous (S2). Test tambahan untuk skrining spinal cord
atau cauda equina dapat dilakukan test babinski dan ankle clonus. Kekuatan otot
dan refleks diinterpretasikan sesuai dengan grade kekuatan otot dan refleks.
Gambar 23. Grading kekuatan otot dan refleks pada extremitas bawah
Nyeri akibat kompresi serat saraf dapat berhubungan dengan perubahan sensasi
kulit sesuai dengan dermatome. Ketika gejala parasthesia atau tebal muncul, test
sensoris dapat dilakukan untuk mengetahui atau mengidentifikasi segmen tulang
belakang yang mengalami kelainan. Sentuhan ringan dan sensasi tumpul/tajam
Ketika terdapat keluhan nyeri yang menjalar (radicular pain) ke pantat atau kaki,
terdapat test tambahan yang perlu dilakukan untuk mengetahui mobilitas relatif
jaringan neural dalam kanalis vertebra, foramen vertebra dan sepanjang jalur
perifer. Test yang dilakukan dapat berupa test provokasi nyeri dan
test/pemeriksaan neurologis. Test provokas nyeri dilakukan untuk mengisolasi
dan menekan struktur anatomis dan bila nyeri akan mengimplikasikan sumber
nyeri. Untuk lumbar, test ini berupa penekanan berulang pada prosesus spinosus,
kombinasi tekanan ekstensi dan lateral bending pada sendi facet (Kemp’s test)
atau stressing mekanik pada sendi sacroiliac yaitu Faber-Patrick, Gaenslen’s dan
Yeoman’s Test.
Pemeriksaan neurologis dapat dilakukan dengan nerve root tension tests
yaitu Straight Leg Raising (SLR) untuk serat saraf sciatic (L5/S1) dan
Heel-to-Buttock test untuk femoral nerve (L4). SLR memiliki sensitivitas tinggi tetapi
spesifisitas rendah. Crossed leg atau well leg raise test memiliki sensitivitas
rendah tetapi memiliki spesifisitas rendah terhadap herniasi diskus. Meskipun
false negative tinggi, tetapi ia memiliki indikasi kuat terhadap prolapsus diskus
Gambar 24. Skema pemeriksaan fisik neurologis LBP dengan herniasi diskus
L3,4,5, S1
e.3. Pemeriksaan Penunjang
Pemeriksaan penunjang merupakan pemeriksaan tambahan yang diperlukan untuk
mendukung diagnosis. Beberapa modalitas pencitraan yang dapat dilakukan
memiliki beberapa keuntungan dari segi ketersediaan, biaya, dan bisa dengan
cepat diinterpretasikan. Namun foto polos ini memiliki keterbetasan yaitu tidak
bisa memberikan informasi tentang status soft tissue, ketidaksensitifan relatif
terhadap kerusakan tulang, dan kurangnya informasi terhadap sumsum tulang,
elemen neural dan membran intraspinal, diskus intervertebralis, ligamen dan
jaringan paraspinal. Foto dapat diambil dengan posisi AP, Lateral, Oblique, stress
view (fleksi-ekstensi) dan koronal (latreal bending). Pencitraan yang lain meliputi
myelografi, diskografi, facet arthrografi, CT-Scan, MRI, videofluoroscopy, USG
dan angiografi.
CT-scan dapat digunakan pada beberapa kelainan lumbar seperti spinal
stenosis, tumor tulang dan saraf, infeksi, kongenital, post-op, trauma dan lesi
paraspinal. Modalitas ini bersifat non invasif, memiliki resolusi tinggi untuk
menampilkan gambaran detail soft tissue dan tulang pada beberapa penampang
dan densitas. Sedangkan MRI memiliki 3 keuntungan utama yaitu tidak
menggunakan radiasi ion, non invasif dan dapat memberikan informasi gambar
soft tissue dengan sangat detail. MRI dapat memberikan gambaran tentang
struktur internal dan perubahan biomekanik dalam diskus intervertebralis dan
elemen sarafnya. Namun MRI masih belum bisa mengidentifikasi dengan baik
elemen gas, deposit kalsium, osteofit, stenosis tulang dan fraktur. Pasien yang
besar, klaustrofobia dan yang memiliki implant metalik juga memiliki
f. Penatalaksanaan
f.1. Terapi non operatif
Sekitar 80% pasien dengan LBP memberikan respon pada terapi non operatif.
Pada kebanyakan kasus, hal ini memungkinkan pasien untuk kembali pada
aktifitas sehari-hari mereka yang normal (Singer, 2000).
Elemen primer untuk terapi non operatif adalah kontrol aktifitas fisik.
Beberapa hari awal, bed rest mungkin diperlukan pada HNP akut. Posisi semi
Fowler, dimana hip dan lutut fleksi, meminimalkan tekanan intradiskus dan
mengurangi tension pada akar saraf. Setelah nyeri akut berkurang, pasien
perlahan-lahan melakukan mobilisasi. Duduk dibatasi karena hal ini menigkatkan
tekanan pada akar saraf. Ambulasi ditingkatkan secara bertahap, selama latihan,
dimana hal ini dapat meningkatkan kekuatan perut dan punggung .
Terapi obat-obatan, termasuk pelemas otot dan NSAID dapat juga
digunakan. Gejala low back pain dan radikulopati dipengaruhi oleh respon
inflamasi pada HNP itu sendiri. Nyeri yang dialami pasien akan berkurang bila
inflamasinya terkontrol. Terdapat sedikit rasa kesemutan pada ekstremitas yang
terlibat, namun hal ini masih dapat ditoleransi oleh pasien. Bila NSAID tidak
adekuat mengontrol nyeri, terapi steroid jangka pendek dapat dicoba. Pelemas
otot digunakan pada pasien dengan kontraktur otot yang tidak terkontrol yang
berkaitan dengan kompresi pada akar saraf. Kebanyakan obat ini memberikan
Terapi alternatif yang lain yaitu injeksi steroid epidural. Obat disuntikkan
secara langsung ke dalam ruang epidural, dekat dengan area kompresi akar saraf.
Injeksi epidural sebesar 40% efektif mengurangi nyeri radikuler. Efek maksimal
didapatkan dalam waktu 2 minggu. Injeksi ini dapat diulang satu atau dua kali bila
selama evaluasi menunjukan perbaikan (Singer, 2000; Raj P., 2008).
f.2. Prosedur Minimal Invasif
Prosedur minimal invasif dapat dilakukan sebagai alternatif terhadap intervensi
operatif (Raj P., 2008). Ada 3 jenis prosedur minimal invasif yang dapat
dilakukan yaitu:
a. Annuloplasty
i. Intradiscal Electrothermal Therapy (IDET)
ii. Radiofrequency Posterior Annuloplasty (RFA)
iii. Biacuplasty
b. Percutaneous Disc Decompression
i. Laser Discectomy
ii. Radiofrequency Coblation (plasma discectomy)
iii. Mechanical Disc Decompression (Decompressor)
iv. Manual Percutaneous Lumbar Discectomy (PLD)
f.3. Terapi Operatif
Terapi operatif hanya dikerjakan pada pasien yang gagal dengan pendekatan
konservatif. Pasien yang menderita nyeri persisten, gejala radikuler, dan hasil
pemeriksaan fisik yang abnormal, sama halnya dengan ditemukan proses
patologi pada pemeriksaan radiografi merupakan kandidat untuk diberikan
intervensi operatif. Bila frekuensi dan intensitas serangan cukup parah
mengganggu kemampuan pasien dalam melakukan aktifitas sehari-hari dan
bekerja, terapi operatif mungkin diperlukan.
Terapi operatif dapat berupa operasi dekompresi yang memiliki
tujuan utama menghilangkan struktur yang ada pada kanalis neural yang
menjadi penyebab neural impingement (kompresi serat saraf). Dekompresi
dapat dibagi menjadi 2 tipe yaitu discectomy dan laminectomy. Discectomy
dilakukan dengan eksisi diskus intervertebralis sambil mempertahankan
integritas struktural dari diskus yang tersisa. Prosedur ini juga dilakukan
untuk mencegah progresivitas penyakit, menurunkan proses inflamasi akut
temporer, serta mengurangi iritasi neural. Sedangkan laminectomy adalah
prosedur removal dari lamina bersama dengan prosesus spinosus yang terkait.
Laminotomy juga bisa dilakukan sebagai alternatif melalui partial removal
lamina dan mempertahankan aspek posterior (prosesus spinosus).
Laminoplasty juga dapat dilakukan dengan jalan memotong hanya satu sisi
lamina agar bagian sisi yang lain dapat berayun ke posterior seperti engsel
sehingga tidak ada menghilangkan tulang (Raj P., 2008; Dagenais, Haldeman,
Terapi operatif lainnya adalah dengan melakukan fusi dan
arthroplasti diskus. Fusi dilakukan apabila terdapat keluhan nyeri persisten
disertai dengan instabilitas seperti spondylolisthesis degeneratif, DDD,
isthmic spondylolisthesis, spondylosis atau failed back surgery syndrome.
Prosedur ini dilakukan dengan menggabungkan struktur tulang anatomis pada
lumbar spine yang memiliki pergerakan yang eksesif atau berkontribusi
terhadap munculnya keluhan. Tipe fusi tergantung approach yang dilakukan.
Fusi posterior dilakukan pada approach posterior meliputi posterior lateral
intertransverse fusion surgery (PLF), posterior lumbar interbody fusion
surgery (PLIF) dan transforaminal lumbar interbody fusion surgery (TLIF).
Sedangkan pada fusi anterior dilakukan pada anterior approach dengan
anterior lumbar interbody fusion surgery (ALIF). Arthroplasty diskus
merupakan prosedur penggantian diskus intervertebralis melalui operasi
dekompresi anterior dan diganti dengan diskus artifisial yang biasanya terdiri
dari 2 plat metal dengan polyethylene core glides. Arthroplasty dilakukan
pada pasien muda dengan LBP kronis dengan isolated degeneratif disc untuk
mempertahankan ROM maksimal sambil mengembalikan stabilitasnya.
Namun diskus prosthetic potensial menjadi tidak stabil, meningkatkan risiko
cidera medula spinalis, dan partikelnya dapat memicu inflamasi (Raj P., 2008;