BAB 2
TINJAUAN PUSTAKA
2.1. KANKER DI BIDANG GINEKOLOGI
Pada tahun 2000, dijumpai lebih dari 4,7 juta kasus kanker pada wanita di seluruh dunia,
54% dari dari kasus ini dijumpai di negara berkembang / belum berkembang. Tumor ginekologi,
termasuk kanker endometrium, vulva, vagina, dan plasenta, insidensinya bervariasi di seluruh
dunia, berkisar 0,6-8% dari seluruh tumor primer pada wanita dan 45% dari seluruh kanker
genital (tidak termasuk kanker serviks dan kanker ovarium). Di Kanada, penyakit-penyakit ini
merupakan 11% dari seluruh neoplasia pada wanita dan 81% dari seluruh kanker genital.5 Yaznil
(2010) dalam penelitiannya mengenai DVT yang mencakup semua pasien tumor ginekologi di
RSUP H. Adam Malik Medan, baik rawat jalan maupun rawat inap, mendapatkan prevalensi dari
kanker endometrium adalah sebesar 2,4%, kanker vulva 1%, dan PTG (penyakit trofoblas ganas)
1% dari seluruh tumor ginekologi, dimana ketiga kanker ini hanya menempati 9,4% dari seluruh
kanker di bidang ginekologi di RS H. Adam Malik Medan.8
Walaupun insidensi dan mortalitas dari kanker serviks dan kanker ovarium merupakan
masalah yang paling banyak dijumpai pada masyarakat, namun kanker genital lain juga dijumpai
dan juga perlu mendapat perhatian, yaitu kanker vagina, vulva, plasenta, dan endometrium.
Karena penyakit neoplastik pada daerah ini jarang, dijumpai sedikit informasi mengenai hal ini,
kebanyakan data yang tersedia adalah dari laporan kasus atau penelitian berbasis rumah sakit.5
2.2. KANKER VAGINA 2.2.1. EPIDEMIOLOGI
Kanker vagina merupakan jenis kanker yang relatif jarang dari seluruh jenis kanker pada
traktus genitalis wanita, dan hanya kurang lebih 1-3% dari seluruh kanker ginekologi.
Kebanyakan kanker vagina terjadi pada penderita pasca menopause. Rata-rata terjadi pada
meninggal karena kanker vagina di seluruh dunia. Angka insidensinya hanya 0,6 sampai 1 per
100.000 wanita sehingga tidak menjadi prioritas program skrining rutin.9,10,11,12
2.2.2. ETIOLOGI
Etiologi pasti kanker vagina masih belum diketahui dengan jelas. Adanya hubungan
dengan perjalanan penyakit pada kanker serviks dianggap ada peran HPV sebagai penyebabnya.
Walaupun menyerupai perjalanan penyakit seperti pada kanker serviks melalui fase neoplasia
intraepitelial, perubahan secara nyata serta progresinya menjadi invasif masih belum banyak
dipahami. Sebanyak 30% pasien dengan kanker vagina memiliki riwayat kanker serviks insitu
ataupun invasif yang telah diterapi setidaknya 5 tahun sebelumnya. Adanya riwayat radiasi pada
daerah pelvis sebelumnya diperkirakan menjadi penyebab terjadinya kanker vagina.9,10,11
2.2.3. GEJALA DAN TANDA
Perdarahan pervaginam yang tidak nyeri dan keputihan merupakan gejala yang paling
umum. Pada tingkat yang lebih lanjut dapat terjadi retensi urin, hematuri, inkontinensia urin, dan
bahkan bisa timbul keluhan tenesmus, konstipasi, atau hematosesia. Kebanyakan lesi berada
pada sepertiga atas vagina, biasanya pada daerah apeks atau pada dinding posterior. Secara
makroskopis, lesi biasanya eksofitik, tetapi dapat juga endofitik. Permukaan ulseratif bisa
muncul pada tahap lanjut dari penyakit.9,10,11,12
2.2.4. SKRINING
Pemeriksaan skrining pada pasien setelah dilakukan histerektomi pada kasus tumor jinak
tidak bermanfaat, akan tetapi pada pasien dengan riwayat CIN dan riwayat menderita neoplasia
invasif perlu dilakukan pemeriksaan secara teratur dengan tes pap smir.10,11
2.2.5. DIAGNOSIS
Diagnosis bisa diarahkan dari hasil pemeriksaan pap smear atau didapatkan dengan
biopsi temuan langsung makroskopik lesi tumor pada vagina yang telah dikonfirmasi dengan
hasil pemeriksaan histopatologik. Lesi tumor lebih sering ditemukan pada sepertiga proksimal
vagina bagian posterior. Harus diperhatikan permukaan dinding vagina pada pemasangan
pap smear yang abnormal dan tidak dijumpai kelainan kasat mata, dengan adanya perdarahan
pervaginam yang tidak jelas sebabnya, pemeriksaan vagina dengan kolposkopi dan penggunaan
cairan Lugol pada vagina akan sangat membantu diagnosis, dan bila diperlukan dapat dilakukan
biopsi target. Pada penderita pasca-histerektomi total juga harus diperhatikan keadaan vaginal
vault karena epitel vagina di daerah tersebut masih mempunyai resiko terjadinya kanker.9,10,11
2.2.6. HISTOPATOLOGI
Paling banyak ditemukan adalah karsinoma sel skuamosa yang mencapai 80-95%.
Selebihnya adalah adenomakrsinoma, melanoma, dan sarkoma.9,10,11,12,13
2.2.7. DIAGNOSA BANDING
Kanker serviks, kanker vulva, kanker metastasis (misal: penyakit trofoblas gestasional).10
2.2.8. STADIUM
Stadium ditetapkan berdasarkan pemeriksaan klinis dan bila ada indikasi daat dilakukan
sistoskopi, anoskopi/proktoskopi, dan rontgen paru. Informasi CT-scan, MRI, dan limfangiografi
tidak digunakan untuk menentukan staging menurut FIGO, tetapi dapat digunakan untuk
manajemen terapi selanjutnya. Surgical staging dan reseksi kelenjar getah bening yang
membesar bisa dilakukan pada pasien tertentu. FIGO tidak menyertakan kriteria mikroinvasif
pada klasifikasi kanker vagina.9
Stadium Deskripsi
Stadium I Kanker terbatas pada dinding vagina
Stadium II Invasi kanker ke jaringan sub-vagina, tetapi belum sampai ke dinding panggul Stadium III Invasi kanker ke dinding panggul
Stadium IV Invasi kanker keluar rongga panggul atau melibatkan mukosa kandung kemih atau rektum
IVA Invasi tumor ke daerah sekitarnya (mukosa kandung kemih dan/atau rektum) IVB Metastasis ke organ jauh
Tabel 2.1. Stadium kanker vagina (FIGO 2009).9,11,12,14
2.2.9.a.PEMBEDAHAN
Pada stadium I yang hanya invasi pada sepertiga proksimal vagina bagian belakang dapat
dilakukan vaginektomi radikal (pada bagian atas hingga mencapai daerah bebas tumor
setidaknya 1 cm), dan limfadenektomi pelvis. Bila uterus masih ada, dilakukan histerektomi
radikal. Pada pasien pasca histerektomi dilakukan vaginektomi radikal dan limfadenektomi
pelvis. Bila hasil operasi free margin dari tumor dan tidak didapatkan anak sebar pada spesimen
kelenjar getah bening, maka tidak dilakukan terapi adjuvan.9,11
Pada wanita muda yang memerlukan terapi radiasi dapat dilakukan transposisi ovarium
dan limfadenektomi pada kelenjar yang membesar sebelum tindakan radiasi.10,11
Pada stadium IVA dengan atau tanpa fistula rektovaginal atau vesikovaginal dapat
dipersiapkan untuk kandidat operasi primer eksentreasi dan dapat dikombinasikan dengan diseksi
kelenjar getah bening pelvis dan radiasi preoperatif, dilanjutkan dengan anastomosis rektum
bawah, diversi urinari, dan rekonstruksi vagina. Diseksi kelenjar inguinal dilakukan pada tumor
yang telah menginfiltrasi 1/3 bawah vagina. Pada pasien dengan rekurensi sentral setelah terapi
radiasi, tindakan reseksi pembedahan merupakan pilihan satu-satunya.9,10,11
2.2.9.b.RADIOTERAPI
Radioterapi merupakan terapi pilihan pada hampir semua pasien kanker vagina. Radiasi
yang diberikan adalah radiasi eksterna dikombinasi dengan radiasi intrakaviter/interstisial. Pada
pasien dengan lesi tumor superfisial yang kecil (stadium I/II) dapat diberikan radiasi intrakaviter
saja. Sementara itu, bila lesi tumor lebih besar dan terletak lebih dalam, diberikan radiasi
eksterna dengan dosis 5.000-7.000 cGY, kemudian diberikan radiasi KGB inguinal atau
dilanjutkan dengan brakhiterapi untuk mencapai dosis yang cukup. Bila telah dilakukan
histerektomi, cukup dilakukan radiasi silinder superfisial pada vagina. Namun, bila tebal tumor
lebih dari 5 mm, diperlukan radiasi interstisial untuk mencapai dosis cukup pada tumor primer.
Belum banyak laporan terapi kombinasi dengan kemoterapi, akan tetapi kombinasi konkuren
2.2.10. PENGAMATAN LANJUTAN
Pemeriksaan klinis, inspekulo, colok dubur, dilakukan pada setiap kunjungan untuk
mencari kemungkinan rekurensi. Pemeriksaan penunjang lain dilakukan hanya atas indikasi.
Pengamatan lanjutan dilakukan tiap tiga bulan pada tahun pertama dan selanjutnya tiap 4-6
bulan, hingga dilakukan pengamatan lanjutan tiap tahun setelah 5 tahun berikutnya.10
2.2.11. PROGNOSIS
Angka kelangsungan hidup selama 5 tahun secara keseluruhan pada kanker vagina adalah
52%. Meskipun demikian, pada stadium I angka kelangsungan hidup kurang dari 74%, lebih
rendah dari kanker serviks dengan stadium yang sama.9
2.3. KANKER VULVA 2.3.1. EPIDEMIOLOGI
Kanker vulva merupakan jenis kanker yang jarang ditemukan. The International
Federation of Gynecology and Obstetrics (FIGO) 6th Annual Report yang diterbitkan pada tahun
2006 melaporkan bahwa kanker vulva hanya menempati lebih kurang 4% dari kanker
ginekologi. Temuan insiden karsinoma insitu vulva meningkat dua kali lipat pada tahun 1980
dari satu dekade sebelumnya, sedangkan insiden kanker invasif vulva tetap sama. Pada tahun
2009 diperkirakan dijumpai 3.580 kasus baru di Amerika Serikat dan 900 kematian akibat kanker
vulva. Penyakit ini seringkali ditemukan pada perempuan pascamenopause.9,15,16,17
2.3.2. ETIOLOGI
Faktor etiologi terjadinya kanker vulva belum diketahui secara spesifik. Pruritus kronik
merupakan fenomena awal yang paling sering mendahului terjadinya kanker invasif. Umumnya
terjadi pada penderita obesitas, hipertensi, diabetes, dan nulipara, dan berkaitan dengan resiko
tinggi pada wanita yang mempunyai multiple sexual partner dan merokok. Pada penderita
2.3.3. GEJALA DAN TANDA
Kanker vulva dapat tidak menimbulkan gejala, namun kebanyakan (lebih kurang 70%)
pasien mengeluhkan adanya ulkus atau benjolan pada vulva. Dimulai dengan adanya bengkak
atau timbulnya massa di vulva yang sebelumnya dirasakan adanya pruritus yang lama.
Kadang-kadang disertai luka dan perdarahan, serta mungkin keluhan disuri. Secara fisik dapat tampak
luka yang ulseratif, leukoplakia atau seperti wart (kutil). Sebagian banyak tumbuh di labia
mayora, tetapi juga bisa tumbuh primer di labia minora, klitoris, dan perineum. Sebagian tumor
tumbuh secara multifokal. Bila sudah tahap lanjut dapat terjadi pembesaran kelenjar getah
bening pada inguinal.9,15,17
2.3.4. PATOLOGI
Terbanyak sekitar 90% adalah jenis karsinoma sel skuamosa. Jenis lainnya adalah
melanoma, karsinoma sel basal, adenokarsinoma, verukosa, dan sarkoma. Kejadian metastasis
pada kelenjar getah bening berkaitan dengan ketebalan tumor, kedalaman invasi ke stroma,
invasi vaskuler, dan peningkatan jumlah keratin.9,15,18
2.3.5. DIAGNOSIS
Diagnosis ditegakkan berdasarkan hasil histopatologi dengan melakukan biopsi pada lesi.
Bila lesi tumor kurang dari 1 cm sebaiknya dilakukan biopsi eksisional. Sebelum dilakukan
tindakan terapi perlu dilakukan evaluasi atau pemeriksaan kolposkopi untuk menilai serviks,
vagina, dan vulva, karena meskipun jarang, kemungkinan bisa didapatkan kelainan prainvasif
atau kanker invasif pada organ tersebut. Namun biopsi luas dengan anestesi lokal biasanya cukup
adekuat untuk menegakkan diagnosis. Hasil biopsi diharapkan meliputi juga jaringan kulit dan
stroma di sekeliling lesi.9,15
2.3.6. STADIUM
Stadium klinis yang digunakan adalah klasifikasi TNM yang diadopsi dari FIGO tahun
1969 yang kemudian telah diperbaharui pada tahun 2008. Data stadium didasarkan pada evaluasi
klinis dari tumor primer dan kelenjar getah bening regional dan pemeriksaan skrining metastasis
yang membesar yang mungkin disebabkan oleh proses inflamasi, maka FIGO memperkenalkan
surgical staging pada tahun 1988 yang kemudian telah direvisi.9,16
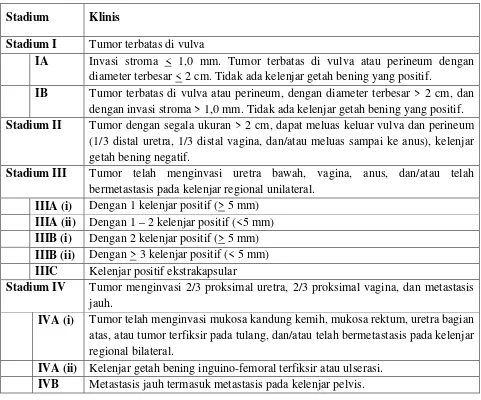
Stadium Klinis
Stadium I Tumor terbatas di vulva
IA Invasi stroma < 1,0 mm. Tumor terbatas di vulva atau perineum dengan diameter terbesar < 2 cm. Tidak ada kelenjar getah bening yang positif.
IB Tumor terbatas di vulva atau perineum, dengan diameter terbesar > 2 cm, dan dengan invasi stroma > 1,0 mm. Tidak ada kelenjar getah bening yang positif. Stadium II Tumor dengan segala ukuran > 2 cm, dapat meluas keluar vulva dan perineum
(1/3 distal uretra, 1/3 distal vagina, dan/atau meluas sampai ke anus), kelenjar getah bening negatif.
Stadium III Tumor telah menginvasi uretra bawah, vagina, anus, dan/atau telah bermetastasis pada kelenjar regional unilateral.
IIIA (i) Dengan 1 kelenjar positif (> 5 mm) IIIA (ii) Dengan 1 – 2 kelenjar positif (<5 mm) IIIB (i) Dengan 2 kelenjar positif (> 5 mm) IIIB (ii) Dengan > 3 kelenjar positif (< 5 mm) IIIC Kelenjar positif ekstrakapsular
Stadium IV Tumor menginvasi 2/3 proksimal uretra, 2/3 proksimal vagina, dan metastasis jauh.
IVA (i) Tumor telah menginvasi mukosa kandung kemih, mukosa rektum, uretra bagian atas, atau tumor terfiksir pada tulang, dan/atau telah bermetastasis pada kelenjar regional bilateral.
IVA (ii) Kelenjar getah bening inguino-femoral terfiksir atau ulserasi. IVB Metastasis jauh termasuk metastasis pada kelenjar pelvis.
Tabel 2.2. Stadium Klinis FIGO untuk kanker vulva (2008)15,16,17
2.3.7. DIAGNOSA BANDING
Kanker vagina, kanker metastasis (misalnya: penyakit trofoblas gestasional).15
2.3.8. PEMERIKSAAN PENUNJANG 15
- Biopsi (diagnosis seharusnya berdasarkan biopsi yang representatif)
- FNAB (fine needle aspiration biopsy) pada kelenjar inguinal yang dicurigai
- Kolposkopi serviks dan vagina
- Radiologi
- Foto toraks
- Foto pelvis bila ada kecurigaan keterlibatan tulang
- CT Scan bila ada keurigaan kelenjar getah bening pelvis terlibat
- Laboratorium : darah lengkap, tes fungsi ginjal, tes fungsi hati, tes gula darah
2.3.9. TERAPI
Terapi standar adalah vulvektomi radikal dan diseksi kelenjar getah bening inguinal
(groin) secara en bloc dengan atau tanpa limfadenektomi pelvik. Sejak dilaporkan oleh Taussig
(USA) dan Way (UK) hal tersebut hingga 15 tahun terakhir ini belum ada perubahan yang
berarti. Perubahan terutama dimaksudkan untuk mengurangi morbiditas fisik dan psikologis, di
antaranya adalah: 9
- Individualisasi pada setiap kasus - Konservasi vulva pada lesi unifokal
- Menghindari diseksi kelenjar getah bening inguinal pada lesi tumor mikroinvasi - Meninggalkan limfadenektomi pelvik
- Memilih teknik insisi inguinal terpisah
- Menghindari diseksi kelenjar getah bening kontralateral pada kelenjar getah bening ipsilateral yang tidak mengandung anak sebar
- Memberikan radioterapi neoajuvan pada stadium lanjut untuk memberikan kesempatan kemungkinan operasi eksenterasi
- Memberikan radioterapi ajuvan pada kasus dengan anak sebar kelenjar getah bening yang multinodul
Penanganan yang dilakukan berdasarkan stadium dari kanker vulva yang ada. Himpunan
Ginekologi edisi kedua pada tahun 2011 memberikan pedoman untuk penanganan kanker vulva
sebagai berikut: 15
- VIN I/II asimtomatik dilakukan penanganan ekspektatif.
- VIN I/II simtomatik dilakukan penanganan dengan bedah laser atau eksisi lokal.
- VIN III (lesi vulva in situ) dilakukan penanganan dengan bedah laser atau eksisi lokal.
- Stadium IA (invasif superfisial) dilakukan eksisi lokal luas, tanpa diseksi KGB
inguinal.
- Stadium IB dilakukan vulvektomi radikal dengan diseksi KGB inguinal dengan insisi
terpisah (tripple incisions technique).
- Karsinoma vulva lanjut (atau rekurensi) :
- Jika kelenjar getah bening tidak dapat direseksi, tetapi tumor primer dapat
direseksi, berikan radioterapi pasca vulvektomi.
- Jika tumor primer tidak dapat direseksi diberikan terapi kemoradiasi. Bila secara
klinis kelenjar getah bening negatif, pertimbangkan reseksi kelenjar terlebih dahulu
dan dilanjutkan dengan radioterapi.
- Bila vulva dan kelenjar getah bening tidak dapat direseksi, terapi kemoradiasi
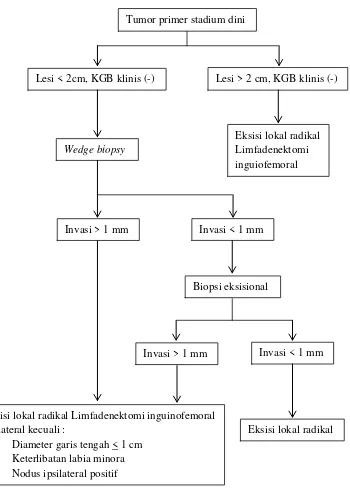
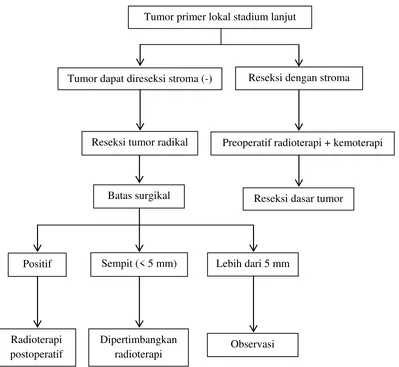
Gambar 2.1. Penanganan kanker vulva stadium dini15 Tumor primer stadium dini
Lesi < 2cm, KGB klinis (-) Lesi > 2 cm, KGB klinis (-)
Eksisi lokal radikal Limfadenektomi inguiofemoral Wedge biopsy
Invasi > 1 mm Invasi < 1 mm
Biopsi eksisional
Invasi > 1 mm Invasi < 1 mm
Eksisi lokal radikal Eksisi lokal radikal Limfadenektomi inguinofemoral
unilateral kecuali :
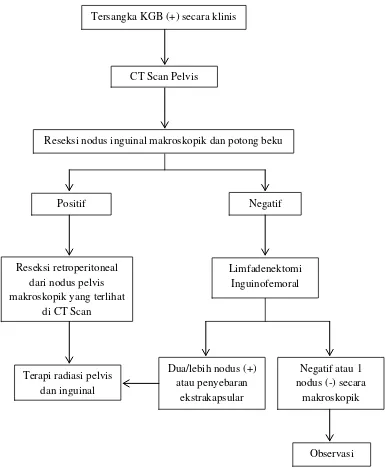
Gambar 2.2. Penanganan KGB inguinal (+) suspicious secara klinis 15 Tersangka KGB (+) secara klinis
CT Scan Pelvis
Reseksi nodus inguinal makroskopik dan potong beku
Positif Negatif
Reseksi retroperitoneal dari nodus pelvis makroskopik yang terlihat
di CT Scan
Limfadenektomi Inguinofemoral
Terapi radiasi pelvis dan inguinal
Dua/lebih nodus (+) atau penyebaran
ekstrakapsular
Negatif atau 1 nodus (-) secara
makroskopik
Gambar 2.3. Penanganan KGB inguinal (+) obvious secara klinis 15 Reseksi nodus inguinal makroskopik
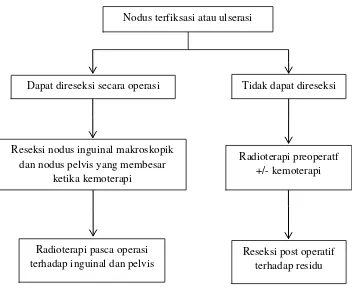
dan nodus pelvis yang membesar ketika kemoterapi
Radioterapi preoperatf +/- kemoterapi
Dapat direseksi secara operasi Tidak dapat direseksi
Nodus terfiksasi atau ulserasi
Radioterapi pasca operasi terhadap inguinal dan pelvis
Gambar 2.4. Penanganan kanker vulva stadium lanjut 15
2.3.10. PENGAMATAN LANJUTAN
Pemeriksaan klinis, inspekulo, colok dubur dilakukan pada setiap kunjungan untuk
mencari kemungkinan rekurensi. Pemeriksaan penunjang lain dilakukan hanya atas indikasi.
Pengamatan lanjutan dilakukan tiap tiga bulan pada tahun pertama dan selanjutnya tiap 4-6
bulan, hingga dilakukan pengamatan lanjutan tiap tahun setelah 5 tahun.15
2.3.11. PROGNOSIS
Bila mendapat terapi yang adekuat umumnya memberikan respons kesembuhan yang
cukup baik. Angka kelangsungan hidup 5 tahun secara keseluruhan pada pasien kanker vulva
70%. Melanoma mempunyai prognosis lebih buruk, rata-rata angka kelangsungan hidup 5 tahun
hanya 21,7%.15
Reseksi tumor radikal Preoperatif radioterapi + kemoterapi Tumor dapat direseksi stroma (-) Reseksi dengan stroma
Tumor primer lokal stadium lanjut
Batas surgikal Reseksi dasar tumor
Lebih dari 5 mm Sempit (< 5 mm)
Positif
Radioterapi postoperatif
Dipertimbangkan radioterapi
2.4. KANKER ENDOMETRIUM 2.4.1. EPIDEMIOLOGI
Kebanyakan neoplasia dari korpus uterus terbentuk di endometrium dan merupakan
adenokarsinoma jenis endometrioid. Kanker endometrium merupakan keganasan ketujuh paling
banyak dijumpai pada wanita di seluruh dunia, dengan lebih kurang 190.000 kasus setiap
tahunnya. Dan kanker endometrium merupakan kanker ginekologi yang paling sering terjadi di
dunia barat, menempati urutan keempat kanker pada wanita setelah kanker payudara, kolon, dan
paru.5,19,20,21,22,23
Di negara maju seperti Amerika Serikat dan Eropa Barat kanker endometrium merupakan
kanker yang terbanyak pada kanker ginekologi. Sekitar 75% dijumpai pada stadium I dimana
angka kelangsungan hidupnya 75% atau lebih.24 Diperkirakan sekitar 39.000 kasus baru terjadi di
Amerika Serikat selama tahun 2002, dan 41.200 kasus baru pada tahun 2006 dengan jumlah
kematian akibat kanker endometrium sebanyak 7.350. Dengan mortalitas sekitar 3,4 per 100.000
wanita diketahui bahwa sebenarnya prognosis kanker ini cukup baik apabila diketahui dan
ditangani dengan tepat. Di Indonesia, penelitian terakhir mendapatkan prevalensi kanker
endometrium di RSCM Jakarta mencapai 7,2 kasus per tahun.19,22,25
Umumnya penderita kanker endometrium berusia sekitar 60 tahun karena 75% kanker ini
terjadi selama periode pascamenopause. Namun pada 25% kasus kanker endometrium terjadi
sebelum menopause dan sekitar 5% kasus terjadi di bawah 40 tahun.19,26
2.4.2. ETIOLOGI
Kebanyakan kasus kanker endometrium dihubungkan dengan endometrium terpapar
stimulasi estrogen secara kronis dari sumber endogen dan eksogen lainnya. Kanker yang
dhubungkan dengan estrogen (estrogen dependent) ini cenderung untuk berkembang seperti
hiperplasia dan berdiferensiasi lebih baik, dan secara umum punya prognosis baik. Sementara
itu, tipe kanker endometrium yang tidak bergantung pada estrogen (non-estrogen dependent)
2.4.3. FAKTOR RISIKO
2.4.3.a. FAKTOR RISIKO REPRODUKSI DAN MENSTRUASI
Kebanyakan penelitian menyimpulkan bahwa nulipara mempunyai risiko tiga kali lebih
besar menderita kanker endometrium dibanding multipara. Berbeda dengan kanker payudara,
usia pertama melahirkan tidak memperlihatkan adanya hubungan terhadap terjadinya kanker ini
walaupun masa laktasi yang panjang dapat berperan sebagai proteksi.19,24,25,26
Usia menars dini (< 12 tahun) berhubungan dengan meningkatkan risiko kanker
endometrium walaupun tidak selalu konsisten. Kebanyakan penelitian menunjukkan usia saat
menopause mempunyai hubungan langsung terhadap risiko meningkatnya kanker ini. Sekitar
70% dari semua wanita yang didiagnosis kanker endometrium adalah pascamenopause. Wanita
yang menopause secara alami di atas usia 52 tahun 2,4 kali lebih berisiko jika dibandingkan
sebelum usia 49 tahun.19,24,25,26
2.4.3.b. HORMON
Kanker endometrium berhubungan dengan rangsangan estrogen terus menerus. Risiko
terjadi kanker endometrium pada wanita-wanita muda berhubungan dengan kadar estrogen yang
tinggi secara abnormal seperti polycystic ovarian disease yang memproduksi estrogen.19,22
Terapi sulih hormon estrogen menyebabkan risiko kanker endometrium meningkat 2
sampai 12 kali lipat. Peningkatan resiko ini terjadi setelah pemakaian 2-3 tahun. Risiko relatif
tertinggi terjadi setelah pemakaian selama 10 tahun. Belakangan ini, kombinasi estrogen terapi
dengan progestin dipercaya dapat melawan efek karsinogenik.19
Peningkatan risiko secara bermakna terdapat pada pemakai kontrasepsi oral yang
mengandung estrogen dosis tinggi dengan rendah progestin. Sebaliknya, pengguna kontrasepsi
oral kombinasi estrogen-progestin dengan kadar progesteron yang tinggi mempunyai efek
protektif dan menurunkan resiko kanker endometrium setelah 1-5 tahun pemakaian.19,25
Beberapa penelitian mengindikasikan adanya peningkatan risiko kanker endometrium
2-3 kali lipat pada pasien kanker payudara yang diberi terapi dengan tamoksifen. Tamoksifen
dengan di payudara, di endometrium tamoksifen malah bertindak sebagai faktor pertumbuhan
yang meningkatkan siklus pembelahan sel.19,21,25
2.4.3.c. OBESITAS
Obesitas meningkatkan risiko terkena kanker endometrium. Kelebihan 13-22 kg dari
berat badan ideal akan meningkatkan risiko sampai 3 kali lipat, sedangkan kelebihan di atas 23
kg meningkatkan risiko sampai 10 kali lipat.19,22,25,26
2.4.3.d. KONDISI MEDIS
Wanita pra-menopause dengan diabetes menyebabkan dua sampai tiga kali lebih besar
berisiko terkena kanker endometrium jika disertai dengan obesitas. Kemungkinan tingginya
kadar estrone dan lemak dalam plasma pada wanita diabetes menjadi penyebabnya. Hipertensi
menjadi faktor risiko pada wanita pascamenopause dengan obesitas.19
2.4.3.e. FAKTOR GENETIK
Seseorang dengan riwayat kanker kolon dan kanker payudara meningkatkan risiko
terjadinya kanker endoetrium 2-3 kali lipat. Begitu juga dengan riwayat kanker endometrium
dalam keluarga.19,25
2.4.4. GEJALA DAN TANDA
Sebagian besar keluhan utama yang diderita pasien kanker endometrium adalah
perdarahan pascamneopause bagi pasien yang telah menopause dan perdarahan intermenstruasi
bagi pasien yang belum menopause. Keluhan keputihan adalah keluhan yang paling banyak
menyertai keluhan utama.19
2.4.5. SKRINING
Sampai saat ini belum ada metode skrining untuk kanker endometrium. Hanya untuk
pasien yang termasuk dalam risiko tinggi seperti Lynch syndrome tipe 2 perlu dilakukan evaluasi
endometrium secara seksama dengan histeroskopi dan biopsi. Pemeriksaan USG transvaginal
ditemukan ketebalan endometrium kurang dari 5 mm. Pada banyak kasus histeroskopi dengan
instrumen yang fleksibel membantu dalam penemuan awal kasus kanker endometrium.24
2.4.6. DIAGNOSIS
Untuk mengevaluasi perdarahan intrauterine abnormal, diagnosis dilakukan melalui
biopsi endometrium atau dilatasi dan kuretase. Kedua cara ini mempunyai false negative rate
5-10%. Bila diagnosisnya meragukan dapat dilakukan kuretase bertingkat dengan bimbingan
histeroskopi. Alat yang digunakan untuk mengambil sampel endometrium berupa logam atau
plastik. Namun, pada pasien yang tidak dapat dilakukan biopsi endometrium karena stenosis
servikal atau simptom tetap bertahan walau hasil biopsi normal, maka dapat dilakukan dilatasi
dan kuretase (D&C) dengan anestesi. Prosedur D&C sampai saat ini merupakan baku emas
untuk mendiagnosis kanker endometrium.19,20,24,25
2.4.7. PATOLOGI
Umumnya (75-80% kasus) tipe histologik kanker endometrium adalah endometrial
adenokarsinoma, yaitu karsinoma yang berasal dari jaringan kelenjar atau karsinoma yang sel-sel
tumornya membentuk struktur seperti kelenjar.19,21
Terdapat dua jenis kanker endometrium, yaitu adenokarsinoma endometrium tipe I
dengan karakteristik berdiferensiasi baik dan invasi secara superfisial. Tipe ini sensitif terhadap
progesteron dan penderita cenderung memiliki prognosis yang baik. Adenokarsinoma
endometrium tipe II berdiferensiasi buruk (grade 3) atau bertipe histologik yang agresif (clear
cell, papillary serous) dan berinvasi dalam ke miometrium. Prognosis penderita dengan tipe ini
kurang baik dan memiliki angka kelangsungan hidup lebih rendah dibanding penderita tipe I.19,21
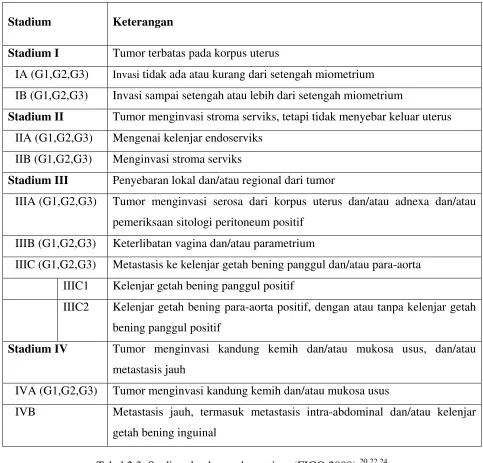
2.4.8. STADIUM
Terdapat dua jenis stadium pada kanker endometrium, yaitu stadium klinik dan stadium
surgikal. Stadium klinik bertujuan untuk menentukan jenis terapi yang akan diberikan,
sedangkan stadium surgikal untuk menentukan terapi adjuvannya. Kini, penentuan stadium telah
Stadium Keterangan
Stadium I Tumor terbatas pada korpus uterus
IA (G1,G2,G3) Invasi tidak ada atau kurang dari setengah miometrium
IB (G1,G2,G3) Invasi sampai setengah atau lebih dari setengah miometrium
Stadium II Tumor menginvasi stroma serviks, tetapi tidak menyebar keluar uterus IIA (G1,G2,G3) Mengenai kelenjar endoserviks
IIB (G1,G2,G3) Menginvasi stroma serviks
Stadium III Penyebaran lokal dan/atau regional dari tumor
IIIA (G1,G2,G3) Tumor menginvasi serosa dari korpus uterus dan/atau adnexa dan/atau
pemeriksaan sitologi peritoneum positif
IIIB (G1,G2,G3) Keterlibatan vagina dan/atau parametrium
IIIC (G1,G2,G3) Metastasis ke kelenjar getah bening panggul dan/atau para-aorta
IIIC1 Kelenjar getah bening panggul positif
IIIC2 Kelenjar getah bening para-aorta positif, dengan atau tanpa kelenjar getah
bening panggul positif
Stadium IV Tumor menginvasi kandung kemih dan/atau mukosa usus, dan/atau metastasis jauh
IVA (G1,G2,G3) Tumor menginvasi kandung kemih dan/atau mukosa usus
IVB Metastasis jauh, termasuk metastasis intra-abdominal dan/atau kelenjar
getah bening inguinal
Tabel 2.3. Stadium kanker endometrium (FIGO 2008).20,22,24
Keterangan :
- Kanker endometrium dibagi atas derajat (G) sesuai dengan derajat diferensiasi histologi
- G1 = 5% atau kurang gambaran pertumbuhan padat
- G2 = 6-50% gambaran pertumbuhan padat
- G3 = >50% gambaran pertumbuhan padat
2.4.9. DIAGNOSIS BANDING
Tumor jinak ovarium, tumor korpus uteri.24
2.4.10.PEMERIKSAAN PENUNJANG
Sebelum tindakan operasi, pemeriksaan yang perlu dilakukan: 24
- Foto toraks untuk menyingkirkan metastasis paru
- Tes pap, untuk menyingkirkan kanker serviks
- Pemeriksaan laboratorium yang mencakup darah rutin, faal hati, faal ginjal, elektrolit.
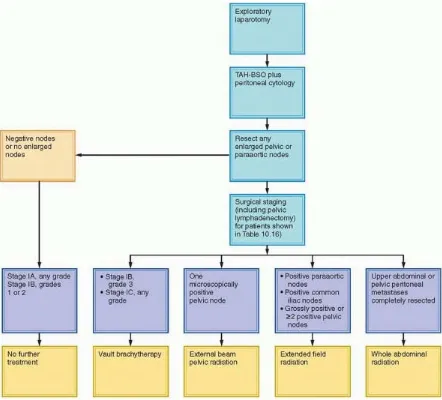
2.4.11. TERAPI
Radiasi atau histerektomi radikal dan limfadenektomi pelvis merupakan pilihan terapi
untuk adenokarsinoma endoserviks yang masih terlokalisasi, sedangkan staging surgikal
(surgical staging) yaitu meliputi histerektomi simpel dan pengambilan contoh kelenjar getah
bening para-aorta adalah penatalaksanaan umum adenokarsinoma endometrium.19
2.4.11.a. PEMBEDAHAN
Pasien dengan kanker endometrium diobati dengan tindakan histerektomi saja atau
histerektomi dan radiasi pasca bedah. Pada stadium dini dengan diferensiasi baik, cukup
dilakukan histerektomi totalis dan salpingo-ooforektomi bilateral. Penentuan stadium surgikal
meliputi insisi mediana, bilasan peritoneum, eksplorasi dan palpasi kemungkinan metastasis ke
organ abdomen, histerektomi total, dan salpingo-ooforektomi bilateral, kemudian uterus dibelah
untuk melihat kedalaman invasi ke miometrium; bila tidak jelas perlu dilakukan frozen section.
Limfadenektomi kelenjar getah bening pelvis dan para-aorta serta omentektomi parsialis
dilakukan berdasarkan kriteria kelompok risiko tinggi. Beberapa ahli hanya melakukan sampel
biopsi pada kelenjar getah bening, terutama pada yang mengalami pembesaran. Kriteria
kelompok risiko tinggi yaitu: 19,24
- Infiltrasi ke miometrium lebih dari setengah ketebalan miometrium - Perluasan ke isthmus/serviks
- Tipe histologi : serosa, sel jernih, skuamousa, atau diferensiasi buruk - Pembesaran kelenjar getah bening pelvis
- Histologi derajat 3 adenokarsinoma
Pada stadium II, dimana terbukti ada keterlibatan endoserviks, prosedur pengangkatan
uterus dilakukan secara radikal (histerektomi radikal), dengan salpingo-ooforektomi bilateral,
diseksi kelenjar getah bening pelvis, dan biopsi paraaorta bila mencurigakan, biopsi peritoneum,
biopsi omentum (omentektomi parsial). Akan tetapi, beberapa ahli tetap melakukan histerektomi
total apabila diyakini bahwa keganasan memang berasal dari endometrium (bukan dari
endoserviks), dengan alasan lokasi kekambuhan terbanyak terdapat di vagina dan angka
kekambuhan yang kurang dari 10%.19,24
Pada stadium III dan IV, dilakukan pembedahan, radiasi, dan/atau kemoterapi. Sangat
dianjurkan untuk melakukan pegangkatan tumor primer walaupun telah terdapat metastasis ke
organ abdomen.19,24
2.4.11.b. RADIOTERAPI
Stadium I dan II yang inoperabel secara medis hanya diberi terapi radiasi, angka
kelangsungan hidup 5 tahunnya menurun 20-30% dibanding pasien dengan terapi operasi dan
radiasi. Pada pasien dengan resiko rendah (stadium IA grade 1 atau 2) tidak memerlukan radiasi
ajuvan pasca operasi. Radiasi ajuvan diberikan apabila: 19,24
- Penderita stadium IB derajat III / IC, derajat 1,2 atau 3, apabila berusia di atas 60 tahun, dan/atau invasi melebihi setengah miometrium
- Penderita stadium IIA / IIB, derajat III
- Penderita dengan stadium IIIA atau lebih diberi terapi secara tersendiri, tergantung letak metastasis, dan ajuvan Cisplatin dan Doxorubicin. Perluasan radiasi paraaorta diberikan bila:
- Kelenjar getah bening paraaorta positif - Metastasis luas di daerah adneksa
- Pasien dengan risiko rendah (stadium IA, derajat 1 atau 2) tidak memerlukan radiasi. 2.4.11.c. TERAPI MEDIKAMENTOSA
- KEMOTERAPI
Kemoterapi diberikan pada pasien dengan kanker endometrium residif. Cisplatin dan
doxorubicin adalah agen yang paling sensitif. Agen kemoterapi lain adalah paclitaxel,
doxorubicin, dan ifosfamide.19,24
- HORMON
Tumor yang mempunyai reseptor estrogen dan progesteron akan memberikan respon
yang lebih baik terhadap terapi hormon. Pemberian progestin oral sama efektifnya dengan
pemberian intramuskular. Sepertiga pasien yang mengalami kekambuhan memberikan respon
terhadap progestin.19 Hormon yang dapat diberikan yaitu: 24
- Depo-Provera 400 mg/IM/minggu - Tablet Provera 4 x 200 mg/hari
Gambar 2.5. Penanganan kanker endometrium 20
2.4.12. PENGAMATAN LANJUTAN
Pengamatan lanjut (follow up) dilaksanakan 2 bulan sekali pada 2 tahun pertama,
selanjutnya setiap 6 bulan pada 3 tahun berikutnya. Setelah 5 tahun, pemeriksaan dilaksanakan 5
tahun sekali. Pemeriksaan terutama ditujukan pada kelenjar getah bening pelvis. Juga
diperhatikan timbulnya massa di pelvis, perdarahan pervaginam, dan gangguan respirasi.
Pemeriksaan penanda tumor tidak ada yang spesifik. Pemeriksaan radiologi (termasuk CT-Scan /
2.5. PENYAKIT TROFOBLAS GANAS 2.5.1. EPIDEMIOLOGI
Keganasan ini dapat berasal dari mola hidatidosa dan non-mola hidatidosa. Insiden mola
hidatidosa diperkirakan antara 0,26-2,1 setiap 1.000 kehamilan. Mola hidatidosa merupakan
sebagian dari Penyakit Trofoblas Gestasional (PTG = Gestational Trophoblastic Disease / GTD).
Sebanyak 9-20% mola hidatidosa dapat bertransformasi menjadi keganasan Penyakit Trofoblas
Ganas (Gestational Trophoblastic Neoplasia / GTN).28
Pada saat ini hampir seluruh kasus penyakit trofoblas ganas dapat diobati tanpa harus
kehilangan fungsi reproduksinya. Hal ini dikarenakan kemajuan dari deteksi dini, pemeriksaan
penanda tumor β-hCG yang sensitif dan tersedianya kemoterapi yang sensitif.28
2.5.2. SKRINING
Pemeriksaan β-hCG merupakan salah satu tumor marker yang cukup sensitif untuk
menegakkan diagnosis PTG secara dini. Kewaspadaan yang tinggi terhadap keluhan perdarahan,
sub involusi dari uterus pasca mola hidatidosa, abortus atau pasca kehamilan yang lain dengan
ditunjang pemeriksaan β-hCG dapat menegakkan diagnosis dini dari PTG.28
2.5.3. MANIFESTASI KLINIS
Perdarahan pervaginam, pembesaran rahim setelah kehamilan dan adanya gejala klinis
dari metastasis atau komplikasi.28
2.5.4. KRITERIA DIAGNOSIS
Diagnosis PTG berdasarkan data klinis dengan atau tanpa histologi. FIGO Oncology
Comittee meyimpulkan bahwa diagnosis tumor trofoblas gestasional pasca mola dapat
ditegakkan bila: 28,29,30
- Hasil pemeriksaan hCG pascamola menetap 4 kali berturut-turut selama 3 minggu atau lebih (hari ke 1, 7, 14, 21 pascamola).
- Kadar hCG mentetap selama 3 minggu atau lebih.
- Kadar hCG di atas normal sampai 14 minggu setelah evakuasi. - Uterus lebih besar dari normal dengan kadar hCG lebih dari normal. - Perdarahan dari uterus dengan kadar hCG lebih dari normal.
- Kesimpulan hasil pemeriksaan histologis adalah koriokarsinoma, mola invasif, atau PSTT.
- Adanya metastasis tanpa adanya daerah primer dengan peningkatan hCG
Beberapa jenis tumor trofoblas gestasional yaitu : koriokarsinoma klinis, mola invasif
(MI), koriokarsinoma, dan plasental site trofoblastic tumor (PSTT).29,30,31,32
2.5.5. KORIOKARSINOMA KLINIS
Penggunaan istilah ini masih menimbulkan kontroversi. Sebagian setuju dengan adanya
bentuk klinis ini, tetapi sebagian lain memakai istilah persistent trophoblastic disease. Yang
dimaksud dengan pengertian koriokarsinoma klinis adalah bila pada penderita pasca mola secara
klinis dan/atau dari laboratorium didapatkan adanya tanda-tanda pertumbuhan baru jaringan
trofoblas tanpa diperkuat dengan hasil pemeriksaan PA.29
Diagnosis koriokarsinoma klinis ditegakkan bila dijumpai: 29
- Minggu ke-4 pascaevakuasi kadar β hCG > 1.000 mIU/ml, atau - Minggu ke-6 pascaevakuasi kadar β hCG > 100 mIU/ml, atau - Minggu ke-8 pascaevakuasi kadar β hCG > 30 mIU/ml
Berdasarkan kriteria di atas, diagnosis ditegakkan tanpa pemeriksaan patologi anatomis
kecuali spesimen dapat diambil tanpa harus mengorbankan fungsi reproduksi penderita.29
Pengelolaan koriokarsinoma klinis sama dengan pengelolaan koriokarsinoma yakni
dikelola seperti TTG dengan menggunakan skor prognostik WHO sebagai panduan pemberian
2.5.6. MOLA INVASIF
Gambaran umum mola invasif adalah adanya invasi ke miometrium akibatnya dapat
terjadi perforasi atau perdarahan hebat dari uterus. Mola invasif dibedakan dari koriokarsinoma
dari adanya gambaran vili. Secara histopatologis mayoritas terdiri atas sel-sel trofoblas
intermediet yang dapat dibedakan dari sel-sel sinsitiotrofoblas dan sitotrofoblas secara
imunohistokimia.29
Mochizuki mengemukakan bahwa mola invasif sebagian besar terjadi dalam kurun waktu
6 bulan pasca mola. Walaupun jarang menimbulkan metastasis, pengelolaannya sama seperti
pada koriokarsinoma.29,33
2.5.7. PLACENTAL SITE TROPHOBLASTIC TUMOR (PSTT)
PSTT berasal dari jaringan trofoblas di tempat implantasi plasenta mempunyai sifat-sifat
klinik yang berbeda dari koriokarsinoma. Walaupun ukuran tumornya besar, pada PSTT kadar β
-hCG tidak dapat dipakai sebagai tolak ukur pemantauan keberhasilan pengobatan yang andal
karena tumor ini mayoritas berasal dari sel-sel trofoblas intermediate yang menghasilkan hCG
lebih rendah daripada sel-sel sinsitio trofoblas. Di samping itu, PSTT lebih resisten terhadap
kemoterapi sehinga sering diperlukan terapi kombinasi dengan pemberian serta dosis yang lebih
intensif.29
2.5.8. KORIOKARSINOMA
Penyakit trofoblas ganas sifatnya unik karena prognosis tidak hanya bergantung kepada
luasnya penyakit secara anatomis, tetapi juga pada adanya faktor-faktor prognostik. Sistem
staging yang dipergunakan pada keganasan-keganasan lain tidak berlaku untuk penyakit ini
karena pada sebagian besar kasus diagnosis tidak ditegakkan atas dasar gambaran histologis,
tetapi dengan menggunakan parameter-parameter klinis dan biokimia.29
Metastasis ke organ-organ yang jauh dapat terjadi dalam waktu yang singkat. Bahkan
dapat terjadi tanpa disertai adanya penyakit primernya baik pada uterus maupun adneksa.
Staging pada penyakit trofoblas gestasional harus menyertakan faktor-faktor prognosis sebagai
Penggunaan tabel resiko yang disusun berdasarkan penyebaran penyakit secara anatomis
dan faktor-faktor prognostik memungkinkan pengelompokan penderita berdasarkan skor yang
berbeda-beda. Sebagai panduan untuk pemakaian kemoterapi kombinasi pada pasien-pasien
dengan resiko tinggi bertujuan untuk mengurangi kemungkinan resistensi terhadap obat.29
2.5.9. STADIUM (STAGING)
Sistem staging saat ini untuk tumor trofoblas gestasional menggabungkan staging
anatomis (tabel 2.4) dan suatu sistem skoring prognostik (tabel 2.5). Diharapkan bahwa sistem
staging ini dapat mendukung perbandingan data yang objektif pada berbagai senter.34
Stadium Kriteria
Stadium I Penyakit terbatas pada korpus uterus
Stadium II Tumor menyebar keluar uterus, tetapi terbatas pada struktur genital (adnexa, vagina, ligamen latum)
Stadium III Tumor menyebar ke paru-paru, dengan atau tanpa adanya keterlibatan traktus genital
Stadium IV Metastasis ke tempat lain
Tabel 2.4. Stadium tumor trofoblas gestasional (FIGO) 28,34
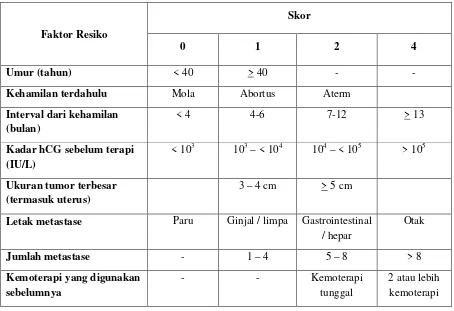
2.5.10. SISTEM SKORING PROGNOSTIK
Sebagai tambahan terhadap stadium anatomis, penting untuk mempertimbangkan
variabel lain untuk prediksi kecenderungan resistensi obat dan untuk membantu dalam pemilihan
kemoterapi yang tepat. Suatu sistem skoring prognostik, berdasarkan kepada suatu sistem yang
pertama kali dibuat oleh Bagshawe, dapat dipercaya untuk memprediksi potensi terjadinya
resistensi kemoterapi.34 WHO menetapkan sistem skoring dengan beberapa parameter dengan
skor diberikan 0-4. Risiko rendah bila skor 6 atau kurang dan risiko tinggi bila skor 7 atau
Faktor Resiko
Skor
0 1 2 4
Umur (tahun) < 40 > 40 - -
Kehamilan terdahulu Mola Abortus Aterm
Interval dari kehamilan (bulan)
< 4 4-6 7-12 > 13
Kadar hCG sebelum terapi (IU/L)
< 103 103 – < 104 104 – < 105 > 105
Ukuran tumor terbesar (termasuk uterus)
3 – 4 cm > 5 cm
Letak metastase Paru Ginjal / limpa Gastrointestinal / hepar
Tabel 2.5. Sistem skoring berdasarkan kepada faktor prognostik 28,31,34
2.5.11. DIAGNOSIS BANDING
Kanker endometrium, hiperplasia endometrium, abortus.28
2.5.12. PEMERIKSAAN PENUNJANG 28 - Pemeriksaan hCG serum secara serial
- Pemeriksaan darah lengkap, termasuk hitung darah tepi, platelet, PT, PTT, fibrinogen,
kreatinin, dan tes fungsi hati
- Foto rontgen toraks
- MRI atau CT-scan otak apabila ada kecurigaan metastasis di otak
- CT-scan hepar jika ada indikasi
- Kuretase harus dilakukan jika ada perdarahan yang berasal dari uterus. Biopsi pada
tempat metastasis sangat berbahaya karena timbulnya perdarahan banyak pada tempat
- T4 dan tes fungsi tiroid lainnya atas indikasi
2.5.13. PENATALAKSANAAN
Jika skor prognostik 7 atau lebih, pasien dikategorikan sebagai risiko tinggi dan
membutuhkan kombinasi kemoterapi dengan pembedahan ataupun radioterapi untuk mencapai
remisi. Pasien dengan stadium I biasanya memiliki skor dengan risiko rendah, dan pasien-pasien
dengan stadium IV memiliki skor dengan risiko tinggi, sehingga perbedaan di antara risiko
rendah dan risiko tinggi berlaku atau diterapkan kebanyakan pada pasien-pasien dengan stadium
II atau III.31,34
2.5.13.a. PTG RISIKO RENDAH
Kemoterapi yang digunakan pada PTG risiko rendah, skor WHO kurang dari 6, FIGO
stadium I, II, dan III: 28
- Metotreksat 0,4 mg/kgBB IM tiap hari selama 5 hari, diulang tiap 2 minggu
- Metotrekast 1,0 mg/kgBB selang satu hari sampai 4 dosis dengan ditambahkan Leukovorin 0,1 mg/kgBB 24 jam setelah MTX, diulang tiap 2 minggu
- Metotreksat 50 mg/m2 diberikan secara mingguan - Actinomycin-D 1,25 mg/m2 diberikan tiap 2 minggu
- Actinomycin-D 12 µg/kgBB IV tiap hari selama 5 hari diulang tiap 2 minggu. Protokol ini digunakan pada pasien dengan gangguan fungsi hati
- Metotreksat 250 mg infus selama 12 jam, diulang tiap 2 minggu - Kemoterapi dilanjutkan 1 atau 2 kali setelah kadar hCG normal 2.5.13.b. PTG RISIKO TINGGI
Kemoterapi yang digunakan pada PTG risiko tinggi, FIGO stadium I, II, dan III dengan
skor WHO lebih dari atau sama dengan 7 atau stadium IV: 28
- Terapi primer adalah EMA-CO (Etoposide, MTX, Actinomycin –
Cyclophosphamide dan Oncovin / Vincristine)
o MA – PA (Etoposide, MTX, Actinomycin – Cisplatin dan Adriamycin)
o EMA – EP (Etoposide, MTX, Actinomycin – Etoposide Platinum)
- Jika EMA-EP resisten dapat diberikan alternatif : o Paclitaxel – Cisplatin
o Paclitaxel – Etoposide
o Paclitaxel – 5FU
o ICE (Iphosphamid, Cisplatin, dan Etoposide)
o Regimen BEP (Bleomycin, Etoposide, Cisplatin)
2.5.13.c. PLASENTAL SITE TROPHOBLASTIC TUMOR (PSTT)
Pengelolaannya terpisah dari PTG yang lain. Terapi dilakukan secara kombinasi baik
dengan operasi maupun kemoterapi.28
2.5.14. PENGAMATAN LANJUTAN
Pengamatan lanjutan untuk penderita PTG dilakukan dengan pemeriksaan klinis dan
pemeriksaan hCG tiap minggu hingga kadarnya mencapai normal. Setelah itu dilakukan setiap
bulan selama 6 bulan, selanjutnya tiap 2 bulan sampai 6 bulan berikutnya untuk meyakinkan
Gambar 2.6. Algoritma penanganan tumor trofoblastik neoplasia. GTN=gestational