BAB 2
TINJAUAN PUSTAKA
2.1.
2.1.1. Definisi Obesitas Obesitas
Kelebihan berat badan adalah suatu kondisi di mana perbandingan berat badan
dan tinggi badan melebihi standar yang ditentukan. Sedangkan obesitas adalah
kondisi kelebihan lemak, baik di seluruh tubuh atau terlokalisasi pada bagian-bagian
tertentu. Obesitas merupakan peningkatan total lemak tubuh, yaitu apabila ditemukan
kelebihan berat badan >20% pada pria dan >25% pada wanita karena lemak (Barrett
et al., 2010). Menurut Flier (2008), seseorang dinyatakan mengalami obesitas dengan
keadaan di mana massa sel lemak berlebihan serta tidak hanya berdasarkan berat
badan saja karena pada orang-orang dengan massa otot besar dapat dianggap
overweight tanpa peningkatan sel-sel lemak. Selain itu, menurut Sidartawan (2006),
secara fisiologis, obesitas didefinisikan sebagai suatu keadaan dengan akumulasi
lemak yang tidak normal atau berlebihan di jaringan adiposa. Obesitas merupakan
suatu kelainan kompleks pengaturan nafsu makan dan metabolisme energi yang
dikendalikan oleh beberapa faktor biologik spesifik.
2.1.2. Pengukuran Obesitas
Untuk menentukan apakah seseorang menderita obesitas atau tidak, ada
berbagai cara yang bisa digunakan. Pengukuran Indeks Massa Tubuh (IMT) atau
dikenal juga dengan Quetelet Index, merupakan salah satu cara yang sering
digunakan. Cara mengukur IMT, yaitu BB/TB2, di mana BB adalah berat badan
dalam kilogram dan TB adalah tinggi badan dalam meter (Hamdy, 2012). Menurut
WHO (2000), seseorang dikatakan obesitas jika nilai IMT ≥30 kg/m 2. Sedangkan
menurut Kriteria Asia Pasifik (2000), dikatakan obesitas jika IMT ≥25
Klasifikasi berat badan lebih dan obesitas pada orang dewasa berdasarkan
IMT menurut WHO (2000), dapat dilihat pada Tabel 2.1. Sedangkan klasifikasi berat
badan lebih dan obesitas berdasarkan IMT dan lingkar perut menurut Kriteria Asia
Pasifik (2000), dapat dilihat pada Tabel 2.2 (Sidartawan, 2006).
Tabel 2.1. Klasifikasi Berat Badan Lebih dan Obesitas pada Orang Dewasa Berdasarkan IMT Menurut WHO (2000)
Klasifikasi IMT(kg/m2)
Berat Badan Kurang <18,5
Kisaran Normal 18,5-24,9
Berat Badan Lebih >25,0
Pre-Obes 25,0-29,9
Obes- Tingkat I 30,0-34,9
Obes- Tingkat II 35,0-39,9
Obes- Tingkat III >40,0
Tabel 2.2. Klasifikasi Berat Badan Lebih dan Obesitas pada Orang Dewasa Berdasarkan IMT dan Lingkar Perut Menurut Kriteria Asia Pasifik (2000)
Risiko Ko-Morbiditas
Cara lain untuk menilai obesitas adalah dengan mengukur lingkar perut (LP).
WHO menganjurkan LP sebaiknya diukur di pertengahan pada batas bawah iga dan
krista iliaka, dengan menggunakan ukuran pita secara horizontal pada saat akhir
menahan perutnya. Menurut kriteria Asia Pasifik (2000), pria dengan LP ≥90 cmdan
wanita dengan LP ≥80 cm masuk kategori obesitas (Sidartawan, 2006).
Menurut Deurenberg (2000), pemeriksaan obesitas juga bisa dilakukan
dengan cara mengukur persentase lemak tubuh secara tidak langsung. Obesitas
menunjukkan suatu kondisi di mana terdapat simpanan jaringan lemak yang berlebih
pada tubuh. Pada keadaan normal, persentase lemak tubuh pada pria adalah sekitar
15-20%, sedangkan pada wanita sekitar 25-30%. Rumus untuk mengukur persentase
lemak tubuh, yaitu sebagai berikut:
Lemak tubuh dewasa = (1,20 x IMT) + (0,23 x USIA) – (10,8 x JENIS KELAMIN) –
5,4
JENIS KELAMIN : Pria = 1; Wanita = 0.
Berdasarkan rumus di atas, maka seseorang disebut obesitas bila, persentase lemak
tubuh pada pria >25% dan pada wanita >33%.
2.1.3.
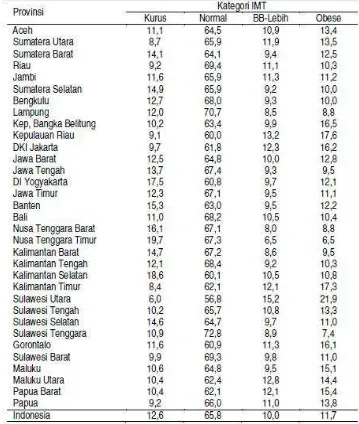
Menurut Badan Penelitian dan Pengembangan Kesehatan (Balitbangkes)
(2010) pada laporan Riskesdas, prevalensi penduduk usia dewasa menurut status IMT
di masing-masing provinsi di Indonesia tahun 2007, secara nasional dapat dilihat
masalah gizi pada penduduk dewasa di atas 18 tahun adalah: 12,6% kurus, dan 21,7%
gabungan kategori berat badan lebih dan obese, yang bisa juga disebut obesitas.
Permasalahan gizi pada orang dewasa cenderung lebih dominan untuk kelebihan
berat badan. Prevalensi tertinggi untuk obesitas adalah di Provinsi Sulawesi Utara
Gambar 2.1. Persentase Status Gizi Penduduk Dewasa Menurut Kategori IMT dan Provensi (Balitbangkes, 2010)
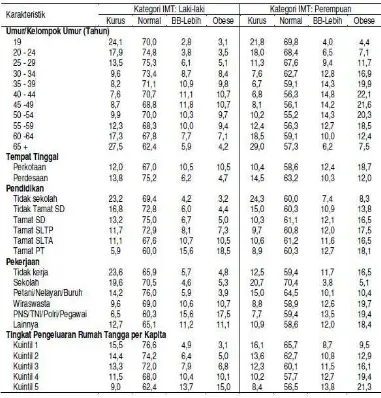
Pada tahun 2010, Balitbangkes juga menampilkan hasil tabulasi silang status
gizi penduduk dewasa menurut IMT dengan beberapa variabel karakteristik
meningkat setelah usia 35 tahun keatas, dan kemudian menurun kembali setelah usia
60 tahun keatas, baik pada laki-laki maupun perempuan. Selain itu, prevalensi
obesitas juga lebih tinggi di daerah perkotaan dibanding daerah perdesaan dan
kelompok penduduk dewasa yang juga berpendidikan lebih tinggi, dan bekerja
sebagai PNS/TNI/Polri/Pegawai.
2.1.4. Pencegahan dan Penatalaksanaan Obesitas
Obesitas dapat dicegah dan ditatalaksana dengan cara manajemen gaya hidup.
Terdapat tiga elemen dari gaya hidup yang harus diperhatikan untuk pencegahan dan
penatalaksanaan obesitas, yaitu diet sehari-hari yang sehat, aktivitas fisik yang teratur,
dan modifikasi prilaku untuk menetapkan prilaku hidup sehat (Flier, 2008). Secara
paradigma, penyebab obesitas adalah ketidakseimbangan antara asupan energi dengan
energi yang digunakan (Hamdy, 2012). Obesitas terjadi jika, selama periode waktu
tertentu, kilokalori yang masuk melalui makanan lebih banyak daripada yang
digunakan untuk menunjang kebutuhan energi tubuh, dan kelebihan energi tersebut
disimpan sebagai trigliserida di jaringan lemak (Sherwood, 2001). Oleh karena itu,
pasien harus tahu bagaimana dan kapan energi dikonsumsi (diet), digunakan
(aktivitas fisik), dan diterapkan dalam kehidupan sehari-hari (modifikasi prilaku).
Suatu penelitian menunjukkan bahwa manajemen gaya hidup dapat menurunkan berat
badan sekitar 3-5 kg dibandingkan dengan pasien yang tidak mendapatkan
penatalaksanaan dan perhatian apapun (Flier, 2008).
Fokus primer dari terapi diet pada pasien obesitas adalah menurunkan
konsumsi kalori pasien. National Heart, Lung, and Blood
Institute (NHLBI) guidelines merekomendasikan terapi awal dengan penurunan
kalori sebesar 500-1000 kkal/hari dari diet sehari-hari pasien. Terapi awal ini dapat
menurunkan sekitar 1-2 pound per minggu dari berat badan pasien. Penurunan
konsumsi kalori pada pasien dapat diganti dengan diet lain yang lebih dianjurkan
seperti makanan dalam porsi kecil, buah-buahan, sayur-sayuran, gandum, dan
lain-lain. Selain itu, American College of Sports Medicine juga merekomendasikan pada
pasien overweight dan obesitas untuk melakukan aktivitas fisik sedang selama 150
menit per minggu sebagai target utama dalam menurunkan berat badan. Akan tetapi,
untuk pasien yang membutuhkan waktu yang lebih lama dalam menurunkan berat
badan, dianjurkan untuk melakukan aktivitas fisik yang lebih berat selama 200-300
pasien dalam diet sehari-hari dan aktivitas pasien sebelumnya dan menetapkan
prilaku hidup sehat seperti diet sehat dan aktivitas fisik yang teratur (Flier, 2008).
Untuk pasien yang memiliki IMT ≥30 kg/m 2 atau IMT ≥27 kg/m2 dengan
penyakit penyerta yang berhubungan dengan keadaan obesitasnya, pasien dapat diberi
farmakoterapi. Sedangkan pada pasien yang IMT-nya sudah ≥40 kg/m 2 atau IMT ≥35 kg/m2
disertai kondisi medis yang serius, tindakan bedah bisa dipertimbangkan
untuk menurunkan berat badan (Flier, 2008).
2.2. 2.2.1.
Obstructive Sleep Apnea (OSA) Fisiologi Tidur
Tidur merupakan suatu keadaan fisiologi dan tingkah laku yang ditandai
dengan karakteristik penurunan kewaspadaan atau kesadaran dan reaksi atau gerakan
yang bersifat reversibel terhadap rangsangan eksternal (Welch, 2008). Tidur berbeda
dengan keadaan tidak sadar lainnya karena pada keadaan tidur siklusnya dapat
diprediksi dan kurang respons terhadap rangsangan eksternal. Saat proses tidur, otak
berangsur-angsur menjadi kurang responsif terhadap rangsangan visual, auditori, dan
rangsangan lingkungan lainnya. Tidur dianggap sebagai keadaan pasif yang dimulai
dari input sensorik. Akan tetapi, mekanisme inisiasi aktif juga mempengaruhi
keadaan tidur. Faktor homeostatik (Faktor S) dan faktor sirkardian (Faktor C) juga
bersama-sama berperan untuk menentukan waktu dan kualitas tidur (Stevens, 2011).
Pusat pengaturan tidur adalah ventrolateral preoptic nucleus (VLPO) dari
bagian anterior hipotalamus. Area ini menjadi aktif saat tidur dan menggunakan
neurotransmitter inhibitorik seperti GABA dan galanin untuk menginisiasi tidur
dengan cara menghambat area untuk proses bangun di otak (Stevens, 2011). Adanya
eksistensi dari sleep-inducing chemicals seperti adenosine juga berperan dalam
mengatur seseorang tetap dalam kondisi tertidur. Adenosine akan berikatan dengan
reseptor A1 dan menginhibisi neuron kolinergik dari reticular activating
system (RAS) yang berpartisipasi dalam proses bangun sehingga aktifitas RAS
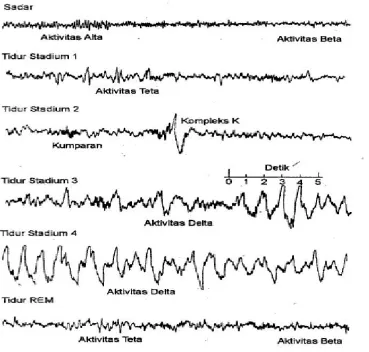
Stadium tidur pada manusia ditentukan berdasarkan karakteristik dari
pemeriksaan polysomnography yang mencakup
pemeriksaan electroencephalogram (EEG), electrooculogram (EOG),
dan electromyogram (EMG) yang diukur sekaligus sebagai
parameter electrophysiologic. Berdasarkan polysomnographic profiles, stadium tidur
dibagi menjadi dua, yaitu non-rapid eye movement (NREM) sleep atau disebut
juga quiet sleep dan rapid eye movement (REM) sleep atau disebut juga active sleep
(Barrett et al., 2010). NREM sleep
a.
terdiri dari empat fase yaitu:
Fase 1
Fase ini merupakan fase transisi dari keadaan bangun ke fase tidur yang
normalnya berlangsung antara 1-7 menit (Tortora & Derrickson, 2009). Fase
ini ditandai dengan berkurangnya gelombang alfa dan munculnya gelombang
teta (4-7 Hz) pada gelombang EEG. Pada EOG tidak tampak kedip mata atau
REM, tetapi lebih banyak gerakan mata berputar yang lambat dan terjadi
penurunan potensial EMG (Barrett et al.,
b.
2010). Pada fase ini, orang bisa
dibangunkan dengan mudah.
Fase 2
Fase 2 atau disebut juga light sleep merupakan fase pertama menuju true
sleep (Tortora & Derrickson, 2009). Pada EEG tampak kumparan tidur
atau sleep spindles (12-14 Hz) dan kompleks K (Barrett et al., 2010).
Kompleks K adalah suatu gelombang diphasic dengan amplitudo tinggi (>100
V) dan durasi yang panjang (>200 ms) serta bersifat sementara (Benbadis,
2012). Tidak tampak gerakan cepat mata atau REM pada EOG tetapi ada
sedikit gerakan berputar atau rolling yang lambat. Potensial EMG lebih
rendah dari fase 1 (Barrett et al., 2010).
c.
Fase 3
Fase 3 merupakan suatu periode menuju tidur dalam (Tortora & Derrickson,
2009). Pada EEG tampak adanya gelombang delta amplitudo tinggi (0,5-4 Hz),
EMG menetap dengan potensial yang lebih rendah (Barrett et al., 2010). Pada
fase ini, suhu tubuh dan tekanan darah menurun. Orang yang sudah berada di
fase 3 biasanya sulit untuk dibangunkan (Tortora & Derrickson, 2009).
d.
Fase 4
Fase 4 merupakan level paling tinggi dari tidur dalam (Tortora & Derrickson,
2009). Gelombang EEG didominasi oleh gelombang delta, tidak ada REM
pada EOG, dan potensial EMG rendah (Barrett et al., 2010). Pada fase ini,
metabolisme otak menurun secara signifikan dan suhu tubuh juga menurun.
Akan tetapi kebanyakan refleks tubuh masih menetap dan tonus otot sedikit
menurun (Tortora & Derrickson, 2009).
REM sleep ditandai oleh atonia otot dan gerakan cepat dari mata, peningkatan
denyut jantung, peningkatan laju pernapasan, dan peningkatan tekanan darah yang
berfluktuasi secara luas (Kaplan et al., 2010). Pada EEG tampak gelombang dengan
frekuensi campuran dan amplitudo rendah yang serupa dengan fase 1 dari
NREM sleep. EOG memperlihatkan adanya gerakan mata cepat atau REM serupa
dengan yang terlihat pada kondisi bangun dengan mata terbuka. Oleh karena itu,
REM sleep disebut juga dengan paradoxical sleep. Selain itu, aktivitas pada EMG
juga tidak ada sehingga terlihat atonia otot pada fase ini (Barrett et al., 2010).
Tidur nokturnal normal pada orang dewasa umumnya sekitar 7-8 jam dan
konstan setiap malam. Setelah inisiasi tidur, biasanya tidur dimulai dari NREM sleep
fase 1-4 dalam 45-60 menit. Sebesar 15-26% dari total tidur nokturnal orang dewasa
merupakan tidur gelombang lambat (fase 3 dan 4 dari NREM sleep) (Barrett et al.,
2010). Dalam 1 periode tidur nokturnal, terdapat 3-5 episode REM sleep yaitu sekitar
90-120 menit. Stadium pada NREM sleep harus berbalik terlebih dahulu ke fase 2
NREM sleep sebelum memasuki fase REM sleep. Episode pertama dari REM sleep
biasanya berlangsung selama 10-20 menit. Kemudian setelah episode
REM sleep berakhir, maka fase tidur akan kembali lagi ke fase NREM sleep. REM
sleep akan muncul setiap 90 menit dan biasanya episode terakhir REM sleep
tidur ini akan terjadi secara berganti-gantian sepanjang malam. Dipaparkan bahwa 50%
tidur bayi, 35% tidur anak, dan 25% tidur orang dewasa merupakan REM sleep. Oleh
karena itu, seiring dengan usia maka persentase REM sleep akan menurun (Tortora &
Derrickson, 2009).
Gambar 2.3. Stadium Tidur Manusia (Czeisler et al., 1999)
2.2.2. Sistem Pernapasan saat Tidur
Pada orang normal, fungsi respirasi akan menurun selama tidur karena adanya
hipoventilasi alveolar. Frekuensi pernapasan dan ventilasi mengalami perubahan saat
sleep, ventilasi akan menurun dan volume tidal juga menurun sehingga frekuensi
napas juga ikut menurun. Ventilasi selama REM sleep juga menurun dibandingkan
saat kondisi bangun. Beberapa penelitian menunjukkan bahwa ventilasi selama REM
sleep sedikit lebih tinggi dari NREM sleep (0,9-7,1%). Akan tetapi beberapa
penelitian juga menunjukkan bahwa ventilasi selama REM sleep selanjutnya menjadi
menurun. Oleh karena itu, ventilasi selama REM sleep bervariasi pada tiap orang.
Frekuensi napas bisa bertambah cepat, dangkal, dan tak menentu sesuai dengan
variasi ventilasi selama REM sleep tiap orang (Pack, 2008).
Otot-otot saluran napas atas bertanggung jawab untuk menjaga patensi jalan
napas saat bernapas. Saraf yang mengontrol otot-otot ini berasal dari daerah yang
sama dari batang otak yang juga bertanggung jawab untuk mengendalikan otot-otot
diafragma dan interkostal. Oleh sebab itu, otot-otot saluran napas atas bekerja seirama
dengan pernapasan (Lapinsky et al., 1997). Penurunan fungsi respirasi yang terjadi
selama tidur pada orang normal adalah akibat meningkatnya tahanan atau resistensi
dari saluran napas atas yang disertai dengan penurunan tonus otot genioglossus, soft
palate, diafragma, dan interkostal. Penurunan mucocilliary clearance dan refleks
batuk juga terjadi selama tidur sehingga akan menyebabkan retensi sputum. Keadaan
ini kurang berpengaruh terhadap orang normal, tetapi merupakan keadaan yang
mengancam jiwa pada penderita asma, PPOK, sleep apnea atau keadaan kelainan
sistem pernapasan yang lain (Pack, 2008).
Pada penderita OSA, tahanan atau resistensi saluran napas atas meningkat 10
kali lipat dibandingkan dengan orang normal yang hanya meningkat 2-4 kali lipat.
Sehingga pada keadaan tidur, sistem respirasi penderita OSA akan mendapat
tambahan beban mekanik yang disebabkan oleh peningkatan tahanan saluran napas
atas. Peningkatan tahanan saluran napas atas yang progresif menyebabkan penurunan
atau penghentian aliran udara sehingga saturasi oksihemoglobin (SaO2) mengalami
penurunan. Keadaan seperti adanya hambatan jalan napas, peningkatan resistensi
saluran napas atas, hipoksia, dan hypercapnia merupakan stimulus dari sistem
Oleh sebab itu, pada penderita OSA sering terjadi episode terbangun yang berulang
dan menimbulkan rasa kantuk yang berlebihan pada siang hari. Hal ini
dapat mengurangi kualitas tidur, mengganggu aktivitas pada siang hari,
mengakibatkan defisit pada neurokognitif serta menimbulkan kondisi medis yang
sangat lemah seperti hipertensi, penyakit kardiovaskular, diabetes dengan resistensi
insulin, depresi, dan kecelakaan yang berhubungan dengan rasa kantuk (Downey,
2012).
2.2.3. Gangguan Pernapasaan saat Tidur
Gangguan pernapasan saat tidur atau lebih dikenal dengan nama Sleep
Disordered Breathing (SDB) menggambarkan abnormalitas respirasi selama tidur.
SDB terjadi jika ada episode berulang penghentian aliran udara (apnea) atau
penurunan aliran udara (hypopnea) selama tidur disertai dengan adanya fragmentasi
tidur, sering terbangun, dan penurunan saturasi oksigen. SDB memiliki suatu
spektrum perjalanan penyakit dari mendengkur menjadi obesity hypoventilation
syndrome sehingga disebut SDB syndromes (Rodriguez & Berggren, 2006).
Gambar 2.4. Sleep Disordered Breathing Syndromes (Rodriguez & Berggren, 2006)
Mendengkur disebabkan oleh adanya turbulensi udara karena kolapsnya
akan meningkatkan mortilitas hingga 10% berhubungan dengan penyakit
kardiovaskular seperti stroke, myocardial infarction, dan arrythmia. Severe sleep
apnea syndrome juga berhubungan erat dengan peningkatan IMT (Rodriguez &
Berggren, 2006). Obesity hypoventilation syndrome merupakan gangguan pernapasan
saat tidur atau SDB yang paling berat dan dikarakteristik dengan chronic alveolar
hypoventilation, obesitas, daytime hypercapnia (PaCO2 >45mmHg). Hal ini dapat
bermanifestasi menjadi hipertensi pulmonar dan gagal jantung kanan (Welch, 2008).
2.2.4. Definisi OSA
Obstructive Sleep Apnea (OSA) atau disebut juga dengan Obstructive Sleep
Apnea/Hypopnea (OSAH) adalah suatu gangguan tidur yang melibatkan penghentian
atau penurunan yang signifikan dari aliran udara di mana masih bisa ditemukan
adanya usaha untuk bernapas. OSA merupakan salah satu tipe gangguan pernapasan
saat tidur yang paling sering dan ditandai dengan episode kolapsnya saluran napas
atas saat tidur yang berulang (Downey, 2012).
OSA merupakan suatu gangguan klinis yang ditandai dengan adanya episode
berulang dari obstruksi saluran napas atas sehingga aliran udara dari hidung atau
mulut berkurang (hypopnea) atau tidak ada (apnea). Episode-episode berulang ini
biasanya disertai dengan suara mendengkur yang kuat dan hipoksemia, dan biasanya
diakhiri dengan terbangun secara berulang sehingga menyebabkan adanya
fragmentasi tidur. Pasien biasanya tidak sadar bahwa dirinya terbangun secara
berulang. Adanya fragmentasi tidur dapat menurunkan kualitas tidur pasien dan
menimbulkan rasa kantuk yang berlebihan pada siang hari atau disebut juga
dengan Excessive Daytime Sleepiness (EDS) (WHO, 2007). OSA yang disertai
dengan gejala EDS biasanya disebut sebagai Obstructive Sleep Apnea
Syndrome (OSAS) atau disebut juga dengan Obstructive Sleep Apnea/Hypopnea
Syndrome
(OSAHS) (Downey, 2012).
Hypopnea merupakan suatu kondisi di mana terjadi penurunan 10-70% aliran
udara dibandingkan orang normal selama 10 detik. Sedangkan apnea merupakan
suatu kondisi di mana tidak ada sama sekali aliran udara dari hidung atau mulut
selama 10 detik. Apnea/hypopnea index (AHI) atau respiratory disturbance index
(RDI) merupakan jumlah dari kondisi apnea/hypopnea per jam saat tidur. AHI atau
RDI dapat dinilai dengan pemeriksaan polysomnography (Welch, 2008).
OSA terjadi jika RDI ≥5 kali/jam. OSA diklasifikasikan menjadi OSA ringan
dengan RDI 5-15 kali/jam, sedang dengan RDI 15-30 kali/jam, dan berat dengan
RDI >30 kali/ jam. Seseorang didiagnosa menderita OSAS jika RDI >15 kali/jam
serta mengalami nocturnal dan daytime symptoms (Welch, 2008).
2.2.6. Epidemiologi OSA
OSA merupakan salah satu penyakit yang umum terjadi di Amerika
Serikat. National Commission on Sleep Disorders Research mengestimasi bahwa
OSA ringan (RDI >5) ada sekitar 7-8 juta orang dan pada kasus OSA berat (RDI >15)
sekitar 1,8-4 juta orang di Amerika Serikat. OSA sering tidak terdiagnosa pada 92%
wanita dan 80% pria yang menderita OSA (Downey, 2012).
Wisconsin Cohort Study, suatu studi tentang OSA yang dilakukan pada 1069
pria dan wanita yang berusia 30-60 tahun dengan menggunakan polysomnography,
memaparkan bahwa prevalensi OSA pada orang berusia 30-60 tahun adalah 9% pada
wanita dan 24% pada pria dengan RDI >5, tetapi estimasi prevalensi OSA dengan
RDI >5 yang disertai dengan gejala EDS atau disebut juga dengan OSAS adalah 2%
pada wanita dan 4% pada pria (WHO, 2007). Sedangkan untuk prevalensi OSA di
populasi non-Amerika yang hanya diteliti pada pria, ada sekitar 0,3% di Inggris,
20-25% di Israel dan Australia (Downey, 2012).
Prevalensi OSA juga dipengaruhi oleh berbagai faktor, yaitu umur, jenis
kelamin, dan etnis. Prevalensi OSA meningkat 2-3 kali pada orang yang berusia >65
tahun dibandingkan dengan yang berusia 30-64 tahun. Pria juga 2-3 kali lebih sering
American, dan Pacific Islanders juga lebih berisiko menderita OSA dibandingkan
orang kulit putih dan orang Asia. Faktor-faktor ini berhubungan dengan
meningkatnya IMT yang menjadi faktor risiko dari OSA (Downey, 2012).
2.2.7. Faktor Risiko OSA
Faktor risiko OSA terdiri dari faktor struktural, faktor non-struktural, dan
faktor genetik. Faktor struktural berhubungan dengan adanya abnormalitas saluran
napas atas, yaitu kelainan anatomi kraniofasial seperti retrognathia dan micrognathia,
hipoplasia mandibular, bentuk kepala brachycephalic, penderita Down
syndrome, Pierre Robin syndrome, dan Marfan syndrome; obstruksi nasal
seperti polip hidung, deviasi septal hidung, adanya tumor, trauma, dan stenosis di
hidung; obstruksi retropalatal seperti palatum dan uvula yang memanjang dan
letaknya lebih ke posterior, hipertropi tonsil dan adenoid; obstruksi retroglossal
seperti makroglossia dan tumor. Faktor-faktor struktural dapat menjadi predisposisi
dari OSA karena menyebabkan kolapsnya faring pada saat tidur (Downey, 2012).
Sedangkan faktor non-struktural dapat berupa obesitas (diperkirakan hampir
30% pasien dengan IMT ≥30 kg/m 2 dan 50% pasien dengan IMT ≥40
kg/m2 menderita OSA); jenis kelamin pria lebih sering dibandingkan wanita;
pertambahan usia; wanita postmenopause; penggunaan alkohol atau obat tidur;
merokok; posisi tidur supine; riwayat keluarga yang menderita OSA; kelainan
endokrin seperti hipotiroid dan akromegali (Downey, 2012).
2.2.8. Diagnosis OSA
OSA yang disertai dengan gejala EDS biasanya disebut sebagai Obstructive
Sleep Apnea Syndrome (OSAS) atau disebut juga dengan Obstructive Sleep
Apnea/Hypopnea Syndrome (OSAHS). Setiap orang yang mengeluh tentang rasa
kantuk dan menganggap bahwa dirinya adalah “good sleepers” karena dapat tidur
kapanpun dan dimanapun (Downey, 2012), dapat ditanyai riwayat tidurnya tentang
insomnia), mendengkur, apnea (terbangun karena merasa tercekik, sulit
bernapas), daytime sleepiness (tidur saat kerja, mengantuk saat mengendarai
kendaraan), kebiasaan sehari-hari (mengkonsumsi alkohol, rokok), dan riwayat
penyakit yang diderita (hipertensi, penyakit kardiopulmonar). Untuk menilai apakah
rasa kantuk seseorang berlebihan, maka dapat digunakan kuesioner Epworth
Sleepiness Scale. Jika nilainya >11, maka seseorang dikatakan memiliki rasa kantuk
yang berlebih. Hal ini dapat bermasalah bagi kesehatan dirinya, oleh karena itu pasien
perlu dirujuk untuk didiagnosis dan diterapi (Douglas, 2008).
Diagnosis pada OSA dapat ditentukan berdasarkan riwayat tidur, manifestasi
klinis, pemeriksaan fisik, dan pemeriksaan penunjang (pemeriksaan radiologi dan
pemeriksaan khusus) (Douglas, 2008).
Gejala–gejala OSA pada umumnya tidak disadari tetapi dapat menjadi berats
ecara spontan dan biasanya telah ada selama bertahun-tahun sebelum pasien dirujuk
untuk dievaluasi. Gejala-gejala OSA dapat dibagi menjadi dua garis besar, yaitu
gejala yang timbul pada saat tidur (Nocturnal Symptoms) dan gejala yang timbul
pada siang hari (Daytime Symptoms). Nocturnal Symptoms terdiri dari: mendengkur,
biasanya suaranya kuat, terjadi sehari-hari, dan mengganggu orang di
sekitarnya; apnea/hypopnea, biasanya pada saat akhir dengkuran; rasa tercekik, gejala
ini yang membuat pasien sering terbangun dari tidur; nokturia; insomnia; tidur tidak
nyenyak, oleh karena sering terbangun dari tidur. Sedangkan Daytime Symptoms
terdiri dari: rasa lelah saat bangun tidur; sakit kepala di pagi hari; Excessive Daytime
Sleepiness (EDS); rasa lelah di siang hari; defisit kognitif; gangguan memori dan
intelektual; penurunan kewaspadaan; perubahan mood dan kepribadian (seperti
depresi dan ansietas); disfungsi seksual; gastroesophageal reflux; hipertensi (Downey,
2012).
Pada pemeriksaan fisik, dapat dilakukan evaluasi sistemik, pemeriksaan
kepala dan leher, hidung, rongga mulut, dan hipofaring. Pada evaluasi sistemik,
dilakukan pengukuran tekanan darah, IMT, dan lingkar leher. Pengukuran tekanan
berhubungan dengan beratnya penyakit OSA. Selain itu pengukuran IMT dan lingkar
leher juga dilakukan karena pada beberapa penelitian menunjukkan bahwa ada
hubungan positif antara IMT dan lingkar leher dengan OSA. Dipaparkan bahwa ada
hubungan antara IMT >27.8 kg/m2; lingkar leher >17 inches pada pria dan IMT >27.3
kg/m2; lingkar leher >15 inches pada wanita dengan kejadian OSA. Pemeriksaan
kepala dan leher, hidung, rongga mulut, dan hipofaring dilakukan untuk menilai
apakah ada kelainan anatomi kraniofasial, obstruksi nasal, obstruksi retropalatal
ataupun obstruksi retroglossal yang bisa menjadi faktor risiko kejadian
OSA. Sedangkan untuk pemeriksaan penunjang, dapat dilakukan pemeriksaan
radiologi seperti cephalometry dan x-rays untuk menunjang pemeriksaan fisik dan
memastikan apakah ada abnormalitas dari anatomi kraniofasial atau CT scanning dan
MRI juga bisa digunakan untuk menunjang diagnosa (Welch, 2008).
Selain itu, ada juga pemeriksaan khusus untuk diagnosa OSA, yaitu uji
subjektivitas seperti Epworth Sleepiness Scale (ESS), Multiple Sleep Latency Testing
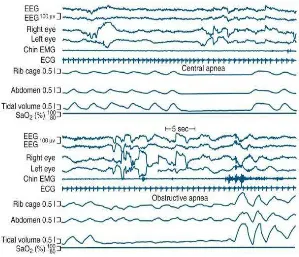
Gambar 2.6. Gambaran Pemeriksaan Polysomnography CSA dan OSA (Plen & Pack, 2010)
2.2.9. Pencegahan OSA
a.
Walaupun terdapat beberapa faktor risiko yang tidak dapat dikontrol seperti
jenis kelamin, etnis, dan faktor genetik, ada beberapa hal yang dapat kita lakukan
untuk mencegah kejadian OSA. Pencegahan OSA dapat berupa (Webmed, 2009):
Diet Sehat
Cara terbaik untuk mencegah OSA adalah menjaga kondisi tubuh supaya tetap
sehat. Seperti yang telah disebutkan sebelumnya, obesitas merupakan faktor
risiko paling besar dan sering menyebabkan OSA. Solusi untuk mencegah
teratur untuk menjaga supaya berat badan tetap ideal. Hal tersebut dapat
dicapai dengan melakukan olahraga 3-4 jam sebelum tidur dan tidak
mengemil di larut malam.
b. Memonitor Tekanan Darah
c.
Seseorang dengan tekanan darah tinggi lebih mungkin menderita OSA dan
sekitar 30% dari orang-orang dengan tekanan darah tinggi menderita OSA.
Akan tetapi, seseorang yang menderita OSA juga lebih cenderung mengalami
tekanan darah tinggi. Oleh karena itu, memonitor dan menjaga supaya tekanan
darah tetap normal tidak hanya membantu mencegah OSA tetapi juga
mencegah terjadinya penyakit lain.
Mencegah Penggunaan Alkohol, Obat Tidur, dan Merokok
Mengkonsumsi alkohol dan obat tidur lebih cenderung membuat jalan napas
menjadi kolaps. Akibatnya, periode apnea menjadi meningkat. Alkohol dan
obat tidur dapat memperberat kolapsnya saluran napas atas saat tidur karena
otot pernapasan menjadi rileks dan jatuh sehingga menyebabkan OSA. Sama
halnya dengan merokok yang dapat menyebabkan saluran napas atas
membengkak dan membuat jalan napas menjadi sempit sehingga timbul
gejala mendengkur dan juga menyebabkan OSA. Oleh karena itu, pencegahan
konsumsi alkohol, obat tidur, dan merokok dapat mencegah OSA
d.
.
Mengubah Posisi Tidur
Untuk seseorang yang lebih cenderung menderita OSA (misalnya pada orang
yang obesitas), tidur terlentang harus dihindari karena pada beberapa kasus
lidah mejadi lebih cenderung jatuh dan menutupi jalan napas. Posisi tidur
terbaik untuk mencegah OSA adalah posisi tidur menyamping.
2.3. 2.3.1.
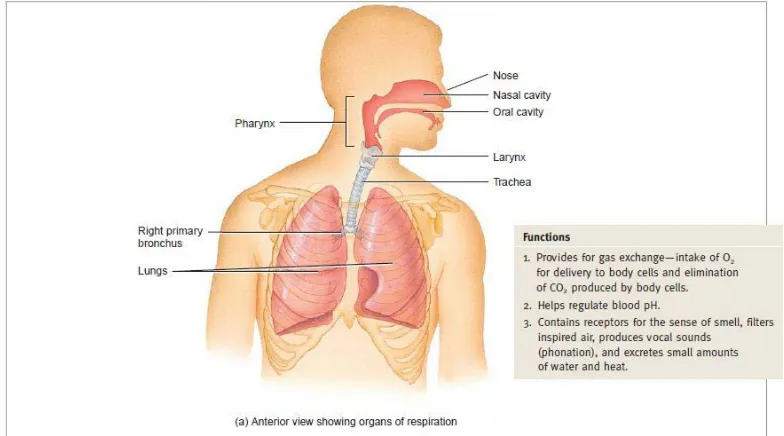
Hubungan antara Obesitas dengan OSA Anatomi Saluran Napas
Secara struktural, sistem pernapasan dibagi menjadi saluran napas atas dan
yang berhubungan. Sedangkan saluran napas bawah terdiri dari laring, trakea,
bronkus, dan paru-paru (Tortora & Derrickson, 2009).
Fungsi sistem pernapasan juga dibagi menjadi dua bagian besar, yaitu
conducting zone dan respiratory zone. Pada conducting zone, sistem pernapasan
berfungsi menyaring, menghangatkan, dan melembabkan udara dari luar kemudian
mengkonduksi udara tersebut masuk ke dalam paru. Conducting zone terdiri dari
hidung, faring, laring, trakea, bronkus, bronkiolus, dan bronkiolus terminal.
Sedangkan pada respiratory zone, fungsi sistem pernapasan adalah lokasi utama
dalam pertukaran gas dengan darah. Respiratory zone terdiri dari bronkiolus
respiratori, alveolar ducts, alveolar sacs, dan alveoli (Tortora & Derrickson, 2009).
Gambar 2.7. Anatomi Sistem Pernapasan (Tortora & Derrickson, 2009)
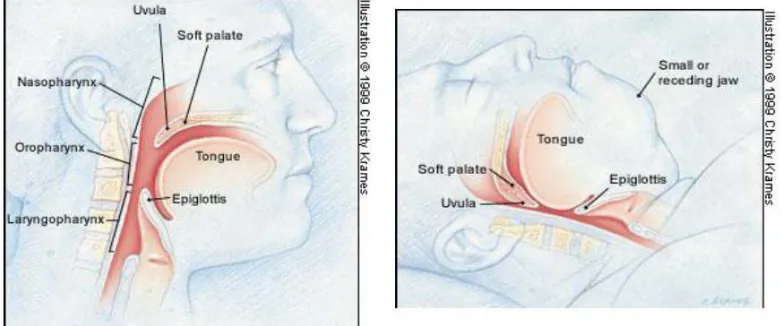
Pada penderita OSA, terjadi gangguan tidur yang melibatkan penghentian atau
penurunan yang signifikan dari aliran udara oleh karena adanya obstruksi jalan napas.
Penyebab dari obstruksi jalan napas pada OSA bisa karena faktor struktural seperti
prediktor terjadinya OSA karena menyebabkan penyempitan jalan napas di daerah
leher (Downey, 2012).
Gambar 2.8. Anatomi Saluran Napas Atas pada Orang Normal dan Orang Obesitas (Victor, 1999)
2.3.2. Mekanisme Patofisiologi Obesitas Menyebabkan OSA
Obesitas merupakan salah satu faktor risiko yang paling sering menyebabkan
OSA. Diperkirakan hampir 30% pasien dengan IMT ≥30 kg/m 2 dan 50% pasien
dengan IMT ≥40 kg/m2 menderita OSA ( Downey, 2012). Pada pasien obesitas yang
sebagian lemaknya lebih terakumulasi di daerah leher ataupun lidah, akan lebih
berisiko menderita OSA. Suatu penelitian New Zealand Obese mouse melakukan
penelitian terhadap polygenetic mouse yang obesitas, didapatkan adanya pembesaran
dari ukuran lidah dengan menggunakan three-dimensional MRI (Plen & Pack, 2010).
Penumpukan lemak di daerah lidah sehingga ukuran lidah menjadi lebih besar
ataupun di daerah leher tersebut menyebabkan penyempitan saluran napas atas pasien.
Hal ini akan menimbulkan gejala mendengkur saat tidur. Mendengkur merupakan
gejala dini akibat adanya penyempitan saluran napas atas saat tidur. Jika terjadi
penyempitan saluran napas atas yang progresif pada pasien, maka dapat
Pada pasien obesitas yang tidur dengan posisi supine, hal ini dapat
memperberat keadaan pasien karena ukuran lidah yang lebih besar dan posisinya
menjadi lebih jatuh ke arah bawah sehingga menyebabkan obstruksi jalan napas.
Obstruksi jalan napas menyebabkan peningkatan tahanan saluran napas atas, hipoksia,
dan hypercapnia sehingga memicu penderita terbangun dari tidur. Oleh sebab itu,
pada penderita OSA sering terjadi fragmentasi tidur dan menimbulkan gejala EDS
(Arifin et al., 2010).
Penderita OSA dengan obesitas juga berkonsekuensi menderita keadaan
patologis lainnya seperti hipertensi, penyakit kardiovaskular, diabetes dengan
resistensi insulin, dan lain-lain (Plen & Pack, 2010).
Gambar 2.9. Mekanisme Patofisiologi OSA (Plen & Pack, 2010)
Gejala EDS paling sering dihubungkan dengan kecelakaan lalu lintas.
mengendarai kendaraan per tahun berhubungan dengan rasa kantuk dan 1500
diantaranya meninggal tiap tahun (Rodriguez & Berggren, 2006).
2.3.3.
Hal terbaik untuk mencegah terjadinya OSA adalah dengan mengetahui
apakah seseorang berisiko menderita OSA. Pada tahun 1999, Netzer et al., membuat
kuesioner Berlin untuk menilai apakah seseorang berisiko rendah atau tinggi dalam
menderita OSA. Peneliti dalam penelitian ini juga menyimpulkan bahwa kuesioner
Berlin memiliki sensitivitas sebesar 86% pada penderita yang memiliki RDI >5
(Netzer et al., 1999).
Pengukuran Risiko Menderita OSA
Kuesioner Berlin merupakan hasil diskusi dari Conference on Sleep in
Primary Care, yang mana melibatkan 120 orang Amerika Serikat dan Jerman yang
merupakan pulmonary dan primary care physicians dan diadakan pada bulan April
1996 di Berlin. Pertanyaan-pertanyaan pada kuesioner dipilih berdasarkan
faktor-faktor risiko (obesitas, hipertensi) dan prilaku (mendengkur, rasa kantuk yang
berlebihan pada siang hari) yang berhubungan dengan timbulnya gangguan
pernapasan saat tidur. Kuesioner Berlin terdiri dari 10 pertanyaan, yaitu satu
pertanyaan utama dan empat pertanyaan tambahan untuk menilai gejala mendengkur;
tiga pertanyaan utama dan satu pertanyaan tambahan untuk menilai gejala EDS; dan
satu pertanyaan tunggal untuk menilai riwayat tekanan darah tinggi.
Pertanyaan-pertanyaan tersebut dikategorikan menjadi tiga kategori, yaitu kategori 1 (Pertanyaan-pertanyaan-
pertanyaan yang berhubungan dengan gejala mendengkur); kategori 2 (pertanyaan-
(pertanyaan-pertanyaan yang berhubungan dengan gejala EDS); kategori 3 ((pertanyaan-pertanyaan tentang
riwayat tekanan darah tinggi) (Netzer et al., 1999).
Interpretasi pada kuesioner Berlin adalah apakah seseorang berisiko tinggi
atau berisiko rendah menderita OSA. Pada kategori 1, seseorang berisiko tinggi jika
terdapat gejala yang persisten (lebih dari 3 atau 4 kali per minggu) pada ≥2
pertanyaan mengenai gejala mendengkur. Pada kategori 2, seseorang berisiko tinggi
(lebih dari 3 atau 4 kali per minggu). Pada kategori 3, seseorang berisiko tinggi jika
memiliki riwayat tekanan darah tinggi dan/atau IMT ≥30kg/m 2. Jika seseorang
berisiko tinggi ≥2 kategori pada kuesioner Berlin, maka orang tersebut memiliki
risiko tinggi menderita OSA. Sedangkan jika seseorang berisiko tinggi ≤1 kategori
pada kuesioner Berlin, maka orang tersebut berisiko rendah menderita OSA (Netzer
et al., 1999).