49 A. Kesimpulan
Berdasarkan hasil penelitian yang telah dilakukan, dapat diambil kesimpulan antara lain sebagai berikut: 1. Prevalensi kejadian HAP adalah 1,85% pada populasi
berisiko terinfeksi dan 0,32% pada populasi seluruh pasien rawat inap.
2. Rerata masa rawat inap pasien HAP secara umum adalah 19,24 ± 14,54 hari, sedangkan rerata masa rawat inap pasien setelah terdiagnosis HAP adalah 10,49 ± 10,36 hari.
3. Hubungan antara faktor prediktor mortalitas dengan masa rawat inap setelah terdiagnosis HAP ditemukan pada faktor riwayat merokok, diabetes, anemia, dan operasi.
B. Saran
Hasil penelitian ini menunjukkan beberapa faktor prediktor mortalitas yang berpengaruh terhadap rerata masa rawat inap, namun tidak menunjukkan adanya hubungan yang bermakna secara statistik antara faktor prediktor mortalitas dan masa rawat inap.
infeksi nosokomial, seperti pada pasien yang membutuhkan perawatan intensif setelah mengalami infeksi.
Dari 70 pasien yang menjadi subjek penelitian, 25 pasien mengalami perpindahan lokasi rawat inap. Delapan pasien dipindahkan ke ICU, lima pasien ke ICCU, empat pasien ke Dahlia 3, dua pasien ke Bougenvil 3, serta bangsal Bougenvil 4, Cendana 1, Cendana 2, Cendana 3, Cendana 5, dan Instalasi Rawat Inap III (VIP) masing-masing satu pasien. Hasil uji ANOVA menunjukkan bahwa hubungan perpindahan lokasi rawat inap dengan rerata masa rawat inap bermakna secara statistik dengan p value 0,012.
C. Kekurangan Penelitian
Kekurangan penelitian yang paling utama adalah keterbatasan sampel dikarenakan periode waktu yang diambil hanyalah tahun 2012. Keterbatasan lainnya adalah catatan medis yang kurang lengkap, sehingga beberapa sampel tidak bisa diambil data secara menyeluruh.
Bougenvil 3 dan IMC sebanyak lima orang. Pada ruang perawatan intensif (ICU dan ICCU) masing-masing terdapat empat pasien yang terinfeksi HAP, begitu juga dengan pasien pada bangsal Bougenvil 4, Cendana 1, serta Anggrek 1. HAP juga menginfeksi tiga pasien masing-masing pada bangsal Cendana 2 dan 3, serta Instalasi Rawat Inap 3 (VIP). Dua orang terinfeksi HAP di bangsal Bougenvil 2 serta satu orang pasien pada bangsal Bougenvil 1, Cendana 5, dan Dahlia 5. Hasil uji ANOVA ini dianggap cukup bermakna dengan p value 0,05.
Menurut Evelliard (2001), perpindahan lokasi rawat inap akan memberikan risiko yang lebih besar kepada pasien untuk mengalami infeksi nosokomial dengan perbandingan sebanyak 2,5 kali lipat dibandingkan dengan pasien yang tidak mengalami perpindahan lokasi rawat inap. Perpindahan dapat menjadi sebab terjadinya infeksi nosokomial dimana pasien akan terpapar dengan berbagai mikroorganisme yang berbeda pada masing masing bangsal, kontak yang lebih banyak dengan pasien lain ataupun tenaga kesehatan yang terdapat koloni mikroorganisme tertentu. Selain itu, perpindahan juga dapat terjadi saat kondisi pasien kritis yang dimana saat itu risiko untuk mengalami infeksi nosokomial meningkat. Perpindahan juga dapat disebabkan oleh
mortalitas yang memiliki nilai p<0,2 yaitu stroke (p=0,190) dan kanker (p=0,205) Hasil analisis menunjukkan faktor prediktor mortalitas yang bermaknya secara statistik adalah riwayat merokok (p=0,037) dan operasi (p=0,077) sedangkan lima faktor prediktor mortalitas lainnya memiliki nilai p<0,1. Pada analisis ini juga didapatkan nilai R2 sebesar 0,258 yang berarti adanya pendekatan sebesar 25,8% saat adanya faktor prediktor mortalitas terhadap masa rawat inap. Namun, koefisien konstanta yang bernilai minus dan standard error yang tinggi, menjadikan analisis ini tidak bermakna karena jumlah sampel yang terlalu sedikit. IV. Analisis lokasi rawat inap terhadap masa rawat
inap
Lokasi rawat inap dianalisis bivariat dengan mengunakan uji ANOVA untuk menguji rerata masa rawat inap pasien Hospital-Acquired Pneumonia (HAP). Analisis dibagi berdasarkan ruang rawat pasien di bangsal Instalasi Rawat Inap I, ruang perawatan intensif (ICU dan ICCU), Instalasi Rawat Inap III (VIP), dan ruang immediate medical care (IMC). Jumlah pasien yang terinfeksi HAP tertinggi pada bangsal Dahlia 2 yaitu sebanyak 12 pasien pada tahun 2012. Berikutnya diikuti oleh bangsal Dahlia 4 sebanyak enam pasien, kemudian
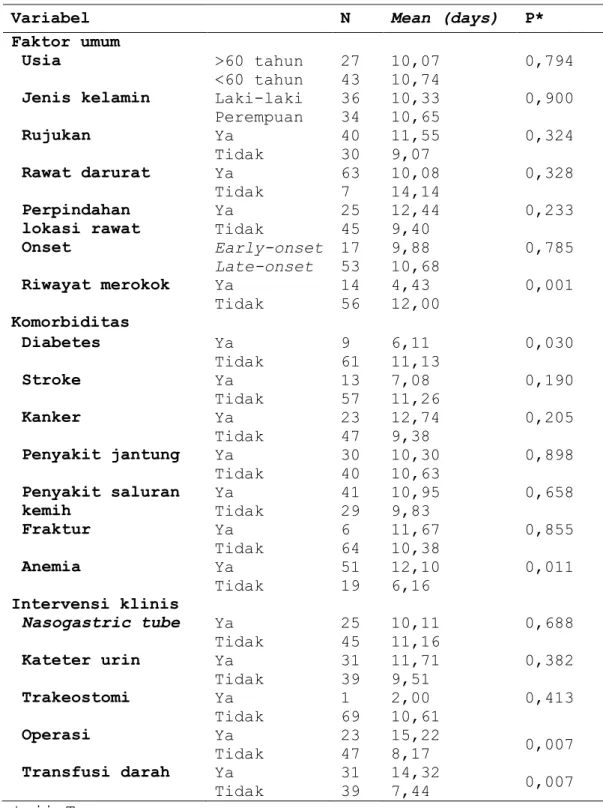
Berba et.al. (1999) mengemukakan bahwa HAP meningkatkan masa rawat inap pasien dibandingkan pasien tanpa infeksi HAP. Penelitian ini mengungkapkan bahwa setelah terdiagnosis HAP, rerata masa rawat inap adalah 10,49 ± 10,36 hari. Analisis bivariat antara faktor prediktor mortalitas dengan masa rawat inap setelah terdiagnosis HAP menunjukkan beberapa faktor prediktor mortalitas yang bermakna secara statistik terhadap masa rawat inap setelah terdiagnosis HAP, diantaranya riwayat merokok (p=0,001), diabetes (p=0,030), anemia (p=0,011), operasi (p=0,007) dan transfusi darah (p=0,007).
Menurut Graves (2007) diabetes merupakan salah satu faktor komorbiditas yang berpengaruh terhadap masa rawat inap, bersama dengan faktor komorbiditas lain seperti stroke, kanker, dan anemia. Tingginya angka kejadian infeksi nosokomial pada pasien diabetes dengan kontrol kadar gula darah yang lemah menunjukkan bahwa hiperglikemi mungkin menjadi faktor risiko independen terhadap berkembangnya infeksi nosokomial (Pomposelli, 1998).
Analisis multivariat dengan cara regresi linear dilakukan pada faktor prediktor mortalitas yang bermakna secara statistik (riwayat merokok, anemia, operasi, transfusi darah) dan faktor prediktor
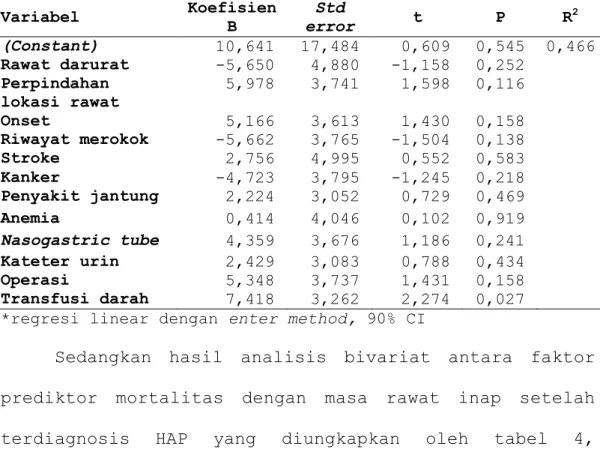
Analisis multivariat dilakukan pada faktor prediktor mortalitas yang bermakna secara statistik (p<0,05) dan faktor prediktor lain yang memiliki nilai p<0,2 dengan metode analisis regresi linear. Hasil analisis menunjukkan bahwa hanya transfusi darah yang merupakan faktor prediktor mortalitas yang bermakna secara statistik (p=0,027). Namun, tidak adanya hubungan langsung antara intervensi transfusi darah dengan infeksi HAP makan dapat diambil kesimpulan bahwa faktor intervensi transfusi darah tidak bermakna secara klinis walaupun bermakna secara statistik. Selain itu, hasil analisis menunjukkan nilai R2 sebesar 0,466, dimana hal ini berarti ada pendekatan sebesar 46,6% antara tiap-tiap faktor prediktor terhadap masa rawat inap secara umum. Dalam analisis ini, nilai standard error lebih tinggi daripada nilai koefisien konstanta, sehingga dapat disimpulkan bahwa analisis ini tidak bermakna karena jumlah sampel yang terlalu sedikit. III. Analisis hubungan faktor prediktor mortalitas
dengan rerata masa rawat inap setelah terdiagnosis HAP
Rerata masa rawat inap setelah terdiagnosis HAP didapatkan dengan mengurangi antara waktu terjadinya luaran klinis dengan waktu diagnosis HAP ditegakkan.
antara lain kanker dan anemia. Pasien kanker terpapar dengan berbagai macam infeksi dimana terjadinya immunosupresi dari malignansi, juga berbagai macam terapi seperti kemoterapi yang memperluas risiko pasien menerima infeksi (Kamboj, 2009). Sedangkan anemia sebagai faktor prediktor yang bermakna terhadap rerata masa rawat inap seperti disebutkan oleh Graves (2007).
Operasi dan transfusi menjadi faktor prediktor mortalitas dalam kategori intervensi klinis yang bermakna. Graves (2007) menyatakan bahwa transfusi darah berhubungan dengan masa rawat inap pasien Hospital-Acquired Pneumonia (HAP), sedangkan Taylor (2002) menyebutkan bahwa transfusi packed red cell berhubungan dengan infeksi nosokomial dan terdapat pola peningkatan risiko infeksi terhadap jumlah komponen darah yang ditransfusikan.
Operasi menjadi salah satu faktor prediktor mortalitas yang bermakna karena adanya intervensi langsung terhadap tubuh pasien, baik terbuka maupun tertutup. Thompson (2006) mengungkapkan bahwa Hospital-Acquired Pneumonia (HAP) berhubungan dengan operasi intra-abdominal dimana terjadi peningkatan masa rawat inap sebesar 55% pada pasien operasi yang terinfeksi HAP.
pasien, dan juga bergantung pada faktor komorbiditas lain.
Riwayat merokok menjadi salah satu faktor umum yang bermakna karena rokok berpengaruh pada ketahanan umum tubuh pasien. Pada data penelitian ini, 21,9% subjek memiliki riwayat merokok. Menurut Huttunen (2007), pasien dengan riwayat merokok membutuhkan perawatan di ICU lebih sering daripada pasien tanpa riwayat merokok pada episode infeksi nosokomial. Sedangkan menurut Graves (2007) merokok merupakan salah satu faktor yang mempengaruhi lama rawat inap pada pasien Hospital-Acquired Pneumonia. Pasien dengan riwayat merokok memiliki risiko yang lebih besar untuk mengalami infeksi nosokomial dan perawatan di ICU (Delgado-Rodriguez, 2003).
Onset infeksi menjadi salah satu faktor prediktor mortalitas yang bermakna karena merupakan variabel epidemiologis penting yang berhubungan dengan jenis patogen penginfeksi dan outcome pasien. Early-onset HAP memiliki prognosis yang lebih baik (Lynch, 2001) sedangkan late-onset HAP sangat berkaitan dengan morbiditas dan mortalitas pasien (Moine, 2002).
Pada kategori faktor prediktor mortalitas kedua, yaitu komorbiditas, terdapat dua faktor yang bermakna,
rerata masa rawat inap pada masing-masing faktor prediktor.
Pada kategori faktor umum, terdapat tiga faktor prediktor yang dianalisis, yaitu kelompok usia lebih dari 60 tahun, jenis kelamin, pasien rujukan dari rumah sakit lain, pasien rawat darurat saat sebelum dirawat di rumah sakit, perpindahan lokasi rawat inap selama di rumah sakit, onset infeksi, dan riwayat merokok. Dari ketujuh faktor prediktor tersebut, yang memiliki p value kurang dari 0,05 adalah perpindahan lokasi rawat inap, onset infeksi, dan merokok.
Perpindahan lokasi rawat inap yang terjadi pada 25 dari 70 subjek menjadi bermakna dimungkinkan terjadi karena adanya perubahan keadaan lingkungan pasien, sehingga paparan mikroorganisme terhadap pasien pun menjadi lebih banyak. Menurut Garner (1996) salah satu kunci dalam pengendalian infeksi di rumah sakit adalah pembatasan perpindahan pasien, karena akan mengurangi adanya transmisi mikroorganisme di rumah sakit. Namun, keadaan pasien tertentu, misalnya pasien yang harus dipindahkan ke ICU karena keadaan kritis pun juga berpengaruh, karena kondisi ketahanan tubuh pasien dalam melawan mikroorganisme berbeda pada masing-masing
Gambar 4. Frekuensi infeksi HAP pada tiap lokasi rawat inap
II. Analisis hubungan faktor prediktor mortalitas dengan rerata masa rawat inap umum
Terdapat 19 variabel faktor prediktor mortalitas yang bisa dikategorikan menjadi tiga, yaitu faktor umum, komorbiditas, dan intervensi klinis. Uji T digunakan sebagai analisis bivariat untuk menguji
0 2 4 6 8 10 12 14 Lokasi Rawat Anggrek 1 Bougenvil 1 Bougenvil 2 Bougenvil 3 Bougenvil4 Cendana 1 Cendana 2 Cendana 3 Cendana 5 Dahlia 2 Dahlia 3 Dahlia 4 Dahlia 5 Unit Stroke VIP ICU ICCU IMC
sedangkan rerata masa rawat inap pada pasien yang telah terdiagnosis HAP adalah 10,49 ± 10,36 hari.
Tabel 7. Analisis bivariat antara lokasi rawat inap dengan masa rawat inap secara umum
*uji ANOVA
Tabel 8. Hasil analisis bivariat antara lokasi rawat inap kedua dengan masa rawat inap pasien
secara umum
*uji ANOVA
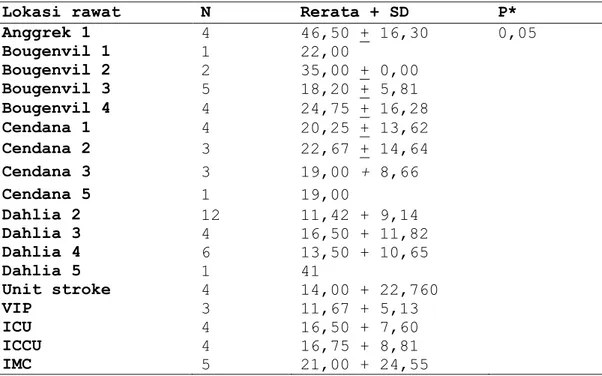
Lokasi rawat N Rerata + SD P*
Anggrek 1 4 46,50 + 16,30 0,05 Bougenvil 1 1 22,00 Bougenvil 2 2 35,00 + 0,00 Bougenvil 3 5 18,20 + 5,81 Bougenvil 4 4 24,75 + 16,28 Cendana 1 4 20,25 + 13,62 Cendana 2 3 22,67 + 14,64 Cendana 3 3 19,00 + 8,66 Cendana 5 1 19,00 Dahlia 2 12 11,42 + 9,14 Dahlia 3 4 16,50 + 11,82 Dahlia 4 6 13,50 + 10,65 Dahlia 5 1 41 Unit stroke 4 14,00 + 22,760 VIP 3 11,67 + 5,13 ICU 4 16,50 + 7,60 ICCU 4 16,75 + 8,81 IMC 5 21,00 + 24,55
Lokasi rawat N Rerata + SD P*
Bougenvil 3 2 15,50 + 2,12 0,01 Bougenvil 4 1 18,00 Cendana 1 1 70,00 Cendana 2 1 62,00 Cendana 3 1 27,00 Cendana 5 1 25,00 Dahlia 3 4 14,75 + 9,605 VIP 1 13,00 ICU 8 29,50 + 11,46 ICCU 5 18,80 + 14,45
sampel, 25 pasien mengalami perpindahan lokasi rawat yang dapat diasosiasikan dengan masa rawat inap umum yang bermakna secara statistik (p=0,01). Pada sampel yang mengalami perpindahan lokasi rawat inap, jumlah terbanyak adalah pada ICU (N=8) diikuti dengan ICCU (N=5).
Analisis bivariat antara lokasi rawat inap pertama maupun kedua dengan masa rawat inap setelah terdiagnosis HAP tidak memunculan hubungan yang bermakna secara statistik (p>0,05) sehingga tidak dibahas pada hasil penelitian ini.
B. Pembahasan I. Ikhtisar data
Pada tahun 2012 di RSUP Dr. Sardjito Yogyakarta terdapat 70 kasus Hospital-Acquired Pneumonia (HAP)yang termasuk dalam kriteria inklusi penelitian ini. Rerata usia pasien adalah 55,18 tahun. 51,43% pasien merupakan pasien laki-laki, sedangkan sisanya 49,57% adalah pasien perempuan. Berdasarkan kelompok usia, 38,57% dari total pasien merupakan pasien lanjut usia (≥60 tahun) serta 61,43% pasien berusia di bawah 60 tahun. Rerata masa rawat inap umum pada pasien Hospital-Acquired Pneumonia (HAP) adalah 19,24 + 14,54 hari,
faktor riwayat merokok yang bermakna secara statistik (p=0,037) dan operasi (p=0,077).
Lokasi rawat inap dan usaha pengendalian infeksi merupakan salah satu faktor penting untuk mencegah terjadinya infeksi nosokomial, dalam hal ini adalah Hospital-Acquired Pneumonia (HAP). RSUP Dr. Sardjito memiliki beberapa instalasi rawat inap dan bangsal perawatan yang berbeda. Instalasi Rawat Inap I memiliki 15 bangsal dengan tiap-tiap bangsal memiliki pengelompokkan pasien dengan kasus-kasus tertentu. Selain itu juga terdapat Instalasi Rawat Inap VIP dan ruang perawatan intensif seperti Intensive Care Unit (ICU) dan Intensive Cardiac Care Unit (ICCU). Pada Instalasi Rawat Darurat, terdapat ruang IMC untuk pasien yang membutuhkan observasi lanjutan dibawah pengawasan IRD. Hasil analisis bivariat antara lokasi rawat inap pasien dengan masa rawat inap umum mengungkapkan hubungan yang bermakna secara statistik (p=0,05). Pada uji ini didapatkan pula bahwa angka kejadian HAP tertinggi berada pada bangsal Dahlia 2 (N=12) dan diikuti bangsal Dahlia 4 (N=6).
Pada tabel 3 dinyatakan bahwa asosiasi antara perpindahan lokasi rawat dengan masa rawat inap umum bermakna secara statistik (p=0,008). Pada jumlah
beberapa faktor prediktor mortalitas memiliki nilai p<0,05 sehingga asosiasinya dengan masa rawat inap dapat dianggap bermakna secara statistik. Faktor prediktor mortalitas tersebut antara lain riwayat merokok (p=0,001), diabetes (p=0,030), anemia (p=0,011), tindakan operasi (p=0,007), serta transfusi darah (p=0,007). Bersama dengan faktor prediktor mortalitas lain dengan nilai p<0,2 yaitu stroke (p=0,190), analisis dilanjutkan dengan analisis multivariat dengan metode regresi linear.
Tabel 6. Analisis multivariat* antara faktor prediktor mortalitas dengan masa rawat inap
setelah terdiagnosis HAP
*regresi linear dengan enter method, 90% CI
Analisis multivariat yang dilakukan antara faktor prediktor mortalitas dengan masa rawat inap umum pasien HAP menunjukkan bahwa hanya faktor transfusi darah saja yang bermakna secara statistik (p=0,027), sedangkan analisis multivariat faktor prediktor mortalitas dengan masa rawat inap setelah terdiagnosis HAP memunculkan Variabel Koefisien B Error Std t P R2 (Constant) -1,037 10,755 -0,096 0,923 0,258 Riwayat merokok -6,454 2,933 -2,200 0,032 Diabetes 5,774 3,564 1,620 0,110 Stroke 0,356 3,208 0,111 0,912 Kanker 0,154 2,625 0,059 0,953 Anemia -1,721 3,205 -0,537 0,593 Operasi 4,963 2,755 1,801 0,077 Transfusi darah 3,748 2,600 1,441 0,155
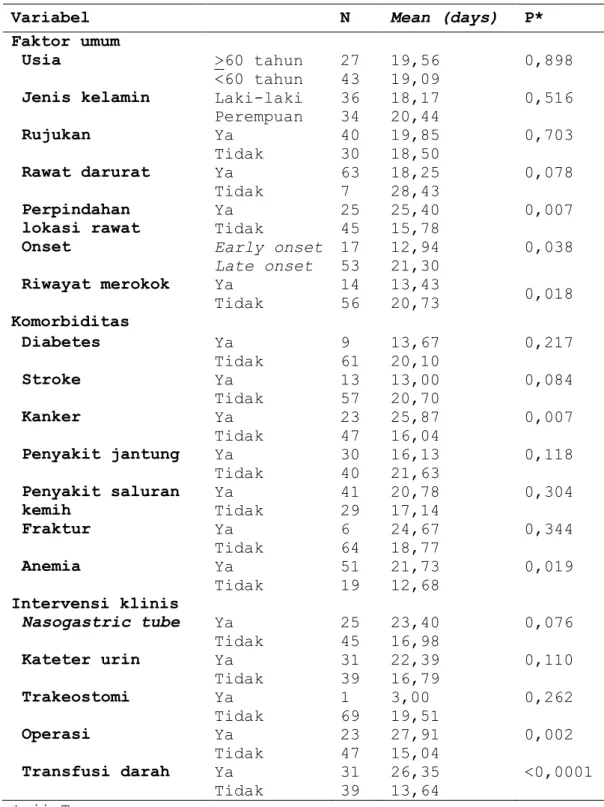
Seperti yang ditunjukkan pada tabel 3, hasil analisis bivariat pada faktor prediktor mortalitas dengan masa rawat inap umum menunjukkan bahwa terdapat asosiasi yang bermakna (p<0,05) antara beberapa faktor prediktor mortalitas, seperti perpindahan lokasi rawat (p=0,007), onset (p=0,038), riwayat merokok (p=0,018), kanker (p=0,007), anemia (p=0,019), tindakan operasi (p=0,002), dan transfusi darah (p=0,000). Bersama dengan faktor prediktor lain dengan nilai p<0,2, faktor prediktor mortalitas yang bermakna dilanjutkan dengan analisis multivariat dengan metode regresi linear.
Tabel 5. Analisis multivariat* antara faktor prediktor mortalitas dengan masa rawat inap umum
*regresi linear dengan enter method, 90% CI
Sedangkan hasil analisis bivariat antara faktor prediktor mortalitas dengan masa rawat inap setelah terdiagnosis HAP yang diungkapkan oleh tabel 4,
Variabel Koefisien B Std error t P R2 (Constant) 10,641 17,484 0,609 0,545 0,466 Rawat darurat -5,650 4,880 -1,158 0,252 Perpindahan lokasi rawat 5,978 3,741 1,598 0,116 Onset 5,166 3,613 1,430 0,158 Riwayat merokok -5,662 3,765 -1,504 0,138 Stroke 2,756 4,995 0,552 0,583 Kanker -4,723 3,795 -1,245 0,218 Penyakit jantung 2,224 3,052 0,729 0,469 Anemia 0,414 4,046 0,102 0,919 Nasogastric tube 4,359 3,676 1,186 0,241 Kateter urin 2,429 3,083 0,788 0,434 Operasi 5,348 3,737 1,431 0,158 Transfusi darah 7,418 3,262 2,274 0,027
Tabel 4. Analisis bivariat antara faktor prediktor mortalitas dengan masa rawat inap
setelah terdiagnosis HAP
*uji T
Variabel N Mean (days) P*
Faktor umum Usia >60 tahun <60 tahun 27 43 10,07 10,74 0,794
Jenis kelamin Laki-laki Perempuan 36 34 10,33 10,65 0,900 Rujukan Ya Tidak 40 30 11,55 9,07 0,324 Rawat darurat Ya Tidak 63 7 10,08 14,14 0,328 Perpindahan lokasi rawat Ya Tidak 25 45 12,44 9,40 0,233 Onset Early-onset Late-onset 17 53 9,88 10,68 0,785 Riwayat merokok Ya Tidak 14 56 4,43 12,00 0,001 Komorbiditas Diabetes Ya Tidak 9 61 6,11 11,13 0,030 Stroke Ya Tidak 13 57 7,08 11,26 0,190 Kanker Ya Tidak 23 47 12,74 9,38 0,205 Penyakit jantung Ya Tidak 30 40 10,30 10,63 0,898 Penyakit saluran kemih Ya Tidak 41 29 10,95 9,83 0,658 Fraktur Ya Tidak 6 64 11,67 10,38 0,855 Anemia Ya Tidak 51 19 12,10 6,16 0,011 Intervensi klinis Nasogastric tube Ya Tidak 25 45 10,11 11,16 0,688 Kateter urin Ya Tidak 31 39 11,71 9,51 0,382 Trakeostomi Ya Tidak 1 69 2,00 10,61 0,413 Operasi Ya Tidak 23 47 15,22 8,17 0,007 Transfusi darah Ya Tidak 31 39 14,32 7,44 0,007
Tabel 3. Analisis bivariat antara faktor prediktor mortalitas dengan masa rawat inap umum
*uji T
Variabel N Mean (days) P*
Faktor umum Usia >60 tahun <60 tahun 27 43 19,56 19,09 0,898
Jenis kelamin Laki-laki Perempuan 36 34 18,17 20,44 0,516 Rujukan Ya Tidak 40 30 19,85 18,50 0,703 Rawat darurat Ya Tidak 63 7 18,25 28,43 0,078 Perpindahan lokasi rawat Ya Tidak 25 45 25,40 15,78 0,007
Onset Early onset
Late onset 17 53 12,94 21,30 0,038 Riwayat merokok Ya Tidak 14 56 13,43 20,73 0,018 Komorbiditas Diabetes Ya Tidak 9 61 13,67 20,10 0,217 Stroke Ya Tidak 13 57 13,00 20,70 0,084 Kanker Ya Tidak 23 47 25,87 16,04 0,007 Penyakit jantung Ya Tidak 30 40 16,13 21,63 0,118 Penyakit saluran kemih Ya Tidak 41 29 20,78 17,14 0,304 Fraktur Ya Tidak 6 64 24,67 18,77 0,344 Anemia Ya Tidak 51 19 21,73 12,68 0,019 Intervensi klinis Nasogastric tube Ya Tidak 25 45 23,40 16,98 0,076 Kateter urin Ya Tidak 31 39 22,39 16,79 0,110 Trakeostomi Ya Tidak 1 69 3,00 19,51 0,262 Operasi Ya Tidak 23 47 27,91 15,04 0,002 Transfusi darah Ya Tidak 31 39 26,35 13,64 <0,0001
penggunaan nasogastric tube, kateter urin, tindakan trakeostomi, operasi, dan transfusi darah.
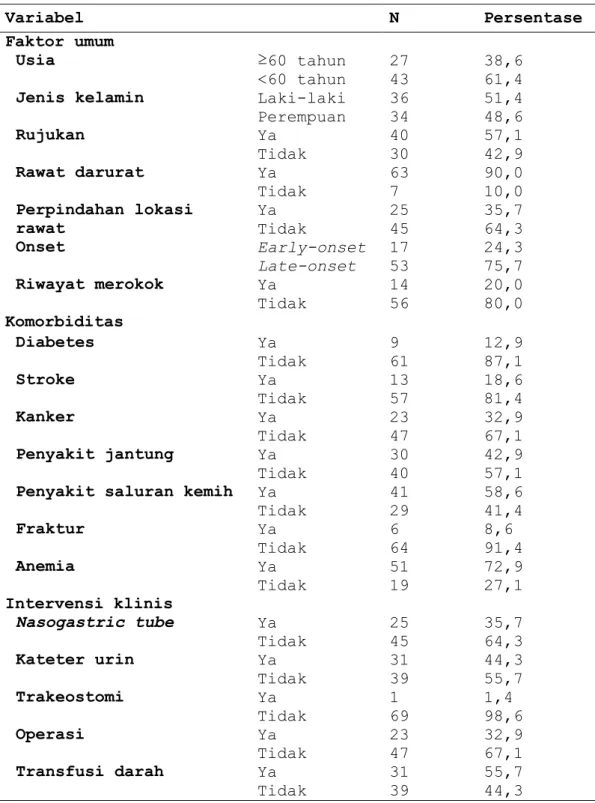
Tabel 2. Analisis univariat pada faktor prediktor mortalitas Variabel N Persentase Faktor umum Usia ≥60 tahun <60 tahun 27 43 38,6 61,4
Jenis kelamin Laki-laki Perempuan 36 34 51,4 48,6 Rujukan Ya Tidak 40 30 57,1 42,9 Rawat darurat Ya Tidak 63 7 90,0 10,0 Perpindahan lokasi rawat Ya Tidak 25 45 35,7 64,3 Onset Early-onset Late-onset 17 53 24,3 75,7 Riwayat merokok Ya Tidak 14 56 20,0 80,0 Komorbiditas Diabetes Ya Tidak 9 61 12,9 87,1 Stroke Ya Tidak 13 57 18,6 81,4 Kanker Ya Tidak 23 47 32,9 67,1 Penyakit jantung Ya Tidak 30 40 42,9 57,1
Penyakit saluran kemih Ya
Tidak 41 29 58,6 41,4 Fraktur Ya Tidak 6 64 8,6 91,4 Anemia Ya Tidak 51 19 72,9 27,1 Intervensi klinis Nasogastric tube Ya Tidak 25 45 35,7 64,3 Kateter urin Ya Tidak 31 39 44,3 55,7 Trakeostomi Ya Tidak 1 69 1,4 98,6 Operasi Ya Tidak 23 47 32,9 67,1 Transfusi darah Ya Tidak 31 39 55,7 44,3
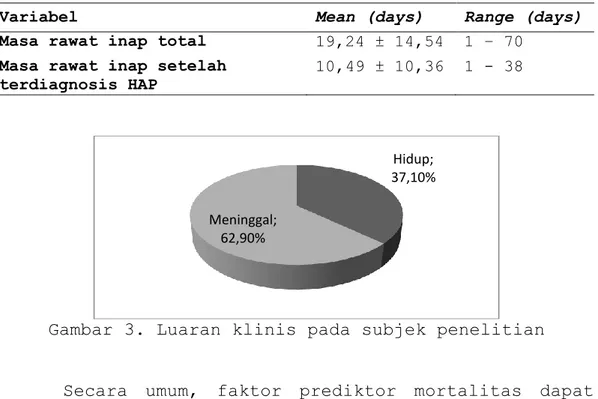
adalah 19,24 + 14,54 sedangkan masa rawat inap setelah terdiagnosis HAP adalah 10,49 ± 10,36 hari. Gambar 3 menyatakan bahwa luaran klinis yang terjadi adalah 62,9% meninggal dunia dan 37,1% pulang, baik dalam keadaan sembuh ataupun atas permintaan sendiri.
Tabel 1. Analisis univariat variabel tergantung
Gambar 3. Luaran klinis pada subjek penelitian
Secara umum, faktor prediktor mortalitas dapat dibagi menjadi 3 kategori, yaitu faktor umum, komorbiditas, dan intervensi klinis. Faktor umum yang dianalisis adalah kelompok usia, jenis kelamin, rujukan, rawat darurat, perpindahan lokasi rawat, onset, dan riwayat merokok. Faktor komorbiditas yang dianalisis adalah diabetes, stroke, kanker, penyakit jantung, penyakit saluran kemih, fraktur, dan anemia. Sedangkan intervensi klinis yang dianalisis adalah
Hidup; 37,10%
Meninggal; 62,90%
Variabel Mean (days) Range (days)
Masa rawat inap total 19,24 ± 14,54 1 – 70
Masa rawat inap setelah terdiagnosis HAP
30 A. Hasil Penelitian
Berdasarkan data yang diambil dari Panitia Pengendali Infeksi RSUP Dr. Sardjito tahun 2012, terdapat 70 kasus Hospital-Acquired Pneumonia (HAP) dari populasi berisiko terinfeksi sebanyak 3.778 orang (prevalensi 1,85%) dan 21.590 orang total pasien rawat inap di RSUP Dr. Sardjito Yogyakarta (0,32%). Populasi berisiko terinfeksi adalah pasien dengan usia lanjut, masa tirah baring lama, pemakaian instrument terkait saluran nafas, penggunaan nasogastric tube, kondisi paru abnormal, dan obesitas.
Terdapat 2 jenis infeksi Hospital-Acquired Pneumonia (HAP) berdasarkan onset, antara lain early-onset dan late-early-onset. Dalam analisis ini, masa rawat inap umum pasien Hospital-Acquired Pneumonia (HAP) dihitung dari waktu terjadinya luaran klinis dikurangi waktu masuk perawatan, sedangkan masa rawat inap setelah terdiagnosis HAP dihitung dari waktu terjadinya luaran klinis dikurangi dengan waktu pasien terdiagnosis HAP. Tabel 1 menungkapkan rerata masa rawat inap umum pada pasien HAP di RSUP Dr. Sardjito
29 1. Uji T digunakan untuk menganalisis uji beda rerata
masa rawat inap menurut kelompok faktor prediktor. 2. Uji ANOVA digunakan untuk menganalis uji beda rerata masa rawat inap menurut lokasi rawat inap. 3. Uji regresi linear digunakan untuk menganalisis
hubungan antara faktor prediktor mortalitas dengan masa rawat inap.
trakeostomi selama perawatan
medis catatan medis
Tidak 18 Operasi Pasien yang menjalani
operasi terbuka maupun tertutup selama perawatan Catatan medis Baca catatan medis Ya Tidak Nominal
19 Transfusi darah Pasien yang mengalami transfusi darah selama perawatan Catatan medis Baca catatan medis Ya Tidak Nominal
20 Masa rawat inap Masa rawat inap dihitung dengan mengurangi
tanggal keluar dengan tanggal masuk Catatan medis Baca catatan medis Hari Numerik
penyakit diabetes medis catatan medis
Tidak 9 Stroke Pasien yang dirawat
karena stroke atau
mempunyai riwayat stroke
Catatan medis Baca catatan medis Ya Tidak Nominal
10 Kanker Pasien yang didiagnosis mengalami kanker Catatan medis Baca catatan medis Ya Tidak Nominal
11 Penyakit jantung Pasien yang dirawat karena penyakit jantung atau mempunyai riwayat penyakit jantung Catatan medis Baca catatan medis Ya Tidak Nominal 12 Penyakit saluran kemih
Pasien yang dirawat karena penyakit saluran kemih atau mempunyai riwayat Catatan medis Baca catatan medis Ya Tidak Nominal
13 Fraktur Pasien yang dirawat karena fraktur Catatan medis Baca catatan medis Ya Tidak Nominal
14 Anemia Pasien dengan tingkat HB <13g/dL pada laki-laki dan <12g/dL pada perempuan Catatan medis Baca catatan medis Ya Tidak Nominal
15 Nasogastric tube Pasien yang menggunakan NGT selama perawatan Catatan medis Baca catatan medis Ya Tidak Nominal
16 Kateter urin Pasien yang menggunakan kateter urin selama perawatan Catatan medis Baca catatan medis Ya Tidak Nominal
G. Definisi Operasional dan Skala Pengukuran
No Variabel Pengertian Alat ukur Cara ukur Parameter Skala 1 Usia Usia pasien lebih dari
60 tahun Catatan medis Baca catatan medis ≥ 60 tahun < 60 tahun Nominal
2 Jenis kelamin Jenis kelamin pasien Catatan medis Baca catatan medis Laki-laki Perempuan Nominal
3 Rujukan Pasien yang dirujuk dari rumah sakit lain
Catatan medis Baca catatan medis Ya Tidak Nominal
4 Rawat darurat Pasien yang masuk ke IRD sebelum dirawat di
bangsal rumah sakit
Catatan medis Baca catatan medis Ya Tidak Nominal 5 Perpindahan lokasi rawat
Pasien yang mengalami perpindahan lokasi rawat selama di rumah sakit
Catatan medis Baca catatan medis Ya Tidak Nominal
6 Onset Onset infeksi Catatan
medis Baca catatan medis Early-onset Late-onset Nominal
7 Riwayat merokok Pasien dengan riwayat merokok Catatan medis Baca catatan medis Ya Tidak Nominal
rumah sakit sampai pasien keluar dari rumah sakit, baik hidup maupun meninggal dunia.
Variabel tergantung kedua dalam penelitian ini adalah masa rawat inap pada pasien setelah terdiagnosis HAP. Masa rawat inap setelah terdiagnosis HAP ini dihitung sejak pasien terdiagnosis HAP sampai dengan pasien keluar dari rumah sakit, baik dalam luaran klinis meninggal dunia maupun hidup, sembuh atau atas permintaan sendiri.
i. stroke j. kanker
k. penyakit jantung
l. penyakit saluran kemih m. fraktur n. anemia o. nasogastric tube p. kateter urin q. trakeostomi r. operasi s. transfusi darah
Variabel-variabel bebas dijelaskan dalam definisi operasional pada halaman 25.
Penderita HAP didefinisikan sebagai seseorang yang mengalami pneumonia setelah > 48 jam mulai menjalani rawat inap di rumah sakit dan bukan pada masa inkubasi bakteri saat memulai perawatan di rumah sakit dan bukan disebabkan oleh pemasangan ventilator mekanik.
II. Variabel tergantung
Variabel tergantung pertama dalam penelitian ini adalah masa rawat inap pada pasien yang terdiagnosis HAP secara umum. Masa rawat inap didefinisikan sebagai lama pasien dirawat sejak mulai menjalani rawat inap di
E. Instrumen Penelitian I. Catatan medis
II. Cara penelitian
Penelitian dilakukan dengan metode observasi catatan medis pasien rawat inap di RSUP Dr. Sardjito yang memenuhi kriteria inklusi. Kemudian data pasien akan dikelompokkan berdasarkan penyakit yang mendasari saat perawatan HAP kemudian dihubungkan dengan masa rawat inap.
F. Variabel Penelitian I. Variabel bebas
Variabel bebas dalam penelitian ini adalah faktor prediktor luaran klinis pada penderita HAP, antara lain:
a. usia
b. jenis kelamin c. rujukan
d. rawat darurat
e. perpindahan lokasi rawat f. onset
g. riwayat merokok h. diabetes
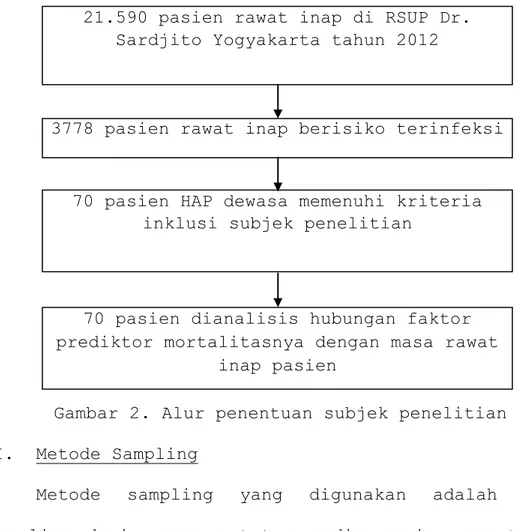
Gambar 2. Alur penentuan subjek penelitian II. Metode Sampling
Metode sampling yang digunakan adalah total sampling dari semua catatan medis pasien rawat inap dengan kode ICD-10 J16.8 dan dengan diagnosis Hospital-acquired Pneumonia (HAP) di RSUP Dr. Sardjito pada tahun 2012.
Kriteria inklusi : pasien dewasa dengan catatan medis cukup lengkap, yaitu catatan medis yang memiliki data demografis dan klinis dasar lengkap (usia, jenis kelamin, penyakit dasar, intervensi klinis).
21.590 pasien rawat inap di RSUP Dr. Sardjito Yogyakarta tahun 2012
3778 pasien rawat inap berisiko terinfeksi
70 pasien HAP dewasa memenuhi kriteria inklusi subjek penelitian
70 pasien dianalisis hubungan faktor prediktor mortalitasnya dengan masa rawat
C. Waktu dan Tempat Pelaksanaan Penelitian
Penelitian dilaksanakan selama bulan Februari 2013 di RSUP Dr. Sardjito Yogyakarta dengan menggunakan data sekunder dari catatan medis pasien rawat inap yang terdiagnosis HAP.
D. Populasi Penelitian I. Populasi
a. populasi target
Populasi target adalah pasien dengan diagnosis Hospital-Acquired Pneumonia (HAP). b. populasi terjangkau
Populasi target adalah pasien rawat inap terdiagnosis HAP dengan kode ICD-10 J16.8 di RSUP Dr. Sardjito Yogyakarta pada tahun 2012. c. eligible subject
Eligible subject adalah pasien HAP dewasa dengan kode ICD-10 J16.8 di RSUP Dr. Sardjito yang memenuhi kriteria inklusi.
20 A. Jenis Penelitian
Desain penelitian dilakukan dengan rancangan penelitian observasional analitik dengan metode retrospective cohort study.
Gambar 1. Desain penelitian
B. Subjek Penelitian
Subjek penelitian adalah pasien rawat inap dengan diagnosis Hospital-Acquired Pneumonia (HAP) pada tahun 2012 di RSUP Dr. Sardjito Yogyakarta.
Hospital-Acquired Pneumonia (HAP) Faktor Prediktor Mortalitas (+) Faktor Prediktor Mortalitas (-) Masa Rawat Inap retrospektif penelitian dimulai
G. Kerangka Konsep
H. Hipotesis
Terdapat hubungan antara faktor prediktor mortalitas dengan masa rawat inap pada pasien Hospital-acquired Pneumonia (HAP) di RSUP Dr. Sardjito Yogyakarta pada tahun 2012. Faktor Risiko Variabel Prediktor Luaran Klinis Demografik Rujukan Rawat darurat Perpindahan Riwayat merokok Diabetes Stroke Kanker Penyakit jantung Penyakit saluran kemih Fraktur Anemia Intervensi klinis HAP Luaran klinis Meninggal Hidup Early onset Late onset Masa rawat inap
masker, gaun, kacamata, maupun pelindung lainnya akan mengurangi risiko transmisi mikroorganisme dari pasien ke tenaga kesehatan. F. Kerangka Teori Faktor risiko internal: Penggunaan antibiotik yang irasional Tingkat keparahan penyakit utama Status nutrisi HAP Early onset Late onset Hidup Meninggal
Masa rawat inap sebelum terdiagnosis HAP Patogen penyebab H influenza S pneumoniae Methicillin susceptible S. aureus Patogen penyebab P aeruginosa Acitenobacter Methicillin resistant S. aureus Faktor risiko eksternal: Masa rawat inap Intervensi klinis Perpindahan pasien Penempatan pasien
Faktor Prediktor Mortalitas
Riwayat penyakit yang mendasari
Komorbiditas
Keadaan immunocompromized
Implementasi PPI pada HAP
Intervensi klinis
Masa rawat inap setelah
terdiagnosis HAP P
P I
(clinical governance). Pada tingkat rumah sakit, terdapat Panitia Pengendali Infeksi yang terdiri dari berbagai macam satuan, seperti administrasi, ahli penyakit infeksi, ahli bedah, ahli mikrobiologi, farmasi, kesehatan dan keselamatan kerja, dan lain lain. Fungsi utama Panitia Pengendalian Infeksi adalah membentuk peraturan-peraturan-peraturan dan prosedur mengenai pencegahan infeksi di rumah sakit tersebut (Murphy et.al.,2001).
Garner (1996) menyatakan bahwa ada beberapa dasar penting dalam pengendalian infeksi di rumah sakit. Pertama, cuci tangan adalah langkah paling penting untuk mengurangi risiko transmisi mikroorganisme dari seeorang ke orang lainnya atau ke tempat yang berbeda pada orang yang sama. Mencuci tangan dilakukan sebelum dan sesudah kontak dengan pasien maupun darah atau cairan tubuh lainnya. Kedua, penempatan pasien. Penempatan pasien pada ruang rawat pribadi dapat mengurangi transmisi mikroorganisme dibandingkan dengan ruang rawat bersama. Ketiga, perpindahan pasien yang terinfeksi. Pembatasan perpindahan atau pergerakan pasien yang terinfeksi akan mengurangi adanya kesempatan transmisi mikroorganisme di rumah sakit. Selain itu, penggunaan alat pelindung diri seperti
Johnston (2011) pada 69 pasien HAP di Kanada, rata-rata masa rawat inap adalah 53,3 hari perawatan. Penelitian lain dari Graves et.al. (2007) menyebutkan bahwa 27 pasien HAP di Australia memiliki rata-rata masa rawat inap selama 15,19 hari. Sementara itu, penelitian Berba et.al. (1999) mengemukakan bahwa HAP meningkatkan masa rawat inap sebanyak hampir dua kali lipat, dari rata-rata 15,1 hari perawatan pada 456 pasien non-HAP menjadi rata-rata 29,7 hari perawatan pada pasien HAP di rumah sakit di Filipina
Namun, faktor lain seperti keinginan pasien untuk tinggal lebih lama di rumah sakit akan meningkatkan risiko terjadinya HAP, sehingga dapat mempengaruhi korelasi langsung antara HAP dan masa rawat inap (Glance et.al., 2009).
E. Pengendalian Infeksi di Rumah Sakit
Healthcare-associated infection (HCAI) adalah infeksi yang terjadi pada pasien atau tenaga kesehatan sebagai hasil dari intervensi perawatan kesehatan. Menurut Hawker et.al. (2005), pengendalian infeksi dapat menurunkan tingkat infeksi nosokomial hingga 32% di Amerika Serikat dan 10-15% di Inggris. Pengendalian infeksi adalah bagian penting dari tata kelola klinis
D. Masa Rawat Inap
Masa Rawat Inap atau Length of Stay (LOS) dapat didefinisikan sebagai lamanya hari perawatan pasien di rumah sakit. Secara umum dapat dihitung dari awal pasien masuk ke rumah sakit (admission) sampai dengan pasien keluar (discharge) atau meninggal dunia. Masa rawat inap yang terlalu panjang dapat mencerminkan ketidakefisiensian pada perawatan pasien, sedangkan masa rawat inap yang terlalu pendek dapat berpengaruh pada outcome pasien, seperti tingkat pemulihan maupun kenyamanan pasien (OECD, 2011).
Pasien dengan kondisi HAP akan mengalami peningkatan masa rawat inap di intensive care unit (ICU), peningkatan lama perawatan di rumah sakit, serta biaya perawatan pun juga akan bertambah (Connelly, 2009). Menurut Kollef et.al. (2005) pada 835 pasien HAP di Amerika Serikat, rata-rata masa rawat inap adalah 15,2 hari. Sedangkan menurut penelitian Rosenthal et.al. (2003) pada rumah sakit di Argentina, 307 pasien dengan HAP (exposed) mengalami rata-rata masa rawat inap di ICU sebanyak 19,68 hari dibandingkan dengan 307 pasien kontrol (unexposed) yang mengalami masa rawat inap di ICU sebanyak 10.73 hari. Hal ini berarti adanya perbedaan rata-rata sebanyak 8,95 hari. Menurut
mereka yang dirawat pada bangsal geriatri. Selain itu, juga terdapat faktor adverse event saat dirawat di rumah sakit, seperti jatuh, deep vein thrombosis, reaksi anafilaktik, dan lain lain. Intervensi klinis pun mempengaruhi pula, seperti penggunaan kateter, nasogastric tube, terapi obat anti inflamasi non-steroid, terapi obat anti-koagulan, dan lain-lain. Penyakit atau faktor risiko penyerta, seperti obesitas, riwayat stroke, keganasan, jejas spinal, infeksi, serta anemia saat perawatan.
Penyakit pada system saraf pusat menjadi salah satu faktor prediktor mortalitas yang signifikan, karena pada kondisi ini, dapat terjadinya penurunan refleks batuk, melemahkan mekanisme menelan, dan perubahan pada pola pernafasan. Keadaan-keadaan tersebut akan memudahkan masuknya mikroorganisme patogen penginfeksi HAP ke dalam saluran pernafasan bawah (Fortaleza et. al., 2009). Selain komorbiditas dan intervensi klinis, faktor demografi seperti usia lebih dari 60 tahun juga menjadi salah satu faktor prediktor mortalitas yang bermakna (Connelly, 2009).
adalah Streptococcus alpha (33,3%), Staphylococcus aureus (33,3%), E coli (11,1%), dan K pneumoniae (22,2%).
C. Faktor Prediktor Mortalitas
Menurut Kollef et.al. (2005), pada 835 pasien HAP yang dirawat di Amerika Serikat tahun 2002-2003, terdapat berbagai macam faktor prediktor mortalitas seperti riwayat kanker (23,6%), keadaan metastasis (4,7%), terapi immunosupresan (19,0%), riwayat peripheral vascular disease (13,8%), diabetes (28,6%), riwayat penyakit liver kronis (3,2%), riwayat penyakit paru-paru kronis (51,6%), riwayat penyakit ginjal kronis (14,4%), penyakit kardiovaskular (47,4%), keadaan immunocompromized (2,9%), HIV positif (0,6%), riwayat stroke (15,6%), riwayat amputasi (4,9%), riwayat CABG (9,9%), CHF (27,8%), riwayat PTCA (6,8%), terapi insulin (10,4%), riwayat TIA (5,3%), riwayat respiratory distress syndrome (0,2%), serta riwayat AICD (0,6%).
Penelitian Graves et.al. (2007) menyebutkan terdapat banyak faktor yang mempengaruhi dalam masa rawat inap, seperti kondisi kegawatan pasien saat dirujuk dari rumah sakit lain, riwayat merokok, atau
B. Klasifikasi HAP Berdasarkan Onset
Onset infeksi merupakan variabel epidemiologis yang penting, karena merupakan faktor risiko patogen spesifik dan outcome pasien yang terinfeksi. Early-onset HAP didefinisikan sebagai infeksi yang terjadi pada 4 hari pertama perawatan, biasanya memiliki prognosis yang lebih baik, dan kebanyakan disebabkan oleh bakteri yang sensitif terhadap antibiotik. Sedangkan late-onset HAP merupakan infeksi yang terjadi pada hari ke-5 perawatan atau seterusnya, kebanyakan disebabkan oleh bakteri yang resisten (multi-drug ressistant), dan diasosiasikan dengan dengan peningkatan morbiditas maupun mortalitas pasien.
Bakteri patogen yang menyerang pada early onset adalah Haemophyllus influenza, Streptococcus pneumonia, dan Methicillin-susceptible Staphylococcus aureus (Lynch, 2001). Late-onset HAP kebanyakan disebabkan oleh bakteri gram negatif seperti P aeruginosa, Enterobactericeae, Acitenobacter, atau Methicillin-ressistant Staphylocccus aureus (MRSA). Menurut Hisyam dan Suseno (1998) pada kejadian HAP di RSUP Dr. Sardjito Yogyakarta dari tahun 1990 sampai dengan 1994, bakteri tipikal terbanyak adalah Klabsiella pneumoniae (100%), sedangkan bakteri campuran terbanyak
Staphylococcus aureus menyebabkan 20% kasus HAP dan 13% bakteremia (Richards et. al., 1999).
Terdapat beberapa faktor risiko lain dalam terjadinya infeksi nosokomial, termasuk HAP, dimana menurut Eveillard (2001) transfer pasien baik intrahospital (antar bangsal perawatan) maupun interhospital menjadi salah satu faktor risiko terjadinya infeksi nosokomial. Hal ini terjadi karena pasien dapat terpapar berbagai macam mikroorganisme yang berbeda di tiap bangsal, dan juga kontak dengan lebih banyak tenaga medis maupun pasien lain yang mungkin terkolonisasi oleh mikroorganisme tertentu atau bahkan terinfeksi.
Diagnosis klinis HAP ditentukan sebagai berikut: Pasien dengan temuan positif pada kultur bakteri dari saluran pernafasan lebih setelah lebih dari 2 hari setelah hari pertama dirawat di rumah sakit (Kollef et.al., 2005). Selain itu, juga adanya temuan klinis seperti demam dengan suhu >38.8° C, leukositosis (jumlah leukosit >10.000/mm3) atau leukopenia (jumlah leukosit <4.000/mm3), sekresi purulen pada trakea, dan temuan infiltrat yang baru atau persisten pada rontgen thorax.
Pseudomonas aeruginosa, Enterobacter sp, Acinetobacter sp terdapat pada 55-85% kasus, sedangkan kokus gram negatif seperti Staphylococcus aureus terjadi pada 20-30% kasus, dan 40% kasus adalah polimikrobial (Lynch, 2001). Faktor risiko lain seperti tingkat keparahan penyakit utama, pemakaian alat bantu pernapasan mekanik (ventilator), durasi perawatan di rumah sakit, dan terapi antibiotik yang tidak adekuat atau rasional akan mempengaruhi bakteri penginfeksi HAP.
Resistensi antimikrobial (microbial resistance) juga salah satu faktor yang berpengaruh terhadap jenis bakteri penginfeksi HAP. Menurut The National Nosocomial Infection Surveillance System yang dikutip Lynch (2001), di rumah sakit dan fasilitas kesehatan lainnya di Amerika Serikat, dalam data sejak tahun 1970, disimpulkan bahwa beberapa patogen merupakan penginfeksi oportunistik pada pasien Intensive Care Unit (ICU), antara lain Acitenobacter sp, Methicillin-resistant Staphylococcus aureus (MRSA), dan Enterobacter sp, sementara bakteri lain seperti Klabsiella pneumoniae dan Pseudomonas aeruginosa memiliki angka prevalensi yang menurun. Sebuah analisis di 97 rumah sakit di Amerika Serikat menyebutkan bahwa
9 A. Hospital-Acquired Pneumonia (HAP)
Menurut ATS (2005), hospital-acquired pneumonia adalah infeksi nosokomial dengan jumlah kasus terbanyak kedua di Amerika Serikat. Dalam 1000 orang yang dirawat di rumah sakit, diperkirakan terdapat 5-15 kasus HAP, dengan tingkat insidensi yang meningkat 6 sampai dengan 20 kali lipat pada pasien dengan alat bantu pernapasan mekanik (ventilator).
Angka mortalitas HAP berkisar antara 30% sampai dengan 70%, namun kebanyakan pasien kritis yang terinfeksi HAP meninggal karena penyakit utamanya, bukan disebabkan langsung oleh infeksi HAP. Kematian yang berhubungan dengan HAP diperkirakan sebesar 33% sampai dengan 50% (ATS, 2004). Namun, angka mortalitas pasien yang mendapatkan terapi antibiotik yang adekuat lebih rendah 13% daripada pasien yang diterapi dengan antibiotik empirik yang setelah pemeriksaan kultur, ditemukan bahwa patogen tersebut resisten dengan antibiotik tersebut (Uvizl et al, 2011).
Bakteri patogen yang menyebabkan infeksi HAP ada berbagai macam. Bakteri gram positif, seperti
hospital stay 3,06)
Emergency admission 2,23 hari
(1,90-2,61 hari) Interhospital transfer 2,57 hari (2,13-3,10 hari) Admitted to geriatric unit 0,97 hari (0,78-1,22 hari) 2. Berba, et.al. prospective
cohort,
635 pasien 179 HAP 456 non-HAP
Diagnosis HAP Catatan medis Masa rawat inap Catatan medis Pasien dengan HAP mean masa rawat inap 29,7 hari
Pasien tanpa HAP mean masa rawat inap 15,1 hari p value <0,001 3. Rosenthal, et.al. prospective cohort, 614 pasien 307 HAP 307 non-HAP
Diagnosis HAP Catatan medis Masa rawat inap Catatan medis Pasien dengan HAP mean masa rawat inap 19,68 hari
Pasien tanpa HAP mean masa rawat inap 10,73 hari p value <0.000
No. Penulis, Tahun
Desain, Besar Sampel
Variabel Bebas Cara Pengukuran Variabel Tergantung Cara Pengukuran Hasil 1. Graves et.al.,2007 prospective cohort, 4.488 pasien 37 HAP 27 pasien termasuk inklusi masa rawat inap <40 hari
Any adverse event during hospital stay
Catatan medis Masa rawat inap Catatan medis 2,90 hari (2,43-3,48 hari )
Deep vein thrombosis 2,81 hari
(1,78-4,42 hari )
Gastrointestinal bleeding
1,36 hari (1,09-1,70 hari)
NSAID therapy 1,98 hari
(1,72-2,29 hari)
Anti-coagulant therapy
2,45 hari (2,08-2,89 hari)
History of stroke 2,24 hari
(1,82-2,75 hari) Malignancy 2,03 hari (1,72-2,39 hari) Coronary artery disease 1,49 hari (1,27-1,75 hari) Obesity 1,74 hari(1,50-2,02 hari) Diabetes 1,98 hari(1,68-2,34 hari) Dyspnea during hospital stay 2,06 hari (1,78-2,38 hari) Admitted with fracture/dislocation 2,66 hari (2,10-3,38 hari)
III. Bagi peneliti, dapat memberikan gambaran lebih jelas mengenai hubungan faktor prediktor mortalitas dan masa rawat inap pada pasien HAP, dan juga dapat menjadi dasar untuk penelitian lebih lanjut.
C. Tujuan Penelitian
I. Tujuan umum adalah untuk mengetahui hubungan antara faktor prediktor mortalitas dengan masa rawat inap pada pasien HAP di RSUP Dr. Sardjito Yogyakarta pada tahun 2012.
II. Tujuan khusus adalah sebagai berikut:
a. Mengevaluasi prevalensi HAP di RSUP Dr. Sardjito Yogyakarta tahun 2012.
b. Mengevaluasi masa rawat inap pada pasien HAP di RSUP Dr. Sardjito Yogyakarta tahun 2012. c. Menilai hubungan antara faktor prediktor
mortalitas dengan masa rawat inap pada pasien HAP di RSUP Dr. Sardjito Yogyakarta tahun 2012.
D. Manfaat Penelitian
I. Bagi pasien, dapat meningkatkan awareness terhadap faktor risiko HAP dan kemungkinan-kemungkinan yang akan terjadi, seperti masa perawatan di rumah sakit serta hubungannya dengan biaya perawatan. II. Bagi rumah sakit, dapat menjadi bahan evaluasi
mengenai masa rawat inap kasus HAP yang dalam hal ini akan berpengaruh pada tingkat perputaran tempat tidur (bed turn over) rumah sakit dan kapasitas perawatan.
komorbiditas terjadinya HAP yang bermakna, antara lain adalah penyakit pada sistem saraf pusat dan ginjal. Sedangkan menurut Kollef et.al. (2005), penyakit kardiovaskular dan immunocompromized juga menjadi faktor komorbiditas yang signifikan.
Infeksi nosokomial, dalam hal ini HAP, berpengaruh pada length of stay atau masa rawat inap pasien dan pada akhirnya berhubungan dengan biaya perawatan pasien. Penelitian Glance et.al. (2011) menyebutkan bahwa infeksi nosokomial, termasuk HAP, berpengaruh secara signifikan dengan masa rawat inap dan biaya yang dikeluarkan pasien untuk perawatan. Selain itu, tingginya prevalensi HAP dan dampak signifikan pada masa rawat inap dan terapi menjadikan HAP salah satu kunci dalam penentuan total biaya perawatan (Baker et.al, 2000).
B. Perumusan Masalah
Dari uraian mengenai latar belakang penelitian di atas, maka dapat dirumuskan pertanyaan penelitian sebagai berikut: Bagaimana hubungan faktor prediktor mortalitas dan masa rawat inap pada pasien Hospital-Acquired Pneumonia (HAP) di RSUP Dr. Sardjito Yogyakarta?
HAP merupakan infeksi nosokomial dengan jumlah tertinggi kedua di Amerika Serikat, dan berhubungan langsung dengan peningkatan angka mortalitas, morbiditas, serta kenaikan biaya perawatan. Insidensi cukup tinggi, antara lain antara 5 sampai dengan 15 kasus per 1.000 pasien, ditambah jumlah yang meningkat 6-20 kali pada pasien yang dirawat di layanan Intensive Care Unit (ICU) dan menggunakan ventilator. Beberapa studi juga menunjukkan bahwa HAP menyebabkan lama perawatan pasien di rumah sakit bertambah rata-rata 7-9 hari (ATS, 2005) Namun, Perhimpunan Dokter Paru Indonesia (2003) menyebutkan, angka kejadian infeksi HAP yang sebenarnya terjadi di Indonesia tidak diketahui, karena balum ada studi komprehensif secara nasional, dan hanya terdapat studi-studi yang dilakukan oleh beberapa rumah sakit pemerintah dan swasta.
Tingkat mortalitas infeksi HAP adalah sekitar 30-70%, namun pada pasien kritis, kebanyakan kematian disebabkan oleh penyakit dasar kronis daripada infeksi tersebut. Penyakit dasar tersebut merupakan faktor komorbiditas HAP, seperti chronic heart disease, cerebrovascular disease, neoplastic disease, serta keadaan umum yang lemah (Miyashita, 2012). Menurut Fortaleza et.al. (2009) terdapat beberapa faktor
lebih dari 48-72 jam setelah pemasangan ventilator (ATS, 2005). Kasus NVHAP terjadi pada instalasi rawat inap dan terjadi pada pasien yang tidak menggunakan ventilator, ataupun ditemukan positif bakteri pada pasien dengan ventilator selama kurang dari 48 jam setelah pemasangan (Connelly, 2009).
Patogen yang menyebabkan HAP berbeda dengan patogen yang menyebabkan infeksi CAP. Hal ini dipengaruhi oleh penggunaan antibotik berlebih dan tidak rasional, serta penggunaan terapi immunomodulator yang mulai berkembang (Lynch, 2001).
ATS (2005) menyebutkan bahwa onset infeksi HAP adalah variabel epidemiologis penting dan merupakan faktor risiko untuk patogen spesifik, serta berpengaruh pada prognosis pasien. Early-onset HAP merupakan infeksi yang terjadi pada 4 hari pertama perawatan, biasanya memiliki prognosis yang lebih baik dan kebanyakan disebabkan oleh bakteri yang sensitif terhadap antibiotik. Late-onset HAP adalah infeksi yang terjadi pada hari ke-5 perawatan dan seterusnya, kebanyakan disebabkan oleh bakteri multi-drug resistant (MDR) yang meningkatkan angka morbiditas dan mortalitas pasien.
BAB I PENDAHULUAN
A. Latar Belakang Penelitian
Pneumonia adalah penyakit infeksi yang menyerang parenkim paru-paru. Menurut Kollef et.al. (2005), selain community-acquired pneumonia (CAP) yang disebabkan oleh patogen umum seperti Streptococcus pneumoniae, Mycoplasma pneumoniae, Haemophillus influenza, dan lain lain, terdapat kategori Health-care associated pneumonia (HCAP) dan Hospital-acquired pneumonia (HAP). Health-care associated pneumonia (HCAP) adalah infeksi yang dimana pada pasien ditemukan kultur positif bakteri pernafasan selama 2 hari setelah perawatan di pelayanan kesehatan, hemodialisis jangka panjang, atau perawatan di rumah sakit 30 hari sebelumnya tanpa penggunaan ventilator. Sedangkan Hospital-acquired pneumonia (HAP) dapat dibagi lagi menjadi dua subtipe, yaitu Ventilator-associated pneumonia (VAP) dan Non-ventilator associated pneumonia (NVHAP). VAP adalah kasus infeksi pneumonia yang berhubungan langsung dengan intubasi endotrakeal yang dihubungkan dengan ventilator mekanik untuk membantu proses pernapasan pasien, dan ditemukan positif bakteri
xii
mortality, morbidity, and hospital costs. HAP is associated to patients’ length of stay (LOS) in hospital and could be one of the evaluations of infection control in hospital.
Objectives : The research was done to evaluate the prevalence of HAP, LOS, and the relationship between predicting factors of mortality and LOS in Dr. Sardjito General Hospital in 2012.
Methods : The research was a retrospective cohort study. The research subjects were the inpatients diagnosed with HAP in Dr. Sardjito General Hospital in 2012. The variables that were assessed could be divided into 3 groups, general factors, comorbidity, and clinical intervention. The variables then analyzed with univariate, bivariate, and multivariate analysis.
Results : The prevalence of HAP in Dr. Sardjito General Hospital were 0,32% among all the hospitalized patients and 1,85% of the high risk population. The mean of patients’ entire LOS were 19,24 • 14,54 days and the mean of patients’ LOS after diagnosed with HAP were 10,49 • 10,36 days. Bivariate analysis showed the relationship between predicting factors of mortality and entire LOS were the intrahospital transfer, onset, smoking history, cancer, anemia, and surgical procedure, meanwhile the relationship between predicting factors of mortality and LOS after diagnosed with HAP were smoking history, diabetes, cancer, anemia, and surgical procedure. Multivariate analysis showed no significant relationship between predicting factors of mortality and LOS.
Conclusion : There were the relationship between the predicting factors of mortality and LOS
Keywords : Hospital-Acquired Pneumonia (HAP), nosocomial infection, length of stay, predicting factors of mortality.
xi
kedua di Amerika Serikat dan berhubungan langsung dengan peningkatan mortalitas, morbiditas, serta kenaikan biaya perawatan. HAP berpengaruh pada masa rawat inap pasien dan dapat menjadi evaluasi program pengendalian infeksi pada rumah sakit.
TUJUAN PENELITIAN :Tujuan penelitian ini adalah untuk mengevaluasi prevalensi HAP dan masa rawat inap pada pasien HAP, menilai hubungan antara faktor prediktor mortalitas dengan masa rawat inap pada pasien HAP di RSUP Dr. Sardjito Yogyakarta tahun 2012.
METODE PENELITIAN : Penelitian ini dilakukan dengan rancangan kohort retrospektif. Subjek penelitian adalah pasien HAP di RSUP Dr. Sardjito Yogyakarta pada tahun 2012. Variabel yang diamati antara lain faktor demografis dan umum, komorbiditas, dan intervensi klinis. Data kemudian dianalisis univariat, bivariat, dan multivariat.
HASIL PENELITIAN : Prevalensi HAP di RSUP Dr. Sardjito adalah 1,85% dari populasi berisiko dan 0,32% dari total pasien rawat inap. Rerata masa rawat inap umum pasien HAP adalah 19,24 • 14,54 hari, sedangkan rerata masa rawat inap pasien setelah terdiagnosis HAP adalah 10,49 • 10,36 hari. Analisis bivariat menunjukkan asosiasi faktor prediktor mortalitas dengan masa rawat inap umum yaitu perpindahan lokasi rawat, onset, riwayat merokok, kanker, anemia, operasi, dan transfusi darah. Sedangkan pada masa rawat inap setelah terdiagnosis HAP ditemukan hubungan dengan faktor riwayat merokok, anemia, operasi, dan transfusi darah. Analisis multivariat menunjukkan hubungan yang tidak bermakna antara faktor prediktor mortalitas dengan masa rawat inap.
KESIMPULAN : Terdapat hubungan antara faktor prediktor mortalitas dengan masa rawat inap pada pasien HAP di RSUP Dr. Sardjito Yogyakarta.
KATA KUNCI : Hospital-acquired pneumonia (HAP), infeksi nosokomial, masa rawat inap, faktor prediktor mortalitas.
x
Gambar 1 ………. 20
Gambar 2 ………. 22
Gambar 3 ………. 31
ix Tabel 2 ………. 32 Tabel 3 ………. 33 Tabel 4 ………. 34 Tabel 5 ………. 35 Tabel 6 ………. 36 Tabel 7 ………. 39 Tabel 8 ………. 39
viii
B. Saran ………. 49 Daftar Pustaka ………. 51 Lampiran ………. 54
vii
Halaman Pengesahan ……… ii
Halaman Pernyataan ……… iii
Prakata ……… iv
Daftar Isi ……… vii
Daftar Tabel ……… ix
Daftar Gambar ……… x
Intisari ……… xi
Abstract ……… xii
BAB I Pendahuluan A. Latar Belakang Penelitian ……….. 1
B. Perumusan Masalah ………. 4
C. Tujuan Penelitian ………. 5
D. Manfaat Penelitian ………. 5
E. Keaslian Penelitian ………. 7
BAB II Tinjauan Pustaka A. Hospital-Acquired Pneumonia ………. 9
B. Klasifikasi HAP Berdasarkan Onset ………. 12
C. Faktor Prediktor Mortalitas ………. 13
D. Masa Rawat Inap ………. 15
E. Pengendalian Infeksi di Rumah Sakit ………. 16
F. Kerangka Teori ………. 18
G. Kerangka Konsep ………. 19
H. Hipotesis ………. 19
BAB III Metode Penelitian A. Jenis Penelitian ……… 20
B. Subjek Penelitian ………. 20
C. Waktu dan Tempat Pelaksanaan Penelitian ……. 21
D. Populasi dan Subjek Penelitian ………. 21
E. Instrumen Penelitian ………. 23
F. Variabel Penelitian ………. 23
G. Definisi Operasional dan Skala Pengukuran … 26 H. Analisis Hasil ………. 29
BAB IV Hasil dan Pembahasan A. Hasil Penelitian ………. 30
B. Pembahasan ………. 38
1. Ikhtisar Data ………. 38
2. Analisis Hubungan Faktor Prediktor Mortalitas dengan Rerata Masa Rawat Inap Umum ………. 40
3. Analisis Hubungan Faktor Prediktor Mortalitas dengan Rerata Masa Rawat Inap Setelah Terdiagnosis HAP ………. 44
vi
banyak pihak, walaupun penulis sadar masih banyak kekurangan dalam penelitian maupun penulisan skripsi ini. Oleh karena itu penulis mengharapkan masukan dan bimbingan dari berbagai pihak agar menjadi lebih baik lagi di masa depan.
Yogyakarta, 1 Maret 2013 Penulis,