PENCEGAHAN TRANSMISI INFEKSI HIV
DARI IBU KE ANAK
Litya Ayu Kanya Anindya, Eddy Kartadjukardi, Wresti Indriatmi, Farida Zubier
Departemen Ilmu Kesehatan Kulit dan Kelamin
FK Universitas Indonesia/RS dr. Cipto Mangunkusumo Jakarta
ABSTRAK
Pandemi human immunodeficiency virus (HIV) merupakan salah satu krisis kesehatan paling serius di dunia. Terdapat peningkatan jumlah anak yang terkena HIV. Penyakit serta kematian ibu dan anak yang disebabkan oleh HIV juga meningkat. Transmisi dari ibu ke anak (mother-to-child transmission = MTCT) adalah sumber infeksi HIV yang paling penting pada anak-anak. Virus tersebut dapat ditransmisikan selama kehamilan, saat persalinan, maupun menyusui. Untuk mencegah MTCT, terdapat beberapa strategi intervensi, yaitu: mencegah transmisi HI V teru tam a p ada pe rem pua n m uda da n ibu h amil; men ghinda ri keh amilan ya ng tid ak diinginkan pada perempuan HIV positif; mencegah transmisi HIV dari ibu kepada bayi; serta menyediakan terapi, perawatan, dan dukungan bagi perempuan yang terinfeksi HIV, bayi, dan keluarganya. Dua butir terakhir dapat dicapai melalui penggunaan obat antiretroviral, persalinan ya ng ama n, ser ta pemb erian mak ana n b ayi ya ng leb ih ama n. Penc ega han MTCT dap at mengurangi, namun sama sekali tidak menghilangkan risiko tersebut. Masih banyak hal yang belum diketahui dan masih diteliti dalam mencegah MTCT.(MDVI 2011; 38/4:181 - 187)
Kata kunci: HIV, transmisi, ibu ke anak, pencegahan
ABSTRACT
The human immunodeficiency virus (HIV) pandemic is one of the most serious health crises the world faces today. There are increasing numbers of children affected with HIV. Disease and death among women and children caused by HIV are also increased. Mother-to-child transmission (MTCT) is the most important source of HIV infection in children. The virus may be transmitted during pregnancy, labour and delivery, or by breastfeeding. There are several intervention strategy to prevent MTCT: prevention of HIV infection, especially in young women and in pregnant women; prevention of unintended pregnancies among HIV-infected women; prevention of HIV transmission from mothers to their infants; and provision of care, treatment, and support to HIV-infected women, their infants and families. The last two points could be achieved by using antiretroviral therapy, safe delivery, and safer infant feeding. The prevention of MTCT could reduce, but not eliminate the risk. Some factors that are not cleared out and still need to be studied in preventing MTCT. (MDVI 2011; 38/4:181 - 187)
Key word: HIV, transmission, mother-to-child, prevention
Korespondensi :
PENDAHULUAN
Infeksi human immunodeficiency virus (HIV)
merupakan salah satu masalah kesehatan yang paling serius di dunia. Sejak tahun 1981, acquired immunodefficiency syndrome (AIDS) telah menyebabkan kematian lebih dari 25 juta orang, dan diperkirakan 38,6 juta orang hidup dengan HIV, sekitar 2,3 juta di antaranya adalah anak-anak.1 Sebagian
besar anak yang menderita HIV terinfeksi melalui transmisi dari ibu ke anak (mother-to-child transmission = MTCT).1-4
Transmisi HIV dari ibu ke anak dapat terjadi selama masa kehamilan, persalinan, atau menyusui.1-7 Istilah lain yang
juga sering digunakan adalah transmisi perinatal.5 Tanpa
intervensi, sekitar 5-10% bayi yang lahir dari perempuan dengan HIV akan terinfeksi HIV selama kehamilan dan 10-20% terinfeksi selama proses persalinan.7 Tambahan lagi
5-20% akan terinfeksi melalui proses menyusui,1,2,4,7 sehingga
risiko meningkat menjadi 20-45%.1,4
Pada tahun 2007, sekitar 370.000 anak di bawah usia 15 tahun terinfeksi HIV, terutama melalui MTCT.2 Kira-kira 90%
infeksi melalui transmisi tersebut terjadi di Afrika.2,4 Pada
negara berpendapatan tinggi, transmisi dari ibu ke anak telah dieliminasi.Hal tersebut karena voluntary testing and counselling yang efektif, akses yang mudah terhadap terapi antiretroviral (ARV), praktik persalinan yang aman, dan ketersediaan yang luas serta keamanan makanan pengganti ASI. Bila intervensi semacam itu digunakan di seluruh dunia, maka nyawa ribuan anak dapat diselamatkan setiap tahun.2
Pada tahun 2000 diperkenalkan rekomendasi universal pemeriksaan HIV rutin terhadap perempuan hamil di Inggris sebagai bagian pemeriksaan prenatal. Sejak itu, telah terjadi peningkatan ibu hamil dengan HIV positif. Hal tersebut membawa perbaikan pada proporsi perempuan yang terdiagnosis selama periode antenatal.8 Dari kira-kira 68 anak
yang didiagnosis AIDS di Amerika sepanjang tahun 2005, diperkirakan 67 telah terinfeksi melalui transmisi HIV perinatal.5
Sejak awal epidemi, diagnosis AIDS telah ditegakkan pada sekitar 8.450 anak yang terinfeksi saat perinatal. Dari jumlah tersebut, sekitar 4.800 (57%) telah meninggal. Transmisi HIV perinatal adalah rute infeksi HIV paling sering pada anak dan sekarang merupakan sumber pada hampir seluruh kasus AIDS pada anak di Amerika Serikat. Pada tahun 2005, di 33 negara bagian, diagnosis HIV/AIDS ditegakkan pada kira-kira 142 anak berusia kurang dari 13 tahun yang telah terinfeksi HIV perinatal.5
Penelitian pada tahun 1994 menunjukkan bahwa zidovudin (ZDV) yang diberikan pada ibu hamil dan bayinya mengurangi risiko MTCT.5,9 Sejak saat itu, uji HIV terhadap
ibu hamil dan terapi terhadap yang mengalami infeksi telah menyebabkan penurunan drastis jumlah anak yang terinfeksi HIV melalui MTCT. Selama tahun 2005, epidemi AIDS yang dihubungkan dengan transmisi perinatal telah
berkurang secara dramatis.5 Penurunan tersebut terjadi
karena peningkatan identifikasi perempuan yang terinfeksi HIV dan intervensi pada waktu yang tepat untuk mencegah transmisi perinatal.5,10
Berdasarkan data yang diperoleh dari statistik UPT HIV RS. dr. Cipto Mangunkusumo, selama tahun 2006-2008 terdapat 127 perempuan hamil yang terinfeksi HIV.11 Pada
penelitian yang dilakukan di Departemen Ilmu Kesehatan Anak FKUI-RSCM selama tahun 2002-2007, didapatkan 342 kasus anak yang lahir dari ibu dengan HIV positif. Dari jumlah tersebut, 201 di antaranya positif terinfeksi HIV, 46 kasus HIV negatif, dan 92 kasus tidak diketahui status infeksinya.12
Patogenesis transmisi HIV vertikal
HIV dapat ditransmisikan dari ibu yang terinfeksi HIV kepada bayinya pada berbagai tahap kehamilan,6 yaitu
selama kehamilan (in utero), selama proses persalinan
(intrapartum), atau melalui pr oses men yusui
(postpartum).1-3,5-7 Mayoritas MTCT (lebih dari 75%) terjadi
pada saat atau setelah persalinan.1,2,6,7,13 Ibu dengan viral
load plasma yang tinggi selama kehamilan lebih berisiko untuk mentransmisi virus kepada bayinya selama periode
in utero atau intrapartum,6,13 terutama bila serokonversi
terjadi saat hamil. Risiko semakin meningkat dengan periode menyusui yang diperpanjang.6
Mekanisme transmisi in utero belum jelas, namun diduga melalui plasenta. Faktor yang mempengaruhi antara lain adalah kadar HIV (viral load) ibu,14,15 jumlah CD4 ibu,
dan malnutrisi.14,16 Diagnosis infeksi intrapartum ditegakkan
bila pemeriksaan virologis negatif dalam 48 jam pertama setelah kelahiran, dan tes 1 minggu berikutnya menjadi positif dan bayi tidak menyusui. Selama persalinan, bayi dapat tertular darah atau cairan servikovagina yang mengandung HIV melalui pajanan trakeobronkial atau tertelan pada saat melalui jalan lahir.14
Mayoritas transmisi HIV melalui ASI terjadi pada enam bulan pertama menyusui. Usia ibu yang masih muda, serokonversi dalam masa menyusui,6 terdapatnya mastitis
dan/atau kerusakan payudara,6,14 lesi di mukosa mulut bayi,
prematuritas, dan respons imun bayi14 dihubungkan dengan
peningkatan risiko transmisi. Usia ibu yang masih muda kemungkinan berhubungan dengan kurangnya pengalaman dalam menyusui, yang dapat menyebabkan kerusakan payudara. Jaringan payudara yang rusak menyebabkan virus dapat berpindah dengan lebih mudah dari ibu ke ASI, lalu ke bayi. Pada bayi terinfeksi HIV yang diberi ASI, 35-45% infeksi terjadi karena proses menyusui. 6 Pada bayi
yang tidak diberi ASI, mayoritas infeksi (75%) terjadi selama persalinan. 6,14 Pada perempuan yang baru terinfeksi pada
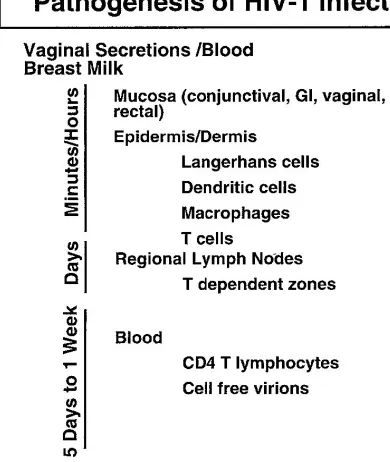
Walaupun waktu transmisi ibu ke anak berbeda-beda, namun mekanisme terjadinya infeksi sama. Virus pada sekret vagina, darah ibu, dan ASI memasuki jaringan mukosa bayi, baik selama maupun sesudah persalinan. Dalam hitungan jam, virus difagosit oleh sel Langerhans dan sel imun yang penting seperti sel dendritik, makrofag, dan limfosit (sel T CD4)+. Dalam beberapa hari setelah pajanan, sel-sel tersebut
mentransportasikan virus ke kelenjar limfe, dan pada kelenjar tersebut virus mengalami replikasi. Dalam 5-7 hari HIV muncul di darah dalam sel T CD4+ yang terinfeksi dan
sebagai virion bebas6 (gambar 1).
Gambar 1. Patogenesis infeksi HIV6
Sebagian besar bayi dengan infeksi HIV (90%) lahir di negara berkembang. 6 Di negara maju, ibu yang terinfeksi
HIV disarankan untuk tidak menyusui bayinya, melainkan memberikan makanan formula.3,6,7 Namun demikian, cara
tersebut tidak praktis bila diterapkan di beberapa negara berkembang karena alasan ekonomi, higiene, dan sosial. 3,6
Pencegahan transmisi dari ibu ke anak
Pada Mei 2002, pada United Nations General Assembly Special Session (UNGASS) for Children, PBB berencana mengurangi kematian bayi dan balita sampai sepertiga pada dekade 2001-2010, dan sampai duapertiga pada tahun 2015.3 Pemerintah juga mendeklarasikan akan mengambil
tindakan untuk mengurangi proporsi populasi bayi yang terinfeksi HIV sebanyak 20% pada tahun 2005, dan 50% pada tahun 2010.3,7 Untuk mencapai tujuan tersebut, strategi
PBB dalam mencegah MTCT mencakup:
1. Mencegah infeksi HIV secara umum, terutama pada perempuan muda dan ibu hamil.
2. Menghindari kehamilan yang tidak diinginkan pada perempuan HIV positif.
3. Mencegah transmisi HIV dari ibu dengan HIV positif kepada bayinya selama kehamilan, persalinan, dan menyusui.1-4,7
4. Menyediakan terapi, perawatan, dan dukungan bagi perempuan yang terinfeksi HIV, bayi, dan keluarganya.1,3,4,7
Strategi nomor 3 dan 4 dapat dicapai melalui penggunaan obat ARV, praktek pemberian makan bayi yang lebih aman,2,3 dan intervensi lain.2
Mencegah infeksi primer
Pencegahan infeksi primer adalah komponen kunci usaha global untuk mencegah infeksi HIV pada bayi. Pencegahan infeksi HIV pada perempuan merupakan pendekatan yang efisien untuk mencegah transmisi sekunder pada bayi.17 Ibu hamil dan menyusui biasanya
bukan merupakan kelompok target yang penting untuk mencegah infeksi HIV.17 Namun karena viral load dan
infektivitas lebih tinggi pada tahap awal infeksi, maka infeksi primer pada saat kehamilan dan menyusui merupakan ancaman meningkatnya transmisi dari ibu ke anak.6,17
Keterlibatan laki-laki harus ditingkatkan dalam pencegahan transmisi dari ibu ke anak.7,17 Pengetahuan mengenai
transmisi tersebut dapat merupakan motivator bagi perempuan dan laki-laki. Laki-laki lebih mau menggunakan kondom pada saat mitra mereka hamil dan menyusui untuk kepentingan anaknya.17
Menghindari kehamilan yang tidak diinginkan
Pencegahan kehamilan yang tidak diinginkan pada perempuan yang terinfeksi HIV dapat secara signifikan mencegah HIV pada bayi.17 Dibutuhkan layanan keluarga
berencana agar perempuan bisa mendapat dukungan dalam mencegah kehamilan yang tidak diinginkan.7,17
Salah satu hal yang merupakan faktor risiko utama adalah kurangnya kewaspadaan terhadap status HIV pada ibu hamil.5,8 Sekitar 25% dari seluruh orang yang terkena HIV
tidak mengetahui status HIV mereka,5,18 demikian pula banyak
per empuan yang ter in feksi HIV n amun tidak mengetahuinya.5,8 Karena alasan tersebut, Centers for Disease
Control and Prevention (CDC) merekomendasikan pemeriksaan opt-out HIV rutin pada semua ibu hamil.5 Pada
pemeriksaan HIV opt-out, perempuan diberitahu bahwa pemeriksaan HIV termasuk dalam kelompok standar pemeriksaan prenatal, namun mereka boleh menolak pemeriksaan HIV tersebut.5,10 Bila semua ibu hamil diperiksa
pada awal kehamilan, perempuan yang terinfeksi dapat diberikan terapi untuk meningkatkan kesehatan mereka dan mengurangi risiko transmisi kepada anak.5,13 Di Amerika
Penelitian CDC terbaru menunjukkan proporsi yang relatif tinggi perempuan usia subur yang tidak mengetahui telah tersedia terapi untuk mengurangi risiko transmisi
perinatal. Pada penelitian mengenai pemeriksaan HIV di
Amerika Serikat tahun 2002, 31% dari 748 ibu hamil melaporkan bahwa mereka tidak diperiksa saat pemeriksaan prenatal.5 Karena pemeriksaan prenatal, sebagian besar
perempuan yang terinfeksi HIV mengetahui bahwa mereka terinfeksi sebelum melahirkan.5,8
Tingkat pemeriksaan HIV beragam, tergantung pendekatan pemeriksaan yang dilakukan. Sebagai contoh, tingkat pemeriksaan dengan pendekatan opt-in beragam dari 25% sampai 69%. Pendekatan opt-out menghasilkan tingkat pemeriksaan yang lebih tinggi. Pada pemeriksaan opt-in,
pasien diberikan konseling pretes dan harus memberikan persetujuan terhadap pemeriksaan HIV.5 Untuk semakin
mengurangi jumlah anak yang terinfeksi HIV perinatal, direkomendasikan penapisan opt-out rutin untuk HIV bagi seluruh ibu hamil, dengan pengulangan penapisan HIV pada trimester ketiga untuk perempuan yang memenuhi 1 atau lebih dari 4 kriteria berikut:5,19
a. Perempuan yang menerima pelayanan kesehatan pada daerah dengan insidens HIV atau AIDS yang meningkat pada perempuan usia 15 sampai 45 tahun.
b. Perempuan yang menerima pelayanan kesehatan pada fasilitas yang pada penapisan prenatal diidentifikasi paling tidak satu ibu hamil terinfeksi HIV untuk tiap 1000 perempuan yang diperiksa
c. Perempuan yang diketahui berisiko tinggi tertular HIV (misalnya pengguna obat suntik dan pasangan seksnya, perempuan penjaja seks, perempuan yang pasangan seksnya terinfeksi HIV, dan perempuan yang memiliki pasangan seks baru atau lebih dari satu pasangan selama kehamilan)
d. Perempuan yang memiliki tanda dan gejala sesuai infeksi HIV akut. Bila terdapat kemungkinan sindrom retroviral akut, RNA plasma harus diperiksa sebagai tambahan pemeriksaan antibodi HIV untuk mendiagnosis infeksi HIV akut
Perempuan dengan status HIV yang tidak diketahui pada saat melahirkan harus ditawarkan penapisan opt-out
dengan rapid test HIV.5 Peningkatan deteksi HIV pada ibu
hamil menyebabkan berkurangnya proporsi anak yang terpajan infeksi secara vertikal. Di Inggris, terdapat penurunan jumlah bayi yang terinfeksi dari ibunya seiring dengan meningkatnya jumlah ibu yang terdiagnosis HIV pada saat kehamilan.8
Mencegah transmisi HIV dari ibu dengan HIV positif kepada bayi
Medikamentosa (Obat anti retroviral) Terapi untuk ibu
Sekitar 100-200 bayi di Amerika Serikat terinfeksi HIV tiap tahunnya. Banyak infeksi tersebut berasal dari
perempuan yang tidak mendapat perawatan preventif.5
Banyak perempuan usia subur yang tidak mengetahui bahwa tersedia terapi untuk mengurangi risiko MTCT.20 Bila
seseorang telah diidentifikasi terinfeksi HIV, maka stadium klinis dan (bila memungkinkan) jumlah sel CD4+ pasien
tersebut harus dinilai untuk menentukan apakah ia memiliki indikasi pemberian terapi ARV. Di daerah dengan sumber daya yang terbatas, maka kriteria untuk memulai pemberian ARV didasarkan pada stadium klinis sesuai pedoman WHO. Namun bila memungkinkan, kriteria tersebut ditambah dengan penilaian jumlah sel CD4+ (tabel 1).1
Perlu diingat bahwa dalam kehamilan terjadi perubahan hemodinamik. Jumlah sel CD4+ menjadi lebih rendah,
sebagian disebabkan oleh hemodilusi karena kehamilan.1
Perempuan yang telah mencapai stadium lanjut infeksi HIV membutuhkan kombinasi obat ARV untuk kesehatan mereka sendiri.2,4 Terapi tersebut, yang harus dikonsumsi tiap hari
seumur hidup, juga sangat efektif untuk mencegah transmisi dari ibu ke anak.2 Perempuan yang membutuhkan terapi
biasanya disarankan untuk menjalani terapi,2,4 dimulai
sesegera mungkin atausetelah trimester pertama. Bayi yang baru lahir biasanya diberi terapi untuk beberapa hari atau selama minggu pertama kehidupan untuk mengurangi risiko lebih lanjut. Perempuan hamil yang belum membutuhkan ter api un tuk in feksi HIV yan g dider itan ya dapat mengonsumsi obat dalam waktu singkat untuk melindungi bayinya yang belum lahir.2
Hasil penelitian tahun 2009 di Afrika menunjukkan bahwa risiko penularan HIV pada bayi yang diberi ASI dapat sangat dikurangi, bila para ibu dengan CD4 200-500 sel/ mm3 diberi rejimen ARV terus menerus, sejak trimester
terakhir kehamilan hingga paling lama 6 bulan menyusui.21
Para perempuan yang berada pada tahap lanjut penyakit (jumlah CD4+ kurang dari 200 sel/mm3) membutuhkan ARV
untuk kesehatan mereka sendiri. Perawatan ini akan sangat mengurangi risiko menularkan infeksi kepada bayi mereka.4,21
Anak-anak yang terlahir dari ibu dengan tahap awal HIV (jumlah CD4+ lebih dari 500 sel/mm3) memiliki risiko terinfeksi
yang rendah dan dapat dikontrol dengan pemberian profilaksis jangka pendek, seperti rekomendasi WHO.21
Nevirapin dosis tunggal
Rejimen terapi paling sederhana untuk mencegah transmisi dari ibu ke anak telah diuji pada percobaan di Uganda antara tahun 1997 sampai 1999. Penelitian tersebut menunjukkan bahwa nevirapin (NVP) dosis tunggal yang diberikan pada ibu saat awal persalinan dan pada bayi setelah lahir, secara kasar mengurangi insidens transmisi HIV sampai setengahnya. Karena hanya diberikan masing-masing satu kali pada ibu dan bayinya, NVP dosis tunggal relatif murah dan pemberiannya mudah. Sejak tahun 2000, beribu-ribu bayi dari negara miskin telah merasakan keuntungan dari intervensi sederhana tersebut.2
Tabel 1. Pedoman terapi ARV berdasarkan stadium klinis WHO1
Stadium klinis WHO Uji CD4 tidak tersedia Uji CD4 tersedia
1 Tidak diterapi(rekomendasi level A-III) Terapi bila hitung sel CD4+ <200 sel/mm3(rekomendasi level A-III)
2 Tidak diterapi(rekomendasi level B-III)
3 Terapi(rekomendasi level A-III) Terapi bila hitung sel CD4+ <350 sel/mm3(rekomendasi level A-III)
4 Terapi(rekomendasi level A-III) Terapi tanpa menghiraukan hitung sel CD4+(rekomendasi level A-III)
tunggal adalah resistensi obat.1,2,4 Sekitar sepertiga
perempuan yang men gonsumsi NVP dosis tun ggal berkembang menjadi HIV resisten obat, sehingga terapi NVP dan efavirenz menjadi tidak efektif. Penelitian menunjukkan bahwa resistensi obat karena NVP dosis tunggal cenderung menurun seiring waktu.Bila seorang ibu menunggu paling tidak 6 bulan untuk memulai terapi, maka kemungkinannya untuk gagal lebih kecil. Di antara bayi yang terinfeksi HIV
dan mendapat NVP dosis tunggal, sekitar setengahnya mengalami resistensi obat pada usia 6-8 minggu. Bayi lainnya mungkin terinfeksi HIV yang mengalami resistensi obat melalui ASI.2
Pada saat ini disepakati bahwa NVP dosis tunggal hanya digunakan bila tidak ada rejimen alternatif yang tersedia, karena terdapat kekhawatiran resistensi obat dan efektivitas yang rendah. Bila memungkinkan, pasien harus diberikan terapi kombinasi untuk mencegah HIV resisten obat.2
NVP masih merupakan satu-satunya obat dosis tunggal yang tersedia untuk mencegah transmisi ibu ke anak.2,4 Terapi jangka pendek lainnya mengharuskan pasien
untuk mengkonsumsi obat selama, setelah kehamilan, dan selama persalinan, yang berarti jauh lebih mahal dan lebih sulit diterapkan pada daerah miskin.2 NVP masih merupakan
pilihan paling praktis pada daerah dengan sumber daya kesehatan yang terbatas.2,4
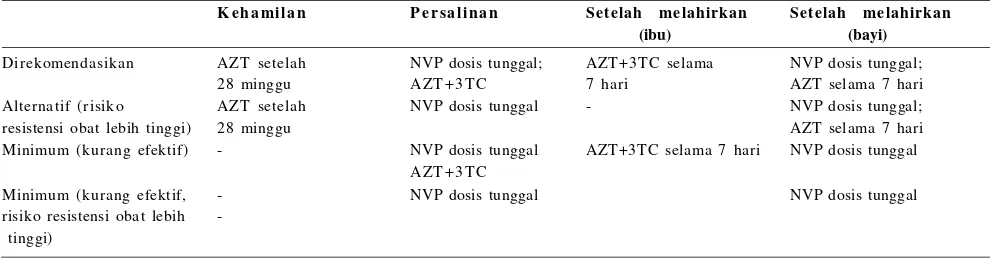
Kombinasi azidotimidin dengan nevirapin dosis tunggal Menurut panduan WHO, rejimen terapi yang saat ini direkomendasikan untuk daerah dengan sumber daya terbatas adalah kombinasi azidotimidin (AZT) dengan NVP dosis tunggal (tabel 2).2,7 Pendekatan seperti ini lebih sukar
dibandingkan dengan NVP dosis tunggal, namun lebih
efektif dan kemungkinan terjadinya resistensi obat lebih kecil.2
Bagi perempuan yang belum memiliki indikasi untuk menerima ARV, maka rejimen berikut sesuai dengan rekomendasi WHO.1 Pasien harus mengonsumsi AZT
setelah kehamilan 28 minggu ( atau secepatnya bila melewati waktu tersebut). Selama persalinan, pasien mengonsumsi AZT dan lamivudine (3TC), dan NVP dosis tunggal. Ibu melanjutkan AZT dan 3TC selama tujuh hari setelah melahirkan, untuk mengurangi risiko resistensi obat. Di beberapa daerah, mungkin terdapat alternatif pilihan terapi. Bila seorang perempuan menerima AZT paling tidak 4 minggu selama kehamilan , maka NVP dapat dihilangkan dari rejimen. Pasien juga tidak harus diberi 3TC saat persalinan maupun setelah melahirkan. Namun bayinya harus diberi NVP, dan AZT selama 4 minggu.2
Kombinasi tiga obat (tripel)
Terapi pencegahan transmisi HIV dari ibu ke anak yang paling efektif adalah kombinasi tiga ARV pada akhir kehamilan dan saat persalinan. Terapi tersebut sama dengan terapi yang digunakan pasien HIV untuk kesehatan mereka sendiri, namun pilihan obatnya agak berbeda. Rejimen yang dianjurkan berupa AZT + 3TC + NVP,1 dan biasanya untuk
perempuan di negara maju.2
Terapi ARV pada perempuan hamil tidak hanya ditujukan untuk kesehatan ibu, namun juga mengurangi risiko MTCT secara dramatis, terutama pada perempuan yang berada pada tahap lanjut. Keputusan untuk memulai terapi ARV didasarkan pada kebutuhan dan indikasi akan obat tersebut. Pertimbangan lain adalah janin, usia gestasi, dan kemungkinan efek samping terutama yang berhubungan
Tabel 2. Panduan WHO untuk rejimen obat pencegahan MTCT di daerah dengan sumber daya terbatas2
K e h a m il a n P e r s a li na n Se telah me lahirkan Se telah me lahirkan (ibu) (bayi)
Direkomendasikan AZT setelah NVP dosis tunggal; AZT+3TC selama NVP dosis tunggal;
28 minggu AZT + 3T C 7 hari AZT selama 7 hari
Alternatif (risiko AZT setelah NVP dosis tunggal - NVP dosis tunggal;
resistensi obat lebih tinggi) 28 minggu AZT selama 7 hari
Minimum (kurang efektif) - NVP dosis tunggal AZT+3TC selama 7 hari NVP dosis tunggal AZT + 3T C
Minimum (kurang efektif, - NVP dosis tunggal NVP dosis tunggal risiko resistensi obat lebih
tinggi)
den gan keh amilan . Ter api bagi perempuan yan g membutuhkan harus dimulai segera, walaupun saat trimester pertama.1
Terapi untuk bayi
Rejimen yang direkomendasikan adalah AZT selama 1 minggu. Bila ibu mendapatkan terapi ARV prenatal selama kurang dari 4 minggu, maka AZT untuk bayi diberikan selama 4 minggu.1 Pada ibu yang belum memiliki indikasiuntuk
menerima ARV, maka setelah menerima rejimen sesuai rekomendasi WHO, bayinya harus diberi NVP dosis tunggal segera setelah lahir, diikuti oleh AZT tujuh hari.1,2 Di
Indonesia, obat pencegahan yang paling mampu laksana adalah NVP dosis tunggal 200 mg bagi ibu saat melahirkan, disertai NVP untuk bayi 2 mg/kgBB dosis tunggal. Selain karena harga obat generiknya yang cukup murah, seringkali pasien baru datang pada saat hendak melahirkan.14
Non medikamentosa
Praktek persalinan yang aman
Persalinan dengan bedah caesar telah terbukti men gur an gi r isiko tr an smisi saat per salin an .9,17
Bagaimanapun juga, hal ini mungkin bukan merupakan intervensi yang tepat untuk daerah yang kekurangan sumber daya,1,17 biaya, dan memiliki risiko komplikasi tinggi.17
Prosedur obstetrik invasif misalnya ruptur membran artifisial, monitoring skalp bayi, dan episiotomi dapat meningkatkan risiko transmisi, sehingga pelaksanaannya harus dibatasi.9,17
Beberapa penelitian membandingkan risiko transmisi pada partus pervaginam, pembedahan caesar emergensi, dan pembedahan caesar elektif. Ternyata pembedahan elektif lebih efektif dalam menurunkan risiko transmisi, dan lebih bermakna jika disertai dengan pemberian ARV.14
Pemberian makanan pada bayi
Di banyak negara berkembang, para ibu dengan HIV menghadapi pilihan yang sulit: menyusui anak mereka dengan risiko menularkan virus kepada bayinya melalui ASI, atau memberi susu formula dengan risiko bayi kekurangan imunitas alami yan g didapat melalui ASI.21 Tidak
diberikannya ASI menyebabkan anak lebih berisiko mengalami malnutrisi1,3 dan penyakit infeksi yang
mengancam nyawa selain HIV, terutama pada tahun pertama kehidupan.3 ASI eksklusif memberi perlindungan yang lebih
tinggi dibandingkan dengan ASI yang tidak eksklusif.3,7
Semua ibu dengan HIV positif harus mendapatkan konseling yang mencakup informasi tentang keuntungan dan kerugian pemberian berbagai pilihan makanan bayi dan panduan untuk memilih alternatif yang paling sesuai dengan kondisinya.17 Menurut rekomendasi WHO tahun 2001, bayi
harus diberi ASI eksklusif selama 6 bulan pertama agar dapat mencapai tumbuh kembang serta kesehatan optimal.3,7,21
Sesudahnya, bayi harus mendapatkan makanan yang memiliki nutrisi adekuat serta aman disertai ASI selama 24 bulan atau
lebih.3 Namun, dengan kebutuhan untuk mengurangi risiko
transmisi HIV kepada bayi serta tetap memperkecil risiko lain untuk morbiditas dan mortalitas, panduan tersebut juga menyatakan bahwa bila tersedia pengganti makanan yang
acceptable, feasible, affordable, sustainable, and safe, maka direkomendasikan untuk menghindari ASI dari ibu yang terinfeksi HIV.3,7,17,21 Bila tidak tersedia, maka ASI eksklusif
hanya diberikan selama 1 bulan pertama kehidupan, lalu dihentikan sesegera mungkin,3 dengan mempertimbangkan
situasi individual dan makanan pengganti. Penghentian tersebut bertujuan meminimalisasi risiko transmisi HIV.17 Ibu
dengan HIV negatif atau yang tidak mengetahui status HIV-nya tidak perlu menggunakan pengganti ASI.3
Risiko yang dikaitkan dengan tidak diberikannya ASI beragam, ter gantung pada lingkun gan, con tohn ya ketersediaan makanan pengganti yang sesuai dan air yang aman. Hal tersebut juga bergantun g pada keadaan individual ibu dan keluarga, termasuk pendidikan dan status ekonomi.3 Di negara maju, para ibu dengan HIV menghindari
pemberian ASI dan memilih untuk menyusui dengan susu formula. Namun di negara-negara miskin, penyediaan susu formula menjadi masalah. Air bersih untuk mencampur formula seringkali tak tersedia. Banyak keluarga tak mampu membeli susu formula. Mereka juga sulit menyediakan kayu atau arang untuk merebus air yang diperlukan.21 Ibu yang
tidak menyusui atau berhenti menyusui dini memiliki kemungkinan untuk lebih cepat hamil kembali, dan hal tersebut akan mempengaruhi kesehatannya dan bayinya.3
Tantangan terbesar adalah meningkatkan makanan bagi bayi dan anak-anak. Hal tersebut sulit dicapai di daerah yang miskin. Kekurangan makanan, malnutrisi, dan tingkat kejadian penyakit tinggi. Pemberian makanan optimal bagi bayi adalah merupakan masalah kompleks. Bukti evidence based untuk membuat kebijakan masih terus berkembang.3
PENUTUP
Program pencegahan MTCT dapat meningkatkan durasi dan kualitas hidup perempuan serta anak.7 Pemberian
ARV, penatalaksanaan obstetrik yang tepat, dan pemilihan susu yang sesuai dapat mengurangi risiko MTCT, namun tidak dapat sama sekali menghilangkan risiko tersebut.14
Pencegahan dan perawatan terhadap HIV termasuk PMTCT seharusnya terintegrasi ke dalam perawatan kesehatan maternal, bayi, dan anak.7 HIV dan pemberian makan pada
bayi merupakan masalah yang kompleks, dan masih terdapat hal-hal yang belum diketahui, misalnya keamanan ARV profilaksis pada bayi selama masa menyusui dan ARV pada ibu menyusui, serta efektivitasnya dalam mengurangi transmisi.3 Penelitian mengenai toksisitas, teratogenesis, dan
efek samping jangka lama ARV pada ibu hamil masih sedikit14
DAFTAR PUSTAKA
1. An tiretroviral drugs for treating pregn ant women and preventing HIV infection in infant: towards universal access. WHO, Jenewa, 2006.
2. Kanabus A, Noble R. Preventing mother-to-child transmission of HIV (PMTCT). [Disitasi 27 Juli 2009]. Tersedia di www.avert.org/motherchild.htm.
3. HIV and infant feeding: framework for priority action. WHO, Jenewa, 2003.
4. An tiretroviral drugs for treating pregn ant women and preventing HIV infection in infants. WHO, Jenewa, 2004. 5. Mother-to-child (perinatal) HIV transmission and prevention.
CDC HIV/AIDS fact sheet. Oktober 2007.
6. Sullivan JL. Prevention of mother-to-child transmission of HIV what next? JAIDS 2003; 34: S67-72.
7. Guidance on global scale-up of the prevention of mother-to-child transmission of HIV. WHO, Jenewa, 2007.
8. Reducing mother to Child Transmission of HIV: update report of an intercollegiate working party. 2006. Royal College of Paediatrics and Child Health: London.
9. Bryant Borders AE, Eary RL, Olszewsky Y, et al. Ready or not intrapartum prevention of perinatal HIV transmission in Illinois. Maternal Child Health J. 2007;11 : 485-93. 10. Anderson JE, Sansom S. HIV testing among U.S. women
during prenatal care: findings from the 2002 national survey of family growth. Maternal Child Health J. 2006; 10: 413-7. 11. Statistik UPT HIV RS Cipto Mangunkusumo tahun
2006-2008.
12. Mayer F. Profil infeksi HIV anak di Rumah Sakit Cipto Mangunkusumo tahun 2002-2007 [tesis]. Jakarta: Universitas Indonesia; 2008.
13. Weber DJ, Dolan MS, Rutala WA. Infections and infectious exposures in pregnancy. Dalam: Pearlman MD, Tintinalli JE, Dyne PL, penyunting. Obstetric & gynecologic emergencies: diagnosis and management. New York: Mcgraw-Hill; 2004. h. 225-62.
14. Yunihastuti E, Wibowo N, Djauzi S, Djoerban Z. Infeksi HIV pada kehamilan. Jakarta: Balai Penerbit, 2003.
15. Peterson EE. Infections in obstetrics and gynecology. New York: Thieme; 2006. h. 2-21.
16. Nutrition counselling, care, and support for HIV-infected women. WHO, Jenewa, 2004.
17. Strategic approaches to the prevention of HIV infection in infants: report of a WHO meeting. Morges, Switzerland, 20-22 March 2002.
18. Marks G, C repaz N, Janssen RS. E stimating sexual transmission of HIV from persons aware and unaware that they are infected with the virus in the USA. AIDS. 2006; 20 : 1447-50.
19. CDC. Revised recommendations for HIV testing of adults, adolescents, and pregnant women in health-care settings. MMWR 2006; 55 : 1-17.
20. Anderson JE, Ebrahim S, Sansom S. Women’s knowledge about treatment to prevent mother-to-ch ild hu man immun odeficien cy viru s transmission . Obstetrics Gynecology. 2004;103: 165-8.
21. Preventing mother-to-child transmission of HIV during breastfeeding. 5th IAS conference on HIV pathogenesis,