PENATALAKSANAANGANGGUANSALURANPERNAPASAN DIRUMAHSAKITPANTIRINIYOGYAKARTA
PERIODEJANUARI-JULI2012
KAJIANDOSISDANKEMUNGKINANINTERAKSIOBAT
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Farmasi
Diajukan oleh:
Serevino Leonardo Ambuk
NIM : 078114001
Oleh:
Maria Fransiska Ambuk
NIM : 098114112
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
ii
PENATALAKSANAANGANGGUANSALURANPERNAPASAN DIRUMAHSAKITPANTIRINIYOGYAKARTA
PERIODEJANUARI-JULI2012
KAJIANDOSISDANKEMUNGKINANINTERAKSIOBAT
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Farmasi
Diajukan oleh:
Serevino Leonardo Ambuk
NIM : 078114001
Oleh:
Maria Fransiska Ambuk
NIM : 098114112
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
v
“
Aku yang membentuk nasibku sendiri,
Sehingga yang kuupayakan adalah
pembentuk kualitas hidupku”
(
Mario Teguh)
Kupersembahkan karya ini untuk:
Yesus, Orang Tua, Saudara,
viii
PRAKATA
Puji dan syukur penulis panjatkan kepada Tuhan atas penyertaan-Nya
sehingga penulis dapat menyelesaikan skripsi berjudul “Penatalaksanaan
Gangguan Saluran Pernapasan di Rumah Sakit Panti Rini Yogyakarta Periode Januari - Juli 2012, Kajian Dosis dan Kemungkinan Interaksi Obat”
yang disusun sebagai salah satu persyaratan untuk mencapai gelar Sarjana
Farmasi (S. Farm) pada Fakultas Farmasi Universitas Sanata Dharma.
Keberhasilan penulis dalam menyelesaikan skripsi ini tentunya tidak
terlepas dari segala dukungan berbagai pihak. Oleh karena itu penulis ingin
mengucapkan terima kasih kepada:
1. Bapak Ipang Djunarko M.Sc., Apt., selaku Dekan Fakultas Farmasi
Universitas Sanata Dharma Yogyakarta.
2. Direktur Rumah Sakit Panti Rini Yogyakarta, dr. Y. Wibowo Soerahjo, MMR,
yang telah memberikan ijin menggunakan Rumah Sakit Panti Rini sebagai
tempat untuk menjalankan penelitian.
3. Ibu Maria Wisnu Donowati, M.Si., Apt. selaku Dosen Pembimbing atas
kesempatan yang diberikan kepada penulis untuk bergabung dalam penelitian
ini dan bimbingan yang telah diberikan selama ini.
4. Ibu Aris Widayati, M. Si., Ph.D, Apt. dan dr. Fenty, M. Kes., Sp.PK selaku
dosen penguji atas kesediaannya menjadi dosen penguji serta bimbingan dan
saran yang diberikan.
5. Kepala Sub Seksi Farmasi (Y. Betty Husadani S. Farm., Apt.), Kepala Seksi
ix
Seksi Keperawatan (Sr. Lucia Utami, CB), Kepala Sub Seksi Rawat Inap
(Suster A. M. Siti Listiyani) beserta staf, serta Bagian Sekretariat dan
Personalia (Yoseph Ardianto) beserta staf, atas bantuan dan dukungan selama
penelitian
6. Segenap dosen yang telah memberikan ilmu selama penulis menempuh
pendidikan di Fakultas Farmasi Sanata Dharma, Yogyakarta.
7. Bapa Tomas Ambuk dan mama Bernadetha Dugis yang telah membesarkan,
mendidik penulis dengan penuh kasih sayang dan doa yang tulus serta
pengorbanan tanpa henti kepada penulis.
8. Kakak-kakakku tersayang Yosep Fandinas Ambuk dan Serevino Leonardo
Ambuk yang telah mengayomi penulis serta menjadi motivator dan inspirator
penulis dalam menyusun penelitian.
9. Bergita Jemimun “Kumbang” yang telah mendukung, memberi semangat,
dan doa ketika peneliti dalam keadaan sulit.
10.Regina Arningsari Ewo Pati, Maria Rosari Quincy Pang, dan Silvia Agustina
atas kerjasama, suka dan duka yang dilalui bersama.
11. Suster “Custer” Novita, Devi Ipin, Mache Febria, Endang Milkon, dan
Nangning umed, yang telah menjadi sahabat terbaik, tempat curahan hati, dan
supporter setia penulis.
12.Teman-teman FKK B 2009 dan Farmasi 2009 yang telah memberi semangat
dan dukungan selama penyusunan skripsi.
13.Semua pihak lain yang tidak bisa penulis sebutkan satu-persatu, atas
x
Penulis menyadari penelitian ini masih belum sempurna mengingat
keterbatasan pengetahuan dan kemampuan penulis. Oleh karena itu, penulis
sangat mengharapkan kritik dan saran yang membangun. Semoga tulisan ini dapat
berguna demi kemajuan ilmu pengetahuan.
Penulis
xi
DAFTAR ISI
HALAMAN SAMPUL ... i
HALAMAN JUDUL ... ii
HALAMAN PERSETUJUAN PEMBIMBING ... iii
HALAMAN PENGESAHAN ... iv
HALAMAN PERSEMBAHAN ... v
PERNYATAAN KEASLIAN KARYA ... vi
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS ... vii
PRAKATA ... viii
DAFTAR ISI ... xi
DAFTAR TABEL ... xv
DAFTAR GAMBAR ... xvii
DAFTAR LAMPIRAN ... xviii
INTISARI ... xx
ABSTRACT ... xxi
BAB I PENGANTAR ... 1
A. Latar Belakang ... 1
B. Perumusan Masalah ... 3
C. Keaslian Penelitian ... 4
D. Manfaat Penelitian ... 8
E. Tujuan Penelitian ... 8
xii
A. Anatomi dan Fisiologi Sistem Saluran Pernapasan ... 9
B. Gangguan Saluran Pernapasan ... 13
1. Asma ... 13
a. Definisi ... 13
b. Etiologi ... 13
c. Patofisiologi ... 13
d. Manifestasi Klinis ... 14
e. Penatalaksanaan ... 14
2. Penyakit Paru Obstruktif Kronik (PPOK) ... 16
a. Definisi ... 16
b. Etiologi ... 16
c. Patofisiologi ... 16
d. Manifestasi Klinis ... 17
e. Penatalaksanaan ... 17
3. Pneumonia ... 19
a. Definisi ... 19
b. Etiologi ... 20
c. Patofisiologi ... 20
d. Manifestasi Klinis ... 20
e. Manajemen Terapi ... 21
4. Tuberkulosis ... 22
a. Definisi ... 22
xiii
c. Patofisiologi ... 22
d. Manifestasi Klinis ... 23
e. Penatalaksanaan ... 23
C. Pharmaceutical Care ... 26
D. Drug Therapy Problems ... 26
E. Dosis ... 28
F. Interaksi Obat ... 29
G. Keterangan Empiris... 30
BAB III METODOLOGI PENELITIAN ... 31
A. Jenis dan Rancangan Penelitian ... 31
B. Variabel Penelitian ... 31
C. Definisi Operasional ... 31
D. Subyek Penelitian ... 32
E. Bahan Penelitian ... 33
F. Alat Penelitian ... 33
G. Tata Cara Penelitian ... 33
H. Tata Cara Analisis Data ... 35
I. Kesulitan Penelitian ... 35
BAB IV HASIL DAN PEMBAHASAN ... 37
A. Profil Penggunaan Obat pada Pasien Gangguan Saluran Pernapasan di Rumah Sakit panti Rini Yogyakarta ... 37
1. Golongan dan jumlah obat gangguan saluran pernapasan ... 37
xiv
B. Evaluasi Pengobatan pada Pasien Gangguan Saluran Pernapasan Periode
Januari - Juli 2012 ... 41
1. Dosis terlalu tinggi ... 41
2. Interaksi obat ... 43
BAB V KESIMPULAN DAN SARAN ... 46
A. Kesimpulan ... 46
B. Saran ... 46
DAFTAR PUSTAKA ... 48
LAMPIRAN ... 51
xv
DAFTAR TABEL
Tabel I. Dosis golongan beta-2 agonis secara oral dan inhalasi ... 15
Tabel II. Dosis kortikosteroid inhalasi ... 15
Tabel III. Dosis untuk paduan Obat Anti Tuberkulosis Kombinasi Dosis
Tetap untuk Kategori 1 ... 24
Tabel IV. Dosis untuk paduan Obat Anti Tuberkulosis Kombinasi Dosis
Tetap untuk Kategori 2 ... 24
Tabel V. Dosis Obat Anti Tuberkulosis Kombinasi Dosis Tetap untuk
sisipan ... 25
Tabel VI. Penyebab-penyebab Drug Related Problems ... 27
Tabel VII. Tingkat signifikasi interaksi obat ... 29
Tabel VIII. Pengelompokkan berdasarkan golongan obat kasus pasien
yang menggunakan obat gangguan saluran pernapasan di
Rumah Sakit Panti Rini Yogyakarta periode Januari - Juli
2012 ... .38
Tabel IX. Pengelompokkan berdasarkan golongan obat kasus pasien
yang menggunakan obat lain selain gangguan saluran
pernapasan di Rumah Sakit Panti Rini Yogyakarta periode
Januari - Juli 2012 ... 39
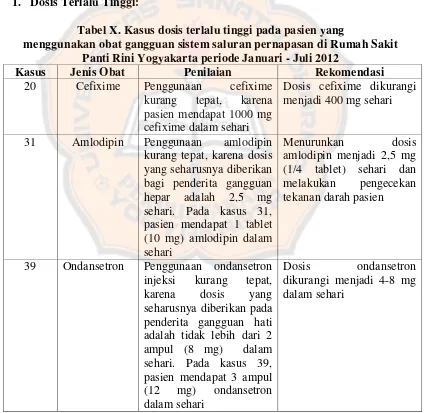
Tabel X. Kasus dosis terlalu tinggi pada Pasien yang menggunakan
obat gangguan saluran pernapasan di Rumah Sakit Panti Rini
xvi
Tabel XI. Kasus interaksi obat pada pasien yang menggunakan obat
gangguan saluran pernapasan di Rumah Sakit Panti Rini
xvii
DAFTAR GAMBAR
xviii
DAFTAR LAMPIRAN
Lampiran 1. Rekam Medis Kasus 1 ... 52
Lampiran 2. Rekam Medis Kasus 2 ... 54
Lampiran 3. Rekam Medis Kasus 3 ... 56
Lampiran 4. Rekam Medis Kasus 4 ... 58
Lampiran 5. Rekam Medis Kasus 5 ... 60
Lampiran 6. Rekam Medis Kasus 6 ... 62
Lampiran 7. Rekam Medis Kasus 7 ... 64
Lampiran 8. Rekam Medis Kasus 8 ... 66
Lampiran 9. Rekam Medis Kasus 9 ... 68
Lampiran 10. Rekam Medis Kasus 10 ... 70
Lampiran 11. Rekam Medis Kasus 11 ... 72
Lampiran 12. Rekam Medis Kasus 12 ... 74
Lampiran 13. Rekam Medis Kasus 13 ... 76
Lampiran 14. Rekam Medis Kasus 14 ... 78
Lampiran 15. Rekam Medis Kasus 15 ... 80
Lampiran 16. Rekam Medis Kasus 16 ... 84
Lampiran 17. Rekam Medis Kasus 17 ... 86
Lampiran 18. Rekam Medis Kasus 18a ... 88
Lampiran 19. Rekam Medis Kasus 18b ... 90
Lampiran 20. Rekam Medis Kasus 19 ... 92
Lampiran 21. Rekam Medis Kasus 20 ... 94
xix
Lampiran 23. Rekam Medis Kasus 22 ... 98
Lampiran 24. Rekam Medis Kasus 23 ... 100
Lampiran 25. Rekam Medis Kasus 24 ... 102
Lampiran 26. Rekam Medis Kasus 25 ... 104
Lampiran 27. Rekam Medis Kasus 26 ... 106
Lampiran 28. Rekam Medis Kasus 27 ... 108
Lampiran 29. Rekam Medis Kasus 28 ... 110
Lampiran 30. Rekam Medis Kasus 29 ... 111
Lampiran 31. Rekam Medis Kasus 30 ... 113
Lampiran 32. Rekam Medis Kasus 31 ... 114
Lampiran 33. Rekam Medis Kasus 32 ... 116
Lampiran 34. Rekam Medis Kasus 33 ... 117
Lampiran 35. Rekam Medis Kasus 34 ... 119
Lampiran 36. Rekam Medis Kasus 35a ... 121
Lampiran 37. Rekam Medis Kasus 35b ... 123
Lampiran 38. Rekam Medis Kasus 35c ... 125
Lampiran 39. Rekam Medis Kasus 36a ... 127
Lampiran 40. Rekam Medis Kasus 36b ... 129
Lampiran 41. Rekam Medis Kasus 37 ... 131
Lampiran 42. Rekam Medis Kasus 38 ... 134
Lampiran 43. Rekam Medis Kasus 39 ... 136
Lampiran 44. Komposisi Obat Dagang ... 139
xx
INTISARI
Bernapas merupakan aktivitas yang penting bagi manusia. Jika terjadi gangguan pada saluran pernapasan, akan timbul berbagai penyakit, mulai dari yang ringan sampai yang berat. Gangguan saluran pernapasan yang sering terjadi di masyarakat adalah asma, Penyakit Paru Obstruktif Kronik (PPOK), pneumonia, dan tuberkulosis (TB). Oleh karena itu, perlu dilakukan penatalaksanaan agar dapat meningkatkan dan mempertahankan kualitas hidup sehingga pasien dapat hidup normal tanpa hambatan dalam melakukan aktivitas sehari-hari serta terhindar dari risiko kematian.
Penelitian ini merupakan penelitian non eksperimental dengan rancangan deskriptif evaluatif yang bersifat retrospektif. Tujuan penelitian ini adalah untuk mengevaluasi pengobatan pada pasien gangguan saluran pernapasan mengenai dosis dan interaksi obat. Pengambilan data dilakukan di Rumah Sakit Panti Rini Yogyakarta periode Januari sampai Juli 2012. Data diperoleh dari lembar medik pasien selama dirawat di Rumah Sakit, kemudian dievaluasi berdasarkan referensi, yaitu Drug Information Handbook, Drug Interaction Fact, Stockley’s
Drug Interaction, dan MIMS Indonesia.
Hasil penelitian menunjukkan bahwa terdapat 39 kasus yang memenuhi kriteria inklusi. Antibiotika merupakan golongan obat yang paling banyak digunakan oleh pasien gangguan saluran pernapasan, yaitu 37 kasus. Ceftriaxone merupakan jenis antibiotika yang banyak dipakai. Ditemukan kejadian dosis terlalu tinggi sebanyak 3 kasus untuk obat cefixim, amlodipin, klopidogrel, dan ondansetron, serta kejadian interaksi obat sebanyak 17 kasus.
xxi
ABSTRACT
Respiratory disorders vary from mild to severe. Respiratory disorders that frequently occur in society are asthma, Chronic Obstructive Pulmonary Disease (COPD), pneumonia, and tuberculosis (TB). Therefore, management of respiratory disorders is needed to improve and maintain the quality of life of the patients in order to allow them to normal life without any obstacles in performing daily activities and avoid the risk of death.
This research was non experimental. The design of the research was explorative-descriptive research with retrospective. The purpose of this study was to evaluate the treatment of respiratory disorders in patients focusing on dosage and drug interactions. Data were collected at Panti Rini Hospital Yogyakarta in the period of January to July 2012. Data were taken from medical record of the hospitalized patients, and then were evaluated using the Drug Information
Handbook, Drug Interaction Fact, Stockley’s Drug Interaction, and MIMS
Indonesia.
The results show that there are 39 cases that met the inclusion criteria. Antibiotics are a class of drugs most widely used in patients with respiratory disorders. Ceftriaxone is the most antibiotic used in this study. There are 4 cases with the dose was too high and 17 cases whith drug interactions
1
BAB I PENGANTAR
A. Latar Belakang
Menurut Ikawati (2007) bernapas merupakan proses inspirasi dan
ekspirasi. Aktivitas ini penting bagi manusia karena tubuh memerlukan suplai
oksigen yang cukup untuk proses metabolisme. Jika terjadi gangguan pada saluran
pernapasan, pertukaran gas akan terganggu dan akan menimbulkan berbagai
penyakit, mulai dari yang ringan sampai yang berat. Gangguan saluran pernapasan
yang sering terjadi di masyarakat adalah asma, Penyakit Paru Obstruktif Kronik
(PPOK), pneumonia, dan tuberkulosis (TB).
Berdasarkan data hasil Riset Kesehatan Dasar (RISKESDAS) 2007,
tuberkulosis menempati urutan pertama penyakit menular penyebab kematian di
perkotaan maupun di pedesaan. Tuberkulosis paru klinis tersebar di seluruh
Indonesia dengan prevalensi 0,99%, dan di provinsi DI Yogyakarta adalah 1,58%.
Pada penyakit pneumonia, prevalensi di Indonesia adalah 2,13%, dan untuk
Provinsi DI Yogyakarta adalah 1,81%. Untuk penyakit asma di Indonesia
ditemukan prevalensi sebesar 3,5%, dan di provinsi DI Yogyakarta adalah 3,5%.
Sedangkan menurut Depkes RI (2004) PPOK menempati urutan pertama
penyumbang angka kesakitan (35%) pada tahun 2004.
Menurut Direktorat Bina Farmasi Komunitas dan Klinik (2005),
diperlukan suatu pelayanan kesehatan yang terpadu dalam penatalaksanaan
satu tenaga kesehatan sudah seharusnya berperan dari aspek pelayanan
kefarmasiannya dengan menerapkan Pharmaceutical Care. Konsep
pharmaceutical care merupakan pelayanan yang dibutuhkan dan diterima pasien
untuk menjamin keamanan dan penggunaan obat yang rasional, baik sebelum,
selama, maupun sesudah penggunaan obat. Dengan diterapkannya pharmaceutical
care, diharapkan kejadian DRPs (Drug Related Problems) dapat dihindari. Drug
Related Problems terdiri dari tujuh kategori, dua di antaranya adalah dosis terlalu
tinggi dan interaksi obat.
Kejadian interaksi obat cukup besar terjadi terutama pada pasien yang
mengkonsumsi banyak macam obat. Dari hasil penelitian yang dilakukan di salah
satu Rumah Sakit Pendidikan di Yogyakarta, ditemukan kejadian interaksi obat
terjadi pada 59% pasien rawat inap dan 69% pasien rawat jalan. Pada pasien rawat
inap ditemukan 125 kejadian interaksi (48 interaksi obat-obat dan 77 interaksi
obat-makanan), sedangkan pada rawat jalan ditemukan 128 interaksi obat terdiri
dari 47 kasus interaksi obat-obat dan 81 kasus interaksi obat-makanan
(Rahmawati, dkk, 2006). Kejadian interaksi seperti ini dapat meningkatkan
toksisitas atau menurunnya efek terapi sehingga pasien tidak cepat sembuh
sebagaimana seharusnya dan terkadang dapat menimbulkan gangguan serius yang
menimbulkan kematian.
Pasien yang menerima obat dalam jumlah lebih banyak dibandingkan
dosis terapinya dapat meningkatkan risiko efek toksik dan bisa membahayakan
pasien. Hal tersebut akan memperlama waktu rawat inap dan menghambat
paling sering terjadi pada resep dokter adalah over dose yaitu sebesar 66,6% dari
42 resep. Masalah utama DRP dosis terlalu tinggi ini dapat disebabkan karena
kelemahan tenaga kesehatan terutama farmasi klinis dalam memonitor
penggunaan obat pada pasien gangguan saluran pernapasan.
Rumah Sakit Panti Rini Yogyakarta merupakan rumah sakit swasta yang
yang dimiliki oleh Yayasan Panti Rapih. Rumah Sakit Panti Rini memiliki
pelayanan dasar, umum, gigi, dan pelayanan medik spesialistik, yaitu Spesialis
Penyakit Dalam, Bedah, Penyakit Anak, serta Kebidanan dan Kandungan.
Berdasarkan informasi dari pihak Rumah Sakit Panti Rini bagian Pelayanan
Medik dan Penunjang Medik, penyakit gangguan saluran pernapasan, seperti
asma dan Penyakit Paru Obstruktif Kronik (PPOK) masuk dalam 10 besar
penyakit yang sering terjadi pada tahun 2011. Oleh karena itu, peneliti melakukan
penelitian di Rumah Sakit Panti Rini mengenai penggunaan obat pada pasien
gangguan saluran pernapasan dengan kajian dosis terlalu tinggi dan kemungkinan
interaksi obat, sebagai salah satu usaha penulis untuk memonitor penggunaan obat
pada pasien gangguan saluran pernapasan. Penelitian ini hasilnya diharapkan
dapat diaplikasi pada pelaksanaan pharmaceutical care di rumah sakit sehingga
patient safety bisa terwujud.
B. Perumusan Masalah
Dari latar belakang di atas, permasalahan yang diteliti adalah:
2. Apakah ditemukan regimen dosis yang terlalu tinggi yang diberikan pada
pasien gangguan saluran pernapasan di Rumah Sakit periode Januari - Juli
2012?
3. Apakah terjadi kemungkinan interaksi antar obat-obat yang diberikan pada
pasien gangguan saluran pernapasan?
C. Keaslian penelitian
Berdasarkan penelusuran pustaka yang dilakukan, penelitian ini belum
pernah dilakukan. Akan tetapi terdapat beberapa penelitian yang terkait dengan
masalah penatalaksanaan pada pasien gangguan saluran pernapasan yang telah
dilakukan oleh beberapa peneliti lain dengan judul sebagai berikut:
1. Pola Penggunaan Obat Penyakit Paru Obstruktif Kronik pada Pasien Geriatri
Rawat Inap Rumah Sakit Panti Rapih Yogyakarta Periode Januari - Desember
2003, oleh: Arifah pada tahun 2004. Metode dan hasil Pengumpulan data
dalam penelitian ini dilakukan secara retrospektif dan dianalisis dengan
metode deskriptif. Hasil yang didapat adalah pemakaian golongan obat
bronkodilator (100%), kortikosteroid (71%), antibiotik (59%), mukolitik
(63%), ekspektoran (7%), antitusif (15%). Penggunaan obat PPOK pada
pasien geriatri rawat inap Rumah Sakit Panti Rapih periode Januari -
Desember 2003 sudah sesuai dengan standar pelayanan medis PPOK,
Pedoman Diagnosa dan Penatalaksanaan di Indonesia, dilihat dari pemilihan
obat dan kesesuaian dosis kortikosteroid (98%) dan antibiotik (90%),
bronkodilator diberikan secara kombinasi, sehingga diperlukan pengaturan
dosis, yaitu diturunkan di bawah dosis lazim.
2. Evaluasi Penggunaan Kombinasi Antibiotik pada Pasien Pneumonia Pediatrik
Rawat Inap di RSUD Sleman Yogyakarta Periode Tahun 2006, oleh:
Utmiyannah tahun 2007. Penelitian ini dilakukan secara deskriptif evaluatif
dengan metode pengumpulan data secara retrospektif. Hasil penelitian
menunjukkan bahwa dari 86 kasus terdapat 54 kasus (62,79%) sesuai dan 32
kasus (37,21%) yang tidak sesuai dengan Standar Pelayanan Medik RSUD
Sleman tahun 2005, sedangkan berdasarkan jurnal American Family Physician
(2004), diketahui sebanyak 79 kasus (91,86%) sesuai dan 7 kasus (8,14%)
tidak sesuai antara jenis bakteri dengan antibiotik.
3. Evaluasi Pola Penggunaan Anti Tuberkulosis di Instalasi Rawat Inap RS Dr.
Sardjito Yogyakarta Periode 1 Januari 2006 - 31 Desember 2007, oleh
Risdania pada tahun 2008. Penelitian ini merupakan penelitian deskriptif yang
dilakukan degan metode retrospektif. Hasil penelitian menunjukkan bahwa
dari 79 pasien tuberkulosis, yang menggunakan OAT-kombipak sebanyak 29
pasien dan OAT-FDC sebanyak 42 pasien. Kesesuaian jenis obat anti
tuberkulosis sebanyaka 63 kasus (88,73%) dan kesesuaian dosis obat anti
tuberkulosis sebanyak 48 kasus (67,61%). Lama perawatan rata-rata pasien di
RS Dr. Sardjito Yogyakarta periode 1 Januari 2006 - 31 Desember 2007 untuk
pasien tuberkulosis tanpa penyakit penyerta adalah 9,91 hari dengan hasil
pengobatan adalah sembuh sebanyak 4,35% pasien, 82,60% membaik, 8,70%
4. Evaluasi Masalah Utama Kejadian Medication Errors dan Drug Therapy
Problems pada Pasien RS Bethesda Yogyakarta Periode Agustus 2008 (Kajian
Penggunaan Obat Saluran Pernapasan), oleh: Tandiose pada tahun 2008.
Penelitian yang dilakukan adalah penelitian non eksperimental, dengan
rancangan penelitian eksploratif deskriptif yang bersifat prospektif. Jumlah
kasus yang menerima obat saluran pernapasan di Rumah Sakit Bethesda
adalah adalah 22 kasus. DTP dan ME yang terjadi, dosis terlalu tinggi 4 kasus,
dosis terlalu rendah 12 kasus, ADR 5 kasus, interaksi obat 8 kasus,
complience 6 kasus, potensi administration error 3 kasus, pemberian diluar
instruksi dokter 1 kasus dan kegagalan mengecek instruksi 3 kasus.
5. Evaluasi Drug Therapy Problems pada Pengobatan Pasien Stroke di Unit
Stroke Rumah Sakit Umum Daerah Banyumas Periode Januari - Juni 2009
(Kajian Obat Pencernaan dan Pernapasan), oleh: Septiana pada tahun 2009.
Rancangan penelitiannya adalah deskriptif analitik yang bersifat retrospektif.
Dari hasil penelitian ini ditemukan 24 kasus stroke pada Rumah Sakit Umum
Daerah Banyumas. Identifikasi DRPs penggunaan obat pencernaan dan
pernapasan diperoleh 24 kasus, yang terdiri dari 23 kasus dosis kurang, 2
kasus dosis berlebih, serta 1 kasus efek samping dan interaksi obat.
6. Pola Penggunaan Obat Asma pada Pasien Asma Dewasa Rawat Inap di
Rumah Sakit PKU Muhamadiyah Yogyakarta Periode Januari - Desember
2010, oleh: Husan tahun 2011. Penelitian ini menggunakan rancangan non
eksperimental (deskriptif) dengan metode pengumpulan data secara
kriteria inklusi adalah 54 pasien. Hasil penelitian menunjukkan bahwa jumlah
kasus yang mengalami tepat indikasi sebesar 98,0%, jumlah kasus yang
mengalami tepat obat sebesar 93,0%, jumlah kasus yang mengalami tepat
pasien sebesar 94%, dan jumlah kasus yang mengalami tepat dosis sebesar
98,0%. Frekuensi lama perawatan pasien paling banyak pada kisaran 1-5
(88,7%). Frekuensi keadaan pulang pasien paling banyak adalah membaik
(54,8%).
7. DRPs Kategori Tepat Dosis dan Tepat Indikasi pada Pasien Rawat inap
dengan Diagnosis Tuberkulosis di RSUD Tidar Magelang Periode Januari -
Desember 2009, oleh: Purwaningtyas pada tahun 2011. Penelitian ini
menggunakan rancangan penelitian non eksperimental dan bersifat deskriptif.
Pengumpulan data dilakukan secara retrospektif dengan mencatat rekam
medik pasien. Pasien yang memenuhi criteria inklusi sebanyak 24 orang. Hasil
identifikasi diperoleh bahwa pada DRP kategori dosis tidak ditemukan DRP
yang disebabkan oleh dosis terlalu tinggi dan DRP dalam hal dosis terlalu
rendah sebesar 1,27%, sedangkan pada DRP kategori tepat indikasi ditemukan
DRP membutuhkan terapi tambahan sebesar 2,54% dan terapi tidak perlu
sebesar 4,24%.
Perbedaan penelitian ini dengan penelitian terdahulu terletak pada pada
subyek, waktu, dan tempat penelitian, yaitu pasien dengan gangguan saluran
pernapasan periode Januari - Juli 2012 di instalasi rawat inap Rumah Sakit Panti
saluran pernapasan yaitu aspek keamanan yang meliputi dosis dan kemungkinan
interaksi obat.
D. Manfaat Penelitian
Penelitian ini diharapkan dapat memberikan sumbangan pikiran,
informasi, dan referensi bagi para tenaga kesehatan, khususnya farmasis, untuk
menjalankan perannya dengan lebih meningkatkan pelayanan terapi obat yang
benar dan berkualitas di seluruh rumah sakit, khususnya di Rumah Sakit Panti
Rini Yogyakarta, sehingga patient safety bisa terwujud.
E. Tujuan Penelitian
1. Untuk mengidentifikasi pola penggunaan obat pada pasien gangguan saluran
pernapasan di Rumah Sakit Panti Rini Yogyakarta periode Januari - Juli 2012.
2. Untuk mengidentifikasi dosis obat terlalu tinggi yang diberikan pada pasien
saluran gangguan pernapasan di Rumah Sakit Panti Rini Yogyakarta periode
Januari - Juli 2012.
3. Untuk mengidentifikasi ada tidaknya interaksi yang terjadi pada obat-obat
yang diberikan pada pasien gangguan saluran pernapasan di Rumah Sakit
9
BAB II
PENELAAHAN PUSTAKA
A. Anatomi dan Fisiologi Saluran Pernapasan
Menurut Somantri (2007) bernapas adalah perpindahan oksigen (O2) dari
udara menuju ke sel-sel tubuh dan keluarnya karbondioksida (CO2) dari sel-sel
menuju udara bebas. Saluran pernapasan terdiri atas dua bagian, yaitu saluran
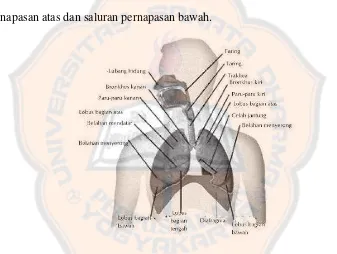
pernapasan atas dan saluran pernapasan bawah.
Gambar 1. Anatomi saluran pernapasan (Somantri, 2007)
Saluran pernapasan bagian atas terdiri atas:
1. Lubang hidung (cavum nasalis)
Rongga hidung mengandung rambut (fimbriae) yang berfungsi sebagai
penyaring kasar terhadap benda asing yang masuk. Hidung berfungsi sebagai
pelindung dan penyaring udara, indra penciuman, dan reseptor suara (Somantri,
2007).
2. Sinus parasinalis
Sinus parasinalis merupakan daerah yang terbuka pada tulang kepala.
Sinus berfungsi untuk membantu menghangatkan dan humidifikasi, meringankan
berat tulang tengkorak, serta mengatur bunyi suara manusia dengan ruang
resonansi (Somantri, 2007).
3. Faring
Faring adalah tabung muskular berukuran 12,5 cm yang merentang dari
bagian dasar tulang tengkorak sampai esofagus.
a. Nasofaring, terdiri dari dua tuba eustachius (auditorik) dan amandel faring
b. Orofaring, terdiri dari uvula dan amandel palatinum
c. Laringofaring mengelilingi mulut esophagus dan laring, yang merupakan
gerbang untuk sistem respiratorik selanjutnya.
(Pearce, 2009).
4. Laring
Laring terletak di depan bagian terendah faring yang memisahkannya dari
kolumna vertebra, berjalan dari faring sampai ketinggian vertebra servikalis dan
masuk ke dalam trakea di bawahnya. Laring terdiri atas kepingan tulang rawan
yang diikat bersama oleh ligament dan membran. Pita suara terletak didalam
laring, berjalan dari tulang rawan tiroid di sebelah depan sampai di kedua tulang
Saluran pernapasan bagian bawah terdiri atas:
1. Saluran udara konduktif:
a. Trakea
Trakea dilapisis selaput lendir yang terdiri atas epitelium bersilia dan
sel cangkir. Silia ini bergerak menuju ke atas laring sehingga debu dan
butir-butir halus lainnya yang masuk dapat dikeluarkan (Pearce, 2009).
b. Bronkus dan bronkiolus
Cabang bronkus kanan lebih pendek, lebih lebar, dan cenderung lebih
vertikal daripada cabang yang kiri. Hal tersebut menyebabkan benda asing
lebih mudah masuk ke dalam cabang sebelah kanan daripada cabang bronkus
sebelah kiri. Bronkus disusun oleh jaringan kartilago sedangkan bronkiolus,
yang berakhir di alveoli, tidak mengandung kartilago. Tidak adanya kartilago
menyebabkan bronkiolus mampu menangkap udara, namun juga dapat
mengalami kolaps. Agar tidak kolaps, alveoli dilengkapi dengan porus atau
lubang kecil yang terletak antar alveoli yang berfungsi untuk mencegah kolaps
alveoli (Somantri, 2007).
2. Saluran respiratorius terminal
a. Alveoli
Parenkim paru-paru merupakan area yang aktif bekerja dari jaringan
paru-paru. Parenkim tersebut mengandung berjuta-juta unit alveolus. Alveoli
merupakan kantong udara yang berukuran sangat kecil dan merupakan akhir
dari bronkiolus respiratorius sehingga memungkinkan pertukaran O2 dan CO2
b. Paru-paru
Paru-paru ada dua, merupakan alat pernapasan utama. Paru-paru
mengisi rongga dada, terletak di sebelah kanan dan kiri dan di tengah
dipisahkan oleh jantung beserta pembuluh darah besarnya dan struktur lainnya
yang terletak di dalam mediastinum. Paru-paru dibagi menjadi beberapa
belahan atau lobus oleh fisura. Paru-paru kanan mempunyai tiga lobus dan
paru-pari kiri 2 lobus (Pearce, 2009).
c. Dada, diafragma, dan pleura
Tulang dada (sternum) berfungsi melindungi paru-paru, jantung, dan
pembuluh darah besar. Bagian luar rongga dada terdiri atas dua belas pasang
tulang iga (costae) (Somantri, 2007).
Diafragma terletak di bawah rongga dada. Pengaturan saraf diafragma
(Nervus Phrenicus) terdapat pada susunan syaraf spinal pada tingkat C3,
sehingga jika terjadi kecelakaan pada saraf C3 akan menyebabkan gangguan
ventilasi (Somantri, 2007).
Pleura merupakan membran serosa yang menyelimuti paru-paru.
Pleura ada dua macam, yaitu pleura parietal dan pleura visceral (Somantri,
2007).
d. Sirkulasi pulmoner
Paru-paru mempunyai dua sumber suplai darah, yaitu arteri bronkhialis
dan arteri pulmonalis. Sirkulasi bronkhial menyediakan darah teroksigenasi
dari sirkulasi sistemik dan berfungsi memenuhi kebutuhan metabolisme
B. Gangguan Saluran Pernapasan 1. Asma
a. Definisi
Asma merupakan penyakit inflamasi pada saluran nafas, yang ditandai
dengan bronkokonstriksi, inflamasi, dan respon yang berlebihan terhadap
rangsang. Beberapa faktor yang dapat memicu terjadinya asma, antara lain:
udara dingin, obat- obatan, stress, olahraga (Ikawati, 2007).
b. Etiologi
Berdasarkan faktor pemicunya, asma dibagi menjadi dua, yaitu asma
ekstrinsik atau alergik dan asma intrinsik atau idiosinkratik. Asma ekstrinsik
mengacu pada asma yang disebabkan oleh alergen, yang biasanya terjadi pada
anak-anak yang memiliki keluarga dengan riwayat penyakit alergi. Asma
intrinsik mengacu pada asma yang disebabkan oleh faktor-faktor di luar
mekanisme imunitas, dan umumnya dijumpai pada orang dewasa. Beberapa
faktor yang dapat memicu terjadinya asma, antara lain: udara dingin,
obat-obatan, stress, dan olahraga (Ikawati, 2007).
c. Patofisiologi
Pada asma alergi atau atopik, bronkospasme terjadi akibat dari
meningkatnya responsivitas otot polos bronkus terhadap adanya rangsangan
dari luar, yang disebut alergen. Rangsangan ini kemudian akan memicu
pelepasan berbagai senyawa endogen dari sel mast yang merupakan mediator
inflamasi, yaitu histamin, leukotrien, dan faktor kemotaktik eosinofil.
dahak yang kental, dan gangguan fungsi mukosiliar. Sedangkan pada asma
non-atopik, mekanismenya bukan melalui sel mast tetapi melalui stimulasi
pada jalur refleks parasimpatik yang melepaskan asetilkolin, dan kemudian
mengkontraksi otot polos bronkus (Ikawati, 2007).
d. Manifestasi klinis
Manifestasi asma mudah dijelaskan oleh adanya peradangan dan
obstruksi saluran napas. Gejalanya adalah batuk, mengi (wheezing), dispnea
dan rasa sesak di dada, takipnea dan takikardia, pulsus paradoksus,
hipoksemia, hiperkapnia dan asidosi respiratorik, hiperresponsivitas bronkus
(McPhee dan Ganong, 2011).
e. Penatalaksanaan
Tatalaksana pasien asma adalah manajemen kasus untuk meningkatkan
dan mempertahankan kualitas hidup agar pasien asma dapat hidup normal
tanpa hambatan dalam melakukan aktivitas sehari-hari (asma terkontrol)
(Depkes RI, 2009). Terapi non-farmakologi yang bisa diberikan adalah:
edukasi pasien, banyak minum air, kontrol secara teratur, dan pola hidup sehat
dengan berhenti merokok, kegiatan fisik (senam) (Binfar, 2007).
Menurut U.S. Departement of Health and Human Service (2011) terapi
farmakologi asma diklasifikasikan menjadi:
1) Quick-relief medicines, yaitu pengobatan yang digunakan untuk
merelaksasi otot-otot di saluran pernafasan, memudahkan pasien untuk
bernafas, memberikan kelegaan bernafas, dan digunakan saat terjadi
(bronkodilator). Berikut adalah aturan dosis golongan beta-2 agonis yang
sering diberikan pada pasien:
Tabel I. Dosis golongan beta-2 agonis secara oral dan inhalasi (Ikawati, 2007)
Obat Dosis
dinaikkan 5mg 3 x sehari
3-7 th: ½-1 sdk takar, 2-3 x sehari.
7-15 th: 1-2 sdm (2,5 mg) 2 x sehari
2) Long-term medicines, yaitu pengobatan yang digunakan untuk mengobati
inflamasi pada saluran pernafasan, mengurangi udem dan mukus berlebih,
memberikan kontrol untuk jangka waktu lama, dan digunakan untuk
membantu mencegah timbulnya serangan asma (asthma attack).
Contohnya: kortikosteroid bentuk inhalasi. Berikut adalah aturan dosis
yang sering dipakai pada pasien:
Tabel II. Dosis kortikosteroid inhalasi (Ikawati, 2007)
Obat Dosis
Budesonid 200 mcg, 2 x sehari, asma ringan: 200 mcg sehari. Asma berat: dinaikkan hingga 1 mg 2 x sehari.
2. Penyakit Paru Obstruktif Kronis (PPOK)
a. Definisi
PPOK adalah keadaan penyakit yang ditandai oleh keterbatasan aliran
udara yang tidak sepenuhnya reversibel. Keterbatasan aliran udara ini
biasanya progresif dan berhubungan dengan respons peradangan yang
abnormal dari paru terhadap partikel berbahaya (Rubenstein, Wayne, dan
Bradley, 2005).
b. Etiologi
Ada beberapa faktor risiko utama berkembangnya penyakit ini, yang
dibedakan menjadi faktor paparan lingkungan dan faktor host. Beberapa faktor
paparan lingkungan antara lain: merokok (penyebab utama), polusi udara.
Sedangkan faktor risiko yang berasal dari host antara lain: usia, adanya
gangguan fungsi paru yang sudah terjadi, predisposisi genetik, yaitu defisiensi
α1 antitripsin (AAT) (Ikawati, 2007).
c. Patofisiologi
Menurut Ikawati (2007) terdapat dua gangguan yang sering terjadi
pada PPOK, yaitu:
1) Bronkitis kronis: secara normal silia dan mukus di bronkus melindungi
dari inhalasi iritan, yaitu dengan menangkap dan mengeluarkannya. Iritasi
terus-menerus seperti asap rokok atau polutan dapat menyebabkan respon
yang berlebihan pada mekanisme pertahanan ini. Asap rokok menghambat
pembersihan mukosiliar (mucociliary clereance). Hiperplasia dan
saluran nafas. Di samping itu, iritasi asap rokok juga menyebabkan
inflamasi bronkiolus dan alveoli. Akibatnya makrofag dan neutrofil
berinfiltrasi ke epitel dan memperkuat tingkat kerusakan epitel. Bersama
dengan adanya produksi mukus yang berlebih, terjadi sumbatan bronkiolus
dan alveoli
2) Emfisema: terjadi kerusakan dinding dalam asinus (bronkiolus, duktus
alveolus, dan kantong alveolar) yaitu bagian paru-paru yang bertanggung
jawab dalam pertukaran gas. Alveolus mengalami pembesaran dan
kehilangan elastisitas untuk mengerut (recoil). Akibatnya pertukaran O2
dan CO2 terganggu.
d. Manifestasi klinis
Gejala yang timbul adalah peningkatan volume sputum, sesak nafas
yang progresif, dada terasa sesak (chest tightness), sputum yang purulen,
lemah, lesu, mudah lelah (McPhee dan Ganong, 2011).
e. Penatalaksanaan
Menurut WHO (2006), penatalaksanaan PPOK terdiri dari empat
komponen utama, yaitu: pemantauan dan assessment penyakit, mengurangi
faktor risiko, penatalaksaan PPOK yang stabil, dan penatalaksanaan
eksaserbasi akut PPOK. Tujuan terapi pada PPOK stabil adalah memperbaiki
keadaan obstruktif kronik, mengatasi dan mencegah eksaserbasi akut,
menurunkan kecepatan peningkatan penyakit, meningkatkan keadaan fisik dan
pada eksaserbasi akut adalah untuk memelihara fungsi pernafasan dan
memperpanjang survival.
Terapi non-farmakologi yang dapat diberikan pada pasien adalah
berhenti merokok atau menjauhi asap rokok, olahraga ringan, edukasi
(Rubenstein, Wayne, dan Bradley, 2005). Sedangkan terapi farmakologinya
adalah:
1) Bronkodilator
Bronkodilator ini diberikan secara tunggal atau kombinasi dari ketiga
jenis bronkodilator dan disesuaikan dengan klasifikasi derajat berat penyakit.
Pemilihan bentuk obat diutamakan inhalasi, nebuliser tidak dianjurkan pada
penggunaan jangka panjang. Pada derajat berat diutamakan pemberian obat
lepas lambat (slow release) atau obat berefek panjang (long acting)
(Perhimpunan Dokter Paru Indonesia, 2003).
Macam-macam bronkodilator:
a) Golongan antikolinergik: terapi lini pertama untuk pasien PPOK yang
stabil. Mekanisme kerjanya adalah menghambat reseptor kolinergik
pada otot bronkial untuk mengatasi bronkokonstriksi. Contoh:
ipratropium bromide (Ikawati, 2007).
b) Golongan agonis β2: merupakan bronkodilator dan meningkatkan
pembersihan mukosiliar (mucociliary clereance) (Ikawati, 2007).
c) Kombinasi antikolinergik dan agonis β2: kombinasi kedua golongan
obat ini akan memperkuat efek bronkodilatasi, karena keduanya
obat kombinasi lebih sederhana dan mempermudah penderita
(Perhimpunan Dokter Paru Indonesia, 2003).
d) Golongan metilksantin: digunakan jika pasien intoleran terhadap
bronkodilator lainnya. Contohnya adalah teofilin, aminofilin dalam
bentuk lepas lambat sebagai pengobatan pemeliharaan jangka panjang,
terutama pada derajat sedang dan berat (Ikawati, 2007).
2) Antiiflamasi: digunakan bila terjadi eksaserbasi akut dalam bentuk oral
atau injeksi intravena, berfungsi untuk menekan inflamasi yang terjadi
(Perhimpunan Dokter Paru Indonesia, 2003).
3) Antibiotik: diapakai untuk mengatasi eksaserbasi. Pilihan antibiotik pada
eksaserbasi disesuaikan dengan pola kuman setempat. Antibiotik hanya
diberikan bila terdapat infeksi. Contoh antibiotik yang digunakan adalah
amoksisilin, makrolida, asam klavulanat, sefalosporin, kuinolon
(Perhimpunan Dokter Paru Indonesia, 2003).
4) Mukolitik: tidak diberikan secara rutin, hanya digunakan sebagai
pengobatan simptomatik bila tedapat dahak (Perhimpunan Dokter Paru
Indonesia, 2003).
3. Pneumonia
a. Definisi
Pneumonia merupakan infeksi di ujung bronkiol dan alveoli yang
dapat disebabkan oleh berbagai patogen seperti bakteri, jamur, virus dan
b. Etiologi
Sebagian besar pneumonia disebabkan oleh mikroorganisme, seperti
bakteri, virus, mycoplasma, Chlamydia, dan jamur. Sebagian besar kasus
pneumonia disebabkan oleh virus, dimana penyebab tersering adalah
respiratory syncytial virus (RSV), parainfluenza, influenza, dan adenovirus.
Secara umum bakteri yang berperan penting dalam pneumonia adalah
Streptococcus pneumonia, Haemophilus influenza, Staphylococcus aureus,
dan Mycoplasmapneumonia (Binfar, 2005).
c. Patofisiologi
Pneumonia dimulai dengan infeksi dalam alveoli, membran paru
mengalami peradangan dan berlobang-lobang sehingga cairan dan bahkan sel
darah merah masuk ke dalam alveoli. Dengan demikian, alveoli yang
terinfeksi secara progresif terisi dengan cairan dan infeksi menyebar melalui
perluasan bakteri atau virus dari alveolus ke alveolus. Akhirnya,
kadang-kadang seluruh lobus bahkan seluruh paru menjadi “berkonsolidasi”, yang
berarti bahwa paru terisi cairan dan sisa-sisa sel (Guyton dan Hall, 2008).
d. Manifestasi klinis
Tanda serta gejala yang lazim dijumpai pada pneumonia adalah
demam, tachypnea, takikardia, batuk yang produktif, serta perubahan sputum
baik dari jumlah maupun karakteristiknya. Selain itu pasien akan merasa nyeri
dada, inspirasi yang tertinggal pada pengamatan naik-turunnya dada sebelah
e. Manajemen Terapi
Outcome yang ingin dicapai dalam pengobatan pneumonia adalah
eradikasi mikroorganisme penyebab pneumonia. Penatalaksanaan pneumonia
yang disebabkan oleh bakteri sama seperti infeksi pada umumnya yaitu
dengan pemberian antibiotika yang dimulai secara empiris dengan antibiotika
spektrum luas sambil menunggu hasil kultur. Setelah bakteri patogen
diketahui, antibiotika diubah menjadi antibiotika yang berspektrum sempit
sesuai patogen. Pilihan antibiotika yang disarankan adalah golongan
makrolida (eritromisin, claritromisin, azitromisin), doksisiklin,
fluoroquinolon. Untuk bakteri Streptococcus pneumoniae yang resisten
terhadap penicillin direkomendasikan untuk terapi beralih ke derivat
fluoroquinolon terbaru (Binfar, 2005).
Eritromisin dan makrolida lainnya memiliki potensi untuk berinteraksi
dengan sejumlah besar obat melalui mekanisme sitokrom P450, khususnya
CYP1A2 dan CYP3A4, yang terjadi di hati. Bila berinteraksi dengan
astemizol, cisapride, dan terfenadine, dapat mengakibatkan efek buruk, seperti
aritmia ventrikel. Interaksi ini sering terjadi pada obat eritromisin dan
troleandomycin, sedangkan golongan makrolida lain, seperti azitromisin dan
dirithromycin menimbulkan interaksi yang tidak berarti. Selain itu, makrolida
juga meningkatkan kadar digoksin dalam serum melalui penghambatan
4. Tuberkulosis (TB)
a. Definisi
Menurut Washington State Department of Health (2009) tuberkulosis
adalah penyakit menular yang disebabkan Mycobacterium Tuberculosis atau
basillus tuberkel.
b. Etiologi
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh
Mycobacterium tuberculosis, yang sebagian besar menyerang paru-paru.
Mycobacterium tuberculosis termasuk basil gram positif, berbentuk batang,
dinding selnya mengandung komplek lipida-glikolipida serta lilin (wax) yang
sulit ditembus zat kimia. Umumnya Mycobacterium tuberculosis menyerang
paru dan sebagian kecil organ tubuh lain. Kuman ini mempunyai sifat khusus,
yakni tahan terhadap asam pada pewarnaan, hal ini dipakai untuk identifikasi
dahak secara mikroskopis, sehingga disebut sebagai Basil Tahan Asam (BTA)
(Binfar, 2005).
c. Patofisiologi
Sumber penularan adalah penderita TB BTA positif pada waktu batuk
atau bersin, menyebarkan kuman ke udara dalam bentuk droplet. Orang dapat
terinfeksi kalau droplet tersebut terhirup kedalam saluran pernafasan. Setelah
kuman TB masuk ke dalam tubuh manusia melalui pernafasan, kuman
tersebut dapat menyebar dari paru ke bagian tubuh lainnya, melalui peredaran
darah, saluran limfa, saluran nafas, atau penyebaran langsung ke
d. Manifestasi klinis
Gejala sistemik atau gejala umum yang sering terjadi adalah:
1) Batuk-batuk selama lebih dari 3 minggu (dapat disertai dengan darah)
2) Demam tidak terlalu tinggi yang berlangsung lama, biasanya dirasakan
malam hari disertai keringat malam.
3) Penurunan nafsu makan dan berat badan
4) Perasaan tidak enak (malaise), lemah
(Werdhani, 2002).
e. Penatalaksanaan
Menurut Depkes RI (2006) pengobatan TB bertujuan untuk
menyembuhkan pasien, mencegah kematian, mencegah kekambuhan,
memutuskan rantai penularan dan mencegah terjadinya resistensi kuman
terhadap OAT. Obat yang umum dipakai adalah Isoniazid (H), Rifampisin
(R), Pirazinamid (Z), Streptomisin (S), dan Etambutol (E). Saat ini telah
tersedia Obat Anti Tuberkulosis - Kombinasi Dosis Tetap (OAT - KDT), yang
terdiri dari 4KDT dan 2KDT. Dalam obat 4KDT, mengandung 75 mg
Isoniazid, 150 mg Rifampisin, 400 mg Pirazinamid, dan 275 mg Etambutol.
Sedangkan 2KDT mengandung 150 mg Isoniazid dan 150 mg Rifampisin.
Pengobatan TB diberikan dalam 2 tahap, yaitu:
1) Tahap awal (intensif). Pada tahap ini pasien mendapat obat setiap hari dan
perlu diawasi secara langsung untuk mencegah terjadinya resistensi obat.
Bila pengobatan tahap intensif tersebut diberikan secara tepat, biasanya
2) Tahap Lanjutan. Pada tahap ini pasien mendapat jenis obat lebih sedikit,
namun dalam jangka waktu yang lebih lama. Tahap lanjutan penting untuk
membunuh kuman persister sehingga mencegah terjadinya kekambuhan.
Paduan OAT yang digunakan oleh Program Nasional Penanggulangan
Tuberkulosis di Indonesia adalah sebagai berikut:
1) Kategori 1: diberikan untuk pasien baru TB paru BTA positif, pasien TB
paru BTA negatif, foto toraks positif, dan untuk pasien TB ekstra paru
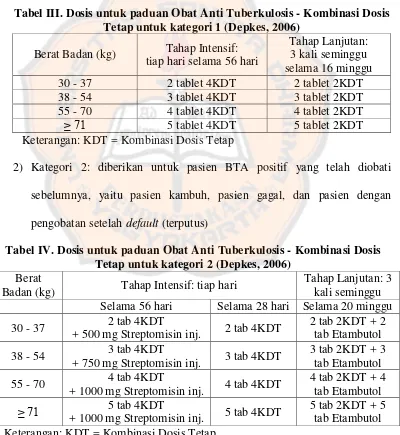
Tabel III. Dosis untuk paduan Obat Anti Tuberkulosis - Kombinasi Dosis Tetap untuk kategori 1 (Depkes, 2006)
Berat Badan (kg) Tahap Intensif: tiap hari selama 56 hari
Tahap Lanjutan: Keterangan: KDT = Kombinasi Dosis Tetap
2) Kategori 2: diberikan untuk pasien BTA positif yang telah diobati
sebelumnya, yaitu pasien kambuh, pasien gagal, dan pasien dengan
pengobatan setelah default (terputus)
Tabel IV. Dosis untuk paduan Obat Anti Tuberkulosis - Kombinasi Dosis Tetap untuk kategori 2 (Depkes, 2006)
Berat
Badan (kg) Tahap Intensif: tiap hari
Tahap Lanjutan: 3 kali seminggu Selama 56 hari Selama 28 hari Selama 20 minggu
3) OAT Sisipan. Paket sisipan KDT adalah sama seperti paduan paket untuk
tahap intensif kategori 1 yang diberikan selama 28 hari.
Tabel V. Dosis Obat Anti Tuberkulosis - Kombinasi Dosis Tetap untuk sisipan (Depkes, 2006)
Berat Badan (kg) Tahap Intensif tiap hari selama 28 hari 30 - 37 2 tab 4KDT
38 - 54 3 tab 4KDT 55 - 70 4 tab 4KDT
≥ 71 5 tab 4KDT Keterangan: KDT = Kombinasi Dosis Tetap
Rifampisin adalah suatu enzyme inducer yang kuat untuk cytochrome
P-450 isoenzymes, mengakibatkan turunnya konsentrasi serum obat-obatan
yang dimetabolisme oleh isoenzyme tersebut. Obat obat tersebut mungkin
perlu ditingkatkan selama pengobatan TB, dan diturunkan kembali 2 minggu
setelah Rifampisin dihentikan. Obat-obatan yang berinteraksi diantaranya:
protease inhibitor, antibiotika makrolid, warfarin, siklosporin, fenitoin,
digoxin, alprazolam, diazepam, triazolam dan beberapa obat lainnya.
Rifampisin juga berinteraksi dengan kontrasepsi hormonal sehingga dapat
menurunkan efektifitas kontrasepsi tersebut. (Depkes RI, 2006).
Isoniazid adalah inhibitor kuat untuk cytochrome P-450 isoenzymes,
tetapi mempunyai efek minimal pada CYP3A. Pemakaian Isoniazide
bersamaan dengan obat-obat tertentu mengakibatkan meningkatnya
konsentrasi obat tersebut dan dapat menimbulkan risiko toksis. Antikonvulsan
seperti fenitoin dan karbamazepin adalah yang sangat terpengaruh oleh
C. Pharmaceutical Care
Menurut Cipolle and Strand (2004) pharmaceutical care merupakan suatu
praktek yang dilakukan dengan tanggung jawab kepada kebutuhan yang
berhubungan dengan obat yang diberikan pada pasien dan diselenggarakan
berdasarkan komitmen tanggung jawab tersebut. Dalam menjalani pharmaceutical
care, perlu dilakukan penilaian terhadap hal-hal berikut:
1. Obat yang tepat: semua obat yang diterima pasien sudah sesuai indikasi dan
memberikan manfaat bagi kondisi medis pasien.
2. Obat yang efektif: obat yang diberikan pada pasien merupakan obat yang
paling efektif dan dosis yang diberikan sudah tepat untuk mencapai tujuan
terapi.
3. Obat yang aman: tidak terjadi adverse drug reactions dan tidak ada
tanda-tanda toksisitas obat.
4. Compliance: pasien bersedia menjalani terapi sesuai dengan aturan.
D. Drug Therapy Problems
Drug Therapy Problems adalah suatu kejadian yang tidak diharapkan yang
dialami pasien selama proses terapi obat, sehingga mengganggu tujuan terapi
yang diinginkan. Identifikasi drugtherapy problems merupakan fokus penentuan
dan keputusan akhir yang dibuat dalam tahapan proses pelayanan pasien (Cipolle
and Strand, 2004).
Drug Related Problems (DRPs) ada dua yaitu aktual dan potensial.
tidak selalu terjadi dengan segera dalam prakteknya. Drug Related Problems
(DRPs) aktual adalah suatu masalah yang telah terjadi dan farmasis wajib
mengambil tindakan untuk memperbaikinya. Sedangkan potensial, karena risiko
yang sedang berkembang jika farmasistidak turun tangan (Rovers, et al., 2003).
Tabel VI. Penyebab-penyebab Drug Related Problems (Cipolle and Strand, 2004)
No Jenis DRPs Contoh Penyebab DRPs 1 Terapi obat yang
tidak diperlukan
(unnecessary
drug therapy)
Ada indikasi obat yang sudah tidak tepat saat itu.
Penggunaan obat lebih dari satu dengan kondisi dapat menggunakan terapi tunggal.
Kondisi pasien lebih baik diterapi non-farmakologis (tanpa obat).
Terapi efek samping akibat suatu obat yang sebenarnya dapat digantikan dengan yang lebih aman.
2 Perlu tambahan terapi obat (need
for additional
drug therapy)
Munculnya kondisi medis baru yang membutuhkan tambahan obat baru.
Terapi untuk mencegah timbulnya risiko atau kondisi medis yang baru atau terapi profilaksis.
Kondisi medis yang memerlukan farmakoterapi tambahan untuk mencapai sinergisme atau efek sedatif . 3 Obat yang tidak
efektif
(ineffective drug)
Obat yang digunakan tidak efektif atau bukan yang paling efektif.
Kondisi medis terbiaskan dengan adanya obat. Bentuk sediaan obat tidak sesuai.
Obat tidak efektif terhadap indikasi yang dialami. 4 Dosis terlalu
rendah (dosage
too low)
Dosis yang digunakan terlalu rendah untuk mendapatkan respon yang diinginkan.
Interval dosis terlalu rendah untuk dapat menghasilkan respon yang diinginkan .
Interaksi obat menurunkan jumlah zat adiktif yang tersedia
Durasi obat terlalu singkat untuk menghasilkan respon yang diinginkan.
5 Reaksi obat yang tidak dikehendaki
(adverse drug
reaction)
Pasien memiliki reaksi alergi atau idiosikrasi terhadap obat.
Pasien teridentifikasi memiliki risiko terhadap obat tersebut.
Bioavailabilitas obat diubah oleh interaksi dengan obat lain atau makanan.
Efek obat diubah oleh karena adanya induksi atau inhibisi enzim, serta pergeseran tempat ikatan.
Lanjutan Tabel VI
No Jenis DRPs Contoh Penyebab DRPs 6 Dosis terlalu
tinggi (dosage
too high)
Dosis terlalu tinggi.
Konsentrasi obat dalam darah di atas rentang terapi yang diharapkan.
Akumulasi obat karena terapi jangka panjang.. 7 Kepatuhan pasien
(compliance)
Pasien gagal menerima obat yang sesuai karena
medication error.
Pasien tidak mematuhi aturan yang ditetapkan baik dengan sengaja maupun karena tidak mengerti.
Pasien tidak mampu menebus obat karena masalah biaya.
Keterangan: DRPs = Drug Related Problems
E. Dosis
Menurut Joenoes (2004) dosis adalah sejumlah obat yang memberikan
efek terapetik pada penderita dewasa; juga disebut dosis lazim atau dosis
medicinalis terutama obat yang tergolong racun ada kemungkinan terjadi
keracunan, dinyatakan sebagai dosis toxica. Dosis toksik ini dapat sampai
mengakibatkan kematian, disebut sebagai dosis letalis.
Macam-macam dosis:
1. Dosis terapi adalah dosis yang diberikan dalam keadaan biasa dan dapat
menyembuhkan
2. Dosis maksimal adalah dosis yang terbesar yang dapat diberikan kepada
orang dewasa untuk pemakaian sekali dan sehari tanpa membahayakan
(Joenoes, 2004).
Salah satu rencana terapi yang perlu diperhatikan adalah menyeleksi
regimen yang tepat. Sasarannya di sini adalah menetapkan dosis, frekuensi, rute,
dapat ditetapkan dosis berbeda untuk tiap indikasi. Faktor lain seperti umur,
tinggi, bobot, dan status penyakit atau terapi obat bersamaan dapat mempengaruhi
regimen dewasa harian. Kerusakan fungsi ginjal atau hati terutama penting
apabila menyeleksi suatu dosis. Tambahan pula, obat- obatan dengan indeks terapi
yang sempit, dosis selalu diukur secara farmakokinetik untuk mengoptimasikan
efikasi dan mengurangi toksisitas (Siregar, 2006).
F. Interaksi Obat
Menurut Hayes (2006) interaksi obat didefinisikan sebagai kerja atau efek
obat yang berubah, atau mengalami modifikasi sebagai akibat interaksi dengan
satu obat atau lebih. Ini tidak boleh dikacaukan dengan reaksi obat yang tidak
diinginkan, yang dapat berkisar dari yang sifatnya ringan sampai kepada efek
toksik yang berat, termasuk reaksi hipersensitivitas dan anafilaksis.
Tabel VII. Tingkat signifikasi interaksi obat (Tatro, 2001)
Tingkat Signifikasi Keparahan Pelaporan 1 Berat (mayor) Terbukti 2 Sedang (moderat) Terbukti 3 Ringan (minor) Terbukti 4 Berat atau sedang (mayor atau moderat) Mungkin terjadi
5 Ringan (minor) Mungkin terjadi Tidak ada (any) Tidak terjadi
Menurut Tatro (2001) interaksi obat dapat digolongkan sebagai berikut:
1. Berdasarkan waktu munculnya efek dari interaksi obat (onset):
a. Cepat (rapid) jika efek dari interaksi obat muncul dalam 24 jam setelah
penggunaan obat
b. Tertunda (delayed) jika efek dari interaksi obat muncul dalam beberapa
2. Berdasarkan tingkat keparahan efek yang timbul akibat interaksi obat:
a. Utama (mayor) jika menimbulkan kerusakan pada tubuh yang menetap
atau dapat menyebabkan kematian
b. Sedang (moderat) jika menyebabkan semakin memburuknya kondisi
pasien
c. Kecil (minor) jika hanya memberikan efek yang kecil
G. Keterangan Empiris
Penelitian ini diharapkan dapat memberikan gambaran mengenai
keamanan penatalaksanaan pada pasien gangguan saluran pernapasan di Rumah
Sakit Panti Rini Yogyakarta, dalam aspek keamanan kajian yang akan dievaluasi
31
BAB III
METODOLOGI PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian Penatalaksanaan Gangguan Saluran Pernapasan di Rumah Sakit
Panti Rini Yogyakarta Periode Januari - Juli 2012 Kajian Dosis dan Kemungkinan
Interaksi Obat ini merupakan jenis penelitian non eksperimental dengan
rancangan deskriptif evaluatif. Penelitian ini bersifat non eksperimental karena
tidak ada perlakuan pada subyek penelitian (Praktiknya, 2001) dengan rancangan
penelitian deskriptif evaluatif karena bertujuan melakukan eksplorasi deskriptif
terhadap fenomena kesehatan yang terjadi kemudian mengevaluasi data dari
rekam medik (Notoatmodjo, 2005).
Penelitian ini menggunakan data retrospektif, yang diperoleh dengan
melakukan penelusuran dokumen terdahulu, yaitu pada lembar rekam medis
pasien asma bronkial, PPOK, pneumonia, dan tuberkulosis.
B. Variabel Penelitian
Variabel penelitian adalah profil penggunaan obat gangguan saluran
pernapasan, dosis obat, dan interaksi obat.
C. Definisi Operasional
1. Profil penggunaan obat gangguan saluran pernapasan meliputi golongan dan
2. Dosis obat dalam penelitian ini terkait adanya dosis terlalu tinggi pada
penggunaan obat gangguan saluran pernapasan.
3. Interaksi obat yang dilihat dalam penelitian ini adalah interaksi yang terjadi
antar obat yang diterima pasien selama menjalani terapi.
D. Subyek Penelitian
Subyek penelitian yang terlibat dalam penelitian ini adalah pasien dengan
diagnosis asma, Penyakit Paru Obstruktif Kronis (PPOK), pneumonia, dan
tuberkulosis di Rumah Sakit Panti Rini, Yogyakarta periode Januari - Juli 2012.
1. Kriteria inklusi subyek:
a. Pasien rawat inap yang menerima terapi obat gangguan saluran
pernapasan: asma, PPOK, pneumonia, dan tuberkulosis, selama periode
Januari - Juli 2012.
b. Mempunyai catatan rekam medik lengkap yang mencakup usia, jenis
kelamin, diagnosis, instruksi dokter, catatan keperawatan, catatan
penggunaan obat, hasil laboratorium, dan lama perawatan.
2. Kriteria eksklusi subyek:
a. Pasien dengan rekam mediknya tidak ditemukan.
b. Pasien yang meninggal dunia.
Selama periode Januari - Juli 2012, terdapat 43 pasien yang dirawat inap di
Rumah Sakit Panti Rini. Dari 43 pasien, data yang diambil sebanyak 39 pasien
dengan 43 kasus karena memenuhi kriteria inklusi, sedangkan 4 pasien lainnya
Dari 39 pasien, didapat jumlah kasus asma adalah 13 kasus, PPOK 27
kasus, pneumonia 2 kasus, dan tuberkulosis 1 kasus.
E. Bahan Penelitian
Bahan penelitian yang digunakan adalah kartu rekam medik, dalam hal ini
dibutuhkan data nomor rekam medik, jenis kelamin, usia, diagnosis utama, hasil
pemeriksaan laboratorium, instruksi dokter, catatan keperawatan, catatan
penggunaan obat, lama perawatan, dan lembar resume pasien yang menerima obat
gangguan saluran pernapasan di RS Panti Rini Yogyakarta periode Januari - Juli
2012.
F. Alat Penelitian
Alat-alat yang dipakai pada penelitian ini adalah Drug Information
Handbook 20th edition, MIMS Petunjuk Konsultasi Edisi 10: 2010/2011, Drug
Interaction Facts, Stockley’s Drug Interaction 9th edition, dan drug interaction
checker pada Medscape.
G. Tata Cara Penelitian
Jalannya penelitian meliputi tiga tahap, yaitu tahap orientasi, tahap
pengambilan data, dan tahap pengolahan data.
1. Tahap Orientasi
Tahap orientasi diawali dengan studi pustaka mengenai penyakit asma,
menentukan permasalahan dan cara menganalisis masalah tersebut. Selanjutnya
dilakukan pencarian informasi mengenai kemungkinan dapat tidaknya melakukan
penelitian di Rumah Sakit Panti Rini Yogyakarta dan mengurus perizinan untuk
mendapatkan izin penelitian. Tahapan berikutnya mempelajari teknik
pengambilan data yang sesuai agar tidak menggangu pekerjaan petugas kesehatan.
2. Tahap Pengambilan Data
Pada tahap pengambilan data, dibagi menjadi dua, yaitu pengumpulan data
dan penelusuran informasi.
a. Pengumpulan data:
Pada proses ini subyek penelitian ditentukan berdasarkan kriteria inklusi
selama periode waktu Januari - Juli 2012. Data diambil dari catatan rekam medik
yang meliputi: nama pasien, nomor RM, jenis kelamin, umur, tanggal masuk,
anamnesis, diagnosa, tanda vital, hasil laboratorium, nama obat serta dosis dan
cara pemberian.
b. Penelusuran informasi:
Pada proses ini dilakukan penelusuran informasi pada pihak perawat yang
bertugas di instalasi rawat inap RS Panti Rini. Hasil informasi yang diperoleh
digunakan sebagai penunjang untuk membantu dalam evaluasi kemungkinan
interaksi obat dengan diketahuinya waktu minum obat. Penelusuran informasi
juga dilakukan pada pihak apoteker untuk mengetahui obat-obat gangguan saluran
3. Tahap Pengolahan Data
Data yang diperoleh disajikan dalam bentuk tabel, yaitu tabel nama obat,
dosis, cara pemakaian, tanggal pemberian obat, dan waktu penggunaan obat oleh
pasien gangguan saluran pernapasan di Rumah Sakit Panti Rini Yogyakarta.
Data-data yang didapat dievaluasi dosis terlalu tinggi dan interaksi antar obat yang
diterima pasien.
H. Tata Cara Analisis Data
Data penelitian yang diperoleh dianalisis untuk melihat profil penggunaan
obat pada pasien penyakit asma, PPOK, pneumonia, dan tuberkulosis, serta
dilakukan evaluasi mengenai pengobatan yang diterima pasien. Untuk melihat
profil penggunaan obat pada pasien, akan dibagi menjadi dua, yaitu:
1. Golongan dan jumlah obat gangguan saluran pernapasan yang diterima pasien.
2. Golongan dan jumlah obat lain selain gangguan saluran pernapasan yang
diberikan pada pasien.
Hasil dari pengelompokan obat ini akan disajikan dalam bentuk tabel. Kemudian
dilakukan evaluasi pengobatan pada pasien gangguan saluran pernapasan
mengenai dosis terlalu tinggi dan interaksi antar obat yang diterima pasien dengan
menggunakan metode SOAP (Subjective, Objective, Assessment, Plan).
I. Kesulitan Penelitian
Dalam proses pengambilan data, peneliti mengalami beberapa kesulitan,
prospektif. Saat penelitian dilakukan, terjadi beberapa kendala dalam pengambilan
data, yaitu keterbatasan waktu dan keterbatasan jumlah pasien. Selain itu peneliti
juga tidak bisa mengamati secara langsung kondisi pasien saat dirawat di rumah
sakit, sehingga peneliti harus mengubah metode penelitian menjadi retrospektif.
Pada metode retrospektif terdapat beberapa kekurangan, yaitu peneliti
tidak bisa mengamati langsung kondisi pasien saat dirawat di rumah sakit. Selain
itu, peneliti juga tidak bisa berkomunikasi dengan dokter mengenai pilihan terapi
yang diberikan pada pasien, sehingga peneliti hanya melakukan evaluasi
pengobatan pasien berdasarkan data yang ada di rekam medik.
Selain itu, peneliti kurang berpengalaman dalam membaca catatan rekam
medik pasien dan membaca tulisan dokter maupun perawat yang tertera didalam
catatan rekam medis tersebut. Untuk mengatasi kesulitan ini, peneliti bertanya
37
BAB IV
HASIL DAN PEMBAHASAN
Dari hasil penelitian mengenai Penatalaksanan Gangguan Saluran
Pernapasan di Rumah Sakit Panti Rini Periode Januari - Juli 2012, Kajian Dosis
dan Kemungkinan Interaksi Obat, terdapat 39 pasien rawat inap yang menderita
gangguan saluran pernapasan, dengan jumlah kasus sebanyak 43. Hasil dan
pembahasan penelitian ini akan dibahas menjadi dua bagian, yaitu: profil
penggunaan obat pada pasien gangguan saluran pernapasan dan evaluasi
pengobatan pada pasien gangguan saluran pernapasan. Pada profil penggunaan
obat, akan dibahas golongan dan jumlah obat gangguan saluran pernapasan serta
golongan dan jumlah obat lain yang digunakan pada pengobatan pasien gangguan
saluran pernapasan, sedangkan evaluasi pengobatan pasien akan dilakukan dengan
metode SOAP (Subjective, Objective, Assessment, Plan).
A. Profil Penggunaan Obat pada Pasien Gangguan Saluran Pernapasan di Rumah Sakit Panti Rini Yogyakarta
1. Golongan dan jumlah obat saluran pernapasan
Setiap obat saluran pernapasan yang digunakan oleh pasien di Rumah
Sakit Panti Rini Yogyakarta periode Januari - Juli 2012 dibagi menjadi sepuluh
kelompok, yaitu: ekspektoran, mukolitik, antihistamin, nasal dekongestan,
kortikosteroid, bronkodilator, derivat xantin, antibiotik, obat anti TB (OAT), dan
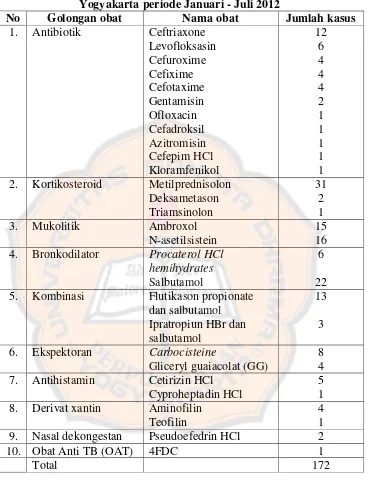
Tabel VIII. Pengelompokkan berdasarkan golongan obat kasus pasien yang menggunakan obat gangguan saluran pernapasan di Rumah Sakit Panti Rini
Yogyakarta periode Januari - Juli 2012
No Golongan obat Nama obat Jumlah kasus
1. Antibiotik Ceftriaxone Levofloksasin 2. Kortikosteroid Metilprednisolon
Deksametason 4. Bronkodilator Procaterol HCl
hemihydrates
Salbutamol
6
22 5. Kombinasi Flutikason propionate
dan salbutamol Ipratropiun HBr dan salbutamol
13
3
6. Ekspektoran Carbocisteine
Gliceryl guaiacolat (GG)
8 4 7. Antihistamin Cetirizin HCl
Cyproheptadin HCl
5 1 8. Derivat xantin Aminofilin
Teofilin
4 1 9. Nasal dekongestan Pseudoefedrin HCl 2 10. Obat Anti TB (OAT) 4FDC 1
Total 172
Kasus yang paling banyak menggunakan obat gangguan saluran
pernapasan berasal dari golongan obat antibiotika, yaitu 37 kasus. Antibiotika
ceftriaxone paling banyak diberikan pada pasien, yaitu sebanyak 12 kasus.
Pemberian antibiotika ini disebabkan oleh banyaknya pasien yang mengalami