TINJAUAN KEPUSTAKAAN
2.1. C-Reactive Protein (CRP) 2.1.1.Definisi
C-Reactive Protein (CRP) adalah salah satu protein fase akut yang terdapat dalam serum normal dalam jumlah yang sangat sedikit (1ng/L). Dalam keadaan tertentu dengan reaksi inflamasi atau kerusakan jaringan baik yang disebabkan oleh penyakit infeksi maupun yang bukan infeksi, kadar CRP dapat meningkat sampai100kali.10
2.1.2. Sejarah
Pada tahun 1930 William Tillet dan Thomas Francis di Institut Rockefeller mengobservasi substansi dalam serum penderita Pneumonia pneumokokkus. Serum penderita membentuk presipitasi ketika dicampur dengan Capsular (C) Polisakarida dari dinding sel Pneumococcus. Aktivitas
‘C-reactive’ ini tidak dijumpai pada orang yang sehat. MacLeod dan Avery kemudian menemukan substansi ini suatu protein dan menambahkan nama
‘acute phase’ di akhir. Lofstrom menemukan respon phase akut yang mirip
pada keadaan inflamasi akut dan kronik, dan kemudian diakui menjadi CRP yaitu protein phase akut yang nonspesifik.11,12
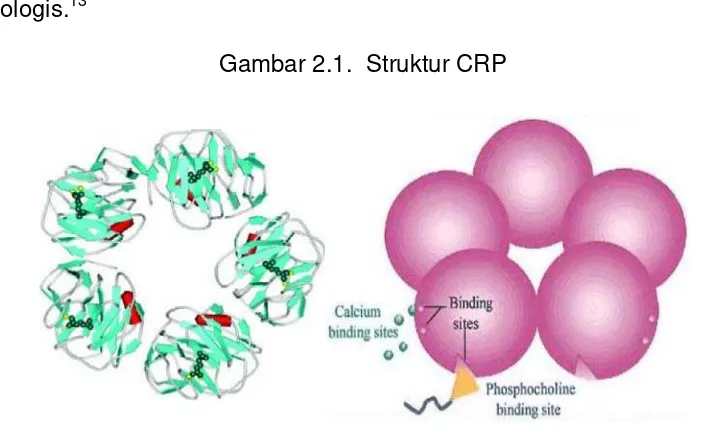
Gen CRP terletak pada pertama kromosom (1q21-Q23A). CRP adalah protein 224-residu dengan massa molar dari monomer 25.106 Da. Protein ini merupakan disc pentramericannular dalam bentuk dan anggota kecil family pentraxins.suatu protein pengikat kalsium dengan sifat pertahanan imunologis.13
Gambar 2.1. Struktur CRP
Sumber:W. Saunders(2003)
CRP merupakan marker inflamasi yang diproduksi dan dilepas oleh hati dibawah rangsangan sitokin-sitokin seperti Interleukin 6 (IL-6), Interleukin 1 (IL-1) dan Tumor Necroting Factor α (TNF-α). Hanya colchicine yang dapat menghambat produksi CRP sedangkan obat immunosupresif seperti cortikosteroid dan yang lainnya atau obat anti radang (Non Steroid Anti Inflamation Drug) tidak dapat menghambat sekresinya.14
dengan demikian menggambarkan secara langsung intensitas proses patologi yang merangsang produksi CRP. Kadar CRP akan menurun tajam bila proses peradangan atau kerusakan jaringan mereda dan dalam waktu sekitar 24-48 jam telah mencapai nilai normal kembali. CRP mempunyai sifat stabil dalam jangka lama pada waktu penyimpanan, mempunyai half life yang panjang, tidak dipengaruhi variasi diurnal, tidak dipengaruhi oleh usia dan jenis kelamin.11,15,18
Untuk penyebab infeksi bakteri/virus, trauma, pembedahan, luka bakar, penyakit keganasan, kerusakan jaringan maupun penyakit autoimmun, kadar CRP biasanya mencapai >10 mg/L. Kadar CRP juga meningkat pada penyakit hipertensi, diabetes, dislipidemia, merokok maupun adanya riwayat penyakit jantung. CRP sangat berguna untuk menegakkan diagnostik inflamasi maupun penyakit infeksi.15
2.1.5. Cara Pemeriksaan
Ada banyak cara yang dapat dipakai untuk penentuan CRP. Beberapa cara yang sering dikerjakan di Indonesia khususnya RSUP H.Adam Malik Medan adalah:
a. Cara Aglutinasi Latex.
b. Imunoassay,biasanya dipakaiteknik Double Antibody Sandwich ELISA.
c. high sensitivity C-Reactive Protein(hs-CRP).15,16
hs-CRP merupakan pemeriksaan yang dapat mengukur konsentrasi CRP yang sangat sedikit sehingga bersifat lebih sensitif dengan range pengukuran antara 0,1-20 mg/L. Baik untuk memeriksa adanya suatu inflamasi derajat rendah (low level inflammation).Pemeriksaan hs-CRP yang sangat sensitif inidapat digunakan untuk memperkirakan risiko PJK dimana proses aterosklerosissebagai penyebab utama PJK terjadi proses inflamasi derajat rendah dan tidakmenyebabkan kadar CRP yang tinggi.
Pada dasarnya, tes ini dianjurkan padaorang-orang yang memiliki tingkat risiko tinggi terhadap penyakit jantung, yaitupernah mengalami serangan jantung, memiliki keluarga dengan riwayat penyakitjantung, dislipidemia, diabetes, hipertensi, wanita menopause, perokok danobesitas serta kurang melakukan aktivitas fisik.17,18,19
AHA/CDC merekomendasikan hs-CRP dengan alasan:
a. hs-CRP adalah indikator global kejadian kardiovaskular di masa depan pada orang dewasa tanpa riwayat penyakit kardiovaskuler sebelumnya.
b. hs-CRP meningkatkan penilaian risiko dan hasil terapi dalam pencegahan penyakit kardiovaskular.
c. hs-CRP bermanfaat sebagai marker independen untuk mengevaluasikemungkinan kejadian kardiovaskular berulang, seperti infark miokard ataurestenosis, setelah intervensi koroner perkutan.
kardiovaskular yaitu :
a. hs-CRP < 1,0 mg/L : Risiko terkena PJK rendah. b. hs-CRP 1,0 - 3,0 mg/L : Risiko terkena PJK sedang. c. hs-CRP > 3,0 mg/L (< 10 mg/L) : Risiko terkena PJK tinggi.20,31
Studi yang mendukung hs-CRP sebagaiprediktor penyakit koroner pada penderita yang sebelumnya terdiagnosis penyakit coroner:
a. ECAT (European Concerted Action on Throbosis and Disabilities): pasien stable angina dan unstable angina terjadi kenaikan hs-CRP dikaitkan dengan kenaikan risiko relatif sebesar 45% pada infark miokard dan kematian akibat penyakit jantung mendadak 95%.
b. CARE (Cholesterol and Recurrent Events): Konsentrasi hs-CRP pada kuintil tertinggi dimana 80% kemungkinan untuk terkena penyakit koroner kurun waktu 5 tahun.21
2.2.1. Pemeriksaan Kadar hs-CRP dengan alat Cobas 6000 C 501 analyzer
a. Prinsip dan Metode Pemeriksaan.
Imunoturbidimetri: Merupakan cara penentuan yang kuantitatif. CRP dalam serum akan mengikat antibodi spesifik terhadap CRP membentuk suatu kompleks immun. Kekeruhan (turbidity) yang terjadi sebagai akibat ikatan tersebut diukur secara fotometris. Konsentrasi dariCRPditentukan secara kuantitatif dengan pengukuran turbidimetrik.17
Particle Enhanced Immunoturbidimetry
Sumber : Roche Diagnostic GmbH. CRPHS (2011).17
b. Cara Pemeriksaan Imunoturbidimetri.
Konsentrasi dari CRP ditentukan secara kuantitatif dimana dapat mengukur kadar sampai < 0,2-0,3 mg/L sehingga disebut dengan high sensitivity C-Reaktive Protein (hs-CRP).Metode berdasarkan reaksi antara antigen dan antibodi dalam larutan buffer dan diikuti dengan pengukuran intensitas sinar dari suatu sumber cahaya yang diteruskan melalui proses imuno presipitasi yang terbentuk dalam fase cair. Dalam penelitian ini memakai metode imunoturbidimetri menggunakan reagen
Cardiac C-Reactive Protein (latex) High Sensitive-Roche.15,17
Prinsip : Sampel ditambah dengan R1 (buffer) kemudian ditambah R2(latex antibodi anti CRP) dan dimulai reaksi dimana antibodi anti CRP yang berikatan dengan mikropartikel latex akan bereaksi dengan antigen dalam sampel untuk membentuk kompleks Ag-Ab. Presipitasi dari kompleks Ag-Ab ini diukur secara turbidimetrik.17
2.3. PENYAKIT JANTUNG KORONER 2.3.1. Definisi
Penyakit Jantung Koroner adalah penyakit yang disebabkan suatu kondisi ketidak seimbangan antara penyaluran oksigen ke miokardium dan kebutuhan oksigen yang sering disebabkan oleh obstruksi penyakit aterosklerosis dari arteri koroner epikardial.22,23
2.3.2. Patogenesis
Teori aterosklerosis sebagai respon terhadap jejas merupakan penjelasan aterogenesis yang paling diterima. Menurut teori ini aterosklerosis merupakan respon inflamasi kronik dinding pembuluh darah arteri terhadap jejas endotel.
paling penting dari disfungsi endotel adalah gangguan hemodinamik dan hiperkolesterolemia.25,26
Tanda awal aterosklerosis adalah fatty streak atau goresan lemak, sebagai hasil akumulasi fokal lipoprotein serum di dalam tunika intima dinding pembuluh darah. Fatty streak secara fisiologis ditemukan pada anak-anak sejak umur 1 tahun, namun tidak semua fatty streak berkembang menjadi lesi fibrotik. Lesi awal ini jumlahnya semakin banyak pada usia 8-18 tahun dan berkembang lebih lanjut saat seseorang berumur sekitar25tahun. Selanjutnya prevalensi komplikasiakan terus meningkat sejalan dengan bertambahnya usia.26
Fatty streak dapat berlanjut menjadi plak fibrous atau ateroma pada lokasi dimana terjadi jejas endotel.27Plak fibrous merupakan penyebab terjadinya manifestasi klinik aterosklerosis. Plak ini terdiri atas akumulasi monosit,makrofag, sel busa, limfosit T, jaringan ikat, debrisdan kristal kolesterol.27
Hiperlipidemia kronik, terutama hiperkolesterolemia, menyebabkanaktivasi fokal endotel arteri. Kadar kolesterol LDL yang tinggi menyebabkan semakin banyak LDL yang terakumulasi di dalam subendotel tunika intima arteri. Sel endotel dapat rusak karena meningkatnya produksi lokal spesi oksigen reaktif oleh makrofag dan sel-sel endotel sebagai mekanisme pertahanan.26
lebih mudah terjadi, daya adherens leukosit meningkat, memicu proliferasi sel otot polosdan meningkatkan deposisi LDL.26,28
LDL yang terperangkap akan dioksidasi oleh radikal bebas. LDL teroksidasi kemudian dimakan oleh monosit menjadi makrofag yang nantinya, bersama otot polos yang terproliferasi, membentuk sel busa atau foam cell. LDL teroksidasi juga memacu pelepasan faktor-faktor pertumbuhan atau
growthfactors, sitokindan kemokin oleh sel-sel endotel dan makrofag yang semakin meningkatkan jumlah monosit yang masuk ke tempat lesi.24,26
Sel endotel yang mengalami jejas juga akan menghasilkan molekul adhesi sel vascular atau vascular cell adhesion molecule 1 (VCAM-1) yang akan mengikat monosit dan sel T. Oleh pengaruh kemokin lokal yang dihasilkan, setelah sel-sel ini menempel endotel, mereka berpindah ke tunika intima.24
Limfosit T berinteraksi dengan makrofag dan menimbulkan inflamasi kronik. Hal ini akan semakin menstimulasi makrofag, sel endotel dan sel-sel otot polos (SMC) untuk melepaskan growth factors yang menyebabkan proliferasi sel otot polos dan sintesis matriks ekstraseluler (ECM). Proliferasi SMC dan deposisi ECM mengubah garis lemak menjadi ateroma matur dan berkontribusi terhadap pertumbuhan lesi aterosklerotik yang progresif.24,29
Plak aterosklerotik terdiri atas tutup fibrotik dan inti nekrotik atau
Gambar 2.3.Patogenesis inflamasi pada aterosklerosis
7 Tahapan perkembangan suatu plak aterosklerotik, Pertama LDL bergerak ke
subendothelium dan teroksidasi oleh makrofag dan SMCs (1 dan 2). Pelepasan
faktor pertumbuhan dan sitokin menarik monosit (3 dan 4). Akumulasi sel busa dan
proliferasi SMCs menyebabkan pertumbuhan plak (6,7 dan 8).
Sumber : David P Faxon dkk (2004).47
2.3.3. Faktor Risiko
Berdasarkanpravalensinya,AmericanHeart Assocciation
(AHA)mengelompokkan faktor risiko aterosklerosis menjadi faktor risiko mayor dan faktor risiko minor. Sedangkan faktor risiko mayor sendiri dikelompokkan lagi menjadi faktor risiko mayor yang dapat dimodifikasi (modifiable) dan faktor risiko yang tidak dapat dimodifikasi (nonmodifiable) seperti umur, jenis kelamindan genetik.25,27,31
a. Faktor Risiko Mayor Modifiable
2. Hipertensi:Peningkatan tekanan pembuluh darah,baik sistole maupun diastole, merangsang peningkatan risiko aterosklerosis. Hipertensi mempercepat proses aterosklerosis.
3. Merokok: Ditemukan hubungan antara merokok dengan komplikasi aterosklerosis, yaitu penyakit jantung iskemik. Merokok berkaitan dengan bertambahnya progresi lesi aterosklerotik 50% lebih cepat dibandingkan dengan orang yang tidak merokok. Radikal bebas asap rokok dapat menyebabkan jejas endotel.
4. Diabetes Mellitus: Diabetes secara tidak langsung menyebabkan aterosklerosis melalui proses dislipidemia. Kelainan metabolik ini menyebabkan aterosklerosis pada usia dini dan mempercepat progresivitasnya.
5. Kurang aktifitas dan obesitas: Berkaitan dengan meningkatnya kadar trigliserida dan kolesterol darah.
2.3.4. Klasifikasi
PJK (penyakit jantung koroner) umumnya dibagi menjadi 2 kelompok, yaitu:
a. Chronic stable angina (Angina Pectoris Stabil ; APS).
b. Acute Coronary Syndrome(ACS) adalah suatu sindrom klinis yang
bervariasi, dan biasanya dibagi menjadi 3, yaitu:
1. Unstable Angina (Angina Pectoris Tidak Stabil ; APTS).
2. Acute non ST elevasi (Acute Nstemi).
3. Acute ST elevasi (Acute Stemi).24
2.3.5. Angina Pektoris Stabil (APS) a. Definisi:
Merupakan tipe angina paling umum. Terjadi karena jantung bekerja lebih keras dari biasanya. Memiliki pola yang teratur. Setelah beberapa episode, kita dapat mempelajarinya dan kemudian mengenali kapan angina tersebut akan terjadi. Nyeri biasanya hilang dalam beberapa menit setelah istirahat atau meminum obat angina. Angina stabil bukan serangan jantung, tetapi merupakan tanda adanya ancaman serangan jantung (infark) dimasa yang akan datang.
b. Etiologi:
kebutuhan oksigen. Tapi jika aktivitas meningkat, misalnya saat berjalan atau menaiki tangga, aktivitas jantung meningkat dan kebutuhan oksigenpun meningkat, sehingga arteri tidak mampu lagi memenuhi kebutuhan oksigenasi jantung. Penyebab yang lain meliputi: Stress emosional, terpapar suhu sangat panas atau sangat dingin, makan terlalu banyakdan merokok.
c. Tanda dan Gejala
Nyeri dan ketidaknyamanan memiliki karakteristik:
- Terjadi ketika jantung harus bekerja lebih keras, biasanya selama aktivitas fisik.
- Bisadiperkirakandatangnya, setiap episode nyeri memiliki kemiripanatau cenderung sama.
- Biasanya berlangsung singkat (5 menit atau kurang).
- Menurun atau hilang dengan istirahat atau obat angina.
- Terasa seperti kembung atau indigestion.
- Bisa dirasakan seperti nyeri dada yang menyebar ke lengan, punggung atau tempat lain.
Gejala seperti mual, fatigue, nafas pendek, berkeringat, nyeri kepala ringan, atau kelemahan bisa juga terjadi.
d. Pemeriksaan Fisik:
menghilang lagi pada waktu nyeri sudah berhenti. Yang dapat membantu pada pemeriksaan fisik adalah penemuan adanya tanda-tanda aterosklerosis umumnya seperti sklerosis arteri carotis, aneurisma abdominal, nadi dorsum pedis/tibialis posterior tidak teraba, penyakit valvular karena sklerosis, adanya hipertensi, LVH.
e. Pemeriksaan Laboratorium:
Pemeriksaan yang diperlukan adalah Hb, Ht, trombosit, dan pemeriksaan terhadap faktor resiko koroner seperti gula darah, profil lipid dan penanda inflamasi akut bila diperlukan, yaitu bila nyeri dada cukup berat dan lama, seperti CK/CKMB, CRP/hs-CRP, Troponin. f. Diagnostik:
didapati dari anamnese penderita, pemeriksaan laboratorium, EKG (biasa didapati normal), angiografi koroner untuk melihat penyumbatan (yang harus dilakukan) dan stress testing.24
Angina Pektoris Stabil menurut ACC/AHA 2002 adalah sindroma klinis dengan karakteristik adanya rasa tidak nyaman didada, rahang, bahu, punggung atau lengan yang semakin memberat bila beraktivitas atau adanya stres emosional dan hilang dengan istirahat atau pemberian nitrogliserin.
2.4. C-Reactive Protein (CRP) pada Aterosklerosis
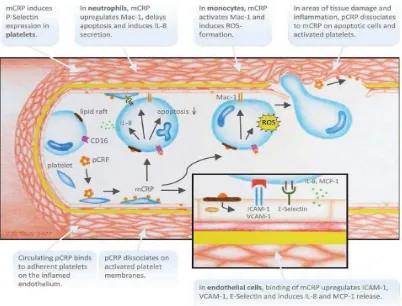
Menurut Khreiss dkk, CRP berbentuk pentamer mengalami dissosiasi menjadi monomer sebelum dapat merangsang terjadinya inflamasi.39
C-reactive protein yang ada dalam sirkulasi berbentuk sebagai disc
shaped pentamer dan mengalami dissosiasi (terurai) melalui terpaparnya
terhadap lemak bioaktif membran sel dari platelet-platelet yang diaktifkan dan sel-sel yang nekrosis dan apoptosis. Sebagai hasilnya yaitu monomer CRP (mCRP) kemudian memberi efek proinflamasi seperti digambarkan dibawah ini.41
Gambar 2.4. Peran CRP pada Aterosklerosis
CRP memberikan efek proatherogenik dan proinflamatori secara langsung dan bekerja sebagai mediator langsung pada gangguan fungsi endotel. CRP pada kadar tertentu sebagai prediktor terjadinya risiko penyakit kardiovaskular yang secara langsung menurunkan produksi NO sebagai relaksan di sel endotelial melalui sintesa endothelial NO (eNOS). Dengan berkurangnya kadar NO, CRP menghambat angiogenesis dan merangsang apoptosis sel endotel. CRPjuga mengawali pelepasan endothelium-derived contracting factor endothelin-1 (ET-1) yang juga memberikan responterhadap CRP untuk menginduksi upregulationadhesion molecule (ICAM-1). CRP juga meregulasi ulang pelepasan MCP-1. Bukti menunjukkan bahwa CRP juga meningkatkan upregulasi NF-κB pada atherosklerosis. Dalam proses atherogenik, CRP secara langsung menaikkan uptake LDL alami ke dalam makrofag.41
Low Density Lipoprotein (LDL) dapat lewat masuk dan keluar dari Intima, tetapi ketika dijumpai jumlahnya berlebih, cenderung terperangkap di dalam matriks melalui ikatan dengan Proteoglycan. Pada saat jumlah antioksidan terbatas, lemak-lemak dan protein LDL adalah subjek oksidasi melalui turunan produk-produk oksidatif dari sisa sel-sel dalam dinding pembuluh darah, protein LDL sebagai subjek juga mengalami proses glikasi. Sehingga terjadi kenaikan Minimally Modified-LDL (MM-LDL) dimana akan mengalami oksidasi lanjut menjadi Oxidized-LDL.42
Masuknya sel-sel Monosit dan Limfosit T sebagai respon inflamasi terhadap Modified-LDL adalah tahap awal pembentukan lesi aterosklerosis.
VCAM-1, ditampilkan di permukaan sel-sel endotel pembuluh darah yang diaktifkan Mediated Leukocyte Adhesion. Sel-sel mononukleus masuk secara langsung ke dinding arteri melalui Chemoattractant Chemokine seperti
Monocyte Chemoattractant Protein-1 (MCP-1). Partikel-partikel LDL yang
terperangkap di intima cenderung mengalami oksidasi yang progresif, membuat mereka dapat dikenal oleh reseptor-reseptor scavenger makrofag sehingga Modified-LDL menjadi target-target internalisasi oleh sel-sel ini.42
Pada pengambilan ekstensive Modified LDL melalui reseptor-reseptor scavenger (CD36 dan SR-A), makrofag akhirnya masuk ke dalam sel foam. Proses differensiasi ini kemungkinan dipercepat oleh MCSF (Macrophage Colony Stimulating Factor), Lipopolisakarida (LPS) melalui reseptor CD14 dalam hubungannya dengan Toll-Like Receptor 4 (TLR-4) oleh HSP-60 (Heat Shock Protein)melalui CD14, dan oleh Platelet Activity Factor (PAF) dan sitokin-sitokin yang di lepas dari makrofag secara autokrin.42
2.5.Pengukuran Ketebalan Tunika Intima Media arteri karotisdenganUSG B-Mode
2.5.1. Definisi
Pengukuran ketebalan intima media arteri karotisdengan USG B-Mode secara tepat mengukur ketebalan gabungan dari lapisan intima dan media dari dinding arteri karotissecara non invasif, akurat dan dapat direproduksi. IntimaMedia Thickness(IMT) arteri karotis dianggap sebagai fenotip perantara untuk penanda awal aterosklerosis. Peningkatan IMT arteri karotis dikaitkan dengan faktor risiko vaskular dan penyakit jantung koroner. Hal ini digunakan untuk identifikasi dan kuantifikasi penyakit vaskular subklinis dan untuk mengevaluasi risiko penyakit kardiovaskular. Plakjuga dapat divisualisasikan selama pemeriksaan dan tidak melibatkan paparan radiasi pengion.
Penuaan arteri karotis dinilai dengan IMT. Meningkatnya ketebalan dinding arteri karena penuaan akibat usia menyebabkan perubahan selular dan biokimia terkait usia yang menyebabkan penebalan progresif lapisan intima dan media. Studi mengindikasikan bahwa penuaan arteri yang merefleksikan peningkatan IMT karotis, terkait dengan faktor risiko penyakit vaskuler aterosklerotikdan bahwa pengaruh genetik dan lingkungan juga memberi kontribusi. Bahkan pada anak usia 5-12 tahun, IMT arteri karotis lebih tinggi pada riwayat keluarga dengan infark miokard (MI) dibanding kontrol.36,40
Sumber : Baroncini LA, Oliveira A (2008).40
2.5.2. Pengukuran CIMT
Metode pencitraan CIMT membutuhkan perhatian pada anatomi arteri karotis, parameter USG dan protokol standar pengukuran yang dibandingkan dengan populasi umum. Tujuannya adalah untuk mendapatkan pengukuran CIMT yang valid dan dapatdireproduksi. Layar plak arteri karotis secara rinci direkomendasikan dengan perhatian khusus pada arteri karotis komunis dan arteri karotis interna. Jika plak berpotensi obstruktif diidentifikasi, dilakukan pemindaian aliran dupleks arteri karotis.37,40
Konsensus Mannheim ketebalan Karotid Intima-Media (2004-2006-2011) : Konsensus Mannheim membakukan metode yang digunakan dalam pengukuran CIMT.37
Sumber : Touboul PJ dkk (2012).39
Plak aterosklerosis secara signifikan meningkatkan ketebalan dinding arteri. Konsensus Mannheim ketebalan intima-media mendefinisikan sebagai sebuah plak CIMT terisolasi ≥ 1,5 mm atau > 50% dari IMT sekitarnya, namun beberapa dokter mempertimbangkan ketebalan maksimal paling sedikit 1 mm indikasi plak. Karena CIMT dapat mengidentifikasi aterosklerosis dengan atau tanpa stenosis, merupakan alat yang sangat baik untuk menentukan non obstruktif aterosklerosis. Hal ini penting karena telah terbukti bahwa sebagian besar kejadian kardiovaskuler yang melibatkan plak arteri non stenotik. Jadi CIMT dapat mendeteksi proses penyakit aterosklerotik dan aterosklerosis subklinis.38,40
Konsensus Mannheim 2004-2006-2011 merekomendasikan definisi berikut untuk karateristik USG IMT dan arterosklerosis plak:
b. Plak adalah struktur yang melebihi dari lumen arteri sekurangnya 0,5 mm atau 50% dari nilai seputarnya IMT, atau ketebalan >1,5 mm diukur dari permukaan media adventitia sampai permukaan lumen intima. Definisi ini menunjukkan klasifikasi lesi arteri karotis komunis yang diamati dengan USG.39,40
2.5.3. Lokasi pengukuran CIMT
Arteri karotis komunis dapat dinilai hampir setiap pasien. Pemeriksaan arterikarotis interna dan bulbus karotikus tergantung baik pada topografi anatomi pasien dan pada keahlian sonografer.
a. Pengukuran IMT hanya dilakukan pada daerah bebas plak dimana pola garis ganda diamati. Keuntungannya adalah pengukuran lebih mudah, lebih akurat, mudah direproduksi dan dapat distandarisasi dengan komputerisasi.
b. IMT dapat diukur didalam lumen arteri karotis komunis, bulbus dan arteri krotis interna.
2.5.4. Analisis CIMT
Akuisisi arteri karotiskomunis dengan USG B-Mode harus dilakukan sebagaiberikut. Peralatan standar termasuk USG B-Mode resolusi tinggi sistem operasi dengan transduser linier pada frekuensi >7MHz. Sesuai kedalaman fokus (misalnya 30-40 mm), frame rate optimal 25 Hz (>15 Hz), dan pengaturanT-Gain (meminimalkanartefak intra luminal) yang direkomendasikan untuk mendapatkan kualitas gambar yang optimal. Log gain harus sekitar 60 dB. Harus disesuaikan untuk mendapatkan kecerahan yang simetris didinding dekat dan jauh, menurun jikaT-Gain digerakkan ke tengah.
Berikut rekomendasi protokol scanning IMT karotid :
a. Segmen dinding arteri harus dinilai dalam tampilan memanjang, tegak lurus dengan beam transduser aUSG, dengan kedua dinding jelas divisualisasikan untuk pengukuran diameter. Probe lateral dianjurkan untuk pencitraan terbaik dilapangan tengah, dimana resolusi diketahui lebih besar daripada dilapangan dekat atau jauh. Pencitraan arteri tampilan horizontal juga dianjurkan untuk memperoleh permukaan yang optimal antara darah dan struktur vaskular, pada segmen terpanjang. Lokalisasi diperlukan untuk membantu dalam reposisi kembali selama follow-up.
c. Sepanjang minimal 10 mm dari segmen arteri, akuisisi gambar berkualitas tinggi diperlukan untuk reproduksi pengukuran serial. Karena pembuluh darah berliku-liku, pengukuran IMT hanya dimungkinkan pada segmen pembuluh darah yang pendek, terutama bifurkasio karotis atau bulbus arteri karotis interna.
d. Sistem deteksi batas IMTmemberikan pengukuran yang akurat. Metode membaca manual dan semi manual memakan waktu dibanding dengan sistem otomatis.
2.6. Kerangka Konseptual
Interleukin 6
Hepar
Protein fase akut CRP
Penebalan Tunika Intima Media Arteri Karotis Aterosklerosis
hs-CRP
Inhibitor : gangguan fungsi hati
Enhancer : Infeksi, Inflamasi sistemik dan merokok aktif