REFERAT
Lupus Eritematosus Sistemik
Pembimbing :
dr. Giri Aji, SpPD
Disusun oleh :
Afiati
KEPANITERAAN KLINIK ILMU PENYAKIT DALAM
RUMAH SAKIT UMUM PUSAT FATMAWATI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI UIN SYARIF HIDATULLAH
JAKARTA
1435 H/2015
Referat Lupus Eritomatosus Sistemik |Afiati 2
KATA PENGANTAR
Bismillahirrahmanirrahim.
Puji Syukur kita panjatkan kehadiran Allah SWT yang telah memberikan nikmat islam, iman, dan ikhsan sehingga penulis dapat menyelesaikan makalah ini dengan baik. Shalawat serta salam kita curahkan kepada baginda Nabi Muhammad SAW yang telah membawa kita ke zaman yang terang benderang ini.
Terima kasih saya ucapkan kepada dr.Giri Aji,SpPD yang telah memberi kesempatan dan waktunya untuk menjadi pembimbing dalam menyelesaikan referat ini. Saya menyadari bahwa makalah ini masih banyak kekurangan. Kritik dan saran yang bangun saya harapkan dari semua pihak demi kesempurnaan referat ini. Demikian semoga referat “Lupus Eritematosus Sistemik” ini dapat bermanfaat.
Jakarta, Mei 2015
Referat Lupus Eritomatosus Sistemik |Afiati 3
DAFTAR ISI
KATA PENGANTAR………...2
DAFTAR ISI………3
BAB I PENDAHULUAN………..4
BAB II TINJAUAN PUSTAKA……….………..5
2.1 Definisi………..……….5 2.2 Epidemiologi……..………..5 2.3 Etiologi…..………..……….7 2.4 Patogenesis……….………..…....…10 2.5 Patofisiologi………..……….…….14 2.6 Manifestasi Klinis………..15 2.7 Diagnosis……….21 2.8 Pemeriksaan Penunjang………22 2.9 Diagnosis Banding………...24
2.10 Derajat Berat Ringannya LES………..25
2.11 Pengelolaan………..26
2.12 LES dan Kehamilan………..….32
BAB III KESIMPULAN…….………..….33
Referat Lupus Eritomatosus Sistemik |Afiati 4
BAB I PENDAHULUAN
Lupus Eritematosus Sistemik (LES) merupakan penyakit inflamasi autoimun sistemik yang ditandai dengan temuan autoantibodi pada jaringan dan kompleks imun sehingga mengakibatkan manifestasi klinis diberbagai sistem organ.1,2 Faktor genetik, imunologik dan hormonal serta lingkungan berperan dalam patofisiologi penyakit LES.2
Dalam 30 tahun terakhir, LES telah menjadi salah satu penyakit rematik utama di dunia.1 Di Amerika Serikat dilaporkan prevalensi LES yaitu 52 kasus per 100.000 penduduk dengan insidensi per tahunnya sekitar 5.1 kasus per 100.000 penduduk.3 Di Asia, prevalensi LES yaitu sekitar 4.3-37.7 kasus per 100.000 penduduk dimana negara Cina memiliki insidensi terbanyak yaitu 3.1 kasus per 100.000 penduduk.4 Data tahun 2002 di RSUP Cipto Mangunkusumo (RSCM) Jakarta, didapatkan 1.4% kasus LES dari total kunjungan pasien di poliklinik Reumatologi Penyakit Dalam, sementara pada tahun 2010 di RS Hasan Sadikin Bandung terdapat 291 pasien (10.5%) dari total pasien yang berobat ke poliklinik reumatologi.3
90% pasien LES adalah perempuan usia muda dengan insiden puncak pada usia 15-40 tahun selama masa reproduksi.1 Rasio penyakit LES pada perempuan dan laki-laki adalah 9:1.3 Angka morbiditas dan mortalitas pasien LES masih cukup tinggi.3 Dilaporkan survival rate 5 tahun pasien LES di RSCM adalah 88% dari pengamatan 108 orang pasien yang berobat dari tahun 1990-2002.3
Perjalanan penyakit LES bersifat fluktuatif dan memiliki risiko kematian yang tinggi, oleh karena itu diperlukan upaya pengenalan dini serta penatalaksanaan yang tepat.1 Untuk menegakkan diagnosis LES dilakukan melalui kriteria yang ditetapkan oleh American College of Rheumatology (ACR) revisi tahun 1997, ditegakkan bila ditemukan 4 dari 11 kriteria.1 Penatalaksanaan LES dilaksanakan secara komprehensif meliputi non medika mentosa dan medika mentosa. Untuk penatalaksanaan awal pasien LES yang baru terdiagnosis, penyuluhan dan intervensi psikologis sangat diperlukan.1 Sedangkan untuk pemilihan terapi ditentukan berdasarkan derajat beratnya LES dengan tujuan terapi yaitu untuk mengontrol serangan akut, severe flare, dan mengontrol gejala sehingga bisa ditoleransi oleh pasien.2
Referat Lupus Eritomatosus Sistemik |Afiati 5
BAB II
TINJAUAN PUSTAKA
2.1 Definisi
Menurut kamus kedokteran Dorland, Lupus Eritematosus Sistemik adalah gangguan jaringan penyambung generalisata kronik yang dapat bersifat ringan hingga fulminans dimana adanya temuan autoantibodi yang menyerang komponen sitoplasma dan inti sel, ditandai oleh adanya erupsi kulit, atralgia, arthritis, nefritis, pleuritis, pericarditis, leucopenia atau trombositopenia, anemia hemolitik, lesi organ, manifestasi neurologik, limfadenopati, demam dan berbagai gejala konstitusional lainnya.5 Sedangkan menurut buku ajar Ilmu Penyakit Dalam, LES adalah prototipe penyakit autoimun yang ditandai oleh produksi antibodi terhadap komponen-komponen inti sel yang berhubungan dengan manifestasi klinis yang luas.1 Perjalanan penyakit LES bersifat fluktuatif yang ditandai dengan periode tenang dan eksaserbasi.6
Kata “lupus” dalam bahasa latin berarti serigala, ”erythro” berasal dari bahasa yunani yang berarti merah, sehingga lupus digambarkan sebagai daerah merah sekitar hidung dan pipi, yang dikenal dengan butterfly - shaped malar
rash.4
2.2 Epidemiologi
Dalam 30 tahun terakhir, LES telah menjadi salah satu penyakit rematik utama di dunia dan dalam 40 tahun terakhir ini, insidensi LES meningkat tiga kali lipat karena kemajuan ilmu kedokteran bidang reumatologi dalam mendiagnosis LES melalui kriteria ACR.1,7 Di Amerika Serikat dilaporkan prevalensi LES yaitu 52 kasus per 100.000 penduduk dengan insidensi per tahunnya sekitar 5.1 kasus per 100.000 penduduk. Di negara Asia-Pasifik, prevalensi LES yaitu sekitar 4.3-45.3 kasus per 100.000 penduduk dengan Australia sebagai negara dengan prevalensi tertinggi yaitu 45.3 kasus per 100.000 penduduk. Di Asia, prevalensi LES yaitu sekitar 4.3-37.7 kasus per 100.000 penduduk dimana negara Cina memiliki insidensi terbanyak yaitu 3.1 kasus per 100.000 penduduk.4
Referat Lupus Eritomatosus Sistemik |Afiati 6
Di Indonesia belum ada data epidemiologi LES yang mencakup seluruh wilayah Indonesia. Beberapa data di Indonesia dari pasien yang dirawat di Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia ditemukan 37,7 % kasus LES pada tahun 1998-1990.1 Data tahun 2002 di RSUP Cipto Mangunkusumo (RSCM) Jakarta, didapatkan 1.4% kasus LES dari total kunjungan pasien di poliklinik Reumatologi Penyakit Dalam, sementara pada tahun 2010 di RS Hasan Sadikin Bandung terdapat 291 pasien (10.5%) dari total pasien yang berobat ke poliklinik Reumatologi.3
Onset penyakit LES 65% terjadi antara usia 16-55 tahun, 20% sebelum usia 16 tahun dan 15% setelah usia 55 tahun dimana90% pasien LES adalah perempuan usia muda dengan insiden puncak pada usia 15-40 tahun selama masa reproduksi.1,7 Rasio penyakit LES pada perempuan dan laki-laki adalah 9:1.3 Berdasarkan hasil penelitian yang dilakukan oleh Rupert W.Jakes, dilaporkan prevalensi LES pada perempuan yaitu sekitar 7.7-68.4 kasus per 100.000 penduduk dengan insidensi 1.4-5.4 kasus, sedangkan prevalensi LES pada laki-laki 0.8-7.0 kasus per 100.000 penduduk dengan insidensi 0.4-0.8 kasus tiap tahunnya.4
Angka morbiditas dan mortalitas pasien LES masih cukup tinggi, dimana angka kematian pasien LES hampir 5 kali lebih tinggi dibandingkan dengan populasi umum.3 Dilaporkan survival rate 5 tahun pasien LES di RSCM adalah 88% dari pengamatan 108 orang pasien yang berobat dari tahun 1990-2002.3 Sedangkan berdasarkan usia, angka survival rate SLE untuk 1-5, 5-10, 10-15, 15-20, dan 20 tahun adalah 93-97%, 84-95%, 70-85%, 64-80%, dan 53-64%.3 Hasil studi yang dilakukan oleh Rupert W.Jakes tahun 2012 menyatakan survival rate LES 93-98% dalam 1 tahun, 60-97% dalam 5 tahun, dan 70-94% dalam 10 tahun.4 Pada tahun-tahun pertama mortalitas SLE berkaitan dengan aktivitas penyakit dan infeksi (termasuk infeksi M. tuberculosis, virus, jamur dan protozoa), sedangkan dalam jangka panjang berkaitan dengan penyakit vaskular aterosklerosis Penyebab tingginya angka morbiditas dan mortalitas pada LES di negara Asia-Pasifik yaitu 30-80% karena infeksi, 19-95% penyakit LES yang aktif, 6-40% keterlibatan kardiovaskular, dan 7-36% karena adanya abnormalitas ginjal.4
Prognosis LES sangat bervariasi. Di negara Asia-Pasifik, prognosis LES tampak lebih baik pada negara Cina (Shanghai, survival rate 98% dalam 5 tahun),
Referat Lupus Eritomatosus Sistemik |Afiati 7
Hong Kong (survival rate 97% dalam 5 tahun dan 94% dalam 10 tahun), Korea Selatan (survival rate 94% dalam 5 tahun), akan tetapi di negara Australia survival
rate LES hanya 60% dalam 5 tahun.4
2.3 Etiologi
Faktor genetik, imunologis, lingkungan dan hormon dianggap sebagai etiologi LES, yang mana keempat faktor ini saling terkait. Faktor lingkungan dan hormon berperan sebagai pencetus penyakit pada individu peka genetik. Faktor lingkungan yang dianggap sebagau pencetus antara lain yaitu infeksi, sinar ultraviolet, pemakaian obat-obatan, stress mental maupun fisik.8
a) Antibodi Antinuklear (ANA)9
ANA diarahkan untuk melawan beberapa antigen nucleus dan dapat dikelompokkan menjadi empat kategori:
1. Antibodi terhadap DNA 2. Antibodi terhadap histon
3. Antibodi terhadap protein nonhiston yang terikat pada RNA 4. Antibodi terhadap antigen nucleolus
b) Faktor Genetik 7,9
1. Terdapat indeks yang tinggi (25%) pada kembar monozigotik dan kembar dizigotik (1-3%).
2. Anggota keluarga mempunyai risiko yang meningkat untuk menderita LES dan hingga 20% pada kerabat tingkat pertama yang secara klinis tidak terkena dapat menunjukkan adanya autoantibodi. Ikatan saudara kandung memiliki risiko 30 kali lebih besar untuk menderita penyakit LES.
3. Pada populasi kulit orang putih di Amerika Utara terdapat hubungan positif antara LES dengan gen HLA kelas II, terutama pada lokus HLA-DQ.
4. Beberapa pasien LES sekitar 6% mengalami defisiensi komponen komplemen yang diturunkan. Kekurangan komplemen akan mengganggu
Referat Lupus Eritomatosus Sistemik |Afiati 8
pembersihan kompleks imun dari sirkulasi dan memudahkan deposisi jaringan, yang menimbulkan jejas jaringan.
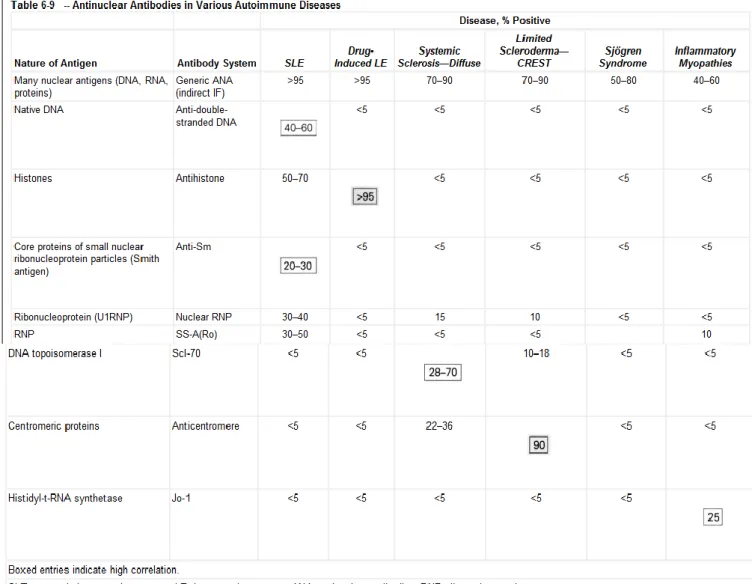
Tabel 2.1 Antibodi Antinuklear Pada Berbagai Penyakit Autoimun
Sumber : Vinay Kumar, 2007.
c) Faktor Lingkungan 2,7,9
Adanya sindrom menyerupai lupus pada pasien yang meminum obat tertentu, seperti prokainamid dan hidralazin. Obat-obat ini mengganggu ekspresi dari sel T CD4+ dengan menghambat metilasi DNA dan menstimulus ekspresi antigen LFA-1 sehingga memicu autoreaktivasi pada
Referat Lupus Eritomatosus Sistemik |Afiati 9
LES. Oleh karena itu, sebagian besar penderita yang diobati dengan prokainamid selama lebih dari 6 bulan akan menghasilkan ANA disertai gambaran LES yang muncul 15% - 20% pada pasien tersebut.
Pajanan sinar ultraviolet merupakan faktor lingkungan lain yang dapat memperburuk penyakit tersebut pada banyak individu. Sekitar 70% pasien LES akan mengalami flare ketika terpajan dengan sinar ultraviolet. Sinar ultraviolet dapat meningkatkan apoptosis keratinosit, merusak DNA dan meningkatkan jejas jaringan yang akan melepaskan pembentukan kompleks imun DNA / anti-DNA yang dapat menstimulus respon autoimun pada LES.
Infeksi Epstein-Barr Virus (EBV) merupakan faktor yang dapat meningkatkan terjadinya LES. EBV akan mengaktivasi sel limfosit B dan menstimulus interferon α (IFN α) untuk produksi sel plasmasitoid dendirtik yang akan memicu respon imun. Selain itu, EBV juga memiliki untaian asam amino yang menyerupai untaian asam amino manusia yang akan menstimulus respon autoimun pada LES.
d) Faktor Imunologis 9
Bermacam-macam kelainan imunologis baik pada sel T maupun sel B pada pasien LES sulit untuk mengidentifikasi setiap salah satunya sebagai penyebab. Analisi molekular terhadap antibodi anti-DNA untai ganda member petunjuk bahwa antibodi tersebut tidak dihasilkan oleh susunan acak sel B aktif poliklonal, tetapi lebih banyak berasal dari respon sel-B oligoklonal yang lebih selektif terhadap antigennya sendiri. Sebagai contoh, antibodi anti-DNA pathogen pada pasien LES adalah kationik, sedangkan antibodi yang dihasilkan oleh sel B yang teraktivasi secara poliklonal adalah anionik dan nonpatogen. Oleh sebab itu, tanggung jawab autoimunitas pada LES telah beralih ke sel T helper CD4+.
e) Faktor Hormonal 2
Perempuan memiliki respon antibodi lebih tinggi daripada laki-laki. Hal ini disebabkan oleh efek estrogen yang bermanfaat terhadap sintesis antibodi. Perempuan yang mengkonsumsi kontrasepsi oral yang terdapat kandungan estrogen atau yang menggunakan hormone replacement therapy
Referat Lupus Eritomatosus Sistemik |Afiati 10
memiliki risiko 2 kali lipat terkena LES. Estradiol akan berikatan pada reseptor sel T dan sel limfosit B, meningkatkan aktivasi sel T dan sel limfosit B tersebut.
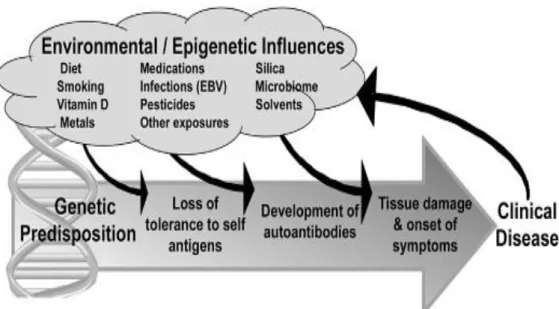
Gambar 2.1 Keterkaitan antara factor genetik, epigenetic dan lingkungan pada LES.
Sumber : Ellen M.G, 2014.
2.4 Patogenesis
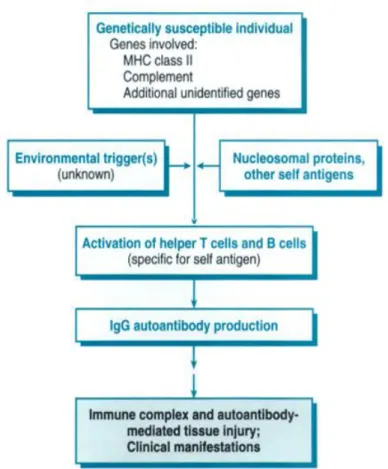
Kelainan mendasar pada LES adalah kegagalan mempertahankan toleransi-diri. Akibatnya terdapat autoantibodi dalam jumlah besar yang dapat merusak jaringan secara langsung ataupun dalam bentuk endapan kompleks imun. Antibodi tersebut melawan komponen nuclear dan sitoplasma sel host yang tidak spesifik terhadap organ.9 Proses ini diawali dengan faktor pencetus yang ada dilingkungan, dapat berupa infeksi, sinar ultraviolet atau bahan kimia. Hal ini menimbulkan abnormalitas respon imun di dalam tubuh yaitu 8:
1. Sel T dan sel B menjadi autorektif 2. Pembentukan sitokin yang berlebihan
3. Hilangnya regulasi kontrol pada sistem imun, antara lain
a. Hilangnya kemampuan membersihkan antigen di kompleks imun maupun sitokin di dalam tubuh
Referat Lupus Eritomatosus Sistemik |Afiati 11
c. Hilangnya toleransi imun dimana sel T mengenali molekul tubuh sebagai antigen kerena adanya mimikri molekuler
Gambar 2.2 Model pathogenesis LES
Sumber : Vinay Kumar, 2009.
Akibat proses tersebut, maka terbentuk berbagai macam antibodi di dalam tubuh yang disebut autoantibodi. Selanjutnya antibodi tersebut akan membentuk kompleks imun. Kompleks imun tersebut akan terdeposisi pada jaringan atau organ yang akhirnya
Referat Lupus Eritomatosus Sistemik |Afiati 12
Gambar 2.3 Tiga tahap patogenesis penyakit kompleks imun sistemik
Sumber : Vinay Kumar, 2009
menimbulkan gejala inflamasi atau kerusakan jaringan.8
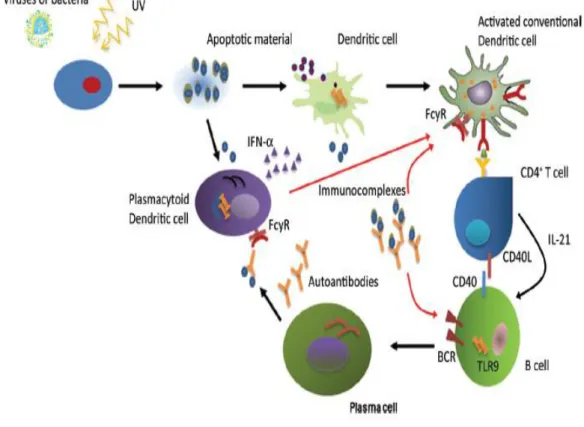
Karakteristik patogenesis dari LES yaitu sistem imun yang menyerang nuklear endogen yang dianggap sebagai autoantigen. Autoantigen dikeluarkan oleh sel yang mengalami apoptosis kemudian akan dipresentasikan oleh sel dendritik ke sel T. Sel T mensekresikan sitokin yaitu interleukin 10 (IL10) dan IL23 yang mengaktivasi sel B untuk memproduksi antibodi. Nukleosome endogen dapat berikatan dengan molekular patogen reseptor dan dapat menstimulus pengeluaran interferon α (IFN α) sehingga memicu terjadinya inflamasi. Selain itu juga nucleosome dapat berikatan dengan reseptor permukaan sel seperti BCR (B
cell antigen reseptor) dan TLR (Toll like reseptor). Pada pasien dengan SLE yang
aktif terdapat peningkatan ekspresi TLR9.7
Pada LES sebagian besar autoantibodi yang dihasilkan akan langsung menyerang kompleks DNA/protein atau RNA/protein seperti nukleosome, nukleolar RNA, spliceosomal RNA. Saat terjadi apoptosis, antigen tersebut bermigrasi ke permukaan sel dan mengaktivasi sistem imun untuk produksi autoantibodi. Hiperreaktivitas dari sel T dan sel limfosit B pada LES ditandai dengan meningkatnya ekspresi molekul HLA-D dan CD40L. Hasil akhir dari ini
Referat Lupus Eritomatosus Sistemik |Afiati 13
yaitu produksi autoantibodi dan pembentukan kompleks imun yang terdeposisi di jaringan sehingga membuat (1) sequestrasi dan destruksi sel-sel yang diselubungi Ig yang beredar di sirkulasi, (2) fiksasi dan cleaving komplemen, (3) pengeluaran kemotoksin, peptide vasoaktif, dan enzim-enzim yang mendestruksi jaringan.2
Gambar 2.4 Patogenesis pada LES Sumber : George Berstias, 2012.
Referat Lupus Eritomatosus Sistemik |Afiati 14
2.5 Patofisiologi
Gambar 2.5 Mekanisme sistemik pada LES Sumber : Simanta Pathak, 2011
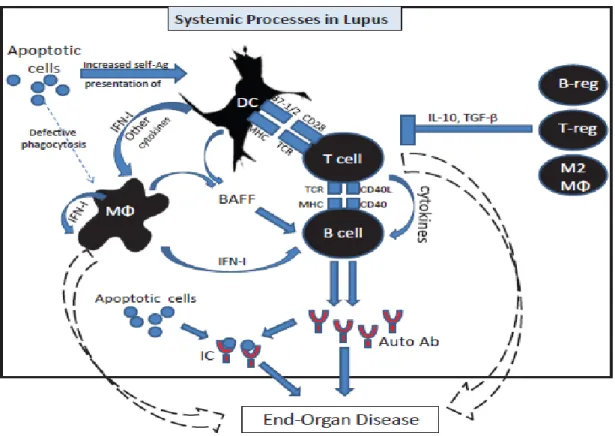
Abnormalitas imun pada LES terbagi menjadi 2 fase yaitu (a) meningkatnya serum antinuklear dan autoantibodi anti-glomerular, (b) terbentuknya kompleks imun pada organ target yang menyebabkan kerusakan organ.11 Defek mekanisme regulasi imun seperti klirens apoptosis dan kompleks imun merupakan kontributor pada LES. LES ditandai dengan adanya produksi autoantibodi, terbentuknya kompleks imun, dan aktivasi komplemen yang tidak terkendali. LES disebabkan oleh interaksi antara gen dan faktor lingkungan sehingga menghasilkan respon imun yang abnormal. Respon tersebut terdiri dari hiperaktivitas sel T helper sehingga terjadi hiperaktivitas sel B. Terjadi gangguan mekanisme downregulating yang menimbulkan respon imun abnormal. 2
Referat Lupus Eritomatosus Sistemik |Afiati 15
Gambar 2.6 Patofisiologi LES Sumber : Harrison, 2011
Pada LES penanganan pada komplek imun terganggu, dapat berupa gangguan klirens kompleks imunt, gangguan pemprosesan kompleks imun dalam hati dan penurun uptake kompleks imun pada limpa. Gangguan-gangguan ini memungkinkan terbentuknya deposit kompleks imun di luar sistem fagosit mononuklear. Kompleks imun ini akan mengendap pada berbagai macam organ dan terjadi fiksasi komplemen pada organ tersebut. Peristiwa ini menyebabkan aktivasi komplemen yang menghasilkan substansi penyebab timbulnya reaksi inflamasi. Reaksi inflamasi inilah yang menyebabkan timbulnya keluhan atau gejala pada organ atau tempat yang bersangkutan seperti ginjal, sendi, pleura, kulit dan sebagainya.2
2.6 Manifestasi Klinis
Gejala klinis dan perjalanan penyakit SLE sangat bervariasi. Penyakit dapat timbul mendadak disertai tanda-tanda terkenanya berbagai sistem dalam tubuh. Dapat juga menahun dengan gejala pada satu sistem yang lambat laun diikuti oleh gejala terkenanya sistem imun.12
Referat Lupus Eritomatosus Sistemik |Afiati 16
Waktu yang dibutuhkan antara onset penyakit dan diagnosis adalah 5 tahun. Penyakit ini mempunyai ciri khas terdapatnya eksaserbasi dan remisi. Onset penyakit dapat spontan atau didahului oleh faktor presipitat seperti kontak dengan sinar matahari, infeksi virus/bakteri, obat misalnya golongan sulfa. 12 A. Gejala Konstitusional
Manifestasi yang timbul dapat bervariasi. Pada anak-anak yang paling sering adalah anorexia, demam, kelelahan, penurunan berat badan, limfadenopati dan irritable. Gejala dapat berlangsung intermiten atau terus-menerus. 13
B. Gejala Muskuloskeletal
Pada anak-anak gejala yang paling sering ditemukan dapat berupa athralgia (90%) dan sering mendahului gejala-gejala lainnya. Yang paling sering terkena adalah sendi interfalangeal proksimal diikuti oleh lutut, pergelangan tangan, metakarpophalangeal, siku dan pergelangan kaki. Artritis dapat terjadi pada lebih dari 90% anak, umumnya simetris, terjadi pada beberapa sendi besar maupun kecil. Biasanya sangat responsif terhadap terapi dibandingkan dengan kelainan organ yang lain pada LES. Arthritis pada tangan dapat menyebabkan kerusakan ligament dan kekakuan sendi yang berat. Osteonecrosis umum terjadi dan dapat timbul belakangan setelah dalam pengobatan kortikosteroid. 13
C. Gejala Mukokutan
Kelainan kulit atau selaput lendir ditemukan pada 55% kasus LES.
1). Lesi Kulit Akut
Ruam kulit yang paling dianggap khas adalah ruam kulit berbentuk kupu-kupu (butterfly-rash) berupa eritema yang sedikit edematus pada hidung dan kedua pipi. Karakteristik malar atau ruam kupu-kupu termasuk jembatan hidung dan bervariasi dari merah pada erythematous epidermis hingga penebalan scaly patches. Ruam mungkin akan fotosensitif dan berlaku untuk semua daerah terkena sinar matahari. Lesi-lesi tersebut penyebarannya bersifat sentrifugal dan dapat bersatu sehingga berbentuk ruam yang tidak beraturan.
Referat Lupus Eritomatosus Sistemik |Afiati 17
Dengan pengobatan yang tepat, kelainan ini dapat sembuh tanpa bekas.13
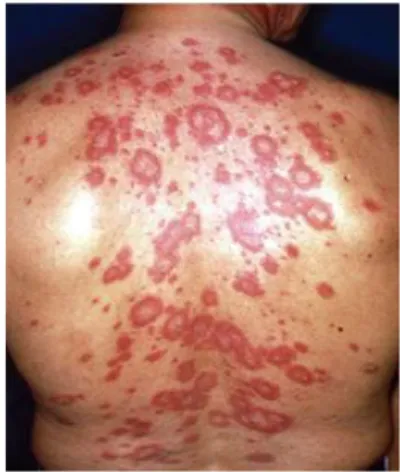
Gambar 2.7 Lupus eritematosus kutaneus akut Sumber : George, 2012
2). Lesi Kulit Sub Akut
Gambar 2.8 Lesi kulit sub akut yang khas berbentuk anular.
Sumber : George, 2012
3). Lesi Diskoid
Sebesar 2 sampai 2% lesi discoid terjadi pada usia di bawah 15 tahun. Sekitar 7 % lesi discoid akan menjadi LES dalam waktu 5 tahun, sehingga perlu di monitor secara rutin. Hasil pemeriksan laboratorium menunjukkan adanya antibodi antinuclear (ANA) yang disertai peningkatan kadar IgG yang tinggi dan lekopeni ringan.Ruam diskoid adalah ruam pada kulit leher, kepala, muka, telinga, dada, punggung, dan ekstremitas yang menimbul dan berbatas tegas, dengan diameter
Referat Lupus Eritomatosus Sistemik |Afiati 18
5-10 mm, tidak gatal maupun nyeri. Berkembangnya melalui 3 tahap, yaitu erithema, hiperkeratosis dan atropi. Biasanya tampak sebagai bercak eritematosa yang meninggi, tertutup oleh sisik keratin disertai oleh adanya penyumbatan folikel. Kalau sudah berlangsung lama akan terbentuk sikatrik. Lesi diskoid tidak biasa di masa kanak-kanak. Namun, mereka terjadi lebih sering sebagai manifestasi dari LES daripada sebagai diskoid lupus erythematosis (DLE) saja; 2-3% dari semua DLE terjadi di masa kanak-kanak.14
Gambar 2.9 Facial discoid
Sumber : George, 2012
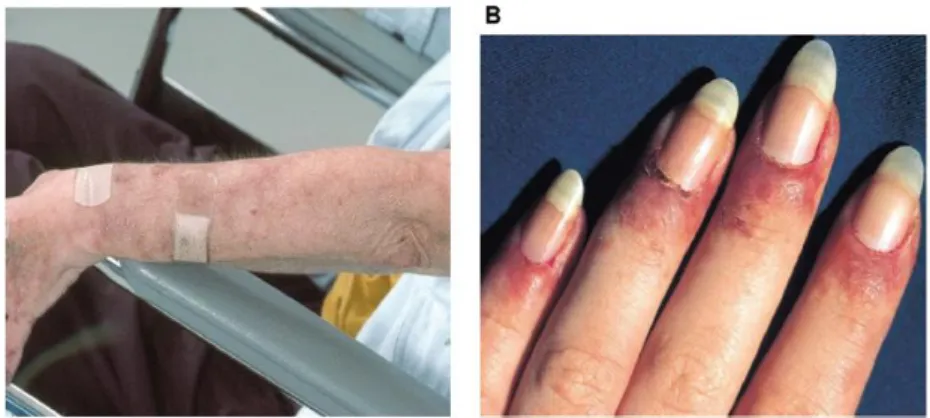
4). Livido Retikularis
Suatu bentuk vaskulitis ringan, sering ditemukan pada SLE. Vaskulitis kulit dapat menyebabkan ulserasi dari yang berbentuk kecil sampai yang besar. Sering juga tampak perdarahan dan eritema periungual.13
Gambar 2.10 A) Livido retikularis B) eritema periungual. Sumber : George, 2012
Referat Lupus Eritomatosus Sistemik |Afiati 19
5). Urtikaria
Biasanya menghilang perlahan-lahan beberapa bulan setelah penyakit tenang secara klinis dan serologis.14
D. Kelainan pada Ginjal
Pada sekitar 2/3 dari anak dan remaja LES akan timbul gejala lupus nefritis. Lupus nefritis akan diderita sekitar 90% anak dalam tahun pertama terdiagnosanya LES. Berdasarkan klasifikasi WHO, jenis lupus nefritis adalah:
i. Kelas I: minimal mesangial lupus nephritis ii. Kelas II: mesangial proliferative lupus nephritis iii. Kelas III: focal lupus nephritis
iv. Kelas IV: diffuse lupus nephritis
v. Kelas V: membranous lupus nephritis vi. Kelas VI: advanced sclerotic lupus nephritis
Kelainan ginjal ditemukan 68% kasus LES. Manifestasi paling sering ialah proteinuria dan atau hematuria. Ada 2 macam kelainan patologis pada ginjal yaitu nefritis lupus difus dan nefritis lupus membranosa. Nefritis lupus difus merupakan kelainan yang paling berat. Klinis tampak sebagai sindrom nefrotik, hipertensi, serta gangguan fungsi ginjal sedang sampai berat. Nefritis membranosa lebih jarang ditemukan. Ditandai dengan sindroma nefrotik, gangguan fungsi ginjal ringan serta perjalanan penyakit yang mungkin berlangsung cepat atau lambat tapi progresif.2,13
E. Serositis (pleuritis dan perikarditis)
Gejala klinisnya berupa nyeri waktu inspirasi dan pemeriksaan fisik dan radiologis menunjukkan efusi pleura atau efusi parikardial. Efusi pleura lebih sering unilateral, mungkin ditemukan sel LE dalam cairan pleura. Biasanya efusi menghilang dengan pemberian terapi yang adekuat.13 F. Pneuminitis Interstitial
Merupakan hasil infiltrasi limfosit. Kelainan ini sulit dikenali dan sering tidak dapat diidentifikasi. Biasanya terdiagnosa setelah mencapai tahap lanjut.13
Referat Lupus Eritomatosus Sistemik |Afiati 20
G. Gastrointestinal
Dapat berupa rasa tidak enak di perut, mual ataupun diare. Nyeri akut abdomen, muntah dan diare mungkin menandakan adanya vaskulitis intestinalis. Gejala menghilang dengan cepat bila gangguan sistemiknya mendapat pengobatan yang adekuat. 13
H. Hati dan Limpa
Hepatosplenomegali mungkin ditemukan pada anak-anak, tetapi jarang disertai ikterus. Umumnya dalam beberapa bulan akan menghilang atau kembali normal. 13
I. Kelenjar Getah Bening dan Kelenjar Parotis
Pembesaran kelenjar getah bening ditemukan pada 50% kasus. Biasanya berupa limfadenopati difus dan lebih sering pada anak-anak. Kelenjar parotis membesar pada 60% kasus LES. 13
J. Susunan Saraf Tepi
Neuropati perifer yang terjadi berupa gangguan sensorik dan motorik. Biasanya bersifat sementara. 15
K. Susunan Saraf Pusat
Gejala SSP bervariasi mulai dari disfungsi serebral global dengan kelumpuhan dan kejang sampai gejala fokal seperti nyeri kepala dan kehilangan memori. Diagnosa lupus SSP ini membutuhkan evaluasi untuk mengeksklusi ganguan psikososial reaktif, infeksi, dan metabolik. Trombosis vena serebralis bisanya terkait dengan antibodi antifosfolipid. Bila diagnosa lupus serebralis sudah diduga, CT Scan perlu dilakukan. Gangguan susunan saraf pusat terdiri dari 2 kelainan utama, yaitu psikosis organik dan kejang-kejang. Penyakit otak organik biasanya ditemukan bersamaan dengan gejala aktif LES pada sistem-sistem lainnya. Pasien menunjukkan gejala delusi/halusinasi disamping gejala khas kelainan organik otak.10 Kejang-kejang yang timbul biasanya termasuk tipe grandmal. Kelainan lain yang mungkin ditemukan ialah korea, paraplegia karena mielitis transversal, hemiplegia, afasia, psikosis, pseudotumor cerebri, aseptic meningitis, chorea, defisit kognitif global, melintang myelitis, neuritis perifer dan sebagainya. Mekanisme
Referat Lupus Eritomatosus Sistemik |Afiati 21
terjadinya kelainan susunan saraf pusat tidak selalu jelas. Faktor-faktor yang memegang peranan antara lain vaskulitis, deposit gamma globulin di pleksus koroideus. 15
L. Hematologi
Kelainan hematologi yang sering terjadi adalah limfopenia, anemia, Coombs-positif anemia hemolitik, anemia penyakit kronis trombositopenia, dan lekopenia. 13
M. Fenomena Raynaud
Ditandai oleh keadaan pucat, disusul oleh sianosis, eritema dan kembali hangat. Terjadi karena disposisi kompleks imun di endotelium pembuluh darah dan aktivasi komplemen lokal. 13
N. Kardiovaskuler
LES dapat menyebabkan terjadinya aterosklerosis yang pada akhirnya dapat mengakibatkan terjadi infark miokard. Gagal jantung dan angina pektoris, valvulitis, vegetasi pada katup jantung merupakan beberapa manifestasi lainnya.13
2.7 Diagnosis
Kriteria diagnosis yang digunakan adalah dari American College of
Rheumatology 1997 yang terdiri dari 11 kriteria, dikatakan pasien tersebut SLE jika
Referat Lupus Eritomatosus Sistemik |Afiati 22
Bila dijumpai 4 atau lebih kriteria diatas, diagnosis LES memiliki sensitifiitas 85% dan spesifisitas 95%. Sedangkan bila hanya 3 kriteria dan salah satunya ANA positif, maka sangat mungkin LES dan diagnosis bergantung pada pengamatan klinis. Bila hasil tes ANA negatif, maka kemungkinan bukan LES. Apabila hanya tes ANA positif dan manifestasi klinis lain tidak ada, maka belum tentu LES, dan observasi jangka panjang diperlukan.3
2.8 Pemeriksaan Penunjang
Kelainan laboratorium pada LES diantaranya anemia hemolitik dan anemia nomositer, leukopenia, trombositopenia, laju endap darah yang cepat, hiperglobulinemia dan bila terdapat sindrom nefrotik, albumin akan rendah. Biasanya kelainan faal hepar dan penurunan komplemen serum juga ada. Proteinuria, biasanya bersifat gross proteinuria, merupakan gejala penting. Faktor
Referat Lupus Eritomatosus Sistemik |Afiati 23
rematoid positif kira-kira 33% kasus. Urin diperiksa untuk mengetahui adanya protein, leukosit, eritrosit dan silinder. Uji ini dilakukan untuk menentukan adanya komplikasi ginjal dan untuk memantau perkembangan penyakit LES. Berikut pemeriksaan penunjang minimal yang diperlukan untuk diagnosis dan monitoring LES3 :
1. Hemoglobin. Leukosit, hitung jenis sel, laju endap darah (LED)
2. Urin rutin dan mikroskopik protein kuantitatif 24 jam, bila diperlukan pemeriksaan kreatinin darah
3. Kimia darah (ureum, kreatinin, fungsi hati dan profil lipid) 4. PT dan aPTT
5. Serologi ANA, anti-dsDNA, komplemen C3 C4
6. Foto polos toraks (pemeriksaan hanya untuk awal diagnosis)
Rekomendasi 3
- Test ANA merupakan test yang sensitif, namun tidak spesifik untuk SLE - Test ANA dikerjakan hanya jika terdapat kecurigaan terhadap SLE
- Test Anti dsDNA positif menunjang diagnosis SLE, namun jika negatif tidak menyingkirkan diagnosis SLE
Fenomena Sel S.E dan tes sel S.E
Sel L.E terdiri atas granulosit neutrofilik yang mengandung bahan nuclear basofilik yang telah difagositosis, segmen nuklearnya berpindah ke perifer. Fenomena ini disebabkan oleh factor antinuclear (factor L.E dan yang lain) yang menyerang bahan nuclear di dalam sel yang rusak. Bahan nuclear yang berubah dikelilingi neutrofil (bentuk rosette) yang memfagositosis bahan tersebut. Tes sel L.E kini tidak penting karena pemeriksaan antibodi antinuclear lebih sensitif.
Antibodi antinuclear (ANA)
Pada pemeriksaan imunofluoresensi tak langsung dapat ditunjukkan (ANA) pada 90% kasus.12 Pemeriksaan ini dilakukan untuk mengetahui adanya antibody yang mampu menghancurkan inti dari sel-sel tubuh sendiri. Selain mendeteksi adanya ANA, juga berguna untuk mengevaluasi pola dari ANA dan antibody spesifik. Pola ANA dapat diketahui dari pemeriksaan preparat yang diperiksa di
Referat Lupus Eritomatosus Sistemik |Afiati 24
bawah lampu ultraviolet.13 Terdapat 4 pola ANA ialah membranosa (anular, peripheral), homogen, berbintik dan nuclear. Yang dianggap spesifik untuk L.E.S ialah pola membranosa, terutama jika titernya tinggi. Pola berbintik juga umum terdapat pada L.E.S. Pada homogen kurang spesifik.16
Lupus band test
Pada pemeriksaan imunofluoresens langsung dapat dilihat pita terdiri atas deposit granular immunoglobulin G, M atau A dan komplemen C3 pada taut epidermal-dermal yang disebut lupus band. Caranya disebut lupus band test, specimen diambil dari kulit yang normal. Tes tersebut positif pada 90-100% kasus L.E.S dan 90-95% kasus L.E.D.16
Anti-ds-DNA
Anti autoantibody yang lain selain ANA ialah anti-ds-DNA, yang spesifik untuk S.L.E, tetapi hanya ditemukan pada 40-50% penderita. Antibodi ini mempunyai hubungan dengan glomerulonefritis. Adanya antibodi tersebut dan kadar komplemen yang rendah dapat meramalkan akan terjadinya hematuria dan atau proteinuria.16
Anti-Sm
Selain anti-ds-DNA, masih ada antibody yang lain yang spesifik ialah anti-Sm, tetapi hanya terjadi pada sekitar 20-30% penderita dan tidak ditemukan pada penyakit lain.16
2.9 Diagnosis Banding3
Beberapa penyakit dengan gambaran klinis yang mirip atau beberapa tes laboratorium yang serupa dengan LES yaitu:
a. Undifferentiated connective tissue disease
b. Sindroma Sjögren
c. Sindroma antibodi antifosfolipid (APS) d. Fibromialgia (ANA positif)
e. Purpura trombositopenik idiopatik f. Lupus imbas obat
Referat Lupus Eritomatosus Sistemik |Afiati 25
h. Vaskulitis
Beberapa penyakit yang berasosiasi dengan L.E.S mempunyai gejala-gejala yang dapat menyerupai L.E.S yakni artritis reumatika, sklerosis sistemik, dermatomiositis, dan purpura trombositopenik.12
Artritis Reumatika. Otot dan kekakuan sendi biasanya paling sering di pagi hari. Pola karakteristik dari persendian yang terkena adalah mulai pada persendian kecil di tangan, pergelangan, dan kaki. Awitannya biasanya akut, bilateral, dan simetris. Persendian dapat teraba hangat, bengkak, kaku pada pagi hari berlangsung selama lebih dari 30 menit.14
Sklerosis Sistemik. Penyakit ini disebut juga skleroderma sistemik. Skleroderma merupakan kolagenosis kronis dengan gejala khas bercak-bercak putih kekuning-kuningan dan keras yang seringkali mempunyai halo ungu disekitarnya. Sklerosis sistemik seperti skleroderma sirkumskripta tetapi secara berturut-turut mengenai alat-alat viseral.12
Dermatomiositis. Penyakit mulai dengan perubahan khas pada muka (terutama pada palpebra) yakni terdapat eritema dan edema berwarna merah ungu kadang-kadang juga livid. Pada palpebra terdapat telangiektasis, disertai paralisi otot-otot ekstraokular. Pada fase berikutnya timbul perubahan-perubahan kutan yang menetap dan menyerupai Lupus Eritematosus. Kelainan di muka menjalar ke leher, toraks, lengan bawah, dan lutut. Manifestasi patognomonik ialah papul Gottron yaitu papul keunguan di bagian dorsolateral sendi interfalangeal dan atau metakarpofalangeal. Fase ini disertai demam intermiten, takikardi, hiperhidrosis, dan penurunan berat badan.12
Purpura Trombositopenik. Penyakit ini juga dikenal sebagai sindrom Moschowite dengan trias : trombositopenia, anemia hemolitik, dan gangguan susunan saraf pusat. Gejala yang timbul adalah demam, purpura berupa ekimosis, ikterus, pembesaran limpa, disfungsi ginjal, artritis, pleuritis, fenomena Raynaud, nyeri perut, dan pembesaran hati.15
2.10 Derajat Berat Ringannya LES
Kriteria untuk dikatakan SLE ringan adalah: 1. Secara klinis tenang
Referat Lupus Eritomatosus Sistemik |Afiati 26
3. Fungsi organ normal atau stabil, yaitu: ginjal, paru, jantung, gastrointestinal, susunan saraf pusat, sendi, hematologi dan kulit.
Contoh LES dengan manifestasi arthritis dan kulit.
Penyakit LES dengan tingkat keparahan sedang ditemukan: 1. Nefritis ringan sampai sedang ( Lupus nefritis kelas I dan II) 2. Trombositopenia (trombosit 20-50x103/mm3)
3. Serositis mayor
Penyakit SLE berat atau mengancam nyawa apabila ditemukan keadaan sebagaimana tercantum di bawah ini, yaitu:
1. Jantung: endokarditis Libman-Sacks, vaskulitis arteri koronaria, miokarditis,tamponade jantung, hipertensi maligna.
2. Paru-paru: hipertensi pulmonal, perdarahan paru, pneumonitis, emboli paru,infark paru, ibrosis interstisial, shrinking lung.
3. Gastrointestinal: pankreatitis, vaskulitis mesenterika. 4. Ginjal: nefritis proliferatif dan atau membranous.
5. Kulit: vaskulitis berat, ruam difus disertai ulkus atau melepuh (blister) 6. Neurologi: kejang, acute confusional state, koma, stroke, mielopati
transversa, mononeuritis, polineuritis, neuritis optik, psikosis, sindroma demielinasi. mononeuritis, polineuritis, neuritis optik, psikosis, sindroma demielinasi.
7. Hematologi: anemia hemolitik, neutropenia (leukosit <1.000/mm3), trombositopenia < 20.000/mm3 , purpura trombotik trombositopenia, thrombosis vena atau arteri.
2.11 Pengelolaan Tujuan
Meningkatkan kesintasan dan kualitas hidup pasien LES melalui pengenalan dini dan pengobatan yang paripurna. Tujuan khusus pengobatan SLE adalah a)mendapatkan masa remisi yang panjang, b) menurunkan aktivitas penyakit seringan mungkin, c) mengurangi rasa nyeri dan memelihara fungsi organ agar aktivitas hidup keseharian tetap baik guna mencapai kualitas hidup yang optimal. Pilar Pengobatan Lupus Eritematosus Sistemik adalah 1) Edukasi dan konseling, 2)Program rehabilitasi, 3) Pengobatan medikamentosa (OAINS, Anti malaria, steroid, Imunosupresan / Sitotoksik).3
Referat Lupus Eritomatosus Sistemik |Afiati 27
Pengobatan LES Berdasarkan Aktivitas Penyakitnya.3
a. Pengobatan LES Ringan
Pilar pengobatan pada LES ringan dijalankan secara bersamaan dan berkesinambungan serta ditekankan pada beberapa hal yang penting agar tujuan di atas tercapai, yaitu:
Obat-obatan
- Penghilang nyeri seperti paracetamol 3 x 500 mg, bila diperlukan.
- Obat anti inflamasi non steroidal (OAINS), sesuai panduan diagnosis dan pengelolaan nyeri dan inflamasi.
- Glukokortikoid topikal untuk mengatasi ruam (gunakan preparat dengan potensi ringan)
- Klorokuin basa 3,5-4,0 mg/kg BB/hari (150-300 mg/hari) (1 tablet klorokuin 250 mg mengandung 150 mg klorokuin basa) catatan periksa mata pada saat awal akan pemberian dan dilanjutkan setiap 3 bulan, sementara hidroksiklorokuin dosis 5- 6,5 mg/kg BB/ hari (200-400 mg/hari) dan periksa mata setiap 6-12 bulan.
- Kortikortikosteroid dosis rendah seperti prednison < 10 mg / hari atau yang setara .
- Tabir surya: Gunakan tabir surya topikal dengan sun protection faktor sekurang-kurangnya 15 (SPF 15).3
b. Pengobatan LES Sedang
Pilar penatalaksanaan LES sedang sama seperti pada LES ringan kecuali pada pengobatan. Pada LES sedang diperlukan beberapa rejimen obat-obatan tertentu serta mengikuti protokol pengobatan yang telah ada. Misal pada serosistis yang refrakter: 20 mg / hari prednison atau yang setara.
c. Pengobatan SLE Berat atau Mengancam Nyawa
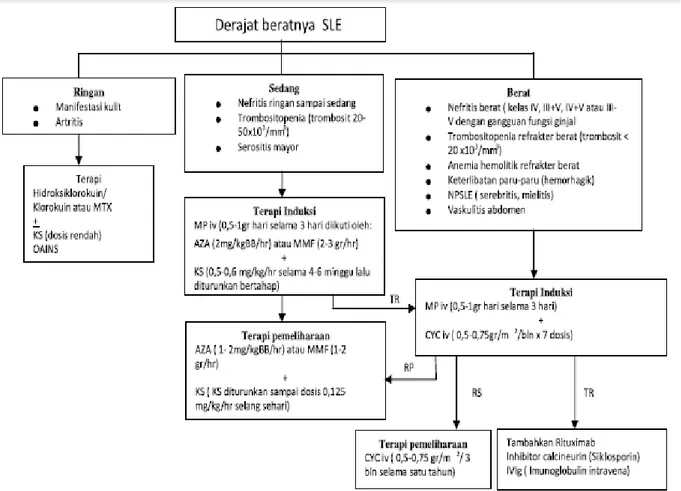
Pilar pengobatan sama seperti pada LES ringan kecuali pada penggunaan obat-obatannya. Pada LES berat atau yang mengancam nyawa diperlukan obat-obatan sebagaimana tercantum pada bagan .3
Referat Lupus Eritomatosus Sistemik |Afiati 28
Gambar 2.12 Algoritma penatalaksanaan LES berdasarkan derajat beratnya. Sumber : Perhimpunan Reumatologi Indonesia, 2011
Tabel 2.1 Jenis Dan Dosis Obat Yang Dipakai Pada SLE
Jenis Obat Dosis Jenis Toksisitas Evaluasi Awal Pemantauan Klinis Laboratorik OAINS Tergantung OAINS Perdarahan saluran cerna, hepatotoksik, sakit kepala, hipertensi, aseptic, meningitis, nefrotoksik. Darah rutin, kreatinin, urin rutin, AST/ALT Gejala gastro-intestinal Darah rutin, kreatinin, AST/ALT setiap 6 bulan. Kortiko-steroid Tergantung derajat SLE Cushingoid, hipertensi, dislipidemi, ostoenekrosis, Gula darah, profil lipid, DXA, tekanan Tekanan darah Glukosa
Referat Lupus Eritomatosus Sistemik |Afiati 29 hiperglisemia, katarak, osteoporosis. darah Klorokuin 250 mg/hari (3,5-4 mg/kgBB/ hari) Retinopati, keluhan GIT, rash, mialgia, sakit kepala, anemi hemolitik dengan defisiensi G6PD. Evaluasi mata, G6PD pada pasien berisiko Fundusk opi dan lapangan pandang mata setiap 3-6 bulan. Hidrosiklor o- kuin 200-400mg/ hari Azatioprin 50-150 mg per hari, dosis terbagi 1-3, tergantung berat badan Mielosupresif , hepatotoksik, gangguan limfoprolifera tif Darah tepi lengkap, kreatinin, AST/ALT Gejala mielo-supresif Darah tepi lengkap tiap 1-2 minggu dan selanjutnya 1-3 bulan interval. AST tiap tahun dan pap smear secara teratur.
Siklofosfamid Per oral; 50-150 mg per hari. IV : 500-750 mg/m2 dalam Dextrose 250 ml, infuse selama 1jam. Mielosupresif , gangguan limfoprolifera tif, keganasan, imunosupresi f, sistitis hemoragik, infertilitas sekunder. Darah tepi lengkap, hitung jenis leukosit, urin lengkap. Gejala mielo-supresif, hematuri a dan infertilita s. Darah tepi lengkap dan urin lengkap tiap bulan, sitologi urin dan pap smear tiap tahun seumur hidup. Metotreksat 7,5-20 mg/ minggu, dosis tunggal atau terbagi 3. Dapat diberikan pula melalui injeksi. Mielosupresif , fibrosis hepatic, sirosis, infiltrate pulmonal dan fibrosis. Darah tepi lengkap, foto toraks, serologi hepatitis B&C, AST, fungsi hati kreatinin. Gejala mielo-supresif, sesak nafas, mual dan muntah, ulkus mulut. Darah tepi lengkap, terutama hitung trombosit tiap 4-8 minggu, AST/ALT dan albumin tiap 4-8 minggu, urin lengkap dan kreatinin.
Referat Lupus Eritomatosus Sistemik |Afiati 30 Siklosporin A 2,5-5 mg/kgBB atau sekitar 100-400 mg per hari dalam 2 dosis tergantung berat badan. Pembengkaka n, nyeri gusi, peningkatan TD, peningkatan pertumbuhan rambut, gangguan fungsi ginjal, nafsu makan menurun, tremor. Darah tepi lengkap, kreatinin, urin lengkap LFT. Gejala hipersens itifitas terhadap castor oil (bila obat diberikan injeksi), TD, fungsi hati dan ginjal. Kreatinin, LFT, Darah tepi lengkap. Mikofenolat mofetil 1000-2000 mg dalam 2 dosis. Mual, diare, leukopenia. Darah tepi lengkap, feses lengkap. Gejala gastroint estinal; mual, muntah. Darah tepi lengkap terutama leukosit dan hitung jenisnya. Kortikortikosteroid
Kortikortikosteroid digunakan sebagai pengobatan utama pada pasien dengan SLE. Meski dihubungkan dengan munculnya banyak laporan efek samping, kortikosteroid tetap merupakan obat yang banyak dipakai sebagai anti inflamasi dan imunosupresi. Dosis kortikosteroid yang digunakan juga bervariasi.
Indikasi Pemberian Kortikortikosteroid ;
Pembagian dosis kortikosteroid membantu kita dalam menatalaksana kasus rematik. Dosis rendah sampai sedang digunakan pada SLE yang relatif tenang. Dosis sedang sampai tinggi berguna untuk SLE yang aktif. Dosis sangat tinggi dan terapi pulse diberikan untuk krisis akut yang berat seperti pada vaskulitis luas, nephritis lupus, lupus cerebral.Efek samping kortikortikosteroid tergantung kepada dosis dan waktu, dengan meminimalkan jumlah kortikortikosteroid, akan meminimalkan juga risiko efek samping.3
Referat Lupus Eritomatosus Sistemik |Afiati 31
Obat Imunosupresan atau Sitotoksik
Terdapat beberapa obat kelompok imunosupresan / sitotoksik yang biasa digunakan pada SLE, yaitu azatioprin, siklofosfamid, metotreksat, siklosporin, mikofenolat mofetil. Pada keadaan tertentu seperti lupus nefritis, lupus serebritis, perdarahan paru atau sitopenia, seringkali diberikan gabungan antara kortikortikosteroid dan imunosupresan /sitotoksik karena memberikan hasil pengobatan yang lebih baik.3
Pencegahan17
Penderita harus menghindarkan trauma fisik, sinar matahari, lingkungan yang sangat dingin dan stress emosional. Antara pencegahan yang dapat dilakukan adalah:
Memakai krim (sunscreen) apabila keluar dari rumah Memakai pakaian yang menutup ekstremitas
Mengelakkan pemberhentian penggunaan kortikosteroid secara tiba-tiba. Istirahat
Jika penderita menderita demam atau ada tanda-tanda infeksi maka harus diobati dengan segera.
Mengkonsumsi vitamin antioksidan untuk mengurangkan efek daripada stress oksidatif
Perubahan gaya hidup untuk meningkatnya daya imun.
Kelelahan bisa karena sakitnya atau penyakit lain, seperti anemi, demam infeksi, gangguan hormonal, komplikasi pengobatan, atau stres emosional. Upaya mengurangi kelelahan disamping obat ialah cukup istirahat, pembatasan aktivitas yang berlebih, dan mampu mengubah gaya hidup.
Hindari Merokok
Hindari perubahan cuaca karena mempengaruhi proses inflamasi
Hindari stres dan trauma fisik
Diet sesuai kelainan, misalnya hyperkolestrolemia
Hindari pajanan sinar matahari, khususnya UV pada pukul 10.00 sampai 15.00
Hindari pemakaian kontrasespsi atau obat lain yang mengandung hormon estrogen.
Referat Lupus Eritomatosus Sistemik |Afiati 32
2.12 LES dan Kehamilan3
Kesuburan penderita LES sama dengan populasi wanita bukan LES. Beberapa penelitian mendapatkan kekambuhan lupus selama kehamilan namun umumya ringan, tetapi jika kehamilan terjadi pada saat nefritis masih aktif maka 50-60% eksaserbasi, sementara jika nefritis lupus dalam keadaan remisi 3-6 bulan sebelum konsepsi hanya 7-10% yang mengalami kekambuhan. Kemungkinan untuk mengalami preeklampsia dan eklampsia juga meningkat pada penderita dengan nefritis lupus dengan faktor predisposisi yaitu hipertensi dan sindroma anti fosfolipid (APS). Penanganan penyakit LES sebelum, selama kehamilan dan pasca persalinan sangat penting. Hal-hal yang harus diperhatikan adalah:
1. Jika penderita LES ingin hamil dianjurkan sekurang-kurangnya setelah 6 bulan aktivitas penyakitnya terkendali atau dalam keadaan remisi total. Pada lupus nefritis jangka waktu lebih lama sampai 12 bulan remisi total. Hal ini dapat mengurangi kekambuhan lupus selama hamil.
2. Medikamentosa:
a) Dosis kortikosteroid diusahakan sekecil mungkin yaitu tidak melebihi 7,5 mg/hari prednison.
b) DMARDs atau obat-obatan lain seyogyanya diberikan dengan penuh kehati-hatian. Perhatikan rekomendasi sebelum memberikan obat-obat.
Kontraindikasi untuk hamil pada wanita dengan LES
Sebaiknya penderita lupus tidak hamil dalam kondisi berikut ini:
- Hipertensi pulmonal yang berat (Perkiraan PAP sistolik >50 mm Hg atau simptomatik)
- Penyakit paru restriktif (FVC <1 l) - Gagal jantung
- Gagal ginjal kronis (Kr >2.8 mg/dl)
- Adanya riwayat preeklamsia berat sebelumnya atau sindroma HELLP
(Hemolitic anemia, elevated liver function test, low platelet) walaupun sudah
diterapi dengan aspirin dan heparin - Stroke dalam 6 bulan terakhir
Referat Lupus Eritomatosus Sistemik |Afiati 33
BAB III KESIMPULAN
Lupus Eritematosus Sistemik didefinisikan sebagai penyakit inflamasi autoimun sistemik, dimana sistem tubuh menyerang jaringannya sendiri. Etiologi penyakit LES merupakan interaksi antara faktor genetik, faktor imunologis, faktor lingkungan, dan faktor hormonal. Pada LES interaksi antar keempat faktor tersebut merespon tubuh untuk membentuk autoantibodi, selanjutnya membentuk kompleks imun yang terdeposisi pada jaringan atau organ yang akhirnya menimbulkan gejala inflamasi atau kerusakan jaringan.
Gejala klinis dan perjalanan penyakit LES sangat bervariasi. Penyakit dapat timbul mendadak disertai tanda-tanda terkenanya berbagai sistem dalam tubuh. Diagnosis LES menurut American College of Rheumatology (ACR) ditegakkan bila terdapat paling sedikit 4 dari 11 kriteria ACR tersebut, meliputi : butterfly rash, bercak diskoid, fotosensitf, ulkus mulut, arthritis, serositif, gangguan ginjal, gangguan saraf, gangguan darah, gangguan imunologi dan gangguan antinuklear.
Penatalaksanaan LES dilaksanakan secara komprehensif meliputi non medika mentosa dan medika mentosa. Tujuan dari terapi LES yaitu untuk meningkatkan kesintasan dan kualitas hidup pasien LES melalui pengenalan dini dan pengobatan yang paripurna.
Referat Lupus Eritomatosus Sistemik |Afiati 34
DAFTAR PUSTAKA
1. Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata MK, Setiati S, editors. Buku ajar ilmu penyakit dalam. Jilid II. 4th ed. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2009.
2. Hahn B.H. Systemic Lupus Erythematosus. In Longo D.L, Fauci A.S., Kasper D.L, Hauser S.L, Jameson J.L, Loscalzo J. Harrison’s Principles of Internal Medicine. Edisi 18. United States of America; Mc Graw Hill Companies; 2012. H 2724-35.
3. Perhimpunan Rheumatologi Indonesia. Diagnosis dan Pengelolaan Lupus Eritematosus Sistemik. Jakarta. Perhimpunan Rheumatologi Indonesia. 2011. 4. Jakes RW, et al. Systematic review of the epidemiology of systemic lupus
erythematosus in the Asia-Pasific region: prevalence, incidence, clinical features, and mortality. Americam College of rheumatology 2012; 64(2) : 159-68.
5. Dorland WAN. Kamus saku kedokteran dorland. 28th ed. Hartanto YB, editor. Jakarta: EGC; 2012.
6. Rosani S. Lupus eritematosus sistemik dalam kapita selekta kedokteran ed IV. Jakarta : Media Aesculapius; 2014.h 842-45.
7. Bertsias G, et al. Systemic lupus erythematosus : pathogenesis and clinical features. Eular textbook of rheumatic disease 2012; 20: 476-505.
8. Tjokoprawiro A. Buku ajar ilmu penyakit dalam. Surabaya : Universitas Airlangga; 2007. h 235-41.
9. Kumar V, Cotran RS, Robbins SL. Buku ajar patologi robbins. 7th ed. Jakarta: EGC; 2009.
10. Ginzler EM. Systemic lupus erythematosus rheumatic disease clinics of north America. Elsevier 2010; 36(1).
11. Pathak S. Cellular and molecular pathogenesis of systemic lupus erythematosus: lessons from animal models. BioMed central 2011; 241(13) : 1-9.
12. Gill JM, et al. Diagnosis of systemic lupus eritematosus. American family physician 2003; 68(11) : 1-6.
Referat Lupus Eritomatosus Sistemik |Afiati 35
13. Marisa S. Klein-Gitelman, Michael L. Miller, Chapter 148 - Systemic Lupus Erythematosus : Nelson Textbook of Pediatrics 17th edition. W.B Saunders, Philadelphia. 2003. p810-813.
14. Bartels C, et al. Systemic lupus erythematosus (SLE) [Internet]. Medscape; 2014 [cited 2015 Mei 19]. Available from:
http://emedicine.medscape.com/article/332244-overview
15. Tonam, Yuda T, Fachrida LM. Manifestasi Neurologik pada Lupus
Eritematosus Sistemik. Bagian Neurologi FKUI/RSUPN-CM. 2007.
16. Budianti WK. Lupus eritemarosus kutan dalam ilmu penyakit kulit dan kelamin Ed 7. Jakarta: Balai Penerbit FKUI; 2015. h.300-302.
17. Fritzpatrick’s. Systemic Lupus Erythematosus. Colour Atlas and Synopsis of Clinical Dermatology. Wolf, Johnson, Suurmond. McGraw Hill. 5th edition. 2005. h 384-7.