PRESENTASI KASUS DEMAM TIFOID
KEPANITERAAN KLINIK ILMU PENYAKIT DALAM RUMAH SAKIT UMUM DAERAH CILEGON FAKULTAS KEDOKTERAN UNIVERSITAS YARSI
Penyusun : Pribunga Fathma Sagardi
NPM : 1102009216
I. Identitas Pasien
- Nama : Ny. S
- Usia : 35 Tahun
- Pekerjaan : Penjual makanan ringan - Agama : Islam
- Alamat : Cangon II
Kecamatan Pulo Merak - No. CM : 32.45.--
- Tanggal Berobat : 9 Juli 2013
- Ruangan : Ruang Nusa Indah RSUD Cilegon Ruang 3 bed 6
II. Anamnesa
Dilakukan secara auto-anamnesa pada tanggal 11 Juli 2013 hari Kamis pukul 10.00 WIB di Ruang Nusa Indah RSUD Cilegon.
o Keluhan Utama :
Demam sejak ± 2 minggu
o Riwayat Penyakit Sekarang :
Pasien datang ke IGD RSUD Cilegon dengan keluhan demam sejak ± 2 minggu.Demam tinggi dirasakan pada sore hari.Pasien mengaku demamnya terus menerus dirasakan,dan menggigil sehingga aktivitas pasien terganggu.Oleh karena itu pasien mencoba berobat ke klinik dan bidan terdekat sekitar rumah pasien, ketika demam sudah masuk pada hari ± ke-8.Pasien mengeluhkan juga perut kanan dan kiri terasa kembung dan
keras.Selama berobat di klinik dan bidan tersebut yang sudah berjalan ± 5 hari,pasien mendapatkan obat penurun panas yaitu paracetamol,namun demam masih timbul dan pasien mengaku kondisi badan tidak ada perubahan.Sehingga di Bidan menyarankan agar pasien dirujuk berobat ke RSUD Cilegon(IGD).Keluhan lain yang dirasakan pasien yaitu mual namun tidak muntah,perut nyeri,BAB cair dan berlendir namun tidak berdarah 1x/hari SMRS,batuk serta pilek,BAK dalam keadaan normal, lidah pahit dan perih sehingga nafsu makan menurun.
Pasien menyangkal merasakan pusing,sariawan,sesak nafas,nyeri saat berkemih,gusi berdarah,mimisan,nyeri tenggorokan dan radang tenggorokkan,ataupun pingsan.Pasien juga menyangkal riwayat minum minuman alkohol, merokok dan penyalahgunaan obat-obatan.Pasien mengaku sering makan-makanan pedas,membeli makanan di luar,dan ngopi(jarang).
o Riwayat Penyakit Dahulu:
Riwayat penyakit dengan keluhan yang sama sebelumnya disangkal. Riwayat penyakit paru-paru disangkal.
Riwayat asma,alergi,kencing manis,darah tinggi disangkal.
Riwayat Penyakit jantung,penyakit ginjal,penyakit hati dan penyakit kuning disangkal oleh pasien.
Pasien mempunyai riwayat operasi usus buntu padan bulan Maret 2013. o Riwayat Penyakit Keluarga:
Tidak ada anggota keluarga yang mengeluh keluhan yang sama dengan pasien. Orangtua pasien(Ibu) memiliki riwayat darah tinggi.
o Anamnesis Sistem:
Tanda checklist (+) menandakan keluhan pada sistem tersebut. Tanda strip (-) menandakan keluhan di sistem tersebut disangkal oleh pasien.
Kulit
(-) Bisul (-) Rambut (-) Keringat malam
(-) Kuku (-) Ikterus (-) Sianosis
(-) Trauma (-) Nyeri kepala
(-) Sinkop (-) Nyeri sinus
Mata
(-) Nyeri (-) Sekret
(-) Radang (-) Gangguan penglihatan
(-) Sklera Ikterus (+) Konjungtiva anemis
Telinga
(-) Nyeri (-) Tinitus
(-) Sekret (-) Gangguan pendengaran
(-) Kehilangan pendengaran
Hidung
(-) Trauma (-) Gejala penyumbatan
(-) Nyeri (-) Gangguan penciuman
(-) Sekret (-) Pilek
(-) Epistaksis
Mulut
(+) Bibir (-) Lidah kotor
(-) Gusi (-) Gangguan pengecapan
(-) Selaput (-) Stomatitis
Tenggorokan
(-) Nyeri tenggorok (-) Perubahan suara
(-) Nyeri menelan
Leher
(-) Benjolan/ massa (-) Nyeri leher
(-) Nyeri dada (-) Sesak nafas
(-) Berdebar-debar (-) Batuk darah
(-) Ortopnoe (+) Batuk
Abdomen (Lambung / Usus)
(+) Rasa kembung (+) Perut membesar
(+) Mual (-) Wasir
(-) Muntah (+) Mencret
(-) Muntah darah (-) Melena
(-) Benjolan (-) Tinja berwarna dempul
(+) Nyeri perut (-) Tinja berwarna ter
Saluran Kemih / Alat Kelamin
(-) Disuria (-) Kencing nanah
(-) Stranguri (-) Kolik
(-) Poliuria (-) Oliguria
(-) Polakisuria (-) Anuria
(-) Hematuria (-) Retensi urin
(-) Batu ginjal (-) Kencing menetes
(-) Ngompol (-) Kencing seperti air teh
Katamenis
(-) Leukore (-) Perdarahan
(-) Lain-lain
Haid
(-) Hari terakhir (-) Jumlah dan lamanya (-) Menarche
(+) Teratur /tidak (-) Nyeri (-) Gejala Klimakterium (-) Gangguan menstruasi (-) Paska menopause
Otot dan Syaraf
(-) Parestesi (-) Ataksia
(-) Otot lemah (-) Hipo/hiper-estesi
(-) Kejang (-) Pingsan / syncope
(-) Afasia (-) Kedutan (tick)
(-) Amnesis (-) Pusing (Vertigo)
(-) Lain-lain (-) Gangguan bicara (disartri)
Ekstremitas
(-) Bengkak (-) Deformitas
(-) Nyeri sendi (-) Sianosis
III. Pemeriksaan Fisik o VITAL SIGNS:
- Kesadaran : Compos Mentis - Keadaan Umum : Sakit Sedang - Tekanan Darah : 110/70 mmHg - Nadi : 80 x/menit - Respirasi : 22 x/menit - Suhu : 38,5C - TB/BB : 155/47 o STATUS GENERALIS:
Kulit : Berwarna coklat, tidak terdapat kelainan warna kulit, suhu febris, dan turgor kulit baik, ikterik (-)
Kepala : Bentuk oval, simetris.
Rambut : Hitam, tumbuh teratur, tidak mudah di cabut. Alis : Hitam, tumbuh lebat, tidak mudah dicabut.
Mata : Tidak exopthalmus, tidak enopthalmus, konjungtiva anemis, sklera tidak ikterik, lensa jernih, pupil bulat dan isokor, pergerakan bola mata
baik, refleks cahaya langsung dan refleks cahaya tidak langsung (+/+). Hidung : Tidak terdapat nafas cuping hidung, tidak deviasi septum, tidak ada
sekret, dan tidak hiperemis.
Mulut : Bibir pecah-pecah, gigi geligi tidak lengkap, gusi tidak hipertropi, mukosa mulut kering, tonsil T1-T1 faring tidak hiperemis,lidah perih dan pahit.
Leher : Tidak terdapat pembesaran kelenjar getah bening pada submentalis, subklavikula,preaurikula,postaurikula,oksipital,sternokleidomastoideus, dan supraklavikula. Tidak terdapat pembesaran tiroid, trakea tidak deviasi.
- Thoraks :
Paru-paru : Inspeksi : Pergerakan dinding dada simetris kanan dan kiri pada saat statis dan dinamis, tidak terdapat retraksi diafragma.
Palpasi : Fremitus taktil dan vokal simetris kiri dan kanan.
Perkusi : Sonor seluruh lapang paru, dan terdapat peranjakan paru- hati
Auskultasi : Vesikuler kanan dan kiri, terdapat rhonki -/-, wheezing -/-
Jantung : Inspeksi : Iktus kordis tidak terlihat.
Palpasi : Iktus kordis teraba di ICS IV linea midklavikula sinistra, dan tidak terdapat thrill.
Perkusi : Batas jantung kanan pada ICS V linea sternalis dextra, batas jantung kiri pada ICS V linea midklavikula sinistra. Auskultasi : Bunyi jantung I dan II normal, tidak terdapat murmur dan
tidak terdapat gallop.
Abdomen : Inspeksi : Tampak simetris,membesar,dan terdapat sikatrik post op appendisitis, tidak tampak caput medusa maupun spider
nevy.
Auskultasi : Terdengar bising usus, bising aorta abdominalis tidak terdengar.
Perkusi : Suara redup di semua lapang abdomen,terdapat nyeri ketuk.
Palpasi : Distensi,terdapat nyeri tekan di epigastrium dan
tidak terdapat nyeri lepas,teraba hepar membesar 3 jari dari bawah arcus costae dan teraba lien membesar di titik
schuffner II-III dari bawah arcus costae. Genitalia : Tidak dilakukan pemeriksaan
Ekstremitas : Akral hangat, cappilary refill kurang dari 2 detik, kekuatan otot, tidak terdapat udem di ke-empat ekstrimitas.
Refleks fisiologis dan patologis : Tidak dilakukan pemeriksaan. IV. Pemeriksaan Penunjang
Pemeriksaan Laboratorium
Pemeriksaan 09/7/2013 Nilai Normal
Hb 8,5 g/dl P: 14-18 W: 12-16 Ht 26,5% P: 40-48 W: 37-43 Leukosit 9.000 /µl 5000 - 10000 Trombosit 553.000 /µl 150 – 450 rb/µ GDS 151 mg/dl < 200 mg/dl Protein Total - 6 – 8 g/dl Bilirubin Total - 0 – 1 mg/dl Bilirubin Direct - 0 – 0,25 mg/dl Bilirubin Indirect - 0 – 0,7 mg/dl SGOT 40 µ/l P: < 37 W: < 31 SGPT 31 µ/l P: < 41 W: < 31 Ureum 24 mg/dl 17 – 43 mg/dl Kreatinin 1,2 P: 0,7-1,1 W: 0,6-0,9 Anti HAV - - HBsAg - - Anti HCV - -
Natrium 127,7 mmol/l 135- 155 mmol/l
Kalium 3,38 mmol/l 3,6 – 5,5 mmol/l
Klorida 95,3 mmol/l 95 – 107 mmol/l
Alkali Phospatase - < 258 µ/l Widal 5 5 5 5 MCV= 71,2 fl MCH= 22,8 pg MCHC= 32,1 g/dL
S Typhi O 1/160 S Typhi H 1/320 S Paratyphi AO - S Paratyphi AH 1/320 S Paratyphi BO 1/320 S Paratyphi BH - S Paratyphi CO - S Paratyphi CH - Urinalisa (9 Juli 2013) Makroskopik Sedimen
Warna kuning Leukosit 8-10
Kekeruhan keruh Eritrosit 0-1
Berat jenis 1030 Epitel +
PH 6,0 Jenis silinder granuler +
Albumin +++ Jenis kristal amorf +
Glukosa - Bakteri - Keton - Jamur - Bilirubin - Lain-lain - Darah samar - Nitrit - Urobilinogen + Feses(9 Juli 2013) Makroskopik Mikroskopik
Warna coklat Leukosit 0-2
Bau busuk Eritrosit 0-1
Darah - Makrofag -
Konsistensi lunak Amuba -
Lendir - Telur cacing -
Sisa makanan + Amilum -
Radiologi Thoraks (10 Juli 2013)
Kesan : Efusi pleura dextra , Bronkopneumonia -tampak infiltrat pada lapangan bawah paru kanan
-tampak perselubungan opak homogen di lapang atas sampai bawah hemitoraks kanan -COR : CTR < 50 %,aorta baik
V. Diagnosis
1. Diagnosis Kerja: Demam tifoid 2. Dasar Diagnosis Anamnesis:
Demam sejak ± 2 minggu.Demam tinggi dirasakan pada sore hari.Pasien mengaku demamnya terus menerus dirasakan,dan menggigil sehingga aktivitas pasien terganggu. Pasien mengeluhkan juga perut kanan dan kiri terasa kembung dan keras.Keluhan lain yang dirasakan pasien yaitu mual namun tidak muntah,perut nyeri,BAB cair dan berlendir namun tidak berdarah 1x/hari SMRS,batuk serta pilek,BAK dalam keadaan normal, lidah pahit dan perih sehingga nafsu makan menurun.
Pasien menyangkal merasakan pusing,sariawan,sesak nafas,nyeri saat berkemih,gusi berdarah,mimisan,nyeri tenggorokan dan radang tenggorokkan,ataupun pingsan.Pasien
juga menyangkal riwayat minum minuman alkohol, merokok dan penyalahgunaan obat-obatan.Pasien mengaku sering makan-makanan pedas,membeli makanan di luar,dan ngopi(jarang). Pemeriksaan Fisik - Konjungtiva anemis (+) - Mual (+) - Perut distensi - Nyeri perut (+) - Hepatosplenomegali - Nyeri tekan epigastrium (+) - Bibir pecah-pecah dan lidah pahit Pemeriksaan Penunjang - Hemoglobin - Hematokrit - SGOT ↑ - Leukosit dbn - Tes widal : S typhi O 1/160 S paratyphi BO 1/360 S typhi H 1/320 S paratyphi AH 1/320 - Urinalisa dan feses VI. Diagnosis Banding
Gastroenteritis Leptospirasis Tularemia tifoidal Malaria Sepsis Penyakit hodgkin
VII. Pemeriksaan yang Dianjurkan USG abdomen
VIII. Terapi yang diberikan Non farmakologis : Tirah baring IVFD RL 20 tpm Farmakologis : Inj.Ceftriakson 1 x 2 gr dalam NS 100cc Inj.Ranitidin 2 x 1 ampul KSR 2x1 tablet
Prenatin plus 2x1 tablet Curcuma 3 x 1 tablet Paracetamol 3 x 1 tablet Co.spPD
IX. Prognosis
- Quo ad vitam : ad bonam - Quo ad functionam : ad bonam - Quo ad sanationam : dubia ad bonam
X. Follow Up
Tanggal Follow Up Perjalanan Penyakit Terapi Hari rawat
ke- 2 10/07/2013
S/ Demam (+),tinggi pada sore hari,Lemas (+), mual (+), muntah (-),mencret (+),nyeri perut , nyeri tekan perut,perut terasa kembung dan membesar.pusing(-)nafsu makan masih hilang.
O/ KU : Sakit Sedang KS : Composmentis TTV : TD : 100/60 mmHg
N : 86 x/menit R : 24 x/menit S : 38 oC Kelapa : Normocephal
Mata : Conjungtiva anemis +/+, Sklera ikterik -/-
IVFD RL 20 tpm Inj. Ceftriaxone 1 x 2 gr Inj. Ranitidin 2 x 1 amp KSR 2x1 tablet Paracetamol 3 x 1 tablet (k/p) Transfusi PRC s/d Hb ≥ 10 Jam 19.00PRC darah 1 kolf(labu ke-1)
THT : bibir kering dan pecah-pecah,lidah perih,tidak ada sariawan. Thorax : Simetris, retraksi (-) Pulmo : Vesikuler, Rhonki -/-,
Wheezing -/-
Cor : BJ I-II regular, Murmur (-), Gallop (-)
Abdomen : Distensi, Bising Usus (+) Nyeri tekan perlapang abdomen (+),teraba
hepatosplenomegali
Ekstremitas : Akral hangat, edema (-) di keempat ekstremitas A/ Demam Tifoid Hari rawat ke-3 11/07/2013 S/ Demam(+)tinggi,berkeringat banyak,BAB sudah tidak mencret,mual(+),muntah(-)pusing(-),nyeri perut dan nyeri tekan,perut terasa kembung dan membesar,nafsu makan membaik,
O/ KU : Sakit Sedang KS : Composmentis TTV : TD : 90/60 mmHg
N : 80 x/menit R : 22 x/menit S : 39,5 oC Kelapa : Normocephal
Mata : Conjungtiva anemis +/+, Sklera ikterik -/-
THT : bibir kering dan pecah-pecah,lidah pahit,tidak ada nyeri tenggorok,T1-T1 tidak hiperemis.
Thorax : Simetris, retraksi (-) Pulmo : Vesikuler, Rhonki -/-,
Wheezing -/-
Cor : BJ I-II regular, Murmur
IVFD NaCl 20 tpm Inj. Ranitidine 2 x 1 amp Inj.Ceftriaxone 1x2gr Paracetamol 3 x 1 tab (k/p) Jam 01.30 PRC darah 1 kolf(labu ke-2) USG abdomen dianjurkan
(-), Gallop (-)
Abdomen : Distensi, Bising Usus (+) Nyeri tekan perlapang abdomen (+),teraba hepatosplenomegali Ekstremitas : Akral hangat, edema (-) di keempat ekstremitas
A/ Demam tifoid
ANALISA KASUS
1. Apakah penegakan diagnosis pada kasus ini sudah tepat? Anamnesis:
Demam sejak ± 2 minggu.Demam tinggi dirasakan pada sore hari.Pasien mengaku demamnya terus menerus dirasakan,dan menggigil sehingga aktivitas pasien terganggu. Pasien mengeluhkan juga perut kanan dan kiri terasa kembung dan keras.Keluhan lain yang dirasakan pasien yaitu mual namun tidak muntah,perut nyeri,BAB cair dan berlendir namun tidak berdarah 1x/hari SMRS,batuk serta pilek,BAK dalam keadaan normal, lidah pahit dan perih sehingga nafsu makan menurun.
Pasien menyangkal merasakan pusing,sariawan,sesak nafas,nyeri saat berkemih,gusi berdarah,mimisan,nyeri tenggorokan dan radang tenggorokkan,ataupun pingsan.Pasien juga menyangkal riwayat minum minuman alkohol, merokok dan penyalahgunaan obat-obatan.Pasien mengaku sering makan-makanan pedas,membeli makanan di luar,dan ngopi(jarang). Pemeriksaan Fisik - Konjungtiva anemis (+) - Mual (+) - Perut distensi - Nyeri perut (+) - Hepatosplenomegali - Nyeri tekan epigastrium (+) - Bibir pecah-pecah dan lidah pahit
Pemeriksaan Penunjang - Hemoglobin - Hematokrit - SGOT ↑ - Leukosit dbn - Tes widal : S typhi O 1/160 S paratyphi BO 1/360 S typhi H 1/320 S paratyphi AH 1/320 - Urinalisa dan feses
Kesimpulan : Penegakan diagnosis pada pasien ini sudah tepat,dan pemeriksaan penunjang USG abdomen akan dilakukan.
TINJAUAN PUSTAKA
Pendahuluan
Demam tifoid merupakan penyakit yang masih endemik di Indonesia, karena demam tifoid merupakan salah satu penyakit yang mudah menular sehingga dapat menimbulkan wabah.
Insiden demam tifoid disetiap daerah berbeda dan biasanya terkait dengan sanitasi lingkungan misalnya penyediaan air bersih yang belum memadai, pembuangan sampah yang kurang memenuhi syarat kesehatan lingkungan. Meskipun insiden demam tifoid cukup tinggi di Indonesia, namun berdasarkan hasil Survey Kesehatan Rumah Tangga Departemen Kesehatan RI ( SKRT Depkes RI ), demam tifoid tidak termaksud dalam 10 penyakit yang mortalitasnya tinggi.
Definisi
Demam tifoid adalah penyakit sistemik yang disebabkan oleh bakteri Salmonella typhi dan Salmonella paratyphi yang masuk ke dalam tubuh manusia. Demam tifoid merupakan penyakit yang mudah menular dan menyerang banyak orang sehingga dapat menimbulkan wabah.
Demam tifoid (tifus abdominalis, enteric fever) adalah penyakit infeksi akut yang biasanya terdapat pada saluran cerna dengan gejala demam lebih dari 7 hari, gangguan pada saluran cerna, dan gangguan kesadaran.
Epidemiologi
Demam tifoid dan demam paratifoid endemik di Indonesia. Penyakit ini termasuk penyakit menular yang tercantum dalam undang-undang No. 6 tahun 1962 tentang wabah. Kelompok penyakit menular ini merupakan penyakit-penyakit yang mudah menular dan dapat menyerang banyak orang, sehingga dapat menimbulkan wabah. Walaupun demam tifoid tercantum dalam undang-undang wabah dan wajib dilaporkan, namun data yang lengkap belum ada, sehingga gambaran epidemiologisnya belum diketahui secara pasti.
Di Indonesia demam tifoid jarang dijumpai secara epidemik, tetapi lebih sering bersifat sporadik, terpencar-pencar disuatu daerah, dan jarang menimbulkan lebih dari satu kasus pada orang-orang serumah. Sumber penularannya biasanya tidak dapat ditemukan. Ada
dua sumber penularan S. Typhi yaitu pasien dengan demam tifoid dan yang lebih sering adalah pasien carrier. Orang-orang tersebut mengekskresi 109 sampai 1011 kuman per gram tinja.
Didaerah endemik transmisi terjadi melalui air yang tercemar. Makanan yang tercemar oleh carrier merupakan sumber penularan yang paling sering di daerah nonendemik. Carrier adalah orang yang sembuh dari demam tifoid dan masih terus mengekskresi S. typhi dalam tinja dan air kemih selama lebih dari satu tahun. Disfungsi kandung empedu merupakan predisposisi untuk terjadinya carrier. Kuman-kuman S. typhi berada didalam batu empedu atau dalam dinding kandung empedu yang mengandung jaringan ikat, akibat radang menahun.
Etiologi
Demam tifoid : Salmonella typhi dan Salmonella paratyphi
Demam paratifoid : Spesies Salmonella enteridis, yaitu S.enteridis bioserotipe A, S.enteridis bioserotipe B, S.enteridis bioserotipe C (kuman2 ini lebih dikenal dengan nama S.paratyphi A, S.schottmuelleri, S.hirschfeldii
Kuman ini berbentuk batang, gram negatif, tidak membentuk spora, motil, berkapsul, dan mempunyai flagela (rambut getar). Kuman ini tumbuh dalam suasana aerob dan fakultatif anaerob pada suhu 15-41o C (suhu pertumbuhan optimal 37o C) serta pH pertumbuhan 6-8. Kuman ini bertahan hidup beberapa minggu di alam bebas seperti di air, es, sampah, dan debu serta hidup subur pada medium yang mengandung garam empedu. Kuman ini mati dengan pemanasan (suhu 60o C) selama 15-20 menit, pasteurisasi, pendidihan, dan khlorinisasi.
Salmonella typhi mempunyai 3 macam antigen yaitu:
1. Antigen O (antigen somatik) terletak pada lapisan luar kuman. Bagian ini mempunyai struktur kimia lipopolisakarida atau endotoksin. Antigen ini tahan terhadap panas dan alkohol tetapi tidak tahan terhadap formaldehid.
2. Antigen H (antigen flagela) terletak pada flagela, fimbria, atau fili dari kuman. Antigen ini mempunyai struktur kimia suatu protein dan tahan terhadap formaldehid tetapi tidak tahan terhadap panas dan alkohol.
3. Antigen Vi terletak pada kapsul (envelope) kuman yang dapat melindungi kuman terhadap fagositosis.
Antigen tersebut di dalam tubuh penderita akan menimbulkan pembentukan 3 macam antibodi yang lazim disebut aglutinin.
Patogenesis
Bagan 1. Pathway Typhoid Fever
Manifestasi klinik
Masa inkubasi demam tifoid sekitar 10-14 hari, rata-rata 2 minggu. Spektrum klinis demam tifoid tidak khas dari asimtomatik atau ringan seperti panas disertai diare sampai dengan klinis yang berat seperti panas tinggi, gejala septik, ensefalopati, atau timbul komplikasi gastrointestinal berupa perdarahan dan perforasi usus. Hal ini mempersulit penegakkan diagnosis jika hanya berdasarkan gambaran klinisnya.
Demam merupakan gejala klinis terpenting yang timbul pada semua penderita demam tifoid. Demam dapat muncul tiba-tiba, dalam 1-2 hari menjadi parah dengan gejala yang menyerupai septikemia karena Streptococcus atau Pneumococcus daripada Salmonella
typhi. Menggigil tidak biasa didapatkan pada demam tifoid tetapi pada malaria. Namun, demam tifoid dan malaria dapat timbul bersamaan pada 1 penderita. Sakit kepala hebat yang menyertai demam tinggi dapat menyerupai gejala meningitis. Nyeri perut kadang tidak dapat dibedakan dengan apendiksitis. Pada tahap lanjut dapat muncul gejala peritonitis akibat perforasi usus.
Minggu ke-1 penderita mengalami demam (suhu berkisar 39-40 oC), nyeri kepala, epistaksis, batuk, anoreksia, mual, muntah, konstipasi, diare, nyeri perut, nyeri otot, dan malaise. Minggu ke-2 pasien mengalami demam, lidah khas berwarna putih (lidah kotor), bradikardia relatif, hepatomegali, splenomegali, meteorismus, dan bahkan gangguan kesadaran (delirium, stupor, koma, atau psikosis).
Demam pada demam tifoid umumnya berangsur-angsur naik selama minggu ke-1, terutama sore dan malam hari (febris remiten). Pada minggu ke-2 dan ke-3 demam terus-menerus tinggi (febris kontinyu) kemudian turun secara lisis. Demam tidak hilang dengan antipiretik, tidak menggigil, tidak berkeringat, dan kadang disertai epistaksis. Gangguan gastrointestinal meliputi bibir kering dan pecah-pecah disertai lidah kotor, berselaput putih, dan tepi hiperemis. Perut agak kembung dan mungkin nyeri tekan. Lien membesar, lunak, dan nyeri tekan. Pada awal penyakit umumnya terjadi diare kemudian menjadi obstipasi.
Pemeriksaan Penunjang
Pemeriksaan laboratorium untuk demam tifoid meliputi pemeriksaan hematologi, urinalisis, kimia klinis, imunoserologi, mikrobiologi, dan biologi molekuler. Pemeriksaan ini untuk membantu menegakkan diagnosis, menentukan prognosis, serta memantau perjalanan penyakit, hasil pengobatan, dan timbulnya komplikasi.
1. Hematologi
a. Kadar hemoglobin dapat normal atau menurun jika terjadi komplikasi perdarahan atau perforasi usus.
b. Hitung leukosit rendah (leukopenia) tetapi dapat normal atau tinggi. c. Hitung jenis neutrofil rendah (neutropenia) dengan limfositosis relatif. d. Laju endap darah (LED) meningkat.
e. Jumlah trombosit normal atau menurun (trombositopenia). 2. Urinalisis
b. Leukosit dan eritrosit normal tetapi meningkat jika terjadi komplikasi. 3. Kimia klinis
Enzim hati (SGOT dan SGPT) sering meningkat dengan gambaran radang sampai hepatitis akut.
4. Imunoserologi a. Widal
Widal digunakan untuk mendeteksi antibodi di dalam darah terhadap antigen bakteri Salmonella typhi atau paratyphi (reagen). Pada uji ini hasil positif jika terjadi reaksi aglutinasi antara antigen dengan antibodi yang disebut aglutinin. Oleh karena itu, antibodi jenis ini dikenal sebagai febrile agglutinin. Hasil uji ini dipengaruhi oleh banyak faktor sehingga dapat memberikan hasil positif palsu atau negatif palsu. Hasil positif palsu dapat disebabkan pernah vaksinasi, reaksi silang dengan spesies lain (Enterobacteriaceae sp), reaksi anamnestik (pernah sakit), dan adanya faktor reumatoid (RF). Hasil negatif palsu dapat disebabkan sudah mendapatkan terapi antibiotik, waktu pengambilan darah kurang dari 1 minggu sakit, keadaan umum buruk, dan adanya penyakit imun lain.
Aglutinin O dan H yang digunakan untuk diagnosis demam tifoid. Makin tinggi titer, makin besar kemungkinan menderita demam tifoid. Pembentukan aglutinin mulai terjadi pada akhir minggu ke-1 demam kemudian meningkat secara cepat dan mencapai puncak pada minggu ke-4 serta tetap tinggi selama beberapa minggu. Pada fase akut mula-mula timbul aglutinin O dan diikuti aglutinin H. Orang yang sembuh, aglutinin O masih dijumpai setelah 4-6 bulan sedangkan aglutinin H menetap lebih lama 9-12 bulan.
Jika titer O sekali periksa ≥ 1/200 atau terjadi kenaikan titer 4 kali, diagnosis demam tifoid dapat ditegakkan. Aglutinin H dikaitkan dengan pasca imunisasi atau infeksi masa lampau sedangkan Vi untuk deteksi pembawa kuman (karier).
b. Elisa Salmonella typhi atau paratyphi lgG dan lgM
Uji ini lebih sensitif dan spesifik dibandingkan uji widal untuk mendiagnosis demam tifoid. lgM positif menandakan infeksi akut sedangkan lgG positif menandakan pernah kontak, terinfeksi, reinfeksi, atau di daerah endemik.
Metode dari tes TUBEX ini adalah mendeteksi antibody melalui kemampuannya untuk memblok ikatan antara reagent monoclonal anti-O9 s.typhi (antibody-coated indicator particle) dengan reagent antigen O9 s.typhi (antigen-coated magnetic particle) sehingga terjadi pengendapan dan pada akhirnya tidak terjadi perubahan warna.
Protokol kerja dari tes TUBEX adalah sebagai berikut:
• Masukkan 45µl antigen-coated magnetic particle (Brown reagent) pada reaction container yang disediakan (satu set yang terdiri dari enam tabung berbentuk V)
• Masukan 45µl serum sampel (serum harus jernih), lalu campurkan keduanya dengan menggunakan pipette tip
• Inkubasi dalam 2 menit
• Tambahkan 90µl antibody-coated indicator particle (Blue reagent) • Tutup tempat reaksi tersebut dengan menggunakan strip, lalu ubah
posisi tabung dari vertikal menjadi horisontal dengan sudut 90. Setelah itu goyang-goyangkan tabung kedepan dan kebelakang selama 2 menit. Perlakuan ini bertujuan utuk memperluas bidang reaksi.
Pada akhir proses reaksi ini tabung berbentuk V ini diletakkan diatas magnet stand, lalu diamkan selama 5 menit untuk membiarkan terjadi proses pemisahan (pengendapan). Pembacaan skor hasil dari reaksi ini dilakukan dengan cara mencocokkan warna yang terbentuk pada akhir reaksi dengan skor yang tertera pada color scale.
• Adapun cara membaca tes TUBEX adalah sebagai berikut:
• Nilai <2 nilai negative (tidak ada indikasi demam tifoid) • Nilai 3 Borderline dan memerlukan pemeriksaan ulang. • Nilai 4-5 infeksi tifoid aktif
• Nilai >6 nilai positif (indikasi kuat terjadi demam tifoid)
• Apabila Nilai TUBEX nilai positive ditambah dengan symptom dan sign yang sesuai dengan gejala demam tifoid indikasi yang sangat kuat terjadinya demam tifoid.
5. Mikrobiologi (kultur)
Gall culture atau biakan empedu merupakan gold standard untuk demam tifoid. Jika hasil positif, diagnosis pasti untuk demam tifoid. Jika hasil negatif, belum tentu bukan demam tifoid karena hasil biakan negatif palsu dapat disebabkan jumlah darah terlalu sedikit (< dari 2 ml), darah tidak segera dimasukkan ke media gall (darah membeku dalam spuit sehingga kuman terperangkap dalam bekuan), saat pengambilan darah masih dalam minggu ke-1 sakit, sudah mendapatkan terapi antibiotik, dan sudah vaksinasi. Kekurangan uji ini adalah hasilnya tidak dapat segera diketahui karena perlu waktu untuk pertumbuhan kuman (positif antara 2-7 hari, jika belum ada ditunggu 7 hari lagi). Spesimen yang digunakan pada awal sakit adalah darah kemudian untuk stadium lanjut atau carrier digunakan urin dan feses.
6. Biologi molekular
PCR (polymerase chain reaction) mulai banyak digunakan. Cara ini dilakukan dengan perbanyakan DNA kuman kemudian diindentifikasi dengan DNA probe yang spesifik. Kelebihan uji ini dapat mendeteksi kuman yang terdapat dalam jumlah sedikit (sensitivitas) dan spesifisitas tinggi. Spesimen yang digunakan dapat berupa darah, urin, cairan tubuh lain, dan jaringan biopsi.
Diagnosis
Diagnosis deam tifoid ditegakkan dari anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang. Diagnosis pasti dilakukan dengan cara menguji sampel feses atau darah untuk mendeteksi adanya bakteri Salmonella sp dengan membiakkan pada 14 hari awal setelah terinfeksi.
Selain itu, tes widal (aglutinin O dan H) mulai positif pada hari ke-10 dan titer akan meningkat sampai berakhirnya penyakit. Pengulangan tes widal selang 2 hari jika peningkatan aglutinin progresif (di atas 1/200) menunjukkan diagnosis positif dari infeksi aktif demam tifoid. Biakan feses dilakukan pada minggu ke-2 dan ke-3 serta biakan urin pada minggu ke-3 dan ke-4 dapat mendukung diagnosis dengan ditemukannya bakteri Salmonella
Gambaran darah juga membantu menentukan diagnosis. Jika terdapat leukopenia polimorfonuklear (PMN) dengan limfositosis relatif pada hari ke-10 dari demam, arah demam tifoid menjadi jelas. Jika terjadi leukositosis PMN, berarti terdapat infeksi
sekunder kuman di dalam lesi usus. Peningkatan cepat dari leukositosis PMN waspada akan terjadinya perforasi usus. Tidak mudah mendiagnosis karena gejala yang timbul tidak khas. Ada penderita yang setelah terpapar kuman hanya mengalami demam kemudian sembuh tanpa diberi obat. Hal itu dapat terjadi karena tidak semua penderita yang secara tidak sengaja menelan kuman langsung sakit, tergantung dari banyaknya kuman dan imunitas seseorang. Jika kuman hanya sedikit yang masuk saluran cerna, dapat langsung dimatikan oleh sistem imun.
Diagnosis Banding
Pada stadium dini demam tifoid, beberapa penyakit secara klinis dapat menjadi diagnosis banding seperti influenza, bronkitis, bronkopneumonia, dan gastroenteritis. Beberapa penyakit yang disebabkan oleh mikroorganisme intraseluler seperti tuberkulosis, bruselosis, tularemia tifoidal dan malaria juga perlu dipikirkan. Demam tifoid yang berat dapat didiagnosis banding dengan sepsis, leukemia, limfoma, dan penyakit hodgkin.
Tatalaksana
Tatalaksana umum, asuhan keperawatan, dan asupan gizi merupakan aspek penting dalam pengobatan demam tifoid selain pemberian antibiotik. Tatalaksana demam tifoid meliputi:
1. Tirah baring
Tirah baring dengan perawatan sepenuhnya di tempat tidur seperti makan, minum, mandi, buang air kecil, maupun buang air besar dapat mempercepat penyembuhan. Kebersihan tempat tidur, pakaian, dan perlengkapan yang dipakai juga perlu dijaga.
Pasien demam tifoid perlu dirawat di rumah sakit untuk isolasi, observasi, dan pengobatan. Pasien harus tirah baring absolut sampai minimal 7 hari bebas demam atau ± 14 hari. Tirah baring bertujuan untuk mencegah terjadinya komplikasi perdarahan atau perforasi usus. Mobilisasi pasien dilakukan bertahap sesuai dengan pulihnya kekuatan pasien.
Pasien dengan kesadaran menurun, posisi tubuh harus diubah pada waktu tertentu untuk menghindari komplikasi pneumonia hipostatik dan dekubitus.
Defekasi dan buang air kecil harus diperhatikan karena kadang terjadi obstipasi dan retensi urin.
2. Managemen nutrisi
Penderita demam tifoid selama menjalani perawatan dianjurkan mengikuti petunjuk diet berikut:
a. Makanan yang cukup cairan, kalori, vitamin, dan protein. b. Tidak mengandung banyak serat.
c. Makanan lunak diberikan selama istirahat.
Makanan rendah serat bertujuan untuk membatasi volume feses dan tidak merangsang saluran cerna. Pemberian bubur ditujukan untuk menghindari terjadinya komplikasi perdarahan atau perforasi usus.
3. Managemen medis
Pengobatan simtomatik diberikan untuk menekan gejala seperti demam, diare, obstipasi, mual, muntah, dan meteorismus. Jika obstipasi > 3 hari, perlu dibantu dengan parafin atau lavase dengan glistering. Obat laksansia atau enema tidak dianjurkan karena dapat mengakibatkan perdarahan maupun perforasi usus.
Pengobatan suportif diberikan untuk memperbaiki keadaan penderita seperti pemberian cairan dan elektrolit jika terjadi gangguan keseimbangan cairan. Penggunaan kortikosteroid hanya diindikasikan pada toksik tifoid (disertai gangguan kesadaran dengan atau tanpa kelainan neurologis dan hasil pemeriksaan CSF dalam batas normal) atau demam tifoid yang mengalami syok septik. Regimen yang digunakan adalah deksametason dengan dosis 3 x 5 mg. Pada anak digunakan deksametason intravena dengan dosis 3 mg/kg BB dalam 30 menit sebagai dosis awal dilanjutkan dengan 1 mg/kg BB tiap 6 jam hingga 48 jam.
Antibiotik diberikan untuk mencegah terjadinya penyebaran kuman. Antibiotik yang dapat digunakan dalam demam tifoid yaitu:
a. Kloramfenikol. Dosis :
1st day : 4 x 250mg, 2nd day: 4 x 500mg, diberikan selama demam s.d 2 hari bebas demamdosis diturunkan menjadi 4 x 250mg selama 5 hari kemudian. Berikatan dengan 50s bacterial-ribosomal subunit dan menghambat sintesis
protein bakteri (bakteriostatik) ES:
mual, muntah, mencret, mulut kering, stomatitis, pruritus ani, penghambatan eritropoiesis, Gray-Syndrom pada bayi baru lahir, anemia hemolitik, exanthema, urticaria, demam, gatal-gatal, anafilaksis, dan terkadang Syndrom Stevens-Johnson.
KI : Hipersensitivitas terhadap kloramfenikol b. Tiamfenikol
Dosis dan efektivitas tiamfenikol pada demam tifoid hampir sama dengan kloramfenikol tetapi komplikasi hematologi seperti anemia aplastik lebih rendah dibandingkan kloramfenikol. Dosis tiamfenikol 4 x 500 mg. Demam menurun pada hari ke-6.
ES :
mual, muntah, diare, depresi sumsum tulang yang bersifat reversibel, neuritis optis dan perifer, serta dapat menyebabkan Gray baby sindrom.
c. Ampisilin dan kotrimoksazol
Efektivitas obat ini hampir sama dengan kloramfenikol. Dosis orang dewasa 2 x 2 tablet (1 tablet mengandung sulfametoksazol 400 mg dan trimetoprin 80 mg) diberikan selama 2 minggu. Diberikan karena meningkatnya angka mortalitas akibat resistensi kloramfenikol. Munculnya strain Salmonella typhi MDR menjadikan ampisilin dan kotrimoksazol resisten.
ES :
thromboplebitis, mual, muntah, sakit perut, mencret, ulserasi esofagus, leukopenia, thrombopenia, anemia megaloblastik, peninggian kreatinin serum, eksantema, urtikaria, gatal, demam.
d. Sefalosforin Generasi Ketiga Seftriakson/Ceftriaxone
Dosis yang dianjurkan adalah antara 3-4 gram dalam dekstrosa 100 cc diberikan selama 1/2 jam perinfus sekali sehari, diberikan selama 3 hingga 5 hari.
e. Golongan Flourokuinolon
Norfloksasin 2 x 400mg/day selama 14 hari Siprofloksasin 2 x 500mg/day selama 6 hari
1) Menghambat sintesis DNA bakteri. 2) Efektif untuk strain yang multiresisten.
3) Tidak diberikan untuk anak-anak dan wanita hamil karena dapat menyebabkan damage pada kartilago.
Ofloksasin 600mg/day selama 7 hari Pefloksasin 400mg/day selama 7 hari Fleroksasin 400mg/day selama 7 hari
Demam umumnya lisis pada hari ke-3 atau ke-4. Penurunan demam sedikit lambat pada penggunaan norfloksasin.
a. Antibiotik lainnya
Beberapa studi melaporkan keberhasilan pengobatan demam tifoid dengan aztreonam (monobaktam). Antibiotik ini lebih efektif daripada kloramfenikol. Azitromisin (makrolid) diberikan dengan dosis 1 x 1 gram per hari selama 5 hari. Aztreonam dan azitromisin dapat digunakan anak-anak, ibu hamil, dan menyusui. Kortikosteroid
Penggunaan steroid hanya diindikasikan pada toksik tifoid atau demam tifoid yang mengalami syok septik dengan dosis 3 x 5 mg
Pengobatan Demam Tifoid pada Wanita Hamil
1)Obat yang dianjurkan adalah ampisilin, amoksilin, dan sefrtiakson
2)Kloramfenikol tidak dianjurkan pada trimester ke-3 (partus prematur, kematian fetus intrauterin, dan grey syndrome).
3)Tiamfenikol tidak dianjurkan pada trimester pertama (kemungkinan efek teratogenik belum dapat disingkirkan) pada kehamilan lebih lanjut dapat digunakan.
4)Gol. Flouroquinolon dan kotrimoksazol juga tidak boleh digunakan.
b. Kombinasi antibiotik
Kombinasi 2 antibiotik atau lebih diindikasikan hanya pada keadaan tertentu seperti toksik tifoid, peritonitis, perforasi, dan syok septik di mana pernah terbukti ditemukan 2 macam organisme dalam kultur darah selain bakteri Salmonella typhi. Kepekaan kuman terhadap antibiotik yaitu:
1) Ampisilin, amoksisilin, sulfametoksazol, dan trimetoprin mempunyai kepekaan 95,12%.
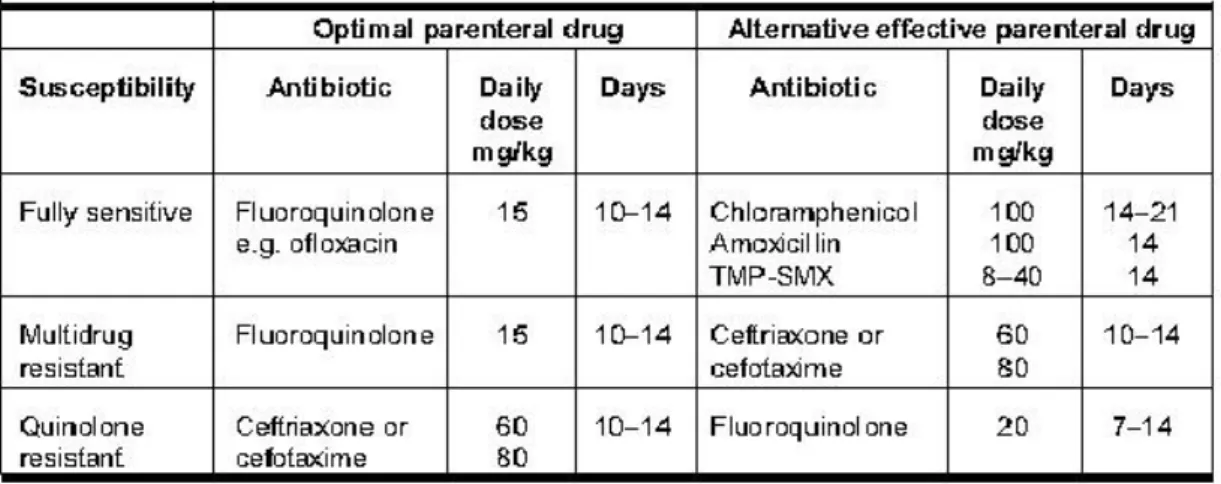
Tabel 3. Obat dan Dosis Antibiotik untuk Demam Tifoid
Tabel 4. Rekomendasi DOC Pengobatan Antibiotik untuk Demam Tifoid
demam tifoid tanpa komplikasi
sensitif fluorokuinolon (ofloksasin, siprofloksasin) 5-7 hari
MDR fluorokuinolon 5-7 hari atau sefiksim 7-14 hari resisten kuinolon azitromisin 7 hari atau seftriakson 10-14 hari
demam tifoid dengan komplikasi
sensitif fluorokuinolon (ofloksasin) 10-14 hari MDR fluorokuinolon (ofloksasin) 10-14 hari
resisten kuinolon azitromisin 7 hari atau seftriakson 10-14 hari
Komplikasi
Komplikasi yang dapat timbul akibat demam tifoid yaitu: 1. Intestinal
a. Perdarahan usus
Pada plaque peyeri yang terinfeksi (ileum terminalis) dapat terbentuk tukak. Jika tukak menembus lumen usus dan mengenai pembuluh darah, terjadi perdarahan. Jika tukak menembus dinding usus, terjadi perforasi. Perdarahan juga dapat terjadi karena gangguan koagulasi darah (DIC). Sekitar 25% penderita mengalami perdarahan minor yang tidak membutuhkan transfusi darah. Namun, perdarahan hebat dapat terjadi hingga penderita mengalami syok. Jika transfusi dapat mengimbangi perdarahan yang terjadi, biasanya perdarahan ini merupakan suatu proses self limiting yang tidak perlu bedah.
b. Perforasi usus
Terjadi pada sekitar 3% dari penderita yang dirawat. Biasanya timbul pada minggu ke-3 tetapi dapat juga terjadi pada minggu ke-1. Penderita demam tifoid dengan perforasi mengeluh nyeri perut hebat terutama di kuadran kanan bawah yang menyebar ke seluruh perut dan disertai tanda ileus. Peristaltik melemah pada 50% penderita dan pekak hepar kadang tidak ditemukan karena adanya udara bebas di abdomen. Tanda perforasi lain adalah nadi cepat, tekanan darah turun, dan bahkan syok.
Leukositosis dengan pergeseran ke kiri dapat menyokong adanya perforasi. Jika pada foto polos abdomen 3 posisi ditemukan udara pada rongga peritoneum, hal ini merupakan nilai yang cukup menentukan terdapatnya perforasi usus pada demam tifoid.
c. Ileus paralitik d. Pankreatitis 2. Ekstraintestinal
a. Kardiovaskuler: kegagalan sirkulasi perifer, miokarditis, trombosis, dan tromboflebitis.
b. Darah: anemia hemolitik, trombositopenia, dan DIC. c. Paru: pneumonia, empiema, dan pleuritis.
d. Hepatobilier: hepatitis dan kolesistitis. e. Ginjal: glomerulonefritis dan pielonefritis.
f. Neuropsikiatrik atau toksik tifoid.
Pencegahan
Ada 3 strategi pokok dalam memutuskan transmisi tifoid, yaitu :
1. Identifikasi dan Eradikasi S.typhi pada pasien tifoid Asimptomatik, karier dan Akut
Dalam identifikasi pasien terdapat 2 tipe, yaitu secara aktif dan pasif. Yang dimaksud aktif disini adalah mendatangi sasaran, sedangkan pasif adalah menunggu bila ada penerimaan pegawai di suatu instansi atau swasta. Sasaran aktif lebih diutamakan pada populasi tertentu seperti pada pengelola sarana makanan- minuman , pelayanan kesehatan, guru, petugas kebersihan,dsb.
2. Pencegahan transmisi langsung dari pasien yang terinfeksi S.typhi akut maupun karier
Kegiatan ini dilakukan di rumah sakit, klinik, maupun rumah dan lingkungan sekitar orang yang telah mengidap demam tifoid.
3. Proteksi pada orang beresiko terinfeksi Pada daerah non-endemik :
Sanitasi air dan kebersihan lingkungan.
Penyaringan pengelolaan pembuatan/ distributor/ penjualan makanan dan minuman.
Pencarian dan pengobatan pada kasus tifoid karier. Bila terjadi epidemik tifoid :
Pencarian dan eliminasi dari sumber penularan. Pemeriksaan air minuman dan air mandi-cuci-kakus.
Penyuluhan hygiene dan sanitasi pada populasi umum daerah tersebut. Pada daerah endemik :
Memasyarakatkan pengelolaan bahan makanan dan minuman yang memenuhi standart prosedur kesehatan ( Perebusan > 570 O C,iodisasi, dan klorinisasi ). Pengunjung yang mengunjungi daerah ini harus minum air yang telah melalui
Vaksinasi secara menyeluruh kepada masyarakat setempat maupun pengunjung.
Vaksinasi
• Saat sekarang dikenal tiga macam vaksin untuk penyakit demam tifoid : 1. Berisi kuman yang dimatikan
2. Berisi kuman hidup
3. komponen Vi dari Salmonella typhi.
Vaksin yang berisi kuman Salmonella typhi hidup yang dilemahkan (Ty-21a) diberikan peroral tiga kali dengan interval pemberian selang sehari, memberi daya perlindungan 6 tahun. Vaksin ini diberikan pada anak berumur diatas 2 tahun. Vaksin yang berisi komponen Vi dari Salmonella typhi diberikan secara suntikan intramuskular memberikan perlindungan 60-70% selama 3 tahun.
Indikasi vaksinasi ini adalah 1). Hendak mengunjungi daerah endemic, risiko daerah terserang demam tifoid semakin tinggi untuk daerah berkembang ( Amerika Latin, Asia, Afrika). 2). Orang yang terpapar dengan penderita karier tifoid, dan 3). Petugas laboratorium/ mikrobiologi kesehatan.
Jenis Vaksinasi
Vaksin Oral : -Ty21a ( Vivotif Berna ) à belum beredar di Indonesia.
Vaksin parenteral : -ViCPS (Typhim Vi/ Pasteur Merieux ), vaksin kapsul polisakarida
Pemilihan Vaksinasi
Pada beberapa penelitian vaksin oral Ty21a diberikan 3 kali secara bermakna menurunkan 66% selama 5 tahun, laporan ini sebesar 33% selama 3 tahun. Usia sasaran vaksinasi berbeda efektifitasnya, dilaporkan insidens turun 53% pada anak >10 tahun sedangkan anak usia 5-9 tahun insiden turun 17%.
Vaksinasi parenteral non-aktif relative lebih sering menyebabkan reaksi efek samping serta tidak seefektif dibandingkan degan ViCPS maupun Ty21a oral. Jenis vaksin dan jadwal pemberiannya, yang ada saat ini di Indonesia hanya ViCPS ( Typhim Vi).
Indikasi Vaksinasi
Tindakan preventif berupa vaksinasi tifoid tergantung pada faktor risiko yang berkaitan, yaitu individual atau populasi dengan situasi epidemiologisnya :
Populasi : Anak usia sekolah di daerah endemic, personil militer, petugas rumah sakit, laboratorium kesehatan dan industri makanan/ minuman.
Individual : pengunjung/ wisatawan ke daerah endemic, orang yang kontak erat dengan pengidap tifoid ( karier ).
Anak usia 2-5 tahun toleransi dan respon imunologisnya sama dengan anak usia lebih besar(>5 tahun).
Kontraindikasi Vaksinasi
Vaksin hidup oral Ty21a secara teoritis dikontraindikasikan pada sasaran yang alergi atau reaksi efek samping berat, penurunan imunitas, dan kehamilan ( karena sedikitnya data ). Bila diberikan bersamaan dengan obat anti-malaria ( klorokuin, meflokuin ) dianjurkan minimal setelah 24 jam pemberian obat baru dilakukan vaksinasi. Dianjurkan tidak memberikan vaksinasi bersamaan dengan obat sulfonamide atau antimikroba lainnya.
Efek samping Vaksinasi
Pada vaksin Ty21a demam timbul pada orang yang mendapat vaksin 0-5%, sakit kepala (0-5%), sedangkan pada ViCPS efek samping lebih kecil ( demam 0,25%, malaise 0,5%, sakit kepala 1,5%, rash 5%, reaksi nyeri local 17% ). Efek samping terbesar pada vaksin parenteral adalah heat-phenol inactivated, yaitu demam, 6,7-24% , nyeri kepala 9-10% dan reaksi local nyeri dan edema 3-35% bahkan reaksi berat termasuk hipotensi, nyeri dada, dan syok dilaporkan pernah terjadi meskipun sporadis dan sangat jarang terjadi.
Efektivitas Vaksinasi
Serokonversi ( peningkatan titer antibody 4 kali ) setelah vaksinasi dengan ViCPS terjadi secara cepat yaitu sekitar 15 hari- 3 minggu dan 90% bertahan selama 3 tahun. Kemampuan proteksi sebesar 77% pada daerah endemic ( Nepal ) dan sekitar 60% untuk daerah hiperendemik
Prognosis
Prognosis demam tifoid tergantung dari umur, keadaan umum, derajat kekebalan tubuh, jumlah dan virulensi Salmonella serta cepat dan tepatnya pengobatan. Angka kematian pada anak-anak 2,6% dan pada orang dewasa 7,4%, rata-rata 5,7%.
DAFTAR PUSTAKA
1. Cammie, F.L. & Samuel, I.M. 2005. Salmonellosis: Principles of Internal Medicine: Harrison 16th Ed. 897-900.
2. Brusch, J.L. 2010. Typhoid Fever. www.emedicine.medscape.com.
3. Ikatan Dokter Anak Indonesia. 2008. Buku Ajar Infeksi dan Pediatri Tropis 2nd Ed. Jakarta: Badan Penerbit IDAI.
4. Djoko Widodo. 2006. Buku Ajar Ilmu Penyakit Dalam Jilid III Edisi IV. Jakarta: Departemen Ilmu Penyakit Dalam FK UI.
5. Mansjoer, A. 2000. Demam Tifoid: Kapita Selekta Kedokteran. Jakarta: FK UI.
6. Lentnek, A.L. 2007. Typhoid Fever: Division of Infection Disease. www.medline.com.
7. Chin, J. 2006. Pemberantasan Penyakit Menular Edisi 17. Jakarta: Infomedika.
8. Jawetz, Melnick, & Adelbergh’s. 2005. Mikrobiologi Kedokteran. Jakarta: Salemba Medika.
9. Soedarmo, P., dkk. 2010. Buku Ajar Infeksi dan Pediatri Tropis Edisi II. Jakarta: Bagian Ilmu Kesehatan Anak FK UI.
10. Chambers, H.F. 2006. Infectious Disease: Bacterial and Chlamydial. Current Medical Diagnosis and Treatment 45th Ed. 1425-6.
11. Alan, R.T. 2003. Diagnosis dan Tatalaksana Demam Tifoid: Pediatrics Update. Jakarta: Ikatan Dokter Anak Indonesia.
12. Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia. 2006. Standar Pelayanan Medik. Jakarta: PB PABDI.
13. Rampengan, T. H. 2007. Penyakit Infeksi Tropis pada Anak Edisi II. Jakarta: EGC.