BAB II
TINJAUAN PUSTAKA 2.1 Hemoglobin
Hemoglobin adalah
dala
ke seluruh t
pengusung
Mutasi pada
menurun yang disebut
adal
Hb merupakan molekul protin di dalam
dengan
memberikan warna merah pada
mengandungi 15 gram hemoglobin yang mampu mengangkut 0.03 gram oksigen.
Terdapat beberapa cara bagi mengukur kandungan hemoglobin dalam
untuk membuat beberapa ujian terhadap darah. Di dalam mesin ini, sel
merah dipisahkan untuk mengasingkan hemoglobin dalam bentuk larutan.
Hemoglobin yang ini dicampur dengan bahan kimia yang mengandungi cyanide
yang mengikat kuat dengan molekul hemoglobin untuk membentuk
cyanmethemoglobin. Dengan menyinarkan melalui larutan
cyanmethemoglobin dan mengukur jumla
Pada hemoglobin biasanya ditentukan sebagai jumlah hemoglobin dalam
gram (gm) bagi setiap dekaliter (100 mililiter). Aras hemoglobin normal
bergantung kepada usia, awal remaja, dan jantina seseorang itu. Normal adalah :-
Tabel 2.1 Nilai Normal Hemaglobin
No Jenis Nilai Normal HB
1 Baru lahir 17-24 gm/dl
2 Umur Satu Minggu 15-20 gm/dl
3 Umur Satu Bulan 11-15gm/dl
4 Anak-anak 11-13 gm/dl
5 Lelaki dewasa 14-18 gm/dl
6 Wanita dewasa 12-16 gm/dl
7 Lelaki separuh usia 12.4-14.9 gm/dl 8 Wanita separuh usia 11.7-13.8 gm/dl
Pada hemoglobin yang rendah merupakan satu keadaan yang dikenali
sebagai
biasanya kehilangan darah (pendaraan yang terus menerus, operasi, pendarahan
kanker kolon), kekurangan vitamin (besi, vitamin B12, folate), masalah sum-sum
tulang tulang belakang (penggantian sum-sum tulang oleh darah, pemendaman
oleh rawatan dadah chemotherapy, kegagalan buah pinggang (ginjal)), dan
hemoglobin tidak normal (anemia sel sabit).
Darah merupakan bagian yang penting dalam sistem sirkulasi di dalam
tubuh manusia.Darah terdiri dari atas dua bagian yaitu bagian cair (Plasma darah)
dan sel darah.Sel darah meliputin : Eritrosit,Leukosit dan Trombosit.
Limfosit adalah jenis sel darah putih, yang merupakan bagian penting dari
sistem kekebalan tubuh. Limfosit dapat mempertahankan tubuh terhadap infeksi
karena mereka dapat membedakan sel-sel tubuh sendiri dari yang asing.
Setelah mereka mengenali bahan asing dalam tubuh, mereka memproduksi
bahan kimia untuk menghancurkan material. Dua jenis limfosit yang diproduksi
dalam sumsum tulang sebelum kelahiran. Limfosit B, juga disebut sel B, tinggal
Setelah dewasa, mereka menyebar ke seluruh tubuh dan berkonsentrasi
dalam limpa dan kelenjar getah bening. T limfosit, atau sel T, meninggalkan
sumsum tulang dan matang dalam timus, kelenjar ditemukan di dada. Hanya
limfosit matang dapat melaksanakan respon imun.
Semua limfosit mampu memproduksi bahan kimia untuk melawan
molekul asing. Setiap molekul diakui oleh tubuh sebagai benda asing yang disebut
antigen. Limfosit A, apakah B atau T, adalah khusus hanya untuk satu jenis
antigen. Hanya ketika antigen yang tepat ditemui apakah sel menjadi dirangsang.
Ada dua jenis utama limfosit T dan masing-masing memainkan peran yang
terpisah dalam sistem kekebalan tubuh. Sel pembunuh T mencari tubuh untuk sel
yang terinfeksi oleh antigen. Ketika sel T pembunuh mengenali antigen yang
melekat pada sel tubuh, menempel pada permukaan sel yang terinfeksi. Kemudian
mengeluarkan bahan kimia beracun ke dalam sel, membunuh kedua antigen dan
sel yang terinfeksi.
Sel T helper melepaskan bahan kimia yang disebut sitokin, ketika
diaktifkan oleh antigen. Bahan kimia ini kemudian merangsang limfosit B untuk
memulai respon kekebalan tubuh mereka. Ketika sel B diaktifkan, menghasilkan
protein yang melawan antigen, yang disebut antibodi. Antibodi spesifik hanya
untuk satu antigen, sehingga ada banyak jenis sel B dalam tubuh.
Pertama kali antigen yang dihadapi, respon imun primer, reaksi lambat.
Setelah dirangsang oleh sel T helper, sel B mulai meniru dan menjadi baik sel
plasma atau sel memori. Sel plasma menghasilkan antibodi untuk melawan
antigen, tetapi antigen juga memiliki waktu untuk berkembang biak. Pengaruh
antigen pada sel-sel tubuh yang menyebabkan gejala penyakit. Awalnya, itu dapat
mengambil hari atau bahkan berminggu-minggu untuk antibodi yang cukup untuk
diproduksi untuk mengalahkan materi menyerang.
Sel plasma terus berkembang biak dan menghasilkan antibodi selama
infeksi, tapi tidak hidup lama. Sel plasma mati dalam beberapa hari. Antibodi
waktu seminggu. Sel memori tetap dalam tubuh lebih lama dari sel plasma dan
antibodi, seringkali tahun. Mereka adalah penting untuk memberikan kekebalan.
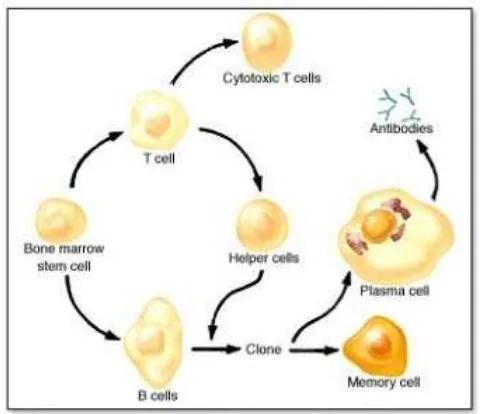
Gambar 2.0 Limfosit
Keterangan Gambar :
a. Sel T Matang dalam Timus.
b. Sel T Sitotoksik secara langsung.
c. Menyerang sel-sel asing.
d. Sel T Helper merangsang sel B.
e. Sel B berubah menjadi sel Plasma.
f. Melepaskan antibody kedalam aliran darah.
g. Sel B berdiferensiasi menjadi sel Memori
Jika antigen menginfeksi tubuh lagi, sel-sel memori merespon segera.
Mereka mulai berkembang biak segera dan menjadi sel plasma. Hal ini
menyebabkan antibodi yang akan diproduksi praktis seketika. Dalam infeksi
kemudian, respon sangat cepat yang gejala dapat dicegah. Hal ini dikenal sebagai
respon imun sekunder dan apa yang memberikan kekebalan terhadap orang
2.2 Karsinoma Nasofaring 2.2.1 Defenisi
Kanker Nasofaring adalah sejenis kanker atau tumor ganas yang tumbuh
pada nasofaring. Nasofaring adalah bagian sistem pernafasan yang terdiri dari dua
kata Naso yang berarti hidung dan Faring yang berarti tenggorokan. Jadi
Nasofaring adalah hidung bagian dalam (bagian belakang) hingga ke tenggorokan.
2.2.2 Gejala Karsinoma Nasofaring
Gejala Kanker Nasofaring Ciri-ciri atau Tanda-tanda kanker nasofaring
yang dapat kita amati yaitu kesulitan bernapas karena penyempitan pada daerah
nasofaring, tentunya juga gangguan berbicara dengan produksi suara yang
terdengar sengau, selain itu bisa juga terdapat gangguan pendengaran. Selain
gejala utama kanker nasofaring diatas, cermati juga tanda-tanada berikut ini yang
mengharuskan Anda untuk periksa ke dokter: Terdapat benjolan di hidung atau
leher. Sakit tenggorokan. Kesulitan bernapas atau berbicara termasuk suara serak
Mimisan atau keluar darah dari hidung (epistaksis) Gangguan pendengaran Infeksi
telinga yang terus datang kembali Nyeri pada telinga atau telinga berdenging Sakit
kepala Pandangan kabur atau ganda Wajah nyeri atau mati rasa Hidung tersumbat
2.2.3 Epidomologi
Kurang lebih, lima dari 100.000 penduduk Indonesia adalah pengidap
penyakit kanker nasofaring. Kanker nasofaring masuk dalam kelompok lima besar
tumor ganas yang sering dijumpai di Indonesia, bersama-sama dengan kanker
payudara, leher rahim, paru dan kulit. Kanker ini ditemukan dua kali lebih banyak
pada pria dibandingkan wanita. Di Indonesia perbandingan jumlah penderita etnis
tionghoa 3 kali lebih sering terjadi dibandingkan etnis melayu. Umumnya (sekitar
60%) kanker ini mengenai pasien yang berusia antara 25 sampai 60 tahun.
Meskipun usia bertahan hidup 5 tahun dari pasien KNF menurut
perpustakaan-50%, namun angka kematian kanker ini di Indonesia cukup tinggi. Hal ini
disebabkan sebagaian besar penderita datang dalam stadium lanjut.
Gejala penyakit kanker nasofaring biasanya hanya mimisan atau hidung
gangguan pada penglihatan akibat kelumpuhan otot-otot kelopak mata. Penderita
menjadi sukar atau tidak bisa membuka kelopak mata secara normal. Bisa juga
pandangan penderita mejadi ganda atau dobel. Selain itu bias juga terjadi nyeri
kepala yang menelan, tidak bisa bersuara, dan lain-lain. Secara tidak langsung
hal-hal ini mengakibatkan kondisi fisik dan sosial penderita akan menurun secara
dratis.
Yang paling berat, adalah jika melalui darah dan aliran darah limfe sel-sel
kanker menyebar (matastase) mengenai organ tubuh yang letaknya jauh seperti
tulang, paru dan hati. Gejala yang timbul adalah sesuai dengan gejala akibat
kerusakan organ-organ tersebut. Apabila didapati gejala penyerta seperti nyeri
tulang, sesak, asites, dan lain-lain, umumnya merupakan tanda suatu bahwa saat
itu penyakit sudah jauh menyebar (stadium lanjut) dan sukar diobati lagi.
Pengobatan yang dilakukan hanya bersifat meringankan penderita baik semasa
hidup maupun meninggalnya.
Infeksi virus Epstein Barr memegang peranan penting dalam timulnya
kanker nasofaring ini. Virus ini dapat masuk ke dalam tubuh dan tetap tinggal di
orofaring, nasofaring kelenjar parotis dan kelenjar ludah tanpa menimbulkan
gejala. Untuk mengaktifkan virus ini dibutuhkan suatu mediator.
2.2.4 Etiologi
Kaitan antara virus Epstein-Barr dan konsumsi ikan asin dikatakan sebagai
penyebab utama timbulnya penyakit ini. Virus tersebut dapat masuk ke dalam
tubuh dan tetap tinggal di sana tanpa menyebabkan suatu kelainan dalam jangka
waktu yang lama. Untuk mengaktifkan virus ini dibutuhkan suatu mediator.
Kebiasaan untuk mengkonsumsi ikan asin secara terus menerus mulai dari masa
kanak-kanak, merupakan mediator utama yang dapat mengaktifkan virus ini
sehingga menimbulkan karsinoma nasofaring.
Mediator di bawah ini dianggap berpengaruh untuk timbulnya karsinoma
nasofaring yaitu :
1. Ikan asin, makanan yang diawetkan dan nitrosamin.
2. Keadaan sosio-ekonomi yang rendah, lingkungan dan kebiasaan hidup.
- benzopyrenen
- benzoanthracene
- gas kimia
- asap industri
- asap kayu
- beberapa ekstrak tumbuhan
4. Ras dan keturunan
5. Radang kronis daerah nasofaring
6. Profil HLA.
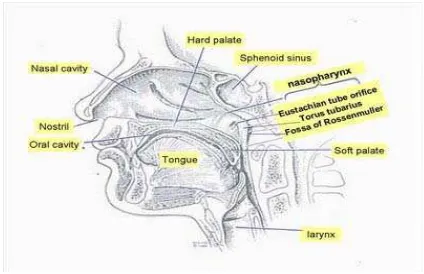
2.3 Anatomi Nasopharing
Nasofaring adalah celah sempit berbentuk tabung yang di lapisin mukosa
dan berfungsi untuk menghubungkan rongga hidung ke orofaring. Sisi anterior di
batasin oleh koana posterior dan septum hidung, pada bagian dasar dibentuk oleh
permukaan atas dari palatum mole dan berhubungan dengan orofaring di setinggi
uvula.Dinding posterior nasofaring terbentudi anterior vertebra servikal I –II, pre
vertebra dan bukofaringengeal, superior dari otot konstriktor faringeus serta
aponeurosis faringeal. Atap dari nasofaring di bentuk oleh tulang basis- sfenoid
dan basis oksipital dari basis cranii. Nasofaring merupakan suatu rongga dengan
dinding kaku d atas nya belakang dan lateral yang secara anatomi termasuk ke
bagian faring.pada dingding nasofaring melengkung kearah superior anterior dan
terletak di bawah os sfenoid sedangkan bagian belakang nasofaring berbatasan
dengan ruang retrofiring otot otot dinding faring. Pada dinding lateral nasofaring
terdapat ORIFISIUM TUBA EUSTAKIUS dan akan menggangu pendengaran
ke arah postero superior dari torus tubarius terdapat fossa rosenmuller yang
merupakan lokasih tersering karsinoma nasofaring.pada atap nasofaring sering
terlihat lipatan – lipatan dinding mukosa yang di bentuk oleh jaringan lunak sub
mukosa, dimana pada usia mudadinding postero –superion nasofaring umum nya
tidak rata. Hal ini sebab kan karena ada nya jaringan adenoid.
Nasofaring merupakan bagian dari histologi diliputin oleh epitelbersilia
saluran napas.variasi epitelskuamosa juga sering dtemui pada nasofaring.
yang paling sering adalah rongga hidung, sinus orofaring,ruang parafaring, dan
basis cranii. Struktur orbita, vertebra servikal dan struktur pterygoid pada stadium
lanjut dapat terlibat.
Tumor dapat meluas melalui foramen laserum,ovale, atao spinosum yang
berfotensi melibat kan saraf kranial II hingga VI. Tumor dapat mencapai cranium
melalui kanalis korotikus, foramen jugularis atau kanalis hipoglosus pada kasus
yang lebih jarang.
Gambar 2.1 : Anatomi nasofaring (http//:Brain-klinik-blogspot.com,2008)
Nasofaring mendapat suplai darah dari cabang eksternal arteri karotis dengan
drainase vena menuju pleksus faringeal menuju vena jugularis interna. Persaratan
nasofaring diperoleh dari cabang saraf kranial V2, IX, dan X serta saraf simpatis.
Nasofaring kaya akan jaringan limfatik dengan beberapa jalur drainase. Level
pertama adalah kelenjar getah bening(KGB) yang berada di ruang parafaring dan
2.4 Patologi
Kira kira 90% karsinoma yang terdiferensi sedang 10% sebagian besar
merupakan limpoma tetapi juga bias berupa plasmacytoma. Sedang tumor yang
berasal dari kelenjar liur berupa melanoma. Rhabdomyosarcoma dan chordoma.
Karsinoma adenoid cystic pada nasofaring jarang terjadi,sedang sarcoma kadang
muncul dari embrional atau jaringan ikat. Kebanyakan limpoma nasofaring
bersifat limpoma sel mayor nonhodgkin.
Karsinoma nasofaring juga di kenal sebagai tumor ganas yang berpotensi
tinggi mengadakan metastasis regional mau pun jauh. Karsinoma nasofaring
sensitive terhadap radioterapi mau pun kemoterapi. Klasifikasi gambaran
histopatologi yang direkomendasikan di bagi menjadi 3 tipe yaitu Tipe 1 : dengan
Karsinoma sel skuamosa dengan berkeratinisasi, tipe ini dapat dibagi menjadi
diferensiasi baik, sedang dan buruk. Tipe 2 Karsinoma sel skuomosa tampa
keratinisasi. Pada tipe ini di jumpai ada nya diferensiasi, tetapi tidak ada inter
sel.Pada umum nya batas sel cukup jelas. Tipe 3. Karsinoma tidak berdiferensiasi.
Pada tipe ini sel tumor secara individu memperlihatkan inti yang
vesikuler,berbentuk oval atau bulat dengan nucleoli yang jelas.pada umum nya
batasan sel tidak terlihat dengan jelas.
Jenis tanpa keratinisasi dan tanpa deferensiasi mempunyai sifat radiosensitive dan
mempunyai titer antibodi terhadap virus Epstein-barr, sedangkan jenis karsinoma
selskuamosa dengan berkeratinisasi tidak begitu radiosensitifdan tidak
menunjukkan hubungan dengan anti virus Epstein-barr.
2.5 Radang Kronis di Daerah Nasofaring.
Peradangan menyebabkan mukosa nasofaring menjadi lebih rentan terhadap
karsinogen lingkungan.
Gejala dan Tanda, Karsinoma nasofaring termasuk penyakit yang sulit
disembuhkan, maka diagnosa dan pengobatan yang sedini mungkin memegang
peranan penting untuk mengetahui gejala dini karsinoma nasofaring, karena tumor
Gejala dan tanda pada penderita karsinoma nasofaring dapat dibagi dalam
beberapa kelompok, yaitu Gejala dini dan Gejala hidung . Berupa epistaksis
(mimisan) ringan atau sumbatan hidung. Untuk itu nasofaring harus diperiksa
dengan cermat kalau perlu dengan nasofaringoskop, karena sering gejala belum
ada namun tumor sudah tumbuh atau tumor tidak tampak karena masih terdapat di
bawah mukosa (creeping tumor). Tumor yang terus tumbuh menyebabkan
permukaan mukosa meninggi. Pertumbuhan tumor yang berlanjut akan meluas ke
dalam rongga nasofaring, menutupi koana dan menyebabkan hidung buntu yang
menetap. Gejala telinga, merupakan gejala dini yang timbul . Karena tempat asal
tumor dekat muara tuba eustachius (fossa rosenmuller). Gangguan dapat berupa
penyumbatan muara tuba, telinga tengah akan terisi cairan, cairan yang diproduksi
makin lama makin banyak, sehingga akhirnya terjadi kebocoran gendang telinga,
penderita mengeluh rasa penuh di telinga, rasa dengung kadang-kadang disertai
dengan gangguan pendengaran.
Gejala lanjut, gejala akibat perluasan tumor ke jaringan sekitar. Tumor dapat meluas ke jaringan sekitar. Perluasan ke atas ke arah rongga tengkorak dan
belakang melalui sela-sela otot dapat mengenai saraf otak dan menyebabkan
gejala akibat kelumpuhan otak syaraf yang sering ditemukan adalah penglihatan
dobel, mati rasa di daerah wajah sampai akhirnya timbul kelumpuhan lidah,
gangguan pendengaran serta gangguan penciuman. Keluhan lainnya dapat berupa
sakit kepala hebat akibat penekanan tumor ke selaput otak, rahang tidak dapat
dibuka akibat kekakuan otot-otot yang terkena tumor. Gejala Metastasis Sel-sel
kanker dapat ikut mengalir bersama aliran limfe atau darah, mengenai organ tubuh
yang letaknya jauh dari nasofaring, hal ini yang disebut metastasis jauh, sering
terjadi pada tulang, hati dan paru. Metastasis ke kelenjar leher dalam bentuk
benjolan di leher.
2.6 Diagnosa
Jika ditemukan adanya kecurigaan yang mengarah pada suatu carsinoma
pasti serta stadium tumor : Anamnesis
Mencakup keluhan nyeri kepala, suara bindeng, penglihatan ganda, pendarahan
keadaan umum, pembesaran hati atau nyeri ketok pada tulang belakang.
Pemeriksaan lokal menilai kelainan neurologik seperti mata juling, lidah dan
mulut yang mencong, baal di wajah. Pemeriksaan regional dengan melihat
pembesaran kelenjar getah bening leher. Biopsi untuk menentukan tumor primer
atau berasal dari metastasis.Pemeriksaan patologi anatomi untuk menentukan jenis
histopatologi tumor primer. Pemeriksaan radiologi polos untuk menilai adanya
invasi intrakranial atau destruksi tulang-tulang tengkorak. CT Scan (computerized
tomography) dan MRI (Magnetic Resonance imaging) merupakan pemeriksaan
yang mutlak dilakukan untuk menentukan stadium dan tindakan. Sedang
pemeriksaan USG untuk mencari kemungkinan metastasis pada hati. Foto
Thoraks rutin dilakukan untuk kemungkinan metastasis paru. Pemeriksaan
kedokteran nuklir atas indikasi stadium lanjut dan bila ada keluhan tulang-tulang
panjang atau tulang belakang.
2.7 Stadium ( NN 2008)
Sistem klasifikasi stadium karsinoma nasofaring (KNF) yang dipakai saat
ini ada beberapa macam antara lain menurut UICC, AJCC atau sistem Ho. Pada
tahun 1997 AJCC (American Joint Committee on Cancer) AJCC mengeluarkan
sistem klasifikasi stadium terbaru yaitu edisi ke-5, menggantikan edisi ke-4
(1988). Berikut ini adalah sistem klasifikasi stadium menurut AJCC 1997 :
Stadium T (Ukuran luas tumor) T4 Tumor meluas ke intrakranial dan atau
melibatkan syaraf kranial, hipofaring, fossa infratemporal atau orbita.
Pembagian stadium berdasarkan klasifikasi TNMnya disusun sebagai berikut
seperti pada tabel 2 berikut ini :
T0 Tak ada kanker di lokasi primer
T1 Tumor terletak atau terbatas di daerah nasofaring
T2 Tumor meluas ke jaringan lunak orofaring dan atau ke kavum nasi.
T2a Tanpa perluasan ke ruang parafaring
T2b Dengan perluasan ke parafaring
T3 Tumor menyeberang struktur tulang dan atau sinus paranasal
T4 Tumor telah keluar dari nasofaring dan telah merusak tulang tengkorak
Tabel 2.2 Stadium KNF Stadium KNF
T Tumor primer
T0 Tidak tampak tumor
T1 Tumor terbatas pada satu batas saja
T2
Tumor terdapat pada dua lokasi atau lebih tetapi masih terbatas pada rongga
nasofaring
T3 Tumor telah keluar dari rongga nasofaring
T4
Tumor telah keluar dari nasofaring dan telah masuk tulang tengkorak atau saraf saraf otak
Tx Tumor tidak jelas besarnya karena
pemeriksaan tidak lengkap
REGIONAL LIMFE NODES (N)
N0 Tidak ada pembesaraan
N1 Terdapat pembesaraan tetapi homolateral dan masih bisa digerakkan
N2 Terdapat pembesaraan kontralateral/
bilateral dan masih dapat digerakkan
N3
Terdapat pembesaraan, baik homolateral, kontralateral maupun bilateral yang sudah melekat pada jaringan sekitar
atau T1/T2/T3/T4 dan No/N1/N3/N4 dan M
2.8 Pengobatan Karsinoma Nasofaring.
Trafi kanker nasofaring terutama meliputi operasi, kemoterapi dan
radioterafi. Kemoterapi sebagai terapi tambahan pada karsinoma nasofaring
atau pada keadaan kambuh. Operasi, Tindakan operasi pada penderita karsinoma
nasofaring berupa diseksi leher radikal dan nasofaringektomi. Diseksi leher
dilakukan jika masih ada sisa kelenjar pasca radiasi atau adanya kekambuhan
kelenjar dengan syarat bahwa tumor primer sudah dinyatakan bersih yang
dibuktikan dengan pemeriksaan radiologi dan serologi. Nasofaringektomi
merupakan suatu operasi paliatif yang dilakukan pada kasus-kasus yang kambuh
atau adanya residu pada nasofaring yang tidak berhasil diterapi dengan cara lain.
Radioterapi, sampai saat ini radioterapi masih memegang peranan penting
dalam penatalaksanaan karsinoma nasofaring (Perez C.A, 2004). Penatalaksanaan
pertama untuk karsinoma nasofaring adalah radioterapi dengan atau tanpa
kemoterapi. Radioterapi adalah metode pengobatan penyakit-penyakit maligna
dengan menggunakan sinar pengion, bertujuan untuk mematikan sel-sel tumor
sebanyak mungkin dan memelihara jaringan sehat di sekitar tumor agar tidak
menderita kerusakan terlalu berat.
Karsinoma nasofaring bersifat radioresponsif sehingga radioterapi tetap
merupakan terapi terpenting (Gunadi dan Amriatun, 1996). Strategi pengobatan
radioterapi konvensional untuk karsinoma nasofaring lokoregional lanjut adalah
radiasi eksterna dengan total dosis mencapai 66-70 Gy(gray) untuk T1-T2 dan
70-75 Gy untuk T3-T4, selama 7 minggu, 5 kali penyinaran dalam seminggu dengan
2 Gy perfraksi. Pada saat dosis mencapai 40 Gy, medulla spinalis harus
dikeluarkan dari lapangan radiasi, sedangkan dosis untuk leher bawah dan fosa
supraklavikula dengan lapangan dari anterior sampai dengan 50 Gy dengan 2 Gy
2.9 Konsep Dasar Radioterapi 2.9.1 Definisi Radioterapi
Terapi radiasi merupakan terapi yang menggunakan radiasi ionisasi tinggi
yang digunakan untuk mengganggu pertumbuhan selular. Terapi ini merupakan
terapi local yang digunakan sendiri atau kombinasi dengan terapi lain (Otto,
2005).
Radioterapi adalah jenis terapi yang menggunakan radiasi tingkat tinggi
untuk menghancurkan sel-sel kanker. Baik sel-sel normal maupun sel-sel kanker
bisa dipengaruhi oleh radiasi ini. Radiasi akan merusak sel-sel kanker sehingga
proses multiplikasi ataupun pembelahan sel-sel kanker akan terhambat
(Tjkronagoro,2001).
2.9.2 Tujuan Radioterapi
Pengobatan secara radikal, sebagai terapi paliatif yaitu untuk mengurangi
dan menghilangkan rasa sakit atau tidak nyaman akibat kanker dan sebagai
adjuvant yakni bertujuan untuk mengurangi risiko kekambuhan dari kanker.
Dengan pemberian setiap terapi, maka akan semakin banyak sel-sel kanker yang
mati dan tumor akan mengecil. Sel-sel kanker yang mati akan hancur, dibawa oleh
darah dan diekskresi keluar dari tubuh. Sebagian besar sel-sel sehat akan bisa
pulih kembali dari pengaruh radiasi.
2.9.3 Jenis Radioterapi
Dikenal beberapa jenis radioterapi, yaitu radioterapi eksternal dimana
terdapat jarak antara sumber radiasi dengan kulit penderita dengan Cobalt 60 atau
linear accelerator. Lapangan operasi digambar lebih dahulu sebelumnya atau
pada hari radiasi dan penderita disuruh datang pada jam yang telah ditentukan
tanpa persiapan khusus. Brachiterapi yaitu sumber radiasi ditempelkan pada
tumor, contohnya brachiterapi intracavitair karsinoma serviks dan radiasi internal
dengan memasukkan cairan radioaktif secara oral ataupun intravena. Misalnya
dengan menggunakan Jodium 131 radioaktif untuk terapi adenokarsinoma
Radioterapi merupakan suatu jenis pengobatan yang menggunakan atau
memanfaatkan sinar pengion (sinar-x,sinar gamma) dan partikel lain
(neutron,proton) untuk mematikan sel – sel kanker.Penggunaan sinsr-x untuk
terapi kanker kulit sudah di rintis oleh J.E. Gilman ilmuwan eropa sejak akhir
abad 19.Cara – cara penyinaran kanker tergantung pada letak kanker dan jenis
pesawat yang digunakan saat ini adalah pesawat linear accelerator
(LINAC).Metode radioterapi di sesuaikan dengan tujuan yaitu tujuannya yaitu
pengobatan kuratif ialah mematikan sel kanker serta sel yang telah menjalar
keseluruh tubuh yang lain atau bermetastasis ke kelenjar getah bening dengan
tetap mempertahankan sebanyak mungkin jaringan sehat di sekitar
nya.Radioterapi dengan dosip kuratif diberikan pada kanker stadium 1 sampai III
B.Sedangkan radioterapi dengan tujuan paliatif bertujuan untuk memberikan
kualitas hidup yang lebih baik dan radioterapi ini diberikan secara selektif pada
stadium IV A.
Sejarah Radioterapi penemuan sinar-x Wilhelm Conrad Rontgen (Bulan
nopember tahun 1895) merupakan suatu revolusi baru dalam dunia
kedokteran.Wilhelm Conrad Rontgen dalam penyelidikannya menemukan hampir
semua sifat sinar rontgen yaitu adalah sifat – sifat fisika dan kimianya.Namun ada
satu sifat yang tidak sampai diketahuiannya yaitu sifat biologik yang dapat
merusak sel – sel hidup.Sejalan dengan berjalannya waktu itu belum sampai
terpikirkan bahwa sinar ini dapat membahayakan dan merusak sel hidup
manusia.Namun pada abad ke-20 ternyata banyak pioneer menjadi korban sinar
ini.Kelainan biologic yang di akibatkan sinar-x adalah merupakan kerusakan pada
sel – sel hidup yang merupakan dalam tingkat diri nya hnya sekedar perubahan
warna sampai menghitamnya kulit bahkan rambut menjadi rontok .Dosis sinar
yang terlalu tinggi dapat mengkibatkan terjadinya iritasi kulit kadang sampai
nekrosis bahkan bila dilanjutkan penyinaran bias menjadi tumor kulit.
Sejalan dengan perkembangan diagnostic mulai juga perkembangan di
bidang terapi.Sinar-x di temukan pada bulan Maret tahun 1896.Uranium di
temukan oleh Bacquere dan M.Curie secara bersamaan,namun tidak di ketahuian
apa kegunaannya.Sekitar 3 dasawarsa Radium memancarkan radiasi gamma,baru
radiasi sinar-x kilovolt menjadi radiasi gamma Co 60 di mulai.Perkembngan
teknologi didunia kedokteran talah membantu penderita penyakit kanker untuk
sembuh dari sakit yang dideritanya. Cukup banayak penderita kanker yang
berobat kerumah sakit menerima terapi radiasi. Radiasi yang diterima dapat
berupa terapi tunggal dan kadang dikombinasikan. Terapi radiasi umumnya
bertujuan untuk : kuratif yakni, secara langsung mencegah terjadinya metatase
yang jauh. Mengecilkan tumor, mengatasi pendarahan, menghilangkan gejala
neulogik akibat metatase ( Suhartono,1990 ).
Radioterapi atau disebut juga terapi radiasi adalah terapi menggunakan
radiasi yang bersumber dari energi radioaktif.
Terapi radiasi yang juga disebut radioterapi, irradiasi, terapi sinar-x, atau
istilah populernya "dibestral" ini bertujuan untuk menghancurkan jaringan kanker.
Paling tidak untuk mengurangi ukurannya atau menghilangkan gejala dan
gangguan yang menyertainya.
Tidak hanya sel kanker yang hancur oleh radiasi. Sel normal juga. Karena
itu dalam terapi radiasi dokter selalu berusaha menghancurkan sel kanker
sebanyak mungkin, sambil sebisa mungkin menghindari sel sehat di sekitarnya.
Tetapi sekalipun terkena, kebanyakan sel normal dan sehat mampu memulihkan
diri dari efek radiasi. Radiasi bisa digunakan untuk mengobati hampir semua jenis
tumor padat termasuk kanker otak, payudara, leher rahim, tenggorokan, paru-paru,
pankreas, prostat, kulit, dan sebagainya, bahkan juga leukemia dan limfoma. Cara
dan dosisnya tergantung banyak hal, antara lain jenis kanker, lokasinya, apakah
jaringan di sekitarnya rawan rusak, kesehatan umum dan riwayat medis penderita,
apakah penderita menjalani pengobatan lain, dan sebagainya.
Radioterapi disebut sebagai prosedur utama penanganan kanker otak. Buat
teman teman yang sedang menimbang pengobatan kanker otak yang mau dipilih,
maka mungkin info tentang alat/teknik radioterapi ini bisa bermanfaat :
Brachytherapy adalah radioterapi yang bersifat internal. Partikel radioaktif
(yang berbentuk biji kecil) dimasukkan lewat kateter ke dalam organ tubuh tempat
lokasi tumor berada.
Setelah berada di posisi, radioaktif kemudian segera dilepaskan untuk membakar
Brachytherapy bisa dilakukan pada kanker: prostat, payudara, usus, paru, serviks,
rektum, sarkoma, serta kanker leher dan kepala.
Teknik bedah dengan memanfaatkan sinar laser ini memungkinkan para
penderita kanker, khususnya kanker otak, tidak perlu melakukan operasi
pembedahan kepala (buka tempurung kepala) demi mengobati tumornya.
Operasi ini melibatkan penggunaan robot canggih dan sinar laser yang
diarahkan tepat ke daerah tumor tuk membakar tumornya.
Istilah lain adalah Cyberknife. Cyberknife digunakan untuk memperlambat
pertumbuhan tumor otak yang masih kecil ukurannya, tetapi posisinya sulit
dijangkau (jauh di dalam otak).
Jenis jenis tumor yang dapat diatasi dengan Cyberknife ini antara lain: • Kanker yang telah metastase ke otak (dari organ lain)
• Tumor syaraf yang pertumbuhannya lambat (accoustic neuroma) • Tumor pituitari
• Tumor saraf belakang (spinal cord tumor)
2.9.4 Efek Samping Radioterapi
Efek samping radioterapi bervariasi pada tiap pasien. Secara umum efek
samping tersebut tergantung dari dosis terapi, target organ dan keadaan umum
pasien. Beberapa efek samping berupa kelelahan, reaksi kulit (kering, memerah,
nyeri, perubahan warna dan ulserasi), penurunan sel-sel darah, kehilangan nafsu
makan, diare, mual dan muntah bisa terjadi pada setiap pengobatan radioterapi.
Kebotakan bisa terjadi tetapi hanya pada area yang terkena radioterapi. Radiasi
tidak menyebabkan kehilangan rambut yang total. Pasien yang menjalani radiasi
eksternal tidak bersifat radioaktif setelah pengobatan sehingga tidak berbahaya
bagi orang di sekitarnya. Efek samping umumnya terjadi pada minggu ketiga atau
keempat dari pengobatan dan hilang dua minggu setelah pengobatan selesai.
Untuk mengurangi efek samping radioterapi beberapa hal perlu dilakukan.
Bila terdapat kelelahan, pasien dianjurkan untuk tetap beraktivitas seperti biasa,
bila memang diperlukan maka aktivitas bisa dikurangi, usahakan untuk bisa tidur
nyenyak di malam hari serta beristirahat yang cukup. Bila terjadi kehilangan nafsu
diinginkan, makan dalam jumlah kecil tetapi sering, hindari memakan makanan
yang kering, minum banyak air, bisa diberikan makanan suplemen untuk
meningkatkan nafsu makan. Perubahan kulit yang terjadi bisa dikurangi dengan
tidak menggunakan produk-produk pada kulit sebelum radioterapi, menggunakan
baju yang tidak terlalu sempit, menggunakan sabun yang lembut dan air hangat
pada saat membasuh tubuh, dilarang menggosok terlalu keras pada area yang
terkena radioterapi, hindari temperatur yang terlalu panas atau terlalu dingin serta
hindari sinar matahari langsung.
Pada umumnya efek samping dari radioterapi akan hilang dengan
sendirinya setelah pengobatan dihentikan. Tetapi pada beberapa kasus yang jarang
akan terjadi efek samping yang berkepanjangan karena radiasi menyebabkan
kerusakan pada organ dalam yang berhubungan atau berdekatan dengan tempat
tumor.
Sedangkan radiasi pascabedah pada umumnya sama dengan diatas dengan
kelebihan tidak menghilangkan pola gambaran histopatologik sehingga dapat
diperoleh diagnosis patologik anatomik dn stadium yang akurat.
Radiasi eksterna ini terutama diperlukan pada kasus dengan gradiasi
diferensiasi tinggi. Salah stu dari banyak penelitian melaporkan bahwa tumor
dengan gradiasi diferensiasi tinggi mempunyai kecenderungan yang tinggi pula
untuk terjadinya invasi miometrium yang dalam serta keterlibatan kelenjar getah
bening parailiakal dan dalam presentase yang lebih rendah ke paraaortal.
Brakhiterapi harus diberikan setelah radiasi eksterna pada kasus
pascabedah yang masih dijumpai sel tumor pada margin operasi.
Kombinasi pembedahan dan radioterapi telah menurunkan kemungkinan
kambuh vagina menjadi 0-8% dibandingkan apabila tidak memperoleh radiasi
pascabdeah sebanyak 2—18%. Kekambuhan pada pelvis tercatat sebanyak
120%. Apabila pasien menjalani pembedahan saja, angka ini menurun menjadi
0-6,5% apabila pembedahan ini diikuti dengan radiasi. Sedangkan kekambuhan
lokoregional dijumpai pada pasien yang memperoleh operasi saja sebanyak
2.10 Radioterapi
Sampai saat ini radioterapi masih memegang peranan penting dalam
penatalaksanaan karsinoma nasofaring (Perez C.A, 2004). Penatalaksanaan
pertama untuk karsinoma nasofaring adalah radioterapi dengan atau tanpa
kemoterapi. Radioterapi adalah metode pengobatan penyakit-penyakit maligna
dengan menggunakan sinar pengion, bertujuan untuk mematikan sel-sel tumor
sebanyak mungkin dan memelihara jaringan sehat di sekitar tumor agar tidak
menderita kerusakan terlalu berat.
Karsinoma nasofaring bersifat radioresponsif sehingga radioterapi tetap
merupakan terapi terpenting (Gunadi dan Amriatun, 1996). Strategi pengobatan
radioterapi konvensional untuk karsinoma nasofaring lokoregional lanjut adalah
radiasi eksterna dengan total dosis mencapai 66-70 Gy untuk T1-T2 dan 70-75 Gy
untuk T3-T4, selama 7 minggu, 5 kali penyinaran dalam seminggu dengan 2 Gy
perfraksi. Pada saat dosis mencapai 40 Gy, medulla spinalis harus dikeluarkan
dari lapangan radiasi, sedangkan dosis untuk leher bawah dan fosa supraklavikula
dengan lapangan dari anterior sampai dengan 50 Gy dengan 2 Gy perfraksi
2.11 Teknik Radioterapi Dapat Dilakukan Dengan Cara : a. Radiasi Eksterna
Pengobatan kanker dengan menggunakan teknik radioterapi dapat
dilakukan dengan cara radiasi ekterna. Sumber sinar berupa sinar-X atau
radioisotop yang ditempatkan di luar tubuh. Sinar diarahkan ke tumor yang akan
diberi radiasi. Besar energi yang diserap oleh suatu tumor tergantung dari :
Besarnya energi yang dipancarkan oleh sumber energi Jarak antara sumber energi
dan tumor, Kepadatan massa tumor.
Pada radiasi eksterna cakupan daerah yang memperoleh radiasi cukup
luas, meliputi bukan hanya tumor primer dan jaringan sehat sekitarnya saja tetapi
juga kelenjar getah bening setempat. Makin luas cakupan radiasi makin banyak
b Radiasi Interna
Sumber energi ditaruh di dalam tumor atau berdekatan dengan tumor di
dalam rongga tubuh. Adapun tujuan pemberian brakhiterapi pada karsinoma
nasofaring antara lain :
Untuk memberikan dosis boster pada tumor primer yang telah
memperoleh radiasi eksterna. Untuk menghindari kelenjar parotis serta jaringan
sehat sekitarnya memperoleh dosis berlebihan dari radiasi eksterna.
Ada beberapa jenis radiasi interna :
a. Interstitial
Radioisotop yang berupa jarum ditusukkan ke dalam tumor, misalnya
jarum radium atau jarum irridium.
b. Intracavitair
Pemberian radiasi dapat dilakukan dengan :After loading Suatu aplikator
kosong dimasukkan ke dalam rongga tubuh ke tempat tumor. Setelah aplikator
letaknya tepat, baru dimasukkan radioisotop ke dalam aplikator itu.
Instalasi Larutan radioisotop disuntikkan ke dalam rongga tubuh, misal : pleura
atau peritoneum.
c. Intravena
Larutan radioisotop disuntikkan ke dalam vena. Misalnya I131 (Radioisotop yang penting dari unsure iodium) yang disuntikkan IV akan diserap oleh tiroid
untuk mengobati kanker tiroid.
2.12 Penatalaksanaan Radioterapi Pada Karsinoma Nasofaring
Sebelum diberi terapi radiasi, dibuat penentuan stadium klinik, diagnosis
histopatologik, sekaligus ditentukan tujuan radiasi, kuratif atau paliatif. Mental
dan fisik penderita perlu dipersiapkan demikian pula keluarganya diberikan
penjelasan mengenai tindakan pengobatan ini, tujuan pengobatan, efek samping
yang mungkin timbul selama periode pengobatan. Pemeriksaan fisik dan
Penanganan karsinoma nasofaring yang disesuaikan dengan stadiumnya
1) Stadium I :
Radioterapi dosis tinggi pada tumor primer di nasofaring dan radiasi
profilaktik di daerah leher.
Stadium II : 1) Kemoradiasi, atau
Radioterapi dosis tinggi pada tumor primer di nasofaring dan radiasi
profilatik di daerah leher.
Stadium III : 1) Kemoradiasi
2) Radioterapi dosis tinggi / teknik hiperfraksinasi ditujukan pada tumor primer
di nasofaring dan kelenjar leher bilateral (bila ada).
3) Diseksi leher mungkin dapat dikerjakan, misalnya pada tumor leher persisten
atau renkuren asalkan tumor primer di nasofaring terkontrol.
Stadium IV : 1) Kemoradiasi
2) Radioterapi dosis tinggi atau teknik hiperfraksinasi ditujukan pada tumor
primer di nasofaring dan kelenjar leher bilateral (klinis positif)
3) Diseksi leher dapat dikerjakan bila tumor leher persisten atau rekuren
asalkan tumor primer di nasofaring sudah terkontrol.
4) Kemoterapi untuk karsinoma nasofaring untuk stadium IV C
Pada stadium ini, terdapat tiga tahapan selanjutnya, yang terbagi menjadi
tahapan IVA,IVB dan IVC
• Stadium IVA. Pada stadium IVA karsinoma nasofaring sudah menyebar
kebagian saraf cranial,dan tersebar di sekitaran tengkork dn tulang
dagu.karsinoma nasofaring juga kemungkinan sudah menyebar ke bagian
getah bening lainnya yang terdapat di bagian tubuh pasien.
• Stadium IVB. Dengan ukuran yang lebih besar dari 6 cm. karsinoma sudah
menyebar ke area collarbonie dan juga, pada bagian atas bahu pasiennya. • Stadium IVC. Pada stadium IVC ini karsinoma sudah tersebar ke kelenjar
getah bening lainnya yang berdekatan dan kemungkinan menginfeksi
2.13 Teknik Radioterapi Karsinoma Nasofaring 1. Persiapan
Salah satu langkah dalam tahapan penatalaksanaan radioterapi adalah
menentukan batas-batas lapangan radiasi. Tindakan ini merupakan langkah yang
terpenting untuk menjamin berhasilnya suatu radioterapi. Lapangan penyinaran
meliputi daerah tumor primer dan sekitarnya serta kelenjar-kelenjar getah bening
regional. Untuk menentukan batas-batas lapangan radiasi serta perhitungan dosis
karsinoma nasofaring, maka perlu adanya persiapan penyinaran. Adapun
persiapan tersebut meliputi :
2. Alur Radioterapi
Konsultasi merupakan tahap paling awal dari pengobatan radioterapi.
Dokter akan menentukan dan menilai apakah Anda memang harus mendapat
terapi radiasi berdasarkan kondisi penyakit kanker anda. Pada saat konsultasi, ahli
radioterapi akan mengambil data pasien secara akurat, riwayat penyakit serta
berbagai pemeriksaan laboratorium lainnya yang mungkin diperlukan, Stimulasi
kemudian dilakukan, yakni perencanaan radioterapi yang akan diberikan. Pada
tahap ini pasien akan datang ke bagian radioterapi, kemudian berbaring dibawah
suatu mesin yang disebut stimulator. Beberapa peralatan mungkin diperlukan
untuk mencegah pasien bergerak atau merubah posisi agar pengobatan diberikan
pada tempat yang tepat. Kemudian akan dibuat beberapa tanda dan mungkin
beberapa foto rontgen yang akan diambil. Foto rontgen yang diambil itu pada
nantinya akan mempermudah ahli radioterapi untuk melakukan pengobatan di
kemudian hari, karena pasien akan mendapatkan radioterapi selama beberapa kali.
Stimulasi merupakan tahap yang penting dalam proses radioterapi. Perlindungan
dan pengaman diperlukan selama pasien menjalani pengobatan radioterapi, yang
akan melindungi sel-sel normal dari efek radiasi. Setelah persiapan selesai, pasien
masih harus menunggu beberapa hari sebelum radiasi dimulai, karena hasil
simulator akan dikirim ke ahli fisika medik untuk dihitung dan dilakukan
kalkulasi dosis serta arah penyinaran diruang TPS. Jika semua persiapan dan
perhitungan telah selesai dan disetujui oleh dokter, baru dimulailah terapi radiasi
radiasi yang akan dilakukan. Pada kebanyakan tipe kanker, radiasi biasanya
diberikan dalam dosis terbagi, 5 hari berturut-turut (Senin s.d. Jum’at), sehari
sekali, kurang lebih selama 6-7 minggu.
Besaran dosis total yang diberikan tergantung dari tujuan radiasi (kuratif
atau paliatif) dan jenis histopatotoginya. Dosis kuratif umumnya 25 – 30 kali,
diberikan 5 kali dalam satu minggu (Senin s.d. Jumat), dengan dosis perkali yang
diberikan : 1,8 – 2 Gy. Dosis paliatif umumnya 5-20 kali, dengan dosis perkali
yang diberikan 2-5 Gy.
Umumnya sekali radiasi membutuhkan waktu kurang lebih 15-30 menit
mulai pasien masuk ke ruang radiasi, saat penyinaran, sampai pasien kembali ke
luar ruang radiasi. Dalam ruang pengobatan radiasi, anda akan diposisikan persis
sama sewaktu menjalani simulator. Anda diharuskan diam selama pengobatan
berlangsung.
3. Persiapan / perencanaan sebelum radioterapi
Sebelum diberi terapi radiasi, dibuat penentuan stadium klinik, diagnosis
histopatologik, sekaligus ditentukan tujuan radiasi, kuratif atau paliatif. Penderita
juga dipersiapkan secara mental dan fisik. Pada penderita, bila perlu juga
keluarganya diberikan penerangan mengenai perlunya tindakan ini, tujuan
pengobatan, efek samping yang mungkin timbul selama periode pengobatan.
Pemeriksaan fisik dan laboratorium sebelum radiasi dimulai adalah mutlak.
Penderita dengan keadaan umum yang buruk, gizi kurang atau demam tidak
diperbolehkan untuk radiasi, kecuali pada keadaan yang mengancam hidup\
penderita, seperti obstruksi jalan makanan, perdarahan yang masif dari tumor,
radiasi tetap dimulai sambil memperbaiki keadaan umum penderita. Sebagai tolok
ukur, kadar Hb tidak boleh kurang dari 10 gr%, jumlah lekosit tidak boleh kurang
dari 3000 per mm3 dan trombosit 100.000 per uL.3,12
4. Penentuan batas-batas lapangan radiasi
Tindakan ini merupakan salah satu langkah yang terpenting untuk
menjamin berhasilnya suatu radioterapi. Lapangan penyinaran meliputi daerah
kelenjar-kelenjar getah bening regional.3,12 Untuk tumor stadium I dan II, daerah-daerah
dibawah ini harus disinari :
1. Seluruh nasofaring
2. Seluruh sfenoid dan basis oksiput
3. Sinus kavernosus
4. Basis kranii, minimal luasnya 7 cm2 meliputi foramen ovale, kanalis karotikus
dan foramen jugularis lateral.
5. Setengah belakang kavum nasi
6. Sinus etmoid posterior
7. 1/3 posterior orbit
8. 1/3 posterior sinus maksila
9. Fossa pterygoidea
10. Dinding lateral dan posterior faring setinggi fossa midtonsilar
11. Kelenjar retrofaringeal
12. Kelenjar servikalis bilateral termasuk jugular posterior, spinal aksesori dan
supraklavikular.3
Apabila ada perluasan ke kavum nasi atau orofaring ( T3 ) seluruh kavum nasi dan
orofaring harus dimasukkan dalam lapangan radiasi. Apabila perluasan melalui
dasar
tengkorak sudah mencapai rongga kranial, batas atas dari lapangan radiasi terletak
di atas fossa pituitary. Apabila penyebaran tumor sampai pada sinus etmoid dan
maksila atau orbit, seluruh sinus atau orbit harus disinari. Kelenjar limfe sub
mental dan oksipital secara rutin tidak termasuk, kecuali apabila ditemukan
limfadenopati servikal yang masif atau apabila ada metastase ke kelenjar sub
maksila. 3 Secara garis besar, batas-batas lapangan penyinaran adalah :
- Batas atas : meliputi basis kranii, sella tursika masuk dalam lapangan radiasi.
- Batas depan : terletak dibelakang bola mata dan koana
- Batas belakang : tepat dibelakang meatus akustikus eksterna, kecuali bila
terdapat pembesaran kelenjar maka batas belakang harus terletak 1 cm di
5. Prosedur radioterapi
Proses radio terapi melibatkan sejumlah dokter spesialis bedah onkologi,
dokter radiasi ongkologi, dokter ginekologi ongkologi, dekter hematologi ahli
ongkologi akan merekomendasikan prosedur dan bekerjasama dengan fisikawan
medik, Radiografer radioterapi dan teknik medis . yang betanggung jawab penuh
terhadapa pasien adalah dokter spesialis radiologi. Setelah dokter memutuskan
pasien untuk menjalani terapiradiasi maka dokter akan membuat jadwal, untuk
pelaksaan terapiradiasi.tahap selanjutkan akan dilakukan penggambaran lokasi
penyinaran atau sering disebut simulator.
6. Simulator.
Simulasi penyinaran radioterapi pada dasarnya adalah proses pencitraan
sinar-x secara fluoroskopi yang seolah-olah melakukan teknik penyinaran seperti
dengan pesawat treatment radioterapi yang sesungguhnya. Hal ini diperlukan agar
teknik penyinaran yang akan diberikan pada pasien benar-benar mencapai sasaran
secara optimal dan akurat.
Dari proses simulasi ini didapatkan beberapa parameter untuk penyinaran,
seperti; luas lapangan penyinaran, sudut dan arah sumber penyinaran, blokade
area yang harus dilindungi, teknik penyinaran, jarak sentrasi dan sudut kolimasi.
Hal-hal yang harus dimiliki sebagai syarat minimum dari pesawat
simulator adalah; memiliki gantry (C-arm) dengan x-ray tube dan image
intensifier yang terpasang berhadapan serta dapat diputar 360 derajat dari
sumbunya, memiliki kolimator yang dapat diputar 360 derajat terhadap axis
sentrasi, memiliki indikator penunjuk jarak Source Axis Distance (SAD),
memiliki meja pemeriksaan yang rata, dapat diatur naik-turun (vertical),
maju-mundur (longitudinal), digeser kiri-kanan (lateral) dan dapat diputar dari axis
sejauh 3600 (rotation).Prinsip dasar dari proses pencitraan dalam simulasi adalah; set-up posisi simulasi (posisi pasien), lalu dilakukan fluoroskopi terhadap pasien
pada perkiraan lokasi penyinaran. Gambaran fluoroskopi diteruskan ke image
intensifier, lalu keperangkat sirkuit elektronik dan ditampilkan dimonitor
fluoroscopy (cctv). Kemudian akuisisi posisi simulasi, selanjutnya dilakukan
Terapi radiasi karsinoma nasofaring harus mencakup Clinical Target
Volume (CTV) meliputi daerah yang berpotensi terjadi infiltrasi local 1-2 cm
diluar Gross Tumor volume (GTV) yaitu tumor nasofaring itu sendiri dan semua
perluasan tumor di sekitar nasofaring termasuk kelenjar getah bening di leher
yang membesar. Sementara Planning Treatment Volume (PTV) ditentukan kurang
lebih 1 cm diluar CTV. Pada karsinoma nasofaring volume target utama lapangan
radiasi meliputi (Perez C.A, 2004) :
Pada karsinoma nasofaring volume target utama lapangan radiasi meliputi
(Perez C.A, 2004). Tumor primer Kelenjar getah bening Daerah postensial
penjalaran. Untuk penentuan lapangan radiasi terutama ditentukan oleh distribusi
tumor, ekstensi lokal dan metastasis regional, yaitu : Untuk lesi T1 dan T2
meliputi nasofaring, dasar sinus sphenoid, klifus, 1/3 posterior kavum nasi, fosa
pterigoid, dinding orofaring sampai level fosa mid tonsilar, kelenjar retrofaringeal,
kelenjar cervical bilateral dan kelenjar supraclavikula. Untuk Lesi T3 volume
target meliputi perluasan ke ruang parafaringeal, kavum nasi dan atau
orofaring.Untuk lesi T4 mencakup dasar tengkorak dan perluasannya ke intra
cranial. Lapangan opposing lateral (Susworo, 2007) : Batas atas mencakup
seluruh dasar tengkorak. Batas anterior berada di pertengahan palatum durum,
mencakup koane. Batas belakang harus mengikutsertakan rantai kelenjar getah
bening servikalis posterior dan seluruh jaringan lunak leher. Batas bawah
mencakup seluruh mandibula, kira-kira setinggi C1, C2 dan C3. Untuk
mengurangi lapangan radiasi diperlukan blok pada jaringan sehat sebagian
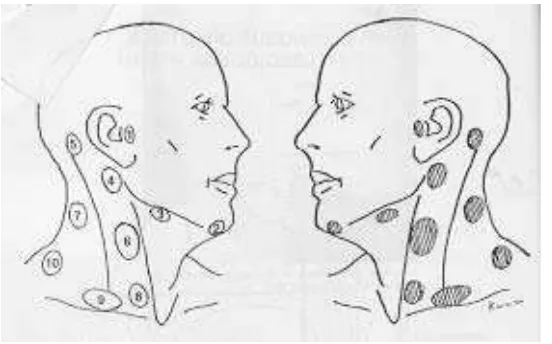
Gambar 2.2 Lapangan opposing lateral (Susworo,2007)
Dosis diberikan 1,8 Gy – 2 Gy perfraksi yang diberikan 5 kali dalam seminggu
sehingga dosis mencapai 66 – 70 Gy dengan memperhatikan lapangan radiasi.
Pada saat dosis mencapai 40 Gy, medulla spinalis harus dikeluarkan dari lapangan
radiasi, berarti batas belakang maju ke arah anterior. Dengan lapangan yang
terbatas ini dosis dilanjutkan sampai mencapai 66 – 70 Gy tergantung pada
keadaan umum pasien serta reaksi lokal.
Selanjutnya radiasi pada rantai kelenjar getah bening leher serta klavikula
dilakukan dari arah anterior dengan batas-batas sebagai berikut : Batas atas berada
0,5 cm caudal dari batas bawah lapangan nasofaring. Batas bawah dan lateral
mencakup seluruh fosa klavikula kiri dan kanan. Dilakukan penutupan bagian
tengah leher guna melindungi sebagian kelenjar gondok, laring dan trachea serta
medulla spinalis. Kedua sudut bawah lapangan ini ditutup guna melindungi apex
paru. Dosis diberikan dengan fraksi yang sama sehingga mencapai 40 Gy – 45 Gy
yang dihitung Pada karsinoma nasofaring dengan pembesaran getah bening leher,
tidak mungkin diberikan radiasi dengan metode lapangan supraklavikula dan
lapangan oppossing kanan kiri. Pada 20 Gy pertama dapat diberikan dengan
lapangan anteroposterior dan posteroanterior dengan rentang lapangan dari sinus
frontalis sampai dengan fosa supraklavikula dengan megindahkan daerah daerah
yang perlu dilindungi. Setelah itu lapangan diubah sesuai dengan stadiumnya
dengan harapan bahwa dosis 20 Gy tersebut dapat memperkecil kelenjar sehingga
dimungkinkan pemberian radiasi laterolateral. Setelah medulla spinalis mendapat
dosis 40 Gy dilakukan pengecilan lapangan radiasi. Kelenjar yang berada di luar
lapangan radiasi setelah dilakukan pengecilan diberikan dosis kompensasi sebesar
10 Gy. (Susworo, 2007).
Upaya untuk melindungi organ-organ vital dalam lapangan radiasi
merupakan salah satu perhatian utama terapi radiasi. Hal ini bukan hanya untuk
melindungi organ-organ penting, tetapi juga menghindari radiasi yang tidak perlu
pada jaringan normal di sekitarnya.
Ruang cetak (Mould room) (Susworo R, 2007)
Di ruang cetak ini dilakukan pembuatan berbagai peralatan bantu, seperti
pembuatan masker sebagai alat fiksasi pada saat radiasi eksterna kepala dan leher.
Dilakukan pula pembuatan kompensator (bolus) yang terbuat dari lilin atau wax.
TPS ( Treatment Planning System ) ( Jauhari, 2007)
Treatment Planning System atau dapat pula disebut dengan sistem
perencanaan radiasi merupakan suatu proses yang sistematik dalam membuat
rencana strategi terapi radiasi. Meliputi sekumpulan instruksi dari prosedur
radioterapi dan mengandung deskripsi fisik, serta distribusi dosis berdasar pada
informasi geometrik/topografi yang ada pada pencitraan (imajing) agar terapi
radiasi dapat diberikan secara tepat. TPS ini dalam tampilannya bisa 2D bisa juga
3D.
Tujuan sistem perencanaan radiasi 2D dan 3D adalah untuk menyesuaikan dosis pada volume target dan mengurangi dosis untuk jaringan normal atau organ beresiko yang ada di sekitarnya.
Sistem perencanaan terapi radiasi meliputi :
Posisi pasien terapi.
Imobilisasi.
Mengumpulkan data pencitraan pasien.
Menetapkan volume target dan organ-organ beresiko berdasarkan kumpulan data
bentuk-bentuk sinar yang didesain secara grafis dan orientasi sinar.
Bentuk lapangan yang dipilih menggunakan Biological Efek Volume (BEV)
Distribusi dosis 3 dimensi.
Kalkulasi menggunakan algoritma tiga dimensi dan perbandingan informasi yang
TPS terdiri dari 3 komponen pokok, yaitu:
Hardware. Komponen hardware terdiri dari Central Prosesor Unit (CPU), High
resolution graphics, mass storage (hard disc), disks/CD-ROM, keyboard &
mouse, high resolution graphics monitor, digitizer, laser/color printer, backup
storage facility, network connections.
Software. Komponen software terdiri dari: Input routines, bentuk dari anatomi,
beam geometry (virtual simulation), kalkulasi dosis, dosis volume histogram,
digital recontruction radiographic.
Image Acquisition.
Ada 2 faktor yang sangat berperan pada pembuatan TPS antara lain:
Simulasi atau lokalisasi daerah radiasi
Pelaksanaan simulasi ini dilakukan di ruang simulator, di sini seolah-olah
pasien dilakukan radiasi. Untuk itu jarak sumber sinar ke kulit dan posisi pasien
harus sama, baik itu di ruang simulator maupun diruang cobalt 60 /linac.
Computer Tomografi (CT) Planning/CT Simulator
CT.Scan/CT.Planning penting untuk perencanaan terapi dan merupakan
kebutuhan utama data imajing untuk 3 Dimention Radiation Therapy Treatment
Planning (3D RTTP/Perencanaan Terapi Tiga Dimensi). Perencanaan CT Scan
ádalah melokalisasi tumor dengan jumlah irisan yang sangat banyak dan ketebalan
2–10 mm. Semakin tipis irisan maka jumlah irisan akan semakin banyak dengan
demikian kualitas pencitraan dapat meningkat.
Rincian bentuk tumor dan ukuran untuk GTV, struktur organ kritis dan
CTV, PTV dilakukan oleh staf perencanaan terapi dan ahli onkologi radiasi.
Struktur–struktur ditandai secara manual menggunakan sebuah mouse atau bentuk
lain dari digitizer. Beberapa struktur dengan batasan yang jelas misalnya kulit
dapat terkontur secara otomatis. Jika menggunakan piranti lunak yang modern
maka pemberian tanda (kontur) membutuhkan waktu sekitar 1–2 jam untuk
Penatalaksanaan radioterapi eksterna karsinoma nasofaring
Upaya untuk mendapatkan ketepatan lapangan radiasi adalah dengan
posisioning dan imobilisasi yang tepat. Posisi pasien telentang di atas meja
pemeriksaan, dengan mengatur posisi tubuh pasien selurus mungkin dengan
bantuan laser sebagai langkah awal untuk posisioning
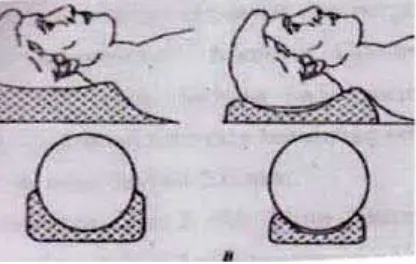
Gambar 2,5. Posisi anatomi (Bente G.C 1996)
Teknik imobilisasi untuk pengobatan radiasi di daerah kepala dan leher
membutuhkan reproduksibilitas set-up yang sangat tepat, karena dekat dengan
mata, chiasma opticum, jalinan saraf dan otak, terutama jika dosis untuk daerah
sasaran melebihi toleransi organ-organ didekatnya (Bentel G.C,1996).
Dua faktor yang paling penting dalam mempertahankan posisi pasien
adalah nyaman dan tidak bergerak. Oleh karena itu dibutuhkan alat imobilisasi
pasien seperti masker kepala leher supraclavikula dan bantalan kepala. Perlu
ditekankan bahwa penggunaan masker sebagai fiksasi kepala pada radiasi
karsinoma nasofaring atau kanker kepala leher lainnya adalah mutlak untuk
menjamin ketepatan radiasi.(Susworo, 2007). Pada radiasi daerah kepala dan
leher, teknik-teknik imobilisasi yang efektif sangat penting guna menghindari
Gambar 2.6 Bantalan Kepala dan Leher (Bentel G.C 1996)
Gambar 2.7 Masker/Imobilisasi Kepala-Supraclavikula (Susworo, 2009)
Pasien biasanya sangat nyaman jika dalam posisi telentang dengan kepala
posisi netral (yaitu kening dan dagu terletak pada posisi horizontal).
Kenyamanan bantal kepala yang pas dengan ketebalan memadai dapat
membantu pasien dalam mempertahankan posisi tanpa ketegangan
Namun jika bantal daerah leher lebih tinggi dan daerah kepala terdapat
ruang untuk bergerak maka pasien akan tidak nyaman. Meninggikan dada dengan
bantal akan membantu ekstensi kepala pasien sehingga spinal lurus dan terletak
baik dalam lapangan radiasi.
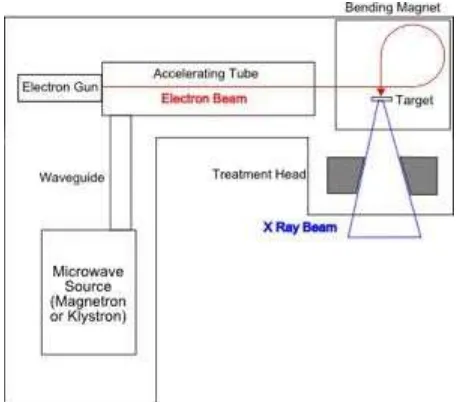
2.14 Linear accelerator (LINAC)
Linear accelerator (LINAC) adalah instrumen radioterapi yang digunakan
untuk mematikan sel tumor maupun kanker pada penderita penyakit tersebut. Ide
pengembangan linac diawali oleh eksperimen Wilhelm Conrad Rontgen (1845
-1923) yang merujuk pada ditemukannya radiasi energi tinggi yang selanjutnya
beliau namai sinar – X. Kemudian pada tahun 1899, sinar -X diaplikasikan pada
bidang kesehatan berupa terapi penyakit karsinoma untuk pertama kalinya. Hal ini
mendorong ilmuwan lain salah satunya Gebbert dan Schall untuk melakukan
inovasi baru dan berhasil meningkatkan energi sinar -X yang cukup tinggi yaitu
sekitar 150 kV. Barulah pada tahun 1930 linac pertama diperkenalkan oleh Rolf
Wideroe. Pada tahun- tahun berikutnya perkembangan linac semakin pesat hingga
saat ini setidaknya sudah terdapat 3 generasi dari linac.
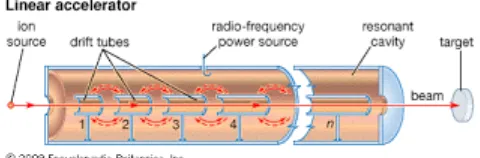
Sebuah linear accelarator bekerja berdasarkan prinsip penjalaran gelombang
frekuensi radio untuk mempercepat partikel bermuatan sehingga partikel tersebut
akan memliki energi kinetik yang tinggi pada arah/track yang lurus. Proses
mempercepat partkel bermuatan tersebut dilakukan didala sebuah tabung yang
disebut accelarator waveguide. Skema sederhana dari linac diperlihatkan pada
Gambar 2.9 Skematik prinsip kerja linac
Keterangan Gambar :
a. Mempercepat pratikel bermuatan sampai ke energi
b. Setelah energi yang dibutuhkan tercapai
c. Energi kinetic tinggi digunakan untuk menabur lempengan target
d. Sehingga terjadilah peristiwa bremstrahlung
e. Hasil foton menjadi energi tertentu
f. Dari proses tabrakan ini pancaran sinar-X berenergi sangat tinggi
g. Mempercepar electron hingga energinya mencapai 20 Mega Electron Volt
Untuk dapat menghasilkan foton yang selanjutnya digunakan untuk terapi radiasi,
setidaknya sebuah linac membutuhkan sumber gelombang mikro, sumber elektron
yang akan dipercepat, serta lempengan target yang akan ditumbuk.
Sumber gelombang mikro disuplai oleh komponen Magnetron ataupun Klystron.
Magnetron berfungsi sebagai osilator frekuensi yang mampu menghasilkan
gelombang mikro dengan frekuensi tinggi. Gelombang mikro tersebut digunakan
untuk menghasilkan medan magnet statis yang selanjutnya digunakan untuk
mempercepat elektron yang dihasilkan oleh elektron gun.
Berbeda dengan magnetron kylstron bukanlah penghasil gelombang mikro,
melainkan memperkuat gelombang sumber yang diberikan menggunakan sebuah
amplifier penguat frekuensi. Dari hasil penguatan frekuensi sumber tersebut, akan
Khusus magnetron, pada umumnya digunakan untuk menghasilkan energi radiasi
rendah yaitu 4 – 6 MeV. Untuk rentang energi yang lebih tinggi digunakan
kylstron.
Selanjutnya, elektron gun merupakan sumber elektron yang akan dipercepat.
Sebuah elektron gun dilengkapi dengan filamen tungsten yang dipanaskan. Akibat
pemanasan tersebut maka akan tejadi proses emisi termionik yang mengakibatkan
munculnya arus elektron yang terlepas dari tungsten tersebut. Besarnya intensitas
elektron berbanding lurus dengan besarnya suhu pemanasan pada tungsten
tersebut.
Setelah elektron dihasilkan maka berkas elektron tersebut akan diarahkan ke
tabung pemercepat (accelerating tube) untuk dipercepat sehingga energi
kinetiknya meningkat.
Gambar 2.10 Komponen pada accelerator tube
Keterangan Gambar :
a. Tabung kaca hampa udara berbentuk cincin raksasa.
b. Di antara dua kutub magnet yang sangat kuat.
c. Penyuntikan berupa filamen panas.
d. Pemancar electron di pasang untuk menginjeksi aliran electron ke dalam
tabung pada sudut sudut tertentu.
e. Setelah elekron di suntikan ke dalam tabung terjadi dua gaya yang berkerja
pada electron tersebut.
f. Pertama membuat electron bergerak mengikutin lengkungan tabung.
g. Medan magnet partikel akan bergerak melingkar.
h. Ke dua mempercepat gerak electron hingga kecepatannya semangkin tinggi.
2.15 Prinsip Kerja Linear Accelerator
LINAC dipakai untuk mempercepat partikel bermuatan positif seperti
proton. Namun, setelah berbagai modifikasi, mesin dapat pula dipakai untuk
mempercepat partikel bermuatan negatif seperti elektron. Dalam hal ini, elektron
yang dipercepat mampu bergerak dengan kecepatan mendekati kecepatan cahaya
(elektron dengan energi 2 MeV bergerak dengan kecepatan 0,98 c, dengan c
adalah kecepatan cahaya). Jika elektron berenergi tinggi itu ditabrakan pada target
dari logam berat maka dari pesawat LINAC akan dipancarkan sinar-X berenergi
tinggi.
Radioterapi dapat juga dilakukan dengan menggunakan elektron berenergi
tinggi. Elektron yang dipercepat dalam LINAC dapat langsung di manfaatkan
untuk radioterapi tanpa harus ditabrakan terlebih dahulu dengan logam berat. Jadi,
LINAC dapat juga berperan sebagai sumber radiasi partikel berupa elektron cepat
yang dapat dimanfaatkan untuk radioterapi tumor. Akselerator Linear dalam
aplikasinya menggunakan teknologi gelombang mikro yang juga digunakan untuk
radar. Gelombang mikro ini dimanfaatkan untuk mempercepat elektron dalam
akselerator yang disebut “wave guide”.
LINAC menggunakan teknologi microwave (teknologi yang sama seperti
yang digunakan dalam radar) untuk mempercepat electron digunakan suatu alat
yang disebut sebagai “wave guide”, hal tersebutlah yang kemudian mengizinkan
elektron bertumbukan dengan heavy metal target. Hasil dari tumbukan antara
elektron dan metal adalah high-energy x-rays yang dihasilkan oleh metal target.
High energy x-rays tersebut kemudian akan diatur untuk kemudian diberikan pada
pasien tumor dan diatur keluarannya dari mesin yang disesuaikan dengan keadaan
dari pasien. Sinar yang keluar dari bagian accelerator disebut sebagai gantry yang
berotasi di sekeliling pasien.
Pesawat Linac menghasilkan berkas radiasi elektron yang dipercepat atau
foton sinar¬X bertenaga tinggi. Sebelum melakukan pengukuran output perlu
diketahui berkas mana akan diukur, karena cara pengukuran kedua berkas
tersebut tidak sama, dalam metode maupun peralatan yang digunakan untuk
pengukuran. Sebelum dilakukan pengukuran, perlu dilakukan pengecekan energi
perbedaan maka perlu dilakukan penyesuaian energi dengan memutar tombol
pengatur.
Pengecekan energi foton yang dihasilkan pesawat Linac, perlu dilakukan
pengukuran dosis pada kedalaman 10 dan 20 cm dalam fantom air. Dari hasil
pengukuran ini ditetapkan nilai perbandingan D10/D20 -nya, lalu dicari energi
fotonnya melalu kurva D10/D20 vs energi foton. Pasien ditempatkan pada kursi
pengobatan yang dapat bergerak kesegala arah, agar dapat dipastikan pemberian
radiasi dalam posisi yang tepat. Radiasi dikirim melalui kursi pengobatan.
Akselerator Linear yang merupakan akselerator dengan partikel lurus
mangandung unsure-unsur :
1. Sumber partikel.
Tergantung pada partikel yang sedang bergerak. Proton yang dihasilkan dalam
sumber ion memiliki desain yang berbeda. Jika partikel lebih berat harus
dipercepat, misalnya ion uranium.
a. Sebuah sumber tegangan tinggi untuk injeksi awal partikel.
b. Sebuah ruang hampa pipa vakum.
Jika perangkat digunakan untuk produksi sinar-X untuk pemeriksaan atau terapi
pipa mungkin hanya 0,5 sampai 1,5 meter, sedangkan perangkat yang akan
diinjeksi bagi sebuah sinkrotron mungkin sekitar sepuluh meter panjangnya, serta
jika perangkat digunakan sebagai akselerator utama untuk investigasi partikel
nuklir, mungkin beberapa ribu meter.
1. Dalam ruang, elektrik elektroda silinder terisolasi ditempatkan, yang
panjangnya bervariasi dengan jarak sepanjang pipa.
Panjang elektroda ditentukan oleh frekuensi dan kekuatan sumber daya penggerak
serta sifat partikel yang akan dipercepat, dengan segmen yang lebih pendek di
dekat sumber dan segmen lagi dekat target.
1. Satu atau lebih sumber energi frekuensi radio, Sebuah akselerator daya yang
sangat tinggi akan menggunakan satu sumber untuk elektroda masing-masing.
sesuai dengan jenis partikel dipercepat untuk mendapatkan daya perangkat
maksimum.
2. Sebuah sasaran yang tepat. Pada kecepatan mendekati kecepatan cahaya,
peningkatan kecepatan tambahan akan menjadi kecil, dengan energi yang
muncul sebagai peningkatan massa partikel. Dalam bagian-bagian dari
akselerator hal ini terjadi, panjang elektroda tabung akan hampir berjalan
konstan.
3. Tambahan elemen lensa magnetis atau elektrostatik Untuk memastikan bahwa
sinar tetap di tengah pipa dan elektroda nya.
4. Akselerator yang sangat panjang Akan menjaga keselarasan tepat komponen
mereka melalui penggunaan sistem servo dipandu oleh sinar laser
Tabung pemercepat dilengkapi dengan pengendali arus/ drift tube yang berfungsi
membalik polarisasi dari medan listrik. Dengan adanya proses ini akan terjadi
lompatan partikel sehingga menambah kecepatan partikel akibat pembalikan
polarisasi tersebut. Semakin banyak dan panjang drift tube yang digunakan,
semakin besar pula kecepatan akhir / energi kinetik partikel yang dihasilkan.
Namun , tentunya akan dibutuhkan konstruksi tabung yang panjang untuk
menghasilkan energi yang lebih tinggi.
Apabila energi kinetik yang dibutuhkan sudah tercapai, maka berkas elektron
dengan kecepatan tinggi ini akan arahkan untuk menumbuk lempengan logam.
Karena energi yang menumbuk lempengan logam sanagat tinggi, maka akan
dihasilkan berkas foton dari proses ini. Berkas tersebut diarahkan keluar melalui
kepala linac yang disebut gantri untuk selanjutnya di arahkan menuju target.
Setelah dihasilkan foton dengan energi tertentu, perlu diadakan pengkondisian
akan berkas tersebut dikarenakan berkas yang dihasilkan tidak menghasilkan
intensitas foton yang seragam yang artinya energinya juga tidak seragam. Selain
itu, dalam aplikasinya, geometri berkas yang dibutuhkan akan beragam, sehingga
diperlukan komponen yang bisa mengatasi kedua permasalahan tersebut.
Untuk menjadikan energi berkas foton menjadi seragam/uniform dapat digunakan
flattening filter (FF). Komponen ini bekerja dengan menyerap sebagian berkas
berkurang dan sama dengan bagian lainnya sehingga semua bagian memiliki
intensitas energi yang merata. Berikut ilustrasinya.
(a)
(b)
Gambar 2.11 a)Profil energi tanpa FF, b) Profil energi dengan FF
Sedangkan untuk memodifikasi geometri berkas, digunakan kolimator. Prinsip
kerjanya adalah dengan meloloskan berkas foton uniform pada sebuat kerangka
sesuai dengan bentuk yang diinginkan.
Dari kombinasi komponen flattening filter dan colimator akan dihasilkan berkas
foton dengan intensitas seragam dan sesuai dengan geometri yang dibutuhkan.
2.16 Besaran dan Satuan Dasar dalam Dosimetri
Dosimetri merupakan kegiatan pengukuran dosis radiasi dengan teknik
pegukurannya didasarkan pada pengukuran ionisasi yang disebabkan oleh radiasi
dalam gas, terutama udara. Dalam proteksi radiasi, metode pengukuran dosis
radasi ini dikenal degan sebutan dosimetri radiasi. Selama perkembangannya,
besaran yang dipakai dalam pengukuran jumlah radiasi selalu didasarkan pada
jumlah ion yang terbentuk dalam keadaan tertentu atau pada jumlah energi radiasi
yang diserahkan kepada bahan.
Sama halnya dengan besaran-besaran fisika lainnya, radias juga
mempunyai ukuran atau satuan untuk menunjukkan besarnya pancaran radiasi dari
suatu sumber, atau menunjukkan banyaknya dosis radiasi yang diberikan atau
diterima oleh suatu medium yang terkena radiasi. Radasi mempunyai satuan
karena radiasi itu membawa atau mentransfer energi dari sumber radiasi yang
diteruskan kepada medium yang menerima radiasi. Sampai saat ini ICRP (Komisi
Internasional untuk Perlindungan Radiologi) masih tetap menggunakan besaran
makroskopis yang disebut besaran dosimetri, dan secara formal telah didifinisikan
oleh ICRU(Komisi Internasional untuk Satuan dan Pengukuran radiologi).
Pemanfaatan teknik nuklir dalam berbagai bidang selalu melibatkan pemanfaatan
radiasi yang tentu saja juga melibatkan teknik pengukuran radiasi, baik untuk
tujuan pencapaian kualitas hasil maupun keselamatan kerja. Dalam kegiatan
radiodiagnostik, irradiasi terhadap pasien harus memenuhi azas optimisisasi yang
menghendaki agar dosis yang diterima pasien dapat ditekan serendah mungkin
namun dapat diperoleh hasil gambar pencitraan dengan radiasi yang baik dan
dapat dianalisa oleh dokter. Dalam kegiatan radioterapi, dosis radiasi yang
diberikan untuk irradiasi kanker harus diatur sedemikian rupa sehingga kanker
dapat diobati tanpa memberikan efek berarti terhadap jaringan normal lainnya.
Dengan dukungan dosimetri radiasi yang baik, pemanfaatan teknik nuklir dalam