LAPORAN PRESENTASI KASUS LAPORAN PRESENTASI KASUS
POLIKLINIK POLIKLINIK
TB MILIER PADA ANAK TB MILIER PADA ANAK
Salwa
Salwa
109103000043
109103000043
Pembimbing: Pembimbing: Dr. Purnama Fitri,SpA Dr. Purnama Fitri,SpAMODUL KLINIK ILMU KESEHATAN ANAK DAN REMAJA MODUL KLINIK ILMU KESEHATAN ANAK DAN REMAJA
RUMAH SAKIT UMUM PUSAT FATMAWATI RUMAH SAKIT UMUM PUSAT FATMAWATI
PROGRAM STUDI PENDIDIKAN DOKTER PROGRAM STUDI PENDIDIKAN DOKTER
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS ISLAM NEGERI SYARIF H
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAHIDAYATULLAH JAKARTA
JAKARTA 2014 2014
BAB I BAB I STATUS PASIEN STATUS PASIEN I. I. IDENTITASIDENTITAS A. A. PasienPasien
No rekam medis
No rekam medis : 01285935: 01285935 Nama
Nama : An. IL: An. IL
Tempat,
Tempat, Tanggal Tanggal Lahir Lahir : : Jakarta, Jakarta, 28 28 juli juli 20122012 Usia
Usia : 2 : 2 tahun tahun 1 1 bulanbulan Jenis
Jenis Kelamin Kelamin : : laki-lakilaki-laki Agama
Agama : : protestanprotestan Alamat
Alamat : : RT RT 07 07 RW RW 13 13 kelurahan kelurahan Tanjung Tanjung BaratBarat Jagakarsa Jakarta Selatan
Jagakarsa Jakarta Selatan Pembayaran
Pembayaran : : TunaiTunai
B.
B. Orang Tua PasienOrang Tua Pasien
Ayah Ayah Nama
Nama : : Tn. JTn. J
Umur
Umur : : 25 25 tahuntahun Agama
Agama : : protestanprotestan Perkawinan
Perkawinan : : PertamaPertama Pendidikan
Pendidikan : : SMASMA
Pekerjaan
Pekerjaan : : Karyawan Karyawan swastaswasta
II.
II. ANAMNESISANAMNESIS
Anamnesis dilakukan pada tanggal 21 agustus 2014 pukup 12.00 di poli anak Anamnesis dilakukan pada tanggal 21 agustus 2014 pukup 12.00 di poli anak secara alloanamnesis dengan ayah pasien.
secara alloanamnesis dengan ayah pasien.
A.
A. Keluhan UtamaKeluhan Utama
Sering demam naik turun sejak kurang lebih 1 ta
Sering demam naik turun sejak kurang lebih 1 tahun SMRS (anak pertama kalihun SMRS (anak pertama kali datang ke poli tanggal 7 maret 2014) .
BAB I BAB I STATUS PASIEN STATUS PASIEN I. I. IDENTITASIDENTITAS A. A. PasienPasien
No rekam medis
No rekam medis : 01285935: 01285935 Nama
Nama : An. IL: An. IL
Tempat,
Tempat, Tanggal Tanggal Lahir Lahir : : Jakarta, Jakarta, 28 28 juli juli 20122012 Usia
Usia : 2 : 2 tahun tahun 1 1 bulanbulan Jenis
Jenis Kelamin Kelamin : : laki-lakilaki-laki Agama
Agama : : protestanprotestan Alamat
Alamat : : RT RT 07 07 RW RW 13 13 kelurahan kelurahan Tanjung Tanjung BaratBarat Jagakarsa Jakarta Selatan
Jagakarsa Jakarta Selatan Pembayaran
Pembayaran : : TunaiTunai
B.
B. Orang Tua PasienOrang Tua Pasien
Ayah Ayah Nama
Nama : : Tn. JTn. J
Umur
Umur : : 25 25 tahuntahun Agama
Agama : : protestanprotestan Perkawinan
Perkawinan : : PertamaPertama Pendidikan
Pendidikan : : SMASMA
Pekerjaan
Pekerjaan : : Karyawan Karyawan swastaswasta
II.
II. ANAMNESISANAMNESIS
Anamnesis dilakukan pada tanggal 21 agustus 2014 pukup 12.00 di poli anak Anamnesis dilakukan pada tanggal 21 agustus 2014 pukup 12.00 di poli anak secara alloanamnesis dengan ayah pasien.
secara alloanamnesis dengan ayah pasien.
A.
A. Keluhan UtamaKeluhan Utama
Sering demam naik turun sejak kurang lebih 1 ta
Sering demam naik turun sejak kurang lebih 1 tahun SMRS (anak pertama kalihun SMRS (anak pertama kali datang ke poli tanggal 7 maret 2014) .
B.
B. Riwayat Perjalanan PenyakitRiwayat Perjalanan Penyakit 1 tahun
1 tahun bulan yang lalu, bulan yang lalu, os sering demam, os sering demam, demam tidak tinggi demam tidak tinggi dan hilangdan hilang timbul, menggigil (-), demam membaik dengan diberikan obat penurun panas namun timbul, menggigil (-), demam membaik dengan diberikan obat penurun panas namun masih sering demam, demam terutama dirasakan saat malam dan pagihari. Selain itu masih sering demam, demam terutama dirasakan saat malam dan pagihari. Selain itu pasien ju
pasien juga tampak ga tampak kurus. kurus. BB turun BB turun 3 kg 3 kg dalam dalam 1 bulan 1 bulan terakhir. terakhir. Batuk Batuk (+) s(+) sejak 1ejak 1 tahun terakhir, tetapi batuk tidak sering, batuk berdahak (-), batuk berdarah (-), tahun terakhir, tetapi batuk tidak sering, batuk berdahak (-), batuk berdarah (-), keringat malam (+), dan anak juga lebih rewel, mual (-), muntah (-), terdapat riwayat keringat malam (+), dan anak juga lebih rewel, mual (-), muntah (-), terdapat riwayat kontak deng
kontak dengan penderita an penderita flek paru flek paru (ayah pasien). (ayah pasien). Riwayat kejang Riwayat kejang (-), (-), os pernahos pernah masuk IGD fatmawati 4 bulan yang lalu karena sesak napas yang memberat sejak 10 masuk IGD fatmawati 4 bulan yang lalu karena sesak napas yang memberat sejak 10 hari, demam tidak tinggi (+), batuk (+), kemudian os dirawat selama 1 minggu, hari, demam tidak tinggi (+), batuk (+), kemudian os dirawat selama 1 minggu, setelah itu keluhan sesak napas tidak pernah ada, os pernah diperiksa mantoux test 6 setelah itu keluhan sesak napas tidak pernah ada, os pernah diperiksa mantoux test 6 bulan yang lalu dan dikatakan d
bulan yang lalu dan dikatakan dokter positif.okter positif.
Os sudah berobat ke poli anak Fatmawati 6 bulan ini, saat ini demam (-), BB Os sudah berobat ke poli anak Fatmawati 6 bulan ini, saat ini demam (-), BB naik 2,3 kg (dari 8,3 menjadi 10,5kg), nafus makan baik, batuk (-), sesak napas (-), naik 2,3 kg (dari 8,3 menjadi 10,5kg), nafus makan baik, batuk (-), sesak napas (-), keringat malam masih sering sesekali dirasakan. Diare (-), riwayat kejang (-), obat keringat malam masih sering sesekali dirasakan. Diare (-), riwayat kejang (-), obat diminum teratur.
diminum teratur.
C.
C. Riwayat Penyakit DahuluRiwayat Penyakit Dahulu
Sejak lahir sampai saat ini, os pernah dirawat 1x yaitu 4 bulan yang lalu karena Sejak lahir sampai saat ini, os pernah dirawat 1x yaitu 4 bulan yang lalu karena sesak napas. Penyakit kuning (-), demam hilang timbul seperti ini (-).
sesak napas. Penyakit kuning (-), demam hilang timbul seperti ini (-).
D.
D. Riwayat penyakit Riwayat penyakit keluargakeluarga
Ayah pasien pernah dikatakan TB paru 6 tahun yang lalu dan mendapatkan Ayah pasien pernah dikatakan TB paru 6 tahun yang lalu dan mendapatkan pengobatan selama 1 tahun, namun a
pengobatan selama 1 tahun, namun ayah pasien putus obat sayah pasien putus obat saat bulan ke 8. at bulan ke 8. Ibu pasienIbu pasien belum pernah periksa, riwayat HIV pada orang
belum pernah periksa, riwayat HIV pada orangtua tidak diketahui.tua tidak diketahui.
E.
E. Riwayat Kehamilan dan PersalinanRiwayat Kehamilan dan Persalinan
Ibu pasien hamil selama 38 minggu. Selama hamil ibu pasien rutin kontrol ke Ibu pasien hamil selama 38 minggu. Selama hamil ibu pasien rutin kontrol ke bidan
bidan sebanyak sebanyak 1 1 kali kali per per bulan. bulan. Selama Selama kehamilan kehamilan ibu ibu pasien pasien tidak tidak mengeluh mengeluh mualmual dan muntah, nafsu makan baik. Os lahir dibidan dengan persalinan normal, BL dan muntah, nafsu makan baik. Os lahir dibidan dengan persalinan normal, BL 3400gram, PB 49cm, os langsung menangis,
F. Riwayat imunisasi
Os mendapatkan semua imunisasinya lengkap dari puskesmas jagakarsa. BCG 1x, DPT 4x, polio 4x, campak 1x, hep B 1x.
G. Susunan Keluarga
Pasien adalah anak pertama dari 1 bersaudara.
H. Riwayat Sosial Ekonomi
Ayah pasien bekerja sebagai buruh tidak tetap dengan penghasilan sekitar Rp.500.000-750.000,-/bulan tergantung adanya panggilan kerja. Sedangkan ibu pasien saat ini tidak bekerja (ibu rumah tangga).
I. Riwayat Nutrisi
Pasien mendapat ASI selama 6 bulan dan mendapat makanan pendamping ASI saat usia 6 bulan, yaitu sereal. Sekarang pasien makan sebanyak 3 porsi dalam s ehari.
J. Perkembangan Motorik Duduk 6 bulan
Berjalan sendiri 12 bulan Bicara (satu kata) 11 bulan
K. Riwayat Perumahan Dan Sanitasi
Pasien tinggal bersama kedua orang tuanya, kakak dan tante. Menurut ibu pasien ventilasi dirumah kurang, jendela rumah jarang dibuka sehingga sinar matahari kurang menyinari semua ruangan. Pasien tinggal dilingkungan yang tidak padat penduduk. os tinggal didaerah yang banyak terkena TB paru, ada yang sudah dinyatakan sembuh dan banyak pula yang dinyatakan belum sembuh.
III. PEMERIKSAAN FISIK
Pemeriksaan fisik pada tanggal 20 agustus2014 Keadaan umum : Tampak sakit ringan Kesadaran : compos mentis Tanda vital:
HR : 110 kali/menit RR : 24 kali/menit Suhu : 36,9 celcius Status Gizi
Berat Badan(BB) : 10,5 kg Tinggi Badan(TB): 75 cm Usia(U): 2 tahun 1 bulan
BB/U : -2 < z score < 1 (underweight) TB/U : -3 < z score (severity stunted) BB/TB : -1 < z score < 0 ( baik )
Kesan gizi berat badan baik perawakan pendek
Kepala
a. Bentuk : normocephali, deformitas (-). b. Wajah bentuk simetris, tidak tampak pucat.
c. Rambut : keriting, coklat kemerahan, kelebatan sedang, distribusi merata. Mata
a. Exophthalmus : tidak ada b. Enopthalmus : tidak ada
c. Kelopak : edema (-), ptosis (-)
d. Lensa : jernih
e. Konjungtiva : anemis /
-f. Sklera : ikterik /
-g. Gerakan mata : normal
h. Nistagmus : tidak ada
i. Pupil : bulat isokor, RCL +/+ RCTL+/+
Telinga
a. Daun telinga bentuk normotia
b. Liang Telinga: serumen +/+, secret-/-c. Membran timpani tidak diperiksa Hidung
a. Pernapasan cuping hidung (-)
b. Bentuk normal, tidak ada deviasi septum c. Mukosa tidak hiperemis
d. Sekret hidung (-) e. Epistaksis (-) Bibir a. Simetris b. Mukosa lembab c. Sianosis (-) d. Pucat (-)
a. Uvula ditengah, palatum dan faring tidak hiperemis b. Labiopalatoschizis (-).
c. Tonsil T1- T1 tenang, kripta (-), detritus (-) Leher
a. KGB teraba membesar di preaurikula dextra dengan diameter 2mm b. Kelenjar tiroid tidak teraba membesar
c. Trakea lurus di tengah Thorax
a. Tampak simetris dalam keadaan statis dan dinamis. b. Tidak ada penonjolan atau pembengkakan lokal.
c. Retraksi suprasternal (-) d. Retraksi epigastrium (-)
e. Pulsasi ictus cordis tidak tampak f. Letak areola mamae simetris Jantung
a. Inspeksi : tidak tampak pulsus iktus kordis
b. Palpasi : iktus kordis di sela iga V di sebelah medial midclavicula kiri. c. Perkusi :
Batas kanan jantung sela iga IV linea sternalis dextra
Batas kiri jantung sela iga V, 1 cm medial linea midclavikula sininstra
Batas pinggang jantung sela iga III, linea parasternalis sininstra
Auskultasi : Bunyi jantung I dan II regular, murmur (-), Gallop (-) Paru
a. Inspeksi : simetris kanan kiri dalam kondisi statis dan dinamis b. Palpasi : vocal fremitus sulit dinilai
c. Perkusi : Sonor
+/-d. Auskultasi : Suara nafas vesikuler +/↓, Rh +/+, Wh -/-. Abdomen
a. Inspeksi : datar, simetris, petechie(-).
b. Palpasi : supel, NT epigastrium (-), turgor baik Hati : teraba 1/3-1/3
Limpa : Tidak teraba pembesaran Ginjal : ballotemen /
-c. Perkusi : timpani, shifting dullness (-) d. Auskultasi : Bising Usus (+) normal Genitalia
Tidak tampak kelainan Kelenjar
a. Submandibula : tidak teraba b. Cervical : tidak teraba
c. Supraklavikula : tidak teraba d. Ketiak : tidak teraba e. Lipat paha : tidak teraba
Ekstremitas: akral hangat, edema(-), sianosis(-), pucat(-), CRT < 2detik Kulit
a. Warna : kehitaman
b. Jaringan parut : tidak ada
c. Pigmentasi :
-d. Pertumbuhan rambut : merata e. Lembab / kering : lembab
f. Suhu raba : hangat
g. Turgor : baik
I. Pemeriksaan Neurologis Tanda rangsang meningeal
kaku kuduk : -laseque : >70/>70 kerniq : >135/>135 brudzinsky I : - brudzinsky II : /Gerakan involunter : -Trofi : eutrofi Tonus : normotonus Sistem sensorik : baik Refleks fisiologis : +2/+2 Refleks patologis :
-Intelegensia : tidak valid dinilai
IV. PEMERIKSAAN PENUNJANG
Hasil Laboratorium Tanggal 7 maret (saat pertama kali ke Poli), 16 mei (saat masuk IGD karena sesak yang memberat) dan 17 mei (setelah transfusi)
Pemeriksaan Nilai normal 07 maret 2014 16 mei 2014 17 mei 2014 Hematologi Hemoglobin 10,8 – 15,6 g/dL 10 8,3 10,4 Hematokrit 35-43 % 39 26 33 Leukosit 6-17 ribu/uL 22.500 16.000 17,8 Trombosit 217-497 ribu/uL 365 360.000 239 Eritrosit 3,60-5,20 juta/uL 6,28 5,54 5,95 LED 0-10 3.0 - -VER/HER/
KHER/RDW VER 73-101fl 61,6 47.0 55.0 HER 23-31 pg 15,9 15.0 17,9 KHER 28-32 g/dL 25,9 32.0 32,5 RDW 11,5-14,5% 22,9 23.8 30.5 Hitung Jenis Basofil 0 - -Eosinofil - 0 - - Netrofil 50-70% 77 - -Limfosit 20-40% 15 - -Monosit 2-8% 5 - -Kimia Klinik Fungsi Hati SGOT 0-34 51 46 52 SGPT 0-40 13 17 26 Protein total 6-8 g/dl 5,40 - -Albumin 3,4-4,3 g/dl 2,70 - -Globulin 2,5-3 g/dl 2,70 - -Fungsi Ginjal Ureum darah 20-40 mg/dl 26 - 47 Creatinin darah 0,6-1,5 mg/dl 1,2 - 0,8 Diabetes Glukosa Darah Glukosa Darah Sewaktu 30-60 mg/dL 37 87 72 Elektrolit Natrium 135-147 mmol/l 138 130 132 Kalium 3,00-5,00 mmol/l 4,08 2,76 3,45 Klorida 95-108 mmol/l 101 99 95
Analisa Gas Darah PH 7,370-7,440 - 7,456 -PCO2 35,0-45,0 - 27,9 -PO2 83-108 - 84,6 -BP - - 750 -HCO3 21-28 - 19,2 -O2 Saturasi 95-99 - 97% -BE -2,5 – 2,5 - -3,1 -Total CO2 19-24 - 20,1
-Pemeriksaan Nilai normal 24 agustus 14
Hematologi Hemoglobin 10,8 – 15,6 g/dL 13,1 Hematokrit 35-43 % 38 Leukosit 6-17 ribu/uL 6600 Trombosit 217-497 ribu/uL 184.000 Eritrosit 3,60-5,20 juta/uL 4,61 LED 0-10 -VER/HER/ KHER/RDW VER 73-101fl 78,4 HER 23-31 pg 28,4 KHER 28-32 g/dL 36,3 RDW 11,5-14,5% 15,9 Glukosa Darah
Glukosa Darah Sewaktu 30-60 mg/dL 103
Elektrolit
Natrium 135-147 mmol/l 137
Kalium 3,00-5,00 mmol/l 4,61
Kultur dan Resistensi Aerob
Bahan : darah
Jumlah kuman : -Hasil pembiakan :
-Foto rontgen serial
a. 7 maret 2014
Sinus diafragma normal
Tampak infiltrate berbentuk multipel noduler dan berawan luas dilapangan paru kanan dan kiri
Foto lateral
Corakan bronkovaskular kasar, tampak bercak baercak infiltrate noduler kasar di lapangan paru, diafragma dan sinus baik
Kesan TB paru dupleks dd HIV dengan TB
V. RESUME
an Il , 2 tahun 1 bulan, datang ke poli karena mengeluh sering demam sejak 1 tahun SMRS (kunjungan pertama 7 maret 2014), demam tidak tinggi, hilang timbul, dan sering demam meski sudah diberi obat penurun panas, BB turun, nafsu makan turun, batuk (+) sejak 1 tahun SMRS, keringat malam (+) sejak 3 bulan yang lalu, os sudah berobat selama 6 bulan di fatmawati, os pernah dirawat karena sesak napas 4 bulan yang lalu, dan dirawat selama 4 hari. os juga sudah diperiksa mantoux test 6 bulan yang lalu dan dikatakan positif. ayah pasien menderita flek paru (+) 6 tahun yang lalu dan putus obat hanya sampai 8 bulan. os tinggal di daerah yang banyak dikatakan flek paru dan ada beberapa yang sudah sembuh ataupun masih menjalani pengobatan rutin 6 bulan.
pemeriksaan fisik 21/8/2014
os TSR, CM, TD 90/70mmHg, Nadi 110x/menit, RR 25x/menit, t 36,9. status gizi pasien underweigh dengan perawakan pendek. dari status generalis teraba pembesaran KGB multipel di regio colli dextra diameter 2mm, pemeriksaan paru Suara nafas vesikuler +/+, Rhonkhi kasar +/+, wheezing -/-. pemeriksaan abdomen teraba hepar 1/3-1/3.
pemeriksaan penunjang
pemeriksaan darah dalam batas normal, pemeriksaan foto torax -7 maret 2014 terdapat TB paru dupleks advanced
-16 mei 2014, TB paru dupleks, susp pneumotoraks superior kanan
-17 mei 2014 pneumotoraks kanan, dan infiltrat dikedua paru, DD TB paru dengan pneumonia.
-USG abdomen hepatomegali ringan yang lain dalam batas normal.
VI. DIAGNOSIS KERJA
- TB paru milier on OAT 6 bulan
VII. PENATALAKSANAAN - KDT 1x2tab
- Curcuma 1x1tab
VIII. PROGNOSIS
Ad vitam : dubia ad bonam Ad fungsionam : dubia ad malam Ad sanationam : dubia ad malam
IX. FOLLOW UP
8 maret 2014 20 maret 2014 12 april 2014 4 mei 2014
S Demam (-), batuk (+), nafsu makan masih menurun, BB turun, keringat malam (+), mual (-), muntah (-), kuning (-)
BB tidak naik, demam (-), sesak napas (-), ayah pasien batuk darah (+), ayah
riw OAT lepas obat 1 bulan yang lalu, mual
(-), muntah (-), kuning (-)
Kontrol Kontrol, BB turun,
mual (-), muntah (-), kuning (-), WK belum dilakukan, skorung TB keluarga belum ada, O nadi: 120x/mnt FP: 26x/mnt BB:8,3kg PB: 76cm
Mata: kojungtiva pucat +/+, sklera ikterik -/-Nadi : 100 x/mnt FP: 28 x/mnt S:35,1˚C BB:8kg PB: 76 cm
Mata: kojungtiva pucat -/-,
nadi: 100x/mnt FP: 24 x/mnt S:36,0˚C BB:9,8kg gram PB: 76 cm
Mata: kojungtiva pucat -/-,
nadi: 100x/mnt FP: 24 x/mnt S:36,0˚C BB:9,8kg gram PB: 76 cm
Hidung: napas cuping hidung (-), sekret Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-), geographic tongue (+) Leher: KGB teraba membesar multipel diameter 3mm Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki kasar +/+, wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen: datar, supel, hepar dan lien tidak teraba membesar, bising usus (+) normal
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik, baggypants (+) Px rotgen : TB paru milier Px mantoux : mantoux indurasi 5mm TB/u : <zscore BB/TB : -3 <Z score < -2 sklera ikterik +/+ Hidung: napas cuping hidung (-), sekret +/+ Telinga: sekret -/-Mulut: bibir kering (+), mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (+) Pulmo: vesikuler +/+, rhonki -/-,
wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik
sklera ikterik -/-Hidung: napas cuping hidung (-), sekret -/-Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki -/-,
wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-) Abdomen: hepar teraba 3cm, lien S1 Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik sklera ikterik -/-Hidung: napas cuping hidung (-), sekret -/-Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki +/+,
wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen: hepar teraba 4cm jbac kanan, lien tidak teraba
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik
A - TB milier
- Gizi kurang, gagal tumbuh - Anemia - Delayed development - TB milier on OAT bulan 1 - Delayed development - Gagal tumbuh - TB milier on OAT bulan 2 - Hepatomegaly -- TB milier on OAT bulan 2 - Hepatomegaly P - KDT 1x1tab - Prednisone 3x5mg - Etambutol 1x175mg - Kotrimoksazol 1x1cth - Nystatin drop 3x1 - KDT intensif 1x1tab - Etambutol 1x150mg - Prednisone 3x5mg - Nistatin drop 4x1cc - Cotrimoxsazol 1x1cth - Konsul gizi anak - Konsul WK - KDT intensif 1x1tab - Etambutol 1x150mg - Prednisone 3x5mg - USG abdomen - KDT 1x1 - Curcuma 1x1
16mei 2014 30 mei 2014 15 juli 2014 20 agustus 2014
S Sesak napas (+) 3 hari . Batuk (+) 1 hari yll, demam (+) 4 hari yll,
Kontrol post rawat inap
Batuk (+) 1 minggu ini, demam (+), ibu dalam skrining TBC,
Kontrol, obat habis (+), mual (-), muntah (-), kuning (-), klinis baik O nadi: 120x/mnt FP: 26x/mnt Nadi : 100 x/mnt FP: 28 x/mnt nadi: 100x/mnt FP: 24 x/mnt nadi: 100x/mnt FP: 24 x/mnt
BB:9kg PB: 78cm
Mata: kojungtiva pucat +/+, sklera ikterik -/-Hidung: napas cuping hidung (+), sekret Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-), geographic tongue (+) Leher: KGB teraba membesar multipel diameter 3mm Thorax: retraksi (+) Pulmo: vesikuler +/+, rhonki kasar +/+, wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen: datar, supel, hepar teraba 4cm jbac dan lien tidak teraba
membesar, bising usus (+) normal Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik, PP : TB paru dupleks, pneumotoraks superior kanan S:35,1˚C BB:9kg PB: 78 cm
Mata: kojungtiva pucat -/-, sklera ikterik +/+ Hidung: napas cuping hidung (-), sekret Telinga: sekret -/-Mulut: bibir kering (+), mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki +/+,
wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen : hepat teraba 4 jjbac, lien tidak teraba
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik S:36,0˚C BB:9,7kg gram PB: 79 cm
Mata: kojungtiva pucat -/-, sklera ikterik
-/-Hidung: napas cuping hidung (-), sekret -/-Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki +/+, wheezing -/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen: hepar teraba 3cm, lien S1
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik
S:36,0˚C BB:10,5kg gram PB: 83 cm
Mata: kojungtiva pucat -/-, sklera ikterik
-/-Hidung: napas cuping hidung (-), sekret -/-Telinga: sekret -/-Mulut: mukosa lembab (+), sianosis (-)
Leher: KGB tidak teraba membesar
Thorax: retraksi (-) Pulmo: vesikuler +/+, rhonki +/+,
wheezing
-/-Cor: bunyi jantung 1 dan 2 reguler, murmur (-), gallop (-)
Abdomen: hepar teraba 2cm jbac kanan, lien tidak teraba
Ekstremitas: akral hangat ++/++, edema --/--, CRT <2 detik A - Pneumonia - Hepatomegaly - TB milier on OAT - TB milier - Hepatomegaly - Bronchiolitis dx - TB milier on OAT - hepatomegali - TB milier on OAT bulan 2 - Hepatomegaly
P - Opname tempat penuh rujuk
-- KDT inj 1x1 tab - Inhalasi combivent - Azitromisin
- KDT 1x2tab - Curcuma 1x1
BAB III
TINJAUAN PUSTAKA
3.1. Definisi
Tuberkulosis (TB) merupakan penyakit menular yang disebabkan oleh Mycobacterium tuberculosis. Umumnya TB menyerang paru-paru, sehingga disebut dengan TB paru. Tetapi kuman TB juga bisa menyebar ke bagian atau organ lain dalam tubuh. Bila kuman TB menyerang otak dan sistem saraf pusat, akan menyebabkan meningitis TB. Bila kuman TB menginfeksi hampir seluruh organ tubuh, seperti ginjal, jantung, saluran kencing, tulang, sendi, otot, usus, kulit, disebut TB milier atau TB ekstrapulmoner. .1,2
Sedangkan TB milier termasuk salah satu bentuk TB yang berat dan merupakan 3-7% dari seluruh kasus TB dengan angka kematian yang tinggi (25% pada bayi). TB milier merupakan penyakit limfo hematogen sistemik akibat penyebaran kuman M.tuberculosis dari kompleks primer yang biasanya terjadi dalam waktu 2-6 bulan pertama s etelah infeksi awal.1
3.2. Epidemiologi
Pada tahun 2009 WHO (World Health Organization) melaporkan lebih dari 5,8 juta kasus baru TB (semua jenis,TB paru dan ekstraparu) berasal dari negara-negara berkembang. WHO memperkirakan bahwa kasus baru 9,4 juta terjadi di seluruh dunia pada tahun 2009, diantaranya 95 % berasal dari negara-negara berkembang di Asia (5,2 juta), Afrika (2,8 juta), Timur Tengah (0,7 juta), dan Amerika Latin (0,3 juta).8Lebih lanjut diperkirakan bahwa 1,7 juta kematian diakibatkan oleh TB, termasuk 0,4 juta orang yang menderita TB dengan infeksi HIV yang berasal dari negara-negara berkembang. Jumlah seluruh kasus TB anak dari 7 Rumah Sakit Pusat Pendidikan di Indonesia selama 5 tahun (1998-2002) adalah 1086 penyandang TB. Kelompok usia terbanyak adalah 12-60 bulan (42,9%), sedangkan untuk bayi <12 bulan didapatkan 16,5%. 4,5
Dari Alabama, Amerika, dilaporkan bahwa selama 11 tahun (1983-1993) didapatkan 171 kasus TB anak usia <15 tahun. Diperkirakan jumlah kasus TB anak per tahun adalah 5-6 % dari total kasus TB. Di Negara berkembang, TB pada anak berusia <15 tahun adalah 15% dari seluruh kasus TB, sedangkan di negara maju angkanya lebih rendah yaitu 5-7%.1
Terdapat beberapa faktor risiko yang mempermudah terjadinya infeksi TB maupun timbulnya penyakit TB pada anak. Faktor-faktor tersebut dibagi menjadi faktor risiko infeksi dan faktor risiko progresi infeksi menjadi penyakit. Faktor risiko terjadinya infeksi TB antara
lain anak yang terpajan dengan orang dewasa dengan TB aktif (kontak TB positif), daerah endemis, kemiskinan, lingkungan yang tidak sehat dan tempat penampungan umum (panti asuhan, penjara atau panti perawatan lain), yang banyak terdapat pasien TB dewasa aktif.1
3.3. Etiologi
Penyebab infeksi tuberkulosis adalah Mycobacterium tuberculosis, sejenis kuman berbentuk batang dengan ukuran panjang 1-4/µm dan tebal 0,3-0,6/µm. Mycobacterium tuberculosis merupakan kuman batang aerobik dan tahan asam dan merupakan organisme patogen yang penting bagi manusia.3,4
3.4. Patogenesis
Penularan TBC terjadi karena menghirup udara yang mengandung Mikobakterium tuberkulosis (M.Tb), di alveolus M.Tb akan difagositosis oleh makrofag alveolus dan dibunuh. Tetapi bila M.Tb yang dihirup virulen dan makrofag alveolus lemah maka M.Tb akan berkembang biak dan menghancurkan makrofag. Monosit dan makrofag dari darah akan ditarik secara kemotaksis ke arah M.Tb berada, kemudian memfagositosis M.Tb tetapi tidak dapat membunuhnya. Makrofag dan M.Tb membentuk tuberkel yang mengandung sel-sel epiteloid, makrofag yang menyatu (sel raksasa Langhans) dan limfosit. Tuberkel akan menjadi tuberkuloma dengan nekrosis dan fibrosis di dalamnya dan mungkin juga terjadi kalsifikasi. Lesi pertama di alveolus (fokus primer) menjalar ke kelenjar limfe
hilus dan terjadi infeksi kelenjar limfe, yang bersama-sama dengan limfangitis akan membentuk kompleks primer. Dari kelenjar limfe M.Tb dapat langsung menyebabkan penyakit di organ-organ tersebut atau hidup dorman dalam makrofag jaringan dan dapat aktif kembali bertahun-tahun kemudian. Tuberkel dapat hilang dengan resolusi atau terjadi kalsifikasi atau terjadi nekrosis dengan masa keju yang dibentuk oleh makrofag. Masa keju dapat mencair dan M.Tb dapat berkembang biak ekstra selular sehingga dapat meluas di jaringan paru dan terjadi pneumonia, lesi endobronkial, pleuritis atau Tb milier. Juga dapat
menyebar secara bertahap menyebabkan lesi di organ-organ lainnya .1,2
Sedangkan Terjadinya TB milier dipengaruhi oleh 2 faktor, yaitu kuman M.tuberculosis (jumlah dan virulensi), status imunologis pasien (non spesifik dan spesifik). Beberapa kondisi yang menurunkan sistem imun juga dapat menyebabkan timbulnya TB milier, seperti infeksi HIV, malnutrisi, infeksi campak, pertusis, paparan asap rokok, diabetes melitus, konsumsi alkkohol dan obat bius, gagal ginjal, keganasan, penggunaan
kortikosteroid jangka lama. Faktor lingkungan (kurangnya paparan sinar matahari, perumahan padat, polusi udara, serta faktor sosial ekonomi) akan meningkatkan resiko
terinfeksi.
3.5. Perjalanan alamiah
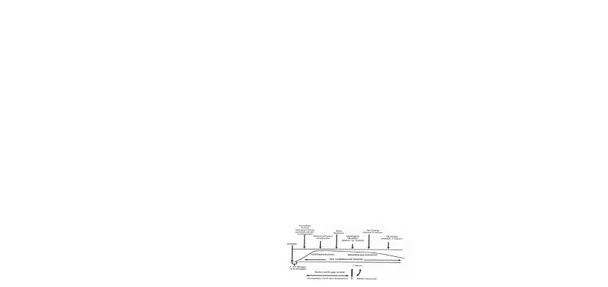
Manifestasi klinis TB di berbagai organ muncul dengan pola yang konstan, sehingga dari studi Wallgren dan peneliti lain dapat disusun suatu kalender terjadinya TB di berbagai organ.
Gambar 3.1. Kalender perjalanan penyakit TB primer
Proses infeksi TB tidak langsung memberikan gejala. Uji tuberkulin biasanya positif dalam 4-8 minggu setelah kontak awal dengan kuman TB. Pada awal terjadinya infeksi TB, dapat dijumpai demam yang tidak tinggi dan eritema nodosum, tetapi kelainan kulit ini berlangsung singkat sehingga jarang terdeteksi. Sakit TB primer dapat terjadi kapan saja pada
tahap ini.2
Tuberkulosis milier dapat terjadi setiap saat, tetapi biasanya berlangsung dalam 3-6 bulan pertama setelah infeksi TB, begitu juga dengan meningitis TB. Tuberkulosis pleura terjadi dalam 12 bulan pertama setelah infeksi TB. Tuberkulosis sistem skeletal terjadi pada tahun pertama, walaupun dapat terjadi pada tahun kedua dan ketiga. Tuberkulosis ginjal biasanya terjadi lebih lama, yaitu 5-25 tahun setelah infeksi primer. Sebagian besar manifestasi klinis sakit TB terjadi pada 5 tahun pertama, terutama pada 1 tahun pertama, dan 90% kematian karena TB terjadi pada tahun pertama setelah diagnosis TB.1
17
Manifestasi klinis TB milier dapat bermacam-macam, bergantung pada banyaknya kuman dan jenis organ yang terkena. Gejala yang sering dijumpai adalah keluhan kronik yang tidak khas, seperti anoreksia dan berat badan turun atau gagal tumbuh (dengan demam ringan atau tanpa demam), demam lama dengan penyebab yang tidak jelas, serta batuk dan sesak napas. Dibagian ilmu kesehatan Anak RS Dr. Soetomo Surabaya mulai dari tahun 1999 sampai dengan tahun 2003, didapatkan 43 pasien TB milier, 56% dibawa ke RS dengan keluhan utama batuk dan sesak napas, 19% kejang dan 16% menderita demam berkepanjangan tanpa penyebab yang jelas. 1,2
TB milier juga dapat diawali dengan serangan akut berupa demam tinggi yang sering hilang timbul (remittent), pasien tampak sakit berat dalam beberapa hari, tetapi tanda dan gejala penyakit saluran napas belum ada. Pada kurang lebih 50% pasien, limfadenopati superfisial dan hepatomegali akan terjadi dalam beberapa minggu . Demam kemudian bertambah tinggi suhunya berlangsung terus menerus / kontinu, demam tersebut terjadi tanpa disertai gejala saluran napasatau disertai gejala minimal, dan rotgen paru biasanya masih tampak normal.2,3
Beberapa minggu kemudian pada hampir semuaorgan terbentuk tuberkel difus multipel terutama di paru, limpa, hati dan sumsum tulang. Gejala klinis biasanya timbul akibat gangguan pada paru yaitu gejala respiratorik seperti batuk dan sesak napas disertai ronki atau mengi. Pada kelainan paru yang lebih lanjut, timbul sindrom sumbatan alveolar, sehingga dapat dijumpai gejala distress pernapasan, hipoksia, pneumotoraks dan penumomediastinum. Dapat juga terjadi gangguan fungsi organ, kegagalan multiorgan, serta
syok.2.3
Gejala lain yang dapat ditemukan adalah kelainan kulit berupa tuberkuloid , papula nekrotik, nodul atau purpura. Tuberkel koroid ditemukan pada 13-87% pasien dan jika ditemukan dini dapat merupakan tanda yang sangat spesifik dan sangat membantu diagnosis TB milier.2,3
Meningitis TB dan peritonitis TB dapat ditemukan pada 20-40% pasien yang penyakitnya sudah berat. Sakit kepala kronik atau berulang biasanya merupakan gejala telah terjadinya meningitis dan merupakan indikasi untuk melakukan pungsi lumbal. Peri tonitis TB ditandai oleh keluhan nyeri atau pembengkakan abdomen.
Lesi milier dapat terlihat pada rontgen paru dalam waktu 2-3 minggu setelah penyebaran kuman secara hematogen. Gambaran nya sangat khas, berupa tuberkel halus (milled seed) yang tersebar merata di seluruh lapang paru, dengan bentuk yang khas dan ukuran yang hampir seragam (1-3mm). lesi kecil dapat bergabunng membentuk lesi yang lebih besar, kadang-kadang membentuk infiltrate yang luas. Sekitar 1-2 minggu setelah timbulnya penyakit, lesi yang tidak teratur seperti kepingan salju dapat dilihat pada rontgen paru.
3.6. Diagnosis
Diagnosis TB milier pada anak dibuat berdasarkan adanya riwayat kontak dengan pasien TB dewasa yang infeksius (BTA positif), gambaran radiologis yang khas, gambaran klinis, serta uji tuberculin yang positif. Uji tuberculin tetap merupakan alat bantu diagnosis TB
Diagnosis pasti TB ditegakkan dengan ditemukannya Mycobacterium tuberculosis pada pemeriksaan sputum atau bilasan lambung, cairan serebrospinal, cairan pleura, atau pada biopsi jaringan. Pada anak, kesulitan menegakkan diagnosis pasti disebabkan oleh dua
hal, yaitu sedikitnya jumlah kuman (paucibacillary) dan sulitnya pengambilan spesimen (sputum).1
TB tidak menunjukkan tanda dan gejala yang pasti, hanya sebagian kecil yang menunjukkan gejala tidak spesifik seperti demam, anoreksia, penurunan berat badan, dan batuk. Kesulitan mendiagnosis TB pada anak disebabkan oleh karena gejala batuk pada anak tidak sejelas orang dewasa, sehingga dengan demikian pada anak BTA positif dari sputum tidak dapat dipakai sebagai dasar diagnosis. Diagnosis pada anak dapat dilakukan dengan pertimbangan gejala klinis yang timbul dan dapat didukung dengan melakukan uji tuberkulin
dan foto toraks.1,2
Manifestasi klinis tidak spesifik
a. Berat badan turun atau malnutrisi tanpa sebab yang jelas atau tidak naik dalam 1 bulan dengan penanganan gizi.
b. Nafsu makan tidak ada (anoreksia) dengan gagal tumbuh dan berat badan tidak naik ( failure to thrive) dengan adekuat.
c. Demam lama/berulang tanpa sebab yang jelas (bukan tifus, malaria atau infeksi saluran nafas akut), dapat disertai keringat malam.
d. Pembesaran kelenjar limfe superfisialis yang tidak sakit, biasanya multiple, paling sering di daerah leher, axilla dan inguinal.
e. Gejala-gejala respiratorik :
- batuk lama lebih dari 3 minggu - tanda cairan di dada, nyeri dada f. Gejala gastrointestinal
- diare persisten yang tidak sembuh dengan pengobatan diare - benjolan/massa di abdomen
- tanda-tanda cairan dalam abdomen
Manifestasi Spesifik
Tb kulit/skrofuloderma Tb tulang dan sendi
- Tulang punggung (spondilitis) : gibbus - Tulang panggul (koksitis) : pincang
- Tulang lutut : pincang dan/atau bengkak
- Tulang kaki dan tangan Tb Otak dan Saraf
- Meningitis dengan gejala iritabel, kaku kuduk, muntah-muntah dan kesadaran menurun
Gejala mata : Conjungtivitis phlyctenularis, Tuberkel koroid (hanya terlihat dengan funduskopi)
Lain-lain
3.7. Pemeriksaan penunjang
Uji tuberculin (Mantoux)
Uji tuberkulin dilakukan dengan cara Mantoux (penyuntikan intrakutan). Tuberkulin yang dipakai adalah tuberkulin PPD RT 23 kekuatan 2 TU atau PPD-S kekuatan 5 TU. Pembacaan dilakukan 48-72 jam setelah penyuntikan. Diukur diameter tranversal dari indurasi yang terjadi. Ukuran dinyatakan dalam mm, dikatakan positif bila indurasi : > 10 mm.
Reaksi cepat BCG
Bila dalam penyuntikan BCG terjadi reaksi cepat berupa kemerahan dan indurasi > 5 mm (dalam 3-7 hari) maka dicurigai telah terinfeksi Mycobacterium tuberculosis.
Foto Rontgen Paru : seringkali tidak khas
Pembacaan sulit, hati-hati kemungkinan overdiagnosis atau underdiagnosis. Paling mungkin kalau ditemukan infiltrat dengan pembesaran kelenjar hilus atau kelenjar paratrakeal.
Gambaran rontgen paru pada Tb dapat berupa :
Milier, Atelektasis, Infiltrat , pembesaran kelenjar hilus atau paratrakeal, konsolidasi (lobus), reaksi pleura dan/atau efusi pleura, kalsifikasi, bronkiektasis, kavitas, destroyed lung.
Catatan : diskongkruensi antara gambaran klinis dan gambaran radiologis, harus dicurigai Tb. Foto Rontgen paru sebaiknya dilakukan PA dan lateral serta dibaca oleh ahlinya.
Pemeriksaan mikrobiologi : pemeriksaan langsung BTA (mikroskopis) dan kultur dari sputum (pada anak bilasan lambung karena sputum sulit didapat ).
Pemeriksaan serologi (ELISA, PAP, Mycodot, dll) masih memerlukan penelitian lebih lanjut. Pemeriksaan patologi anatomi.
Untuk memudahkan diagnosis TB paru pada anak, IDAI merekomendasiskan diagnosis TB anak dengan sistem skoring, yaitu pembobotan terhadap gejala atau tanda klinis yang dijumpai.
Parameter 0 1 2 3
Kontak TB Tidak jelas - Laporan
keluarga (BTA negatif atau tidak jelas)
BTA(+)
Catatan:
Diagnosis dengan sistem skor ditegakkan oleh dokter.
Jika dijumpai skrofuloderma, langsung didiagnosis tuberkulosis. Berat badan dinilai saat datang.
Demam dan batuk tidak ada respon terhadap terapi sesuai baku.
Gambaran sugestif TB, berupa; pembesaran kelenjar hilus atau paratrakeal dengan/tanpa infiltrat; konsolidasi segmental/lobar; kalsifikasi dengan infiltrat; atau ≥ 5 mm pada keadaan imunosupresi) Berat badan / Status Gizi - BB/TB < 90% atau BB/U < 80% Klinis gizi buruk atau BB/TB < 70% atau BB/U < 60% -Demam tanpa sebab yang jelas
- ≥ 2 minggu - -Batuk - ≥ 3 minggu - -Pembesyaran kelenjar koli, aksila, inguinal - ≥ 1 cm, jumlah > 1, tidak nyeri - -Pembengkakan tulang / sendi panggul, lutut, falang - Ada pembengkakan -
-Foto Thorak Normal/kelainan tidak jelas
Gambaran sugestif TB
-atelektasis; tuberkuloma. Gambaran milier tidak dihitung dalam skor karena diperlakukan secara khusus.
Mengingat pentingnya peran uji tuberkulin dalam mendiagnosis TB anak, maka sebaiknya disediakan tuberkulin di tempat pelayanan kesehatan.
Pada anak yang diberi imunisasi BCG, bila terjadi reaksi cepat BCG (≤ 7 hari) harus dievaluasi dengan sistim skoring TB anak, BCG bukan merupakan alat diagnostik. Didiagnosis TB Anak ditegakkan bila jumlah skor ≥ 6, (skor maksimal 13).
Jika ditemukan gambaran milier, kavitas atau efusi pleura pada foto toraks, dan/atau terdapat tanda-tanda bahaya, seperti kejang, kaku kuduk dan penurunan kesadaran serta tanda kegawatan lain seperti sesak napas, pasien harus di rawat inap di RS.
3.9. Pengobatan Tuberkulosis pada Anak Obat TB yang Digunakan
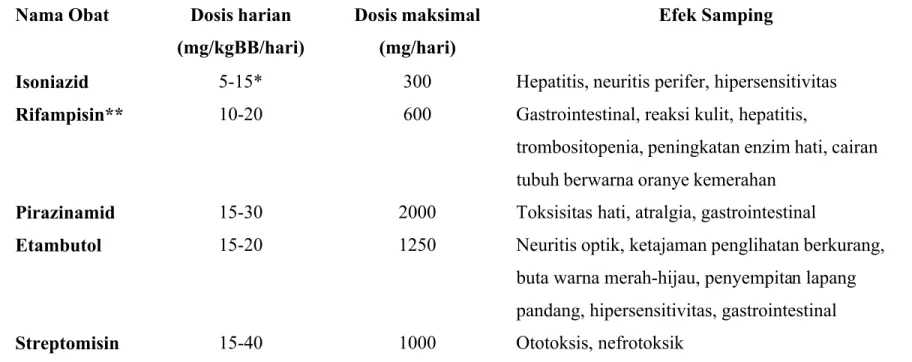
Obat TB utama (first line, lini utama) saat ini adalah rifampisin (R), isoniazid (H), pirazinamid (Z), etambutol (E), dan Streptomisin (S). Rifampisin dan isoniazid merupakan
obat pilihan utama dan ditambah dengan pirazinamid, etambutol, dan streptomisin. Obat lain ( second line, lini kedua) adalah para-aminosalicylic acid (PAS), cycloserin terizidone, ethionamide, prothionamide, ofloxacin, levofloxacin, mixiflokxacin, gatifloxacin, ciprofloxacin, kanamycin, amikacin, dan capreomycin, yang digunakan jika terjadi MDR.5
a. Isoniazid
Isoniazid (isokotinik hidrazil) adalah obat antituberkulosis (OAT) yang sangat efektif saat ini, bersifat bakterisid dan sangat efektif terhadap kuman dalam keadaan metabolik aktif (kuman yang sedang berkembang), bakteriostatik terhadap kuman yang diam. Obat ini efektif pada intrasel dan ekstrasel kuman, dapat berdifusi ke dalam seluruh jaringa n dan cairan tubuh
termasuk CSS, cairan pleura, cairan asites, jaringan kaseosa, dan memiliki angka reaksi simpang (adverse reaction) yang sangat rendah.2,3
Isoniazid diberikan secara oral. Dosis harian yang biasa diberikan adalah 5-15 mg/kgBB/hari, maksimal 300mg/hari, dan diberikan dalam satu kali pemberian. Isoniazid yang tersedia umumnya dalam bentuk tablet 100 mg dan 300 mg, dan dalam bentuk sirup 100 mg/5cc. sedian dalam bentuk sirup biasanya tidak stabi, sehingga tidak dianjurkan penggunaannya. Konsentrasi puncak di dalam darah, sputum, dan CSS dapat dicapai dalam 1-2 jam dan menetap selama paling sedikit 6-8 jam. Isoniazid dimetabolisme melalui asetilasi di hati. Anak-anak mengeliminasi isoniazid lebih cepat daripada orang dewasa, sehingga
memerlukan dosis mg/KgBB yang lebih tinggi dari pada dewasa. Isoniazid pada air susu ibu (ASI) yang mendapat isoniazid dan dapat menembus sawar darah plasenta, tetapi kadar obat yang mencapai janin/bayi tidak membahayakan.2,3
Isoniazid mempunyai dua efek toksik utama, yaitu hepatotoksik dan neuritis perifer. Keduanya jarang terjadi pada anak, biasanya terjadi pada pasien dewasa dengan frekuensi yang meningkat dengan bertambahnya usia. Sebagian besar pasien anak yang menggunakan isoniazid mengalami peningkatan kadar transaminase darah yang tidak terlalu tinggi dalam 2 bulan pertama, tetapi akan menurun sendiri tanpa penghentian obat. Idealnya, perlu pemantauan kadar transaminase pada 2 bulan pertama, tetapi karena jarang menimbulkan hepatotoksisitas maka pemantauan laboratorium tidak rutin dilakukan, kecuali bila ada gejala dan tanda klinis.2
b. Rifampisin
Rifampisin bersifat bakterisid pada intrasel dan ekstrasel, dapat memasuki semua jaringan dan dapat membunuh kuman semidorman yang tidak dapat dibunuh oleh isoniazid. Rifampisin diabsorbsi dengan baik melalui sistem gastrointestinal pada saat perut kosong (1 jam sebelum makan), dan kadar serum puncak tercapai dalam 2 jam. Saat ini, rifampisin diberikan dalam bentuk oral dengan dosis 10-20 mg/kgBB/hari, dosis maksimal 600 mg/hari, dengan satu kali pemberian per hari. Jika diberikan bersamaan dengan isoniazid , dosis rifampisin tidak melebihi 15 mg/kgBB/hari dan dosis isoniazid 10 mg/kgBB/hari. Distribusinya sama dengan isoniazid.3
Efek samping rifampisin lebih sering terjadi dari isoniazid. Efek yang kurang menyenangkan bagi pasien adalah perubahan warna urin, ludah, sputum, dan air mata, menjadi warna oranye kemerahan. Selain itu, efek samping rifampisin adalah gangguan gastrointestinal (mual dan muntah), dan hepatotoksisitas (ikterus/hepatitis) yang biasanya ditandai dengan peningkatan kadar transaminase serum yang asimtomatik. Jika rifampisin diberikan bersamaan isoniazid, terjadi peningkatan risiko hepatotosisitas, dapat diperkecil dengan cara menurunkan dosis harian isoniazid menjadi maksimal 10mg/kgBB/hari. Rifampisin juga dapat menyebabkan trombositopenia, dan dapat menyebabkan kontrasepsi oral menjadi tidak efektif dan dapat berinteraksi dengan beberapa obat, termasuk kuinidin, siklosporin, digoksin, teofiin, kloramfenikol, kortokosteroid dan sodium warfarin. Rifampisin umumnya tersedia dalam sedian kapsul 150 mg, 300 mg dan 450 mg, sehingga kurang sesuai digunakan untuk anak-anak dengan berbagai kisaran BB. Suspensi dapat dibuat dengan menggunakan berbagai jenis zat pembawa, tetapi sebaiknya tidak diminum bersamaan dengan pemberian makanan karena dapat menimbulkan malabsorpsi.2,3
c. Pirazinamid
Pirazinamid adalah derivat nikotinamid, berpenetrasi baik pada jaringan dan cairan tubuh termasuk CSS, bakterisid hanya pada intrasel suasana asam, dan diabsorbsi baik pada saluran cerna. Pemberian pirazinamid secara oral sesuai dosis 15-30 mg/kgBB/hari dengan dosis maksimal 2 gram/hari. Kadar serum puncak 45 µg/ml dalam waktu 2 jam. Pirazinamid diberikan pada fase intensif karena pirazinamid sangat baik diberikan pada saat suasana asam., yang timbul akibat jumlah kuman yang masih sangat banyak. Penggunaan pirazinamid aman pada anak. Kira-kira 10 % orang dewasa yang diberikan pirazinamid mengalami efek samping berupa atralgia, artritis, atau gout akibat hiperurisemia, tetapi pada anak manifestasi klinis hiperurisemia sangat jarang terjadi. Efek samping lainnya adalah hepatotoksisitas, anoreksia, dan iritasi saluran cerna. Reaksi hipersensitivitas jarang timbul pada anak. Pirazinamid tersedia dalam bentuk tablet 500 mg, tetapi seperti isoniazid, dapat digerus dan diberikan bersamaan makanan.2,3
d. Etambutol
Etambutol jarang diberikan pada anak karena potensi toksisitasnya pada mata. Obat ini memiliki aktivitas bakteriostatik, tetapi dapat bersifat bakterisid jika diberikan dengan dosis tinggi dengan terapi intermiten. Selain itu, berdasarkan pengalaman, obat ini dapat mencegah timbulnya resistensi terhadap obat-obat lain. Dosis etambutol adalah 15-20 mg/kgBB/hari, maksimal 1,25 gr/hari dengan dosis tunggal. Kadar serum puncak 5 µg dalam waktu 24 jam. Etambutol tersedia dalam bentuk tablet 250 mg dan 500 mg. etambutol ditoleransi dengan baik oleh dewasa dan anak-anak pada pemberian oral dengan dosis satu tau dua kali sehari , tetapi tidak berpenetrasi baik pada SSP, demikian juga pada keadaan meningitis.3
Eksresi utama melalui ginjal dan saluran cerna. Interaksi obat dengan etambutol tidak dikenal. Kemungkinan toksisitas utam adalah neuritis optok dan buta warna merah-hijau sehingga seringkali penggunaannya dihindari pada anak yang belum dapat diperiksa tajam penglihatannya. Rekomendasi WHO yang terakhir mengenai penatalaksanaan TB anak, etambutol dianjurkan penggunaanya pada anak dengan dosis 15 -25 mg/kgBB/hari. Etambutol dapat diberikan pada anak dengan TB berat dan kecurigaan TB resisten-obat jika obat-obat lainnya tidak tersedia atau tidak dapat digunakan.2,3
e. Streptomisin
Streptomisin bersifat bakterisid dan bakteriostatik terhadap kuman ekstraseluler pada keadaan basal atau netral, sehingga tidak efektif untuk membunuh kuman intraseluler. Saat ini streptomisin jarang digunakan dalam pengobatan TB tetapi penggunaannya penting
penting pada pengobatan fase intensif meningitis TB dan MDR-TB. Streptomisin diberikan secara intramuskular dengan dosis 15-40 mg/kgBB/hari, maksimal 1 gr/hari dan kadar puncak 40-50 µg/ml dalam waktu 1-2 jam.2,3
Streptomisin sangat baik melewati selaput otak yang meradang, tetapi tidak dapat melewati selaput otak yang tidak meradang.streptomisin berdifusi baik pada jaringan dan cairan pleura dan di eksresikan melalui ginjal. Penggunaan utamanya saat ini adalah jika terdapat kecurigaan resistensi awal terhadap isoniazid atau jika anak menderita TB berat. Toksisitas utama streptomisin terjadi pada nervus kranialis VIII yang mengganggu keseimbangan dan pendengaran dengan gejala berupa telinga berdegung (tinismus) dan pusing. Toksisitas ginjal jarang terjadi. Streptomisin dapat menembus plasenta, sehingga perlu berhati-hati dalam menentukan dosis pada wanita hamil karena dapat merusak saraf pendengaran janin yaitu 30% bayi akan menderita tuli berat.2,3
Penatalaksanaan TB milier
Sedangkan penatalaksanaan TB milier adalah pemberian 4-5 macan obat OAT kombinasi isoniazid, rifampisin, dan streptomisin atau etambutol selama 2 bulan pertama, dilanjutkan dengan isoniazid dan rifampisin sampai 9-12 bulam sesuai dengan perkembangan klinis. Dosis OAT :
Tabel 2.2. Obat antituberkulosis yang biasa dipakai dan dosisnya1,2
Bila isoniazid dikombinasikan dengan rifampisin,dosisnya tidak boleh melebihi 10mg/kgBB/hari
Nama Obat Dosis harian (mg/kgBB/hari)
Dosis maksimal (mg/hari)
Efek Samping
Isoniazid 5-15* 300 Hepatitis, neuritis perifer, hipersensitivitas
Rifampisin** 10-20 600 Gastrointestinal, reaksi kulit, hepatitis,
trombositopenia, peningkatan enzim hati, cairan tubuh berwarna oranye kemerahan
Pirazinamid 15-30 2000 Toksisitas hati, atralgia, gastrointestinal
Etambutol 15-20 1250 Neuritis optik, ketajaman penglihatan berkurang,
buta warna merah-hijau, penyempitan lapang pandang, hipersensitivitas, gastrointestinal
** Rifampisin tidak boleh diracik dalam satu puyer dengan OAT lain karena dapat mengganggu bioavailabilitas rifampisin. Rifampisin diabsorpsi dengan baik melalui sistemgastrointestinal pada saat perut kosong (satu jam sebelum makan.
Kortikosteroid (prednisone) diberikan pada TB milier, meningitis TB, pericarditis TB, efusi pleura, dan peritonitis TB. prednisone biasanya dipakai dengan dosis 1-2mg/KgBB/hri selama 2-4 minggu selanjutnta diberikan perlahan 2-6 minggu.
Pengobatan yang tepat akan memberikan perbaikan radiologis TB milier dalam waktu 4 minggu. Respons keberhasilan terapi antara lain adalah hilangnya demam setelah 2-3 minggu pengobatan, peningkatan nafsu makan, perbaikan kualitas hidup sehari-hari dan peningkatan berat badan. Gambaran milier pada foto toraks berangsur angsur menghilang
dalam 5-10 minggu, tetapi mungkin juga belum ada perbaikan sampai beberapa bulan. 2.8.2 Panduan Obat TB
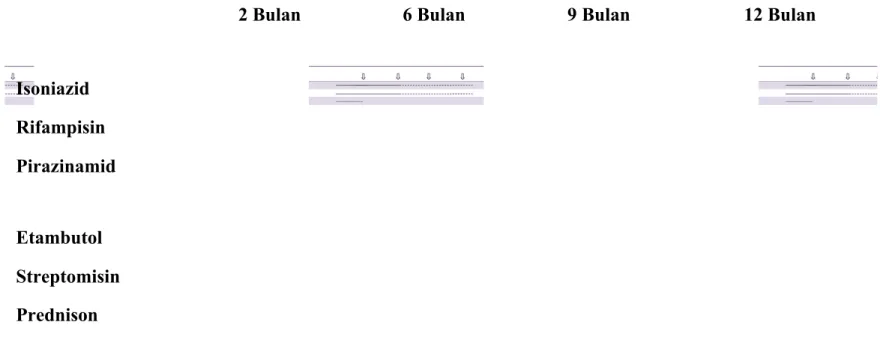
Pengobatan TB dibagi menjadi dua fase yaitu fase intensif (2 bulan pertama) dan sisanya fase lanjutan. Prinsip dasar pengobatan TB minimal tiga macam obat pada fase intensif dan dilanjutkan dengan dua macam obat pada fase lanjutan (4 bulan atau lebih). Pemberian panduan obat ini bertujuan untuk membunuh kuman intraselular dan ekstraselular. Pemberian obat jangka panjang, selain untuk membunuh kuman juga untuk mengurangi kemungkinan terjadinya kekambuhan. Berbeda pada orang dewasa , OAT diberikan pada anak setiap hari, bukan dua atau tiga kali dalam seminggu. Hal ini bertujuan untuk mengurangi ketidakteraturan menelan obat yang lebih sering terjadi jika obat tidak ditelan setiap hari. Saat ini panduan obat yang baku untuk sebagian besar kasus TB pada anak adalah panduan rifampisin, isoniazid dan pirazinamid. Pada fase intensif diberikan rifampisin,
isoniazid, dan pirazinamid sedangkan pada fase lanjutan hanya diberikan rifampisin dan isoniazid.2,3
Pada keadaan TB berat, baik pulmonal maupun ekstrapulmonal seperti milier, meningitis TB, TB sistem skletal, dan lain-lain, pada fase intensif diberikan minimal empat macam obat (rifampisin, isoniazid, pirazinamid, dan etambutol atau streptomisin). Pada fase lanjutan diberikan rifampisin dan isoniazid selama 10 bulan. Untuk kasus TB tertentu yaitu meningitis TB, TB milier, efusi pleura TB, perikarditis TB, TB endobronkial, dan peritonitis TB diberikan kortikosteroid (prednison) dengan dosis 2-4 mg/kgBB/hari dibagi dalam tida dosis, maksimal 60mg dalam satu hari. Lama pemberian kortikosteroid adalah 2-4 minggu dengan dosis penuh dilanjutkan tappering off selama 2-4 minggu.3
Tabel 2.3. Paduan obat antituberkulosis2,3
2 Bulan 6 Bulan 9 Bulan 12 Bulan
Isoniazid Rifampisin Pirazinamid Etambutol Streptomisin Prednison
2.8.3 fixed Dose Combination (FDC)
Salah satu masalah dalam terapi TB adalah keteraturan pasien dalam menjalani pengobatan yang relative lamadengan jumlah obat yang banyak. Untuk mengatasi hal tersebut dibuat suatu kesediaan obat kombinasi dengan dosis yang sudah ditentukan.
Dosis kombinasi pada TB anak
Berat badan (kg) 2 bulan RHZ (75/50/150) 4 bulan RH (75/50)
5-9 1 tab 1 tab
10-14 2 tab 2 tab
15-19 3 tab 3 tab
20-32 4 tab 4 tab
2.8.4 Evaluasi hasil pengobatan2,3
Sebaiknya pasien kontrol tiap bulan. Evaluasi hasil pengobatan dilakukan setelah 2 bulan terapi. Evaluasi pengobatan penting karena diagnosis TB pada anak sulit dan tidak jarang terjadi salah diagnosis. Evaluasi pengobatan dilakukan dengan beberapa cara, yaitu evaluasi klinis, evaluasi radiologis, dan pemeriksaan LED. Evaluasi yang terpenting adalah evaluasi klinis, yaitu menghilang atau membaiknya kelainan klinis yang sebelumnya ada pada awal pengobatan, misalnya penambahan berat badan, hilangnya demam, hilangnya batuk, perbaikan nafsu makan dan lain-lain. Apabila respon pengobatan baik, maka pengobatan dilanjutkan.2,3
Evaluasi radiologis dalam 2-3 bulan pengobatan tidak perlu dilakukan secara rutin, kecuali pada TB dengan kelainan radiologis yang nyata/luas seperti TB milier, efusi pleura atau bronkopneumonia TB. Pada pasien TB milier, foto rontgen toraks perlu diulang setelah 1
bulan untuk evaluasi hasil pengobatan, sedangkan pada efusi pleura TB pengulangan foto rontgen toraks dilakukan setelah 2 minggu. Laju endap darah dapat digunakan sebagai sarana evaluasi bila pada awal pengobatan nilainya tinggi.2 LED meningkat dalam keadaan infeksi ataupun inflamasi kronis, sehingga LED sama sekali tidak khas untuk TB. Pemeriksaan LED relative tidak spesifik dan dan tidak sensitive dikarenakan dipengaruhi oleh berbagai macam factor. Perlu ditekankan bahwa LED normal tidak dapat digunakan untuk menyingkirkan penyakit.1
Apabila respon setelah 2 bulan kurang baik, yaitu gejala masih ada dan tidak terjadi penambahan BB, maka OAT tetap diberikan sambil dilakukan evaluasi lebih lanjut mengapa tidak terjadi perbaikan. Kemungkinan yang terjadi adalah misdiagnosis, mistreatment, atau resistensi terhadap OAT. Bila awalnya pasien ditangani di sarana kesehatan terbatas, maka pasien dirujuk ke sarana yang lebih tinggi atau ke konsultan paru anak. Evaluasi yang dilakukan meliputi evaluasi kembali diagnosis, ketepatan dosis OAT, keteraturan minum obat, kemungkinan adanya penyakit penyulit/penyerta, serta evaluasi asupan gizi. Setelah pengobatan 6-12 bulan dan terdapat perbaikan klinis, pengobatan dapat dihentikan. Foto
rontgen toraks ulang pada akhir pengobatan tidak perlu dilakukan secara rutin.2,3
Pengobatan selama 6 bulan bertujuan untuk meminimalisasi residu subpopulasi persisten M. tuberculosis (tidak mati dengan obat-obatan) bertahan dalam tubuh, dan mengurangi secara bermakna kemungkinan terjadinya kekambuhan. Pengobatan lebih dari 6 bulan pada TB anak tanpa komplikasi menunjukkan angka kekambuhan yang tidak berbeda bermakna dengan pengobatan 6 bulan.2
2.8.4 Evaluasi efek samping pengobatan2,3
OAT dapat menimbulkan berbagai efek samping. Efek samping yang cukup sering terjadi pada pemberian isoniazid dan rifampisin adalah gangguan gastrointestinal, hepatotoksisitas, ruam dan gatal serta demam. Salah satu efek samping yang perlu diperhatikan adalah hepatotoksisitas.2
Hepatotoksisitas jarang terjadi pada pemberian dosis isoniazid yang tidak melebihi 10mg/kgBB/hari dan dosis rifampisin yang tidak melebihi 15 mg/kgBB/hari dalam kombinasi. Hepatotoksisitas ditandai oleh peningkatan Serum Glutamic-Oxaloacetic Transaminase (SGOT) dan Serum Glutamic-Piruvat Transaminase (SGPT) hingga ≥ 5 kali tanpa gejala atau ≥ 3 kali batas normal (40 U/I) disertai dengan gejala, peningkatan bilirubin total lebih dari 1,5 mg/dl, serta peningkatan SGOT/SGPT dengan beberapa nilai beberapapun yang disertai dengan ikterus, anoreksia, nausea dan muntah.1,3
Tatalaksana hepatotoksisitas bergantung pada beratnya kerusakan hati yang terjadi. Anak dengan gangguan fungsi hati ringan mungkin tidak membutuhkan perubahan terapi. Beberapa ahli berpendapat bahwa peningkatan enzim transaminase yang tidak terlalu tinggi (moderate) dapat mengalami resolusi spontan tanpa penyesuaian terapi, sedangkan peningkatan ≥ 5 kali tanpa gejala, atau ≥ 3 kali batas normal disertai dengan gejala
memerlukan penghentian rifampisin sementara atau penurunan dosis rifampisin. Akan tetapi mengingat pentingnya rifampisin dalam paduan pengobatan yang efektif, perlunya penghentian obat ini cukup menimbulkan keraguan. Akhirnya, isoniazid dan rifampisin cukup aman digunakan jika diberikan dengan dosis yang dianjurkan dan dilakukan pemantauan hepatotoksisitas dengan tepat.2
Apabila peningkatan enzim transaminase ≥ 5 kali tanpa gejala atau ≥ 3 kali batas normal disertai dengan gejala, maka semua OAT dihentikan, kemudian kadar enzim transaminase diperiksa kembali setelah 1 minggu penghentian. OAT diberikan kembali apabila nilai laboratorium telah normal. Tetapi berikutnya dilakukan dengan cara memberikan isoniazid dan rifampisin dengan dosis yang dinaikkan secara bertahap, dan harus dilakukan pemantauan klinis dan laboratorium dengan cermat. Hepatotoksisitas dapat timbul kembali pada pemberian terapi berikutnya jika dosis diberikan langsung secara penuh ( full-dose) dan pirazinamid digunakan dalam paduan pengobatan.2,3
2.8.5 Putus obat2
Pasien dikatakan putus obat bila berhenti menjalani pengobatan selama ≥ 2 minggu. Sikap selanjutnya untuk penanganan bergantung pada hasil evaluasi klinis saat pasien datang kembali, sudah berapa lama menjalani pengobatan dan berapa lama obat telah terputus. Pasien tersebut perlu dirujuk untuk penanganan selanjutnya.2
BAB IV
ANALISIS KASUS
Os anak laki-laki berusia 2 tahun 1 bulan, kunjungan pertama pada bulan maret 2014 (6 bulan yang lalu) dengan keluhan demam yang naik turun sejak 1tahun SMRS, demam tidak terlalu tinggi dan tidak membaik walaupun sudah diberikan obat penurun panas, selain itu terdapat batuk selama 1 tahun , penurunan BB (+) selama 3 bulan terakhir, nafsu makan menurun dan keringat malam (+), gejala tersebut diatas menunjang kearah adanya penyakit infeksi TB pada sistem pernapasan.
Manifestasi klinik TB terbagi menjadi 2 ada yang sistemik dan non sistemik, manifestasi sistemik adalah gejala yang bersifat umum dan tidak spesifik karena dapat disebabkan oleh berbagai penyakit atau keadaan lain, sebagian besar anak dengan TB tidak memperlihatkan gejala atau tanda selama beberapa waktu, hal ini disebabkan karena sifat dari kuman TB yang lambat membelah. Gejala sistemik TB pada kasus pasien ini adalah :
1. Demam. Temuan demam pada kasus TB sekitar 40-80& kasus, sifat demam biasanya ringan dan hilang timbul dalam jangka waktu yang lama
2. Anoreksia 3. BB turun
4. Batuk kronik. Batuk ini terjadi jika terdapat rangsangan pada reseptor batuk di saluran pernapasan, umumnya kuman TB berada didaerah parenkim sehingga tidak jarang pada kasus TB pada anak tidak umum ditemukan adanya batuk. Sedangkan pada pasien ini ditemukan batuk yang hilang timbul selama 2 bulan, meskipun orangtua
tidak ingat betul sejak kapan batuk terjadi pada anaknya, kadan tidak ada batuk.
Pathogenesis TB diantaranya, ia menular dari droplet infection, pada kasus ini ayah pasien (+) didiagnosis TB 1 tahun yang lalu namun putus obat saat berobat selama 8 bulan. Disamping itu daerah tempatos tinggal banyak yang didiagnosis TB oleh dokter setempat sehingga diharuskan untuk berobat rutin dalam waktu yang lama. Os tinggal bersama ayah dan ibunya sehingga kontak dengan penderita TB ada pada pasien. Karena ukuran dari kuman TB sangat kecil (5um) sehingga ia dapat terhidup dan sampai pada alveolus. Makrofag alveolus akan memfagosit kuman TB yang sebagian besar dapat dihancurkan, namun sebagian kecil akan terus berkembang biak dalam makrofag dan akhirnya menyebabkan lisis
makrofag seingga nantinya akan terbentuk focus ghon. Dari focus ghon, kuman TB akan menyebar secara limfogen ke saluran limfe dan menyebabkan terjadinya limfadenitis. Gabungan dari focus ghon dan keterlibatan limfa mebentuk primary complex. Waktu dari focus ghon hongga membentuk kompleks primer disebut masa inkubasi yang biasanya terjadi 4-8 minggu. Pada saat terbentuknya kompleks primer imunitas seluler sudah terbentuk sehingga uji tuberculin pada anak (+). Pada pasien ini ia sudah pernah di uji tuberculin dan hasilnya (+) yaitu >5mm.
Kompleks primer dapat juga mengalami kompliaksi. Komplikasi yang terjadi dapat disebabkan oleh focus di paru atau dikelenjar limfe regional. Focus primer ini lama-lama dapat terjadi nekrosis perkijuan sehingga akhirnya akan terbnetuk cavitas. Foto rontgen pada pasien ini ditemukan adanya cavitas dan infiltrate pada keduaparu.
Selama masa inkubasi, penyebaran TB selain dari limfogen, juga dapat menyebar secara hematogen. Ada 2 tipe penyebaran hematogen.
1. Occult hematogenic spread pada bentuk ini kuman TB meyebar secara sporadic dan sedikit demi sedikit sehingga tidak menimbulkan gejala klinis.
2. Acute generalized hematogenic spread TB diseminata dan TB milier. Pada bentuk penyebaran ini, sejumlah besar kuman TB masuk dan berdar di dalam darah menuju ke seluruh tubuh. Kuman TB ini akan menyebar di seluruh tubuh dan menyangkut di ujung kapiler dan membentuk tuberkel. Semua tuberkel yang dibentuk dari cara penyebaran ini rata-rata memiliki ukuran yang sama. Istilah milier berasal dari gambaran lesi diseminata yang menyerupai butir padi.
Pada pasien ini ditemukan bercak infiltrat milier pada kedua lapang paru, besar kemungkinan maka diagnosis pada pasien ini adalah TB milier. Namun kita harus tetap memastikan berdasarkan pemeriksaan fisik.
Sedangkan dari pemeriksaa fisis pada pasien inii ditemukan adanya kesan gizi kurang dengan perawakan pendek, usia 2 tahun 1 bulan, BB 10,5kg dan TB 75 cm.
BB/U : -2 < z score < 1 (underweight) TB/U : -3 < z score (severity stunted) BB/TB : -1 < z score < 0 ( baik )
Dan ditemukan adanya multipel pembesaran KGB di colli dx dengan ukuran 2mm, rhonchi pada kedua paru dan hepatomegali. Pembesaran KGB ini terjadi karena penyebaran kuman TB yang juga beredar melalu limfogen. Pada TB milier sekitar 50% dapat ditemukan adanya limfadenopati superfisial dan hepatomegali.
Dari pemeriksaan penunjang, dari pemeriksaan darah tidak ada yang khas mengarahkan ke diagnosis TB, namun dari pemeriksaan foto rontgen didapatkan kesan TB milier pada os. Selain itu tuberculin (+) 6 bulan yang lalu saat os pertama kali berunjung ke fatmawati.
Hal-hal yang mencurigakan TB :
a. Mempunyai riwayat kontak TB b. Tuberculin (+)
c. Gambaran foto rontgen
d. Reaksi kemerahan yang cepat setelah imunisasi BCG e. Batuk >3 minggu
f. Sakit dan demam lama tanpa penyebab yang jelas
g. BB turun tanpa sebab yang jelas atau BBkurang baik yang tidak naik dalam 1 bulan meskipun sudah dengan penanganan gizi (failure to thrive)
h. Gejala klinis spesifik (limfe, otak, tulang) i. Skofuloderma
j. Konjungtivits fliktenularis
3
Dianggap TB
Membaik memburuk
Beri OAT observ 2 minggu
TB
Teruskan
Bukan TB kebal obat
Rujuk ke RS Perhatian
Bila terdapat tanda-tanda bahaya : -kejang -kesadaran menurun -kaku kuduk Rumah sakit : -gejala klinis -uji tuberculin -foto rontgen
-pemeriksaan mikro dan sero -Pemeriksaan PA
Pada pasien ditemukan > 3 gejala curiga TB yaitu : kontak TB, tuberculin (+), foto Ro, batuk >3 minggu, demam yang tidak jelas penyebabnya, BB turun, dan diberika OAT selama 2 minggu, kemudian didapatkan klinis membaik. Maka pasien ini didiagnosis TB namun selama rawat jalan harus memperhatikan adanya kejang, kesadaran menurun, kaku kuduk, benjolan dipunngungm ataupun kegawatdan yang lain untuk dapat dirujuk ke RS.
Sedangkan berdasarkan skoring TB, pada pasien ini ditemukan skor 10 untuk diagnosis TB :
Untuk penatalaksanaan pada pasien ini diberikan KDT 1x2, ini sesuai dengan dosis kombinasi yang sudah ditetapkan, kaena BB pasien adalah 10,5kg.
Parameter 0 1 2 3
Kontak TB Tidak jelas - Laporan keluarga (BTA negatif atau tidak jelas)
BTA(+)
Uji Tuberkulin Negatif - - Positif (≥ 10 mm atau ≥ 5 mm pada keadaan imunosupresi)
Berat badan / Status Gizi
- BB/TB <
90% atau
BB/U < 80%
Klinis gizi buruk
atau BB/TB < 70%
atau BB/U < 60%
-Demam tanpa sebab yang jelas
- ≥ 2 minggu -
-Batuk - ≥ 3 minggu -
-Pembesyaran
kelenjar koli, aksila, inguinal - ≥ 1 cm, jumlah > 1, tidak nyeri - -Pembengkakan tulang / sendi panggul, lutut, falang
- Ada
pembengkakan
-
-Foto Thorak Normal/kelainan tidak jelas
Gambaran sugestif TB
-Dosis kombinasi pada TB anak
Berat badan (kg) 2 bulan RHZ (75/50/150) 4 bulan RH (75/50)
5-9 1 tab 1 tab
10-14 2 tab 2 tab
15-19 3 tab 3 tab
20-32 4 tab 4 tab
Pada TB milier juga harus diberikan prednison dengan dosis 1-2mg/KgBB/hari selama 2-4 minggu selanjutnya diturunkan perlahan hinga 2-6 minggu.
Pengobatan TB terbagi menjadi 2 fase yaitu fase intensif dan fase lanjutan, pada TB milier fase intensif diberikan 4 macam obat (rifampisin, pirazinamid, isoniazid, etambutol atau streptomisin). Dan pada fase lanjutan diberikan rifampisin dan isoniazid selama 10 bulan. Jadi total diberikan OAT selama 12 bulan. pada pasien ini sudah menjalani pengobatan TB selama 6 bulan, dengan KDT 1x2tablet, pada saat fase intensif diberikan KDT 1x1tab, Prednisone 3x5mg, Etambutol 1x175mg.
Untuk evaluasi pengobatan Tb milier pada pasien ini, diantaranya adalah : - Hilangnya demam
- Perbaikan foto rontgen setelah 4 minggu pengobatan - Peningkatan nafsu makan
- Perbaikan kualitas hidup - Peningkatan BB
- Gambaran milier berangsur angsur hilang dalam 5-10 minggu tetapi bisa juga belum ada perbaikan dalam waktu beberapa bulan.
- Efek samping. Seperti gangguan GIT, hepatotoksisitas, ruam-ruam, hepatotoksitas ditandai dengan peningkatan SGPT (>5x) tanpa gejala atau (>3x) dengan gejala. Untuk prognosis pada ini, harus diketahui terlebih dahulu factor risiko terjadinya TB milier, TB milier dapat terjadi karena adanya 2 faktor ( kuman M.Tb jumalah dan virulensi) serta imunologis pasien ( HIV, malnutrisi, infeksi campak, pertussis, oleh karena itu belum diketahui secara pasti apakah anak menderita imnuocompromised atau tidak, sehingga prognosis ad vitam dubia ad malam, sedangkan ad functionam dubia ad bonam (hal ini karena dengan pengobatan yang rutin, gambaran milier bisa hilang dalam waktu bbrpa minggu sampai berbulan-bulan dan respon terapi yang baik pada pasien ini) dan ad sanationam dubia ad malam, hal ini karena pasien tinggal di daerah yang banyak
You're Reading a Preview
Unlock full access with a free trial. Download With Free Trial
penduduknya didiagnosis TB ditambah dengan ayah pasien yang pernah didiagnsosis TB namun putus obat.