PITIRIASIS ROSEA PITIRIASIS ROSEA
I.
I. DEFINISIDEFINISI
Istilah pitiriasis rosea (PR) pertama kali digunakan oleh Gilbert pada Istilah pitiriasis rosea (PR) pertama kali digunakan oleh Gilbert pada tahun 1860 yang berarti merah muda (rosea) dan skuama halus (pitiriasis). tahun 1860 yang berarti merah muda (rosea) dan skuama halus (pitiriasis).[1][1] Pitiriasis Rosea merupakan penyakit akut, berupa erupsi kulit yang dapat Pitiriasis Rosea merupakan penyakit akut, berupa erupsi kulit yang dapat sembuh sendiri yang menyerang remaja dan dewasa muda, dimulai dengan sembuh sendiri yang menyerang remaja dan dewasa muda, dimulai dengan sebuah lesi p
sebuah lesi primer yang khas berupa plak berbentuk oval pada tubuh (“rimer yang khas berupa plak berbentuk oval pada tubuh (“heraldherald patch
patch”)”), berbatas tegas, dengan ukuran mula, berbatas tegas, dengan ukuran mula – – mula berkisar antara 2 mula berkisar antara 2 – – 4 cm 4 cm yang bersifat asimtomatik.
yang bersifat asimtomatik.[1, 2][1, 2]Karakteristik khas dari erupsi yaitu melibatkanKarakteristik khas dari erupsi yaitu melibatkan ekstremitas, badan, wajah, telapak tangan, dan telapak kaki. Lesi pada badan ekstremitas, badan, wajah, telapak tangan, dan telapak kaki. Lesi pada badan biasanya
biasanya mengikuti mengikuti bentuk bentuk pola pola celah celah kulit, kulit, sehingga sehingga membetuk membetuk polapola ““Christmass treeChristmass tree”, lesi ini biasanya sembuh dalam beberapa minggu”, lesi ini biasanya sembuh dalam beberapa minggu hinggahingga beberapa bulan.
beberapa bulan.[1, 2][1, 2]
a
a bb
Gambar
Gambar 1 1 : : a. a. gambaran gambaran lesi lesi herald herald patch patch pada pada pitiriasis pitiriasis rosea.rosea.[1][1] b. ciri khas dist
II. ETIOLOGI
Etiologi pasti dari PR tidak diketahui. Banyak pendapat para ahli yang mengaitkan etiologi PR dengan agen infeksius, dengan (1) kemiripan ruam PR dengan ruam yang diakibatkan oleh erupsi akibat virus; (2) sangat rendahnya kejadian rekurensi PR itu sendiri yang dikaitkan dengan imunitas seumur hidup setelah sekali menderita PR; (3) prevalensi yang tinggi saat musim dingin; (4) PR terjadi pada beberapa orang sekaligus pada suatu komunitas; (5) adanya gejala prodromal seperti flu-like symptoms.[1] Beberapa penelitian yang terkait dengan PR menyatakan etiologi PR sangat bervariasi,
yaitu bakteri, fungi, dan virus.[1] Sekarang ini, perhatian difokuskan pada kelompok human herpes virus (HHV-6 dan HHV-7), terlibatnya kedua jenis virus herpes ini sebagai penyebab erupsi kulit dikaitkan dengan ditemukan nya DNA virus pada sel mononuklear, lesi kulit, dan pada daerah kulit yang tidak terjadi kelainan pada mayoritas individu dengan pitiriasis rosea akut.[1-4] Tetapi studi lain menunjukkan hasil yang bertentangan atau masih menjadi kontroversi.[1] Kemungkinan lain PR akibat reaktivasi virus laten daripada infeksi virus primer. Sehingga telah dihipotesiskan bahwa proses autoimun mungkin mendasari terjadinya PR.[5]
III. EPIDEMIOLOGI
Berdasarkan penelitian, PR mengenai seluruh bangsa di dunia, terlepas dari pengaruh iklim lingkungan. Rata – rata insidensi kasus PR adalah sekitar 158 kasus per 100.000 orang per tahun. [1] Meskipun PR biasanya lebih sering terjadi pada musim semi dan gugur, tapi belum ada penelitian yang membuktikan mengenai pengaruh musim terhadap insidensi PR. Terkumpulnya kasus pada suatu tempat mendukung bukti bahwa etiologi dari PR adalah sebuah infeksi. PR paling sering terkena pada usia 10 tahun dan 35 tahun, dan sangat jarang terjadi pada usia di bawah 2 tahun dan setelah 65
IV. PATOFISIOLOGI
Patofisiologi dari PR masih sering diperdebatkan, dan banyak yang mengaitkan hal tersebut dengan virus herpes, keterlibatan dua virus herpes yaitu HHV-6 dan HHV-7, telah diusulkan sebagai penyebab erupsi.[1, 3, 6] Dilaporkan terdapat DNA virus dalam peripheral blood mononuclear cell (PBMC) dan lesi kulit dan hal ini tidak terpengaruh dari banyaknya orang dengan PR akut. HHV-7 terdeteksi sedikit lebih banyak daripada HHV-6, tetapi sering kedua virus ditemukan. Bukti dari adanya HHV-6 atau HHV-7 dan aktivitasnya juga ditemukan dalam proporsi (10-44%) dari individu yang tidak terpengaruh, hal ini menunjukkan bahwa terdapat hubungan dengan infeksi, di mana virus tidak selalu menyebabkan penyakit.[3] HHV-8 juga telah dilaporkan sebagai agen penyebab yang mungkin dapat menjadi penyebab infeksi ini. Namun mekanisme terjadinya reaksi inflamasi dan reaktifasi oleh virus HHV 7 dan HHV 6 masih tidak diketahui, serta mekanisme distribusi lesi dan perbedaan lesi pada tubuh.[1]
Sementara ahli yang lain mengaitkan dengan berbagai faktor yang diduga berhubungan dengan timbulnya PR, misalnya faktor penggunaan obat-obat tertentu. Seperti metronidazole, barbiturat, klonidin, captopril, ketotifen dan adalimumab.[3, 6]
V. GEJALA KLINIS
Pasien memperlihatkan gambaran klinis non spesifik, gejala dari PR terutama terdapatnya sebuah lesi pada tubuh (herald patch), yang beberapa hari kemudian akan bertambah dengan lesi yang lebih kecil dari lesi awal.[1, 7] Sekitar 50% dari pasien ini mungkin mengalami infeksi saluran pernapasan atas.[1] Malaise, mual, demam, nyeri sendi, sakit kepala dan pembesaran
kelenjar getah bening dapat terjadi sebelum munculnya herald patch. Gejala prutitus juga terdapat pada 25% pasien.[1]
Gambar 2 : gambaran distribusi lesi PR : (a). gambaran herald patch pada region abdomen kanan. (b) Herald Patch. (c) gambaran herald patch pada dada kanan, beserta distribusi lesi kecil di sektiar herald patch.[3]
Pada pemeriksaan terlihat erupsi makulopapular berwarna merah-coklat berukuran 0,5-1 cm, beberapa diantaranya dengan skuama, terlokalisasi pada leher, badan dan daerah poplitea.[1, 7] Lesi paling banyak terlokalisasi pada daerah badan dan ekstremitas bagian proksimal, tetapi lesi dapat melebar terutama pada daerah lentur.[7] Herald patch biasanya timbul di bagian badan dan jarang terjadi pada leher atau ekstremitas dan biasanya berukuran 1 sampai 2 cm. Lesi tipikal berbentuk oval atau bulat ditutupi oleh skuama halus yang membuat kulit terlihat berkerut dengan warna salmon atau pink kecoklatan di tengahnya dan daerah perifer berwarna merah tua.[1, 7] Dalam waktu 10 hari terjadi erupsi sekunder.[7] Erupsi sekunder simetris dan lokal terutama pada
badan dan daerah yang berdekatan dengan leher dan ekstremitas proksimal,dan area lengkungan kulit.[7]
Gambar 3. (a) erupsi makulopapular berwarna merah-coklat, lokal pada leher badan (b) erupsi makulopapular berwarna merah-coklat, lokal pada daerah poplitea.[7]
Erupsi sekunder mengikiuti garis Langer . Ketika erupsi kembali terjadi akan terbentuk pohon natal atau pola pohon cemara. Di perut bagian bawah dan punggung tampak melintang. Kemudian muncul dalam pola berbentuk V di dada bagian atas dan dengan cara melingkar di sekitar bahu. Pada anak-anak di bawah usia 5 tahun lesi mungkin meluas, tetapi distribusi akan seperti di atas.[1, 7]
Gambar 4. (a) distribusi tipikal plak sekunder berbentuk pohon natal d i daerah punggung (b) distribusi tipikal plak sekunder pada daerah dada orang kulit hitam.[1]
Ruam sekunder berupa patch oval yang eritematosa dengan perifer yang berskuama. Biasanya ruam berlangsung dari 2 minggu sampai 12 minggu.[7] Lesi mungkin asimtomatik, pruritis mungkin ada atau mungkin juga tidak terjadi. Jika gatal terjadi kemungkinan bervariasi dari bentuk ringan sampai berat. Demam, malaise, arthralgia, dan faringitis dapat dilihat sebagai sebuah gejala prodromal. Anak-anak jarang mengeluhkan gejala seperti ini.[7]
VI. DIAGNOSIS
Penegakan diagnosis PR didasarkan pada anamnesis, pemeriksaan klinis, dan pemeriksaan penunjang.
1. Anamnesis
Anamnesis dibutuhkan untuk mendukung penegakan diagnosis PR yaitu:
a. Pada PR klasik, pasien biasanya menggambarkan onset dari timbulnya lesi kulit tunggal pada daerah badan, beberapa hari sampai minggu kemudian diikuti timbulnya berbagai lesi kecil.[1]
b. Gatal hebat dirasakan pada 25% pasien PR tanpa komplikasi, 50% lainnya merasakan gatal dari yang ringan sampai sedang, dan 25% lainnya tidak mengeluhkan rasa gatal.[1, 7]
c. Sebagian kecil pasien menunjukkan gejala prodromal seperti gejala flu, demam, malaise, arthralgia, dan faringitis.[1, 7]
2. Pemeriksaan Fisik
a. Kelainan berupa bercak berskuama dengan batas tegas berbentuk oval atau bulat (“herald patch”) yang meluas ke perifer, terlihat erupsi makulopapular berwarna merah-coklat berukuran 0,5-1 cm.[7]
b. Bagian tepi lesi terlihat lebih aktif, meninggi, eritematosa dengan bagian tengah berupa central clearing .[7]
c. Terlokalisasi pada badan, leher, dan daerah poplitea atau pada area yang lembab dan hangat misalnya di daerah yang tertutup pakaian.[1] d. Erupsi sekunder mengikiuti garis Langer, berbentuk pola pohon natal
atau pola pohon cemara.[7, 8]
3. Pemeriksaan laboratorium
Pemeriksaan darah rutin biasanya memberikan hasil normal dan tidak direkomendasikan.[1] Tetapi, pada beberapa pasien dapat terjadi sedikit peningkatan berupa leukositosis, neutrofilia, basofisilia, limfositosis dan peningkatan laju endap darah dan peningkatan level protein α1dan α2 globulin, serta peningkatan albumin darah.[1] Tes VDRL dan uji fluorescent
antibody trepenomal dilakukan untuk menyingkirkan adanya sifilis.[1]
Biopsi biasanya tidak selalu diindikasikan untuk menggevaluasi pasien dengan suspek PR. Pada pemeriksaan biopsy kulit dapat ditemukan parakeratosis fokal, berkurang hingga menghilangnya lapisan sel granuler, akantosis ringan, spongiosis ringan, edema papiler dermis, infiltrasi limfosit dan histiosit pada daerah perivaskuler dan daerah interstitial dermis superfisial, dan ekstravasasi fokal eritrosit.[1]
Gambar 5. parakeratosis, akantosis minimal, spongiosis, eksositosis dengan mononuklear yang cukup menginfiltrasi perivaskuler di atas dermis dan ekstravasasi RBC.[5]
VII. DIAGNOSIS BANDING
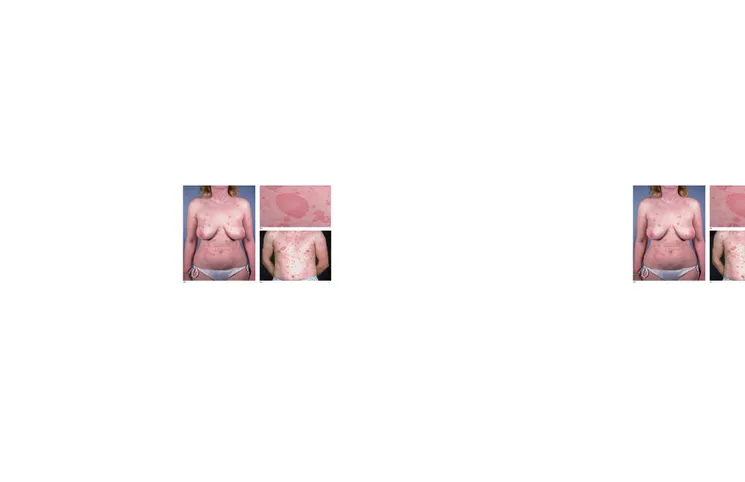
a. Sifilis sekunder
Sifilis sekunder merupakan tingkat di mana manifestasi klinis terjadi secara general pada kulit dan membran mukosa. Test serologi selalu positif. Ruam pada sifilis sekunder memiliki tiga kriteria umum yaitu: tidak
gatal, berwarna merah tembaga, dan d istribusi lesi simetris.[3]
Terdapat riwayat chancre primer , tidak ditemukan herald patch, lesi biasanya berupa roseolar atau makulopapular melibatkan telapak tangan dan telapak kaki, mukosa genital dan oral harus diperiksa.mungkin dapat ditemukan kondiloma lata, keluhan biasanya lebih sistemik dan limfadenopati, adanya sel plasma pada pemeriksaan histologi. Jika ragu, dapat dilakukan tes serologis untuk menguji pasien sifilis.[1]
Gambar 6. lesi papuloskuamosa, warna merah tembaga yang khas pada sifilis sekunder.[3]
b. Tinea Korporis
Tinea korporis biasanya mempunyai skuama pada plakat daerah perifer, plakat biasanya tidak berbentuk oval dan terdistribusi baik pada
Gambar 7. (a) lesi berbentuk annular pada tangan dengan batas sisik yang aktif; (b) tersebar luas pada daerah belakang dengan batas inferior berlekuk-lekuk; (c) pustul dalam beberapa bentuk pada lengan bagian atas.[3]
c. Psoriasis Guttata
Plakat pada psoriasis guttata biasanya lebih kecil dari lesi plakat PR, dan tidak mengikuti garis garis celah kulit pada tubuh, skuama nya tebal dan tidak berbatas tegas. biasanya dipastikan dengan pemeriksaan
biopsy untuk membedakannya dengan PR.[1]
Gambar 8. Guttate psoriasis. sebuah papula kecil dan plak psoriasis guttate
pada remaja, terlihat fenomena
d. Pitiriasis Likenoides Kronis
Mempunyai riwayat perjalanan penyakit yang lebih lama, dengan lesi yang lebih kecil, dan skuama yang lebih tebal, tidak terdapat herald patch, dan distribusi penyakit ini lebih sering pada ekstremitas. biasanya dipastikan dengan pemeriksaan biopsy untuk membedakannya dengan PR.[1]
Gambar 9. Lesi pitiriasis
likenoides kronis.[9]
e. Reaksi Obat
Adanya riwayat mengkonsumsi suatu obat, beberapa obat yang dapat menyebabkan ruam berbentuk pitiriasis.4 Misalnya terapi emas, tetapi beberapa obat-obatan dapat terlibat, termasuk metronidazole, kaptopril,
isotretinoin, asam asetilsalisilat, barbiturat, hidroklortiazid, omeprazole, terbinafine dan tirosin kinase inhibitor.[1]
Gambar 10. Urtikaria yang
diinduksi oleh asam
VIII. PENATALAKSANAAN
PR merupakan penyakit akut, berupa erupsi kulit yang dapat sembuh sendiri, sehingga tidak ada kebutuhan perawatan aktif dalam kasus tanpa komplikasi sehingga penatalaksanaan yang paling penting adalah edukasi mengenai perjalanan penyakit dan kemungkinan untuk sembuh sendiri dan
rendahnya angka relaps dari PR.[1] Untuk pasien yang mengalami gejala –
gejala pruritus dapat diberikan steroid topikal dengan potensi sedang dapat
digunakan untuk mengurangi gejala-gejala pruritus.[1] Untuk pasien dengan
gejala pruritus yang sangat parah, maka para ahli merekomendasikan pengobatan PR dengan zink oxide, calamine lotion, steroid topikal,
antihistamin oral, dan kortikosteroid oral juga dapat diberikan..[8] Penggunaan
radiasi ultraviolet melalui alat buatan ataupun radiasi dengan sinar matahari secara langsung dapat menurunkan durasi gejala ruam dan intensitas pruritus
pada pasien dengan PR.[1, 8] Sesuai dengan kausa yang di hipotesiskan bahwa
PR disebabkan oleh Virus Herpes, maka penggunaan acyclovir juga dapat diberikan untuk mempercepat resolusi jika diberikan dalam waktu 1 minggu dari munculnya ruam (800 mg 5 kali sehari selama 7 hari) untuk pasien yang
mengalami gejala prodromal seperti flu-like symptom atau pasien dengan lesi
PR yang sangat luas.[1] Selain antivirus juga dapat digunakan antibiotik
eritromisin oral (1 gram 4 kali sehari selama 2 minggu), pemberian eritromisin ini dilaporkan dapat menghilangkan gejala dalam kurun waktu 2
IX. PROGNOSIS
PR bersifat self limiting , sehingga semua pasien dengan PR dapat sembuh dengan spontan dari penyakitnya. Durasi penyakit biasanya bervariasi antara 4 dan 10 minggu, dengan beberapa minggu pertama terkait dengan lesi kulit inflamasi yang baru dan mungkin gejala seperti flu. Dapat terjadi hipopigmentasi dan hiperpigmentasi paska inflamasi pada kasus PR.[1]
DAFTAR PUSTAKA
1. Goldsmith, L.A., et al., Fitzpatrick’s : Dermatology in General Medicine. 2012, Mc-Graw Hill: New York. p. 458 - 63.
2. Fitzpatrick, J.E. and J.G. Morelli, Dermatology Secrets Plus. 2011, Elsevier-Mosby: Philadelphia. p. 55.
3. Burns, T., et al., Rook’s Textbook of Dermatology. 2010, Wiley-Blackwell: New Jersey. p. 78 - 81.
4. Yasser, F., et al., Evaluation of Pityriasis Rosea Associated With Human Herpesviruses 6 and 7. Journal of the Egyptian Women’s Dermatologic
Society, 2011.8: p. 21 - 4.
5. Tehranchi-nia, Z. and H. Rahimi, Atypical Pityriasis Rosea with a Target-Shape Herald Patch. Iranian Journal of Dermatology, 2010. 13 p. 24 - 6.
6. James, W.D., T.G. Berger, and D.M. Elson, Andrew's Diseases of Skin : Clinical Dermatology. 2006, Elsevier: Canada. p. 208 - 9.
7. Ermertcan, A.T., et al., Childhood Pityriasis rosea inversa without Herald Patch Mimicking Cutaneous Mastocytosis. Iranian Journal of Pediatric, 2010.
20: p. 237 - 41.
8. Stulberg, D.L. and J. Wolfrey, Pityriasis Rosea. American Family Physician, 2004. 69: p. 87 - 92, 94.
9. Browning, J.C., An Update on Pityriasis Rosea and Other Similar Childhood Exanthems. Current Opinion in Pediatric - Lippincott William & Wilkins,

![Gambar 6. lesi papuloskuamosa, warna merah tembaga yang khas pada sifilis sekunder. [3]](https://thumb-ap.123doks.com/thumbv2/123dok/4056925.2780425/8.1167.497.817.739.1043/gambar-lesi-papuloskuamosa-warna-merah-tembaga-sifilis-sekunder.webp)

![Gambar 10. Urtikaria yang diinduksi oleh asam asetilsalisilat. [3]](https://thumb-ap.123doks.com/thumbv2/123dok/4056925.2780425/10.1167.347.713.1076.1355/gambar-urtikaria-diinduksi-asam-asetilsalisilat.webp)