BAB I PENDAHULUAN
Difteri adalah suatu penyakit infeksi akut yang sangat menular, disebabkan oleh karena toxin dari bakteri dengan ditandai pembentukan pseudomembran pada kulit dan atau mukosa dan penyebarannya melalui udara. Penyebab penyakit ini adalah Corynebacterium Diphteriae, dimana manusia merupakan salah satu reservoir dari bakteri.
Infeksi biasanya terdapat pada faring, laring, hidung dan kadang pada kulit, konjugtiva, genitalia dan telinga. Jika terinfeksi dapat menyebabkan gejala -gejala lokal dan sistemik, efek sistemik terutama karena eksotoksin yang dikeluarkan oleh mikroorganisme pada tempat infeksi. Masa inkubasi kuman antara 2 - 5 hari, penularan terjadi melalui kontak dengan penderita maupun karier.
Difteri merupakan penyakit yang harus didiagnosa dan diterapi dengan segera. Bayi baru lahir biasanya membawa antibodi secara pasif dari ibunya yang biasanya akan hilang pada usia 6 bulan, bayi diwajibkan di vaksinasi, yang mana vaksinasi ini telah terbukti mengurangi insidensi penyakit tersebut.
Walaupun difteri sudah jarang di berbagai tempat di dunia, tetapi kadang-kadang masih ada yang terkena oleh penyakit tersebut. Di Indonesia difteri banyak terdapat di daerah berpenduduk padat dan keadaan lingkungan yang buruk dengan angka kematian yang cukup tinggi, 50% penderita difteri meninggal dengan gagal jantung. Kejadian luar biasa dapat terjadi terutama pada golongan umur rentan yaitu bayi dan anak. Berkat adanya Program Pengembangan Imunisasi (PPI) maka angka kesakitan dan kematian menurun secara drastis.
BAB II DIFTERI 2.1. Definisi
Difteri adalah suatu infeksi akut yang sangat menular, disebabkan oleh Corynebacterium diphtheria dengan ditandai pembentukan pseudo-membran pada kulit dan atau mukosa.
2.2. Etiologi
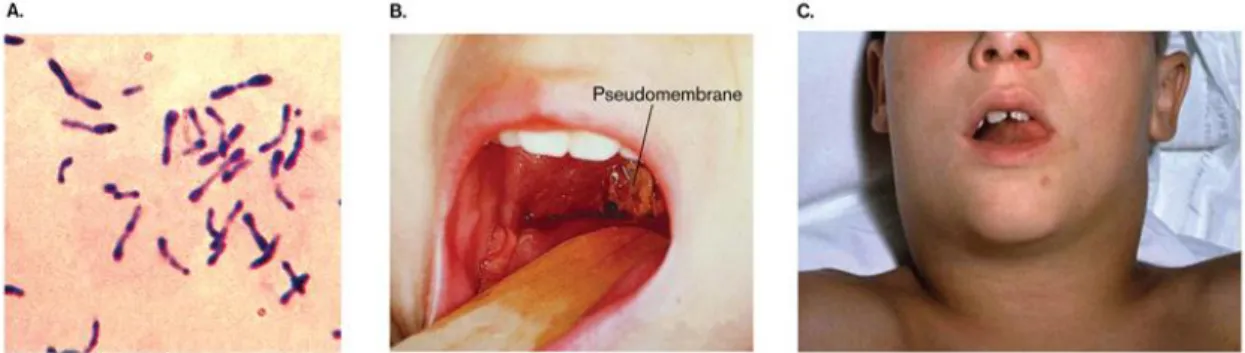
Corynebacterium diphtheria merupakan kuman batang Gram-positif, tidak bergerak, pleomorfik, tidak berkapsul, tidak membentuk spora, mati pada pemanasan 600C, tahan dalam keadaan kering dan beku. Dengan
pewarnaan, kuman bisa tampak dalam susunan palisade, bentuk L atau V, atau merupakan kelompok dengan formasi mirip dengan huruf cina. Kuman tumbuh secara aerob, bisa dalam media sederhana, tetapi lebih banyak pada media yang mengandungK-tellurit atau
media Loeffler. Pada membrane mukosa manusia Corynebacterium diphtheria dapat hidup bersama-sama dengan kuman diphtheroid saprofit yang mempunyai morfologi serupa, sehingga untuk membedakan kadang diperlukan pemeriksaan khusus dengan cara fermentasi glikogen, kanji, glukosa, maltose dan sukrosa.
Secara umum dikenal 3 tipe utama C. diphtheria yaitu tipe gravis, intermedius dan mitis, namun dipandang dari sudut antigenisitas sebenarnya basil ini merupakan spesies yang bersifat heterogen dan mempunyai banyak tipe serologik. Hal ini mungkin bisa menerangkan mengapa pada seorang pasien bisa terdapat kolonisasi lebih dari satu jenis C. diphtheria. Ciri khas C. diphtheria adalah kemampuan memproduksi eksotoksin baik in vivo dan in vitro. Eksotoksin merupakan suatu protein dengan berat molekul 62.000 dalton, tidak tahan panas/cahaya, mempunyai
Gambar 1. Morfologi Corynebacterium diphtheria
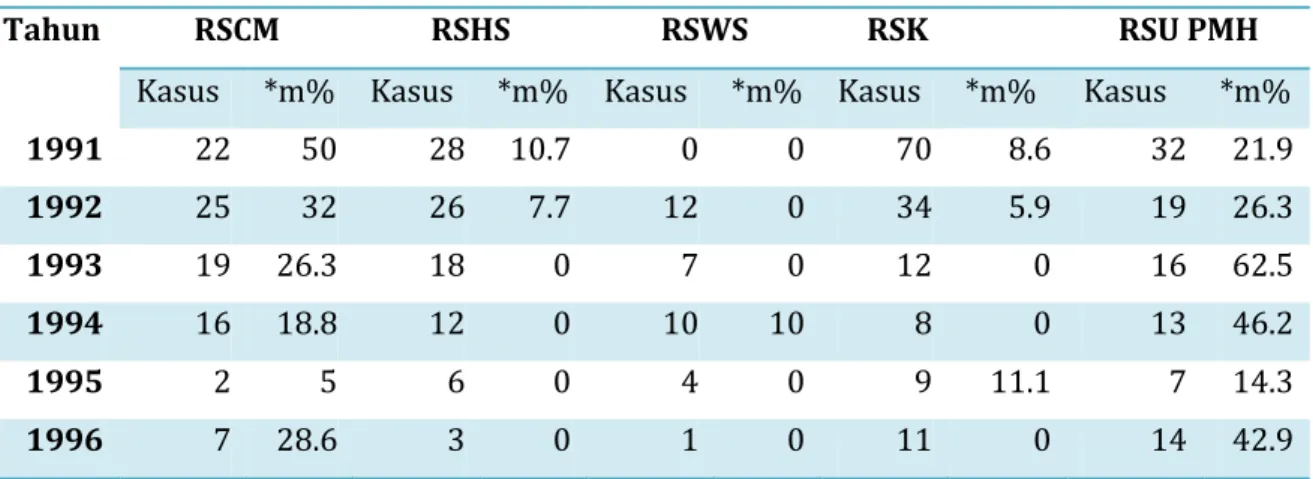
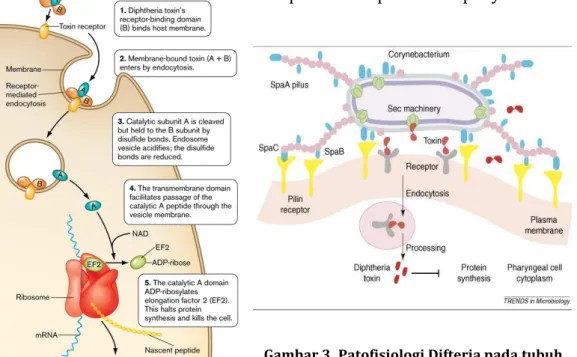
2 fragmen yaitu fragmen A (amino-terminal) dan fragmen B (karboksi-terminal). Kemampuan suatu strain untuk membentuk/memproduksi toksin dipengaruhi oleh adanya bakteriofag, toksin hanya bisa diproduksi oleh C. diphtheria yang terinfeksi oleh bakteriofag yang mengandung toxigene.
Gambar 2. Toxin difteria dan reseptor toxin pada difteria
2.3. Epidemiologi
Difteria tersebar luas diseluruh dunia. Angka kejadian menurun secara nyata setelah perang dunia II, setelah penggunaan toksoid difteria. Demikian pula terdapat penurunan mortalitas yang berkisar antara 5-10%. Di ruang perawatan penyakit menular bagian Ilmu Kesehatan Anak RSUD Dr. Soetomo dalam tahun 1982-1986 rata-rata dirawat 200-400 kasus difteria setiap tahun dengan angka kematian sekitar 4-7%, akan tetapi dari tahun ke tahun tampak penurunan jumlah pasien dan pada tahun 1989 terdapat 130 kasus dengan angka kematian 3,08%.
Delapan puluh persen kasus terjadi di bawah 15 tahun, meskipun demikian dalam suatu keadaan wabah, angka kejadian menurut ilmu tergantung status imunitas populasi setempat. Faktor sosial ekonomi, pemukiman yang padat, nutrisi yang jelek, terbatasnya fasilitas kesehatan, merupakan faktor penting terjadinya penyakit. Angka kesakitan dan kematian tahun 1992-1996 di Rumah Sakit Provinsi Jakarta, Semarang, Bandung, Palembang dan Ujung Pandang ternyata masih tetap tinggi.
Tabel 1 Jumlah Kasus Difteria dan Kematian di Beberapa Rumah Sakit Propinsi di Indonesia Keterangan : *m = Meninggal RSCM = RS. Dr. Cipto Mangunokusumo, Jakarta
RSHS = RS. Hasan Sadikin, Bandung
RSWS = RS. Dr. Wahidin Sudiro Husodo, Ujung Pandang
RSK = RS. Dr. Kariadi, Semarang RSU PMH= RS. Dr. Muh Husein, Palembang
Difteria ditularkan dengan cara kontak dengan pasien atau karier melalui droplet (infeksi tetesan) ketika batuk, bersin atau berbicara. Muntahan/ debu bisa merupakan wahana penularan (vehicles of transmission).
2.4. Patogenesis dan Patofisiologis
Kuman C. diphtheria masuk melalui mukosa/kulit, melekat serta berkembang biak pada permukaan mukosa saluran nafas bagian atas dan mulai memproduksi toksin yang merembes ke sekeliling, selanjutnya menyebar ke seluruh tubuh melalui pembuluh limfe dan pembuluh darah. Efek toksin pada jaringan tubuh manusia adalah hambatan pembentukan protein dalam sel. Pembentukan protein dalam sel dimulai dari penggabungan 2 asam amino yang telah diikat 2 transfer RNA yang mendapati kedudukan P dan A dalam ribosom. Bila rangkaian asam amino ini akan ditambah dengan asam amino lain untuk membentuk pelipeptida sesuai dengan cetakan biru RNA, diperlukan proses translokasi. Translokasi ini merupakan pindahnya gabungan transfer RNA + dipeptide dari
Tahun RSCM RSHS RSWS RSK RSU PMH
Kasus *m% Kasus *m% Kasus *m% Kasus *m% Kasus *m%
1991 22 50 28 10.7 0 0 70 8.6 32 21.9 1992 25 32 26 7.7 12 0 34 5.9 19 26.3 1993 19 26.3 18 0 7 0 12 0 16 62.5 1994 16 18.8 12 0 10 10 8 0 13 46.2 1995 2 5 6 0 4 0 9 11.1 7 14.3 1996 7 28.6 3 0 1 0 11 0 14 42.9
kedudukan A ke kedudukan P. Proses translokasi ini memerlukan enzim translokase (elongation factor-2) yang aktif.
Toksin difteria mula-mula menempel pada membran sel degan bantuan fragmen B dan selanjutnya fragmen A akan masuk, mengakibatkan inaktivasi enzim translokase melalui proses : NAD+EF2 (aktif) toksin ADP-ribosil-EF2(inaktif) + H2 + Nikotinamid ADP-ribosil-EF2 yang inaktif ini menyebabkan proses translokasi tidak berjalan sehingga tidak terbentuk rangkaian polipeptida yang diperlukan, akibatnya sel akan mati. Nekrosis tampak jelas di daerah kolonisasi kuman. Sebagai respons, terjadi inflamasi lokal bersama dengan jaringan nekrotik membentuk bercak eksudat yang semula mudah dilepas. Produksi toksin semakin banyak, daerah infeksi semakin lebar dan terbentuklah eksudat fibrin. Terbentuklah suatu membran yang melekat erat berwarna kelabu kehitaman, sel radang, eritrosit dan epitel. Bila dipaksa melepaskan membran akan terjadi perdarahan. Selanjutnya membran akan terlepas sendiri pada masa penyembuhan.
Pada pseudomembran kadang dapat terjadi infeksi sekunder dengan bakteri (misalnya, Streptococcus pyogenes). Membran dan jaringan edematus dapat menyumbat jalan nafas. Gangguan pernafasan/sufokasi bisa terjadi dengan perluasan penyakit ke dalam laring atau cabang trakea-bronkus.
Toksin yang diedarkan dalam tubuh bisa mengakibatkan kerusakan pada setiap organ, terutama jantung, saraf dan ginjal. Antitoksin difteri hanya berpengaruh pada toksin yang bebas atau yang terabsorbsi pada sel, tetapi tidak dapat menetralisasi apabila toksin telah melakukan penetrasi ke dalam sel. Setelah toksin terfiksasi dalam sel, terdapat masa laten yang bervariasi sebelum timbulnya manifestasi klinis. Miokarditis biasanya terjadi dalam 10-14 hari, manifestasi saraf pada umumnya terjadi setelah 3-7 minggu. Kelainan patologik yang mencolok adalah nekrosis toksik dan degenerasi hialin pada bermacam-macam organ dan jaringan. Pada jantung tampak edema, kongesti, infiltrasi sel mononuklear pada serat otot dan sistem konduksi. Apabila pasien tetap hidup, terjadi regenerasi otot dan fibrosis interstisial. Pada saraf tampak neuritis toksik dengan degenerasi lemak pada selaput myelin. Nekrosis hati bisa disertai gejala hipoglikemia, kadang tampak perdarahan adrenal dan nekrosis tubular akut pada ginjal.
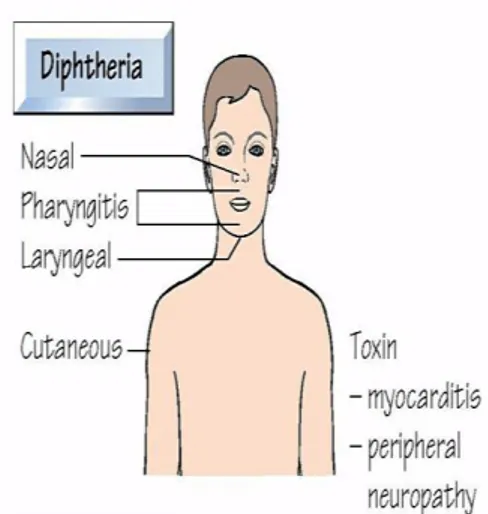
2.5. Manifestasi Klinis
Tergantung pada berbagai faktor, maka manifestasi penyakit ini bisa bervariasi dari tanpa gejala sampa keadaan/penyakit yang hipertoksik serta fatal. Sebagai faktor primer adalah imunitas pejamu terhadap toksin difteria, virulensi serta toksigenitas C. diphtheria (kemampuan kuman membentuk toksin), dan lokasi penyakit secara anatomis. Faktor lain termasuk umur, penyakit sistemik penyerta dan penyakit pada daerah nasofaring yang sudah ada
sebelumnya. Difteria mempunyai masa tunas 2-6 hari. Pasien pada umumnya datang untuk berobat setelah beberapa hari menderita keluhan sistemik. Demam jarang melebihi 38,90C dan keluhan serta gejala lain
tergantung pada lokalisasi penyakit difteria.
Gambar 3. Manifestasi klinis dari C. difteria pada manusia
2.5.1 Difteria Hidung
Difteria hidung pada awalnya menyerupai common cold, dengan gejala pilek ringan tanpa atau disertai gejala sistemik ringan. Sekret hidung berangsur menjadi serosanguinus dan kemudian mukopurulen, menyebabkan lecet pada nares dan bibis atas. Pada pemeriksaan tampak membran putih pada daerah septum nasi. Absorbsi toksin sangat lambat dan gejala sistemik yang timbul tidak nyata sehingga diagnosis lambat dibuat.
Tabel 2. Distribusi Kelompok Umur Kasus Difteria
Keterangan : *m = Meninggal
RSCM = RS. Dr. Cipto Mangunokusumo, Jakarta
RSHS = RS. Hasan Sadikin, Bandung
RSWS = RS. Dr. Wahidin Sudiro Husodo, Ujung Pandang
RSK = RS. Dr. Kariadi, Semarang RSU PMH= RS. Dr. Muh Husein, Palembang Data tahun 1991-1996
2.5.2 Difteria Tonsil Faring
Gejala difteria tonsil-faring adalah anoreksia, malaise, demam ringan dan nyeri menelan. Dalam 1-2 hari kemudian timbul membran yang melekat, berwarna putih-kelabu dapat menutup tonsil dan dinding faring, meluas ke uvula dan palatum molle atau ke bawah ke laring dan trakea. Usaha
melepaskan membran akan
Kelompok Umur (Tahun)
RSCM RSHS RSWS RSK RSU PMH
Kasus *m% Kasus *m% Kasus *m% Kasus *m% Kasus *m%
<1 3 0 6 16.6 0 0 105 0 15 26.7
1-4 66 31.8 48 8.3 19 0 39 6.7 40 26.3
5-9 30 36.7 30 0 10 10 0 0 42 37.5
>10 2 0 9 0 5 0 0 0 4 38.1
Jumlah 101 31.7 93 5.3 34 2.9 144 6.3 101 34.7
Gambar 4. Membran berwarna putih kelabu yang menutup tonsil dan dinding faring pada difteria faringitis
mengakibatkan pendarahan. Dapat terjadi limfadenitis servikalis dan submandibular, bila limfadenitis terjadi bersamaan dengan edema jaringan lunak leher yang luas, timbul bullneck. Selanjutnya, gejala tergantung dari derajat penetrasi toksin dan luas membran. Pada kasus berat, dapat terjadi kegagalan pernafasan atau sirkulasi. Dapat terjadi paralisis palatum molle baik uni maupun bilateral, disertai kesukaran menelan dan regurgitasi. Stupor, koma, kematian bisa terjadi dalam 1 minggu sampai 10 hari. Pada kasus sedang, penyembuhan terjadi berangsung-angsur dan bisa disertai penyulit miokarditis atau neuritis. Pada kasus ringan membran akan terlepas dalam 7-10 hari dan biasanya terjadi penyembuhan sempurna.
Gambar 5. (a). Pewarnaan Methylene blue pada Corynebacterium diphtheriae (ukuran : 1–8 μm). (b) Gambaran bentuk Pseudomembrane pada sekitar trakea. (c) Bull-neck terjadi pada pembesaran kelenjar getah bening region cervival
Pada kasus berat, membran dapat meluas ke percabangan trakeobronkial. Apabila difteria laring terjadi sebagai perluasan dari difteria faring, maka gejala yang tampak merupakan campuran gejala obstruksi dan toksemia.
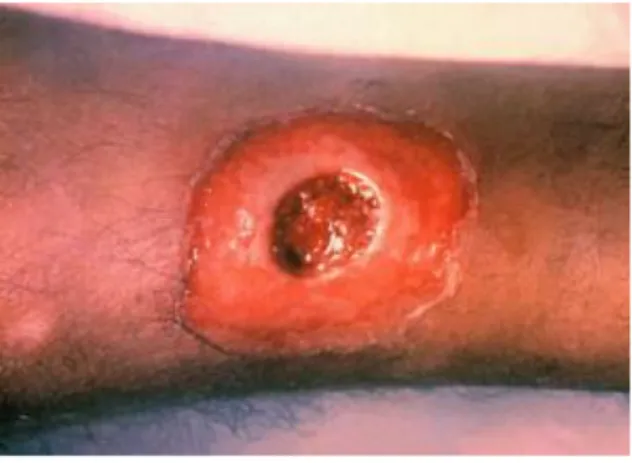
2.5.4 Difteria Kulit, Vulvovaginal, Konjungtiva dan Telinga
Difteria kulit, difteria vulvovaginal, difteria konjungtiva dan difteria telinga merupakan tipe difteria yang tidak lazim (unusual). Difteria kulit berupa tukak di kulit, tepi jelas dan terdapat membran pada dasarnya. Kelainan cenderung menahun. Difteria pada mata dengan lesi pada konjungtiva berupa kemerahan, edema dan membran pada konjungtiva
palpebra. Pada telinga berupa otitis eksterna dengan 9sekret p9urulen dan berbau
Tabel 3. Manifestasi Klinis Difteria
Keterangan : *m = Meninggal
RSCM = RS. Dr. Cipto Mangunokusumo, Jakarta
RSHS = RS. Hasan Sadikin, Bandung RSK = RS. Dr. Kariadi, Semarang RSU PMH= RS. Dr. Muh Husein, Palembang Data tahun 1991-1996
2.6 Diagnosis
Diagnosis difteria harus ditegakkan berdasarkan pemeriksaan klinis, oleh karena penundaan pengobatan akan membahayakan jiwa pasien. Penentuan kuman difteria dengan sediaan langsung kurang dapat dipercaya.
Gejala Klinis RSCM RSHS RSK RSU PMH
Kasus *m% Kasus *m% Kasus *m% Kasus *m% Demam <2 hari 12 18.2 58 62.4 40 27.8 13 12.9 >2 hari 54 81.8 35 37.6 104 72.3 88 87.1 Obtruksi Laring Derajat I 7 10.6 0 0 13 9.0 17 16.8 Derajat II 4 6 12 12.9 5 3.5 21 20.8 Derajat III 11 16.7 36 36.7 0 0 18 17.8 Derajat IV 10 15.2 8 6.6 59 3.5 23 22.8 Bullneck 39 59 31 33.3 37 25.7 36 35.6 Miokarditis 29 43.9 12 12.9 5 3.5 29 28.7 Gambar 6. Lesi pada Difteria Kulit
Cara yang lebih akurat adalah dengan identifikasi secara fluorescent antibody technique, namun untuk ini diperlukan seorang ahli. Diagnosis pasti dengan isolasi C.diphtheriae dengan pembiakan pada media Loeffler dilanjutkan dengan tes toksinogenisitas secara in vivo (marmut) dan in vitro (tes Elek).
(a) (b) (c)
Gambar 7. Pembiakan bakteri difteri dengan (a) agar darah; (b) McLoed’s agar plate culture; (c) Cystine tellurite plate culture
2.7 Diagnosis Banding Difteria Hidung
Penyakit yang menyerupai Difteria hidung adalah rhinorrhea(common cold, sinusitis, adenoiditis), benda asing dalam hidung, snuffles (lues kongenital).
Difteria Faring
Harus dibedakan dengan tonsillitis membranosa akut yang disebabkan oleh Streptokokus (tonsilitis akut, septic sore throat), mononucleosis infeksiosa, tonsilitis membranosa non-bakterial, tonsilitis herpetika primer, moniliasis, blood dyscrasia, pasca tonsilektomi.
Difteria Laring
Gejala difteria laring menyerupai laringitis, dapat menyerupai infectious croups yang lain yaitu spasmodic croup, angioneurotic edema pada laring, dan benda asing dalam laring.
Difteria Kulit
Perlu dibedakan dengan impetigo dan infeksi kulit yang disebabkan oleh streptokokus dan stafilokokus.
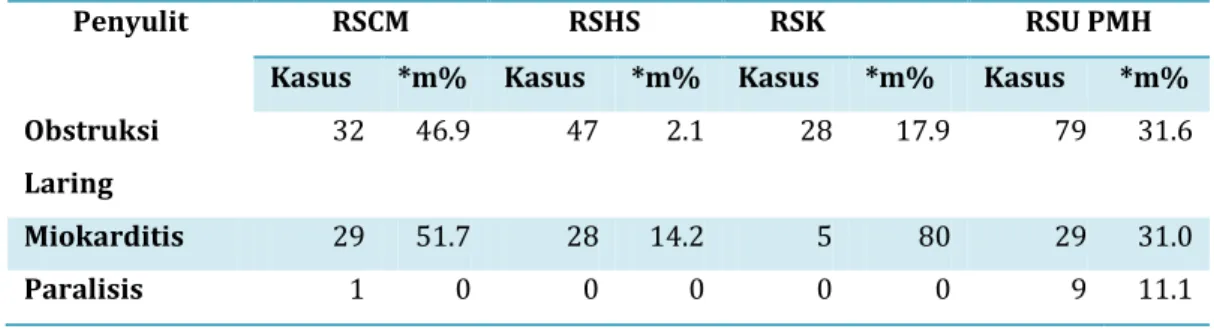
2.8 Penyulit
Penyulit difteria dapat terjadi sebagai akibat inflamasi lokal atau akibat aktivitas eksotoksin, maka penyulit difteria dapat dikelompokkan dalam obstruksi jalan nafas, dampak eksotoksin terutama ke otot jantung, saraf dan ginjal, serta infeksi sekunder oleh bakteri lain.
Obtruksi jalan nafas
Disebabkan oleh tertutupnya jalan nafas oleh membran difteria atau oleh karena edema pada tonsil, faring, daerah submandibular dan servikal.
Dampak toksin
Dampak toksin dapat bermanifestasi pada jantung berupa miokarditis yang dapat terjadi baik pada difteria ringan maupun berat dan biasanya terjadi pada pasien yang terlambat mendapatkan pengobatan antitoksin.
Pada umumnya penyulit miokarditis terjadi pada minggu ke-2, tetapi bisa lebih dini pada minggu pertama atau lebih lambat pada minggu ke-6.
Manifestasi miokarditis dapat berupa takikardia, suara jantung redup, terdengar bising jantung, atau aritmia. Bisa juga terjadi gagal jantung. Kelainan pemeriksaan elektrokardiogram dapat berupa elevasi segmen ST, perpanjangan interval PR, dan heart block.
Penyulit pada saraf biasanya terjadi lambat, bersifat bilateral, terutama mengenai saraf motorik dan sembuh sempurna. Bila terjadi kelumpuhan pada palatum molle pada minggu ke-3, suara menjadi sengau, terjadi regurgitasi nasal, kesukaran menelan. Paralisis otot mata biasanya terjadi pada minggu ke-5, meskipun dapat terjadi antara minggu ke-5 dan ke-7.
Paralisis ekstremitas bersifat bilateral dan simetris disertai hilangnya deep tendon reflexes, peningkatan kadar protein dalam likuor serebrospinal. Paralisis diafragma dapat terjadi pada minggu ke-5 dan ke -7 sebagai akibat neuritis saraf frenikus. Hal ini dapat menyebabkan kematian apabila tidak dibantu dengan ventilator mekanik. Bila terjadi
kelumpuhan pada pusat vasomotor dapat terjadi hipotensi dan gagal jantung.
Infeksi sekunder bakteri
Setelah era penggunaan antibiotik secara luas, penyulit sekunder bakteri sudah sangat jarang terjadi.
Tabel 4. Penyulit pada Difteria
Keterangan : *m = Meninggal
RSCM = RS. Dr. Cipto Mangunokusumo, Jakarta
RSHS = RS. Hasan Sadikin, Bandung RSK = RS. Dr. Kariadi, Semarang RSU PMH= RS. Dr. Muh Husein, Palembang Data tahun 1991-1996
2.9 Prognosis
Prognosis difteria setelah ditemukannya ADS dan antibiotik lebih baik daripada sebelumnya. Keadaan demikian telah terjadi di negara lain. Di Indonesia, pada daerah kantong yang belum terjamah imunisasi masih dijumpai kasus difteria berat dengan prognosis buruk.
Menurut Krugman, kematian mendadak pada kasus difteria dapat disebabkan oleh karena
1) obstruksi jalan nafas mendadak diakibatkan oleh terlepasnya membrana difteria
2) adanya miokarditis dan gagal jantung
3) paralisis diafragma sebagai akibat neuritis nervus nefrikus.
Anak yang pernah menderita miokarditis atau neuritis sebagai penyulit difteria, pada umumnya akan sembuh sempurna tanpa gejala sisa; walaupun demikian pernah dilaporkan kelainan jantung yang menetap.
Penyulit RSCM RSHS RSK RSU PMH
Kasus *m% Kasus *m% Kasus *m% Kasus *m% Obstruksi
Laring
32 46.9 47 2.1 28 17.9 79 31.6 Miokarditis 29 51.7 28 14.2 5 80 29 31.0
2.10 Imuninasi
Imunisasi pasif diperoleh secara transplasental dari ibu yang kebal terhadap difteria sampai 6 bulan dan suntikan antitoksin yang dapat bertahan selama 2-3 hari. Sedangkan imunitas aktif diperoleh setelah menderita aktif yang nyata atau inapparent infection serta imunisasi toksoid difteria. Imunitas terhadap difteria dapat diukur dengan uji Schick dan uji Moloney.
Uji kepekaan Schick menentukan kerentanan (suseptibilitas) seorang terhadap difteria. Uji Schick dilakukan dengan menyuntikkan toksin difteria yang dilemahkan secara intrakutan. Bila tidak terdapat kekebalan (tidak mempunyai antitoksin), toksin akan menimbulkan nekrosis jaringan; maka hasil disebut positif. Demikian sebaliknya, apabila seorang mempunyai antitoksin, tidak mempunyai antitoksin, tidak menimbulkan reaksi dan hasil dinyatakan negatif.
Uji kepekaan Moloney, lebih menentukan sensitivitas terhadap produk bakteri dari basil difteria. Dilakukan dengan cara memberikan 0,1 ml larutan toksoid difteria secara intradermal. Reaksi positif bila dalam 24 jam timbul eritema > 10 mm, yang berarti bahwa seorang telah mempunyai “pengalaman” dengan basil difteria sebelumnya sehingga terjadi reaksi hipersensitivitas. Kerugian uji kepekaan Moloney, toksoid difteria bisa mengakibatkan timbulnya reaksi yang berbahaya.
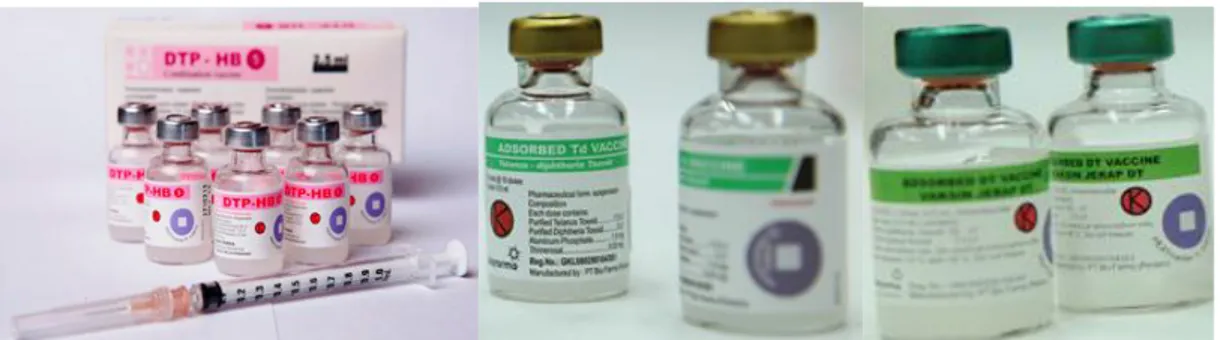
Untuk imunisasi primer terhadap difteria digunakan toksoid difteria (alum-precipitated toxoid) yang kemudian digabung dengan toksoid tetanus dan vaksin pertussis dalam bentuk vaksin DTP. Potensi toksoid difteria dinyatakan dalam jumlah unit flocculate (Lf) dengan kriteria 1Lf adalah jumlah toksoid sesuai dengan 1 unit anti toksin difteria. Kekuatan toksoid difteria yang terdapat dalam kombinasi vaksin DTP saat ini berkisar antara 6,7 – 25 Lf dalam dosis 0,5 ml. Jadwal untuk imunisasi rutin pada anak, dianjurkan pemberian 5 dosis pada usia 2, 4, 6, 15-18 bulan dan usia 5 tahun atau saat masuk sekolah. Dosis ke-4 harus diberikan sekurang-kurangnya 6 bulan setelah dosis ke-3. Kombinasi toksoid difteria dan tetanus (DT) yang mengandung 10-12 Lf dapat diberikan pada anak yang memiliki kontraindikasi terhadap pemberian vaksin pertusis.
Setelah mendapatkan 3 dosis toksoid difteria semua anak rata-rata memberikan titer lebih besar dari 0.01 IU dalam 1 ml (nilai batas protektif 0.01 IU). Lama kekebalan sesudah mendapatkan imunisasi dengan toksoid difteria merupakan masalah yang penting diperhatikan. Beberapa penelitian serologic membuktikan adanya penurunan kekebalan sesudah kurun waktu tertentu dan perlunya penguatan pada masa anak. Booster pada sangat diperlukan untuk meningkatkan kekebalan, diberikan baik setahun setelah DTP3 maupun pada usia 4-5 tahun.
Beberapa sediaan vaksin yang berisi toksoid difteria selain DTwP dan DTaP, antara lain :
Vaksin DT, digunakan untuk booster pada anak usia diatas 5 tahun (pada anak yang telah mendapatkan vaksin DTP sebelumnya) atau imunisasi dasar 3 kali pada anak yang belum pernah mendapat imunisasi DTP. Pada ORI (outbreak respons immunization) diberikan minimal dua kali dengan interval minimal 1 bulan.
Gambar 8. Beberapa jenis vaksin DTP; (a) DTP-HB; (b) Adsorbed Td Vaccine; (c) Adsorbed DT Vaccine
Vaksin Td, digunakan untuk booster pada anak usia diatas 7 tahun (pada anak yang telah mendapatkan vaksin DTP/DT sebelumnya) atau imunisasi dasar 3 kali pada anak yang belum pernah mendapat imunisasi DTP/DT. Pada ORI (outbreak respons immunization) diberikan minimal dua kali dengan interval minimal 1 bulan. Kandungan toksoid difteri hanya seperempat sampai sepersepuluh kandungan toksoid difteri pada DTP atau DT. Vaksin ini (adult type diphtheria vaccine) digunakan juga untuk booster setiap 10 tahun pada seluruh penduduk.
Vaksin TdaP, merupakan vaksin Td yang ditambah dengan komponen aP, untuk mengatasi masalah pertusis pada dewasa yang merupakan sumber penularan untuk kelompok bayi dan anak. Digunakan untuk menguatkan kembali kekebalan terhadap tetanus dan sekaligus difteri dan pertusis.
Gambar 9. Jadwal Imunisasi Anak Rekomendasi IDAI, tahun 2011 2.11 Pengobatan
Tujuan pengobatan penderita difteria adalah menginaktivasi toksin yang belum terikat secepatnya, mencegah dan mengusahakan agar penyulit yang terjadi minimal, mengeliminasi C.diptheriae untuk mencegah penularan serta mengobati infeksi penyerta dan penyulit difteria.
Umum
Pasien diisolasi sampai masa akut terlampaui dan biakan hapusan tenggorok negatif 2 kali berturut-turut. Pada umumnya pasien tetap diisolasi selama 3 minggu. Istirahat tirah baring selama kurang lebih 2-3 minggu, pemberian cairan serta diet yang adekuat. Khusus pada difteria laring dijaga agar nafas tetap bebas serta dijaga kelembaban udara dengan menggunakan humidifier.
Khusus
1. Antitoksin : Anti Diphtheria Serum (ADS)
Antitoksin harus diberikan segera setelah dibuat diagnosis difteria. Dengan pemberian antitoksin pada hari pertama, angka kematian
pada penderita kurang dari 1%. Namun dengan penundaan lebih dari hari ke-6 menyebabkan angka kematian ini bisa meningkat sampai 30%.
Tabel 5. Dosis ADS Menurut Lokasi Membran dan Lama Sakit Tipe difteria Dosis ADS (KI) Cara Pemberian Difteria hidung 20.000 Intramuskular
Difteria tonsil 40.000 Intramuskular atau intravena Difteria faring 40.000 Intramuskular atau intravena Difteria laring 40.000 Intramuskular atau intravena Kombinasi lokasi di atas 80.000 Intravena
Difteria + penyulit, bullneck 80.000 – 120.000 Intravena Terlambat pengobatan (>72
jam), lokasi dimana saja
80.000 – 120.000 Intravena
Sebelum pemberian ADS harus dilakukan uji kulit atau uji mata terlebih dahulu, oleh karena pada pemberian ADS dapat terjadi reaksi anafilaktik, sehingga harus disediakan larutan adrenalin 1:1000 dalam semprit. Uji kulit dilakukan dengan penyuntikan 0,1mL ADS dalam larutan garam fisiologis 1:1000 secara intrakutan. Hasil positif jika bila dalam 20 menit terjadi indurasi > 10 mm. uji mata dilakukan dengan meneteskan 1 tetes larutan serum 1:10 dalam garam fisiologis.
Pada mata lain yang diteteskan garam fisiologis. Hasil positif bila dalam 20 menit tampak gejala hiperemis pada konjungtiva bulbi dan lakrimasi. Bila uji kulit/mata positif, ADS diberikan dengan cara desensitisasi (Besredka). Bila uji hipersensitivitas tersebut diatas negatif, ADS harus diberikan sekaligus secara intravena. Dosis ADS ditentukan secara empiris berdasarkan berat penyakit dan lama sakit, tidak tergantung pada berat badan pasien berkisar antara 20.000 – 120.000 KI seperti yang tertera pada tabel 5.
Pemberian ADS intravena dalam larutan garam fisiologis atau 100mL glukosa 5% dalam 1-2 jam. Pengamatan terhadap kemungkinan efek samping obat/reaksi sakal dilakukan selama pemberian antitoksin dan selama 2 jam berikutnya. Demikian pula
perlu dimonitor terjadinya reaksi hipersensitivitas lambat (serum sickness).
2. Antibiotik
Antibiotik diberikan bukan sebagai pengganti antitoksin, melainkan untuk membunuh bakteri dan menghentikan produksi toksin. Penisilin prokain 50.000-100.000 IU/kgBB/hari selama 10 hari, bila terdapat riwayat hipersensitivitas penisilin diberikan eritromisin 40 mg/kgBB/hari.
3. Kortikosteroid
Belum terdapat persamaan pendapat mengenai kegunaan obat ini pada difteria. Dianjurkan pemberian kortikosteroid pada kasus difteria yang disertai gejala :
o Obstruksi saluran nafas bagian atas (dapat disertai atau tidak bullneck)
o Bila terdapat penyulit miokarditis. Pemberian kortikosteroid untuk mencegah miokarditis ternyata tidak terbukti.
Prednison 2 mg/kgBB/hari selama 2 minggu kemudian diturunkan dosisnya secara bertahap.
Pengobatan penyulit
Pengobatan terutama ditujukan untuk menjaga agar hemodinamika tetap baik. Penyulit yang disebabkan oleh toksin umumnya reversibel. Bila tampak kegelisahan, iritabilitas serta gangguan pernafasan yang progresif merupakan indikasi tindakan trakeostomi.
Pengobatan kontak
Pada anak yang kontak dengan pasien sebaiknya diisolasi sampai tindakan berikutnya terlaksana, yaitu biakan hidung dan tenggorokan serta gejala klinis diikuti setiap hari sampai masa tunas terlampaui, pemeriksaan serologis dan observasi harian. Anak yang telah mendapat imunisasi dasar diberikan booster toksoid difteria.
Karier adalah mereka yang tidak menunjukkan keluhan, mempunyai uji Schick negatif tetapi mengandung basil difteria dalam nasofaringnya. Pengobatan yang dapat diberikan adalah penisilin 100 mg/kgBB/hari oral/suntikan, atau eritromisin 40 mg/kgBB/hari selama satu minggu. Mungkin diperlukan tindakan tonsilektomi/adenoidektomi.
Tabel 6. Pengobatan terhadap Kontak Difteria Biakan Uji Schick Tindakan
(-) (-) Bebas isolasi: anak yang telah mendapat imunisasi dasar
diberikan booster toksoid difteria
(+) (-)
Pengobatan karier : penisilin 100 mg/kgBB/ hari oral/suntikan, atau eritromisin 40 mg/kgBB/hari selama 1 minggu
(+) (+) Penisilin 100 mg/kgBB/hari oral/suntikan atau eritromisin 40
mg/kgBB + ADS 20.000 KI
(-) (+) Toksoid difteria (imunisasi aktif), sesuaikan dengan status
imunisasi 2.12 Pencegahan
Pencegahan secara umum dengan menjaga kebersihan dan memberikan pengetahuan tentang bahaya difteria bagi anak. Pada umumnya, setelah anak menderita difteria, kekebalan terhadap penyakit ini sangat rendah sehingga perlu imunisasi.
Pencegahan secara khusus terdiri dari imunisasi DPT dan pengobatan karier. Seorang anak yang telah mendapat imunisasi difteria lengkap, mempunyai antibodi terhadap toksin difteria tetapi tidak mempunyai antibodi terhadap organismenya. Keadaan demikian memungkinkan soerang menjadi pengidap difteria dalam nasofaringnya (karier) atau menderita difteria ringan.
BAB III KESIMPULAN
Difteri merupakan penyakit yang harus di diagnosa dan di terapi dengan segera, oleh karena itu bayi diwajibkan di vaksinasi. Dan ini telah terbukti dalam mengurangi insidensi penyakit tersebut, walaupun difteri sudah jarang di berbagai tempat di dunia tetapi masih terdapat beberapa kasus yang terkena pada anak yang kadang dengan tanda dan gejala yang tidak khas.
Penyebab dari penyakit difteri adalah C diphtheriae yang merupakan kuman gram (+), ireguler, tidak bergerak, tidak berspora, bersifat leomorfik dan memperlihatkan bentuk seperti tulisan China. Masa inkubasi kuman 2-5 hari, dengan gejala klinis berupa sakit tenggorokan ringan, panas badan 38,90C.
Penyakit ini diklasifikasikan menurut lokasi membran yaitu difteri nasal, difteri tonsil dan faring, difteri laring, difteri kulit, difteri vulvovaginal, difteri konjungtiva, dan difteri telinga, akan tetapi yang paling terseringa adalah difteri tonsil faring.
Diagnosis dini difteri sangat penting karena keterlambatan pemberian antitoksin sangat mempengaruhi prognosa penderita. Diagnosa pasti dari penyakit ini adalah isolasi C. Diphtheriae dengan bahan pemeriksaan membran bagian dalam (kultur).
Dasar dari terapi adalah menetralisir toksin bebas dan eradikasi C. diphtheriae dengan antibiotik. Antibiotik penisilin dan eritromisin sangat efektif untuk kebanyakan strain C. diphtheriae.
Prognosis umumnya tergantung dari umur, virulensi kuman, lokasi dan penyebaran membran, status imunisasi, kecepatan pengobatan, ketepatan diagnosis, dan perawatan umum.
Pencegahan secara umum dilakukan dengan menjaga kebersihan dan memberi pengetahuan tentang bahaya difteri bagi anak dan juga dengan
pemberian imunisasi DPT 0,5 mL intramuskular untuk anak kurang dari 7 tahun dan pemberian DT 0,5 mL intramuskular untuk anak lebih dari 7 tahun.
DAFTAR PUSTAKA
Dr. T.H.Rampengan, SpA (k) dan Dr. I.R. Laurentz, SpA. 1992. Penyakit Infeksi Tropik Pada Anak, Difteri, 1-18