1
A. Latar Belakang Masalah
Penyakit infeksi masih merupakan salah satu masalah kesehatan masyarakat yang penting, khususnya di negara berkembang. Pneumonia merupakan penyakit infeksi paru yang berperan dalam morbiditas dan mortalitas pada anak-anak dan orang dewasa diseluruh dunia. Antibiotik merupakan obat yang digunakan pada penyakit infeksi pneumonia yang disebabkan oleh bakteri. Berbagai studi menemukan bahwa sekitar 40-62% antibiotik digunakan secara tidak tepat antara lain untuk penyakit-penyakit yang sebenarnya tidak memerlukan antibiotik. Pada penelitian kualitas penggunaan antibiotik di berbagai bagian rumah sakit ditemukan 30% sampai dengan 80% tidak di dasarkan pada indikasi (Had i, 2009). Pemilihan dan penggunaan terapi antibiotika yang tepat dan rasional akan menentukan keberhasilan pengobatan untuk menghindari terjadinya resistensi bakteri. Selain itu tidak tertutup kemungkinan penggunaan obat-obat yang lain dapat meningkatkan peluang terjadinya Drug Related Problems (DRP). Sehubungan dengan adanya DRP, setiap farmasis harus dapat mendeteksi, mengatasi dan mencegah masalah- masalah yang terjadi atau akan terjadi dalam pengelolaan dan penggunaan antibiotika (Worokarti, et al, 2005).
Di RSUD Dr. Soetomo Surabaya didapatkan data sekitar 180 pneumonia komuniti dengan angka kematian antara 20-35 %. Pneumonia komuniti menduduki peringkat keempat dan sepuluh penyakit terbanyak yang dirawat per tahun. Di Amerika dengan cara invasif pun penyebab pneumonia hanya ditemukan 50%. Penyebab pneumonia sulit ditemukan dan memerlukan waktu beberapa hari untuk mendapatkan hasilnya, sedangkan pneumonia dapat menyebabkan kematian bila tidak segera diobati, maka pada pengobatan awal pneumonia diberikan antibiotika secara empirik (PDPI, 2003).
10% (Rubenstein et al., 2003). Begitu pula di Provinsi Jawa Tengah, sebesar 80%-90% dari seluruh kasus kematian ISPA disebabkan oleh pneumonia. Prevalensi penderita pneumonia di Jawa Tengah pada tahun 2010 mencapai 26,76% (Dinkes Sukoharjo, 2010). Sedangkan angka kejadian pneumonia pada anak di Sukoharjo, Jawa Tengah tahun 2011 mencapai 2,2% (Dinkes Jateng, 2011).
Di dunia setiap tahun diperkirakan lebih dari 2 juta balita meninggal karena pneumonia (1 balita/15 detik) dari 9 juta total kematian balita. Oleh karena itu, UNICEF menyebutkan bahwa pneumonia disebut sebagai pembunuh balita yang terlupakan atau The Forgotten Killer of Children. World Health Organization (WHO) juga menyatakan bahwa insiden pneumonia pada balita di negara dengan Angka Kematian Bayi (AKB) di atas 40 per kelahiran hidup adalah 15-20% per tahun (Nastiti, 2008).
Evaluasi penggunaan antibiotik d ilakukan untuk mengetahui rasionalitas terapi antibiotik. Gyssens mengembangkan evaluasi penggunaan antibiotik untuk menilai ketepatan penggunaan antibiotik yang meliputi ketepatan indikasi, ketepatan pemilihan berdasarkan efektivitas, toksisitas, harga da n spektrum, lama pemberian, dosis, interval, rute dan waktu pemberian (Gyssens & Meer, 2001). Metode Gyssens merupakan suatu alat untuk mengevaluasi kualitas penggunaan antibiotik yang telah digunakan secara luas di berbagai negara ( The Amrin Study, 2005).
Berdasarkan uraian di atas, mendorong peneliti untuk melakukan evaluasi lebih lanjut penggunaan antibiotik pada pasien pneumonia dengan judul penelitian
“Evaluasi Penggunaan Antibiotik Pada Pasien Pneumonia Dengan Metode
Gyssens di Instalasi Rawat Inap Rumah Sakit Umum Daerah Dokter Moewardi
Surakarta Tahun 2013”.
B. Rumusan Masalah
2. Apakah penggunaan antibiotik pada pasien pneumonia di Instalasi Rawat Inap RSUD Dokter Moewardi Surakarta tahun 2013 sudah tepat berdasarkan standar Pedoman dan Diagnosis Penatalaksanaan Pneumonia tahun 2003?
C. Tujuan Penelitian
1. Untuk mengetahui gambaran penggunaan antibiotik Instalasi Rawat Inap RSUD Dokter Moewardi Surakarta tahun 2013.
2. Untuk mengevaluasi penggunaan antibiotik pada pasien pneumonia dengan metode Gyssens di Instalasi Rawat Inap RSUD Dokter Moewardi Surakarta tahun 2013 yang dibandingkan dengan standar penggunaan antibiotik menurut Pedoman dan Diagnosis Penatalaksanaan Pneumonia tahun 2003.
D. Tinjauan Pustaka 1. Antibiotik
a. Definisi
Antibiotik berasal dari kata anti = lawan, bios = hidup, adalah zat- zat kimia yang dihasilkan oleh fungi dan bakteri, yang memiliki khasiat mematikan atau menghambat pertumbuhan kuman, sedangkan toksisitasnya bagi manusia relatif kecil (Tjay & Rahardja, 2007).
b. Klasifikasi
Pada umumnya terapi empiris untuk pneumonia yang digunakan adalah agen antibiotik (Tjay & Rahardja, 2007). Golongan antibiotik yang di rekomendasikan olehPedoman dan Diagnosis Penatalaksanaan Pneumonia tahun 2003 antara lain:
1) Golongan Betalaktam
Antibiotika ini dibagi menjadi dua jenis golongan yaitu penisilin dan sefalosporin.
a) Penisilin
dinding sel (Sukandar, 2008). Golongan penisilin yang umumnya digunakan dalam terapi pneumonia komunitas adalah ampisilin, amoksisilin, piperacillin-tazobactam dan ampicillin- sulbaktam.
b) Sefalosporin
Sefalosporin diperoleh dari jamur Cephalorium acremonium yang berasal dari sicilia. Sefalosporin merupakan antibiotika betalaktam dengan struktur, khasiat, dan sifat yang banyak mirip penisilin, tetapi dengan keuntungan-keuntungan antara lain spektrum antibakterinya lebih luas tetapi tidak mencakup Enterococci dan kuman-kuman anaerob serta resisten terhadap penisilinase, tetapi tidak efektif terhadap Staphylococcus yang resisten terhadap metisilin (Sukandar, 2008). Generasi pertama sefalosporin meliputi cefaleksin, cefradin, cefradoksil dan cefazolin. Generasi kedua seperti cefaklor, cefamandol dan cefuroksim. Generasi ketiga yaitu cefiksim, cefotaxim, ceftazidim dan ceftriaxone, dan generasi keempat seperti cefipime dan cefpirome.
2) Golongan Kuinolon
Golongan jenis ini terdiri dari asam nalidiksat dan fluorokuinolon yang bekerja dengan menghambat DNA-gyrase. Asam nalidiksat menghambat sebagian besar Enterobacteriaceae. Fluorokuinolon meliputi norfloksasin, siprofloksasin, ofloksasin, moksifloksasin, pefloksasin, levofloksasin, dan lain- lain.(Kemenkes RI, 2011). Golongan kuinolon yang umumnya digunakan untuk terapi pneumonia adalah levofloksasin, gatifloksasin dan moksifloksasin.
3) Golongan Makrolida
Golongan makrolid ditambahkan jika pneumonia disertai infeksi bakteri atipik.
c. Resistensi
Resistensi bakteri adalah suatu keadaaan dimana kehidupan bakteri itu sama sekali tidak terganggu oleh kehadiran antibiotika. Sifat ini merupakan suatu mekanisme pertahanan tubuh dari suatu makhluk hidup. Resistensi bakteri merupakan masalah yang harus mendapat perhatian khusus karena menyebabkan terjadinya banyak kegagalan pada terapi dengan antibiotika. Penggunaan antibiotika secara berlebihan dan tidak selektif akan meningkatkan kemampuan bakteri untuk bertahan (Stitzel & Craig, 2005).
Resistensi bakteri terhadap agen antimikroba disebabkan oleh tiga mekanisme umum, yaitu :
1) Kegagalan obat untuk mencapai target. Membran luar bakteri gram negatif adalah penghalang yang dapat menghalangi molekul polar besar untuk masuk ke dalam sel bakteri. Molekul polar kecil, termasuk seperti kebanyakan antimikroba, masuk ke dalam sel melalui saluran protein yang disebut porin. Ketiadaan, mutasi, atau kehilangan porin dapat memperlambat masuknya obat ke dalam sel atau sama sekali mencegah obat untuk masuk ke dalam sel, yang secara efektif mengurangi konsentrasi obat di situs aktif obat.
2) Inaktivasi obat. Resistensi bakteri terhadap amino glikosida dan antibiotik beta laktam biasanya hasil dari produksi enzim yang memodifikasi atau merusak antibiotik.
2. Pneumonia a. Definisi
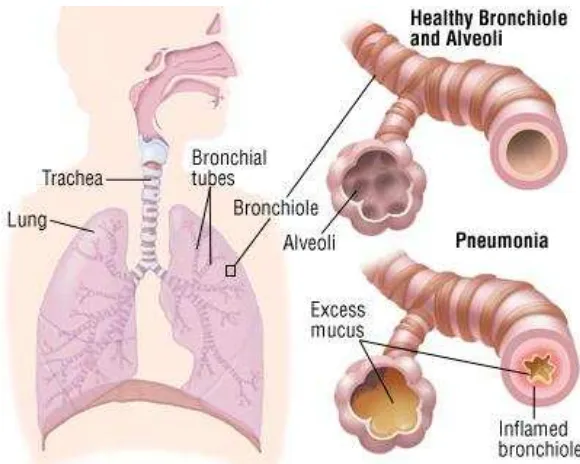
Pneumonia adalah peradangan yang mengenai parenkim paru, dari bronkiolus terminalis yang mencakup bronkiolis respiratorus dan alveoli, serta menimbulkan konsolidasi jaringan paru dan gangguan pertukaran gas setempat (Sudoyo et al., 2007). Mikroorganisme cenderung menyerang traktus respiratorius bawah melalui aspirasi sekret orofaringeal dan berhubungan dengan flora bakteri, inhalasi dari aerosol yang terinfeksi dan penyebaran hematogenik. Kecepatan perkembangan (penyemaian) mikroorganisme dalam traktus resp iratorius bawah tergantung pada ukuran inokulum, virulensi mikroorganisme dan kerentangan hospes (Tierney et al., 2002).
Gambar 1. Pne umonia (Harvard Health Publications)
b. Penyebab Pneumonia
Streptococcus pneumoniae merupakan penyebab paling sering pneumonia kendati banyak bakteri lainnya (termasuk Staphylococcus aureus, Hemophilus influenzae, Chlarrydia pneumoniae, Moraxella catarrhalis, Lagionella pneumophila, Klebsiella pneumoniae, Mycoplasma pneumoniae, Coxiella burnetti) dan virus (termasuk RSV, parainfluenza dan influenza) dapat pula menyebabkan pneumonia. Pneumonia fungal (misalnya Pneumocystis caxini, Cryptococcus neoformans, Aspergillus fumigatus) dapat terjadi pada pasien-pasien yang sistem imunnya terganggu (misalnya pada pasien-pasien infeksi HIV, pasien-pasien yang menjalani kemoterapi) (Berkowitz, 2013).
c. Etiologi
Murwani (2011) menyebutkan bahwa banyak faktor yang menyebabkan terjadinya pneumonia, diantaranya: bakteri, virus, jamur, dan pendukung lain seperti malnutrisi, selesma (commond cold), dan penyakit berat (syok, koma, kelumpuhan).
Berikut tabel yang menunjukkan perbedaan penyebab pada pneumonia komuniti dan nosokomial.
Tabel 1. Eti ologi yang umum pada pneumoni a komuniti dan nosokomial
Lokasi sumber Penye bab
Ko muniti Streptococcus pneumonia
Mycobacterium tubercolosis Legionella pneumonia Haemophillus influenzae
Nosokomial
Influenza tipe A, B, C Aderovina
Staphylococcus aureus
Basil usus gram negatif (Escherichia coli)
Klebsiella pneumonia Pseudomonas aeroginosa
(Syamsudin & Keban, 2003)
d. Klasifikasi
Pneumonia). Pneumonia anaerob dan abses paru dapat terjadi bersamaan dengan kedua tipe pneumonia dan memerlukan perhatian tersendiri (Tierney et al., 2002). 1) Pneumonia dapatan komunitas (Community Acquired Pneumonia)
Pneumonia yang didapat di komunitas didefinisikan sebagai suatu penyakit yang dimulai di luar rumah sakit atau didiagnosa dalam 48 jam setelah masuk rumah sakit pada pasien yang tak tinggal dalam fasilitas perawatan jangka panjang selama 14 hari atau lebih sebelum onset gejala (Tierney et al., 2002).
Pneumonia yang didapat dari komunitas terjadi ketika terdapat suatu defek pada satu atau lebih mekanisme pertahanan normal hospes, atau ketika terdapat suatu inokulum infeksius yang sangat besar, atau membanjir nya kuman patogen bervirulensi tinggi (Tierney et al., 2002).
Diketahui berbagai patogen yang cenderung dijumpai pada faktor resiko tertentu misalnya Haemophillus influenzae pada pasien perokok, patogen atipikal pada pasien lansia, gram negatif pada pasie n dari rumah jompo. Patogen pneumonia komunitas rawat inap diluar ICU 20-70% tidak diketahui penyebabnya. S. pneumoniae dijumpai pada 20-60%, Haemophillus influenzae dijumpai sekitar 3-10%. Patogen pada pneumonia komunitas ICU sebanyak 10%, 50-60% tidak diketahui penyebabnya, sekitar 33% disebabkan S. Pneumoniae (Sudoyo et al., 2007).
2) Pneumonia dapatan rumah sakit (Hospital Acquired Pneumonia)
Pneumonia yang didapat di rumah sakit atau nosokomial (Hospital Acquired Pneumonia) adalah suatu penyakit yang dimulai 48 jam setelah pasien dirawat di rumah sakit, yang tak sedang mengalami inkubasi suatu infeksi saat masuk rumah sakit. Pneumonia yang berhubungan dengan ventilator berkembang pada pasien-pasien dengan ventilasi mekanik lebih dari 48 jam setelah inkubasi (Tierney et al., 2002).
yang kotor dan pengobatan dengan antibiotik spektrum luas dimana meningkatkan timbulnya organisme yang resisten obat dan faktor pasien (malnutrisi, usia lanjut, perubahan kesadaran, gangguan menelan, dan penyakit paru dan sistemik yang mendasari) (Tierney et al., 2002).
Pemeriksaan minimal pada kecurigaan Hospital Acquired Pneumonia meliputi kultur darah dari dua tempat yang berbeda. Kultur darah dapat mengidentifikasi kuman patogen hingga 20% pada semua pasien dengan Hospital Acquired Pneumonia. Nilai positif berhubungan dengan peningkatan resiko komplikasi dan tempat infeksi lain (Tierney et al., 2002).
e. Diagnosis
Penegakan diagnosis dibuat dengan maksud pengarahan kepada pemberian terapi yaitu dengan cara mencakup bentuk dan luas penyakit, tingkat berat penyakit, dan perkiraan jenis kuman penyebab infeksi (Sudoyo et al., 2007). Pemeriksaan penunjang pada penyakit paru : (Djojodibroto, 2009)
1) Pemeriksaan darah rutin, karena menurut Dahlan dan Soemantri (2001 ) pada kebanyakan penyakit paru sering terjadi leukositosis.
2) Pemeriksaan jumlah hemoglobin, untuk menilai apakah pasien mengalami anemia atau tidak. Pemeriksaan Packed cell volume (PVC) untuk menilai apakah terdapat polisitema.
3) Pemeriksaan mikrobiologik darah.
4) Pemeriksaan sputum, dengan maksud untuk mendaptkan informasi tentang: organisme patogen, sitologi sel ganas, perhitungan sel, dan diferensial sel, pH, protein, glukosa, LDH (Lactate dehydrogenase) dan berat jenis. Soetrisno (2002) menyatakan bahwasputum berwarna kuning sampai kehijau-hijauan adalah salah satu tanda pada penyakit pneumonia.
Diagnosis pasti pneumonia komuniti adalah jika ditemukan adanya infiltrat progesif pada foto toraks dengan ditemukan adanya dua atau lebih gejala berikut: (PDPI, 2003)
1) Batuk terus-menerus
2) Dahak mengalami perubahan karakteristik
3) Suhu tubuh ≥ 38o C
4) Pada pemeriksaan fisik ditemukan adanya konsolidasi, suara napas bronchial dan ronki
5) Leukosit ≥ 10.000 atau < 4500
Penilaian tingkat keparahan pneumonia komuniti dapat dilakukan dengan menggunakan sistem skor menurut hasil penelitian Pneumonia Patient Outcome Research Team (PORT) seperti yang tercantum pada tabel 2 berikut:
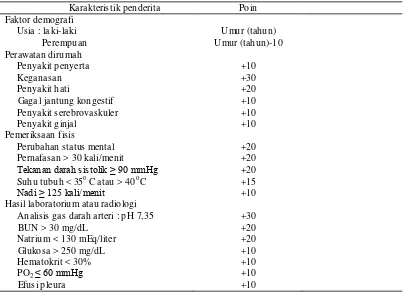
Tabel 2a. Sistem skor pada pneumonia komunitas ber dasarkan PORT
Kara kteristik penderita Poin Faktor de mografi
Usia : la ki-laki Umur (tahun)
Pe re mpuan Umur (tahun)-10 Perawatan diru mah
Penyakit penyerta +10
Keganasan +30
Penyakit hati +20
Gaga l jantung kongestif +10
Penyakit serebrovaskuler +10
Penyakit ginja l +10
Pe meriksaan fisis
Perubahan status mental +20
Pernafasan > 30 kali/ menit +20 Tekanan darah sistolik ≥ 90 mmHg +20 Suhu tubuh < 35o C atau > 40 oC +15
Nadi ≥ 125 kali/menit +10
Hasil laboratoriu m atau radiologi
Analisis gas darah arteri : p H 7,35 +30
BUN > 30 mg/dL +20
Natriu m < 130 mEq/liter +20
Glukosa > 250 mg/dL +10
He matokrit < 30% +10
PO2 ≤ 60 mmHg +10
Efusi p leura +10
dapat ditentukan penanganan yang harus dilakukan, seperti yang tercantum pada tabel 3.
Tabel 3. Derajat skor risiko menurut PORT
Risiko Kelas Jumlah poin Penanganan
Rendah I 0 Rawat ja lan
II <70 Rawat ja lan
III 71-90 Rwat ja lan/rawat inap
Sedang IV 91-130 Rawat inap
Berat V >130 Rawat inap
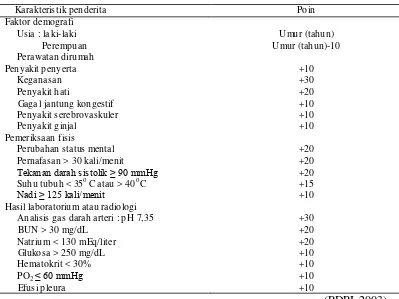
(PDPI, 2003) Tahap kedua, melakukan skoring berdasarkan indeks tingkat keparahan pneumonia pada tabel 2a. Sistem skor pada pneumonia ditunjukkan pada tabel 2b berikut:
Tabel 2 b. Sistem skor pada pneumoni a komunitas ber dasarkan PORT
Kara kteristik penderita Poin
Faktor de mografi
Usia : la ki-laki Umur (tahun)
Pe re mpuan Umur (tahun)-10
Pera watan diru mah
Penyakit penyerta +10
Keganasan +30
Penyakit hati +20
Gaga l jantung kongestif +10
Penyakit serebrovaskuler +10
Penyakit ginja l +10
Pe meriksaan fisis
Perubahan status mental +20
Pernafasan > 30 kali/ menit +20
Tekanan darah sistolik ≥ 90 mmHg +20
Suhu tubuh < 35o C atau > 40 oC +15
Nadi ≥ 125 kali/menit +10
Hasil laboratoriu m atau radiologi
Analisis gas darah arteri : p H 7,35 +30
BUN > 30 mg/dL +20
Natriu m < 130 mEq/liter +20
Glukosa > 250 mg/dL +10
He matokrit < 30% +10
PO2 ≤ 60 mmHg +10
Efusi p leura +10
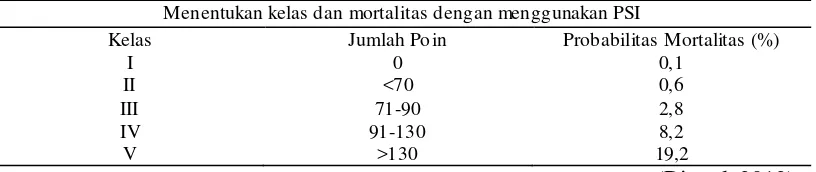
Tabel 2c. Indeks tingkat ke parahan pneumoni a
Menentukan kelas dan mortalitas dengan menggunakan PSI
Kelas Jumlah Po in Probabilitas Mortalitas (%)
I 0 0,1
II <70 0,6
III 71-90 2,8
IV 91-130 8,2
V >130 19,2
(Ringel, 2012) f. Penatalaksanaan Terapi
Pengobatan pneumonia terdiri atas terapi antibiotik dan pengobatan suportif. Terapi antibiotik sebaiknya berdasarkan jenis mikroorganisme dan hasil uji kepekaannya, tetapi karena beberapa alasan tertentu, yaitu :
1) Penyakit berat yang mengancam jiwa.
2) Bakteri patogen yang di isolasi belum pasti sebagai penyebab pneumonia. 3) Hasil pembiakan bakteri memerlukan waktu.
Maka, terapi empiris adalah pilihan pertama untuk penderita pneumonia. (PDPI, 2003)
Secara umum pemilihan antibiotik untuk terapi empiris berdasarkan jenis bakteri penyebab pneumonia adalah sebagai berikut: (PDPI, 2003)
1) Penisilin sensitif Streptococcus pneumonia (PSSP): golongan penisilin, TMP-SMZ dan makrolid.
2) Penisilin resisten Streptococcus pneumoniae (PRSP): betalaktam oral dosis tinggi (untuk rawat jalan), sefotaksim, seftriakson dosis tinggi, makrolid baru dosis tinggi dan fluorokuinolon respirasi.
3) Pseudomonas aeruginosa: aminoglikosida, seftazidim, tikarsilin, karbapenem dan siprofloksasin.
4) Metisilin resisten Staphylococcus aureus (MRSA): vankomisin, teikoplanin dan linezolid.
5) Hemophilus influenzae: TMP-SMZ, azitromisin, sefalosporin generasi 2 atau 3 dan fluorokuinolon respirasi.
6) Legionella: makrolid, fluorokuinolon dan rifampisin.
Penderita pneumonia berat diobservasi tingkat keparahannya, bila masih stabil pasien dirawat diruang biasa, bila terjadi respiratory distress maka pasien dirawat di ruang rawat intensif (PDPI, 2003).
Perlu juga diperhatikan ada tidaknya faktor modifikasi yaitu keadaan yang dapat meningkatkan resiko terjadinya infeksi terhadap mikroorganisme patogen tertentu. Faktor modifikasi terdiri dari:
1) Pneumokokus resisten terhadap penisilin a. Usia di atas 65 tahun
b. Selama tiga bulan terakhir menggunakan obat-obat golongan betalaktam c. Pecandu alkohol
d. Gangguan kekebalan
e. Adanya penyakit penyerta yang multipel 2) Bakteri enterik gram negatif
a. Tinggal di rumah jompo
b. Adanya penyakit kelainan jantung c. Adanya kelainan penyakit yang multipel d. Riwayat penggunaan antibiotik
3) Pseudomonas aeruginosa a. Bronkiektasis
b. Menggunakan kortikosteroid lebih dari 10 mg/hari
c. Pada bulan terakhir menggunakan antibiotik spektrum luas lebih dari 7 hari
Tabel 4. Anti biotik empiris pada pneumoni a k omuniti
Rawat ja lan 1. Tanpa faktor modifikasi: golongan betalaktam atau betalaktam + anti betala kta mase.
2. Dengan faktor modifikasi : golongan betalaktam + antibetalakta mase atau flourokuinolon respirasi (levofloksasin, mo ksifloksasin, gatifloksasin).
3. Bila dicurigai pneu monia atip ik : ma kro lid baru (ro ksitro misin, kla rito misin, a zitro misin).
Rawat inap biasa 1. Tanpa faktor modifikasi : golongan betalaktam + antibetalakta mse iv atau sefalosporin generasi 2, generasi 3 iv atau flourokuinolon respirasi iv.
2. Dengan faktor mod ifikasi : sefalosporin generasi 2, generasi 3 iv atau flouro kuinolon respirasi iv.
3. Bila curiga disertai infeksi bakteri atipik dita mbah ma kro lid baru.
Ruang rawat intensif 1. Tidak ada fa ktor resiko infe ksi Pseudomonas: sefalosporin generasi 3 iv non Pseudomonas + makrolid baru atau flouroku inolon respirasi iv.
2. Ada faktor resiko in feksi Pseudomonas: sefalosporin anti
Pseudomonas iv atau karbapenem iv + flourokuinolon anti
Pseudomonas (siprofloksasin) iv atau a minoglikosida iv.
(PDPI, 2003)
3. Metode Gyssens
Kualitas penggunaan antibiotik untuk terapi empiris dan profilaksis umumnya dinilai dari data yang tersedia pada penelitian lokal dan resistensi mikroba serta dari informasi yang didapatkan pada epidemiologi infeksi dan organisme penyebab secara lokal (Gyssens, 2005). Banyak parameter yang telah dibuat untuk mengoptimalkan penilaian kualitas penggunaan antibiotik. Peningkatan penggunaan antibiotik secara bijak menjadi solusi dalam mengatasi resistensi (Gyssens & Meer, 2001).