commit to user
KEJADIAN DEMAM BERDARAH
DENGUE
DI WILAYAH KOTA
SURAKARTA
SKRIPSI
Untuk Memenuhi Persyaratan
Memperoleh Gelar Sarjana Kedokteran
NITA PRASASTI
G.0009152
FAKULTAS KEDOKTERAN
UNIVERSITAS SEBELAS MARET
commit to user
vi
Puji syukur senantiasa penulis panjatkan kehadirat Allah SWT yang telah
melimpahkan rahmat dan karunia-Nya sehingga penulis dapat menyelesaikan
skripsi dengan judul:
“Asosiasi antara Jenis Tempat Penampungan Air (TPA)
dengan Kejadian Demam Berdarah
Dengue
(DBD) di Wilayah Kota
Surakarta”
.
Skripsi ini disusun sebagai salah satu syarat kelulusan tingkat sarjana di
Fakultas Kedokteran Universitas Sebelas Maret Surakarta. Kendala dalam
penyusunan skripsi ini dapat teratasi atas pertolongan Allah SWT dan melalui
bimbingan serta dukungan banyak pihak. Untuk itu, perkenankan penulis
mengucapkan terima kasih kepada:
1.
Bapak Prof. Dr. Zainal Arifin Adnan, dr., Sp.PD-KR-FINASIM
, selaku
Dekan Fakultas Kedokteran Universitas Sebelas Maret.
2.
Ibu Muthmainah, dr., M.Kes.
, selaku Ketua Tim Skripsi Fakultas
Kedokteran Universitas Sebelas Maret.
3.
Bapak Sumardiyono, S.KM., M.Kes
, selaku Pembimbing Utama yang
telah meluangkan waktu untuk memberikan bimbingan dan saran mulai
dari penyusunan proposal sampai selesainya skripsi ini.
4.
Ibu Ari Natalia Probandari, dr., MPH, PhD
, selaku Pembimbing
Pendamping yang telah meluangkan waktu untuk memberikan bimbingan,
koreksi, dan motivasi mulai dari penyusunan proposal sampai selesainya
skripsi ini.
5.
Bapak Hardjono, Drs., M.Si
, selaku Penguji Utama yang telah memberi
saran dan kritik demi kesempurnaan skripsi ini.
6.
Bapak Drs.Bagus Wicaksono, Drs., M.Si
, selaku Anggota Penguji yang
telah memberi saran dan kritik demi kesempurnaan skripsi ini.
7.
Almarhum Bapak yang menjadi inspirator terbaik demi terselesainya
skripsi ini
8.
Ibu, Mbak Iin, Yusuf yang telah memberikan doa dan dukungan untuk
menyelesaikan skripsi ini.
9.
Teman-teman pendidikan dokter angkatan 2009, serta semua pihak terkait
yang telah mendoakan dan mendukung dalam penulisan proposal hingga
terselesaikannya laporan skripsi.
Meskipun tulisan ini masih belum sempurna, penulis berharap skripsi ini dapat
bermanfaat bagi pembaca. Saran, pendapat, koreksi, dan tanggapan dari semua
pihak sangat diharapkan.
Surakarta, Januari 2013
commit to user
iv
Nita Prasasti, G0009152
,
2012
. Asosiasi antara Jenis Tempat Penampungan Air
(TPA) dan Kejadian Demam Berdarah Dengue (DBD) di Wilayah Kota Surakarta.
Skripsi Fakultas Kedokteran Universitas Sebelas Maret, Surakarta.
Latar Belakang:
Demam Berdarah
Dengue
(DBD)
merupakan salah satu
masalah kesehatan di Indonesia yang berpotensi menimbulkan wabah, karena
penyebarannya semakin meluas dari tahun ke tahun. Salah satu faktor yang
dianggap berpengaruh terhadap kejadian DBD adalah kondisi Tempat
Penampungan Air (TPA) yang meliputi jenis TPA, warna TPA, dan ukuran TPA.
Akan tetapi, sampai saat ini faktor-faktor tersebut hanya terbatas diteliti di ranah
laboratorium dan masih sedikit informasi yang didapat dari penelitian lapangan.
Oleh karena itu, penulis memiliki gagasan untuk perlu melakukan penelitian
berbasis komunitas mengenai asosiasi antara jenis Tempat Penampungan Air
(TPA) dan kejadian DBD di wilayah Kota Surakarta
Metode:
Penelitian ini merupakan studi observasional dengan desain
matched
case-control
yang diselenggarakan dari bulan Juni-Oktober 2012 di lima
puskesmas yang berada di wilayah Kota Surakarta. Jumlah total sampel sebesar
68 subjek penelitian dengan 34 subjek sebagai kasus dengan DBD, dan 34 subjek
yang tidak menderita DBD sebagai kontrolnya. Data dianalisis menggunakan uji
McNemar Test.
Hasil:
Penelitian menemukan adanya hubungan antara jenis TPA dan kejadian
DBD dengan Odds Ratio sebesar 7,5 (p= 0,001; CI 95% 1,715-32,79).
Simpulan:
Ada hubungan yang bermakna secara statistik antara jenis TPA
dengan kejadian DBD di wilayah Kota Surakarta. Penggunaan jenis TPA
nonkeramik berisiko 7,5 kali lebih besar untuk terjangkit DBD.
commit to user
v
Nita Prasasti, G0009152
,
2012.
The Association between Type of Water
Container and Dengue Hemorrhagic Fever Incidence in the Region of Surakarta.
Mini Thesis
Medical Faculty of Sebelas Maret University, Surakarta
.
Background:
Dengue Hemorrhagic Fever (DHF) is a health problem in
Indonesia, which has been the potential to be the cause of epidemics, because of
the widespread distribution from year to year. One of the factors considered to
influence the incidence of DHF is the condition of water container, which includes
the type of landfill, landfill color, and size of the landfill. However, these factors
are limited studied in the laboratory and still little information gained from field
research until now. Therefore, the authors had the idea to have to do
community-based research on the association between type of Water Shelter (TPA) and the
incidence of dengue in the city of Surakarta
Methods:
This study was an observational study with a matched case-control
design, that was conducted held from June to October 2012 at five health centers
located in the city of Surakarta. The total sample size was 68 subjects (34 subjects
as cases with DHF, and 34 other subjects as controls). Data were analyzed using
McNemar Test
Results:
The study found the relationship between the type of water container and
DHF incidence with Odds Ratio of 7.5 (p= 0,001; CI 95% 1,715-32,79).
Conclusion:
There is a stastically significant association between the incidence of
dengue and type of water container in the city of Surakarta. The use of
nonkeramik type, increase a person's risk for contracting dengue at 7.5 times
higher.
commit to user
3.
Morfologi dan Siklus Hidup Vektor Penular..………
10
a.
Stadium Telur...……… 12
b.
Stadium Larva dan Pupa...……….
13
c.
Stadium Dewasa...……….
13
4.
Faktor-Faktor Penularan Penyakit DBD... 15
a.
Lingkungan Fisik………...
15
b.
Lingkungan Biologik………...
17
c.
Lingkungan Sosial………...
17
d.
Tingkat Pengetahuan………...
17
e.
Mobilitas Penduduk………...
18
5.
Cara Penularan………...
18
6.
Tempat Potensial Penularan Penyakit………...
19
7.
Tanda dan Gejala Penyakit………...
20
commit to user
c.
Teknik Pengambilan Sampel... 33
D.
Rancangan Penelitian ……….. 34
E.
Identifikasi Variabel...……….. 35
F.
Definisi Operasional...………. 35
G.
Instrumen Penelitian ……… 38
H.
Cara Kerja ……… 39
I.
Teknik Analisis Data ……….………... 39
BAB IV. HASIL PENELITIAN ………... 41
A.
Karakteristik Penelitian... 41
B.
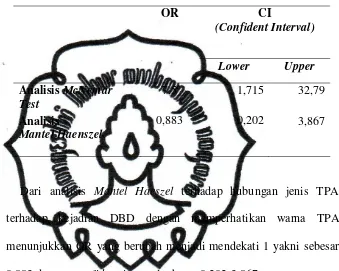
Analisis Bivariat... 42
C.
Analisis Hubungan Jenis TPA dengan Kejadian DBD setelah
Mengendalikan Warna TPA... 43
commit to user
ix
Tabel 4.1
Karakteristik Sampel Penelitian...
41
Tabel 4.2
Analisis
McNemar Test
antara Jenis TPA dan Kejadian
DBD...
42
Tabel 4.3
Analisis OR Mantel Haenszel Dibandingkan Analisis OR
dengan McNemar Test...
44
Tabel 4.4
Analisis
McNemar Test antara Warna TPA dan Kejadian
DBD...
45
Tabel 4.5
Deskripsi
antara
Warna
TPA
dan
Jenis
commit to user
x
Lampiran 1.
Informed Consent...
59
Lampiran 2.
Lembar Isian Data...
61
Lampiran 3.
Checklist...
63
Lampiran 4.
Data Kasus dan Kontrol Responden...
64
Lampiran 5.
Analisis Data...
67
commit to user
BAB I
PENDAHULUAN
A.
Latar Belakang Masalah
Demam Berdarah
Dengue
(DBD) merupakan penyebab kematian utama di
banyak negara tropis di seluruh dunia (Ramesh et al
.
, 2010). Penyakit DBD
atau
Dengue Haemorrhagic Fever
(DHF) merupakan salah satu penyakit
menular tidak langsung yang menjadi masalah kesehatan di Indonesia dimana
penyebarannya semakin meluas dan jumlah penderitanya cenderung
meningkat dari tahun ke tahun. Penyakit yang dapat bermanifestasi sebagai
Dengue Shock Syndrom
(DSS) ini disebabkan oleh virus
dengue
dan
ditularkan melalui gigitan nyamuk
Aedes aegypti
dan
Aedes albopticus
.
Kedua jenis vektor ini terdapat di seluruh pelosok Indonesia, baik di pedesaan
maupun perkotaan, baik di tempat-tempat umum maupun di rumah-rumah
penduduk, kecuali di tempat-tempat dengan ketinggian lebih dari 1000 meter
di atas permukaan laut (Widoyono, 2008).
Penyakit DBD sangat berpotensi menimbulkan terjadinya wabah (Lestari,
2007). Sekitar 2,5 milyar orang memiliki risiko untuk terkena infeksi virus
dengue
. Lebih dari 100 negara tropis dan subtropis mengalami letusan
demam berdarah
dengue
, lebih kurang 500.000 kasus setiap tahun dirawat di
rumah sakit dengan ribuan orang di antaranya meninggal dunia (Depkes RI,
commit to user
Di Indonesia, kasus DBD pertama kali ditemukan di Surabaya pada tahun
1968 dimana ditemukan 58 kasus dengan 24 di antaranya meninggal dunia.
Penyakit ini terus menyebar hingga pada tahun 1980 seluruh provinsi di
Indonesia telah terjangkit DBD (Depkes RI, 2007). Pada tahun 2006,
Indonesia merupakan kontributor utama kasus demam berdarah
dengue
di
wilayah Asia Tenggara (WHO, 2011). Profil Kesehatan Indonesia
menyebutkan pada tahun 2010 jumlah kasus DBD di 33 provinsi di Indonesia
sebesar 156.086 dengan CFR sebesar 0,87% (Kementerian Kesehatan RI,
2011)
Di Provinsi Jawa Tengah, penyakit demam berdarah
dengue
masih
menjadi permasalahan serius. Hal ini terbukti dengan ditemukannya 35
kabupaten/kota yang terjangkit penyakit DBD. Angka kesakitan atau
Incidence Rate
(IR) DBD di Provinsi Jawa Tengah pada tahun 2009
dilaporkan sebesar 5,74 per 10.000 penduduk. Angka ini mengalami
penurunan bila dibandingkan tahun 2008 sebesar 5,92 per 10.000 penduduk.
Meskipun demikian, angka tersebut masih jauh di atas target nasional yaitu
kurang dari 2 per 10.000 penduduk (Dinkes Jawa Tengah, 2009).
Kota Surakarta merupakan salah satu kota di Indonesia yang masuk ke
dalam daerah klasifikasi endemi DBD. Hal ini terlihat dari kasus DBD yang
ditemukan setiap tahunnya di hampir seluruh kelurahan di wilayah tersebut.
commit to user
(antara bulan Januari sampai Desember) mencapai 616 orang dengan 13
orang penderita meninggal dunia (Sumandjar dalam Sulistyo, 2009). Dari
data Dinas Kesehatan Jawa Tengah (2011) menyebutkan besar CFR Kota
Surakarta pada tahun 2008-2011 mencapai lebih dari satu persen.
Sampai saat ini, penanggulangan DBD mengalami masalah yang cukup
kompleks karena belum ditemukannya vaksin dan obat yang efektif untuk
penyakit ini. Salah satu cara pencegahan yang dapat dilakukan adalah
dengan pemberantasan jentik nyamuk
Aedes aegypti
atau lebih dikenal
dengan istilah Pemberantasan Sarang Nyamuk Demam Berdarah
Dengue
(PSN-DBD) (Yudhastuti dan Vidiyani, 2005).
Pemberantasan Sarang Nyamuk (PSN) merupakan kegiatan pengendalian
vektor yang murah, aman dan mudah serta mempunyai nilai keberhasilan
yang tinggi jika dilakukan secara serentak dan berkesinambungan (Santoso
dan Budiyanto, 2008). PSN dilakukan dengan semboyan 3M yakni menguras
tempat
penampungan
air
secara
teratur,
menutup
tempat-tempat
penampungan air dan mengubur barang-barang bekas yang dapat menjadi
sarang nyamuk. Namun, pelaksanaan PSN masih mengalami hambatan
karena tidak semua masyarakat mau melakukan PSN (Yudhastuti dan
Vidiyani, 2005). Selain itu kesibukan masyarakat yang semakin tinggi
commit to user
Dalam upaya penanggulangan DBD, faktor lingkungan senantiasa
berperan penting. Penelitian yang dilakukan oleh Arsin dan Wahiduddin
(2004) tentang faktor-faktor yang berpengaruh terhadap kejadian demam
berdarah di Makassar, kondisi Tempat Penampungan Air (TPA) merupakan
faktor yang paling berpengaruh terhadap kejadian DBD. Selain itu, dalam
upaya pemberantasan penyakit DBD, mengidentifikasi TPA lebih bermanfaat
daripada data angka jentik (
larva index
) (Hasyimi dan Soekirno, 2004).
Kondisi TPA berperan secara langsung dalam perkembangbiakan vektor
penular DBD. Apabila kondisi TPA kurang baik, maka potensial
menyebabkan nyamuk berkembang biak dengan cepat sehingga membuat
populasi nyamuk makin tinggi dan berkembang (Duma et al., 2007). Kondisi
TPA yang meliputi warna, jenis/bahan, dan ukuran sangat mempengaruhi
nyamuk
Aedes
betina untuk menentukan pilihan tempat bertelurnya (Fathi et
al., 2005).
Penelitian yang dilakukan oleh Sungkar (1994) melaporkan bahwa
jenis/bahan TPA memiliki kaitan yang signifikan dengan jumlah telur atau
larva nyamuk yang ditemukan pada TPA. Untuk tempat penampungan air
yang terbuat dari keramik, jumlah telur nyamuk yang ditemukan lebih sedikit
daripada yang terbuat dari bahan selain keramik. Akan tetapi, sampai saat ini
penelitian berbasis komunitas yang membahas mengenai kaitan jenis/bahan
commit to user
Oleh karena itu, berdasar latar belakang tersebut, maka penulis memiliki
gagasan untuk perlu melakukan penelitian berbasis komunitas mengenai
asosiasi antara jenis Tempat Penampungan Air (TPA) dan kejadian DBD di
wilayah Kota Surakarta. Dengan begitu, masyarakat dan pihak-pihak tertentu
dapat memiliki gambaran tentang jenis/bahan TPA yang baik yang dapat
digunakan dalam upaya menentukan cara pencegahan yang tepat terhadap
kejadian DBD.
B.
Perumusan Masalah
Berdasarkan uraian dari latar belakang di atas, maka permasalahan pada
penelitian ini dapat dirumuskan sebagai berikut: “Apakah terdapat asosiasi
antara jenis TPA dan kejadian DBD di wilayah Kota Surakarta?”
C.
Tujuan Penelitian
Untuk mengetahui
asosiasi antara jenis TPA dan kejadian DBD di wilayah
commit to user
D.
Manfaat Penelitian
1.
Manfaat Teoritis:
a.
Penelitian ini diharapkan dapat menjadi bukti empiris mengenai
asosiasi antara jenis TPA dan kejadian demam berdarah
dengue
di
wilayah Kota Surakarta.
b.
Penelitian ini diharapkan dapat bermanfaat dalam pengembangan
keilmuan terutama ilmu kesehatan masyarakat.
2.
Manfaat Aplikatif:
Memberikan sumbangan pemikiran bagi masyarakat dan tenaga
kesehatan mengenai asosiasi antara jenis TPA dan kejadian demam
berdarah
dengue
di wilayah Kota Surakarta yang dapat digunakan dalam
commit to user
BAB II
TINJAUAN PUSTAKA
A.
Tempat Penampungan Air
Tempat perkembangbiakan utama nyamuk
Aedes aegypti
adalah
tempat-tempat penampungan air di dalam atau di sekitar rumah yang biasanya tidak
melebihi jarak 500 meter dari rumah. Tempat perkembangbiakan nyamuk
biasanya berupa genangan air yang tertampung di suatu wadah (kontainer),
yang tidak beralaskan tanah. Gubler dan Clark dalam Muslim (2004)
menjelaskan bahwa macam-macam Tempat Penampungan Air (TPA) dapat
dikelompokkan sebagai berikut:
1.
TPA untuk keperluan sehari-hari
Penampungan ini biasanya keadaan airnya adalah jernih, tenang dan
tidak mengalir seperti bak mandi, bak WC, drum penyimpanan air,
tempayan, ember, dan lain-lain.
2.
TPA bukan untuk keperluan sehari-hari
Penampungan ini merupakan kontainer atau wadah yang dapat
menampung air, tetapi bukan untuk keperluan sehari-hari seperti tempat
minum hewan piaraan, barang bekas (ban, kaleng, botol, pecahan
commit to user
3.
TPA alami
Tempat ini secara alami dapat menjadi tempat penampungan air
misalnya potongan bambu, lubang pagar, pelepah daun yang berisi air dan
bekas tempurung kelapa yang berisi air.
Tempat penampungan air juga dapat dibedakan sesuai dengan
jenis/bahan dasar pembuatannya, antara lain: keramik, plastik, drum, dan
semen (Sungkar, 1994).
B.
Demam Berdarah Dengue
1.
Definisi
Penyakit demam berdarah
dengue
adalah penyakit menular yang
disebabkan oleh virus
dengue
dan ditularkan oleh nyamuk
Aedes aegypti
dan
Aedes albopictus
yang ditandai dengan demam mendadak 2 sampai 7
hari tanpa penyebab yang jelas, lemah atau lesu, gelisah, nyeri ulu hati,
disertai tanda perdarahan di kulit berupa bintik perdarahan (
petechie
),
lebam (
echymosis
), atau ruam (purpura), kadang-kadang mimisan, berak
darah, muntah darah, kesadaran menurun atau renjatan (
shock
) (Indrawan,
2001). Syok ini disebabkan oleh adanya kebocoran plasma yang
berkembang sebagai DSS dan sering menyebabkan hal yang fatal (WHO,
1999). Penyakit ini berlangsung akut menyerang baik orang dewasa
commit to user
menimbulkan renjatan (syok) yang dapat mengakibatkan kematian
penderita (Soedarmo, 2000).
2.
Penyebab
Penyakit DBD disebabkan virus
dengue
yang termasuk kelompok B
Arthopod Borne Virus
(
Arboviroses
) yang sekarang dikenal sebagai genus
Flavivirus,
famili
Flaviviricae
, dan mempunyai 4 jenis serotipe yaitu:
DEN-1, DEN-2, DEN-3, DEN-4. Infeksi salah satu serotipe akan
menimbulkan antibodi terhadap serotipe yang bersangkutan, sedangkan
antibodi yang terbentuk terhadap serotipe lain sangat kurang, sehingga
tidak dapat memberikan perlindungan yang memadai terhadap serotipe
lain. Serotipe DEN-3 merupakan serotipe yang dominan dan diasumsikan
banyak yang menunjukkan manifestasi klinik yang berat (Hadinegoro et
al., 2001).
Teori infeksi sekunder
“The Secondary Heterologus Infection
Hypothesis”
yang dikemukakan oleh Halstead (1980)
menyebutkan bahwa
seseorang dapat menderita DBD jika mendapat infeksi ulangan tipe virus
dengue
berbeda. Misalnya: infeksi pertama oleh virus
dengue
tipe–1
(DEN-1) menyebabkan terbentuknya antibodi DEN -1, apabila
kemudian
terkena infeksi oleh virus
dengue
tipe-2 (DEN-2) dalam
waktu 6 bulan
commit to user
DEN-2 sebagai antigen dengan antibodi DEN–1 yang dapat
mengakibatkan gejala DBD (Widiyanto, 2007)
3.
Morfologi dan Siklus Hidup Vektor Penular
Virus
dengue
memerlukan perantara untuk bisa masuk ke tubuh
manusia. Perantara/vektor virus ini adalah nyamuk
Aedes aegypti
atau
Aedes albopictus
. Sosok kedua jenis
Aedes
ini hampir serupa, namun yang
banyak menularkan demam berdarah adalah
Aedes aegypti
. Badan nyamuk
ini lebih kecil dari nyamuk rumah. Nyamuk betina menghisap darah agar
bisa memperoleh protein untuk mematangkan telurnya, sampai dibuahi
oleh nyamuk jantan. Nyamuk mendapat virus demam berdarah dari pasien
DBD, maupun orang yang tidak tampak sakit namun dalam aliran
darahnya terdapat virus
dengue
(karier). Sifat gigitan nyamuk yang
dirasakan manusia tidaklah berbeda dengan gigitan nyamuk lainnya.
Artinya, tidak lebih sakit, tidak lebih gatal, dan tidak juga meninggalkan
bekas yang istimewa (Tapan, 2004).
Sekali nyamuk tertular virus
dengue
seumur hidupnya akan menjadi
nyamuk yang infektif dan mampu menyebarkan virus ke inang lain ketika
menghisap darah berikutnya. Nyamuk infektif ini juga dapat menularkan
virus ke generasi berikutnya secara transovarial melalui telur, tetapi
peranannya dalam melanjutkan transmisi virus pada manusia belum
commit to user
Menurut Nadezul (2007), ciri-ciri nyamuk
Aedes aegypti
adalah sebagai
berikut:
a.
Badan kecil berwarna hitam dengan bintik-bintik putih,
b.
Jarak terbang nyamuk sekitar 100 meter,
c.
Umur nyamuk betina dapat mencapai sekitar 1 bulan,
d.
Menghisap darah pada pagi hari sekitar pukul 09.00-10.00 dan sore hari
pukul 16.00-17.00,
e.
Nyamuk betina menghisap darah unuk pematangan sel telur, sedangkan
nyamuk jantan memakan sari-sari tumbuhan,
f.
Hidup di genangan air bersih bukan di got atau comberan,
g.
Di dalam rumah dapat hidup di bak mandi, tempayan, vas bunga, dan
tempat air minum burung,
h.
Di luar rumah dapat hidup di tampungan air yang ada di dalam drum,
dan ban bekas.
Seperti halnya jenis nyamuk lainnya,
Aedes aegypti
mengalami
metamorfosis sempurna yaitu: telur – larva – pupa – nyamuk dewasa.
Stadium telur, jentik, dan kepompong hidup di dalam air. Pada umumnya
telur akan menetas menjadi jentik dalam waktu ± 2 hari setelah telur
terendam air. Stadium jentik biasanya berlangsung 6-8 hari, dan stadium
commit to user
menjadi nyamuk dewasa selama 9-10 hari. Umur nyamuk betina dapat
mencapai 2-3 bulan (Depkes RI, 2007).
1)
Stadium telur
Aedes aegypti
suka bertelur di air jernih yang tidak berpengaruh
langsung dengan tanah dan lebih menyukai kontainer yang di dalam
rumah daripada di luar rumah. Hal ini disebabkan suhu di dalam rumah
relatif lebih stabil. Seekor nyamuk selama hidupnya dapat bertelur 4-5
kali dengan rata-rata jumlah telur berkisar 10 – 100 butir dalam sekali
bertelur. Jumlah telur yang dapat dikeluarkan oleh 1 ekor nyamuk
betina seluruhnya antara 300-700 butir (Hill, 1990).
Telur nyamuk
Aedes aegypti
berbentuk elips atau oval memanjang,
warna hitam dengan ukuran 0,5-0,8 mm; permukaan poligonal; tidak
memiliki alat pelampung; dan diletakkan satu per satu pada
benda-benda yang terapung atau pada dinding bagian dalam tempat
penampungan air (TPA) yang berbatasan langsung dengan permukaan
air. Dilaporkan bahwa dari telur yang dilepas, sebanyak 85% melekat
pada dinding TPA, sedangkan 15% jatuh di permukaan air. Telur ini
akan menetas menjadi larva dalam waktu 1-2 hari (Soegijanto dan
commit to user
2)
Stadium larva dan pupa
Setelah menetas, telur akan berkembang menjadi larva atau jentik.
Pada stadium ini kelangsungan hidup larva dipengaruhi oleh suhu, pH
air, cahaya, kelembaban, dan fertilitas telur itu sendiri. Dalam kondisi
optimal waktu yang dibutuhkan sejak telur menetas hingga menjadi
nyamuk dewasa adalah tujuh hari termasuk dua hari masa pupa, sedang
pada suhu rendah dibutuhkan waktu beberapa minggu (Depkes RI,
1990).
Larva nyamuk
Aedes aegypti
tampak memanjang tanpa kaki dengan
bulu-bulu sederhana yang tersusun secara bilateral simetris. Larva ini
bersifat fototaksis negatif dan waktu istirahat membentuk sudut hampir
tegak lurus dengan bidang permukaan air (Soegijanto dan Soegeng,
2006).
3)
Stadium dewasa
Setelah keluar dari selongsong pupa, nyamuk akan diam beberapa
saat di selongsong pupa. Beberapa saat setelah itu, sayap meregang
menjadi kaku, sehingga nyamuk mampu terbang untuk mencari mangsa
darah. Perkawinan nyamuk jantan dengan betina biasanya terjadi pada
waktu senja dan hanya sekali, sebelum nyamuk betina pergi untuk
menghisap darah. Umur nyamuk jantan lebih pendek dibanding umur
commit to user
(
antropofilik
), sedang nyamuk jantan hanya makan cairan buah-buahan
dan bunga. Nyamuk betina memerlukan darah untuk mematangkan
telurnya agar jika dibuahi oleh sperma nyamuk jantan dapat menetas.
Waktu yang diperlukan untuk menyelesaikan perkembangan telur,
mulai nyamuk menghisap darah sampai telur dikeluarkan biasanya 3-4
hari. Waktu tersebut disebut siklus gonotropik. Eksistensi
Aedes aegypti
di alam dipengaruhi oleh lingkungan fisik dan biologik, nyamuk ini
tersebar di antara garis isotherm 20
˚C antara 45˚LU dan 35˚LS pada
ketinggian kurang dari 1000 m dari permukaan air laut. Jangka hidup
nyamuk dewasa di alam sulit ditentukan, nyamuk
Aedes aegypti
dapat
hidup rata-rata 1 bulan (Depkes RI, 1995).
Aedes albopictus
merupakan nyamuk kebun (
forest mosqoito
) yang
memperoleh makanan dengan cara menggigit dan menghisap darah
berbagai jenis binatang, berkembangbiak di dalam lubang-lubang pohon,
lekukan tanaman, potongan batang bambu dan buah kelapa yang terbuka.
Larva atau bentuk imatur nyamuk jenis ini mempunyai habitat hidup
dalam genangan air dalam kaleng, tempat penampungan lain termasuk
timbunan sampah. Habitat larva yang semacam itu menyebabkan spesies
ini banyak dijumpai di daerah pedesaaan, pinggiran kota dan
commit to user
nyamuk ini lebih bersifat zoofagik serta biasa memiliki habitat di luar
rumah (
outdoor
).
4.
Faktor-Faktor Penularan Penyakit DBD
a.
Lingkungan Fisik
1)
Jarak antarrumah
Jarak rumah mempengaruhi penyebaran nyamuk dari satu rumah ke
rumah lain. Semakin dekat jarak antarrumah semakin mudah
nyamuk menyebar ke rumah di sebelahnya. Bahan-bahan pembuat
rumah, konstruksi rumah, warna dinding dan pengaturan
barang-barang dalam rumah menyebabkan rumah tersebut disenangi atau
tidak disenangi oleh nyamuk. Berbagai penelitian penyakit menular
membuktikan bahwa kondisi perumahan yang berdesak- desakan
dan kumuh mempunyai kemungkinan lebih besar terserang penyakit.
2)
Macam kontainer
Termasuk macam kontainer di sini adalah jenis/bahan kontainer,
letak kontainer, bentuk, warna, kedalaman air, tutup dan asal air
memengaruhi nyamuk dalam pemilihan tempat bertelur.
3)
Ketinggian tempat
Pengaruh variasi ketinggian berpengaruh terhadap syarat-syarat
commit to user
Aedes aegypti
dan
Aedes albopictus
tidak dapat hidup pada daerah
dengan ketinggian 1000 meter di atas permukaan laut.
4)
Suhu udara
Nyamuk dapat bertahan hidup pada suhu rendah, tetapi
metabolismenya menurun atau bahkan terhenti bila suhunya turun
sampai di bawah suhu kritis. Pada suhu yang lebih tinggi dari 35
˚
C
juga mengalami perubahan dalam arti lebih lambatnya proses-proses
fisiologis, rata-rata suhu optimum untuk pertumbuhan nyamuk
adalah 25
˚
C - 27
˚
C. Pertumbuhan nyamuk akan terhenti sama sekali
bila suhu kurang 10
˚C
atau lebih dari 40
˚C
.
5)
Kelembaban nisbi
Kelembaban udara yang terlalu tinggi dapat mengakibatkan keadaan
rumah
menjadi
basah
dan
lembab
yang
memungkinkan
perkembangbiakan kuman atau bakteri penyebab penyakit.
Kelembaban yang baik berkisar antara 40%-70%. Untuk mengukur
kelembaban udara digunakan hidrometer, yang dilengkapi dengan
jarum penunjuk angka relatif kelembaban.
6)
Curah hujan
Hujan berpengaruh terhadap kelembaban nisbi. Jika kelembaban
commit to user
Dari hasil pengamatan, kejadian DBD yang selama ini dilaporkan di
Indonesia umumnya terjadi pada musim penghujan
(Soeroso, 2000).
b.
Lingkungan Biologik
Lingkungan biologik yang terutama mempengaruhi penularan DBD
adalah banyaknya tanaman hias dan tanaman pekarangan, yang
mempengaruhi kelembaban dan pencahayaan di dalam rumah. Adanya
kelembaban yang tinggi dan kurangnya pencahayaan dalam rumah
merupakan tempat yang disenangi nyamuk untuk hinggap dan
beristirahat (Widiyanto, 2007)
c.
Lingkungan Sosial
Perilaku masyarakat yang merugikan kesehatan dan kurang
memperhatikan kebersihan lingkungan seperti kebiasaan menggantung
pakaian, kebiasaan tidur siang, kebiasaan tidak membersihkan TPA,
kebiasaan tidak
membersihkan halaman rumah, maka akan
menimbulkan risiko terjadinya transmisi penularan penyakit DBD di
dalam masyarakat (Widiyanto, 2007)
d.
Tingkat Pengetahuan
Pengetahuan dipengaruhi oleh tingkat
pendidikan,
dimana
pengetahuan kesehatan akan berpengaruh kepada perilaku sebagai hasil
commit to user
Seseorang yang memiliki pengetahuan yang baik tentang DBD
cenderung memiliki perilaku pencegahan DBD yang baik, sedangkan
yang berpengetahuan rendah memiliki perilaku yang buruk dalam
kaitannya dengan pencegahan DBD (Santoso dan Budiyanto, 2008).
e.
Mobilitas Penduduk
Mobilitas penduduk yang tinggi memungkinkan berpindahnya
seseorang dari daerah endemis ke daerah yang bukan endemis, sehingga
kemungkinan penyebaran penyakit lebih tinggi (Linback et al., 2003).
5.
Cara Penularan Penyakit
Seseorang yang di dalam darahnya mengandung virus
dengue
merupakan sumber penularan penyakit DBD. Bila penderita tersebut
digigit nyamuk penular, maka virus dalam darah akan ikut terisap masuk
dalam lambung nyamuk. Selanjutnya virus akan memperbanyak diri dan
tersebar di berbagai jaringan tubuh nyamuk termasuk di dalam kelenjar
liurnya. Kira-kira 1 minggu setelah mengisap darah penderita, nyamuk
tersebut siap untuk menularkan kepada orang lain (masa inkubasi
eksentrik). Virus ini akan tetap berada dalam tubuh nyamuk sepanjang
hidupnya. Oleh karena itu nyamuk
Aedes aegypti
yang telah menghisap
virus
dengue
ini menjadi penular (infektif) sepanjang hidupnya
commit to user
Penularan ini terjadi setiap kali nyamuk menusuk (menggigit). Sebelum
menghisap darah, nyamuk akan mengeluarkan air liur melalui saluran alat
tusuknya (
proboscia
), agar darah yang dihisap tidak membeku. Bersama
air liur ini virus
dengue
dipindahkan dari nyamuk ke orang lain. Akibat
infeksi dari virus, orang yang kemasukan virus
dengue
akan membentuk
zat anti (antibodi) yang spesifik sesuai dengan tipe virus
dengue
yang
masuk. Tanda atau gejala yang timbul ditentukan reaksi antara zat anti di
dalam tubuh dengan antigen di dalam virus
dengue
yang baru masuk.
Penularan demam berdarah
dengue
dapat terjadi di semua tempat yang
terdapat nyamuk penularnya. Menurut teori infeksi sekunder, seseorang
dapat terserang DBD jika mendapat infeksi ulangan dengan virus
dengue
tipe yang berlainan dengan infeksi sebelumnya. Infeksi dengan satu tipe
virus
dengue
saja, paling berat hanya akan menimbulkan demam
dengue
disertai pendarahan (Dinkes Jawa Tengah, 2009).
6.
Tempat Potensial penularan Penyakit
Penularan DBD dapat terjadi di semua tempat yang terdapat nyamuk
penularnya. Oleh karena itu tempat yang potensial untuk terjadi penularan
commit to user
a.
Wilayah yang banyak kasus DBD (rawan/endemis).
b.
Tempat-tempat umum yang merupakan tempat berkumpulnya
orang-orang yang datang dari berbagai wilayah sehingga kemungkinan
terjadinya pertukaran beberapa tipe virus
dengue
cukup besar.
Tempat-tempat umum yang dimaksud antara lain:
1)
Sekolah
Anak atau murid sekolah yang berasal dari berbagai wilayah
merupakan kelompok umur yang paling rentan untuk terserang
penyakit DBD.
2)
Rumah Sakit/Puskesmas dan sarana pelayanan kesehatan lainnya
Orang datang dari berbagai wilayah dan kemungkinan di antaranya
adalah penderita DBD
atau “carrier” virus
dengue
.
3)
Tempat umum lainnya, seperti: hotel, pertokoan, pasar, restoran,
tempat ibadah, dan lain-lain
c.
Pemukiman baru di pinggir kota. Penduduk pada lokasi ini umumnya
berasal dari berbagai wilayah maka ada kemungkinan di antaranya
terdapat penderita yang membawa tipe virus
dengue
yang berbeda dari
masing-masing lokasi.
7.
Tanda dan Gejala Penyakit
Di dalam Gupta et al
.
(2010), diagnosis penyakit DBD dapat dilihat
commit to user
Diagnosis klinis antara lain:
a.
Demam tinggi mendadak yang berlangsung 2-7 hari. Demam ini dapat
turun di hari 3 yang kemudian naik lagi, dan pada hari 6 atau
ke-7 demam dapat mendadak turun lagi.
b.
Terdapat manifestasi perdarahan yang ditandai dengan uji
torniquet
positif, dan atau perdarahan spontan berupa
petechie
(bintik merah pada
kulit), purpura (pendarahan kecil di dalam kulit), ekimosis, perdarahan
konjungtiva (pendarahan pada mata), epistaksis (pendarahan hidung),
perdarahan gusi, hematemesis (muntah darah), melena (BAB darah)
dan hematuri (adanya darah dalam urin).
c.
Hepatomegali.
d.
Renjatan (syok) yang ditandai dengan kulit terasa dingin dan lembab
terutama di ujung hidung, jari tangan dan kaki; penderita menjadi
gelisah; sianosis di sekitar mulut; dan nadi cepat, lemah, bahkan tidak
teraba.
Diagnosis laboratoris antara lain:
a.
Trombositopeni pada hari ke-3 sampai ke-7 ditemukan penurunan
trombosit hingga 100.000 /mm Hg.
commit to user
Dua
kriteria
klinis
pertama
ditambah
trombositopenia
dan
hemokonsentrasi atau peningkatan hematokrit cukup untuk menegakkan
diagnosis klinis DBD (WHO, 1997).
Derajat penyakit DBD terbagi menjadi empat tingkat yaitu (WHO,
1997) :
Derajat 1: Demam disertai gejala tidak khas dan satu-satunya manifestasi
perdarahan adalah uji
torniquet
.
Derajat II: Seperti derajat I, disertai perdarahan spontan di kulit dan
perdarahan lain.
Derajat III: Didapatkan kegagalan sirkulasi yaitu nadi cepat dan lembut,
tekanan nadi menurun (20 mm Hg atau kurang) atau hipotensi, sianosis di
sekitar mulut, kulit dingin, dan lembab dan penderita tampak gelisah.
Derajat IV: Syok berat, nadi tidak dapat diraba, dan tekanan darah tidak
terukur.
8.
Cara Pengendalian DBD
Pencegahan dan pemberantasan penyakit DBD seperti juga penyakit
menular lainnya didasarkan pada usaha pemutusan rantai penularannya.
Pada dasarnya, metode pengendalian vektor DBD yang paling efektif
adalah dengan melibatkan Peran Serta Masyarakat, sehingga berbagai
macam metode pengendalian vektor cara lain merupakan upaya pelengkap
commit to user
Beberapa metode pengendalian vektor DBD, yaitu:
a.
Kimiawi
Pengendalian vektor cara kimiawi dengan menggunakan insektisida
merupakan salah satu metode pengendalian yang lebih populer di
masyarakat dibandingkan cara pengendalian lain. Sasaran insektisida
adalah stadium dewasa dan pra dewasa. Karena insektisida adalah
racun, maka penggunaannya harus mempertimbangkan dampak
terhadap lingkungan dan organisme bukan sasaran termasuk mamalia.
Di samping itu, penentuan jenis insektisida, dosis, dan metode aplikasi
merupakan syarat yang penting untuk dipahami dalam kebijakan
pengendalian vektor. Aplikasi insektisida yang berulang di satuan
ekosistem akan menimbulkan terjadinya resistensi serangga sasaran
(Depkes RI, 2007).
Dalam usaha pemutusan rantai penularan penyakit ini telah
dilakukan pengendalian baik terhadap stadium larva yaitu abatisasi
dengan menggunakan insektisida golongan organofosfat temefos dan
fogging
terhadap nyamuk dewasa dengan malathion yang dilaksanakan
secara rutin setiap 1-2 bulan sekali, sampai saat ini dinyatakan bahwa
kedua macam insektisida tersebut mulai resisten terhadap
Aedes
aegypti
commit to user
b.
Biologi
Pengendalian vektor biologi menggunakan agen biologi seperti:
predator/pemangsa, parasit, bakteri, sebagai musuh alami stadium pra
dewasa vektor DBD. Jenis predator yang digunakan adalah ikan
pemakan jentik (cupang, tampalo, gabus,
guppy
), sedangkan larva
capung,
Toxoryncites, Mesocyclops
dapat juga berperan sebagai
predator walau bukan sebagai metode yang lazim untuk pengendalian
vektor DBD (Depkes RI, 2007).
Kerugian dari tindakan pengendalian biologis mencakup mahalnya
pemeliharaan organisme, kesulitan dalam penerapan dan produksinya
serta
keterbatasan
penggunaannya
pada
tempat-tempat
yang
mengandung air dimana suhu, pH, dan polusi organik dapat melebihi
kebutuhan sempit agen, juga fakta bahwa pengendalian biologis ini
hanya efektif terhadap tahap imatur dari nyamuk vektor (WHO, 1999).
c.
Pemberantasan Sarang Nyamuk (PSN)
Pengendalian vektor DBD yang paling efisien dan efektif adalah
dengan memutus rantai penularan melalui pemberantasan jentik.
Pelaksanaannya di masyarakat dilakukan melalui upaya Pemberantasan
Sarang Nyamuk Demam Berdarah
Dengue
(PSN-DBD) dalam bentuk
kegiatan 3M yakni menguras tempat penampungan air secara teratur,
commit to user
bekas yang dapat menjadi sarang nyamuk. Namun, pelaksanaan PSN
masih mengalami hambatan karena tidak semua masyarakat mau
melakukan PSN (Yudhastuti dan Vidiyani, 2005). Selain itu kesibukan
masyarakat yang semakin tinggi menyebabkan pelaksaaan PSN kurang
dapat berjalan dengan baik.
C.
Hubungan Jenis Tempat Penampungan Air (TPA) dan Kejadian Demam
Berdarah Dengue
Aedes
aegypti
sebagai vektor utama
DBD
menyukai
tempat
perkembangbiakan yang tidak terkena sinar matahari langsung dan tidak
berhubungan langsung dengan tanah. Dari berbagi tempat perkembangbiakan,
bak mandi merupakan TPA yang paling banyak mengandung larva karena
volumenya lebih besar dari tempayan dan drum (Sungkar, 2010).
Telur diletakkan satu-persatu di dinding bak mandi 1-2 cm di atas
permukaan air. Air di dalam tempat tersebut adalah air jernih dan terlindung
dari cahaya matahari langsung. Tempat air di dalam rumah lebih disukai
daripada di luar rumah, dan tempat air yang lebih dekat rumah lebih disukai
daripada yang lebih jauh dari rumah. Telur nyamuk tersebut dapat bertahan
sampai 6 bulan (Sungkar, 2005).
Jumlah larva
Aedes aegypti
di dalam tempat berkembangbiak dipengaruhi
oleh kasar-halusnya dinding TPA, warna TPA, dan kemampuan TPA
commit to user
menyerap air seperti keramik, jumlah telur yang diletakkan lebih sedikit
sehingga larva yang terbentuk juga sedikit. Berdasarkan penelitian yang
dilakukan oleh Sungkar (1994) jumlah larva yang ditemukan pada beberapa
jenis TPA seperti keramik, plastik, semen dan drum yang berwarna gelap
berturut-turut adalah 68, 120, 244, dan 330 ekor. Sedangkan pada jenis TPA
yang sama dengan warna yang terang berturut-turut adalah 29, 73, 156, dan
232 ekor. Chan et al
.
(1971) juga melaporkan bahwa di daerah perkotaan
habitat
nyamuk
Aedes aegypti
dan
Aedes albopictus
sangat bervariasi. Akan
tetapi, 90% di antaranya adalah wadah-wadah buatan manusia dimana tempat
perindukan nyamuk
paling banyak menempati TPA yang terbuat dari logam
(45,2%) sedang yang paling sedikit yang terbuat dari keramik (5%).
Menurut Christopher (1960), dinding TPA yang kasar diperlukan untuk
mengatur sikap nyamuk betina pada waktu bertelur dan untuk melekatkan
telur. Pada dinding TPA yang kasar, nyamuk dapat berpegangan erat
sehingga dapat dengan mudah mengatur posisinya pada waktu melekatkan
telur. Bila dinding TPA licin maka nyamuk
Aedes aegypti
tidak dapat
berpegangan erat dan tidak dapat mengatur tubuhnya dengan baik sehingga
telur disebarkan pada permukaan air. Telur yang tersebar tersebut sebagian
besar tenggelam dan hanya 20% yang menetas karena embrio mati terendam
commit to user
Untuk perkembangan embrio di dalam telur diperlukan kadar air tertentu
yang diperoleh dengan cara imbibisi. Pada TPA yang tidak menyerap air
maka imbibisi tidak terjadi sehingga embrio mati kekeringan. Sebaliknya bila
telur terendam air sebelum embrio matang maka terjadi edema yang diikuti
dengan kematian embrio sehingga telur tidak menetas (Sungkar, 1994).
Jumlah larva
Aedes aegypti
juga dipengaruhi oleh ukuran TPA dan jumlah
air yang terdapat di dalamnya. TPA yang besar dan banyak berisi air lebih
banyak mengandung larva bila dibandingkan TPA yang kecil dan jumlah
airnya sedikit. Pada TPA yang berisi air dengan tinggi permukaan 2,5 cm; 5
cm; dan 7,5 cm, ternyata 60 % telur diletakan pada wadah dengan permukaan
air lebih tinggi (Sungkar, 2005).
Penelitian yang dilakukan oleh Fathi et al
.
(2005) juga menyebutkan
bahwa keberadaan tempat penampungan air sangat berperan dalam kepadatan
vektor nyamuk
Aedes
, karena semakin banyak tempat penampungan akan
semakin banyak tempat perindukan dan akan semakin padat populasi nyamuk
Aedes
. Semakin padat populasi nyamuk
Aedes
, maka semakin tinggi pula
risiko terinfeksi virus DBD dengan waktu penyebaran lebih cepat sehingga
jumlah kasus penyakit DBD cepat meningkat yang pada akhirnya
mengakibatkan terjadinya Kejadian Luar Biasa.
Dengan demikian, pemutusan rantai vektor DBD dapat dilakukan dengan
commit to user
lanjut untuk mengetahui asosiasi jenis Tempat Penampungan Air (TPA) dan
kejadian DBD.
Lingkungan fisik Lingkungan biologik
Jarak antarrumah, ketinggian
Pupa Larva Nyamuk dewasa
commit to user
E.
Hipotesis
Ada asosiasi antara jenis TPA dan kejadian DBD di wilayah Kota
commit to user
BAB III
METODE PENELITIAN
A.
Jenis Penelitian
Penelitian ini bersifat observasional analitik dengan pendekatan
matched
case control study
dengan tujuan menilai pengaruh variabel bebas (jenis
TPA) dengan kejadian DBD pada keluarga penderita dengan cara
membandingkan kelompok keluarga orang berpenyakit (kasus) dan kelompok
keluarga orang tidak berpenyakit (kontrol).
B.
Lokasi Penelitian
Penelitian ini dilaksanakan pada bulan Juni-Oktober 2012 di Puskesmas
Sibela, Manahan, Pucangsawit, Ngoresan, dan Banyuanyar yang berada di
wilayah Kota Surakarta.
C.
Subjek Penelitian
1.
Populasi
Sasaran pada penelitian ini adalah penduduk di Wilayah Kerja
Puskesmas Sibela, Manahan, Pucangsawit, Ngoresan, dan Banyuanyar
commit to user
a.
Kriteria inklusi
1)
Bermukim di wilayah kerja puskesmas yang bersangkutan minimal
selama 6 bulan,
2)
Bersedia menjadi subjek penelitian,
3)
Kelompok kontrol berada pada radius 100 meter dari kelompok
kasus.
b.
Kriteria eksklusi
1)
Menggunakan abate,
2)
Tidak bersedia menjadi subjek penelitian.
2.
Sampel
a.
Sampel penelitian terdiri dari :
1)
Sampel kasus adalah keluarga di Wilayah Kerja Puskesmas Sibela,
Manahan, Pucangsawit, Ngoresan, dan Banyuanyar yang berada di
wilayah Kota Surakarta, yang salah satu anggota keluarganya
merupakan penderita DBD yang dinyatakan dengan surat keterangan
tenaga medis atau pemeriksaan laboratorium pada tahun 2010
sampai dengan Juni 2012.
2)
Sampel kontrol adalah keluarga yang anggota keluarganya tidak
commit to user
b.
Besar Sampel
Rumus yang banyak dipakai untuk mencari sampel minimal
penelitian
matched
case control
menurut Dahlan (2006) adalah sebagai
berikut:
N =
Keterangan:
N = jumlah sampel untuk kelompok kasus dan kontrol
Zα
= nilai pada distribusi normal standar yang sama dengan tingkat
kemaknaan (untuk = 0,05 adalah 1,96)
Zß = nilai pada distribusi normal standar yang sama dengan kuasa
(
power
) sebesar yang diinginkan (untuk ß = 0,10 adalah 1,28)
P = Proporsi total (P1+P2) / 2
P1 = proporsi pada kelompok kasus (sakit)
P2 = proporsi pada kelompok kontrol atau tidak sakit
commit to user
Dari penelitian terdahulu, nilai proporsi pada kelompok kasus (P1)
adalah 0,536 sedangkan proporasi pada kelompok kontrol (P2) adalah
0,278. (Mahardika, 2009), sedangkan nilai asumsi untuk
adalah
0,213.
Maka:
N =
N =
N = 33,84
N = 34
Berdasarkan hasil perhitungan di atas jumlah sampel minimal adalah
34 responden dari tiap-tiap kelompok, baik kelompok kontrol maupun
kelompok kasus.
c.
Teknik pengambilan sampel
Subjek penelitian untuk kelompok
kasus dipilih dengan
cluster
sampling
. Kelompok kasus diambil secara acak di lima puskesmas yang
ada di Kota Surakarta yaitu Puskesmas Sibela, Manahan, Pucangsawit,
2,234
(0,066)
(1,96 + 1,28)
20,213
commit to user
Ngoresan, dan Banyuanyar yang dipilih secara acak dari 17 puskesmas
yang ada. Kemudian dari tiap-tiap puskesmas, diambil sampel secara
acak lagi sampai memenuhi besar sampel yang diinginkan yaitu 34
sampel. Sedangkan untuk kelompok kontrol, pemilihan sampel
dilakukan dengan
purposive sampling
, yaitu
sampel diambil
berdasarkan pertimbangan tertentu sesuai kriteria inklusi dan eksklusi
yang ditetapkan dan dilakukan
matching
antara kelompok kontrol
dengan kelompok kasus dalam aspek usia.
D.
Rancangan Penelitian
Cluster sampling Purposive sampling Populas i penduduk di Wilayah Kerja