BAB 2
TINJAUAN PUSTAKA
2.1 Leukemia Limfoblastik Akut (LLA)
Leukemia akut didefinisikan sebagai penyakit keganasan sel darah yang berasal dari sumsum tulang, ditandai dengan proliferasi sel-sel darah putih, dengan manifestasi sel abnormal dalam darah tepi. Leukosit dalam darah berproliferasi secara tidak teratur, tidak terkendali dan fungsinya menjadi tidak normal. Oleh karena proses tersebut, fungsi- fungsi lain dari sel darah normal juga terganggu hingga menimbulkan gejala leukemia (Parmono, 2005).
Pada LLA, terjadi penindasan hematopoiesis akibat proliferasi dan akumulasi sel-sel blast dalam sumusum tulang sehingga menyebabkan anemia, trombositopenia, dan neutropenia. Keparahan tersebut mencerminkan tingkat penggantian sumsum oleh limfoblast (Lichtman, 2007).
Neutropenia merupakan faktor risiko yang paling umum untuk terjadinya infeksi pada pasien kanker. Kurangnya granulosit memfasilitasi infeksi bakteri dan jamur mempengaruhi respon inflamasi, memungkinkan infeksi untuk berkembang dengan lebih cepat (DeVita, 2008).
Penatalaksanaan utama bagi LLA ialah kemoterapi yang diberikan menurut fase pengobatan bagi LLA, yaitu induksi ( kemoterapi inisial untuk mencapai remisi), konsolidasi ( terapi pasca remisi untuk menghilangkan penyakit occult klinis), reinduksi, dan rumatan (maintainance) (kemoterapi dosis rendah lanjutan untuk mencegah relaps, diberikan selama 2 hingga 3 tahun) (Foster, 2010).
2.2 Mukositis
Lapisan mukosa pada saluran pencernaan, pernapasan, dan urogenital merupakan garis pertama dari pertahanan host terhadap berbagai patogen. Selain penghalang fisik, sel-sel epitel mukosa mensekresi berbagai peptida antimikroba, termasuk laktoferin, lisozim, fosfolipase A2, dan defensin (DeVita, 2008).
Kemoterapi dan radiasi merusak kekebalan mukosa pada beberapa tingkat yang berbeda. Mukositis adalah inflamasi dari mukosa yang terjadi akibat pengobatan kanker yang memecah sel-sel epitel, meninggalkan jaringan mukosa terbuka untuk ulserasi dan infeksi. Bagian mukosa mulut adalah salah satu bagian yang paling sensitif dari tubuh dan merupakan lokasi yang sering untuk terjadi mukositis (Oral Cancer Foundation, 2012).
Mukositis eritema biasanya muncul 7-10 hari setelah fase inisiasi dari kemoterapi dosis tinggi. Potensi untuk meningkatnya toksisitas apabila menambah dosis atau durasi terapi harus diperhatikan karena pada percubaan klinis didapati munculnya toksisitas dari mukosa gastrointestinal. Mukositis adalah self-limited jika tidak dikomplikasi oleh infeksi dan dapat membaik dalam 2 hingga 4 minggu setelah penghentian kemoterapi sitotoksik (National Cancer Institute, 2013). 2.2.1 Etiologi Mukositis
2.2.2 Faktor Resiko Mukositis
Faktor resiko mukositis dapat dibagi dua, yaitu faktor terkait pasien, dan faktor terkait terapi. Bagi faktor terkait pasien, pertama adalah jenis keganasan. Keganasan hematologi menimbulkan resiko lebih besar dari tumor padat. Pasien yang berumur kurang dari 20 tahun berada pada risiko yang lebih besar. Selain itu, kesehatan mulut yang buruk (misalnya penyakit periodontal yang sudah ada) menempatkan pasien pada risiko yang lebih besar. Status gizi pasien juga menjadi faktor resiko mukositis. Seterusnya, faktor terkait terapi adalah agen kemoterapi yang digunakan (misalnya, antimetabolit), dosis obat atau radiasi, terapi seiring, dan terapi radiasi melibatkan kepala dan leher (National Cancer Institute, 2013).
2.2.3 Patogenesis Mukositis
Sebelum ini, proses cedera pada epitel memainkan peranan penting dalam patogenesis mukositis, dan peranan sitokin pro-anflamasi adalah sangat sedikit (Moutasim, 2008). Perkembangan pehamaman tentang patogenesis mukositis yang baru mendapati bahwa ia merupakan proses yang kompleks dan multistep. Satu model untuk menggambarkan langkah yang utama dalam perkembangan dan resolusi dari mukositis telah diusulkan. Lima fase mukositis menurut Sonis et al. (2004) adalah inisiasi, upregulasi, amplifikasi sinyal, ulserasi, dan penyembuhan.
Pada fase inisiasi, kemoterapi atau radioterapi merusak DNA di epitel basal secara direk dan menyebabkan terlepasnya spesies oksigen reaktif (ROS), akhirnya merusak sel secara langsung dan menyebabkan kematian sel klonogenik. Seterusnya, kerusakan jaringan dan apoptosis berlaku akibat produksi dari sitokin pro- inflamasi (TNF-α, IL-1β, dan IL-6). Nuklear faktor-κB menghasilkan upregulasi dari sitokin tersebut dan memainkan peranan penting dalam jalur apoptosis pada mukositis (Rubenstein et al., 2004).
akibat kemoterapi dan radioterapi melalui mekanisme feedback positif. Hasil akhir bagi aktivitas metabolik ini adalah ulserasi jaringan. Pada fase ini, pasien mengeluhkan nyeri yang amat hebat (Sonis et al., 2004).
Kolonisasi mikroorganisme seterusnya menyerang submukosa, mengaktifkan makrofag, dan mempromosikan pelepasan lanjut dari sitokin pro-inflamasi. Akhirnya, matriks ekstraseluler memberikan sinyal untuk pembaharuan, proliferasi epitel, dan diferensiasi epitel. Ini bertepatan dengan kembalinya neutrofil ke tingkat normal dalam sirkulasi perifer, kira-kira dua minggu setelah inisiasi (Sonis et al., 2004).
2.2.4 Tanda dan Gejala Mukositis Oral
2.2.5 Skala Penilaian Mukositis Oral
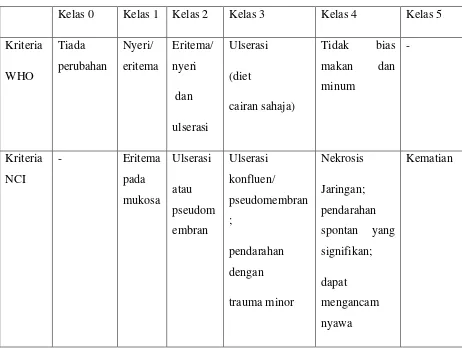
Tabel 2.1 Skala Penilaian Mukositis Oral Menurut World Health Organisation (WHO) dan National Cancer Institute (NCI)
Kelas 0 Kelas 1 Kelas 2 Kelas 3 Kelas 4 Kelas 5
Kriteria WHO Tiada perubahan Nyeri/ eritema Eritema/ nyeri dan ulserasi Ulserasi (diet cairan sahaja) Tidak bias makan dan minum - Kriteria NCI
- Eritema
pada mukosa Ulserasi atau pseudom embran Ulserasi konfluen/ pseudomembran ; pendarahan dengan trauma minor Nekrosis Jaringan; pendarahan spontan yang signifikan; dapat mengancam nyawa Kematian (D’Olimpio, 2008)
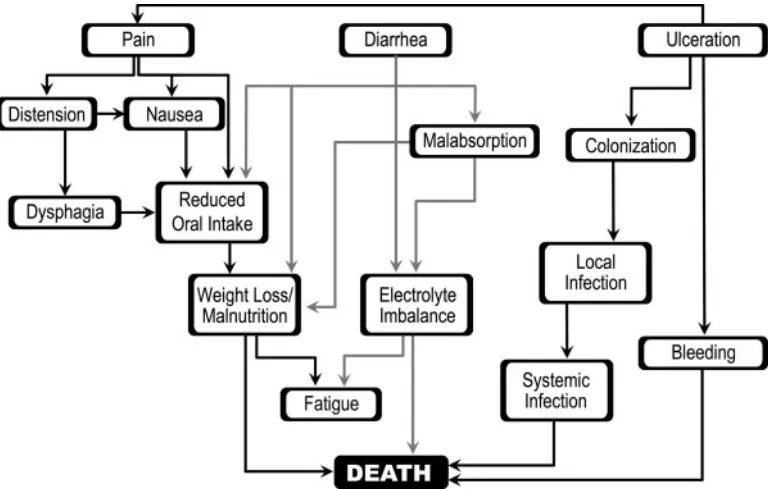
2.2.6 Konsekuensi Mukositis Oral
rawat inap dan seterusnya meningkatkan keseluruhan biaya pengobatan. Selain itu, ia juga dapat kontribusi untuk penghentian terapi (Silverman, 2006).
Kejadian mukositis bertindak sebagai portal masuk bagi organisme sehingga mukosa oral yang rusak dan imunitas yang berkurang rentan terhadap infeksi mulut. Pasien dengan mukositis oral dan neutropenia memiliki risiko relatif septikemia lebih dari 4 kali lipat dari pasien dengan neutropenia saja. Mukositis bertambah rumit oleh mual dan muntah yang sering terjadi dengan pengobatan. Kemoterapi dan terapi radiasi dapat mempengaruhi kemampuan sel untuk mereproduksi, memperlambat penyembuhan mukosa mulut, dan sering memperpanjang durasi mukositis ( Oral Cancer Foundation, 2012).
2.2.7 Penatalaksanaan Mukositis Oral
Tabel 2.2 Pedoman Manajemen Mukositis Oral
PRAKTIK KLINIS REKOMENDASI
Manajemen nyeri - Penilaian nyeri oral reguler
dengan menggunakan alat penilaian tervalidasi.
- Anastetik topikal, agen lain jika perlu.
Penilaian oral dan perawatan oral - Penilaian reguler
menggunakan alat tervalidasi. - Regimen perawatan oral
preventif dan terapeutik.
- Kebersihan oral yang sistematis dan rutin.
- Pendekatan interdisipliner untuk perawatan oral.
Perawatan gigi - Evaluasi dental dan terapi
sebelum inisiasi terapi antikanker (kebersihan mulut, gigi, periodontal).
- Pencantuman dokter gigi sebagai bagian integral dari tim kesehatan interdisipliner.
General - Edukasi staf, pasien dan
keluarga pasien untuk memastikan kepatuhan terhadap perawatan oral yang
- Penilaian hasil untuk meningkatkan kualitas pelayanan.
Berdasarkan pedoman yang dikeluarkan oleh Basic Oral Care Group of the Multinational Association of Supportive Care in Cancer and International Society
for Oral Oncology (MASCC/ISOO)
(Silverman, 2007)
Mukositis oral (OM) adalah self-limited, hingga manajemen lesinya dibagi menjadi 5 pendekatan utama, termasuk debridement oral, dekontaminasi oral, manajemen nyeri topikal dan sistemik, profilaksis atau pencegahan, dan pengendalian pendarahan (Treister, 2013).
Pasien dengan lesi mukositis oral sering neutropenia dan trombositopenia, hingga debridement oral harus dilakukan dengan hati-hati karena menyikat gigi bisa menyebabkan perdarahan gingiva dan juga menghasilkan bakteremia transien . Sekresi kering dapat menjadi berlapis pada permukaan mukosa (dan sering salah didiagnosis sebagai kandidiasis). Agen mukolitik, seperti alkalol, membantu untuk menghilangkannya (Treister, 2013).
Rejimen dekontaminasi oral terdiri dari bilasan antijamur dan antibakteri. Fluorida dan gel digunakan dalam beberapa rejimen perawatan mulut terutama untuk aktivitas antibakteri terhadap plak gingiva. Candida profilaksis biasanya mencakup bilasan nistatin atau troches clotrimazole. Flukonazol dapat digunakan untuk profilaksis candida atau untuk pengobatan kandidiasis (Treister, 2013).
mulut 2-5 menit. Kumur dengan larutan natrium klorida membantu menjaga kelembapan mukosa, mengurangi penggumpalan sekresi, dan mengurangkan radang/ ulserasi mukosa (Treister, 2013).
Pada profilaksis atau pencegahan, cryotherapy telah terbukti efektif dalam pencegahan onset dan keparahan mukositis pada pasien yang menjalani kemoterapi bolus dengan 5-fluorouracil dan melfalan (Moustism, 2008). Penjagaan kebersihan oral yang agresif dan koreksi kondisi oral sebelum diberikan terapi dapat mengurangkan insiden dan keparahan mukositis. Makanan pedas dan asam harus dielakkan oleh pasien (Pico, 1998).